Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Несмотря на очевидные достижения последнего десятилетия в
области фармакотерапии бронхиальной астмы (БА), врачи нередко сталкиваются с
пациентами, у которых казалось бы оптимальное лечение, соответствующее
современным рекомендациям, не приводит к желаемым результатам: сохраняются
симптомы заболевания, потребность в короткодействующих бета-агонистах (КДБА),
сниженная толерантность к физической нагрузке и, как результат, — низкое
качество жизни. Помимо возможных дефектов фармакотерапии одной из важных
причин недостаточной эффективности лечения БА является коморбидная патология
и, в частности, сопутствующие заболевания верхних дыхательных путей:
аллергический ринит (АР), синусит и полипозный риносинусит (ПРС) [1, 2, 3].
Взаимосвязи АР и БА в последнее десятилетие уделяется очень
большое внимание. Достаточно сказать, что экспертами ВОЗ разработана программа
ARIA (Аллергический ринит и его влияние на бронхиальную астму) [1],
всесторонне освещающая эту проблему, в том числе и вопросы эффективного
лечения АР, сочетающегося с БА. Крупное отечественное многоцентровое
эпидемиологическое исследование НАБАТ (НАциональное исследование Бронхиальной
Астмы Тяжелого течения) подтвердило, что АР оказывает неблагоприятное влияние
на течение в том числе и тяжелой БА [4]. Наконец, следует привести данные
Crystal-Peters J. et al. [5], показавших на материале более четырех с
половиной тысяч больных, что терапия АР сокращает почти в три раза частоту
обострений БА.
В отличие от АР взаимоотношениям ПРС и БА уделяется гораздо
меньше внимания. Вместе с тем ПРС относится к широко распространенным
заболеваниям, а его частая ассоциация с БА выводит эту патологию за рамки
только оториноларингологии, обусловливая междисциплинарной подход с участием
ЛОР-специалистов, пульмонологов, аллергологов. Популяционные исследования,
проведенные в различных странах, свидетельствуют о наличии ПРС у 1–2,7%
населения, а среди обращающихся к оториноларингологам или аллергологам
удельный вес пациентов с ПРС составляет 4–5% [6,7]. У больных БА частота ПРС
значительно выше, чем в популяции, составляя 7–15% и, наоборот, среди
пациентов с ПРС астма диагностируется в 29–70% случаев [8, 9]. Однако только
частым сочетанием ПРС и БА проблема их коморбидности не исчерпывается. Хорошо
известная связь между этими заболеваниями длительное время рассматривалась с
позиции ринобронхиального рефлекса, что определяло целесообразность
полипэктомий при БА. Современные данные, касающиеся механизмов воспаления при
ПРС и, прежде всего, активной роли эозинофилов и провоспалительных цитокинов,
дополнили и углубили представления о патогенезе ПРС и его взаимосвязях с БА.
Несмотря на значительное количество опубликованных материалов,
вопросы этиологии ПРС во многом остаются нерешенными. Имеющиеся в настоящее
время сведения о возможных причинах и патогенетических механизмах развития ПРС
позволяют считать его многофакторным заболеванием. В качестве этиологически
значимых факторов рассматриваются врожденные или приобретенные нарушения
мукоцилиарной системы, местный иммунодефицит, инфекция, в том числе вирусная,
бактериальная, грибковая. Большое число работ посвящено роли аллергии в
патогенезе ПРС, и хотя не все исследователи отводят ей значимую роль, в ряде
публикаций придается существенное значение аллергии в развитии данного
заболевания [10, 11]. Наши исследования также подтверждают возможную роль
аллергии при ПРС у значительной части больных [12]. При обследовании 112
пациентов, включающем назальные провокационные тесты с различными
аэроаллергенами, аллергический характер заболевания был подтвержден в 62,4%
случаев. При этом у 42,8% больных респираторная аллергия сочеталась с
непереносимостью Аспирина. В целом же непереносимость ацетилсалициловой
кислоты и других нестероидных противовоспалительных препаратов среди больных
ПРС составила 61,6%.
Характеризуя патогенез ПРС, следует отметить, что, независимо
от его этиологии, ключевое значение принадлежит эозинофильному воспалению. В
рекрутировании и активировании эозинофилов основная роль отводится цитокинам
(IL-5, IL-3, ФНО-a), под влиянием которых происходит активация эозинофилов в
костном мозге, ингибирование их апоптоза, увеличение ими продукции
провоспалительных медиаторов и, в частности, эозинофильного катионного
протеина [13, 14]. Важное значение придается также дисбалансу ферментных
систем, регулирующих метаболизм арахидоновой кислоты. Нарушение обмена
арахидоновой кислоты сопровождается накоплением в слизистой оболочке носа
лейкотриенов, простагландинов, тромбоксанов, фактора некроза опухоли (ФНО-a) и
некоторых хемокинов, которые, в свою очередь, стимулируют миграцию в очаг
воспаления эозинофилов, нейтрофилов, базофилов, лимфоцитов. Являясь источником
провоспалительных медиаторов, обладающих выраженным токсическим действием на
мерцательный эпителий, активированные клетки играют важную роль в
персистировании воспалительных изменений при ПРС.
Показано, что медиаторы воспаления, продуцируемые эозинофилами
и другими эффекторными клетками в полипозной ткани, могут инициировать или
усиливать воспаление в нижних дыхательных путях, формируя или усиливая тем
самым бронхиальную гиперреактивность. Предполагается, что своего рода
«воспалительный ринобронхиальный рефлекс» может быть обусловлен либо
гравитационными механизмами попадания назального содержимого в нижние отделы
дыхательных путей, либо за счет системного эффекта цитокинов, способствующих
вторичному рекрутированию эозинофилов и других клеток воспаления в
бронхиальное дерево [2]. Приведенные данные хорошо согласуются с известными
клиническими особенностями астмы, сочетающейся с ПРС: тяжелым, часто
неконтролируемым течением и резистентностью к терапии [15].
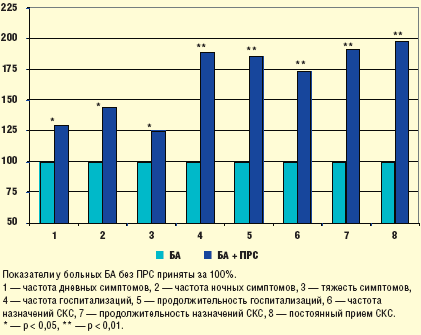
Для оценки возможного влияния ПРС на течение БА нами проведено
сравнительное исследование в 2 группах больных. В 1-ю группу вошли 84 больных
с тяжелым персистирующим течением БА без ПРС и во 2-ю — 47 больных,
аналогичных по степени тяжести астмы, но с сопутствующим ПРС. Полученные
результаты показали, что на фоне ПРС у больных достоверно чаще регистрируются
симптомы БА и ее обострения, больные с ПРС чаще и на более продолжительный
срок госпитализируются, им чаще назначаются системные кортикостероиды (СКС), в
том числе и на постоянной основе (рис. 1). Таким образом, проведенное
исследование хорошо согласуется с представлениями о том, что ПРС в
значительной степени утяжеляет течение БА, увеличивает частоту и выраженность
ее симптомов, способствует формированию стероидозависимого фенотипа
заболевания.
Представление о ключевой роли воспаления в патогенезе ПРС
явилось предпосылкой для его лечения топическими назальными кортикостероидами
(НКС). Контролируемые исследования, основанные на клинико-функциональных,
эндоскопических и рентгенологических методах оценки, доказали их высокую
эффективность. Более того, сравнительные исследования эффективности
хирургического и медикаментозного лечения ПРС показали, что во многих случаях
терапия НКС может рассматриваться как альтернативный метод лечения [16, 17].
Только отсутствие эффекта от полноценной консервативной терапии должно
являться показанием для оперативного лечения, которое, в свою очередь, должно
дополняться НКС [6, 18].
Как показали наши наблюдения, на фоне применения Фликсоназе (флутиказон)
наблюдается статистически достоверное снижение наиболее выраженных симптомов
ПРС [19]. В значительной степени это касается проявлений назальной обструкции,
которая после лечения регистрировались в 12 раз реже, уменьшения частоты и
интенсивности патологических выделений из носа (в 9 раз), парестезий в полости
носа, чихания, глазных симптомов (в 1,5–2 раза). Следует подчеркнуть, что
регресс субъективной симптоматики в процессе лечения ПРС сопровождается
положительной динамикой показателей назальной вентиляции. При этом наблюдалось
увеличение в 1,5 раза объемного и скоростного назальных потоков и двукратное
снижение носового сопротивления (р < 0,001). Многомесячное наблюдение за
больными в процессе фармакотерапии ПРС показало, что эффективность лечения в
значительной степени зависит от его продолжительности. Максимальное снижение
симптомов заболевания и восстановление назальной вентиляции до нормальных
величин по данным риноманометрии происходит у подавляющего числа больных не
ранее чем через 6–9 месяцев лечения. В то же время прекращение лечения
Фликсоназе у больных ПРС в группе сравнения через 3 месяца от его начала
приводит к быстрому (в течение 2–3 недель) рецидиву клинико-функциональных
проявлений заболевания.
Анализ эффективности лечения ПРС, рассматриваемого в качестве
фактора риска неконтролируемого течения астмы, не должен ограничиваться только
назальной симптоматикой, важное значение имеет оценка влияния НКС и на течение
БА. Однако этому аспекту проблемы уделяется недостаточное внимание, что
затрудняет выработку единых подходов к ведению больных с сочетанной патологией
— БА и ПРС — врачами разных специальностей: аллергологами, пульмонологами,
терапевтами и оториноларингологами. Исходя из сказанного, в нашей клинике
проведено изучение влияния терапии ПРС Фликсоназе на течение БА [12]. В
исследование были включены 73 больных 18–69 лет со среднетяжелым или тяжелым
течением БА, сочетающейся с ПРС. Атопическая БА была у 47 больных (67,1%),
интолерантность к ацетилсалициловой кислоте и/или другим нестероидным
противовоспалительным препаратам отмечена у 50 пациентов (71,4%), при этом в
36 случаях (51,4%) она сочеталась с атопией. Таким образом, только у 9 (12,8%)
пациентов астма и ПРС не имели аллергического характера или не сочетались с
непереносимостью Аспирина и других нестероидных противовоспалительных
препаратов. Несмотря на регулярное лечение различными ингаляционными
кортикостероидами (ИКС) в суточной дозе 400–1200 мкг, у всех пациентов
сохранялись ежедневные дневные симптомы и/или ночные — не реже 1 раза в
неделю.
Обследование больных включало оценку клинического,
аллергологического и функционального статуса. Анализировались частота дневных
и ночных симптомов, потребность в КДБА, характер предшествующей терапии.
Диагностика ПРС осуществлялась ЛОР-врачом и помимо риноскопии включала
рентгенографию или компьютерную томографию придаточных пазух носа. Назальные
симптомы (блокада носового дыхания, снижение обоняния, ринорея, чихание, зуд в
носу) оценивались по 4-балльной шкале. Нарушения носового дыхания изучались с
помощью передней активной риноманометрии, позволяющей количественно оценить
назальный объемный поток (НОП) и назальное сопротивление (НС). Для определения
уровня эозинофилии назального секрета анализировалась риноцитограмма.
Исследование проведено в 2 этапа (рис. 2): первый — вводный
период на протяжении 3 месяцев и второй — период поддерживающей терапии
длительностью 12 месяцев. Больным во вводном периоде назначались назальный КС
Фликсоназе 400 мкг в сутки и ингаляционный КС Фликсотид 500 мкг в сутки в
сочетании с длительно действующим b2-агонистом Cеревентом (салметерол) в
суточной дозе 100 мкг. Фликсотид и Серевент назначались или раздельно, или в
одном ингаляторе в виде комбинированного препарата Серетид (флутиказон/салметерол).
По потребности использовались КДБА и интраназальные деконгестанты (ИнД). Во
время лечения больные вели дневники для ежедневного мониторинга астматических
и назальных симптомов, частоты использования КДБА и ИнД, пиковой скорости
выдоха (ПСВ), измеряемой пикфлоуметром. На 2-й этап исследования не включались
больные, у которых во вводном периоде имели место обострения БА или ПРС,
требующие назначения системных КС.
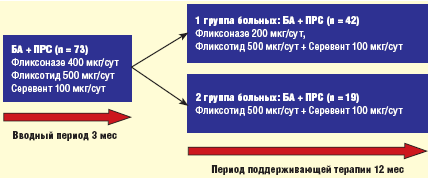
В зависимости от согласия/несогласия на 12-месячную
комбинированную терапию назальными и ингаляционными КС, больные, включенные на
второй этап исследования, были подразделены на 2 группы. В 1-ю вошли 42
человека, получающие лечение Фликсоназе и Фликсотидом в сочетании с Серевентом,
во 2-й группе 19 больных получали только противоастматическую терапию
Фликсотидом и Серевентом без НКС. Суточная доза Фликсоназе в период
поддерживающей терапии была снижена до 200 мкг. Дозовый режим Фликсотида
пересматривался каждые 3 месяца: при сохранении критериев контролируемой БА не
менее 1 месяца перед очередным визитом, суточная доза препарата снижалась до
375–250 мкг, при отсутствии хорошего контроля — увеличивалась до 750–1000 мкг.
Эффективность терапии анализировали каждые 3 месяца: учитывали динамику
симптомов БА и ПРС, потребность в симптоматических средствах, показатели ПСВ,
ОФВ1, НОП и НС, назальную эозинофилию. Кроме того, в качестве критерия
эффективности лечения оценивались дозы Фликсотида, обеспечивающие достаточный
контроль БА в сравниваемых группах.
Результаты. Проводимое 3-месячное лечение во вводном периоде
сопровождалось положительной динамикой клинико-функциональных показателей как
со стороны ПРС, так и БА. На фоне Фликсоназе достоверно снижалась
интенсивность всех симптомов ПРС и уменьшалась потребность в ИнД более чем в
12 раз. Следует подчеркнуть высокий эффект Фликсоназе в отношении одного из
наиболее тяжелых проявлений ПРС — блокады носового дыхания, степень которой
снизилась в среднем в 2,2–2,5 раза. В целом же к окончанию вводного периода
отмечено более чем двукратное снижение выраженности симптомов ПРС. Анализ
параметров назальной вентиляции подтвердил клинический эффект Фликсоназе: по
сравнению с исходными значениями НОП увеличился более чем в 1,5 раза (р <
0,001), а НС снизилось в 2 раза (p < 0,05). Помимо отмеченных
клинико-функциональных эффектов лечение Фликсоназе сопровождалось снижением в
назальном секрете числа эозинофилов почти в 4 раза. Уменьшение их количества в
наибольшей степени происходило у пациентов с исходно высоким уровнем назальной
эозинофилии. Противоастматическая терапия сопровождалась снижением частоты
дневных и ночных симптомов, потребности в КДБА, увеличением показателей
утренней ПСВ и ОФВ1.
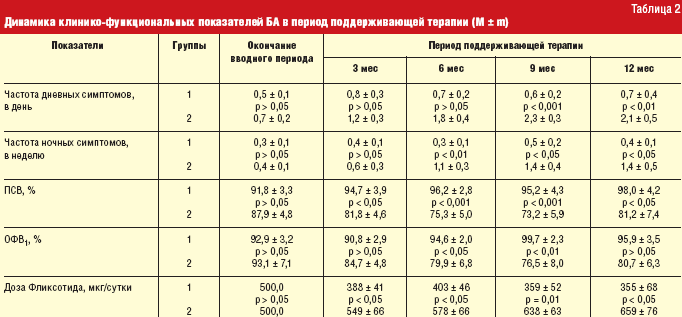
Наблюдение за больными в период 12-месячной поддерживающей
терапии показало, что при исходно близких клинико-функциональных показателях в
дальнейшем между сравниваемыми группами формируются отчетливые различия. Так,
если в 1-й группе больных терапия Фликсоназе не только поддерживает
результаты, достигнутые во вводном периоде, но и существенно их улучшает, то
совершенно иная ситуация складывается у больных 2-й группы (табл.
1). У них нарастает выраженность симптомов ПРС и частота использования ИнД,
снижается НОП и возрастает НС уже в течение первых 3 месяцев после прекращения
приема Фликсоназе. К окончанию наблюдения перечисленные клинико-функциональные
параметры существенно не отличались от таковых в период включения больных в
исследование. Следует подчеркнуть, что за весь период наблюдения у больных 1-й
группы по сравнению со 2-й выраженность симптомов ПРС была достоверно ниже, а
показатели назальной вентиляции выше, что безусловно подтверждает
эффективность Фликсоназе. На это же указывают и низкие показатели назальной
эозинофилии у больных 1-й группы и четырехкратно возрастающие во 2-й группе.
Произошли ли изменения в течении БА у больных после отмены
Фликсоназе? Из табл. 2 видно, что на старте поддерживающей терапии и по
клиническим, и по функциональным параметрам, и по дозам Фликсотида различия
между сравниваемыми группами больных отсутствовали. Однако уже через 3 месяца
утренние значения ПСВ становились более низкими у больных, не получающих
Фликсоназе. Через 6 месяцев различия нарастали: кроме более низкого уровня ПСВ
в этой же группе больных снижался ОФВ1, чаще регистрировались дневные и ночные
симптомы БА. Отмеченная закономерность — более низкий контроль БА у больных,
не получающих Фликсоназе, сохранялась на протяжении всего периода
поддерживающей терапии. Следует особо подчеркнуть еще одно важное
обстоятельство. При сочетанной терапии Фликсоназе и Фликсотидом последний
поддерживает контролируемое течение БА в значительно меньших дозах по
сравнению с таковыми во 2-й группе больных. К окончанию исследования в период
поддерживающей терапии доза Фликсотида у больных, получающих Фликсоназе, была
снижена относительно исходных значений в среднем на 29%, тогда как в
сравниваемой группе она возросла на 32%.
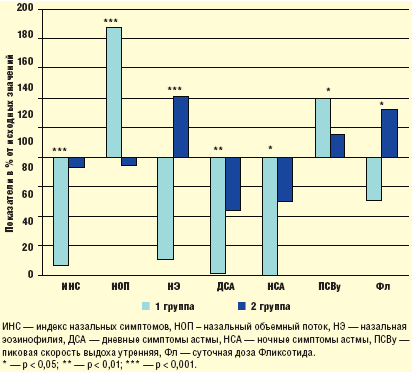
Итак, данная работа еще раз показала высокую эффективность
Фликсоназе при ПРС, что обусловлено местным противовоспалительным действием
препарата. Однако только интраназальным эффектом терапия топическими КС не
ограничивается. Полученные результаты демонстрируют влияние Фликсоназе и на
течение БА, сочетанной с ПРС (рис. 3). Помимо локального действия —
восстановления носового дыхания и снижения назальной эозинофилии — терапия НКС
увеличивает эффект противоастматического лечения, оказывая своего рода
аддитивное действие: у больных, получающих Фликсоназе, достоверно ниже частота
симптомов БА и выше показатели бронхиальной проходимости. При этом лучший
контроль БА обеспечивают меньшие дозы Фликсотида.
Каковы же механизмы «противоастматического» эффекта Фликсоназе?
Исходя из данных о патогенетическом влиянии заболеваний верхних дыхательных
путей на БА, наиболее вероятным представляется подавление «воспалительного»
ринобронхиального рефлекса. Уменьшая воспаление в слизистой оболочке носа,
придаточных пазух и полипозной ткани, НКС ингибируют продукцию ряда
провоспалительных медиаторов, поддерживающих воспаление не только верхних, но
и нижних дыхательных путей [2, 8]. Косвенным подтверждением этих представлений
является снижение уровня назальной эозинофилии в наших наблюдениях у больных,
получающих Фликсоназе.
Таким образом, рассматривая подходы к лечению коморбидных
заболеваний респираторного тракта — ПРС и БА — можно сделать вывод о том, что
длительное применение НКС и Фликсоназе, в частности, оптимизирует лечение
астмы и способствует достижению ее контролируемого течения. Неадекватная
терапия ПРС, а тем более ее отсутствие, напротив, приводит к обострению и
более тяжелому течению БА.
Литература
-
ARIA. Аллергический ринит и его влияние на бронхиальную
астму // Аллергология. 2001 (Приложение). № 3. С. 43–56.
-
The Nose and Lung Diseases / Ed. By B. Wallaert, P. Chanez,
P. Godard. Eur. Resp. Monograph. 2001. 183 p.
-
Larsen K. The clinical relationship of nasal polyps to
asthma // Allergy Asthma Proc. 1996. Vol. 17. Р. 243–249.
-
Чучалин А. Г., Огородова Л. М., Петровский И. Ф. и др.
Мониторирование и лечение тяжелой бронхиальной астмы у взрослых:
результаты Национального многоцентрового исследования НАБАТ //
Терапевтический архив. 2005. № 3. С. 36–43.
-
Crystal-Peters J., Neslusan C., Crown W. H. Treating
allergic rhinitis in patients with comorbid asthma: the risk of
asthma-related hospitalizations and emergency department visits // J.
Allergy Clin Immunol. 2002. № 1. P. 57–62.
-
Лопатин А. С. Медикаментозное лечение полипозного
риносинусита // Consilium medicum. 2002. № 9. С. 461–468.
-
Slavin R. G. Nasal polyps and sinusitis // JAMA. 1997. №
22. P. 1849–1854.
-
Samolinski B., Szczesnowicz-Dabrowska P. Relationship
between inflammation of upper and lower respiratory airways // Otolaryngol.
Pol. 2002. Vol. 56. Р. 49–55.
-
Grigoreas C., Vourdas D., Petalas K. et al. Nasal polyps
in patients with rhinitis and asthma // Allergy Asthma Proc. 2002. Vol.
23. P. 169–174.
-
Suzuki M., Watanabe T., Suko T. Comparison of sinusitis
with and without al lergic rhinitis: characteristics of paranasal sinus
effusion and mucosa // Am J. Otolaryngol. 1999. № 3.
P. 143–150.
-
Togias A. Rhinitis and asthma: evidence for respiratory
system integration // J. Allergy Clin Immunol. 2003. № 6. P. 1171–1183.
-
Черняк Б. А., Секретарева Л. Б., Воржева И. И. Оптимизация
терапии бронхиальной астмы, сочетающейся с полипозным риносинуситом //
Российский аллергологический журнал. 2004. № 4. С. 17–23.
-
Rudack C., Stoll W., Bachert C. Cytokines in nasal
polyposis, acute and chronic sinusitis // Am J. Rhinol. 1998. № 12. P.
383–388.
-
Singh H., Ballow M. Role of cytokines in nasal polyposis
// J. Investig Allergol Clin Immunol. 2003. № 1. P. 6–11.
-
Magnan A., Romanet S., Vervloet D. Rhinitis, nasosinusal
poliposis and asthma: clinical aspects // The Nose and Lung Diseases / Ed.
By B.Wallaert, P. Chanez, P. Godard. Eur. Resp. Monograph. 2001. P.
101–115.
-
Filiaci F., Passali D., Puxeddu R. A randomized controlled
trial showing efficacy of once dally intranasal budesonide in nasal
polyposis // Rhinology. 2000. Vol. 38. P. 185–190.
-
Blomqvist E. H., Lundbland L., Anngard A. et al. A
randomized controlled study evaluating medical treatment versus surgical
treatment in addition to medical treatment of nasal poliposis // J. All.
Clin. Immunol. 2001. Vol. 107. P. 224–228.
-
European Position Papper on Rhinosinusitis and Nasal
Poliposis. Rhinology, Supplement 20, 2007.
-
Черняк Б. А., Носуля Е. В., Секретарева Л. Б., Ким Е. А.
Влияние продолжительности терапии назальными КС на ее эффективность при
полипозном риносинусите // Пульмонология. 2005. № 2. С. 107–112.

