Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Заболевания, передающиеся клещами
Е. П. Деконенко, доктор медицинских наук, профессор
Г. Н. Кареткина, кандидат медицинских наук, доцент
ГУ ПИПВЭ им. М. П. Чумакова РАМН, Москва
ГОУ ВПО МГМСУ, Москва
Россия — один из самых больших в мире ареалов инфекционных заболеваний,
передающихся клещами. Ежегодно к врачам различных специальностей по поводу укуса
клеща обращается несколько сотен тысяч пациентов [1].
Известно, что клещи служат переносчиками целого ряда болезней человека
(табл.), возбудителями которых являются вирусы, бактерии и простейшие.
Таблица. Основные заболевания, передающиеся клещами
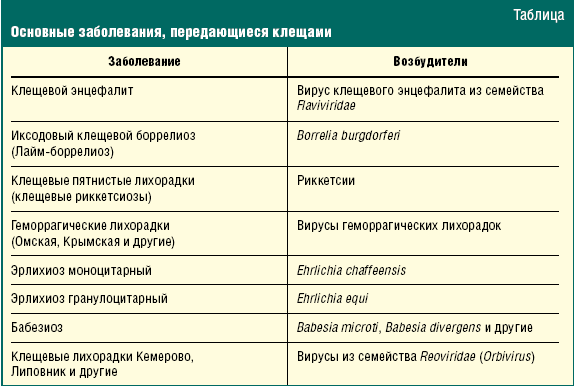
Кроме перечисленных в таблице заболеваний, клещами могут передаваться и
некоторые другие, в том числе туляремия, коксиеллез (лихорадка Ку).
Всем вышеуказанным болезням присущи некоторые общие черты: природная
очаговость, сезонность (обычно весенне-летняя), передача человеку возбудителя
иксодовыми клещами во время кровососания, острое начало болезни, лихорадка,
симптомы интоксикации, признаки поражения нервной системы, различные высыпания
на коже.
При акте кровососания клещ впрыскивает в кожу человека обезболивающие,
сосудорасширяющие и другие вещества, а вместе с ними и возбудителей, которые
находятся в кишечнике и слюнных железах клещей. Присасывание клеща, как правило,
не вызывает боли и проходит незаметно. Наиболее излюбленные места расположения
клещей — шея, подмышечные впадины, грудная клетка и паховые складки. Напившийся
крови клещ увеличивается в десятки раз, принимая форму плотного серого или
светлого шарика.
Около 25% заболевших лиц не указывают на присасывание клещей: оно происходит
или в течение короткого периода времени, или в области тела, трудной для
обнаружения [2].
Клещевой энцефалит (КЭ) — самый распространенный и тяжелый
эпидемический энцефалит на территории России и многих европейских государств.
Среди заболеваний, вызываемых арбовирусами, КЭ занимает одно из лидирующих
положений.
Природные очаги КЭ зарегистрированы во всех лесных и таежных зонах России.
Особенно высока заболеваемость КЭ в Приуралье, на Урале и в Сибири. Эндемичны по
КЭ Калининградская и Ленинградская области. В 2008 г. впервые за многие годы в
нескольких районах Московской области отдельные клещи были инфицированы вирусом
КЭ.
Заражение человека КЭ может произойти не только во время присасывания клещей,
но также алиментарным путем при употреблении сырого козьего или коровьего
молока.
Инкубационный период — от 5 до 25 дней, при алиментарном заражении
укорачивается до 2–3 дней.
При КЭ число манифестных форм соотносится с числом субклинических (асимптомных)
как 1:100–200 и более. Анализ геномных структур всех основных известных к
настоящему времени штаммов вируса КЭ позволил выявить три основных генотипа
вируса, один из которых соответствует дальневосточному, второй — западному, а
третий включает штаммы, отнесенные к урало-сибирскому варианту. Некоторые
исследователи считают, что существует определенная связь между клиническими
проявлениями КЭ и геновидом возбудителя [3].
Со времени начала изучения КЭ на основании клинических и лабораторных
исследований выделяют: лихорадочную (стертую), менингеальную и
очаговую, или паралитическую, формы заболевания [4].
Основной удельный вес в структуре КЭ занимают лихорадочная и менингеальная
формы. На их долю приходится от 80 до 90 и более процентов заболеваний. Это в
целом довольно доброкачественные, в большинстве самокупирующиеся формы, не
требующие специального лечения. В крайне редких случаях — сотых и тысячных долях
процента — наблюдается их переход в хроническую, прогрессирующую форму. КЭ — это
энцефаломиелит, т. е. сочетанное поражение не только головного, но и спинного
мозга [4].
Любая форма КЭ начинается остро, с озноба, стремительного повышения
температуры тела до высоких цифр, сильной головной боли, миалгии. Возможны
светобоязнь, боли в глазных яблоках. Больные обычно вялы, сонливы, реже
возбуждены. При их осмотре обращают на себя внимание гиперемия кожи лица, шеи,
верхней части туловища и слизистой оболочки ротоглотки, склерит, конъюнктивит.
Характерна общая гиперестезия.
Лихорадочная форма ограничивается вышеописанной симптоматикой;
продолжительность лихорадочного периода колеблется от нескольких часов до 5–6
дней, возможна двухволновая лихорадка. После стойкой нормализации температуры
тела состояние больных улучшается, но астенический синдром может сохраняться еще
2–3 недели.
При менингеальной форме кроме симптомокомплекса, присущего
лихорадочной форме, присоединяется менингеальный синдром: рвота на высоте
головной боли, выраженная общая гиперестезия, ригидность мышц затылка, боль при
надавливании на глазные яблоки, симптомы Кернига, Брудзинского и др. Иногда
транзиторно можно выявить и очаговую неврологическую симптоматику: асимметрию
лица, анизокорию, нистагм и др. При люмбальной пункции цереброспинальная
жидкость (ЦСЖ) вытекает под повышенным давлением, прозрачная, иногда
опалесцирующая. Плеоцитоз составляет от нескольких десятков до нескольких сотен
клеток, в первые дни может быть нейтрофильным, затем лимфоцитарный; содержание
белка в ЦСЖ умеренно повышено, глюкозы — нормальное; эти данные свидетельствуют
о развитии серозного менингита.
Лихорадка продолжается до двух недель, изменения в ЦСЖ сохраняются
относительно долго: от нескольких недель до нескольких месяцев. В периоде
реконвалесценции продолжительное время присутствует астеновегетативный синдром.
Очаговая (паралитическая) форма отличается от двух вышеописанных
тяжестью течения и высокой летальностью. На фоне лихорадки, общеинфекционного и
менингеального синдромов появляется общемозговая симптоматика в виде нарушения
сознания, двигательного возбуждения, судорог (генерализованных
тонико-клонических или фокальных).
Особенности, присущие только КЭ, — наличие тяжелого поражения нервной системы
в виде верхнего полиомиелита: парезов и параличей верхнего плечевого пояса (шеи
и проксимальных отделов верхних конечностей — синдром «вислой головы»),
сочетание центральных и периферических парезов: атрофий мышц и высоких
рефлексов.
Другой особенностью КЭ является развитие у части больных синдрома
Кожевниковской эпилепсии — тяжелейшего состояния в виде постоянных мышечных
сокращений в одной половине тела — миоклоний, периодически усугубляющихся
генерализованными эпилептическими судорогами. Присущей только КЭ особенностью
является и переход заболевания у части больных в хронический, прогрессирующий
процесс, заканчивающийся летальным исходом [5].
Какие изменения в области изучения и контроля за клещевым энцефалитом
произошли за последние годы? При сохранении основных клинических форм КЭ
наблюдаются: расширение ареала заболеваемости КЭ в нашей стране и странах
Европы; появление коинфекций вируса КЭ с другими возбудителями (бактериальные,
паразитарные микст-заболевания и др.); более тяжелое течение заболевания с
развитием атипичных форм (появление геморрагических форм в России и за рубежом,
паралитических форм КЭ при алиментарном заражении, поражение других органов —
печени, кровеносной системы и др.).
Частота КЭ в России с 1974 по 1999 гг. увеличилась в 7 раз, что связано с
ухудшением акарицидной обработки неблагополучных зон, снижением уровня
вакцинации, ухудшением экологической ситуации, изменением климата, большим
контактом с лесом, с социальными факторами: ухудшением материального уровня
населения и др.
По материалам отечественных эпидемиологов, в разных природных очагах в
зависимости от конкретных экологических условий в популяциях таежного клеща
может быть до 5–10% взрослых особей, одновременно зараженных боррелиями и
вирусом КЭ. До 60% менингоэнцефалитов в Западной Сибири, связанных с укусами
клещей, обусловлены сочетанной инфекцией вируса клещевого энцефалита и B.
burgdorferi [6].
В настоящее время нет радикального лечения паралитических поражений при КЭ,
что сближает эти формы заболевания с полиомиелитом.
Единственным реальным методом предупреждения развития тяжелых
инвалидизирующих и летальных последствий при КЭ остается профилактика — введение
вакцины против клещевого энцефалита. В последние годы в Европе прекращен выпуск
противоклещевого иммуноглобулина (ранее он применялся там только в
профилактических целях), что аргументируется опасностью антителозависимого
усиления инфекционного процесса и отсутствием доказательных методов,
свидетельствующих о его положительном эффекте [7]. В России иммуноглобулин
применялся и применяется в профилактических и лечебных целях [8]. Для лечения
иммуноглобулин против КЭ вводят внутримышечно, дозы и схемы введения зависят от
клинической формы.
Другим заболеванием, передающимся клещами, является иксодовый
клещевой боррелиоз — ИКБ (синонимы: Лайм-боррелиоз, клещевая эритема,
системный клещевой боррелиоз) — широко распространенное инфекционное
природно-очаговое, бактериальное заболевание с трансмиссивным путем передачи,
нередко принимающее хроническое, рецидивирующее течение и поражающее ряд систем
организма. В 1982 г. американский исследователь В. Бургдорфер (W. Burgdorfer)
обнаружил в кишечнике клещей ранее не известный вид боррелий, получивший свое
название по имени впервые открывшего его автора. Как самостоятельная
нозологическая форма ИКБ известен с 1984 г., когда была обнаружена связь нового
вида боррелий с вызываемым им заболеванием [2].
Заболевания ИКБ широко распространены в восточном и западном полушариях.
Случаи заболевания отмечаются в США, Канаде, практически по всей Европе (кроме
стран Бенилюкса и Иберийского полуострова), России, Монголии, Северном Китае,
Японии и других странах. По расчетам отечественных эпидемиологов ежегодно в
нашей стране число заболевших достигает 10–11 тыс. человек. Вероятно, эта цифра
занижена, т. к. в Германии, стране с меньшим населением и более благоприятной,
чем Россия, эпидемиологической обстановкой, ежегодное число заболевших
составляет около 60 тыс. человек, в США — более 13 тыс. человек [9].
Возбудитель ИКБ, B. burgdorferi, относится к семейству спирохет,
выделяется из клещей-переносчиков, а у больных ИКБ из зоны эритемы,
развивающейся на месте присасывания клеща, из крови, ЦСЖ, синовиальной жидкости
при Лайм-артритах и др.
Основная масса заболеваний наблюдается в весенне-летний период (апрель-июнь),
но сезон заболеваемости может значительно смещаться в зависимости от погодных
условий — чем раньше наступает теплый период, тем быстрее пробуждаются и
активизируются клещи, а значит, и чаще нападают на человека. На весенне-летний
период приходится первый пик заболеваемости. Второй — на конец лета, начало
осени (август-октябрь).
Попадая со слюной клеща в общий ток крови, боррелии разносятся по всему
организму, оседая в различных органах (мозг, сердце, суставы, глаза, печень) и
вызывая в них воспалительные изменения. Это острое поражение органов в
результате диссеминации инфекции характеризует вторую стадию ИКБ.
Спустя месяцы или годы после окончания фазы диссеминации инфекции могут
развиться новые симптомы, которые знаменуют собой третью стадию ИКБ — стадию
хронического поражения органов или период персистирующей инфекции.
В соответствии с периодами инфекции и признаками их клинической манифестации
выделяют три стадии болезни: первую — локальной инфекции, вторую —
диссеминированной инфекции (острого поражения органов) и третью — персистирующей
инфекции (хронического поражения органов). Для отнесения заболевания к третьей
стадии ИКБ длительность воспалительных изменений со стороны пораженного органа
должна быть не менее 6 месяцев [9]. Описанная выше последовательность поражения
органов является скорее исключением, чем правилом, и редко можно видеть у
пациента с ИКБ описанное выше хронологическое следование одной стадии за другой.
Чаще встречаются проявления одной или двух стадий заболевания у одного больного.
Так, у пациента с симптомами второй стадии ИКБ может не быть проявлений
локальной инфекции или третья стадия ИКБ может манифестировать без острого
поражения в первых двух фазах болезни.
Подобно другим спирохетозам ИКБ является системным заболеванием,
развивающимся по этапам, соответствующим хронологии пораженных органов.
Основными органами, вовлекающимися при заболевании, являются: кожа, нервная
система, сердце и суставы. Стадии заболевания определяются по клиническим
признакам преимущественного вовлечения пораженного органа, если известно время
начала заболевания, или по длительности заболевания, если нет точного указания
на начальный период болезни. ИКБ может протекать с последовательным чередованием
всех стадий болезни, с «пропуском» одной из стадий или первичной манифестацией в
любой стадии.
При локальной стадии инкубационный период болезни колеблется от 1 до 30 дней,
составляя в среднем 7–10 суток. Начало болезни у подавляющего большинства
постепенное. На месте присасывания клеща возникает пятно или папула. Это
первичное покраснение в течение нескольких дней расширяется и увеличивается в
размерах, формируясь в эритему со средним диаметром 10–15 см (колебания от 3–5
до 70 см). Эритема может быть в любой части тела, но чаще на туловище, бедрах
или подмышечных областях.
Эритема является одним из характерных патогномоничных признаков ИКБ и
является «золотым стандартом» диагностики заболевания. За присущее ей свойство
увеличиваться в размерах ее называют «мигрирующей клещевой эритемой». Эритема
может быть единственным признаком острого периода, но чаще ей сопутствуют другие
симптомы заболевания: региональная лимфаденопатия, недомогание, слабость,
миалгии, артралгии, респираторные проявления, повышение температуры до 37–38 °C,
редко выше; озноб, головная боль, тошнота и рвота. У части больных заболевание
может заканчиваться на этом этапе и эритема может исчезать спонтанно. У другой
части эритема сохраняется в течение недель и даже месяцев и на ее фоне
появляются признаки поражения других органов.
Для второй стадии заболевания (диссеминированной инфекции) характерно острое
органное поражение нервной системы (нейроборрелиоз); внутренних органов (сердца,
суставов, печени) и органа зрения (офтальмоборрелиоз). Вторая стадия ИКБ
развивается через 2–10 недель после острого периода. Неврологические проявления
при ИКБ довольно разнообразны, но большинство исследователей указывает на три
наиболее частых вида поражений нервной системы: радикулоневриты, невриты
черепных (лицевых) нервов и менингит. В половине и более случаев наблюдается
сочетание указанных синдромов поражения, проявляющихся в различных
симптомокомплексах. Кардиальные нарушения наблюдаются с 4–5 недели появления
эритемы. Они включают изменения 1–3 степени предсердно-желудочковой
проводимости, нарушения внутрижелудочковой проводимости, фибрилляцию предсердий
и другие. Длительность кардиальных нарушений непродолжительна и не превышает
нескольких недель. Наблюдаются и серьезные отклонения в виде дилятационной
кардиомиопатии и фатального панкардита.
В противоположность нередко самопроизвольно разрешающимся первым двум стадиям
ИКБ его третья стадия (хронической патологии органов) характеризуется
хроническим, воспалительным, деструктивным процессом, поражающим кожу, суставы и
нервную систему. В случае клещевой эритемы в остром периоде болезни интервал
между эритемой и началом неврологической симптоматики составляет обычно 4–12
месяцев.
Основными формами третьей стадии ИКБ принято считать: нейроборрелиоз
(прогрессирующий энцефаломиелит; цереброваскулярный нейроборрелиоз; моно- или
полиневрит), сочетающийся с хроническим атрофическим акродерматитом (ХАА);
дерматоборрелиоз (ХАА, доброкачественный лимфаденоз кожи); моно- и полиартриты.
Решающую помощь в диагностике ИКБ, особенно тех его вариантов, которые
протекают без клещевой эритемы, может оказать серологическое исследование на
наличие антител к B. burgdorferi. Наиболее часто применяются реакции:
непрямой метод флуоресцирующих антител (нМФА), иммуноферментный анализ (ИФА),
иммуноблот. Ранние IgM-антитела к B. burgdorferi начинают появляться не
ранее 2–3 недели заболевания, поэтому на стадии эритемы их практически не
находят и проводить серологическое обследование в этот период нецелесообразно.
IgM-антитела обычно быстро исчезают, но могут сохраняться длительно. Их сменяют
IgG-антитела, которые появляются на 3–4 неделе ИКБ и сохраняются в течение
месяцев или лет. К сожалению, серологические тесты при ИКБ не стандартизованы
[9]. Наличие антител к боррелиям подтверждает инфицирование B. burgdorferi,
но не является абсолютным критерием активной или неактивной фаз заболевания
[10]. Рядом исследователей указывается на молекулярный полиморфизм геновидов
возбудителя, проявляющийся в гетерогенности поверхностных белков B.
burgdorferi, что влечет за собой трудности в серодиагностике ИКБ [11, 12].
Лечение ИКБ проводится антибиотиками широкого спектра действия. Они
назначаются перорально в стадии эритемы и парентерально в/в при нейроборрелиозе
и ХАА во второй и третьей стадиях ИКБ.
В первой стадии этиотропное лечение проводят доксициклином в суточной дозе
0,2 г; препаратами выбора являются амоксициллин (0,5 г 3 раза в сутки),
азитромицин (0,5 г/сутки). Длительность лечения от 10 дней до месяца. Во второй
и третьей стадиях основным препаратом является цефтриаксон (2 г/сутки), возможно
применение цефотаксима, массивных доз пенициллина. Длительность лечения — 2
недели.
Клещевые пятнистые лихорадки
Группа клещевой пятнистой лихорадки (КПЛ) включает ряд природно-очаговых,
вызываемых риккетсиями трансмиссивных заболеваний, среди которых как давно
известные (марсельская или средиземноморская лихорадка, пятнистая лихорадка
Скалистых гор, клещевой сыпной тиф Северной Азии, везикулезный риккетсиоз и
др.), так и недавно впервые описанные (японская и израильская пятнистые
лихорадки, африканская лихорадка клещевого укуса), в том числе и на территории
нашей страны — астраханская пятнистая лихорадка и дальневосточный клещевой
риккетсиоз [13].
Список этот продолжает пополняться, открываются новые представители
риккетсий, описываются прежде неизвестные заболевания.
В России природные очаги КПЛ широко распространены. Клещевой сыпной тиф
Северной Азии (возбудитель Rickettsia sibirica) регистрируют в Западной
и Восточной Сибири, Алтайском, Красноярском, Хабаровском и Приморском краях. В
начале XXI века заболеваемость увеличилась, ежегодно выявляется до 3000 и более
случаев; это наиболее распространенный в России риккетсиоз.
Марсельская лихорадка (возбудитель R. conorii) встречается в
прибрежных районах Черного и Азовского морей; астраханская (возбудитель R.
conorii субтип caspiensis) — в низовьях Волги, Астраханской обл.,
Калмыкии и Западном Казахстане.
Всем КПЛ присущи некоторые общие клинические признаки, среди которых: наличие
первичного аффекта на месте присасывания клеща в виде папулы или безболезненного
небольшого инфильтрата с некрозом в центре, покрытого темной (черной)
корочкой/струпом; регионарный лимфаденит; острое начало заболевания после
инкубационного периода, средняя продолжительность которого составляет 1–2
недели; циклическое течение (начальный период — до появления сыпи; затем периоды
разгара и реконвалесценции); ознобы, лихорадка от 3 до 10 дней; интоксикация
(как правило, умеренная); головная боль, слабость, миалгия, артралгия,
бессонница; гиперемия кожи лица и шеи, склерит, конъюнктивит; увеличение печени;
появление экзантемы на 3–4 день после повышения температуры тела. Сыпь обычно
обильная, пятнисто-папулезная, на коже туловища и конечностей, в том числе
нередко на ладонях и подошвах, незудящая. Через 5–7 дней сыпь исчезает, на ее
месте остается пигментация кожи.
КПЛ протекают, как правило, доброкачественно. Исключение составляет пятнистая
лихорадка Скалистых гор, встречающаяся в Северной и Южной Америке.
Диагноз КПЛ базируется на данных эпидемиологического анамнеза (пребывание в
природном очаге в сезон активности клещей) и характерном клиническом
симптомокомплексе: первичный аффект на месте присасывания клеща, полиморфная
экзантема, лихорадка.
Подтверждением диагноза служит выявление антител к антигенам соответствующих
риккетсий в различных лабораторных методах: реакции непрямой иммунофлуоресценции
(РНИФ), ИФА, реакции связывания комплемента (РСК), реакции непрямой
гемагглютинации (РНГА).
Лечение КПЛ проводится препаратами тетрациклинового ряда (доксициклин по 0,2
г/сутки), фторхинолонами (ципрофлоксацин по 0,5 г 2 раза в сутки) или
макролидами (эритромицин по 0,5 г 4 раза в сутки).
Профилактика специфическая, с использованием вакцины, разработана только для
пятнистой лихорадки Скалистых гор, а неспецифическая — аналогична таковой для
всех болезней, передающихся клещами.
Омская геморрагическая лихорадка (ОГЛ) — острое вирусное
заболевание с природной очаговостью, характеризующееся лихорадкой,
геморрагическим синдромом и поражением нервной системы. Возбудитель относится к
группе арбовирусов, семейству Flaviviridae. Установлено, что основным
резервуаром инфекции являются водяная крыса, рыжая полевка, ондатра, а также
клещи Dermacentor pictus и D. marginatus. Случаев заражения от человека
не наблюдалось. Природные очаги ОГЛ выявлены в районах Омской, Новосибирской,
Тюменской, Курганской, Оренбургской областей.
Воротами инфекции является кожа в месте укуса клеща или ее мелкие
повреждения, инфицированные при контакте с ондатрой или водяной крысой. На месте
ворот инфекции первичного аффекта не наблюдается. Вирус проникает в кровь,
гематогенно разносится по всему организму и поражает преимущественно сосуды,
нервную систему и надпочечники.
Инкубационный период продолжается от 2 до 4 дней. Болезнь начинается
внезапно, повышение температура тела достигает 39–40 °C. Появляются общая
разбитость, интенсивная головная боль, боли в мышцах. Больные заторможены,
неохотно отвечают на вопросы. Температура держится на высоком уровне 3–4 дня,
затем литически снижается к 7–10 дню болезни. Лихорадка редко длится менее 7 и
более 10 дней. Почти у половины больных наблюдаются повторные волны лихорадки
(рецидивы), чаще на 2–3 неделе от начала болезни и продолжаются от 4 до 14 дней.
Общая длительность болезни от 15 до 40 дней.
Уже с 1–2 дня у большинства больных появляется геморрагическая сыпь. Кожа
лица, шеи и верхних участков груди гиперемирована, лицо одутловатое, сосуды
склер инъецированы. Появляются носовые, легочные, кишечные, маточные
кровотечения. Отмечается снижение артериального давления, глухость тонов сердца,
брадикардия, дикротия пульса и отдельные экстрасистолы. У 30% больных
развивается пневмония (мелкоочаговая), могут быть признаки поражения почек
(протеинурия, микрогематурия, цилиндрурия). Со стороны центральной нервной
системы отмечаются признаки менингита и менингоэнцефалита (при тяжелых формах
болезни). В крови — выраженная лейкопения (1200–2000 в 1 мкл), СОЭ не повышена.
Для подтверждения диагноза используют РСК, реакцию нейтрализации. Этиотропное
лечение не разработано.
Крымская геморрагическая лихорадка (КГЛ) — острое вирусное
заболевание, относящееся к зоонозам с природной очаговостью. Характеризуется
двухволновой лихорадкой, общей интоксикацией, выраженным тромбогеморрагическим
синдромом, тяжелым течением. Возбудитель открыт в 1945 г. М. П. Чумаковым.
Резервуаром вируса являются дикие мелкие млекопитающие (лесная мышь, малый
суслик, заяц-русак, ушастый еж), а также домашние животные (овцы, козы, коровы).
Переносчиком и хранителем являются клещи из рода Hyalomma.
Заболеваемость характеризуется сезонностью с максимумом с мая по август (в нашей
стране). Болезнь встречается в Крыму, Астраханской, Ростовской, Волгоградской
областях, Краснодарском и Ставропольском краях, в Чечне, Калмыкии, а также в
Средней Азии, Китае, Болгарии, Югославии, в странах Африки к югу от Сахары
(Конго, Кения, Уганда, Нигерия и др.).
КГЛ относят к опасным инфекционным болезням. Заражение происходит не только
при укусе инфицированным клещом или его раздавливании, но также при попадании на
кожу или слизистые оболочки крови и кровянистых выделений больного.
Инкубационный период длится от 1 до 14 дней (чаще 2–7 дней). Болезнь
начинается внезапно, температура тела быстро повышается до 39–40 °C,
одновременно появляются головная боль, миалгия и др. симптомы интоксикации.
Постоянным симптомом является лихорадка, которая длится в среднем 7–8 дней.
Перед появлением геморрагического синдрома отмечается снижение температуры тела
до субфебрильной, через 1–2 дня температура тела вновь повышается («двугорбая»
температурная кривая). В период разгара заболевания (2–4 сутки от начала
болезни) появляются геморрагическая сыпь на коже и слизистых оболочках,
кровоизлияния в местах инъекций, носовые, желудочно-кишечные, маточные
кровотечения, кровохарканье и т. д. Больные вялы, адинамичны, иногда, напротив,
возбуждены. Нередок менингеальный синдром. Выраженность тромбогеморрагического
синдрома определяет тяжесть и исход болезни. Период реконвалесценции исчисляется
несколькими месяцами.
При постановке диагноза учитываются эпидемиологические данные (пребывание в
эндемичных регионах, сезон и др.) и характерные клинические симптомы: острое
начало, рано появляющийся и в разной степени выраженный тромбогеморрагический
синдром, двухволновая температурная кривая, лейкопения, анемизация и др. [14].
Для специфической диагностики используют РНИФ, ИФА, ПЦР.
Больного КГЛ госпитализируют в бокс инфекционной больницы. В качестве
этиотропного препарата рекомендуется рибавирин.
Эрлихиоз как эпидемическое инфекционное заболевание впервые
был распознан в США в 1986 г. Выделяются две этиологически и эпидемиологически
различные формы заболевания: моноцитарный эрлихиоз человека (МЭЧ),
вызываемый E. chaffeensis, и гранулоцитарный эрлихиоз человека
(ГЭЧ), или анаплазмоз, вызываемый E. phagocytophila.
Возбудители заболеваний передаются человеку через укус инфицированных клещей,
которые получают их при кормлении на инфицированных животных. Эрлихии
принадлежат к семейству Rickettsiae, имеют характерную округлую форму с
ограничивающей ее снаружи мембраной. Имеются публикации об обнаружении больных в
Германии, Англии, Скандинавии, Франции. Эрлихиозы довольно широко распространены
в США и Японии. Для России это новые заболевания, первые случаи моноцитарного
эрлихиоза диагностированы в Пермской обл. в 1999 г., анаплазмоза — спустя
несколько лет на Дальнем Востоке [1].
Продолжительность инкубационного периода при эрлихиозах составляет в среднем
8–14 дней.
Клинически МЭЧ и ГЭЧ почти не различимы и характеризуются комплексом
симптомов: внезапным началом, ознобом, лихорадкой, головной болью, миалгией,
тромбоцитопенией, лейкопенией, повышением активности печеночных ферментов. Сыпь
наблюдается примерно у 1/3 больных с ЛЭЧ, но редко встречается у больных с ГЭЧ.
Экзантема появляется на 1–8 день болезни, вначале на конечностях, затем на
туловище, лице и шее, необильная, преимущественно пятнистая, иногда петехиальная.
Продолжительность лихорадочного периода — от нескольких дней до 3 недель.
Течение болезни варьирует от легкого доброкачественного до крайне тяжелого. В
ряде случаев отмечаются такие осложнения, как респираторный дистресс-синдром,
почечная недостаточность, неврологические нарушения, диссеминированное
внутрисосудистое свертывание. Летальность при ЛЭЧ составляет 5%, при ГЭЧ — 10%,
хотя, очевидно, истинная летальность может быть выше.
Для диагностики наиболее часто применяется РНИФ. Случаи заболевания
подтверждаются 4-кратным нарастанием титров антител в РНИФ или однократным
титром специфических антител в РНИФ ≥ 64, положительной ПЦР. При микроскопии
мазков крови, окрашенных по Райту, в моноцитах или гранулоцитах можно обнаружить
внутриклеточные включения соответствующих эрлихий.
Эрлихии чувствительны к препаратам тетрациклинового ряда, хлорамфениколу, что
позволяет быстро и эффективно лечить это заболевание. Сообщаются случаи
коинфекции Лайм-боррелиоза и эрлихиоза [15].
Бабезиоз, или пироплазмоз, — острое инфекционное
заболевание, сопровождающееся лихорадкой, интоксикацией, анемией и тяжелым
прогрессирующим течением. Бабезиоз является трансмиссивной паразитарной
зоонозной инфекцией. У человека заболевание было впервые диагностировано в
Югославии в 1957 году. Возбудитель относится к простейшим, классу споровиков,
семейству Babesiidae. Бабезии располагаются внутри пораженных
эритроцитов по центру или по периферии. При окраске по Граму имеют вид тонких
колец диаметром 2–3 мкм или образований грушевидной формы диаметром 4–5 мкм. В
мировой литературе к настоящему времени описано немногим более 100 случаев
бабезиоза человека, большинство из которых закончилось летально. Формы
заболевания с манифестацией инфекции наблюдались у лиц с выраженными нарушениями
иммунной системы (после спленэктомии, с ВИЧ-инфекцией и др.). У людей с
нормальной иммунной системой заболевание протекает бессимптомно, несмотря на
наличие паразитемии, достигающей 1–2%.
Заболевание встречается в Европе (Скандинавия, Франция, Германия, Югославия,
Польша, Россия) и в США (Восточное побережье). Хозяином являются мыши-полевки и
другие мышевидные грызуны, собаки, кошки и крупный рогатый скот. Заболевают
туристы, сельскохозяйственные рабочие, пастухи в период активности клещей
(весенне-летний и летне-осенний сезоны). Возможна передача инфекции путем
гемотрансфузий от инфицированных лиц, у которых имеется бессимптомная
паразитемия [16]. После присасывания клеща возбудитель проникает в кровяное
русло и в эритроциты. Репликация бабезий происходит в эритроцитах, которые
лизируются не только под воздействием паразитов, но и под влиянием
антиэритроцитарных антител. Когда число пораженных эритроцитов достигает 3–5%,
наблюдаются клинические проявления заболевания. В период разрушения эритроцитов
в кровь попадают продукты жизнедеятельности бабезий и гетерогенные протеины, что
обусловливает мощную пирогенную реакцию и другие токсические проявления
заболевания.
Инкубационный период продолжается от трех суток до трех недель (в среднем 1–2
недели). Болезнь начинается остро с озноба и повышения температуры тела до
высоких цифр. Лихорадка сопровождается резкой слабостью, адинамией, головной
болью, болями в эпигастрии, тошнотой и рвотой. Температурная кривая постоянного
или неправильного типа. Высокая лихорадка продолжается обычно 8–10 суток с
критическим падением до нормального уровня в терминальной стадии заболевания. С
3–4 дня болезни на фоне нарастания интоксикации наблюдаются бледность кожных
покровов, увеличение печени, желтуха, олигоанурия. В последующем в клинической
картине на первый план выступают симптомы острой почечной недостаточности.
Летальный исход обусловлен уремией или присоединившимися интеркуррентными
заболеваниями (пневмония, сепсис и т. п.). Клиническая диагностика трудна из-за
редкости заболевания. Длительная лихорадка на фоне анемии, гепатомегалии,
почечной патологии, отсутствие эффекта от приема антибиотиков заставляют
проводить лабораторные исследования на бабезиоз. Важен учет эпидемиологических
данных (укусы клещей, пребывание в эндемичной местности), выявление нарушений
иммунного статуса. Диагноз подтверждается обнаружением возбудителя в мазке и
толстой капле крови, а также в РНИФ. Дифференциальная диагностика проводится с
тропической малярией, сепсисом, заболеваниями крови, ВИЧ-инфекцией. Основой
лечения является ранняя антипаразитарная терапия. Эффективно применение хинина
(650 мг/сутки) и клиндамицина (2,4 г/сутки) в течение 2–3 недель. Без
этиотропного лечения заболевание часто (50–80% случаев) заканчивается летальным
исходом [17].
Клещевые лихорадки Кемерово, Липовник — «новые» зоонозные
природно-очаговые арбовирусные инфекционные болезни с трансмиссивным механизмом
передачи возбудителей.
Возбудитель — РНК-содержащие вирусы из семейства Reoviridae (Orbivirus)
группы Кемерово.
Резервуар и источники возбудителя — грызуны, мелкие млекопитающие, птицы.
Основным видом, поддерживающим существование вирусов в природе, являются клещи
Dermacentor spp. Естественная восприимчивость людей высокая. После
перенесенного заболевания остается иммунитет. Повторные заболевания редки.
Лихорадка Кемерово выявлена в лесной и лесостепной части Кемеровской области
России, лихорадка Липовник — в ряде европейских стран. Заболевают в основном
мужчины в возрасте 20–50 лет. Наибольшему риску подвержены лица, профессионально
связанные с лесом (лесники, лесозаготовители, егеря и др.). Заболевания
выявляются преимущественно в теплое время года, в период активизации клещей.
Продолжительность инкубационного периода 4–5 дней [18]. Клинически
характеризуются двухволновой лихорадкой, интоксикацией, иногда сыпью,
кровоизлияниями, признаками менингоэнцефалита, миокардита. Лабораторная
диагностика и лечение — в стадии разработки.
Итак, на территории России в теплое время года реальна опасность заражения
одной или одновременно несколькими инфекциями, передающимися иксодовыми клещами.
Клиническая диагностика их сложна, лабораторная в ранние сроки не всегда
информативна.
Следует внушать населению необходимость мер защиты при посещении лесов,
парков и других мест обитания клещей (надевание одежды типа комбинезона,
применение репеллентов, само- и взаимоосмотр). При обнаружении клеща следует его
немедленно удалить и обратиться к врачу-терапевту или инфекционисту. Желательно
провести исследование клеща на наличие в нем возможных возбудителей. При
обнаружении в клеще вируса КЭ пострадавшему вводится противоэнцефалитный
иммуноглобулин, боррелий — назначаются антибиотики (доксициклин или амоксициллин)
на 7–10 дней.
Литература
- Злобин В. И. Эпидемиологический мониторинг и профилактика иксодовых
клещевых инфекций в условиях сочетанных природных и антропургических очагов //
Эпидемиология и вакцинопрофилактика, 2008, № 2, с. 10–14.
- Деконенко Е. П. Клинико-эпидемиологические особенности Лайм-боррелиоза //
Врач, 2004, № 2, с. 24–28.
- Злобин В. И., Демина Т. В., Беликов С. И. и др. Генетическое типирование
штаммов вируса клещевого энцефалита на основе анализа уровней гомологии
фрагмента гена белка оболочки // Вопросы вирусологии, 2001, № 1, с. 17–22.
- Шаповал А. Н. Клещевой энцефаломиелит. Л., Медицина, 1980, с. 256.
- Субботин А. В., Семенов В. А., Арефьева Е. Г. и др. Хронический клещевой
энцефалит в неврологической практике // Медицина в Кузбассе. Спецвыпуск № 5,
2008, 149–151.
- Коренберг Э. И. Изучение и профилактика микстинфекций, передающихся
иксодовыми клещами. www.tick.ruSpecialmixtkorenberg_mixt.asp.
- Брокер М., Колларич Г. Профилактика после укуса клеща в эндемичных по
клещевому энцефалиту регионах; современные подходы в постэкспозиционной
профилактике (обзор), актуальные проблемы клещевых нейроинфенкций. Кемерово
22–23 мая 2008 г. // Медицина в Кузбассе. Спецвыпуск № 5, 2008, с. 29–36.
- Воробьева М. С. Иммуноглобулин из донорской крови человека для
профилактики и лечения клещевого энцефалита // Биопрепараты, 2008, № 2, с.
7–8.
- Oschmann P., Kraiczy P., Halperin J., Brade V. (Eds) Lyme Borreliosis and
Tick-borne Encephalitis. UNI-MED Verlag A. G., Bremen, 1999: 16–141.
- Chary-Valckenaere I., Jaubhac B., Monteil H. et al. Diagnosis of Lyme
disease: current difficulties and prospects // Rev. Rhum Engl. Ed. 1992; 62:
271–280.
- Hulinska D., Votypka J., Valesova M. Persistence of Borrelia garinii and
Borrelia afzelii in patients with Lyme arthritis // Zent Bakteriol, 1999; 289:
301–318.
- Wormser G. P., Liveris D., Nowakowski J. et al. Association of specific
subtypes of Borrelia burgdorferi with hematogenous dissemination in early Lyme
disease // J Infect. Dis. 1999; 180: 720–725.
- Тарасевич И. В. Современные представления о риккетсиозах // Клин.
микробиол. и антимикроб. химиотер, 2005, т. 7, № 2, 119–129.
- Источник: http://www.infectology.spb.ru/nosology/infectious/viral/krim_kongo.aspx.
- Krause P. J. et al. Disease-specific diagnosis of coinfecting tickborne
zoonoses: babesio-sis, human granulocytic ehrlichiosis, and Lyme disease //
Clin. Infect. Dis. 2002. 34: 1184–1191.
- Васильева И. С. Новые болезни, передаваемые клещами рода Ixodes (Ixodidae).
Бабезиозы человека. lib2005.rat-info.ru/files/babeozy.doc.
- Krause P. J. et al. Concurrent Lyme disease and babesiosis: evidence for
increased severity and duration of illness // JAMA. 1996.275: 1657–1660.
- Семенов В. А. Природно-очаговые клещевые инфекции в Западной Сибири.
Кемерово, 2008.
Статья опубликована в журнале
Лечащий Врач

