Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Актуальные вопросы диагностики и лечения острых респираторных
заболеваний в практике врача
Р. В. Горенков, доктор медицинских наук, доцент
МОНИКИ им. М. Ф. Владимирского, Москва
Острые респираторные заболевания (ОРЗ) — это группа заболеваний, которая
характеризуется воспалением слизистых оболочек дыхательных путей, коротким
инкубационным периодом, непродолжительной лихорадкой и интоксикацией.
Актуальность. Проблема диагностики и лечения острых
респираторных заболеваний (ОРЗ) является актуальной для любой страны мира. Во
время ежегодных эпидемий грипп поражает не менее 10% населения земного шара, а
во время пандемий число больных возрастает в 4–5 раз. В среднем за один год
взрослый болеет ОРЗ не реже 2–3 раз, ребенок — 6–10 раз в год (Учайкин В. Ф.,
2001). Ежегодно в России регистрируется около 50 млн случаев инфекционных
заболеваний, среди которых ОРЗ составляют до 90% (по данным отчетов, 2009).
Этиология ОРЗ. Для проведения терапии важным является
установление этиологии заболевания. Например, поражения верхних дыхательных
путей бактериальной и микоплазменной этиологии хорошо поддаются
антибактериальной терапии, а при гриппе назначение антибиотиков лишь
способствует развитию дисбактериоза, снижению иммунного статуса и другим
осложнениям.
ОРЗ могут быть обусловлены большим числом различных этиологических агентов.
Ниже приводится перечень основных возбудителей ОРЗ (рук-во под ред. Ю. В. Лобзина,
2000):
Вирусные агенты: вирусы гриппа А, В, С и их различные антигенные типы и
варианты; парагрипп четырех типов, аденовирусы 32 серотипов и
аденоассоциированные вирусы, энтеровирусы 60 типов, реовирусы трех типов;
риновирусы свыше 1000, коронавирусы четырех типов, респираторно-синцитиальный
вирус, вирусы простого герпеса.
Бактериальные агенты: стрептококки, стафилококки, менингококки, гемофильная
палочка, легионеллы и др.
Хламидии — Chlamуdia psittacic, Ch. pneumonia.
Микоплазмы — Mycoplasma pneumoniae и M. hominis.
Возможны и ассоциации возбудителей — вирусно-бактериальные,
вирусно-микоплазменные и вирусно-вирусные ОРЗ (миксты).
К недифференцированным ОРЗ относят все случаи ОРЗ, этиологический диагноз
которых стандартными лабораторными методами не установлен.
Эпидемиология. Естественным хозяином и источником
подавляющего числа ОРЗ является больной с клиническими выраженными или стертыми
формами ОРЗ. Передача инфекции происходит преимущественно воздушно-капельным
путем. Однако следует помнить о другом пути передачи ОРЗ — контактно-бытовом.
Например, входными воротами риновирусной инфекции являются слизистая носа и
конъюнктива глаза, а преимущественный путь передачи — через загрязненные руки.
Воздушно-капельный путь и даже «французские» поцелуи имеют меньшее значение для
данной инфекции, чем рукопожатие (Бартлетт Дж., 2000).
На грипп приходится 10–15% от всех случаев ОРЗ, а основную часть составляют
заболевания другой этиологии (Ершов Ф. И., 2003; Липатова М. К., 2006).
В период подъема заболеваемости ОРЗ выявляют: вирус гриппа А — 16,4%; вирус
гриппа В — 15,7%; вирус парагриппа 1-го, 2-го, 3-го типа — 4,3%; аденовирус —
16,4%; респираторно-синцитиальный вирус — 6,4%; вирус простого герпеса — 2,1%;
M. pneumonia — 2,1%; более двух вирусов — 33%; вирус не идентифицирован — 3,6%.
Отмечается тенденция снижения заболеваемости гриппом при нарастании
заболеваемости ОРЗ (Турьянов М. Х., 1998; Романцов М. Г., 2006; Маркова Т. П.,
2010).
Установлено, что в осенний период основным возбудителей ОРЗ является не
грипп, а парагрипп. В зимний период довольно часто встречается РС-инфекция. Пик
заболеваемости энтеровирусными ОРЗ приходится на конец лета — начало осени,
типична групповая заболеваемость в санаториях, детских лагерях, детских садах и
т. д. На протяжении всего года регистрируются случаи аденовирусной инфекции.
В межэпидемическое по гриппу время вирусы гриппа в структуре заболеваемости
ОРЗ занимают небольшое место, составляя всего 1–5% от всей заболеваемости ОРЗ.
Следовательно, в это время вероятность гриппа очень невелика. Кроме того, в
межэпидемический период клиническая симптоматика протекает преимущественно в
легкой форме со слабо выраженной интоксикацией, отсутствуют такие важные
проявления, как мышечные боли, боли в глазных яблоках, высокая лихорадка
(Казанцев А. П. и др., 1999).
Клиника. Симптомы и течение: ОРЗ характеризуется двумя
обязательными синдромами: общая интоксикация организма различной степени
выраженности и поражение дыхательной системы на различных уровнях. Клинически
диагностика ОРЗ, вызванного различными возбудителями, очень трудна, особенно в
межэпидемический период гриппа, когда даже грипп протекает с преобладанием
поражения верхних дыхательных путей, напоминая ОРЗ другой этиологии.
Во всех случаях ОРЗ необходимо указать синдром поражения респираторного
тракта, периода болезни, дня болезни, степень тяжести состояния, развившихся
неотложных состояний и осложнений.
Синдром воспаления дыхательных путей включает следующие формы поражения:
ринит, фарингит, ларингит, трахеит, бронхит, бронхиолит, которые могут
встречаться изолированно, но чаще наблюдаются в различных сочетаниях. Следует
отметить, что бронхит и бронхиолит рассматриваются как компонент ОРЗ, если они
сочетаются с поражением верхних отделов респираторного тракта. При отсутствии
таких изменений и при сочетании с пневмонией бронхит и бронхиолит не относят к
ОРЗ. Для ОРЗ характерен только острый бронхит.
Каждая группа инфекционных возбудителей избирательно поражает определенные
участки дыхательного тракта. Риновирусная инфекция поражает клетки эпителия
носовых ходов. При аденовирусных заболеваниях развиваются тонзиллит, фарингит с
выраженным экссудативным компонентом в сочетании с конъюнктивитом. При
парагриппозной инфекции поражается гортань с явлениями ларингита. Особенно
выражены явления ларингита у детей, у которых может развиться картина
парагриппозного ложного крупа (стеноза гортани 1–3 степени). У взрослых больных
круп, как правило, не развивается. Для респираторной синцитиальной инфекции
характерна преимущественная локализация процесса в нижних отделах дыхательных
путей с развитием бронхита и бронхиолита. Размножение вируса гриппа происходит в
основном в верхних и средних дыхательных путях, но клинически характерно наличие
выраженного трахеита.
Тяжесть проявлений общей интоксикации также зависит от этиологического
фактора. Наиболее выраженный интоксикационный синдром наблюдается при гриппе.
Уже в первые часы заболевания температура тела достигает максимальных
показателей — 39–40 °С. Температурная реакция при гриппе отличается остротой и
непродолжительностью. При гриппе А длится от 2 до 5 дней, при гриппе В — немного
дольше. Лихорадка, продолжающаяся свыше 5 дней или проявляющаяся в виде двух
волн, обычно свидетельствует об осложнениях гриппа. Лихорадка сопровождается
ознобом или зябкостью, резкой головной болью с локализацией в лобной области,
надбровных дугах. Только для гриппа характерна боль в глазных яблоках,
усиливающаяся при движении глазами, надавливании на глазные яблоки, а также
наличие сильных мышечных болей. Из осложнений гриппа наиболее тяжелым является
инфекционно-токсический шок, клинически проявляющийся острой сердечно-сосудистой
недостаточностью, отеком легких и отеком мозга, диссеминированным
внутрисосудистым свертыванием. Молниеносная (гипертоксическая) форма гриппа
обусловлена развитием инфекционно-токсического шока уже в первые сутки болезни.
Наиболее характерным для гриппа осложнением является пневмония. Частота
пневмоний колеблется от 15% при гриппе А/H1N1 и до 26–30% при гриппе А/H3N2 и В
(Покровский В. И., 2007). Выделяют первичную (гриппозную) и вторичную (как
правило, бактериальную) и смешанную пневмонию (вирусно-бактериальную).
Среди других осложнений при гриппе следует указать на возможность развития
асептического менингита, менингоэнцефалита, инфекционно-аллергического
миокардита, перикардита, синдрома рабдомиолиза с развитием почечной
недостаточности.
Симптомы общей интоксикации при парагриппе в отличие от гриппа выражены
слабо. Заболевание начинается постепенно, и максимальной выраженности
клиническая симптоматика достигает в течение 2–3 дней. На всем протяжении
болезни температура тела, как правило, остается субфебрильной — до 38 °С.
Аденовирусные заболевания начинаются остро, температура повышается свыше 38
°С и продолжается иногда до 10 дней. Однако общая интоксикация выражена слабее,
чем при гриппе. Даже при высокой лихорадке самочувствие больных остается
относительно удовлетворительным.
Неосложненные респираторно-синцитиальные вирусные заболевания протекают с
небольшим повышением температуры тела и слабо выраженными явлениями общей
интоксикации.
Нормальная температура тела (реже небольшой субфебрилитет) наблюдается при
риновирусном заболевании.
Микоплазменное воспаление верхних дыхательных путей чаще всего развивается
постепенно и продолжается более длительное время. Дифференциальная диагностика с
другими видами ОРЗ представляет большие трудности. Обращает на себя внимание
развитие данной инфекции среди больших коллективов.
Важнейшим моментом в диагностическом поиске при установлении ОРЗ является
определение вирусного или бактериального характера инфекции.
Стрептококковый фарингит обусловлен бета-гемолитическим стрептококком группы
А, характеризуется яркой гиперемией зева (за счет токсина гемолитического
стрептококка).
Менингококковый ринофарингит характеризуется воспалением слизистой оболочки
носа и глотки. Он может предшествовать развитию генерализованных форм
менингококковой инфекции. Точный этиологический диагноз может быть установлен
при бактериологическом исследовании слизи из носоглотки на менингококк. Однако
это возможно до назначения антибиотиков. Необходимо учитывать и
эпидемиологические данные.
Для ОРЗ вирусного генеза характерны лейкопения и тенденция к лимфо- и
моноцитозу. Лейкоцитоз с нейтрофилезом и сдвигом лейкоцитарной формулы влево
свидетельствуют о бактериальной природе ОРЗ или наличии бактериального
осложнения.
Лечение ОРЗ. Включает в себя режим, диету, этиотропную
(противовирусную, антибактериальную, комбинированную), патогенетическую (дезинтоксикационную,
десенсибилизирующую, иммуномодулирующую и т. д.) и симптоматическую
(антипиретики, анальгетики, противокашлевые средства) терапию в зависимости от
этиологии заболевания, степени тяжести, наличия осложнений и сопутствующих
заболеваний.
Всем больным назначается постельный режим на время лихорадочного периода.
Диета, богатая витаминами, обильное питье — потогонные горячие напитки из
отваров и настоев лечебных трав (малина, калина, шиповник и др.), теплые
щелочные минеральные воды.
Для профилактики гриппа проводят вакцинацию (специфическая профилактика
гриппа) или используют препараты, обладающие противовирусными и
иммуномодулирующими свойствами (неспецифическая иммунопрофилактика ОРЗ и
гриппа).
Несмотря на успехи вакцинопрофилактики, объем вакцинации остается
ограниченным. К сожалению, не всегда наблюдается полное соответствие структуры
вакцины циркулирующим штаммам, соответственно, защитный эффект вакцины
составляет 70–90%. Вакцинация групп риска, лиц преклонного возраста, пациентов с
иммунодефицитом приводят к снижению эффективности вакцины до 30–40% (Palache
A. M., Uphoff H., 2003; WHO, 2005). Введение вакцины способствует синтезу
защитных антител только к конкретным штаммам вируса гриппа и не влияет на защиту
от других возбудителей ОРЗ. Иммунизация эффективна, если проведена
заблаговременно, т. к. защитный титр антител начинает формироваться к концу
третьей недели и сохраняется до 6 месяцев. Сразу после введения вакцины возможен
длительный (от одной до двух недель) иммуносупрессивный период, способствующий
обострению хронических очагов инфекции (в том числе обострению герпетической
инфекции) (Киселев О. И. и др., 2004; Малашенкова И. К., Дидковский Н. А.,
2006).
Для лечения и профилактики гриппа доказана эффективность ряда этиотропных
противовирусных препаратов. К I поколению относятся препараты адамантанового
ряда. Противогриппозные препараты адамантанового ряда являются блокаторами
ионных каналов, образуемых вирусным белком М2, и препятствуют высвобождению его
генома для начала транскрипции.
Однако применение препаратов адамантанового ряда ограничено отсутствием
активности в отношении вируса гриппа В, наличием побочных эффектов, а также
широкой распространенностью резистентных к ним штаммов. Последние исследования
клинических изолятов показали, что процент штаммов вируса гриппа А, резистентных
к адамантанам, чрезвычайно возрос в мире и достигает 90% в некоторых странах,
например в Китае и США (Синопальников А. И., Белоцерковская Ю. Г., 2007; Зайцев
А. А., 2009).
К препаратам II поколения относятся разработанные сравнительно недавно
ингибиторы нейраминидазы: применяемый интраназально занамивир (Реленза) и
применяемый в виде капсул и суспензии для детей осельтамивир (Тамифлю).
Занамивир и осельтамивир являются ингибиторами фермента вируса гриппа
нейраминидазы. Оба препарата эффективны в отношении как вируса гриппа А, так и В
(Бакрадзе М. Д., 2007; Малеев В. В., 2007; Кареткина Г. Н., 2009).
В России широкое распространение получил оригинальный отечественный
этиотропный противовирусный препарат Арбидол, предназначенный для лечения и
профилактики гриппа А и В.
К недостаткам вирус-специфических препаратов относится узкий спектр действия
и формирование резистентных штаммов вирусов, снижающие их эффективность. При
назначении противовирусных препаратов всегда следует помнить об
эпидемиологической ситуации. В случае отсутствия эпидемии гриппа использование
данных противовирусных препаратов неэффективно, учитывая незначительный % гриппа
в структуре ОРЗ (до 10%).
Иммуномодулирующая терапия. Для экстренной профилактики
(особенно детям, лицам пожилого возраста) и лечения вирусных инфекций в
настоящее время эффективны препараты интерферонов (бетаферона, реаферона,
реальдирона, роферона А, интрона А, веллферона, человеческого лейкоцитарного
интерферона) или индукторов интерферонов (Виферон В, Арбидол, Гриппферон,
Циклоферон, Лавомакс, Амиксин и др.). Указанные препараты широко используются в
различных лекарственных формах: капли, мази, гели, ингаляции, свечи, инъекции.
Продолжительность лечения, дозы и лекарственная форма препарата определяются
целью применения (профилактика или лечение) и тяжестью заболевания (Малашенкова
И. К., Дидковский Н. А., Левко А. А., 2004).
Антибактериальные препараты следует назначать при подозрении
на бактериальный характер заболевания, наличии осложнений (пневмония, отит,
синусит, инфекция мочевыводящих путей и др.), тяжелых формах ОРЗ, особенно при
имеющихся хронических очагах инфекции (хронический гайморит, хронический
пиелонефрит и т. д.).
Симптоматические средства. Клинический опыт показывает, что
наилучшие результаты в лечении вирусных заболеваний достигаются при
использовании всего арсенала перечисленных выше средств. Однако на практике в
лечении вирусных заболеваний наиболее часто используются симптоматические
средства (Жаркова Н. Е., 2007; Пчелинцев М. В., 2009).
При лечении ОРЗ отдается предпочтение комплексным средствам, поскольку они
содержат несколько активных веществ, необходимых для лечения симптомов ОРЗ:
кашля, першения в горле, отечности носоглотки, лихорадки с ознобом, общей
слабости, головных болей, миалгий и артралгий и пр., которые трудно переносятся
пациентом. Многокомпонентные симптоматические средства содержат сбалансированные
дозы лекарственных препаратов, что снижает риск передозировки. Их удобно
использовать: один препарат вместо нескольких. Кроме того, лечение обходится
дешевле. Практически все они могут отпускаться без рецепта врача и
самостоятельно приобретаться и использоваться пациентом (Липатова М. К., 2006).
Существует большое количество комбинированных препаратов из 3–5
фармакологических субстанций (таблица).
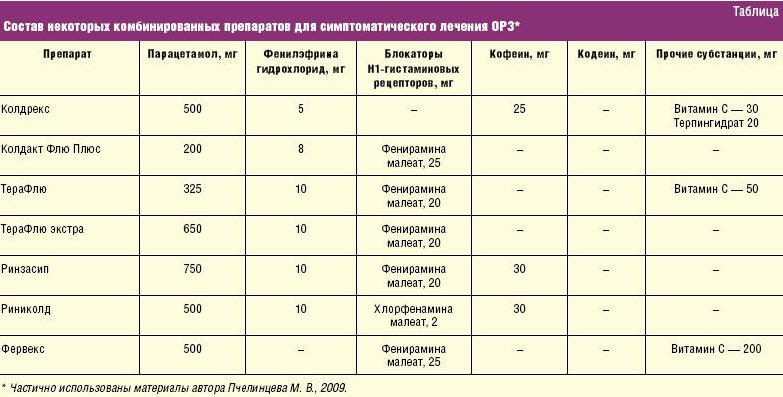
В качестве основного вещества используется либо анальгетик-антипиретик
(парацетамол) или нестероидный противовоспалительный препарат (ацетилсалициловая
кислота, ибупрофен и др.).
Прием препаратов, содержащих ацетилсалициловую кислоту, особенно при гриппе,
ветряной оспе и инфекциях, вызванных вирусами Коксаки, опасен у детей до 15 лет,
так как они могут вызвать синдром Рея, который характеризуется энцефалопатией и
острой жировой дистрофией печени, быстро приводящей к печеночной недостаточности
(Дидковский Н. А., Малашенкова И. К., Танасова А. Н., 2003).
Благодаря хорошему профилю эффективности и безопасности парацетамол в
настоящее время рассматривается в качестве терапии первой линии в лечении
лихорадки и купировании боли у пациентов разных групп, в том числе детей, лиц
пожилого возраста. Считается, что выраженное анальгетическое действие препарата
связано с его способностью накапливаться в центральной нервной системе, головном
и спинном мозге и уменьшать образование простагландинов за счет ингибирования
изоформы фермента циклооксигеназы — ЦОГ-3 (McQuay H. J., Edwards J. E., Moore
R. A., 2000). Анальгезирующий эффект связан с периферическим блокированием
импульсов на брадикинин-чувствительных хеморецепторах, ответственных за
возникновение боли.
В отличие от других нестероидных противовоспалительных препаратов действие
парацетамола на синтез простагландинов ограничивается центрами терморегуляции и
боли в гипоталамусе и не распространяется на другие органы и ткани. По этой
причине эрозивно-язвенные поражения желудочно-кишечного тракта, явления
бронхоспазма при приеме парацетамола развиваются крайне редко, препарат не
влияет на почечный кровоток и агрегацию тромбоцитов. Возможность развития
поражений печени связывают в основном с длительным приемом парацетамола в дозах,
значительно превышающих рекомендуемые максимальные (Белоусов Ю. Б. и др., 2004).
В составе комбинированных препаратов используются деконгестанты. Одним из
первых препаратов этой группы был эфедрин. В настоящее время применяются
фенилпропаноламин, псевдоэфедрин и фенилэфрин, имеющие меньшую по сравнению с
эфедрином частоту нежелательных эффектов. Эти препараты стимулируют
альфа1-адренорецепторы сосудистой стенки, что приводит к их сужению, снижению
проницаемости, отека слизистой оболочки носа, количества отделяемого из носа и
носового дыхания. Однако в силу активации адренергических структур эти средства
могут в той или иной степени повышать артериальное давление, потребность
миокарда в кислороде, увеличивать вероятность сердечных аритмий у пациентов с
сердечно-сосудистыми рисками, а также вызывать беспокойство и бессонницу (Жаркова
Н. Е., 2007).
По результатам крупного эпидемиологического исследования, проведенного в 2001
г. в США, показана связь развития геморрагического инсульта с применением
фенилпропаноламина. Фенилэфрин — единственный системный деконгестант,
разрешенный для безрецептурного отпуска в РФ в составе комбинированных средств
от простуды и гриппа. В дозе 10 мг фенилэфрин эффективно уменьшает отечность
носовых ходов у больных с ринитом. В этой дозе он не повышает артериальное
давление и не имеет центрального стимулирующего эффекта (Белоусов Ю. Б., 2004).
В отличие от адреномиметиков, применяющихся местно, фенилэфрин не вызывает
возникновения раздражения или сухости слизистой оболочки носа, развития
медикаментозного ринита. Фенилэфринсодержащие препараты считаются самыми
безопасными препаратами для симптоматического лечение простуды.
В состав комбинированных средств часто входят блокаторы Н1-гистаминовых
рецепторов I поколения (фенирамин, хлорфенирамин, прометазин). Эти препараты
потенцируют антиэкссудативное действие стимуляторов альфа1-адренорецепторов.
Блокаторы Н1-гистаминовых рецепторов I поколения обладают седативными
свойствами, улучшают сон. В то же время их следует с осторожностью назначать
пациентам, занимающимся деятельностью, требующей повышенного внимания и быстрых
реакций, в первую очередь вождением автомобиля. Врачи должны информировать
пациентов о недопустимости вождения автомобиля и выполнения работ, связанных с
высокой концентрацией внимания.
С целью повышения работоспособности пациентов при ОРЗ, устранения ощущения
вялости, уменьшения головной боли, связанной с вазоконстрикцией, в состав
комбинированных средств в ряде случаев вводят кофеин. Он также препятствует
проявлению седативного действия антигистаминных препаратов. Однако этот препарат
может повышать артериальное давление, вызывать беспокойство и бессонницу.
В состав некоторых комбинированных препаратов входит аскорбиновая кислота.
Аскорбиновая кислота, обладая комплексным действием, является необходимым при
ОРЗ и гриппе патогенетическим средством. Она стимулирует выработку эндогенного
интерферона, нормализует процессы перекисного окисления липидов, укрепляет
сосудистую стенку, уменьшая ее проницаемость, и восполняет повышенную во время
ОРЗ и гриппа потребность организма в аскорбиновой кислоте. Суточная потребность
здорового взрослого человека в аскорбиновой кислоте составляет 70–100 мг (Машковский
М. Д., 2000). Во время ОРЗ потребность в аскорбиновой кислоте возрастает. Однако
доза свыше 200 мг в сутки организмом не усваивается и выводится с мочой в
неизменном виде. Избыток аскорбиновой кислоты (в дозах свыше 200 мг в сутки)
может вызывать различные нежелательные побочные эффекты: аллергические реакции,
раздражение слизистой желудочно-кишечного тракта, обострение мочекаменной
болезни и др. (Белоусов Ю. Б., 2004).
Примером рационального сочетания комбинации субстанций для симптоматического
и патогенетического лечения ОРЗ является группа препаратов под названием ТераФлю
(табл.). Они представляют собой оптимальные композиции субстанций для
воздействия на все известные звенья патогенетической цепи и соответствующие
симптомы: лихорадку, головную и мышечную боль, боль в горле, заложенность носа,
общую интоксикацию.
Выбор комплексных препаратов при лечении ОРЗ должен быть дифференцирован:
необходимо учитывать клиническую картину заболевания, уровень безопасности,
сопутствующие заболевания, условия, в которых находится пациент (дома, на
работе, вождение транспорта и др.).
В целом рациональная ОРЗ должна базироваться на совокупности данных
эпидемиологического анализа, сведениях о конкретных возбудителях заболеваний и
комбинированном алгоритме использования обширного арсенала лекарственных средств
с различным механизмом действия.
Литература
- По данным отчетов Федерального государственного учреждения здравоохранения
«Федеральный центр гигиены и эпидемиологии Роспотребнадзора РФ». Available at:
http://www.fcgsen.ru/, 2009.
- Учайкин В. Ф. Диагностика, лечение и профилактика гриппа и острых
респираторных заболеваний у детей. Пособие для врачей. М., 2001. 16 с.
- Руководство по инфекционным болезням (под ред. Ю. В. Лобзина). Спб:
«Фолиант», 2000. 932 с.
- Бартоетт Дж. Инфекции дыхательных путей. М. — Спб: ЗАО «Издательство
БИНОМ» — Невский диалект», 2000.192 с.
- Ершов Ф. И., Касьянова Н. В., Полонский В. О. Возможна ли рациональная
фармакотерапия гриппа и других ОРВИ // CONSILIUM MEDICUM «Инфекции и
антимикробная терапия». 2003, т. 5, № 6, с. 66–59.
- Липатова М. К. Социальная значимость ОРВИ и актуальность симптоматического
лечения // Русский медицинский журнал. 2006, т. 14, № 24, с. 1569–1574.
- Турьянов М. Х., Царегородцев А. Д., Лобзин Ю. В. Инфекционные болезни. М.:
ГЕОТАР-Медицина, 1998.
- Романцов М. Г., Ершов Ф. И. Часто болеющие дети: современная
фармакотерапия. М.: Геотар-Медиа, 2006, 191 с.
- Маркова Т. П. Профилактика и лечение респираторных инфекций // Русский
медицинский журнал. 2010, т. 18, № 2, с. 77–82.
- Казанцев А. П., Зубик Т. М., Иванов К. С., Казанцев В. А. Дифференциальная
диагностика инфекционных болезней. М.: ООО «Медицинское информационное
агенство», 1999. 482 с.
- Инфекционные болезни и эпидемиология: Учебник / Покровский В. И., Пак
С. Г., Брико Н. И., Данилкин Б. К. 2-е изд. М.: ГЭОТАР-Медиа, 2007. 816 с.
- Palache A. M. Influenza vaccines. A reappraisal of their use // Drugs,
1997; 54: 841–856.
- Uphoff H., Cohen J. M., Fleming D., Noone A. Harmonisation of national
influenza surveillance morbidity data from EISS: a simple index // Euro
Surveill. 2003, Jul.; 8 (7): 156–164.
- WHO checklist for influenza pandemic preparedness planning. Geneva, World
Health Organization, 2005.
- Киселев О. И., Маринич И. Г., Сомнина А. А. Грипп и другие респираторные
инфекции: эпидемиология, профилактика, диагностика и терапия. СПб., 2004. 224
с.
- Малашенкова И. К., Дидковский Н. А. Современные подходы к профилактике и
лечению ОРВИ и гриппа // Русский медицинский журнал. 2006, т. 14, № 27, с.
1968–1973.
- Синопальников А. И., Белоцерковская Ю. Г. Грипп // Лечащий Врач. 2007, №
9, с. 54–60.
- Зайцев А. А. Направления фармакотерапии и прфилактики острых респираторных
вирусных инфекций // Русский медицинский журнал. 2009, т. 14, № 27, с.
1968–1973.
- Бакрадзе М.-Д., Таточенко В.-К., Намазова Л. С. и др. Ингибиторы
нейраминидазы. Новые возможности в лечении гриппа // Педиатрическая
фармакология. 2007. Т. 4 № 2, с. 1– 9.
- Малеев В.-В. Роль ингибиторов нейраминидазы в профилактике и лечении
гриппа // Клин. фармакология и терапия. 2007. Т. 16. № 1, с. 1–6.
- Кареткина Г. Н. Грипп: новое в лечении и профилактике // Лечащий Врач.
2009. № 9.
- Малашенкова И. К., Дидковский Н. А., Левко А. А. К вопросу о роли
индивидуального подбора иммунокорректоров // Фарматека, 2004, с. 118–122.
- Жаркова Н. Е. Симптоматическое лечение ОРВИ: будущее за комбинированными
препаратами // Русский медицинский журнал. 2007, т. 15, № 22, с. 1636–1639.
- Пчелинцев М. В. Новые клинико-фармакологические аспекты симтоматической
терапии ОРВИ и гриппа // Русский медицинский журнал. 2009, т. 17, № 14, с.
924–928.
- McQuay H. J., Edwards J. E., Moore R. A. Mechanism of action of anti–inflammatory
drugs // Am. J. Ther. 2000. Vol. 9. P. 179–187.
- Дидковский Н. А., Малашенкова И. К., Танасова А. Н. Лихорадка и синдром
Рея у детей // Врачебное сословие. 2003, № 1, с. 87–90.
- Белоусов Ю. Б., Гуревич К., Зырянов С. К. Эффективность и безопасность
лекарственных средств, применяемых при ОРВИ и гриппе // Русский медицинский
журнал. 2004, т. 12, № 2, с. 80–83.
- Машковский М. Д. Лекарственные средства. М.:«Медицина», 2000.
Статья опубликована в журнале
Лечащий Врач

