Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Клинические
рекомендации Российской гастроэнтерологической
ассоциации по диагностике и лечению язвенной болезни
В.Т. Ивашкин1,
А.А. Шептулин1, И.В. Маев2,
Е.К. Баранская1, А.С. Трухманов1,
Т.Л. Лапина1, С.Г. Бурков3,
А.В. Калинин4, А.В. Ткачев5
1 - ФГБОУ ВО «Первый
Московский государственный медицинский университет
им. И. М. Сеченова» Минздрава России, Москва,
Российская Федерация
2 - ФГБОУ ВО
«Московский государственный медико-стоматологический
университет им. А. И. Евдокимова» Минздрава России,
Москва, Российская Федерация
3 - ФГБУ «Поликлиника № 3 Управления делами
Президента Российской Федерации», Москва, Российская
Федерация
4 - ГБУЗ «Московский областной
научно-исследовательский клинический институт им. М.
В. Владимирского», Москва, Российская Федераци
5 - ФГБУ ВО
«Ростовский государственный медицинский университет»
Минздрава России, Ростов, Российская Федерация
Год утверждения рекомендаций — 2016.
Целевая аудитория клинических рекомендаций:
гастроэнтерологи, терапевты, врачи общей практики.
Шептулин Аркадий Александрович — доктор
медицинских наук, профессор кафедры пропедевтики
внутренних болезней ФГБОУ ВО «Первый МГМУ им. И. М.
Сеченова». Контактная информация: arkalshеp@gmаil.com;
119991, Москва, ул. Погодинская, д. 1, стр. 1
Цель публикации. Довести до практикующих
врачей современные представления об этиологии и
патогенезе язвенной болезни (ЯБ), познакомить с
применяющимися в настоящее время методами
диагностики и основными подходами к лечению данной
патологии.
Основные положения. ЯБ продолжает
оставаться одним из наиболее распространенных
заболеваний органов пищеварения. Несмотря на
тенденцию к снижению частоты госпитализаций больных
с неосложненным течением ЯБ, отмечено увеличение
частоты осложненных форм заболевания, что связано
главным образом с растущим приемом нестероидных
противовоспалительных препаратов (НПВП). Ведущая
роль в этиологии ЯБ принадлежит инфекции
Helicobacter pylori. Не ассоциированными с H. pylori
могут быть гастродуоденальные язвы, обусловленные
приемом НПВП, а также язвенные поражения, возникшие
в рамках других заболеваний (симптоматические язвы
желудка и двенадцатиперстной кишки). Диагностика ЯБ
включает в себя обязательное тестирование на H.
pylori и проведение эрадикации инфекции в случае
получения положительных результатов. Схемами
антигеликобактерного лечения первой линии в
настоящее время служат стандартная тройная терапия с
кларитромицином и амоксициллином, а также
квадротерапия с препаратами висмута. В качестве схем
второй линии применяются квадротерапия с препаратами
висмута и тройная терапия с левофлоксацином. Схемы
терапии третьей линии подбирают после
индивидуального определения чувствительности штаммов
H. pylori к антибиотикам. Контроль
антигеликобактерного лечения проводится не ранее чем
через 4 недели после окончания эрадикации.
Заключение. Строгое соблюдение алгоритма
обследования рассматриваемой категории больных и
протокола эрадикационной терапии позволяет
значительно снизить риск развития рецидивов ЯБ и ее
осложнений.
Ключевые слова: язва желудка, язва
двенадцатиперстной кишки, инфекция Helicobacter
pylori, эрадикация, ингибиторы протонной помпы.
Для цитирования: Ивашкин В. Т., Шептулин
А. А., Маев И. В., Баранская Е. К., Трухманов А. С.,
Лапина Т. Л., Бурков С. Г., Калинин А. В., Ткачев А.
В. Клинические рекомендации Российской
гастроэнтерологической ассоциации по диагностике и
лечению язвенной болезни. Рос журн гастроэнтерол
гепатол колопроктол 2016; 26(6):40-54 DOI:
10.22416/1382-4376-2016-6-32-39
Актуальность проблемы обусловливается
сохраняющейся в настоящее время высокой частотой и
распространенностью язвенной болезни (ЯБ), ее
длительным течением с возможным формированием часто
рецидивирующих и трудно рубцующихся язв, риском
развития серьезных осложнений, требующих во многих
случаях проведения оперативных вмешательств,
значительными расходами, которые несет
здравоохранение на обследование и лечение таких
пациентов. Не всегда удовлетворительные результаты
обследования и лечения являются нередко следствием
ошибок, допускаемых в диагностике (в частности,
инфекции Helicobacter pylori) и лечении больных.
Большое клиническое значение имеет растущая
устойчивость H. pylori к антибиотикам. Все это
ставит на повестку дня необходимость подготовки
рекомендаций, которые помогли бы врачу выбрать для
каждого конкретного пациента оптимальный план
диагностики и терапии.
1. Определение
Язвенная болезнь представляет собой хроническое
рецидивирующее заболевание, протекающее с
чередованием периодов обострения и ремиссии, ведущим
проявлением ЯБ служит образование дефекта (язвы) в
стенке желудка или двенадцатиперстной кишки.
2. Этиология и патогенез
В 1910 г. К. Schwarz сформулировал ставший
впоследствии известным тезис «без кислоты нет язвы»,
который отражает основной патогенетический фактор
возникновения язвенных дефектов.
В дальнейшем наши знания о патогенезе ЯБ
значительно расширились. Согласно современным
представлениям, патогенез ЯБ в общем виде сводится к
нарушению равновесия между факторами
кислотно-пептической агрессии желудочного
содержимого и элементами защиты слизистой оболочки
желудка и двенадцатиперстной кишки и изображается в
виде «весов», предложенных H. Shay и D.C.H. Sun [1].
На одной чаше этих весов помещены факторы агрессии,
а на другой — факторы защиты. Если обе чаши весов
уравновешивают друг друга, ЯБ у человека не
развивается. Усиление факторов агрессии или
ослабление факторов защиты приводит к нарушению
этого равновесия и возникновению язвы.
Агрессивное звено язвообразования включает в себя
увеличение массы обкладочных клеток (часто
наследственно обусловленное), гиперпродукцию
гастрина, нарушение нервной и гуморальной регуляции
желудочного кислотовыделения, расстройство выработки
пепсиногена и пепсина, нарушение гастродуоденальной
моторики (задержка или, наоборот, ускорение
эвакуации из желудка), обсеменение слизистой
оболочки микроорганизмами H. pylori.
Ослабление защитных свойств слизистой оболочки
желудка и двенадцатиперстной кишки может возникнуть
в результате снижения выработки и изменения
качественного состава желудочной слизи, уменьшения
секреции бикарбонатов, снижения регенераторной
активности эпителиальных клеток, ухудшения
кровоснабжения слизистой желудка, уменьшения
содержания простагландинов в желудочной стенке,
например, при приеме нестероидных
противовоспалительных препаратов (НПВП).
Определенное место в патогенезе ЯБ занимают также
гормональные факторы (половые гормоны, гормоны коры
надпочечников, гастроинтестинальные пептиды),
биогенные амины (гистамин, серотонин, катехоламины),
нарушения процессов перекисного окисления липидов.
Решающая этиологическая роль в развитии ЯБ
отводится сегодня микроорганизмам H. pylori,
обнаруженным в 1983 г. австралийскими учеными Б.
Маршаллом (B. Marshall) и Дж. Уорреном (J. Warren).
Спектр неблагоприятного влияния H. pylori
достаточно многообразен. Эти бактерии вырабатывают
целый ряд ферментов, повреждающих защитный барьер
слизистой оболочки (уреаза, протеазы, фосфолипазы),
а также различные цитотоксины. Наиболее патогенными
являются VacA-штамм H. pylori — продуцирующий
вакуолизирующий цитотоксин, приводящий к образованию
цитоплазматических вакуолей и гибели эпителиальных
клеток, и CagA-штамм, экспрессирующий ген,
ассоциированный с цитотоксином. Этот ген кодирует
белок массой 128 кДа, который оказывает повреждающее
действие на слизистую оболочку.
H. pylori способствуют высвобождению в слизистой
оболочке желудка интерлейкинов, лизосомальных
энзимов, фактора некроза опухолей, что вызывает
развитие воспалительных процессов.
Обсеменение слизистой оболочки желудка H. pylori
сопровождается формированием поверхностного
антрального гастрита и дуоденита и ведет к повышению
уровня гастрина с последующим усилением секреции
соляной кислоты. Избыточное количество соляной
кислоты, попадая в просвет двенадцатиперстной кишки,
в условиях относительного дефицита панкреатических
бикарбонатов способствует прогрессированию дуоденита
и, кроме того, обусловливает появление в кишке
участков желудочной метаплазии (перестройку эпителия
дуоденальной слизистой оболочки по желудочному
типу), которые быстро заселяются H. pylori. В
дальнейшем при неблагоприятном течении, особенно при
наличии дополнительных этиологических факторов
(наследственная предрасположенность, 0 (I) группа
крови, курение, нервно-психические стрессы и др.) в
участках мета-плазированной слизистой формируется
язвенный дефект. Ассоциированными с H. pylori
оказывается около 80% язв двенадцатиперстной кишки и
60% язв желудка [2]. H. pylori-негативные язвы чаще
всего бывают обусловлены приемом НПВП.
3. Эпидемиология
Несмотря на некоторое снижение частоты ЯБ к концу
минувшего столетия, это заболевание, по-прежнему,
остается одним из наиболее распространенных
заболеваний органов пищеварения. Показано, что
11–14% мужчин и 8–11% женщин в течение своей жизни
могут заболеть ЯБ [3]. Например, в США ежегодно
выявляют 500 000 больных с впервые обнаруженной ЯБ и
более 4 млн пациентов с рецидивами заболевания [2,
4]. Локализация язв в двенадцатиперстной кишке
встречается в 4 раза чаще, чем в желудке. Среди
пациентов с дуоденальными язвами мужчины преобладают
над женщинами, тогда как при язвах желудка
соотношение мужчин и женщин примерно одинаково [5].
В последние годы наблюдается тенденция к снижению
госпитализаций больных с неосложненными формами ЯБ
как в зарубежных странах [6], так и в России. Анализ
частоты и распространенности ЯБ в Российской
Федерации по материалам Министерства здравоохранения
РФ показывает, что за период с 2006 по 2009 г.
уменьшилось как общее число пациентов с ЯБ (с 1 663
660 до 1 522 938) и число больных в пересчете на 100
000 населения (с 1446,5 до 1314,6), так и число лиц
с впервые выявленной ЯБ (с 148 019 до 136 363 в
абсолютных цифрах и с 128,7 до 117,7 в пересчете на
100 000 населения).
Эта положительная динамика, безусловно, связана с
активным обследованием больных, предъявляющих жалобы
на диспепсические расстройства, на наличие инфекции
H. pylori, и с проведением последующей
эрадикационной терапии.
В то же время во всем мире отмечено увеличение
частоты осложнений ЯБ (кровотечений, перфораций).
Так, согласно статистическим данным Минздрава
Российской Федерации (2000), число больных с
язвенными кровотечениями увеличилось в нашей стране
с 28 913 в 1990 г. до 64 045 в 1999 г. [7].
Увеличение осложненных форм ЯБ обусловливается
растущим применением НПВП [6]. В Великобритании от
осложнений язвенных поражений желудка и
двенадцатиперстной кишки, связанных с приемом НПВП,
ежегодно погибает более 2000, в США — более 16 500
пациентов [8].
4. Классификация
Код по МКБ Х*: К25 — язва желудка; К26 — язва
двенадцатиперстной кишки.
Общепринятой классификации ЯБ не существует.
Прежде всего, в зависимости от наличия или
отсутствия инфекции H. pylori, выделяют ЯБ,
ассоциированную и не ассоциированную с H. pylori.
Последнюю форму иногда называют идиопатической.
Различают также ЯБ как самостоятельное заболевание и
симптоматические язвы желудка и двенадцатиперстной
кишки (лекарственные, «стрессовые», при эндокринной
патологии, при других хронических заболеваниях
внутренних органов), которые возникают на фоне иных
заболеваний и по механизмам развития связаны с
особыми этиологическими и патогенетическими
факторами.
В зависимости от локализации выделяют язвы
желудка (кардиального и субкардиального отделов,
тела желудка, антрального отдела, пилорического
канала), двенадцатиперстной кишки (луковицы,
постбульбарного отдела), а также сочетанные язвы
желудка и двенадцатиперстной кишки. При этом язвы
могут располагаться на малой или большой кривизне,
передней и задней стенках желудка и
двенадцатиперстной кишки.
По числу язвенных поражений различают одиночные и
множественные язвы, а в зависимости от размеров
язвенного дефекта — язвы малых (до 0,5 см в
диаметре) и средних (0,6–1,9 см в диаметре)
размеров, большие (2,0–3,0 см) и гигантские (свыше
3,0 см).
В диагнозе отмечаются стадия течения заболевания
— обострение, рубцевание (эндоскопически
подтвержденная стадия «красного» и «белого» рубца) и
ремиссия, а также рубцово-язвенная деформация
желудка и двенадцатиперстной кишки.
При формулировке диагноза указываются наличие
осложнений ЯБ (в том числе анамнестических) —
кровотечений, прободений, пенетраций,
рубцово-язвенного стеноза привратника, а также
характер оперативных вмешательств, если они
проводились.
5. Диагностика
5.1. Клиническое обследование
Ведущим симптомом обострения ЯБ являются боли в
подложечной области, которые могут иррадиировать в
левую половину грудной клетки и левую лопатку,
грудной или поясничный отдел позвоночника. Боли
возникают сразу после приема пищи (при язвах
кардиального и субкардиального отделов желудка),
через полчаса–час после еды (при язвах тела
желудка). При поражениях пилорического канала и
луковицы двенадцатиперстной кишки обычно наблюдаются
поздние боли (через 2–3 часа после еды), «голодные»
боли, возникающие натощак и проходящие после приема
пищи, а также ночные боли. Боли проходят после
приема антисекреторных и антацидных препаратов [5].
При обострении ЯБ часто отмечаются также отрыжка
кислым, тошнота, запоры. Рвота кислым желудочным
содержимым, приносящая облегчение и потому
вызываемая больными искусственно, всегда считалась
признаком ЯБ, однако в настоящее время она
встречается сравнительно редко.
Типичными для ЯБ являются сезонные (весной и
осенью) периоды усиления болей и диспепсических
симптомов. При обострении заболевания нередко
регистрируется похудание, поскольку, несмотря на
сохраненный, а иногда даже повышенный аппетит,
больные ограничивают себя в еде, опасаясь усиления
болей.
В период обострения ЯБ при объективном
обследовании часто удается выявить болезненность в
эпигастральной области при пальпации, сочетающуюся с
умеренной резистентностью мышц передней брюшной
стенки. Также может обнаруживаться локальная
перкуторная болезненность в этой же области (симптом
Менделя). Но эти признаки не являются строго
специфичными для обострения болезни.
5.2. Лабораторная диагностика
Клинический анализ крови при неосложненном
течении ЯБ чаще всего остается без существенных
изменений. Иногда отмечается незначительное
повышение содержания гемоглобина и эритроцитов,
вместе с тем может обнаруживаться и анемия,
свидетельствующая о явных или скрытых кровотечениях.
Лейкоцитоз и повышение СОЭ встречаются при
осложненных формах болезни (например, при пенетрации
язвы).
Определенное место в диагностике обострений ЯБ
занимает анализ кала на скрытую кровь. При
интерпретации получаемых при этом данных необходимо
помнить, что положительные результаты на скрытую
кровь встречаются и при многих других заболеваниях,
что требует их обязательного исключения.
Важную роль в диагностике играет исследование
кислотообразующей функции желудка, которое в
последние годы проводится с помощью суточного
мониторирования внутрижелудочного рН. При язвах
двенадцатиперстной кишки и пилорического канала
обычно отмечаются повышенные показатели секреции HCl,
при язвах тела и субкардиального отдела желудка —
нормальные или сниженные. Обнаружение и
подтверждение гистаминустойчивой ахлоргидрии
практически всегда исключает диагноз ЯБ
двенадцатиперстной кишки и ставит под сомнение
доброкачественный характер язвы желудка.
5.3. Инструментальная диагностика
Основное значение в диагностике ЯБ имеют
рентгенологический и эндоскопический методы
исследования. При рентгенологическом исследовании
выявляются прямой признак ЯБ — «ниша» на контуре или
на рельефе слизистой оболочки и косвенные признаки
(местный циркулярный спазм мышечных волокон на
противоположной по отношению к язве стенке желудка в
виде «указующего перста», конвергенция складок
слизистой оболочки к «нише», рубцово-язвенная
деформация желудка и луковицы двенадцатиперстной
кишки, гиперсекреция натощак, нарушения
гастродуоденальной моторики).
В настоящее время к рентгенологическому
исследованию с целью диагностики ЯБ прибегают не
столь часто, как раньше. Его применяют в тех
случаях, когда по каким-то причинам (например,
наличие противопоказаний) не удается провести
эндоскопию, когда с целью дифференциальной
диагностики с инфильтративно-язвенной формой рака
необходимо оценить перистальтику стенки желудка,
когда нужно оценить характер эвакуации из желудка.
Эзофагогастродуоденоскопия (ЭГДС) подтверждает
наличие язвенного дефекта, уточняет его локализацию,
глубину, форму, размеры, позволяет оценить состояние
дна и краев язвы, выявить сопутствующие изменения
слизистой оболочки, нарушения гастродуоденальной
моторики. При локализации язвы в желудке проводится
биопсия с последующим гистологическим исследованием,
позволяющим исключить злокачественный характер
язвенного поражения.
5.4. Диагностика инфекции H. pylori
Для определения дальнейшей тактики лечения
исключительно большое значение имеет исследование на
наличие у больного ЯБ инфекции H. pylori. В
зависимости от целей этого исследования и условий, в
которых оно выполняется, в клинической практике
могут применяться различные методы диагностики H.
pylori. Часто необходимость ее определения возникает
во время проведения ЭГДС, когда врач обнаруживает у
больного язву желудка или двенадцатиперстной кишки.
В таких случаях чаще всего применяется быстрый
уреазный тест (CLO-тест), основанный на определении
изменения рН среды по окраске индикатора, которое
происходит вследствие выделения аммиака при
расщеплении мочевины уреазой, вырабатываемой
бактериями. Результаты этого исследования становятся
известными уже через 1 час после получения биоптатов
слизистой оболочки желудка. К недостаткам метода
относится то, что его результат зависит от
количества микроорганизмов в биоптате и оказывается
положительным лишь в тех случаях, если оно превышает
104.
Морфологический (гистологический) метод также
относится к распространенным методам первичной
диагностики инфекции H. pylori при проведении
биопсии. Исследование биоптатов слизистой оболочки
желудка с применением различных окрасок (акридиновый
оранжевый, краситель Гимзы, серебрение по Вартину–Старри)
позволяет не только с высокой степенью надежности
выявить наличие инфекции, но и количественно
определить степень обсеменения. При использовании
эндоскопических методов диагностики берут, как
минимум, 2 биоптата из тела желудка и 1 биоптат из
антрального отдела.
Если больному не проводится ЭГДС, то для
диагностики H. pylori предпочтительно применять
уреазный дыхательный тест с использованием мочевины,
меченной изотопами 13С или 14C.
Этот метод предполагает наличие масс-спектрографа
для улавливания этих изотопов в выдыхаемом воздухе.
В России дыхательный уреазный тест стал доступен
благодаря отечественным разработкам. При этом анализ
изотопического соотношения 13СО2/12СО2
может проводиться с помощью оригинальной диодной
лазерной спектроскопии [9].
В качестве неинвазивного метода первичной
диагностики инфекции можно применять также
определение антигена H. pylori в кале с помощью
иммуноферментного анализа и определение ДНК H.
pylori (в слизистой оболочке желудка, в кале) с
помощью полимеразной цепной реакции (ПЦР).
Серологический метод выявления антител к H.
pylori используется в научных исследованиях в
основном с целью оценки инфицированности различных
групп населения, поскольку не требует проведения
эндоскопии, наличия сложных приборов, специально
обученного персонала. Но его можно применять и для
первичной диагностики инфекции H. pylori в широкой
клинической практике. К недостаткам относится то,
что данный метод не позволяет отличить текущую
инфекцию от перенесенной (т. е. его нельзя применять
для контроля эрадикации), а также он обладает более
низкой чувствительностью у детей.
В то же время серологический метод имеет и ряд
преимуществ — дает возможность обнаружить H. pylori
у больных с низкой обсемененностью, может
применяться при язвенных кровотечениях, на его
результаты не влияют предшествующая антисекреторная
терапия и прием антибиотиков. Однако достоверность
результатов обеспечивается только в том случае, если
применяемые методики валидизированы и определяемые
антитела относятся к классу IgG [10].
Микробиологический (бактериологический) метод
получения культуры H. pylori отличается тем, что с
его помощью можно определить чувствительность
микроорганизма к тому или иному антибактериальному
препарату. Но при этом существует ряд трудностей,
обусловленных необходимостью наличия специальных
сред, проведения в условиях определенной
температуры, влажности, качества атмосферного
воздуха и т. д. Все это приводит к тому, что рост
колоний микроорганизмов удается получить далеко не
всегда. Неудобство метода связано и с тем, что его
результатов приходится ждать, как правило, не менее
10–14 дней. В настоящее время он применяется для
установления индивидуальной чувствительности
бактерий к антибиотикам в случаях неэффективности
лечения. Определение конкретного штамма H. pylori (CagA,
VacA и др.) не играет роли в решении вопроса об
антигеликобактерном лечении. Обнаружение любого
штамма H. pylori служит показанием к его устранению.
Для контроля эрадикации, который проводят через
4–6 недель после окончания эрадикационной терапии,
лучше всего применять уреазный дыхательный тест или
определение антигена H. pylori в кале.
Проблема диагностики инфекции H. pylori
заключается в возможности получения
ложно-отрицательных результатов, связанных главным
образом с тем, что исследование выполняется на фоне
терапии ингибиторами протонной помпы (ИПП) или
вскоре после нее. Во избежание ложноотрицательных
результатов прием ИПП необходимо прекратить за 2
недели, а антибиотиков и препаратов висмута — за 4
недели до предполагаемого контрольного исследования
[10]. Кроме того, отрицательный результат
исследования на инфекцию H. pylori должен быть
обязательно подтвержден другими методами
диагностики.
5.5. Дифференциальный диагноз
Язвенную болезнь необходимо дифференцировать с
симптоматическими язвами желудка и
двенадцатиперстной кишки. К ним относятся стрессовые
и лекарственные язвы, язвы при эндокринной патологии
и при некоторых других заболеваниях внутренних
органов.
В число стрессовых гастродуоденальных язв входят
острые, обычно множественные язвы желудка и
двенадцатиперстной кишки, возникающие при
распространенных ожогах (язвы Курлинга), после
черепно-мозговых травм и нейрохирургических операций
(язвы Кушинга), после обширных полостных операций,
особенно связанных с трансплантацией органов, при
остром инфаркте миокарда, терминальной стадии
хронической почечной и печеночной недостаточности,
других критических состояниях. Стрессовые язвы
нередко протекают малосимптомно, отличаются
наклонностью к желудочно-кишечным кровотечениям (их
частота достигает 40–45%) и характеризуются высоким
числом летальных исходов, обусловленных часто
тяжелым течением фонового заболевания.
Среди лекарственных язв наибольшее значение имеют
острые эрозивно-язвенные поражения, связанные с
приемом НПВП (НПВП-ассоциированная гастропатия),
блокирующих фермент циклооксигеназу-1, отвечающий за
синтез простагландинов в стенке желудка.
Гастродуоденальные язвы возникают у 20–25% больных,
длительно принимающих НПВП, эрозивные поражения —
более чем у 50% пациентов, К факторам риска их
развития относятся пожилой возраст, наличие ЯБ в
анамнезе, сопутствующие заболевания
сердечно-сосудистой системы и печени, высокая доза
НПВП, одновременный прием антикоагулянтов.
Гастродуоденальные язвы и эрозии, обусловленные
приемом НПВП, также часто имеют множественный
характер, нередко протекают малосимптомно и
манифестируются внезапными желудочно-кишечными
кровотечениями (меленой или рвотой содержимым типа
«кофейной гущи»), риск развития которых у таких
пациентов возрастает в 4–5 раз.
К язвам желудка и двенадцатиперстной кишки,
возникающим на фоне эндокринных заболеваний, относят
язвы у больных с синдромом Золлингера–Эллисона и
гиперпаратиреозом.
Патогенез гастродуоденальных язв при синдроме
Золлингера–Эллисона связан с резкой гиперсекрецией
соляной кислоты в результате наличия у больных
гастринпродуцирующей опухоли (чаще всего в
поджелудочной железе). Эти язвы обычно бывают
множественными, локализуются не только в желудке и
двенадцатиперстной кишке, но и в тощей кишке, а
иногда и пищеводе, протекают с выраженными болевыми
ощущениями, упорной диареей. При обследовании
больных отмечается резко повышенный уровень
желудочного кислотовыделения (особенно в базальных
условиях), определяется увеличенное содержание
сывороточного гастрина (в 3–4 раза по сравнению с
нормой). В распознавании синдрома Золлингера–Эллисона
помогают провокационные тесты с секретином,
глюкагоном, ультразвуковое исследование и
компьютерная томография поджелудочной железы.
Гастродуоденальные язвы у больных
гиперпаратиреозом отличаются от язвенной болезни
(помимо тяжелого течения с частыми рецидивами, с
наклонностью к кровотечениям и перфорации) наличием
признаков повышенной функции паращитовидных желез
(мышечная слабость, боли в костях, жажда, полиурия).
Диагноз ставится на основании определения уровня
кальция и фосфора в сыворотке крови, признаков
гиперпаратиреоидной остеодистрофии, характерных
симптомов поражения почек и неврологических
расстройств.
Кроме того, выделяют симптоматические язвы у
больных распространенным атеросклерозом,
полицитемией, системным мастоцитозом с карциноидным
синдромом. Язвы желудка и двенадцатиперстной кишки
при болезни Крона (БК), которые также обычно относят
к симптоматическим гастродуоденальным язвам, на
самом деле представляют собой самостоятельную форму
БК с поражением желудка и двенадцатиперстной кишки.
При обнаружении язв в желудке необходимо
обязательно проводить дифференциальный диагноз между
доброкачественными язвенными поражениями,
малигнизацией язв и инфильтративно-язвенной формой
рака желудка. В пользу злокачественного поражения
свидетельствуют его очень большие размеры (особенно
у больных сравнительно молодого возраста),
локализация язвенного дефекта на большой кривизне
желудка, повышение СОЭ и гистаминустойчивая
ахлоргидрия.
При рентгенологическом и эндоскопическом
исследовании в случаях злокачественных изъязвлений
выявляют неправильную форму язвенного дефекта, его
неровные и бугристые края, инфильтрацию слизистой
оболочки вокруг язвы, ригидность стенки желудка в
месте изъязвления. Большую помощь в оценке характера
поражения желудочной стенки в зоне изъязвления, а
также состояния региональных лимфатических узлов
может оказать эндоскопическая ультрасонография.
Окончательное заключение выносится после
гистологического исследования биоптатов язвы. С
учетом возможности ложноотрицательных результатов
биопсию следует проводить повторно, вплоть до
полного заживления язвы, с взятием при каждом
исследовании не менее 3–4 кусочков ткани.
Гастродуоденальные язвы, при которых не удается
выявить инфекцию H. pylori или связь с приемом
лекарственных препаратов (в частности, НПВП), а
также отсутствует симптоматический характер язвенных
поражений, носят название идиопатических. Факторами,
предрасполагающими к их возникновению, служат
пожилой возраст больных, нарушения процессов
слизеобразования в желудке, нервно-психические
стрессы, мезентериальная ишемия [11].
5.6. Течение и осложнения
В неосложненных случаях ЯБ протекает обычно с
чередованием периодов обострения (продолжительностью
от 3–4 до 6–8 недель) и ремиссии (длительностью от
нескольких недель до многих лет). Под влиянием
неблагоприятных факторов (например, таких как
физическое перенапряжение, прием НПВП и/или
препаратов, снижающих свертываемость крови,
злоупотребление алкоголем) возможно развитие
осложнений, К ним относятся кровотечение, перфорация
и пенетрация язвы, формирование рубцово-язвенного
стеноза привратника, малигнизация язвы.
Язвенное кровотечение наблюдается у 15–20%
больных ЯБ, чаще при локализации язв в желудке.
Факторами риска его возникновения служат прием
ацетилсалициловой кислоты и НПВП, инфекция H. pylori
и размеры язв >1 см [6]. Язвенное кровотечение
проявляется рвотой содержимым типа «кофейной гущи» (гематемезис)
или черным дегтеобразным стулом (мелена). При
массивном кровотечении и невысокой секреции соляной
кислоты, а также локализации язвы в кардиальном
отделе желудка в рвотных массах может отмечаться
примесь неизмененной крови, Иногда на первое место в
клинической картине язвенного кровотечения выступают
общие жалобы (слабость, потеря сознания, снижение
артериального давления, тахикардия), тогда как
мелена может появиться лишь спустя несколько часов.
Перфорация (прободение) язвы встречается у 5–15%
больных ЯБ, чаще у мужчин. К ее развитию
предрасполагают физическое перенапряжение, прием
алкоголя, переедание. Бывают случаи, когда
перфорация возникает внезапно, на фоне
бессимптомного («немого») течения ЯБ. Клинически
перфорация язвы манифестируется острейшими
(«кинжальными») болями в подложечной области,
развитием коллаптоидного состояния, При обследовании
больного обнаруживаются «доскообразное» напряжение
мышц передней брюшной стенки и резкая болезненность
при пальпации живота, положительный симптом Щеткина–Блюмберга.
В дальнейшем, иногда после периода мнимого
улучшения, прогрессирует картина разлитого
перитонита.
Под пенетрацией понимают проникновение язвы
желудка или двенадцатиперстной кишки в окружающие
ткани — поджелудочную железу, малый сальник, желчный
пузырь и общий желчный проток. При этом возникают
упорные боли, которые теряют прежнюю связь с приемом
пищи, повышается температура тела, в анализах крови
выявляется повышение СОЭ. Наличие пенетрации язвы
подтверждается рентгенологически и эндоскопически.
Стеноз привратника формируется обычно после
рубцевания язв, расположенных в пилорическом канале
или начальной части двенадцатиперстной кишки.
Нередко развитию данного осложнения способствует
операция ушивания прободной язвы данной области.
Наиболее характерными клиническими симптомами
стеноза привратника являются рвота пищей, съеденной
накануне, а также отрыжка с запахом «тухлых» яиц.
При пальпации живота в подложечной области можно
выявить «поздний шум плеска» (симптом Василенко), у
худых больных становится иногда видимой
перистальтика желудка. При декомпенсированном
стенозе может прогрессировать истощение больных,
присоединяются электролитные нарушения.
Малигнизация (озлокачествление) доброкачественной
язвы желудка является не таким частым осложнением,
как считалось раньше. За малигнизацию нередко
ошибочно принимаются случаи своевременно не
распознанного инфильтративно-язвенного рака.
Диагностика не всегда оказывается простой.
Клинически иногда удается отметить изменение
характера течения ЯБ с утратой периодичности и
сезонности обострений. В анализах крови
обнаруживаются анемия, повышение СОЭ. Окончательное
заключение ставится при гистологическом исследовании
биоптатов, взятых из различных участков язвы.
5.7. Особенности течения ЯБ у отдельных групп
больных
5.7.1. Особенности течения при беременности
Клиническая картина. Клинические
проявления определяются локализацией язвы, общим
состоянием женщины, возрастом, частотой обострений в
прошлом, сопутствующим токсикозом. Нередки жалобы на
чувство тяжести, переполнения в подложечной области,
связанные с приемом пищи, ночные, «голодные» боли,
уменьшающиеся после приема антацидов, на тошноту,
рвоту, приносящую облегчение, изжогу, появление
(усиление) запоров [12]. При пальпации отмечается
болезненность в подложечной области и/или правом
верхнем квадранте живота.
Диагностика. Диагноз устанавливается на
основании клинических проявлений, анамнестических
данных, результатов ЭГДС и ультразвукового
исследования [13]. Рентгенологическое исследование
желудка и двенадцатиперстной кишки беременным
противопоказано.
В диагностически неясных случаях, при подозрении
на развитие осложнений (кровотечение, стеноз
антрального отдела желудка, рак) ЭГДС в силу своей
безопасности для плода может быть выполнена при
любом сроке беременности. Возможно ее проведение под
глубокой седацией с использованием пропофола
(категория В по классификации FDA) во втором и
третьем триместрах беременности [14].
Ультразвуковое исследование желудка позволяет
выявить наличие гиперсекреции, дуоденогастрального
рефлюкса, утолщение стенки (за счет воспалительного
инфильтрата) в области язвенного дефекта;
осуществить дифференциальный диагноз с
желчнокаменной болезнью, хроническим холециститом.
Для исключения оккультного кровотечения
проводятся исследование кала на скрытую кровь,
клинический анализ крови.
Дифференциальный диагноз. Разграничение
обострений ЯБ затруднено, необходимо проводить
дифференциальный диагноз с эрозивным
гастродуоденитом, панкреатитом, заболеваниями
желчевыводящих путей, острым аппендицитом и ранним
токсикозом — рвотой. Стенозирующая язва антрального
отдела желудка может симулировать чрезмерную рвоту.
Для раннего токсикоза характерны мучительная, почти
постоянная тошнота, усиливающаяся на различные
запахи, слюнотечение. При этом рвота бывает
независимо от еды, особенно по утрам, боль в животе,
как правило, отсутствует. Кровотечение,
обусловленное ЯБ, необходимо дифференцировать с
эрозивным гастритом, синдромом Маллори–Вейсса,
кровотечением из дыхательных путей, раком желудка.
Течение. Беременность оказывает
благоприятное влияние на течение ЯБ: у 75–80% женщин
отмечается ремиссия заболевания. Однако у некоторых
больных может произойти обострение. Чаще это
наблюдается в первом (14,8%), третьем (10,2%)
триместрах беременности, за 2–4 недели до срока
родов или в раннем послеродовом периоде. Нередким
осложнением ЯБ является желудочно-кишечное
кровотечение (3,4%), требующее проведения срочного
эндоскопического исследования и активного лечения.
Неосложненная ЯБ не оказывает отрицательного влияния
на развитие плода.
Лечение. Лечение включает соблюдение
общепринятых «режимных» мероприятий и диеты, прием в
обычных терапевтических дозах невсасывающихся
антацидов (фосфалюгеля по 1 пакетику 3 раза в день
через 1 час после еды и адсорбентов в виде смекты по
1 пакетику также 3 раза в день спустя 1 час после
еды). При отсутствии эффекта назначаются Н2-блокаторы
(ранитидин 150/300 мг однократно на ночь), а в
случае их недостаточной эффективности и при развитии
осложнений допустимо применение ИПП утром до первого
приема пищи (омепразола по 20–40 мг, лансопразола по
30–60 мг, пантопразола по 40 мг, категория В по
классификации FDA) [15]. При выраженных болях,
обусловленных двигательными нарушениями, возможно
назначение спазмолитиков (дротаверина по 40 мг 3–4
раза в день, мебеверина по 200 мг 2 раза в день за
20 минут до еды) и прокинетиков (метоклопрамид по
5–10 мг 2–3 раза в сутки). Препараты висмута
беременным противопоказаны. Эрадикационная терапия
инфекции H. pylori у беременных не проводится.
5.7.2. Особенности течения у лиц пожилого и
старческого возраста
В развитии гастродуоденальных язв у больных
пожилого возраста, помимо инфекции H. pylori и
кислотно-пептического фактора, могут также играть
роль атеросклеротические изменения сосудов желудка,
некоторые фоновые заболевания (например, хронические
неспецифические заболевания легких), снижающие
защитные свойства слизистой оболочки желудка, прием
лекарственных средств (в первую очередь, НПВП),
обладающих ульцерогенным действием.
Язвы у больных пожилого и старческого возраста
локализуются преимущественно в желудке (по малой
кривизне тела или в субкардиальном отделе), имеют
иногда очень большие размеры, часто протекают со
стертой и неопределенной клинической симптоматикой,
отличаются наклонностью к развитию осложнений
(прежде всего желудочно-кишечных кровотечений). При
обнаружении у пожилых больных язвы в желудке важное
значение имеет проведение дифференциального диагноза
с инфильтративно-язвенной формой рака желудка.
Гастродуоденальные язвы у лиц пожилого и
старческого возраста характеризуются медленным
рубцеванием. В процессе медикаментозной терапии
следует соблюдать осторожность, учитывая более
высокий риск развития побочных эффектов у пожилых
больных по сравнению с пациентами молодого и
среднего возраста.
6. Лечение
Лечение ЯБ должно быть комплексным и включать не
только лекарственные средства, но и широкий круг
различных мероприятий: диетическое питание,
прекращение курения и злоупотребления алкоголем,
отказ от приема препаратов, обладающих ульцерогенным
действием, нормализацию режима труда и отдыха,
санаторно-курортное лечение.
Больные с неосложненным течением ЯБ подлежат
консервативной терапии. В большинстве случаев она
проводится амбулаторно. Однако при выраженных болях,
высоком риске развитии осложнений (например, большие
и гигантские язвы), необходимости дообследования с
целью верификации диагноза (в частности, при неясном
характере язвенного поражения желудка), тяжелых
сопутствующих заболеваниях целесообразна
госпитализация пациентов.
6.1. Диета
Основные принципы диетического питания больных
язвенной болезнью, выработанные много лет назад,
сохраняют актуальность и в настоящее время. Остаются
в силе рекомендации частого (5–6 раз в сутки),
дробного питания, механического, термического и
химического щажения слизистой оболочки желудка. В
большинстве случаев показано назначение диеты № 1 по
М. И. Певзнеру. Прежде рекомендовавшиеся диеты 1а и
1б, как физиологически неполноценные, сегодня
практически не применяются.
Из пищевого рациона необходимо исключить
продукты, раздражающие слизистую оболочку желудка и
возбуждающие секрецию соляной кислоты: крепкие
мясные и рыбные бульоны, жареную и наперченную пищу,
копчености и консервы, приправы и специи (лук,
чеснок, перец, горчицу), соления и маринады,
газированные фруктовые воды, пиво, белое сухое вино,
шампанское, кофе, цитрусовые.
Следует отдавать предпочтение продуктам,
обладающим выраженными буферными свойствами (т. е.
способностью связывать и нейтрализовать соляную
кислоту). К ним относятся мясо и рыба (отварные или
приготовленные на пару), яйца, молоко и молочные
продукты). Разрешаются также макаронные изделия,
черствый белый хлеб, сухой бисквит и сухое печенье,
молочные и вегетарианские супы. Овощи (картофель,
морковь, кабачки, цветная капуста) можно готовить
тушеными или в виде пюре и паровых суфле. В пищевой
рацион можно включать каши, кисели из сладких сортов
ягод, муссы, желе, печеные яблоки, какао с молоком,
некрепкий чай.
Нужно помнить и о таких простых, но в то же время
важных рекомендациях, как необходимость принимать
пищу в спокойной обстановке, не спеша, сидя,
тщательно прожевывать пищу. Это способствует лучшему
пропитыванию пищи слюной, буферные возможности
которой являются достаточно выраженными.
6.2. Фармакотерапия
Многообразие различных патогенетических факторов
ЯБ обусловило в свое время появление большого числа
лекарственных препаратов, избирательно
воздействовавших, как предполагалось первоначально,
на те или иные патогенетические механизмы
заболевания.
В 1990 г. D. W. Burget и соавт. [16] опубликовали
данные мета-анализа 300 работ, на основании которого
пришли к заключению, что язвы желудка и
двенадцатиперстной кишки рубцуются почти во всех
случаях, если удается поддерживать рН
внутрижелудочного содержимого >3 около 18 часов в
сутки. С учетом этого правила в качестве базисной
противоязвенной терапии на данном этапе могут
рассматриваться только антациды, Н2-блокаторы
и ингибиторы протонной помпы.
Ниже дается оценка их эффективности с позиций
медицины, основанной на доказательствах: уровень А
(высокий) характеризуется хорошей доказательной
базой и маловероятно, что дальнейшие исследования
изменят существующее положение; уровню B (средний)
присуща умеренная доказательная база, и дальнейшие
исследования могут повлиять на убеждение в верности
существующего положения; уровень С (низкий)
характеризуется слабой доказательной базой, и
дальнейшие исследования могут изменить мнение о
существующем положении. Кроме того, используется
цифровая шкала уровня исследований: уровень 1 —
вывод основан на результатах рандомизированных
контролируемых исследований, уровень 2 — вывод
основан на результатах когортных исследований, а
также исследований «случай–контроль», уровень 3 —
мнение экспертов, основанное на собственных
клинических наблюдениях.
В соответствии с опубликованными данными уровень
доказательности эффективности антацидов составляет
3С, Н2-блокаторов — 1А, ИПП — 1А.
6.2.1. Антациды
Антациды способны поддерживать уровень
внутрижелудочного рН >3 на протяжении 4–6 часов в
течение суток, что определяет их недостаточно
высокую эффективность при применении в качестве
монотерапии [2]. Тем не менее, многие больные ЯБ
охотно принимают антацидные препараты для
купирования болей и диспепсических жалоб, учитывая
быстроту их действия и доступность при
безрецептурной продаже.
При систематическом применении антацидных
препаратов следует помнить о возможных побочных
эффектах. К ним относятся: феномен «рикошета» —
вторичное (после первоначального антацидного
эффекта) повышение секреции соляной кислоты,
наблюдающееся, в частности, при приеме антацидов,
содержащих карбонат кальция; «молочно-щелочной
синдром» (при одновременном приеме карбоната кальция
и употреблении большого количества молока);
нарушение всасывания некоторых лекарственных
препаратов (например, антибиотиков, Н2-блокаторов),
если они применяются вместе с антацидами; повышение
уровня алюминия и магния в крови у больных с
нарушенной функцией почек, принимающих магний- и
алюминийсодержащие антациды; нарушения стула (запор
или диарея) и т. д.
6.2.2. Н2-блокаторы
В 80-х годах прошлого столетия Н2-блокаторы
(циметидин, ранитидин, фамотидин, низатидин,
роксатидин) были наиболее популярными
противоязвенными препаратами. Они подавляют секрецию
соляной кислоты за счет вытеснения гистамина из
связи с Н2-рецепторами париетальных
клеток. Эти препараты поддерживают показатели
внутрижелудочного рН >3 в течение суток на
протяжении 8–10 часов. Многочисленные исследования
показали, что применение Н2-блокаторов в
течение 4–6 недель приводит к рубцеванию язвенного
дефекта у 70–80% больных с дуоденальными язвами и у
55–60% пациентов с язвами желудка [2]. После того
как в клинической практике в качестве базисной
антисекреторной терапии стали широко применяться ИПП,
Н2-блокаторы утратили свои позиции и в
настоящее время используются редко, главным образом
при невозможности применения ИПП или же в комбинации
с ними для усиления антисекреторного действия.
6.2.3. Ингибиторы протонной помпы
Лишь препараты этой группы могут поддержать
требуемую продолжительность повышения рН в желудке,
необходимую для заживления гастродуоденальных язв.
Сегодня ИПП являются средством базисной терапии
обострений ЯБ. Они назначаются с целью купирования
болей и диспепсических расстройств, а также для
достижения рубцевания язвенного дефекта в возможно
более короткие сроки. Многочисленные
рандомизированные сравнительные исследования
(включая мета-аналитические) свидетельствовали о
значительно более высокой эффективности ИПП по
сравнению с Н2-блокаторами в устранении
клинических симптомов и рубцевании язв [17].
Существует четкий протокол фармакотерапии ЯБ,
который предусматривает назначение выбранного
препарата в строго определенной дозе: омепразола —
20 мг, лансопразола — 30 мг, пантопразола— 40 мг,
рабепразола — 20 мг, эзомепразола — 20 мг.
Продолжительность лечения определяется результатами
эндоскопического контроля, который проводится с
интервалами 2–4 недели. Для оценки эффективности
того или иного препарата используется подсчет не
средних сроков рубцевания, как это было раньше, а
частоты зарубцевавшихся язв за конкретный период
времени (4, 6, 8 недель и т. д.).
При применении ИПП, метаболизирующихся системой
цитохрома Р450, могут остро вставать вопросы
конкурентного лекарственного взаимодействия с
препаратами, метаболизм которых также осуществляется
с помощью указанной системы. Среди всех ИПП самое
низкое сродство к системе цитохрома Р450 проявляют
пантопразол и рабепразол, основной метаболизм
которых осуществляется без участия данной ферментной
системы.
Следует подчеркнуть отсутствие принципиальных
различий в подходах к лечению язв желудка и язв
двенадцатиперстной кишки. Длительное время
считалось, что язвы двенадцатиперстной кишки требуют
назначения антисекреторных препаратов, а язвы
желудка — препаратов, стимулирующих процессы
регенерации. Сейчас уже считается общепризнанным,
что после подтверждения доброкачественного характера
язв желудка лечение этих больных проводится точно
так же, как пациентов с дуоденальными язвами.
Единственное различие может быть связано со сроками
терапии, которые при язвах желудка — с учетом их
более значительного размера и более медленного
рубцевания — часто бывают более продолжительными.
6.2.4. Меры по устранению инфекции H. pylori
«Ахиллесовой пятой» консервативного лечения ЯБ
является высокая частота рецидивов после прекращения
курсового приема антисекреторных препаратов, которая
составляет в среднем 70% в течение первого года
после достижения рубцевания язвы. В настоящее время
краеугольным камнем противорецидивного лечения
признано проведение эрадикационной
антигеликобактерной терапии.
Ликвидация инфекции H. pylori приводит прежде
всего к снижению частоты последующих рецидивов ЯБ в
течение года с 70 до 4–5%, и эта частота остается
столь же низкой в последующие годы [18]. Кроме того,
эрадикационная терапия у больных с язвенными
кровотечениями (сразу после перевода на пероральный
прием лекарственных препаратов) способствует
значительному снижению риска возникновения ранних
рецидивов таких кровотечений. После эрадикации H.
pylori уменьшается также частота повторного
возникновения язв после хирургического лечения.
Успешное проведение эрадикации в соответствии с
утвержденным протоколом впервые сделало реальным
обсуждение вопроса о принципиальной излечимости ЯБ.
Схемы эрадикационной терапии обязательно включают
в себя — наряду с антибиотиками — ИПП.
Целесообразность назначения последних
обусловливается несколькими обстоятельствами.
Установлено, что H. pylori выживают при значениях рН
4,0–6,0 и хорошо размножаются при рН 6,0–8,0 [18].
ИПП повышают показатели внутрижелудочного рН, и это
приводит к тому, что размножающиеся в таких условиях
бактерии становятся более чувствительными к действию
антибиотиков. Кроме того, ИПП уменьшают объем
желудочного сока, в результате чего повышается
концентрация антибиотиков в желудочном содержимом,
они увеличивают вязкость желудочного сока и
замедляют эвакуацию содержимого из желудка,
вследствие чего возрастает время контакта
антибиотиков и микроорганизмов. Наконец, ИПП сами
обладают антигеликобактерной активностью.
Перечисленные свойства делают их обязательным
компонентом различных схем эрадикации. В настоящее
время при проведении эрадикационной терапии
предпочтение отдается эзомепразолу и рабепразолу
[10].
Согласно рекомендациям последнего согласительного
совещания Европейской рабочей группы по изучению H.
pylori и микробиоты «Маастрихт V/Флоренция» (2016),
выбор той или иной схемы эрадикации зависит от
частоты резистентности штаммов H. pylori в данном
регионе к кларитромицину. Если она не превышает 15%,
то в качестве схемы первой линии назначается
стандартная тройная терапия [10].
Поскольку показатели устойчивости штаммов H.
pylori к кларитромицину в России не превышают 10%,
схемой первой линии является стандартная тройная
схема эрадикационной терапии, включающая ИПП (в
стандартной дозе 2 раза в сутки), кларитромицин (по
500 мг 2 раза в сутки), амоксициллин (по 1000 мг 2
раза в сутки). В настоящее время разработаны меры,
которые позволяют повысить эффективность указанной
терапии:
1. Назначение дважды в день повышенной дозы ИПП
(удвоенной по сравнению со стандартной).
2. Увеличение продолжительности тройной терапии
с ИПП и кларитромицином до 14 дней. Отмечено, что
только такие сроки обеспечивают сопоставимую
эффективность стандартной тройной терапии с
эффективностью других схем.
3. Добавление к стандартной тройной терапии
висмута трикалия дицитрата в дозе 240 мг 2 раза в
сутки.
4. Присоединение к стандартной тройной терапии
пробиотика Saccharomyces boulardii (по 250 мг 2 раза
в сутки).
5. Подробное инструктирование пациента и контроль
за точным соблюдением назначенного режима приема
лекарственных средств.
Как вариант эрадикационной терапии первой линии
(например, при непереносимости препаратов группы
пенициллина) может быть назначена классическая
четырехкомпонентная схема на основе висмута трикалия
дицитрата (120 мг 4 раза в сутки) в комбинации с ИПП
(в стандартной дозе 2 раза в сутки), тетрациклином
(500 мг 4 раза в сутки), метронидазолом (по 500 мг
3 раза в сутки). Продолжительность квадротерапии с
препаратами висмута должна составлять 14 дней, при
условии если в данном регионе не доказана высокая
эффективность 10-дневного курса [10].
Квадротерапия с висмута трикалия дицитратом
применяется также как основная схема второй линии
при неэффективности стандартной тройной терапии.
Другой схемой второй линии служит схема эрадикации,
включающая ИПП (в стандартной дозе 2 раза в сутки),
левофлоксацин (по 500 мг 2 раза в сутки) и
амоксициллин (по 1000 мг 2 раза в сутки). Тройная
терапия с левофлоксацином может быть назначена
только гастроэнтерологом по взвешенным показаниям.
Как альтернативные варианты терапии первой линии
предложены также последовательная терапия и
квадротерапия без препаратов висмута. При
последовательной терапии больной получает первые 5
дней ИПП (в стандартной дозе 2 раза в сутки) в
комбинации с амоксициллином (по 1000 мг 2 раза в
сутки), а в последующие 5 дней ИПП (в стандартной
дозе 2 раза в сутки) в комбинации с кларитромицином
(по 500 мг 2 раза в сутки) и метронидазолом (500 мг
2 раза в сутки). В состав квадротерапии без
препаратов висмута входят ИПП (в стандартной дозе 2
раза в сутки), амоксициллин (1000 мг 2 раза в
сутки), кларитромицин (по 500 мг 2 раза в сутки) и
метронидазол (по 500 мг 2 раза в сутки). Оба
альтернативных варианта применяются и в случаях
устойчивости штаммов H. pylori к кларитромицину,
однако подтверждение эффективности этих схем в
России нуждается в проведении собственных
исследований. В последние годы обращено внимание на
низкую эффективность последовательной терапии и
квадротерапии без препаратов висмута в регионах с
высокой частотой устойчивости H. pylori к
метронидазолу, к которым в том числе относится и
Россия.
Терапия третьей линии основывается на определении
индивидуальной чувствительности H. pylori к
антибиотикам [19].
6.2.5. Ребамипид
Новым препаратом, предложенным для лечения
больных ЯБ, служит ребамипид, представляющий собой
производное хинолинов и являющийся одновременно как
гастропротектором, так и энтеропротектором.
В основе механизмов действия препарата лежит
индукция синтеза эндогенных простагландинов E2 и GI2
в слизистой оболочке ЖКТ, что приводит к активации
ее физиологической защиты. В результате улучшается
кровоток в стенках ЖКТ и усиливается пролиферация
эпителиальных клеток (цитопротективный эффект),
происходит подавление повышенной проницаемости
слизистой оболочки, выведение свободных радикалов,
повышается секреция гликопротеинов желудочной слизи
и реализуется противовоспалительное действие.
Применение ребамипида при ЯБ позволяет ускорить
сроки заживления язв и улучшить качество
образующегося рубца.
Добавление ребамипида к схемам эрадикации
повышает их эффективность, в частности, существенно
увеличивается частота устранения H. pylori; за счет
снижения адгезии бактерий к слизистой оболочке
желудка уменьшается риск ее повторной колонизации, а
следовательно, снижается вероятность развития
рецидивов [20, 21].
При ЯБ ребамипид следует применять в дозе 100 мг
3 раза в день в течение 2–4 недель, при
необходимости продолжительность приема может быть
увеличена до 8 недель. Защитные свойства препарата
позволяют рекомендовать его не только для курса
эрадикационной терапии, но и для последующего
продолжения лечения пациентов.
Отличительной особенностью ребамипида служит его
способность оказывать протективное действие в
отношении слизистой оболочки как желудка, так и
тонкой, и толстой кишки, и предупреждать развитие ее
поражений при приеме НПВП.
Неэффективность консервативного лечения ЯБ
проявляется в двух вариантах: часто рецидивирующим
течением заболевания (с числом рецидивов более 2 раз
в год) и формированием трудно рубцующихся язв, не
заживающих в течение 12 недель непрерывного лечения.
Факторами, способствующими частым рецидивам и
замедленному заживлению язв, являются:
персистирование инфекции H. pylori, прием НПВП,
наличие скрыто протекающего синдрома Золлингера–Эллисона
и низкая приверженность больных к лечению (курение,
злоупотребление алкоголем, неправильный прием
лекарственных препаратов) [18].
К наиболее типичным ошибкам при проведении
эрадикационной терапии относится прежде всего
отсутствие тестирования на наличие H. pylori, в
результате чего такие пациенты получали только
антисекреторную терапию. Другой частой ошибкой
служит неправильное признание язвенной болезни H.
pylori-негативной. Как показали собственные
наблюдения, частота указанных язв зависит от того,
сколько различных способов диагностики инфекции было
применено у больного. Так, если пациенту проводится
только эндоскопический уреазный тест (на практике
диагностика инфекции H. pylori у больных ЯБ часто
ограничивается лишь этим методом), то частота H.
pylori-негативных язв составляет 37,5%. Если у
одного больного применяются параллельно два метода
(например, быстрый уреазный тест + гистологическое
исследование), частота H. pylori-негативных язв
уменьшается до 12,4%, а если добавляется еще и
третий метод (полимеразная цепная реакция для
выявления инфекции в кале), то этот показатель
снижается до 4,2%. По этому признанию язвенной
болезни H. pylori-негативной должно предшествовать
проведение, как минимум, двух (а еще лучше трех)
различных методов диагностики H. pylori [22].
К распространенным ошибкам относится и
использование в разработанных схемах лекарственных
препаратов, не входящих в утвержденные варианты
(например, Н2-блокаторов вместо ИПП,
метронидазола в тройных схемах эрадикации и др.) или
их применение в недостаточных дозах. К снижению
эффективности эрадикационной терапии приводит и
назначение ее 7–10-дневных курсов в тех случаях,
когда следовало бы использовать 14-дневные
(например, при проведении повторных курсов
эрадикации).
Одной из наиболее частых ошибок является отказ
(по разным причинам) от проведения контроля
эрадикации в установленные сроки. Поэтому когда
спустя какое-то время у больного ЯБ вновь возникает
рецидив заболевания и вновь выявляется инфекция H.
pylori, это расценивается как результат повторного
инфицирования H. pylori, хотя на самом деле речь в
таких ситуациях чаще всего идет о неэффективной
предшествующей эрадикации.
Таким образом, прежде чем вынести заключение о
неэффективности консервативного лечения ЯБ у того
или иного пациента, необходимо убедиться, что это
лечение (в частности, обследование на наличие
инфекции H. pylori и ее эрадикация) было проведено в
строгом соответствии с протоколом.
Что касается показаний к хирургическому
вмешательству при ЯБ, то к ним в настоящее время
относятся только осложненные формы заболевания
(перфорация язвы, декомпенсированный
рубцово-язвенный стеноз привратника, профузные
желудочно-кишечные кровотечения, которые не удается
остановить консервативными методами, в том числе с
применением эндоскопического гемостаза). При
соблюдении необходимого протокола консервативного
лечения случаи его неэффективности (как рекомендация
на проведение операции) могут быть сведены до
минимума.
6.3. Лечение язвенных кровотечений
Обнаружение при эндоскопии признаков активного
язвенного кровотечения (струйного или с медленным
выделением крови) служит показанием к применению
эндоскопических методов его остановки, которые в
таких случаях эффективно уменьшают риск повторных
кровотечений, снижают показатели летальности и число
экстренных хирургических вмешательств.
Чаще всего используют различные термоактивные
способы эндоскопической остановки кровотечения. К
указанным методам относятся лазеротерапия,
мультиполярная электрокоагуляция, термокоагуляция. С
гемостатической целью применяют также инъекционное
введение в область язвы различных склерозирующих и
сосудосуживающих препаратов (растворов адреналина,
полидоканола, этанола и др.). Методом выбора
считаются электрокоагуляция, термокоагуляция,
инъекционная склеротерапия, а также комбинированное
применение термокоагуляции и инъекционной терапии.
Остановке язвенных кровотечений и снижению риска
их повторного возникновения способствует применение
ИПП. При этом одномоментно болюсно внутривенно
вводится 80 мг эзомепразола с последующей
непрерывной внутривенной инфузией этого препарата
(по 8 мг в час) в течение 72 ч [23]. После перевода
больного на пероральный прием препаратов
осуществляется эрадикационная терапия.
7. Реабилитация
Важное место в реабилитации больных ЯБ занимает
санаторно-курортное лечение. Оно проводится не ранее
чем через 2–3 месяца после стихания обострения в
санаториях Дорохово, Ессентуки, Железноводск и др. и
включает в себя грязе- и торфолечение,
хвойно-морские ванны, питье щелочных минеральных
вод.
8. Профилактика и диспансерное наблюдение
Профилактика ЯБ предполагает устранение факторов,
способствующих язвообразованию: борьбу с вредными
привычками (курением и злоупотреблением алкоголем),
нормализацию режима труда и отдыха, а также
характера питания, проведение эрадикации инфекции H.
pylori у больных с хроническим гастритом и
функциональной диспепсией, одновременное назначение
ИПП при необходимости приема НПВП и антикоагулянтов
(особенно лицам пожилого возраста, пациентам с ЯБ в
анамнезе, больным с сопутствующими заболеваниями
сердечно-сосудистой системы и циррозом печени).
9. Критерии оценки качества медицинской помощи
| Используемые методы |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
| Проведение ЭГДС |
А (высокий) |
1 (высокой силы) |
| Взятие биоптата из язвы при ее локализации
в желудке |
А (высокий) |
1 (высокой силы) |
| Определение уровня гастрина и паратгормона
в крови при часто рецидивирующем (чаще двух
раз в год) течении язвенной болезни |
А (высокий) |
1 (высокой силы) |
| Диагностика инфекции H. pylori:
дыхательный тест с меченой мочевиной или
быстрый уреазный тест (CLO-тест), или
определение антигена H. pylori в кале (в
случае если диагностика не проводилась на
догоспитальном этапе |
А (высокий) |
1 (высокой силы) |
| Применение для первичной диагностики H.
pylori только метода определения антител к H.
pylori класса IgG, если больной в течение
последних двух недель принимал ИПП |
А (высокий) |
1 (высокой силы) |
| Проведение эрадикации H. pylori по схемам
первой (ингибиторы протонной помпы,
кларитромицин и амоксициллин, квадротерапия с
препаратами висмута) или второй линии (квадротерапия
с препаратами висмута или тройная терапия с
левофлоксацином) |
А (высокий) |
1 (высокой силы) |
10. Приложение А: «Связанные документы»
Данные клинические рекомендации разработаны с
учетом следующих нормативно-правовых документов:
1. Приказ Министерства здравоохранения и
социального развития Российской Федерации от
02.06.2010 г. № 415н «Об утверждении Порядка
оказания медицинской помощи населению при
заболеваниях гастроэнтерологического профиля» 2.
Приказ Министерства здравоохранения Российской
Федерации от 09.11.2012 г. № 773н «Об утверждении
стандарта специализированной медицинской помощи при
язвенной болезни желудка, двенадцатиперстной кишки».
11. Приложение Б: «Алгоритм ведения пациентов
с язвенной болезнью»
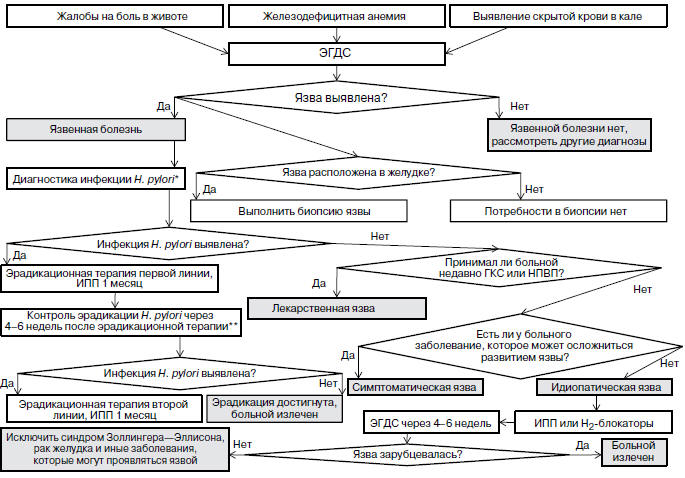
* Определение антител к H. pylori класса IgG, или
уреазный дыхательный тест, или CLO-тест, или анализ
кала на антиген H. pylori, или исследование кала на
ДНК H. pylori (ПЦР) ** Уреазный дыхательный тест,
или CLO-тест, или анализ кала на антиген H. pylori,
или исследование кала на ДНК H. pylori (ПЦР)
Список литературы / References
1. Shay H., Sun D. C.H. Etiology and pathology
of gastric and duodenal ulcer // Bockus H. L.
Gastroenterology. Philadelphia-London, 1968. - Vol.
1. - P. 420-65.
2. Spechler S. J. Peptic ulcer and its
complications // Sleisenger & Fordtran’s
Gastrointestinal and Liver Disease.
Philadelphia-London-Toronto-Montreal-Sydney-Tokyo,
2002. - Vol. 1. - P. 747-81.
3. Göke Hrsg.B., Beglinger Ch.
Gastroenterologie systematisch. Bremen-London-Boston,
2007, 2 Auflage. -S. 150-70.
4. Ramakrishnan K., Salinas R. C. Peptic ulcer
disease. Am Family Physician 2007; 76: 1005-12.
5. Василенко В. Х., Гребенев А. Л., Шептулин А.
А. Язвенная болезнь. - М., Медицина, 1987.- 288 с. [Vasilenko
V.Kh., Grebenev A.L., Sheptulin A.A. Peptic ulcer. -
M, Meditsina, 1987. - 288 p.]
6. Lau J. Y., Sung J., Hill C., et al.
Systematic review of the epidemiology of complicated
peptic ulcer disease: incidence, recurrence, risk
factors and mortality. Digestion 2011; 84:102-13.
7. Здоровье населения России и деятельность
учреждений здравоохранения в 1999 г. Статистические
материалы МЗ РФ, 2000. [Health of the Russian
population and activity of healthcare institutions
in 1999. Statistical materials ministry of
healthcare of the Russian Federation, 2000.]
8. Hawkey C. J., Wight N. J. Clinician’s manual
on NSAIDS and gastrointestinal complications. -
London: Life Science Communications, 2001.- 56 р.
9. Ивашкин В. Т., Степанов Е. В., Баранская Е.
К. и др. Взаимосвязь результатов лазерного 13С-уреазного
дыхательного теста и морфологического состояния
гастродуоденальной слизистой оболочки при различных
H. pylori-ассоциированных заболеваниях. Рос журн
гастроэнтерол гепатол колопроктол 2006; 16(3):77-85.
[Ivashkin V.T., Stepanov E.V., Baranskaya E.K. et al.
Interrelation of results of laser 13C-urease
breath test and morphological condition of a
gastroduodenal mucosa at various H.
pylori-associated diseases. Ross z gastroenterol
gepatol koloproktol 2006; 16(3):77-85.]
10. Malfertheiner P., Megraud F., O’Morain C., et
al.Management of Helicobacter pylori infection - the
Maastricht V/ FlorenceConsensus report // Gut Online
First, published on October 5, 2016 as
10.1136/gutjnl-2016-312288.
11. Chung C. S., Chiang T. H., Lee V. C. A
systemic approach for the diagnosis and treatment of
idiopathic peptic ulcers. Korean J Intern Med 2015;
30: 559-70.
12. Бурков С. Г. Заболевания органов пищеварения
у беременных. М.: КРОН-ПРЕСС, 1996, 217 с. [Burkov
S.G. Digestive diseases in pregnancy. M.: KRON-PRESS,
1996, 217 p.]
13. Бурков С. Г. Стратегия диагностики и
медикаментозного лечения заболеваний органов
пищеварения у беременных. Эксперим клин
гастроэнтерол 2009; 7:72-8. [Burkov S.G. Strategy of
diagnosis and pharmaceutical treatment of digestive
diseases in pregnancy. Eksperim klin gastroenterol
2009; 7:72-8.]
14. Cappell M. S. The fetal safety and clinical
efficacy of gastrointestinal endoscopy during
pregnancy. Gastroenterol Clin N Am 2003; 32:123-79.
15. Mahadevana U., Kaneb S. American
Gastroenterological Association Institute technical
review on the use of gastrointestinal medications in
pregnancy. Gastroenterology 2006; 13:283-311.
16. Burget D. W., Chiverton K. D., Hunt R. H. Is
there an optimal degree of acid supression for
healing of duodenal ulcers? A model of the
relationship between ulcer healing and acid
suppression. Gastroenterology 1990; 99: 345-51.
17. Moodlin I. M., Sachs G. Acid related diseases.
Biology and treatment. D-Konstanz, 1998. - P.
217-41.
18. Soll A. H. Peptic ulcer and its complications
// Sleisenger & Fordtran’s Gastrointestinal and
Liver Disease. -Philadelphia-London-Toronto-Montreal-Sydney-Tokyo,
1998. - Vol. 1. - P. 620-78.
19. Рекомендации Российской
гастроэнтерологической ассоциации по диагностике и
лечению инфекции Helicobacter pylori у взрослых. Рос
журн гастроэнтерол гепатол колопроктол 2012;
22(1):87-9. [Helicobacter pylori infection
diagnostics and treatment in adults: guidelines of
the Russian gastroenterological Association. Ross z
gastroenterol gepatol koloproktol 2012; 22(1):87-9].
20. Nishizawa T., Nishizava Y., Yahagi N. Effect
of supplementation with rebamipide for Helicobacter
pylori eradication therapy: A systematic review and
meta-analysis. J Gastroenterol Hepatol 2014; 29(Suppl.
4):20-4.
21. Terano A., Arakawa T., Sugiyama T., et al.
Rebamipide, a gastro-protective and
anti-inflammatory drug, promotes gastric ulcer
healing following eradication therapy for
Helicobacter pylori in a Japanese population: a
randomized, double-blind, placebo-controlled trial.
J Gastroenterol 2007; 42(8):690-3.
22. Хакимова Д. Р. Часторецидивирующие язвы
двенадцатиперстной кишки: факторы, способствующие
формированию, и тактика лечения. - Автореф. дис. …
канд. мед. наук. М., 2004. [Khakimova D.R.
Frequently relapsing duodenal ulcers: predisposing
factors and treatment approach. - MD degree thesis,
author’s abstract. M, 2004]
23. Евсеев М. А., Клишин И. М. Эффективность
антисекреторной терапии ингибиторами протонной помпы
при гастродуоденальных язвенных кровотечениях. Рос
журн гастроэнтерол гепатол колопроктол 2010;
20(3):55-62. [Evseyev M.A., Klishin I.M. Proton pump
inhibitors antisecretory therapy efficacy at
gastroduodenal ulcerative bleedings. Ross z
gastroenterol gepatol koloproktol 2010;
20(3):55-62].
Статья опубликована на сайте
http://www.gastroscan.ru

