Доброкачественная гиперплазия предстательной железы в
соматической практике
А. Л. Верткин, доктор медицинских наук, профессор
О. Б. Полосьянц, кандидат медицинских наук
Р. Х. Кешоков
МГМСУ, ГКБ № 50, Москва
Увеличение продолжительности жизни, старение населения, с одной стороны, и
лучшая диагностика, изменение требований к качеству лечения, с другой, привели к
необходимости поиска новых методов терапевтических воздействий, эффективность и
безопасность которых доказана в международных рандомизированных клинических
исследованиях. В то же время в России существуют некие особенности менталитета,
проявляющиеся смирением огромной части возрастного населения с низким качеством
жизни, отсутствием у пациентов мотивации к поиску альтернативных медицинских
услуг и обращением за медицинской помощью только в учреждения первичного звена
при развитии неотложных состояний. Причем эти положения справедливы и в
отношении врачей первичного звена, у которых порой также отсутствует мотивация к
оказанию специализированной помощи. Ситуация осложняется тем, что в среднем на
каждого пожилого человека, а их, по прогнозам ООН, к 2050 г. будет уже почти 15%
от всего населения планеты, приходится по 4–5 заболеваний и в последующие 10 лет
прибавятся еще по 1–2 болезни. Эти данные, полученные в клинике, подтверждаются
результатами аутопсии, свидетельствующими (О. В. Зайратьянц, С. В. Колобов,
2004) о том, что по мере старения увеличивается процент больных с двумя и более
основными заболеваниями, совокупность которых и предопределяет летальный исход
(табл. 1).
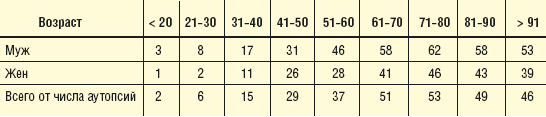
Умершие с двумя и более основными заболеваниями (%) по
данным патолого-анатомической службы ЛПУ Москвы (2003)
Поэтому проблема эффективного и безопасного лечения при наличии
комбинированной патологии становится особенно актуальной в практике любого
специалиста. В настоящее время все чаще употребляется термин «социально значимые
заболевания», под которым подразумеваются, как правило, наиболее массовые,
изменяющие качество жизни и определяющие ее прогноз, патологии. Безусловно, к
ним в первую очередь можно отнести артериальную гипертензию (АГ). В последние
годы наблюдаются определенные успехи в ее лечении: состоялись фундаментальные
открытия в изучении патофизиологических механизмов возникновения АГ, появились
новые классы эффективных гипотензивных препаратов. Стало казаться, что вопрос
эффективного лечения АГ наконец-то будет решен. Однако на практике применение
так называемых основных классов гипотензивных препаратов: диуретиков,
β-адреноблокаторов, антагонистов кальция и ингибиторов АПФ далеко не всегда
приводит к наилучшему результату в конкретной клинической ситуации. А одним из
аргументов недостаточной эффективности при этом как раз и является наличие
комбинированной патологии.
Наиболее частой комбинацией у мужчин с АГ является доброкачественная
гиперплазия предстательной железы (ДГПЖ). Об этом свидетельствуют данные
Московского городского центра патолого-анатомических исследований.
Проведенные в 2004 г. 1346 вскрытий показали, что
- 173 (39%) мужчин умерли от ИБС;
- 153 (88%) имели АГ и 20 (12%) — ренальную АГ;
- 62 (36%) из 153 больных с АГ имели ДГПЖ, в том числе 15 (9%) — со стенозом
уретры разной степени;
- 6 (30%) мужчин с ренальной АГ имели ДПГЖ со стенозом уретры разной
степени.
Таким образом, все мужчины с ИБС имели АГ, при этом ДГПЖ диагностирована у 68
из 173 (38,3%) больных ИБС с АГ.
В 2005 г., по данным 1471 вскрытий:
- 259 (42%) мужчин умерли от ИБС;
- 219 (85%) имели АГ и 40 (15%) — ренальную АГ;
- 71 (41%) из 219 больных с АГ имели ДГПЖ, в том числе 20 (12%) — со
стенозом уретры разной степени;
- 11 (30%) мужчин с ренальной АГ имели ДГПЖ со стенозом уретры разной
степени.
Все мужчины с ИБС имели АГ, ДПГЖ при этом диагностирована у 72 из 259 (27,8%)
больных ИБС с АГ.
При этом просветительская работа с населением страны, многочисленные
лечебно-профилактические мероприятия позволили создать высокую степень понимания
того, что АГ является основным фактором риска острых сосудистых катастроф с
высоким уровнем смертности. В то же время наличие длительного течения ДГПЖ
ассоциировано с высоким риском инфицирования и камнеобразования в мочевых путях,
хронической почечной недостаточности и др. (см. рисунок). Более того, по нашим
данным в 25% случаев источником для тромбоэмболии легочной артерии являются вены
малого таза, в том числе в 40% на фоне ДГПЖ.
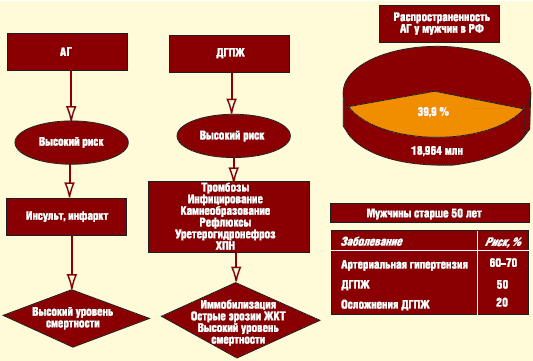
Предполагаемая степень риска преждевременной смерти от
некоторых заболеваний
Нами проведен анализ 128 внезапно умерших мужчин в стационаре скорой
медицинской помощи, у которых на секции сердечно-сосудистые заболевания (ССЗ) и
заболевание ДГПЖ обнаружены соответственно в 58,6% и 34,0% случаев. При этом как
основной клинический диагноз ДГПЖ констатирован почти в 2 раза реже, а ССЗ,
наоборот, в 19 раз чаще. В то же время при формулировке сопутствующей патологии
клиницистами с большей частотой указана ДГПЖ и крайне редко — ССЗ. Это наглядно
свидетельствует о том, что ориентация и нацеленность лечащих врачей естественно
определяется широко известным положением о распространенности и прогностическом
значении ССЗ. Тем не менее следует указать, что среди осложнений ДГПЖ на секции
выявляли цистит (гнойный, геморрагический), камни мочевого пузыря, пиелонефрит
(восходящий, гнойный), хроническую почечную недостаточность и уросепсис. Здесь
уместно также привести данные о том, что смертность в трех мегаполисах РФ от
болезней мочеполовой системы составляет 2,5% (О. В. Зайратьянц, 2005). Можно
полагать, что ДГПЖ и ее осложнения среди причин смертности от этих заболеваний
составляют значительную часть.
Известно, что после 50 лет частота АГ в популяции составляет 60–70%, треть из
которых составляют мужчины, при этом у половины их них диагностируется ДГПЖ.
Таким образом, каждый 5–6-й мужчина после 50 лет имеет комбинацию АГ и ДГПЖ.
При выборе лечения больного с ДГПЖ и АГ следует иметь в виду некоторые
предосторожности в связи с тем, что использование диуретиков может привести к
острой задержке мочи вследствие форсированного диуреза, прием β-адреноблокаторов
и антагонистов кальция — к нарушению тонуса мочевого пузыря и усугублению
расстройств мочеиспускания, а прием ингибиторов АПФ — к прогрессированию
имеющейся гиперкалиемии и почечной недостаточности.
В последние годы большое внимание уделяется α-рецепторному аппарату,
расположенному в предстательной железе. Возникающая в результате роста и
прогрессирования ДГПЖ стимуляция α-рецепторного аппарата приводит к повышению
тонуса гладкомышечных структур основания мочевого пузыря, задней уретры и
предстательной железы. С этим механизмом, по мнению многих исследователей,
связано развитие динамической обструкции при ДГПЖ. Выяснено, что существуют
различные подтипы α-адренорецепторов, и этим определяется неодинаковое действие
лекарственных препаратов, обладающих α-адреноблокирующим действием. Было
установлено, что в наибольшем количестве в предстательной железе человека
присутствует подтип α-1А, составляющий до 70% всех ее
адренорецепторов, и именно он отвечает за сокращение гладкомышечных элементов
предстательной железы, оказывая влияние на развитие динамической обструкции при
ДГПЖ. Назначение же a-адреноблокаторов приводит к снижению тонуса гладкомышечных
структур шейки мочевого пузыря и предстательной железы, что, в свою очередь,
проявляется уменьшением уретрального сопротивления и, как следствие, к
уменьшению инфравезикальной обструкции.
Использование антагонистов α-адренорецепторов для лечения ДГПЖ было изучено
во многих клинических исследованиях. Они показали быстрое наступление эффекта,
уменьшение симптомов заболевания и улучшение тока мочи. Современные препараты,
обладающие селективностью к различным подтипам α-адренорецепторов, приводят к
уменьшению симптомов ДГПЖ, достигая в отдельных случаях 60–75%-ного снижения их
выраженности, при этом они оказывают влияние как на обструктивные, так и на
ирритативные симптомы заболевания, подтверждаемое при исследовании
уродинамических показателей. Более того, согласно клиническим рекомендациям
Европейского общества кардиологов (табл. 2) показанием для назначения
α-адреноблокаторов является АГ в сочетании с ДГПЖ и дислипидемией. Если же
вернуться к вышеописанным летальным исходам, то при ретроспективном анализе
α-адреноблокаторы назначались только в 7% при сочетании ДГПЖ и АГ.
Преимущественно больные получали терапию атенололом или эналаприлом.
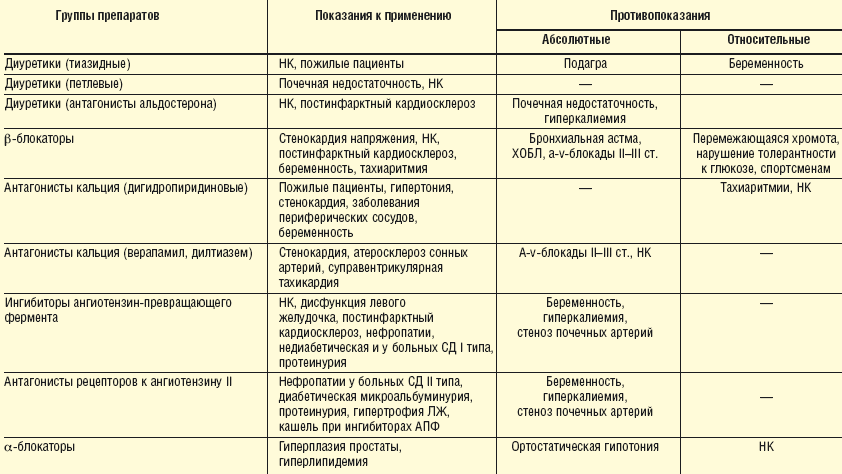
Показания и противопоказания к применению современных
гипотензивных препаратов
ДГПЖ представляет собой увеличение предстательной железы, связанное с
усиленным клеточным ростом. Ее развитие приводит к появлению обструктивных и
ирритативных симптомов со стороны нижних мочевыводящих путей, накоплению
остаточной мочи, снижению объемной скорости мочеиспускания и вследствие этого
появлению медицинских, эмоциональных, социальных проблем, снижению качества
жизни.
Наиболее серьезным осложнением ДГПЖ, требующим принятия экстренных мер,
является острая задержка мочи (ОЗМ), т. е. скопления мочи в мочевом пузыре из-за
невозможности самостоятельного мочеиспускания с болезненными позывами на
мочеиспускание. В ее патогенезе участвуют механические и динамические механизмы.
У пожилых мужчин в ответ на постепенно возрастающую инфравезикальную обструкцию
(механический фактор) изменяется нервная регуляция и тонус гладкомышечных клеток
детрузора повышается. Гистоморфологическая структура стенки мочевого пузыря
постепенно изменяется: мышечные элементы замещаются соединительной тканью,
развивается трабекулярность. Объем мочевого пузыря увеличивается. Процесс
переходит в стадию декомпенсации — развивается гипотония гладкомышечных клеток
детрузора (динамический фактор). В такой ситуации любой провоцирующий фактор
(переохлаждение, прием алкоголя, острой пищи, длительное сидячее положение,
запор и др.) вызывает венозный застой в малом тазу, вены шейки мочевого пузыря
расширяются, возникает отек предстательной железы. Это, в свою очередь, приводит
к деформации, сдавлению простатической части уретры. На фоне уже имеющихся
патологических изменений детрузора развивается ОЗМ.
Риск развития ОЗМ также связывают с увеличением возраста и выраженностью
симптомов нарушенного мочеиспускания. Так, вероятность развития ОЗМ у мужчин в
возрасте старше 70 лет в 8 раз выше, чем у сорокалетнего. У пожилых мужчин ОЗМ
часто переходит в хроническую форму и вызывает воспаление в мочевыводящих путях
(инфекционные агенты могут быть привнесены при катетеризации мочевых путей),
хронические цистит и пиелонефрит, камнеобразование. При гипотрофированной стенке
мочевого пузыря развиваются пузырно-мочеточниково-лоханочные рефлюксы,
приводящие к билатеральному уретерогидронефрозу и хронической почечной
недостаточности.
Таким образом, ОЗМ является важнейшей проблемой, а ее успешное лечение и
профилактика обеспечит не только качественную жизнь, но и увеличение ее
продолжительности.
Основной медицинской инстанцией, куда обращаются пациенты с ОЗМ, является
скорая медицинская помощь (СМП). Так, например, обращаемость мужчин с ДГПЖ на
станцию скорой помощи по поводу острой задержки мочеиспускания составила среди
мужчин в возрасте от 60 до 74 лет — 3–5 обращений в год (на 1000 населения), от
75 до 89 лет — 8–10 обращений в год (на 1000 населения); среди мужчин в городе с
населением 300 000 число обращений составляет 233–250 в год; в Москве число
обращений по поводу заболеваний мочеполовой системы составляет 99 616 в год.
Естественно, что в этих условиях дополнительная информация для врачей СМП о
причинах ОЗМ, взаимосвязи ДГПЖ и АГ, значении терапевтических воздействий
представляет особую актуальность. Среди решений, направленных на улучшение
данной ситуации, было введение с 2006 г. в стандарт медицинской помощи
назначения больным с ОЗМ на догоспитальном этапе a1-адреноблокатора доксазозина.
Стандарт медицинской помощи больным с задержкой мочи предполагает описание
модели пациента, диагностику (табл. 3), лечение (табл. 4).
Диагностика

Лекарственные препараты
Модель пациента
Возрастная категория: взрослые, дети.
Нозологическая форма: задержка мочи.
Код по МКБ-10: R 33.
Фаза: острое состояние.
Стадия: первое обращение.
Осложнения: вне зависимости от осложнений.
Условия оказания: скорая медицинская помощь.
Селективность доксазозина в отношении α1-адреноблокаторов более
чем в 2 раза выше, чем у празозина, что определяет его боўльшую эффективность и
безопасность (табл.
5). После приема внутрь доксазозин почти полностью всасывается в
желудочно-кишечном тракте. Пища замедляет всасывание доксазозина примерно на 1
ч, но не оказывает существенного влияния на его фармакокинетику. Биодоступность
препарата колеблется в пределах 65%. В крови 98–99% доксазозина циркулирует в
связи с плазменными белками. Концентрация доксазозина после приема внутрь
достигает максимума через 2–3 ч. Период полувыведения в плазме крови составляет
19–22 ч, что значительно больше, чем у всех других α1-адреноблокаторов,
и позволяет принимать его 1 раз в день (табл. 5).
Помимо высокой гипотензивной эффективности и безопасности при применении
доксазозина происходит значительное уменьшение симптомов ДГПЖ. При этом
выраженность обструктивных и ирритативных расстройств заболевания уменьшается на
50%.
Установлено, что дисфункция мочевого пузыря при ДГПЖ связана с развитием
гипоксии детрузора, сопровождающейся изменениями на ультраструктурном уровне (О.
Б. Лоран, Е. А. Вишневский, 2003; О. Б. Лоран и др., 1996). Применение
доксазозина не только снижает тонус гладкомышечных элементов шейки мочевого
пузыря, предстательной железы и простатического отдела уретры, но и за счет
вазодилатации пузырных артерий уменьшает гипоксию, оказывая позитивное влияние
на обменные процессы в стенке мочевого пузыря.
Однако благоприятное влияние доксазозина на состояние предстательной железы и
акт мочеиспускания, наблюдаемые в отдаленном периоде лечения, не могут быть
объяснены только a1-адреноблокадой. Было показано, что данный эффект может быть
связан со способностью стимулировать апоптоз клеток предстательной железы,
связанной с химическим строением препарата (наличием в нем хиназолинового ядра).
Таким образом, проблема ДГПЖ сегодня является междисциплинарной. Об этом
свидетельствуют высокая частота ее развития у сосудистых больных, частая
обращаемость по поводу осложненных ее форм на станции скорой медицинской помощи.
При этом низкая приверженность больных к использованию современных
медикаментозных средств требует консолидации усилий разных специалистов.
Статья опубликована в журнале
Лечащий Врач