Современные технологии
эндоскопической диагностики и малоинвазивного
лечения пищевода Барретта
Габриэль Сергей Александрович – к.м.н. ГБУЗ
«Краевая клиническая больница № 2», Краснодар,
Россия
Корочанская Наталья Всеволодовна – д.м.н., профессор
ГБУЗ «Краевая клиническая больница № 2»;
ГБОУ ВПО «Кубанский государственный медицинский
университет», Краснодар, Россия
Хусаинова Светлана Сергеевна – ГБУЗ «Краевая
клиническая больница № 2», Краснодар, Россия
Дынько Виктор Юрьевич – ГБУЗ «Краевая клиническая
больница № 2», Краснодар, Россия
Нами проанализирована эффективность
эндоскопической диагностики и малоинвазивного
лечения пищевода Барретта в условиях муниципального
многопрофильного лечебно-диагностического учреждения
за период с 2008 по 2011 годы.
Ключевые слова: пищевод барретта,
хромоскопия, эндоскопическое лигирование,
эндоскопическое лечение
Введение. Неуклонный рост числа
злокачественных заболеваний органов пищеварительной
системы и в результате высокая смертность от них
позволяют считать предраковую диагностику одной из
актуальных проблем современной гастроэнтерологии [9,
10, 11].
Пищевод Барретта (ПБ) интерпретируется как
факультативное предраковое заболевание с
многоэтапной неопластической прогрессией и возможной
трансформацией его в аденокарциному пищевода [13].
Термин «пищевод Барретта» был введен Allison &
Jonstone в 1957 году. К настоящему времени понятие
«пищевод Барретта» претерпело множество изменений
[1, 2]. Первоначально за ПБ принимали обнаруженный в
дистальном отделе пищевода железистый эпителий
желудка. В настоящее время большинство авторов
считают, что только наличие метаплазии в дистальном
отделе пищевода, преимущественно, по тонкокишечному
типу, правомочно назвать ПБ [3, 4]. Однако ряд
авторов считают доминирующим наличие метаплазии по
толстокишечному типу. Таким образом, можно
констатировать, что мнения авторов по поводу этого
понятия разделились, и вопрос остается по-прежнему
спорным и
Термин «специализированный цилиндрический
эпителий» (specialized columnar mucosa) используется
в настоящее время для характеристики ПБ [5, 6].
Пищевод Барретта встречается у 8 % (от 5 до 20 %)
больных гастроэзофагеальной рефлюксной болезнью (ГЭРБ)
[7]. До 80–90 % случаев аденокарциномы дистального
отдела пищевода развиваются на фоне ПБ [8].
Своевременная диагностика и выбор тактики лечения
больных с ПБ – чрезвычайно важная проблема в
хирургии [12].
Цель исследования – поделиться опытом
эндоскопической диагностики и лечения пищевода
Барретта и показать эффективность данных методов.
Материал и методы
В группу исследования включены 17 пациентов в
возрасте от 18 до 62 лет с грыжей пищеводного
отверстия диафрагмы (ГПОД), осложненной ПБ. Методы
диагностики, применяемые в данной группе больных,
приведены в таблице.
Таблица. Методы
диагностики, применяемые в группе больных
гастроэзофагеальной рефлюксной болезнью
| Методы |
Характеристика |
| Рентгенологический |
Выявляет грыжу пищеводного отверстия
диафрагмы, язвы, стриктуры пищевода,
недостаточность функции нижнего пищеводного
сфинктера (НПС). |
| Эндоскопический |
Выявляет воспалительные изменения
пищевода, эрозии, язвы, стриктуры пищевода,
ПБ. |
| Манометрия пищеводных сфинктеров |
Позволяет диагностировать изменение тонуса
пищеводных сфинктеров. Норма по De Meester:
базальное давление НПС 14,3–34,5 мм рт. ст.,
общая длина НПС – не менее 4 см, длина
абдоминальной части НПС – не менее см. |
| Суточное мониторирование рН в нижней трети
пищевода |
Определяет количество и продолжительность
эпизодов рН <4 и >7 в пищеводе, их связь с
субъективными симптомами, приемом пищи,
положением тела, курением, приемом лекарств.
Позволяет проводить индивидуальный подбор
терапии и контроль эффективности лечения. |
Основными методами диагностики ГЭРБ являются
эндоскопический и рентгенологический. Лечение ПБ,
как правило, комплексное и предполагает применение
консервативных, эндоскопических и хирургических
методов.
В исследуемой группе пациентов прооперированы 17
пациентов, из них 4 пациентам выполнена лапаротомия,
устранена ГПОД с формированием арефлюксной кардии.
Кроме того, 10 пациентам выполнена лапароскопическая
фундопликация. Первичное эндоскопическое лечение ПБ
в виде эндоскопического лигирования метапластически
измененной слизистой произведено 3-м пациентам с
ГПОД малых размеров.
Результаты исследования
С целью диагностики, предполагающей взятие
прицельной биопсии, применялась хромоскопия
измененной слизистой оболочки дистального отдела
пищевода различными красителями.
У 9 пациентов выполнялась хромоскопия раствором
метиленового синего, у 4-х – раствором Люголя, в 4-х
случаях осуществлялась комбинированная хромоскопия с
применением растворов Люголя и метиленового синего.
Результаты исследования представлены на рисунке
1. Так, желудочная метаплазия выявлена у 5
пациентов, кишечная метаплазия – у 3-х пациентов,
желудочно-кишечная метаплазия – у 5 пациентов, в 4-х
случаях обнаружена кишечная метаплазия с дисплазией
1–2 ст.
Все пациенты перед
оперативным лечением прошли курс консервативной
терапии, длительность которой зависела от степени
повреждения слизистой оболочки пищевода. При
положительном ответе на проводимую терапию и легкой
степени поражения слизистой пищевода назначалась
поддерживающая терапия «по требованию» с
использованием ингибиторов протонной помпы (ИПП) в
стандартной дозе на протяжении 3–6 месяцев.
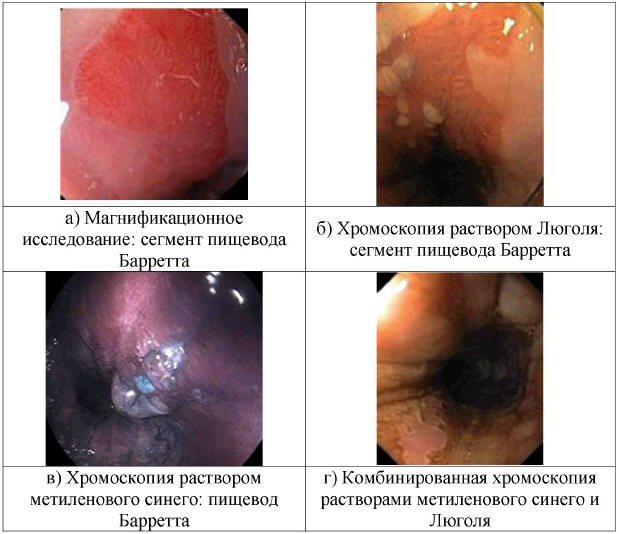
Рис. 1.
Фиброгастродуоденоскопия. Эндофото. Пищевод Барретта
Результаты первичного эндоскопического лечения в
виде эндоскопического лигирования метаплазированного
эпителия пищевода эластичными кольцами (патент на
изобретение № 2405495 от 06 апреля 2009 г.),
выполненного 3-м пациентам, представлены на рисунке
2. В результате механического пережатия кольцом
подслизистого слоя с сосудами, обеспечивающего
кровоснабжение, происходят ишемизация и отторжение
слизистой пораженного участка пищевода. Лигирование
производили при помощи лигатора
варикозно-расширенных вен пищевода на 6 лигатур
модели «Shooter» фирмы Wilson Coоk MBL-6-PK,
одеваемого на дистальный конец эндоскопа.
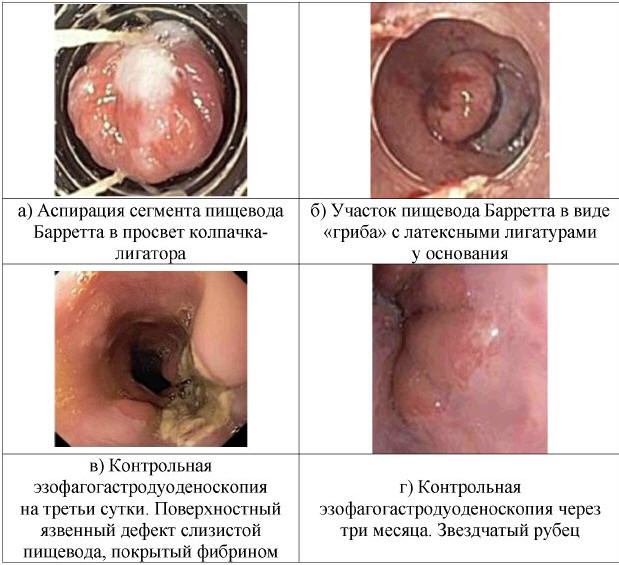
Рис. 2. Этапы эндоскопического
лигирования пищевода Барретта
Методика выполнения. К пораженному участку
слизистой пищевода подводим эндоскоп с
предварительно надетым на дистальный конец
силиконовым прозрачным цилиндром, на котором
установлены эластичные кольца. Визуализируется
пораженный участок. Путем аспирации в просвет
прозрачного цилиндра втягивается пораженный участок,
попутно контролируется адекватность втягивания. Как
только участок (или часть пораженной слизистой)
полностью заполнит прозрачный цилиндр, посредством
транспортного устройства с внешней части прозрачного
цилиндра сбрасывается эластичное кольцо на основание
втянутого участка пораженной слизистой.
Данный участок измененной слизистой, в виде
«гриба» за счет локальной ишемизации тканей,
отторгается на 3–5-й день. Возникающий на этом месте
язвенный дефект рубцуется на 6–7-й день.
При этом пациенту назначается дополнительный
прием ИПП и обволакивающих препаратов в средних
дозах для улучшения восстановления нормальной
слизистой оболочки пищевода. Операция проводится без
подготовки или после приема специальных препаратов,
воздействующих на слизистую пищевода для снятия
имеющегося воспаления и улучшения результатов
операции.
У пациентов после проведенного первичного
эндоскопического лечения при контрольной ФГДС через
три месяца визуализируются звездчатые рубцы в
области эндоскопического лечения. При взятии биопсии
из рубца данные о метаплазии не обнаружены.
После выполненного хирургического лечения у 15
пациентов отмечалась регрессия сегмента ПБ, у 2-х
пациентов (одного – после лапароскопии и одного –
после традиционного хирургического лечения) сегмент
ПБ сохранялся. Из них одному пациенту (с коротким
сегментом ПБ) выполнилось вторичное эндоскопическое
лечение в объеме лигирования метапластически
измененной слизистой оболочки дистального отдела
пищевода. При контрольном осмотре через 6 месяцев
данные о рецидиве не получены. Второй пациент с
сохраняющимся ПБ находится на консервативном лечении
и динамическом наблюдении в связи с длинным и
циркулярным сегментом ПБ.
Выводы
Эндоскопические методы являются основными в
выявлении и верификации ПБ.
Разработанный метод комбинированной хромоскопии
позволяет более детально определять метапластически
измененные участки слизистой пищевода.
Устранение ГПОД, которая является одной из
основных причин ПБ, приводит к инволюции
метапластически измененной слизистой пищевода в 87,4
% случаев.
Разработанный метод эндоскопического лечения
показал свою высокую эффективность как в лечении
пациентов после устранения ГПОД с сохраненным ПБ,
так и у неоперированных пациентов с грыжами малых
размеров, осложненными ПБ.
Предлагаемые методы эндоскопической диагностики и
лечения предполагают дальнейшую практическую
отработку навыков и анализ эффективности на более
обширной группе больных.
Список литературы
- Ивашкин, В. Трудности диагностики и лечения
гастроэзофагеальной рефлюксной болезни / В.
Ивашкин, А. Шептулин, Е. Баранская // Врач. –
2003. – № 5. – С. 10–13.
- Barrett, N.R. Chronic peptic ulcer of
oesophagus and “oesophagitis” / N.R. Barrett //
Br. J. Surg. – 1950. – V. 38. – P. 175–182.
- Худайбердыев, А.М. Диагностика и
хирургическое лечение заболеваний диафрагмы:
автореф. дис. канд. мед. наук / А.М.
Худайбердыев. – М., 1991. – 26 с.
- Dinjens, W.N.M. Genetic alterations in
Barrett’s esophagus and esophageal
adenocarcinoma / W.N.M. Dinjens // Minerva chir.
– 2002. – V. 57, № 6. – P. 733–752.
- Поддубный, Б.К. Критическая оценка
эндоскопических методов хромоскопии при
диагностике пищевода Барретта / Б.К. Поддубный,
Ю.П. Кувшинов, О.А. Малихова, И.П. Фролова //
Росс. журн. гастроэнтерологии. – 2002. – № 7. –
С. 11.
- Будзинский, А.А. Пищевод Барретта:
эндоскопическая диагностика и лечение / А.А.
Будзинский, Г.В. Белова, В.М. Садоков и др. //
Росс. журн. гастроэнтерологии. – 2002. – № 5. –
С. 5.
- Болезни пищевода / Под ред. В.Т. Ивашкина,
А.С. Трухманова. – М.: Триада-Х, 2000. – С. 179.
- W. Falk, 2002.
- Старостин, Б.Д. Пищевод Барретта: выявление,
мониторинг, лечение / Б.Д. Старостин //
Российский журнал гастроэнтерологии, гепатологии,
колопроктологии. – 2003. – № 3. – С. 85–91.
- Hu, Y. Pathogenesis of Barrett esophagus:
deoxycholic acid up – regulates goblet –
specific gene MUC2 in concert with CDX2 in human
esophageal cells / Y. Hu, C. Jones, O. Gellersen
[et al.] // Arch. Surg. – 2007. Vol. – 142. – P.
540–544; discussion 544–545.
- Cameron, A.J. Adenocarcinoma of the
esophagogastric junction and Barrett`s esophagus
/ A.J. Cameron, C.T. Lomboy, M. Pera, H.A.
Carpenter // Gastroenterology. – 1995. – Vol.
109. – P. 1541–1546.
- Bani-Hani K. et al., 2000.
- Sharma, P. Barrett's esophagus and
Esophageal adenocarcinoma. Second edition / P.
Sharma, R. Sampliner // Blackwell Publishing. –
2006. – P. 1–7.
Статья опубликована на сайте
http://www.gastroscan.ru