
4.1. Промышленная революция и цифровая модернизация
отечественной медицины
Производительность труда, эффективность и конкурентоспособность
современной медицинской организации сегодня как никогда ранее определяются
возможностями быстрого и гибкого использования ключевых цифровых управленческих
систем и технологий. Сегодня же все больше говорят о киберфизических гибридных
системах, иногда полностью цифровых системах производств товаров и услуг.
Настало время быстрого развития производства через использование всех
преимуществ трансформации в киберфизические модели. Первый шаг к такой
трансформации – оценка цифровой зрелости медицинской организации, позволяющая
точно определить ее текущий уровень знаний и компетенций в части применения
цифровых технологий и наметить векторы развития в этой сфере.
В основе функционирования любой организации лежит производственная
система, которая определяет выбор тех или иных технологий и формирование
конечного результата деятельности. Если в промышленности для обеспечения
интенсификации производства персонал все чаще и чаще заменяется сложными
роботизированными системами, то в медицине, заменить труд человека (врача) в
большинстве случаев практически невозможно, следовательно, одним из основных
структурных элементов системы производства медицинских услуг являются кадровые
ресурсы.
Кадровые ресурсы – основа производственной системы в медицине. С
точки зрения управления клиникой, под структурой системы управления мы понимаем
упорядоченную совокупность взаимосвязанных элементов (основных производственных
фондов, кадровых, материально-технических и финансовых ресурсов), находящихся
между собой в устойчивых отношениях, обеспечивающих их функционирование и
развитие как единого целого. В частности, для организации, производящей
медицинские услуги, ведущими элементами структуры являются отдельные работники
(врачи, медсестры, фельдшеры, лаборанты и пр.), а также службы обеспечения
технологий, причем отношения между ними поддерживаются благодаря связям, которые
принято подразделять на горизонтальные и вертикальные.
Горизонтальные связи носят характер согласования и являются, как
правило, одноуровневыми. Вертикальные связи – это связи подчинения, и
необходимость в них возникает при иерархичности управления, т. е. при наличии
нескольких уровней управления. Кроме того, связи в структуре управления могут
носить линейный и функциональный характер.
Линейные связи отражают движение управленческих решений и
информации между так называемыми линейными руководителями, т. е. лицами,
полностью отвечающими за деятельность МО или её структурных подразделений.
Функциональные связи имеют место по линии движения информации и управленческих
решений по тем или иным функциям управления.
В рамках структуры управления МО протекает управленческий процесс
(движение информации и принятие управленческих решений), между участниками
которого распределены задачи и функции управления, а, следовательно – права и
ответственность за их выполнение. С этих позиций структуру управления можно
рассматривать как форму разделения и кооперации управленческой деятельности, в
рамках которой происходит процесс управления, направленный на достижение
намеченных целей производства.
Технологическое оборудование – это неотъемлемая часть многих
современных производств различных отраслей народного хозяйства. При его помощи
осуществляется обработка сырья, из которого изготавливается продукция
всевозможных типов. К примеру, в зубопротезных лабораториях в качестве
оборудования служат литейные печи, 3D-принтеры,
в хирургической практике используются различные варианты роботизированных
комплексов (роботизированная система «да Винчи»), в клининговых компаниях,
обслуживающих современные медицинские комплексы, используются сложные агрегаты
для уборки, они также являются технологическим оборудованием.
О перспективах реализации либеральной идеологии в здравоохранении.
В конце ХХ века здравоохранение России характеризовалось серьезными структурными
диспропорциями. Это выражалось, смещением акцента в пользу человеческого фактора
производства в ущерб технологическому, материально-техническому и прочим
факторам. На фоне нарастающего выпуска специалистов для отрасли, все более
становилось заметным отставание в обеспечении медицинских организаций
современными зданиями, оборудованием, эффективными лекарственными препаратами,
расходными материалами и пр. С одной стороны, это объяснялось разрушением
экономики и политической системы страны, с другой – практикой остаточного
финансирования отечественной медицины. На этом фоне для отрасли был характерен
низкий уровень финансирования производства медицинских услуг и доходов
медицинских работников. Несмотря на декларируемую государством всеобщую
доступность медицинской помощи, равенство граждан при ее получении на практике
не выполнялась.
В создавшейся ситуации были приняты решения отхода от монополии
государственной собственности, введения элементов рыночной организации, практики
многоканального финансирования здравоохранения, разделения функций производителя
и покупателя медицинской помощи, контролера ее качества. Кроме того, был
продекларирован курс на повышение управляемости системы здравоохранения.
Последовавший ход реформ показал, что далеко не все из провозглашенных целей
были реализованы. До последнего времени финансирование системы со стороны
государства в сопоставимых цифрах не превышало уровень, с которого начинались
реформы (около 3,3% от ВВП). Переход к системе ОМС не оправдал ожиданий
реформаторов и всего медицинского сообщества. В результате, перевод части
финансовых средств в систему ОМС произошел на фоне сокращения бюджетного
финансирования отрасли. Поэтому даже сегодня существует серьезный разрыв между
объемом декларируемых социальных гарантий государства в области медицинского
обслуживания населения и финансовым обеспечением данных гарантий (Виленский
А.В., Федосеев В.Н., 2001; Шейман И.М., 2011; Улумбекова Г.Э., 2018).
Финансовые ресурсы здравоохранения всегда ограничены, как и все
ресурсы вообще. Таким образом, возникает проблема ресурсной обеспеченности
имеющегося потенциала и его эффективного использования. Все это происходит в
условиях низкого уровня управляемости системы. Стремление к децентрализации,
устранению излишнего планирования и администрирования, реализация инициативы на
местах, на практике привели к фактическому уничтожению полноценной властной
вертикали в отечественной медицине, включающей уровни федерации, ее субъекта,
отдельного муниципального образования.
Незавершенность введения системы обязательного медицинского
страхования. Существующая система ОМС имеет целый ряд серьезных изъянов,
преодоление которых требует изменения самой модели ее существования. Сложившаяся
модель ОМС не оказала существенного влияния на эффективность использования
ресурсов здравоохранения. Не оправдались первоначальные ожидания появления
конкуренции между страховщиками, стимулирующей их активность в защите прав
застрахованных и оптимизации размещения заказов среди МО (Дьяченко В.Г.,
Пригорнев В.Б., Руссу Е.Ю., 2011; Шишкин С.В. с соавт., 2018).
Управляющие структуры современной России указывали на то, что
необходима разработка и реализация либеральной стратегии реформирования отрасли
и дальнейшего совершенствования рынка медицинских услуг, под которой следует
понимать сложную систему воздействий, осуществляемых на государственном и
региональных уровнях, на те или другие конкретные медико-социальные ситуации с
целью более эффективного функционирования всех структур системы оказания
медицинской помощи гражданам. Для повышения социально-экономической
эффективности рынка медицинских услуг необходимо обеспечить не только
общедоступность услуг системы здравоохранения, но также развитие и
совершенствование национального здравоохранения на уровне мировых стандартов.
Выполнение такой сложнейшей задачи посильно не отдельным рыночным субъектам, а
лишь государству в целом. Однако это не должно сводиться к полной
государственной монополизации данной системы. Речь идет об обосновании
оптимального соотношения рыночных и нерыночных начал в деятельности системы
здравоохранения (равного соотношения государственных и негосударственных
производителей медицинских услуг). По мнению либералов-реформаторов, необходим
приоритет «некоммерческой природы медицинских организаций» и усилении системы
государственного регулирования рыночных механизмов в здравоохранении.
Лауреат нобелевской премии Д. Тобин отмечал, что рыночная, «смитовская
система может работать только в условиях, когда существуют социальные институты,
направляющие эгоистическую энергию в конструктивное русло. Без таких институтов
… нам не избежать гоббсовской «войны против всех». А ее результаты существенно
отличаются от тех, к которым должна вести «невидимая рука» Смита.
Предпринимательство может принять форму вымогательства с использованием угрозы
насилия» (TobinD., 2002).
В качестве относительно успешного примера соотношения сочетания
рыночных и не рыночных механизмов реформирования здравоохранения приводим
достаточно бурно развивающуюся отрасль современной медицины России –
стоматологию (Дьяченко В.Г., Галеса С.А., Пьетрок М.Т., Павленко И.В., 2009).
Реформа отечественной стоматологии очень близка по своему духу
либералам-реформаторам, поскольку, у нас на глазах, за неполных два десятилетия
доля частного сектора в отечественной стоматологии превысила 80 % (Черкасов С.
М., Галеса С.А., Дьяченко В.Г., 2013). При этом важно отметить, что рост цен на
медицинские услуги значительно (в 4,3 раза) опережал рост цен на потребительские
услуги в последние десять лет. Спрос на стоматологические услуги всегда был
устойчивым, но в то же время фактор влияния цены на уровень потребления
оказывался низким. Даже у малообеспеченных слоев населения расходы на
медицинские услуги становятся неизбежными, занимая значительную часть в семейном
бюджете. Уровень расходов населения не является окончательным, поскольку в сфере
отечественной медицины высока доля «серого» рынка (Галеса С.А. с соавт., 2013).
В условиях либеральной экономики основой сохранения и выживания
многих государственных медицинских организаций стоматологического профиля стала
реализация дополнительных источников финансирования в виде получения прямой
оплаты от населения за произведенные услуги, использования средств добровольного
медицинского страхования и договоров с предприятиями и организациями различных
форм собственности. В настоящее время регламент предоставления платных услуг в
здравоохранении поддерживается Постановлением Правительства РФ от 04.10.2012 №
1006.
В этой связи следует отметить, что если в сфере современной
государственной системы производства стоматологических услуг предпринимательская
деятельность имеет достаточно высокую тенденцию к росту даже на основе
устаревших взглядов на менеджмент, то негосударственные стоматологические
организации пошли другим путем. За относительно короткий промежуток времени они
сделали значительный количественный и качественный скачок в направлении развития
бизнеса на основе современного менеджмента в рыночных условиях, что стало
развивающим стимулом подготовки врачей-стоматологов для работы в условиях
реализации автоматизированных рабочих мест и внедрения современных технологий
производства стоматологических услуг (дополненная и виртуальная реальность,
телестоматология, голографическая телепортация, 3D-принтинг,
мини-камеры, пломбирование зубов с помощью стволовых клеток, технологии
CRISPR и др.)
Новая фаза развития мировой цивилизации решающим образом связана с
повышением роли человеческих ресурсов: интеллекта, созидательных способностей и
качеств личности. Следовательно, именно в этой фазе развития резко возрастает и
роль образования – оно всё более прямо и непосредственно определяет
социально-экономический прогресс, и возможности использования человеческого
капитала. В этой связи следует отметить, что будущее не только общего
образования, но и высшей школы во многом определяется сценариями
социально-экономического развития России и ее регионов. При этом важно оценивать
вероятность возникновения и степень влияния кризисных ситуаций в медицинском
образовании на процессы реформирования отечественной медицины.
На современном этапе освоения Дальнего Востока России, формирования
территорий опережающего социально-экономического развития (ТОСЭР) имеет место
острая необходимость ориентации социальной политики региона в рамках союза
государства и бизнеса с целью повышения качества жизни постоянного населения,
что должно снизить миграционные устремления значительной части
дальневосточников. Планирование и прогнозирование стоматологической помощи
населению малонаселенных территорий Хабаровского края должно отвечать
требованиям рынка медицинских услуг. В составе государственных стоматологических
организаций появились хозрасчетные подразделения, формируется механизм скрытой
аренды, в структуре их доходов наблюдается отчетливая тенденция значительного
роста прямых платных услуг, что положило начало этапу коренных преобразований
организации работы, как отдельных врачей-стоматологов, так и организаций в
целом. Реализация рыночных отношений ставит перед службой стоматологической
помощи ДФО новые задачи по разработке эффективных методов организации
производства стоматологических услуг населению региона в условиях первичной
медико-санитарной помощи.
В связи с тем, что южные регионы ДФО, в том числе Приморский и
Хабаровский края в значительной своей части граничат с КНР, то стоматологические
учреждения региона всех форм собственности начинают реально конкурировать по
ценам, видам и качеству предоставляемых услуг с клиниками приграничных городов
провинции Хейлуцзян (Хэйхэ, Удалянчи, Фуюань и др.). Усугубляет ситуацию на
рынке стоматологических услуг рост приграничной конкуренции за счет расширения
объемов стоматологического туризма в Южную Корею за счет «безвизового въезда» с
01.01.2014. Причем, средние потребительские цены на стоматологические услуги в
большинстве поселений ДФО имеют устойчивую тенденцию к росту, что позволяет
производителям в приграничных городах КНР и Южной Кореи усиливать конкуренцию по
ценовым характеристикам с отечественными производителями стоматологических услуг
всех форм собственности.
В регионе с 2005 по 2020 годы изменилась структура производимых
стоматологических услуг. В частности, более 50 % объемов составляют услуги
ортопедической стоматологии, около четверти производимых объемов - услуги
терапевтической стоматологии, менее 15 % - услуги детской стоматологии.
Последующие места занимают услуги хирургической стоматологии и челюстно-лицевой
хирургии. Значительно уменьшились виды и объемы услуг по профилактике
стоматологических заболеваний, что, в определенной мере стало стимулом развития
частного сектора, который достаточно динамично подстроился под рыночные
предпочтения потребителей.
Перманентный экономический кризис последних лет вызвал ответные
реакции органов управления различного уровня. В частности, усилена
ответственность регионов за социальные расходы параллельно с коррекцией
законодательства о правовом положении медицинских, в том числе и
стоматологических организаций в виде реализации закона РФ № 83-ФЗ «О внесении
изменений в отдельные законодательные акты Российской Федерации в связи с
совершенствованием правового положения государственных (муниципальных) МО».
Формируется механизм реализации соплатежей населения за оказанные услуги.
Неоднозначность нововведений состоит в том, что в обмен на увеличение уровня
самостоятельности государственных стоматологических клиник, повышается
зависимость от выполнения государственного заказа, что сопровождается ростом
рисков для стоматологических отделений/кабинетов государственных медицинских
организаций в значительной части малонаселенных территорий региона. Поскольку
выполнение объема государственного задания в связи с низкой плотностью населения
не позволит вывести на уровень рентабельности такую стоматологическую
организацию, то риск её закрытия (ликвидации) резко возрастает.
Именно это и происходит в реальной жизни в сельских и отдаленных
северных районах ДФО. Обеспечение доступности медицинской помощи для широких
слоев населения неизменно декларируется как важнейшие приоритет государственной
политики в области охраны здоровья. В этой связи следует отметить, что комплекс
мер, призванных реализовать эти приоритеты был сформирован и в 2011–2013 годы во
всех субъектах РФ были осуществлены программы модернизации отрасли, включающие
масштабное переоснащение производственных мощностей медицинских организаций
медицинским оборудованием, широкое внедрение информационных технологий,
изменение кадровой политики, внедрение медицинских стандартов и др.
Кроме того, с 2013 года во всех субъектах РФ реализованы планы
мероприятий (дорожные карты), направленные на повышение эффективности
здравоохранения, включая реструктуризацию медицинских организаций, сокращение
избыточного коечного фонда и перемещение части производства медицинских услуг,
оказывавшейся в круглосуточных стационарах, в поликлиники, маршрутизацию потоков
пациентов, повышение оплаты труда медицинских работников. Эти мероприятия были
призваны повысить уровень доступности, качества и безопасности медицинской
помощи. Дало ли внедрение комплекса этих мер реальный эффект?
С одной стороны, официальные данные управляющих структур однозначно
отвечают на этот вопрос утвердительно, указывая на повсеместное повышение уровня
доступности и качества медицинской помощи.
С другой стороны, следует в качестве важного индикатора
результативности программ модернизации отрасли следует рассматривать оценки
потребителями медицинских услуг происходящих изменений с точки зрения уровня
доступности и качества медицинской помощи. Именно в этом плане ситуация
неоднозначна. Потребители медицинских услуг отмечают снижение этих показателей
(Калашников К.Н., Калачикова О.Н., 2014; Дьяченко В.Г., 2016; Королева Г.А.,
Титов А.В., 2018). Так, согласно данным опроса общественного мнения,
проведенного Левада-центром в октябре 2014 года, из 3,5 тысяч опрошенных
пациентов государственных медицинских организаций, 32 % отметили ухудшение в
работе поликлиник и больниц, причиной этого стали дефекты управления
медицинскими организациями в условиях рынка на всех уровнях.
Рассматривая экономические аспекты обеспечения населения
медицинской помощью становится очевидным, что распределение оплаты медицинских
услуг между государственными внебюджетными фондами и населением является одним
из показателей уровня социальной защиты населения. Особую значимость приобретает
вопрос обеспечения доступности услуг медицинской помощи. Наиболее показательны
услуга ПМСП и скорой медицинской помощи, так как от доступности и качества этих
услуги часто зависит не только здоровье, но и жизнь человека.
В наибольшей мере пострадала ПМСП, именно на первом этапе
медицинской помощи населению (сельском врачебном участке), или (с учетом новых
организационных структур) территориальном медицинском объединении жители
сельских и отдаленных северных районов и должны получать квалифицированную
медицинскую помощь (терапевтическую, педиатрическую, хирургическую, акушерскую,
гинекологическую, стоматологическую). Эти условия наиболее соответствуют
соблюдению принципов общеврачебной практики и семейного медико-социального
обслуживания (Доклад ВОЗ., 2008). Именно на сельском врачебном участке в первую
очередь и следует внедрять современные формы первичной медико-санитарной помощи,
в том числе и в стоматологии. Структура первого этапа стоматологической помощи
формируется в зависимости от численности обслуживаемого населения (5–9 тыс.
человек), радиуса обслуживания (7–10 км), расстояния до центральной районной
больницы (ЦРБ) и уровня развития логистики. В задачи врача стоматолога общей
практики входит оказание населению общедоступной стоматологической помощи,
проведение профилактических мероприятий и формирование у жителей установок и
навыков здорового образа жизни.
Современные подходы к пониманию основных процессов развития
стоматологических заболеваний, и, в частности, этиологии и патогенеза кариеса и
пародонтита, в значительной степени стали доступными лишь с внедрением в
стоматологию важнейших научных методологий, таких как знания по теории систем,
системном подходе и системном анализе, теории вероятности и логики.
Основоположниками системного подхода являются: Л. фон Берталанфи,
А. А. Богданов, Г.Саймон, П.Друкер, А.Чандлер.
Производственная система (определение) - совокупность
взаимосвязанных элементов, образующих целостность или единство (рис. 4.1).
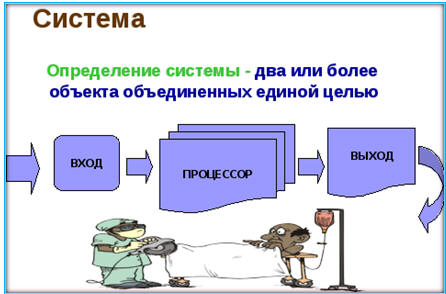
Рис. 4.1. Общее определение системы, как единство
входа, процессора и выхода (Дьяченко В.Г., Галеса С.А., Пьетрок М.Т., Павленко
И.В., 2009)
Системный подход – направление методологии научного
познания, в основе которого лежит рассмотрение объекта как системы: целостного
комплекса взаимосвязанных элементов; совокупности взаимодействующих объектов;
совокупности сущностей и отношений).
Говоря о системном подходе, можно говорить о некотором способе
организации наших действий, таком, который охватывает любой род деятельности,
выявляя закономерности и взаимосвязи с целью их более эффективного
использования. При этом системный подход является не столько методом решения
задач, сколько методом постановки задач. Как говорится, «Правильно заданный
вопрос – половина ответа». Это качественно более высокий, нежели просто
предметный, способ познания.
Основные принципы системного подхода:
- Целостность, позволяющая рассматривать одновременно систему как единое
целое и в то же время как подсистему для вышестоящих уровней.
- Иерархичность строения, то есть наличие множества (по крайней мере,
двух) элементов, расположенных на основе подчинения элементов низшего уровня
элементам высшего уровня. Реализация этого принципа хорошо видна на примере
любой конкретной организации. Как известно, любая организация представляет
собой взаимодействие двух подсистем: управляющей и управляемой. Одна
подчиняется другой.
- Структуризация, позволяющая анализировать элементы системы и их
взаимосвязи в рамках конкретной организационной структуры. Как правило,
процесс функционирования системы обусловлен не столько свойствами её отдельных
элементов, сколько свойствами самой структуры.
- Множественность, позволяющая использовать множество кибернетических,
экономических и математических моделей для описания отдельных элементов и
системы в целом.
- Системность, свойство объекта обладать всеми признаками системы.
Системный подход в управлении производством-
это подход, при котором любая производственная система (объект) рассматривается
как совокупность взаимосвязанных элементов (компонентов), имеющая выход (цель),
вход (ресурсы), связь с внешней средой, обратную связь. Это наиболее сложный
подход. Системный подход представляет собой форму приложения теории познания и
диалектики к исследованию процессов, происходящих в природе, обществе, мышлении.
Его сущность состоит в реализации требований общей теории систем, согласно
которой каждый объект в процессе его исследования должен рассматриваться как
большая и сложная система и, одновременно, как элемент более общей системы.
Развернутое определение системного подхода включает также
обязательность изучения и практического использования следующих восьми его
аспектов:
- системно-элементного или системно-комплексного, состоящего в выявлении
элементов, составляющих данную систему. Во всех социальных системах можно
обнаружить вещные компоненты (средства производства и предметы потребления),
процессы (экономические, социальные, политические, духовные и т. д.) и идеи,
научно-осознанные интересы людей и их общностей;
- системно-структурного, заключающегося в выяснении внутренних связей и
зависимостей между элементами данной системы и позволяющего получить
представление о внутренней организации (строении) исследуемой системы;
- системно-функционального, предполагающего выявление функций, для
выполнения которых созданы и существуют соответствующие системы;
- системно-целевого, означающего необходимость научного определения целей и
подцелей системы, их взаимной увязки между собой;
- системно-ресурсного, заключающегося в тщательном выявлении ресурсов,
требующихся для функционирования системы, для решения системой той или иной
проблемы;
- системно-интеграционного, состоящего в определении совокупности
качественных свойств системы, обеспечивающих её целостность и особенность;
- системно-коммуникационного, означающего необходимость выявления внешних
связей данной системы с другими, то есть, её связей с окружающей средой;
- системно-исторического, позволяющего выяснить условия во времени
возникновения исследуемой системы, пройденные ею этапы, современное состояние,
а также возможные перспективы развития.
Практически все современные производства построены по системному
принципу. Важным аспектом системного подхода является выработка нового принципа
его использования – создание нового, единого и более оптимального подхода (общей
методологии) к познанию, для применения его к любому познаваемому материалу.
Структурными элементами производственной системы в стоматологии являются
основные фонды и ресурсы стоматологической организации (кадры,
материально-техническое обеспечение и финансы). Выбор технологий и результаты
производства (медицинские, социальные и экономические) в значительной мере
зависят от применяемого технологического оборудования и наличия
высококвалифицированного персонала, способного управлять технологическим
оборудованием.
Следовательно, для каждого сектора сферы производства медицинских
услуг предназначено свое специфическое современное технологическое оборудование.
Оно может отличаться по таким параметрам, как габариты, механизмы действия,
управление, функции и многое другое. В наше время найти подходящие агрегаты для
любого варианта производства медицинских услуг, не трудно, поскольку, в основном
зарубежные, и в меньшей мере отечественные производители, предлагают широкий
спектр оборудования требуемых параметров.
Модернизация технологий – путь к успеху. Раньше при
производстве медицинских услуг большинство врачей и других медицинских
работников использовали в основном ручной труд, иногда он требовал поистине
богатырского здоровья и недюжинных усилий. В качестве оборудования
использовались примитивные механизмы, которые не могли облегчить выполнение
сложных задач, но тем не менее служили орудиями для работы. В настоящее время,
все изменилось. С развитием механики, вычислительной техники начали выпускаться
более сложные в использовании приборы и механизмы, которые смогли снять часть
нагрузки с человека, работающего в медицинских организациях. Новое
технологическое оборудование – это роботизированные и автоматизированные машины
с интеллектуальным числовым управлением. Они позволяют врачу затрачивать
минимальные силы для выполнения самых сложных задач, которые раньше считались
просто нереальными.
Медицинское оборудование и изделия медицинского назначения –
широкий спектр изделий, предназначенных для обеспечения, проведения
диагностических, лечебных, реабилитационных, профилактических мероприятий, ухода
за больными и инвалидами. Эти изделия включают в себя расходные материалы,
приспособления, приборы, ПК, мебель и др. К медицинским изделиям не относятся
средства, оказывающие «фармакологическое, иммунологическое, генетическое или
метаболическое воздействие на организм человека».
Современной базой для создания систем управления и контроля
является микропроцессорная техника. Эта техника является универсальным
средством, придающим системам контроля и управления, наряду с широкими
вычислительными возможностями, повышенные модернизационные качества и гибкость,
резко расширяющим их функциональные возможности и повышающим надежность.
Микропроцессорная техника позволяет максимально унифицировать модули систем
контроля и управления как по применяемым комплектующим, так и по принятым
схемным и функциональным решениям. Учет индивидуальных особенностей
производственного модуля (отделения МО) и его оборудования часто может быть
обеспечен не изменением аппаратной части (как при использовании традиционной
элементной базы), а путем модификации программного обеспечения.
Основные преимущества современного медицинского оборудования:
- Высокая производительность;
- Сведение к минимуму участия человека в технологических процессах;
- Невысокое энергопотребление;
- Высокая точность проведения всех операций;
- Длительный срок эксплуатации;
- Гибкость настроек.
Перед руководителями производственной системы в современной
стоматологии, которая на более чем три четверти производственных мощностей
представлена частным бизнесом стоит важный вопрос: «Как правильно выбрать
технологическое оборудование?». Ведь подбор технологического оборудования
проводится еще до того, как предприятие по производству стоматологических услуг
начнет работать, а в некоторых случаях даже до того, как будут сформированы
основные фонды (построено помещение МО).
Заниматься выбором оснащения МО нужно на этапе проектирования
здания и сооружений, если оно будет вмещать в себя сложные производственные
мощности, связанные в технологические линии и управляемые технологическими
узлами. Это связано со сложностью монтажа оборудования и пуско-наладки, проходят
эти процессы с участием специалистов-субподрядчиков – строительных и
пуско-наладочных бригад.
Выбирая технические агрегаты для будущего производства
стоматологических услуг, стоит учитывать следующие факторы:
- Объемы производимой продукции (товаров и услуг);
- Величина производственных партий стандартной продукции (имланты, протезы,
коронки и т.п.);
- Разнообразие обрабатываемых материалов (оксид циркония, пластмассы и др.);
- Территория производственных и складских помещений, других дополнительных
площадей для обеспечения бесперебойной реализации технологий;
- Возможность и потребность в модернизации или реорганизации производства в
будущем.
Следует учитывать, что производство технологического оборудования
для производства стоматологических товаров и услуг ведется как в России, так и
за рубежом, причем, как кажется на первый взгляд, закупать отечественные
агрегаты выгоднее по причине их более низкой стоимости по сравнению с
заграничными аналогами (основной вопрос выбора соотношение показателя
цена-качество), а также возможность реализации таких услуг, как монтаж,
пуско-наладка, гарантийное, постгарантийное и техническое обслуживание
агрегатов. Если у зарубежных поставщиков имеются свои представительства в
России, то задачи по технической поддержке в обслуживании упрощаются, не
придется искать компании, которые смогут выполнить эту задачу.
Современное научное и технологическое оборудование – это сложные
механизмы, которые в основном работают на числовом программном управлении. Это
значит, что оно состоит не только из деталей и вспомогательной оснастки, но и из
программного обеспечения. Монтаж таких агрегатов должны проводить только
профессионалы – это поможет максимально повысить производительность
стоматологической организации, снизить затраты на энергию и максимально продлить
срок эксплуатации агрегатов.
Обслуживание и эксплуатация технологического оборудования должны
вестись в соответствии с техническими нормами и правилами, указанными в
документах, которые прилагаются к агрегатам. Это значит, что перед тем, как
запустить производственные линии в стоматологии, все участники технологического
процесса должны пройти инструктаж и обучение пользованию роботизированными
комплексами (3D-технологии) и
их компонентами. Персонал стоматологической клиники должен знать, в каких
случаях нужно вызывать ремонтные бригады, как самостоятельно менять элементарные
настройки техники и какие правила безопасности нужно соблюдать. Технологические
возможности оборудования проверяются во время его тестирования.
Бригада, которая производит монтаж, пуско-наладку или ремонт,
должна проверить работоспособность всех узлов и механизмов, испытать их на
прочность в условиях самых высоких нагрузок, и только после этого разрешается
запуск производственных мощностей. Техническое обслуживание агрегатов должно
проводиться соответственно срокам, указанным в паспорте. После каждого осмотра в
специальном журнале делается пометка о проведенных работах.
Своевременная проверка работоспособности и исправности механизмов
позволяет продлить срок их эксплуатации и значительно снизить затраты на текущий
и капитальный ремонт. Эти задачи могут выполнять как работники инженерной
бригады предприятия, на котором установлено оборудование, так и специально
нанятые профессионалы.
Самые современные технические устройства, станки и другие виды
технологического оборудования являются результатом высокоинтеллектуальных
технологий. Лучшие изобретатели проектируют и изготавливают станки, приборы,
которые могут самостоятельно задавать параметры выполнения работ, проводить
сверхточные расчеты, в считаные минуты справляться с самыми сложными задачами.
Это помогает значительно оптимизировать стоматологическое производство и
повышать производительность труда медицинского персонала, при этом затраты на
оплату человеческого труда и энергетических ресурсов значительно сокращаются, а
это ведет к снижению себестоимости и конечной стоимости продукции (товаров и
услуг).
Современные технологические агрегаты отличаются своей гибкостью.
Этот показатель обозначает, что любая стоматологическая клиника может быстро и
без дополнительных материальных затрат переориентировать свое производство, к
примеру, изменить тип обрабатываемого сырья (стоматологические материалы),
объем, особенности готовых изделий и прочие параметры товаров и услуг. Все это
возможно благодаря программному обеспечению, которым оснащены современные
агрегаты. Это позволяет модернизировать производственные линии и включать в них
новые дополнительные производственные комплексы и компоненты. Поставка
технологического оборудования от современных производителей дает возможность
развивать предприятия и модернизировать их.
Если внимательно посмотреть на происходящее в медицине в течение
последних лет, то в продукции и в средствах производства доказала свою
эффективность радикальная конвергенция цифрового и физического. В разработке –
если стоматологическое предприятие не выпускает новую модель медицинских услуг
ежегодно в условиях быстро развивающегося и тесного цифрового мира, оно
проигрывает конкурентам. В производстве – увеличились эффективные возможности
для автоматизации производства, поэтому часть медицинского персонал постепенно
замещается операторами цифровых технологических процессов (рис. 4.2).

Рис. 4.2. Современное рабочее место зубного
техника краевой стоматологической поликлиники «Регион» (г. Хабаровск, 2017)
Любая модернизация – это окончательное разрушение старой
технологической платформы критической массой новых технологий, эволюционно
развивающихся долгие годы.
Промышленная революция происходит через трансформацию средств
производства и продукта, разрабатываемого и производимого этими инструментами.
Как следствие – кардинальный рост производительности труда, скорости выпуска
продукта и его качества (рис. 4.3).

Рис. 4.3. Современное рабочее место
стоматолога-ортопеда краевой стоматологической поликлиники «Регион» (г.
Хабаровск, 2017)
О ключевых компонентах эффективного производства.
Динамически меняющееся производство медицинских/стоматологических услуг
выдвигает новые требования к высшей медицинской школе как социальному институту,
который формирует заказ на качество профессиональной подготовки будущих
врачей-стоматологов, которые смогут работать в условиях реального производства
стоматологических услуг, обеспечивая требуемый уровень доступности, качества и
безопасности медицинской помощи широким слоям населения. Это, в свою очередь,
требует изменения целей, задач и отдельных функций высшей медицинской школы, а
следовательно – форматов и технологий ее деятельности, а также значительного
роста мотиваций, как в среде преподавателей, так и студентов.
Проведенный анализ отдельных аспектов подготовки будущих
стоматологов в условиях реализации федерального образовательного стандарта
третьего поколения на фоне видимого «благополучия» демонстрирует отдельные
негативные тенденции в студенческой среде по данным социологических опросов.
Всего 56,79 ± 3,89 % студентов имеют высокий уровень мотивации к овладению
профессией современного врача-стоматолога, а 63,58 ± 3,78 % респондентов имеют
академические задолженности за прошедший семестр и 64,20 ± 3,77 % – за текущий,
лишь 64,81 ± 3,75 % студентов охвачены подготовкой на симуляторах (Галеса С.А.,
Литвинцева С.А., Галеса С.С., 2017).
Что нужно сделать, чтобы современные компоненты производственных
систем и технологии заработали в отечественных медицинских производственных
системах?
Управляющим структурам российской медицины ДФО следует
приостановить позиционирование технологического снобизма, в короткий промежуток
времени перенять опыт трансформации медицинских организаций и их руководителей в
соседних Китае и Республика Корея, которые как губка впитывают лучшие мировые
практики. В организационной структуре наших МО необходимо обеспечить плотное
сотрудничество подразделений ИТ и НИОКР с совместными разработками новых
продуктов и модернизацией существующих. Работать с вендорами и интеграторами
информационных систем, в свою очередь динамично развивающимися синхронно с
технологиями и предлагающими комплексные решения автоматизации всего жизненного
цикла производимых товаров и услуг (Черкасов С. М., Галеса С.А., Дьяченко В.Г.,
2013).
Движение в сторону развития цифровой медицины формируется быстро
развивающимися IT-технологиями.
Например, уже сегодня в США и ряде других стран используется
IT-система поддержки врачебных
решений, инфообмен с другими МО, со страховыми компаниями, электронный рецепт,
получение лабораторных данных и использование медицинских
информационных систем (МИС) во
время оказания медицинской
помощи. В этой связи следует в качестве аналога реализации идеологии
цифровизации в здравоохранении, использовать наработанные в промышленном
производстве подходы для разработки и формирования информационных систем
управления (рис. 4.4.)
У истоков необходимости внедрения цифровой модернизации
отечественной медицины. В конце прошлого века реформирование
национальных систем здравоохранения явилось характерной чертой их развития в
подавляющем большинстве стран бывшего СССР. То, что подобное реформирование
начиналось с разных стартовых позиций, определило принципиальное различие
проводимых реформ. В развитых странах их основным ориентиром стало сокращение
расходов на медицинское обслуживание населения на фоне отсутствия значительных
институциональных трансформаций. В постсоциалистических странах процессы
реформирования ориентировались на увеличение объемов финансирования
национального здравоохранения, привлечение к финансированию негосударственных
источников, разделение функций, связанных с производством.
Кроме того, процессы реформирования дополнялись управлением
распределения и потребления медицинской помощи, структурными преобразованиями,
ликвидацией монополии государственной собственности, увеличением управляемости
системы производства медицинских услуг.Как показывают результаты реформ, в
большинстве стран на фоне некоторых улучшений, происходящих в системе,
декларируемые изначально цели в полной мере не были достигнуты... В этом
отношении Российская Федерация не стала исключением.
Начавшийся в начале 1990-х годов процесс демонтажа
государственно-монополистических структур и административно-командного стиля
управления в отрасли, по мнению либералов – реформаторов не означал полной,
никем неконтролируемой децентрализации и отказа от государственного
регулирования рынка медицинских услуг, в том числе и в стоматологии. По их
мнению, в обозримом будущем вероятнее всего сформируется гибкая система
государственного влияния на два противоречивых начала в отечественной медицине в
общем и стоматологии, в частности – план и рынок. Остается только сожалеть о
том, что в стоматологии эти ожидания стали сбываться, а вот в отечественной
медицине в целом произошли весьма негативные процессы (В.Г. Дьяченко с соавт.,
2009).
Выбор стоматологии из многочисленных направлений производства
медицинских услуг в качестве успешного внедрения либеральной идеологии
трансформации медицинской помощи связано в первую очередь с тем, что указанная
отрасль отечественного здравоохранения не испытывала значительного дефицита
финансовых ресурсов на техническое и технологическое перевооружение производства
стоматологических товаров и услуг за счет того, что в течение короткого
временного промежутка встроилась в рынок. Успешной модернизации и рывку в
освоении инновационных технологий в негосударственных стоматологических клиниках
сопутствовали эффективные вложения финансовых ресурсов в развитие и рост
конкуренции на рынке стоматологических услуг.

Рис. 4.4. Реализуемые в промышленном производстве
подходы для разработки и формирования информационных систем управления (https://habr.com/ru/post/401111/)
Что же относительно государственных медицинских организаций, то
именно здесь сформировались нелегальные коммерческие отношения между врачом и
пациентом (теневой рынок медицинских услуг), что стало основой институциональных
изменений во всей системе здравоохранения. Правила и нормы (профессиональные,
юридические, этические), которыми прежде регулировалась работа государственной
системы здравоохранения, на теневом рынке практически не действует. Вместе с тем
– в силу стихийности и теневого характера происходящей либерализации – не были,
да и не могли быть выработаны сколько-нибудь четкие деловые, правовые и
этические принципы, регулирующие профессиональную деятельность врача в рыночных
условиях (Клямкин И.М., Тимофеев Л.М., 2000).
Отсутствие же единой нормативной основы и связанный с этим
постоянный дефицит информации часто ставили пациентов в весьма трудное
положение. В одном случае они не знают, где и как найти врача, которому они
могли бы доверять, в другом – не ведают, надо ли обязательно платить врачу, и
если надо, то сколько и на какую именно услугу они могут рассчитывать, заплатив
конкретную сумму денег. Короче говоря, прежние нормативные принципы
государственного здравоохранения в значительной степени были разрушены, а новые
– причем не только легальные, но и теневые – складывались медленнее, чем в
других сферах жизни россиян.
Формирование рынка стоматологических услуг в России в целом и в
регионах, интенсивное его развитие, появление большого числа негосударственных
стоматологических организаций упростили систему взаимоотношений между
производителем и потребителем стоматологических услуг, когда формировалась
легальная, прямая оплата медицинских услуг через кассу, предприниматель получал
прибыль и платил налоги. У большинства из них появились финансовые ресурсы на
модернизацию производства.
Что же относительно государственных (муниципальных)
стоматологических организаций, то в них на фоне теневого рынка, стали появляться
подразделения, оказывающие исключительно платные услуги, формировались механизмы
скрытой аренды, прибыль присваивалась ограниченным кругом сотрудников
медицинской организации, как правило, не вкладывалась в модернизацию
производства. Параллельно прослеживалась отчетливая тенденция закрытия
стоматологических кабинетов на предприятиях и в образовательных учреждениях,
происходило опережающее сворачивание технологий профилактической направленности,
это привело к интенсивному росту запущенных заболеваний зубочелюстной системы и
росту числа «стоматологических инвалидов», что подстегнуло рост объемов
«реставрационной стоматологии».
Социологические исследования последних лет показывают, что
население России поддерживает экономику свободного рынка лишь на уровне общих
постулатов. Но прорыночная идеология еще не свидетельствует «о реальном усвоении
населением рыночных принципов распределения. Это касается, прежде всего,
изменения взглядов на причины бедности и богатства, возможности продвижения,
роль государства в распределительных отношениях» (Калашников К.Н., Калачикова
О.Н., 2014; Коваленко А., 2019). Именно сегодня, в конце второго десятилетия
XXI века всего чуть более трети
населения страны удовлетворительно оценивают уровень доступности и качества
медицинской помощи. В частности, по данным Социологического центра РАН, 30 %
граждан России отметили, что для них сократился доступ к необходимой медицинской
помощи и лекарствам. А согласно сведениям Всероссийского центра изучения
общественного мнения, только 9 % опрошенных россиян дают положительные оценки
услугам, предоставляемым в системе ОМС. Итак, – это мнение потребителей
медицинских услуг, а, что же производители медицинских услуг, медицинские
работники?
Более половины российских врачей и других медработников признают
снижение качества и доступности медицинской помощи для граждан страны. Еще
большее число профессионалов, занятых в сфере здравоохранения, отмечает проблему
дефицита медицинских кадров. Таковы результаты опроса, проведенного Фондом
независимого мониторинга «Здоровье» в декабре 2017 года. В опросе приняли
участие 8,6 тысячи медработников из 85 регионов, из них 7,3 тысячи ‒ врачи. По
словам директора фонда, Эдуарда Гаврилова, 57 % участников опроса отметили
снижение доступности и качества медицинской помощи для пациентов. На
дефицит кадров в медицине обратили внимание 78 % опрошенных. Проблема особенно
остро ощущается в Дальневосточных провинциях РФ, в частности, в Магаданской
области, где на нее указали 100 % респондентов, в Забайкальском крае – 93 %,
Иркутской области и Камчатском крае – по 91 % опрошенных. Эксперты фонда
«Здоровье» выяснили, что число занятых ставок по стране сократилось за 2014–2016
годы на 9 тысяч, а общий дефицит врачей в России составил 115 тысяч, что на 8
тысяч больше, чем ранее.
«К сожалению, кадровая ситуация в здравоохранении год от года
ухудшается. Наряду с сокращением сети медицинских организаций это привело к
уменьшению объемов оказанной медицинской помощи. Достаточно отметить, что с 2014
по 2016 годы общее число амбулаторных посещений врачей снижалось более чем на 40
миллионов ежегодно. Происходит
снижение объемов медицинской помощи и в стационарах: число госпитализированных
пациентов в стране сократилось за 2016 год на 147 тысяч человек», - отметил
Гаврилов.
В течение длительного времени в отечественной системе
здравоохранения управляющие структуры предпринимают многочисленные попытки
соединить и гармонизировать достижение двух основных целей реформирования
отрасли – обеспечение высокого качества оказания медицинской помощи и
оптимизация затрат на ее оказание. Последние десятилетия характеризуются быстрым
прогрессом во внедрении новых технологий, многие их которых способны существенно
улучшить прогноз при тяжелых заболеваниях. При этом прогрессирующе растет
стоимость многих медицинских вмешательств, инновационных лекарственных
препаратов, имплантируемых устройств и т.п. На пороге практического внедрения
сегодня стоят еще более совершенные и еще более дорогие технологии –
редактирование генома, клеточная терапия, трехмерная печать органов,
интеллектуальные имплантаты и искусственные органы и многое другое. Закономерно
и то, что общество и управляющие структуры всерьёз задумываются о том, как
оценить истинную эффективность внедрения инновационных технологий, как правильно
соотнести ее со стоимостью лечения, как оптимизировать затраты отдельных
медицинских организаций и системы производства медицинских услуг в стране в
целом.
Несмотря на длительное существование идеологии медицины, основанной
на доказательствах, активное проведение клинических исследований в течение
последних 3–4 десятилетий, по-прежнему остаются проблемы оценки эффективности
медицинских технологий, особенно с точки зрения отдаленных результатов (Шляхто
Е. В., Конради А. О.,2018). Стремительный рост сложности и стоимости
производства медицинских услуг диктует необходимость пересмотра системы их
внедрения и финансирования в связи с наличием хронической нехваткой ресурсов
(кадровых, материально-технических и финансовых).
Дефицит ресурсов может быть преодолен внедрением цифровизации и
анализа больших данных, которые обеспечат возможность решения ранее недоступных
задач – оценки отдалённых эффектов медицинских вмешательств, интеграцию
нарративных подходов в лабораторную медицину, применение методов искусственного
интеллекта для предсказательного моделирования и построения систем поддержки
принятия решений, формирование систем распределенного финансирования и
финансирования по отдалённому результату.
До эпохи всеобщей цифровизации оценка стоимости производства
медицинских услуг могла проводиться на ограниченном контингенте пациентов в
ограниченные периоды времени, сегодня возможности анализа медицинских данных
становятся безграничными, как для врачей-клиницистов, так и для управляющих
структур. Это рождает большие вызовы для системы медицинской помощи населению,
но и открывает огромные перспективы при корректном использовании этих данных для
решения насущных задач, в том числе и для решения проблем экономии ресурсов –
экономное производство. Следует иметь в виду, что все это происходит и будет
происходить в условиях существенного изменения сущности самого пациента, который
становится все более активным участником процесса оказания медицинской помощи.
Современные пациенты намного лучше информированы и более требовательны к
оказанию медицинских услуг, способны пользоваться новыми технологиями, в том
числе дистанционными, для общения с медицинскими работниками.
О нормативном регулировании цифровизации отрасли.
Современный этап развития отечественной медицины характеризуется наличием ряда
задач по завершению создания механизмов взаимодействия медицинских организаций
на основе единой государственной информационной системы в формате цифровой
экономики (Постановление Правительства РФ от 26.12.2017 № 1640). По данным
Министерства здравоохранения РФ, «электронное здравоохранение» рассматривается
как новая парадигма охраны персонального и общественного здоровья граждан,
реализуемая c использованием информационно-коммуникационных технологий. Данный
термин стал использоваться в России с 2010, а «цифровизация медицины» – с 2017
г. Однако сам процесс информатизации здравоохранения как предоставление
необходимой информации всем работникам отрасли с использованием
информационно-коммуникативных технологий идет в нашей стране со второй половины
ХХ века (Указ Президента РФ от 06.06.2019 № 254). В число основных целей
перехода к электронному здравоохранению входят следующие – повышение доступности
медицинской помощи и обеспечение равного доступа для всех граждан, уменьшение
времени ее ожидания, оптимизация использования ресурсов, возможность
дистанционного консультирования и др. – обеспечение непрерывного процесса
оказания медицинской помощи в виде предоставления информации о пациенте и
координация действий, – обеспечение мониторинга состояния здоровья популяции, в
т.ч. показателей заболеваемости, инвалидизации, смертности и др.
Значимость и нормативно-правовое обеспечение вышеуказанного
стратегического направления закреплена в многочисленных правовых документах.
Так, в ст.91 федерального закона от 29.07.2017 № 242-ФЗ выделены виды
информационного обеспечения в сфере здравоохранения, в числе которых единая
государственная информационная система в сфере здравоохранения (ЕГИСЗ),
государственные, региональные и медицинские информационные системы медицинских и
фармацевтических организаций и др. системы. Внедрение
информационно-коммуникационных технологий в здравоохранение в РФ осуществляется
на основе методологической, организационной и технико-технологической платформ
ЕГИСЗ (Приказ Минздравсоцразвития РФ от 28.04.2011 № 364; Постановление
Правительства РФ от 05.05.2018 № 555). В ходе реализации положений национальной
программы «Цифровая экономика Российской Федерации» предполагается создание
таких инновационных сервисов и платформ, как: централизованные диагностические
информационные сервисы, предусматривающие дистанционную интерпретацию и оценку
качества результатов исследований; – обеспечение перехода к персонализированной
медицине (диагностика, профилактика, лечение и др.) и интеграция медицинских
данных пациента для последующего анализа, контроля его состояния и быстрой связи
с ним.
В Российской провинции, к сожалению, большинство МО не используют в
полном объеме: данные пациента по-прежнему хранятся в бумажных архивах. Честно
говоря, используемые информационные системы далеки от самого понятия медицинских
информационных систем. Хотя, конечно же, большинство клиник стремятся к
систематизации баз данных, электронному хранению медицинских параметров пациента
и получению лабораторных исследований с помощью развертывания ЕГИСЗ в полном
объеме.
Цифровизация затронула не только технологии лечения и
предупреждения болезней, но и процесс организации работы клиники, систематизацию
процессов внутри нее. Сегодня происходит переход от технологий первого поколения
к следующему. Владельцы передовых клиник уже давно поняли, что организация
работы учреждения должна основываться на профессиональных медицинских
информационных системах, автоматизирующих все текущие бизнес-процессы. От
простых компьютеров, распределяющих талоны очереди в регистратуру, до самых
сложных, способных автоматизировать много взаимосвязанных задач.
При этом не нужно придумывать что-то новое – уже существуют
программы и системы, которые автоматизируют полный цикл оказания медицинской
помощи в клинике. Например:
- Электронная медицинская карта.
- Радиологическая информационная система.
- Система хранения изображений.
- Лабораторная информационная система (ЛИС).
- Электронный рецепт.
- Система поддержки принятия врачебных решений.
- Телемедицина.
- Аптека и др.
Существует много других систем для разных форматов клиник, сетей
клиник, процессов, форм собственности, моделей финансирования и т.д. В одной
клинике может быть от 40 до 300 различных информационных систем и их модулей,
которые эффективно взаимодействуют через специальную программу – интеграционную
шину. Основными функциями такой программы являются: интеграция потоков данных
между программами, потоков документов и бизнес-процессов.
Реализация системы управления информацией отдельных подразделений
медицинских организаций (PDM,
MES,
MDC) на конкретные автоматизированные рабочие места. За
последние 10 лет в «продвинутых» МО выросло поколение врачей и средних
медицинских работников, для которых дисплей привычнее листа бумаги. Молодые
специалисты более эффективно работают с цифровым интерфейсом стандартной
технологии на АРМ, пользуясь интерактивными электронными техническими и
технологическими руководствами. Параллельно проводится популяризация цифрового
производства медицинских услуг через систему доведение информации до персонала
МО о внедрении современных технологий, 3D
печати, внедрения нанотехнологий, искусственного интеллекта и робототехники. Тем
более, что по оценке Института здравоохранения США, около 30 % расходов
здравоохранения ежегодно приходится на ошибочно выбранный курс лечения, если нет
полных данных о пациенте. В Германии считают, что до 30 % расходов в
здравоохранении можно сэкономить в результате оцифровки радиологических
исследований. Оцифровка данных о состоянии здоровья человека и всех проведенных
исследований поможет уменьшить количество врачебных
ошибок (Дьяченко В.Г. Солохина Л.В., Дьяченко С.В., 2013).
В условиях цифровизации производства медицинских услуг, помимо
функциональных изменений в применении информационных систем, меняется и сам
подход работы медицинского персонала. Теперь на первое место лидеры отрасли
ставят взаимоотношения с пациентами и персонализированное предложение услуг.
Пациенты становятся другими. Они все больше приобретают способность принимать
решения в процессе управления лечением. Все медицинские организации хотят
управлять потоком пациентов. Для этого автоматизируют системы записи к врачу,
формируют систему логистики внутри здания МО, коммуницируют в социальных сетях,
создают мобильные приложения и пр. Создание PRM (Patient relationship management) или
CRM (Customer Relationship Management,) – систем, которые позволят отслеживать
взаимоотношения персонала МО с клиентом (пациентом). Эта инновационная система
формирует возможность персонализированного подхода к пациенту. Основным трендом
управления взаимоотношениями с пациентом является постоянное персонализированное
предложение услуг.
Сегодня следует внимательно изучить весь предыдущий опыт
неудавшихся реформ системы здравоохранения не только на федеральном, но и на
региональном уровне. В большинстве медицинских организаций аппаратное
обеспечение технологий многие годы строится за счёт покупки готового
медицинского оборудования, расходных материалов и лекарственных средств,
произведенных за рубежом, – наиболее популярный вид технологического развития в
странах третьего мира. Связано это со многими факторами, основным из которых
можно назвать низкий уровень развития технологий, не конкурентноспособность
многих отраслей отечественной промышленности, недоступность финансовых ресурсов
для опережающего развития, всеобщее снижение качества человеческого капитала и
пр. Основное преимущество выбора данной стратегии технологического развития
отечественными либералами – достижение результата в краткосрочном периоде,
отсутствие финансовых вложений в образование и науку, дорогостоящие НИОКР и пр.
Но, стоит отметить, что в долгосрочном периоде такой способ развития в
благоприятных инновационных условиях значительно более затратный, чем разработка
собственных технологий при их успешной коммерциализации. Такой подход не
соответствует концепции стратегии России вXXI веке(ShershnevaE.,
FeldhoffJ., 1998). Реформы
здравоохранения должны планироваться на 25–50 лет вперед, предусматривая
развитие и обеспечение собственными (отечественными) структурными элементами
систему производства медицинских услуг (основные производственные фонды, кадры,
финансы).
В условиях модернизации системы производства медицинских услуг,
обоснованным представляется утверждение, что «врач XXI века – это профессионал,
владеющий всеми методами современной профилактики, диагностики и лечения
болезней и вооруженный для этого современными медицинскими технологиями».
Действительно, результативность лечебно-диагностического процесса, эффективность
использования ресурсов, задействованных в нем, во многом определяются
своевременностью и качеством решений, принимаемых врачом. Врач всегда был и
остается главным звеном всей системы здравоохранения. Именно на уровне врача
сосредоточен весь конгломерат мер по реализации профессионального врачебного
процесса, экономики медицинского учреждения и организационных форм оказания
этапной медицинской помощи пациентам.
Реализация цифровых технологий в производстве медицинских услуг в
рамках реализации повседневной клинической практики произошло относительно
недавно. Тем не менее, они уже прочно заняли своё место в кабинетах УЗИ, КТ,
палатах интенсивной терапии и реанимации, диагностических лабораториях и др. Но
до массового и систематизированного применения компьютерных технологий в
медицине, которые смогут объединить в единую сеть всех врачей и все медицинские
базы данных, пока далеко. Поскольку компьютеризация отечественной медицины –
процесс неотвратимый, то следует отметить, что объем профессиональных знаний,
необходимых для успешной работы врача, значителен; сегодня он увеличился
многократно и продолжает постоянно расти.
Каждые 3 года объем медицинской информации удваивается. При таких
темпах роста для врача необходим свободный доступ к клиническим руководствам для
практикующих врачей, способные помочь им правильно ориентироваться в этих
громадных объёмах информации и использовать их с максимальной пользой (Бойко
Е.Л. 2018). Реализация Единойгосударственнойинформационнаясистемы продолжается с
начала 2019 года в
России
разработкой федерального проекта «Создание единого цифрового контура
здравоохранения». Объем предстоящих затрат – более 100 млрд рублей (рис. 4.5).
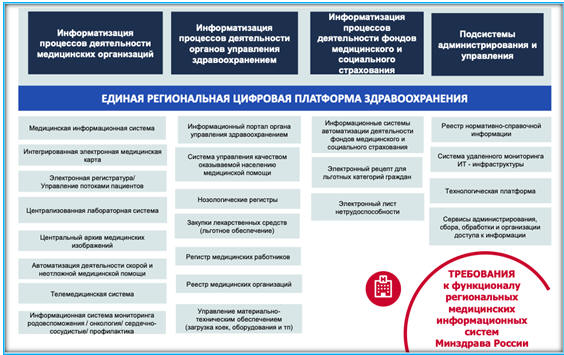
Рис. 4.5. Цифровая платформа
здравоохранения (Бойко Е.Л. http://events.cnews.ru/articles/2018-12-05_na_smenu_egisz_pridet_edinyj_tsifrovoj_kontur_zdravoohraneniya)
В настоящее время электронные ресурсы уже практически столь же
велики, как и печатные – но, в отличие от последних, гораздо менее
систематизированы. Тем не менее, есть ряд электронных хранилищ (библиотек),
которые предлагают достоверную и свежую информацию по всем отраслям медицины.
Одним из них является MEDLINE – база данных Национальной Медицинской Библиотеки
США, которая включает более 11 миллионов источников биомедицинской литературы с
1960-х годов и ежегодно обновляется. Свободный доступ к этой базе обеспечивает
ресурс Pub MED.
Для русскоговорящих специалистов создана Платформа eLIBRARY.RU, по
инициативе Российского фонда фундаментальных исследований для обеспечения
российским ученым электронного доступа к ведущим отечественным и иностранным
научным изданиям. С 2005 года eLIBRARY.RU начала работу с русскоязычными
публикациями и ныне является ведущей электронной библиотекой научной периодики
на русском языке в мире. На сегодня посетителям eLIBRARY.RU доступны рефераты и
полные тексты более 29 млн. научных статей и публикаций, в том числе электронные
версии более 5600 российских научно-технических журналов.
Эффективное решение проблемы подготовки врачей в условиях
цифровизации здравоохранения возможно только посредством реализации новых
подходов, через систему информатизации основных направлений деятельности
учреждений здравоохранения и труда медицинских работников, путем реорганизации
системы управления ресурсами здравоохранения (кадры, финансы,
материально-техническая база, лечебно-диагностический процесс, обеспечение ЛС и
изделиями медицинского назначения и др.) на основе системы медицинских и
информационных технологий.Поэтому проблема создания автоматизированных рабочих
мест – АРМ врачей и других медицинских работников в МО давно перешла из
плоскости теоретических рассуждений в плоскость практических действий, издания
распорядительных актов, разработки проектно-технической документации по созданию
и внедрению конкретных предметно-ориентированных медицинских АРМов, как
составляющих элементов, автоматизированных медицинских информационных систем МО.
Развитие подобных систем, имеющих десятки, а в ряде медицинских организаций
сотни АРМ персонала МО, – это не планы, а реальность современного
здравоохранения.
Однако само понятие АРМ чрезвычайно широкое и включает в себя
представления от компьютерного мониторинга здоровья пациента в условиях
конкретной МО до сложнейших аппаратно-программных комплексов, позволяющих
производить снятие и преобразование медицинской информации. При этом их выходная
информация представлена в цифровом виде и готова для дальнейшей обработки с
помощью персональной ЭВМ.
Профессиональная деятельность медицинских работников в условиях
реализацииЕГИСЗ и внедрения цифрового контура здравоохранения, предполагает
активное личностно-профессиональное развитие будущих врачей. Наличие высокого
уровня профессиональной направленности обеспечивает соответствие быстро
меняющимся и усложняющимся требованиям профессии, дает возможность строить свое
профессиональное развитие как поступательное восхождение, достижение новых
вершин (акме), означающих, возможно, полную реализацию имеющихся у человека
психологических ресурсов. Растёт доступность и разнообразие устройств и
программного обеспечения, и можно с достаточной уверенностью спрогнозировать,
что новые технологии будут всё активнее использоваться при обучении будущих
врачей. Не исключено, что появятся новые разработки на стыке виртуальной и
дополненной реальности, больших данных и искусственного интеллекта. Например,
системы, которые в реальном времени будут анализировать текущую ситуацию и
вырабатывать визуальные рекомендации и подсказки для врача, облегчая
диагностирование и лечение, уменьшая вероятность врачебных ошибок.
В формирующейся модели производства медицинских услуг необходим
врач, обладающим достаточным уровнем компетенций для реализации адресной помощи
в рамках реализации Концепции предиктивной, превентивной и персонализированной
медицины (Приказ министерства здравоохранения РФ от 24.04.2018 № 186).
Для этого, в том числе, необходимо переформатирование всей службы ПМСП, создание
реабилитационной медицинской помощи в качестве отдельного структурного звена, а
также развитие структурных элементов паллиативной помощи. Следовательно, если в
современной модели основную нагрузку по оказанию медицинской помощи населению
России несут узкие специалисты, то в будущей модели существенная часть её видов
и объемов должна лечь на плечи врачей общей (семейной) практики.
Острота проблемы профессионализации врача в период первоначальной
подготовки связана с тем, что этап, превращающий школьника в специалиста,
является малоизученным процессом. Период начального обучения врача является
сложным, имеющим свои специфические особенности, кризисы развития и спады, с
точки зрения психологического содержания (Степанова Н.В., Благовещенская И.В.,
2015). |