Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
1.2. Актуальные проблемы туберкулеза в России
В Российской Федерации можно выделить 3 этапа в динамике
эпидемической ситуации по туберкулёзу. Первый этап, начавшийся в 50-е годы
XX века, характеризовался
постепенным снижением в 70-80-е годы значений эпидемиологических показателей по
туберкулёзу до уровня 34,0 случая на 100 тыс. населения. С 1991 года начался
второй этап, в течение которого вплоть до 2001 года эпидемическая ситуация по
туберкулёзу поменялась с относительно благополучной на неустойчивую, а затем и
на неблагополучную [98], достигнув в 2000 году уровня 90,7 случаев на 100 тыс.
населения (рост в 2,7 раза).
Ухудшение эпидемической ситуаций по туберкулезу в Российской
Федерации с начала 90-х годов прошлого века было обусловлено целым рядом причин:
снижением качества жизни населения, миграционными процессами, ростом числа
социально-дезадаптированных групп населения, наличием большого резервуара
инфекции в учреждениях пенитенциарной системы, ухудшением ресурсной базы
противотуберкулезных учреждений и пр. [64, 79, ] рис. 2.
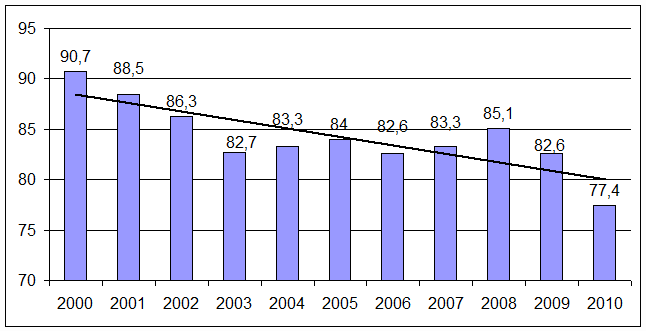
Рис. 2. Динамика заболеваемости туберкулезом
населения Российской Федерации за 2000-2010 гг. (на 100 тыс. населения)
Из рисунка 2 следует, что только в первом десятилетии
XXI века показатель заболеваемости
туберкулезом населения России приобрел устойчивую тенденцию к снижению. В 2010
году по сравнению с 2000 годом показатель заболеваемости туберкулезом снизился
на 14,7% – с 90,7 до 77,4 случая на 100 тыс. населения.
Однако статистический показатель заболеваемости туберкулёзом лёгких
не всегда отражает истинную заболеваемость населения за отчётный год, так как
зависит от охвата населения профилактическими осмотрами и не учитывает
недовыявленных больных [50, 125]. В 2008 году 38,7 % населения РФ не прошло
профилактических обследований, а 43,4% больных туберкулёзом было выявлено по
обращаемости в лечебные учреждения с выраженными клиническими проявлениями
заболевания [125].
Недовыявление больных туберкулёзом лёгких приводит к несовпадению
истинного и статистического показателей заболеваемости туберкулёзом лёгких с
занижением его значений и преобладанием среди впервые выявленных больных тяжёлых
форм туберкулёза, сопровождающегося бактериовыделением и распадом лёгочной
ткани, а также дальнейшим распространением инфекции.
Достоверность статистического показателя заболеваемости населения
туберкулёзом лёгких можно объективно оценить методом комплексного анализа
показателей, отражающих охват населения профилактическими осмотрами, долю
больных туберкулёзом лёгких, выявленных при обращении в лечебные учреждения, а
также структуру впервые выявленных больных туберкулёзом лёгких. Основное влияние
на достоверность данного показателя оказывает охват профилактическими осмотрами
населения с повышенным риском заболевания туберкулёзом. Формирование групп
населения с повышенным риском заболевания туберкулёзом должны проводить на
основе анализа структуры больных туберкулёзом лёгких, выявленных в предыдущем
году при обращении в лечебные учреждения с клиническими проявлениями туберкулёза
[126].
Среди социальных факторов риска возникновения туберкулёза особое
значение имеют условия проживания, уровень дохода и образования, качество
питания, семейный статус, трудовая занятость. Низкий уровень медицинской
активности и гигиенической грамотности, недостаточная осведомлённость о мерах
профилактики туберкулёза во многом способствуют несвоевременному выявлению и
распространению туберкулёзной инфекции среди населения, в том числе и среди
женщин детородного возраста. В связи с этим медицинским работникам необходимо
активизировать санитарно-просветительную работу по здоровьесберегающему образу
жизни и профилактике туберкулёза. Анализ показал, что 83,5% больных туберкулёзом
женщин были выявлены из групп риска возникновения заболевания, следовательно,
профилактическая работа с этим контингентом позволит предупреждать возникновение
новых заболеваний и снизить их число [26].
В этой связи по оценке экспертов ВОЗ, среди постоянного населения
РФ реальный уровень заболеваемости туберкулезом (впервые выявленные больные и
рецидивы туберкулеза с бактериовыделением) составляет в пределах 110 случаев на
100 тыс. населения (факт в 2009 году – 66,8 случаев), а уровень выявления
больных туберкулезом составляет 85% от оценочного количества всех впервые
выявленных больных или 73% от оценочного количества впервые выявленных больных с
диагнозом, подтвержденным бактериоскопией мокроты [107].
Россия включена в список 22 стран с наибольшим бременем
туберкулеза, среди которых ее вклад составляет 2,0% случаев. Согласно оценке
ВОЗ, в России заболевает 1,6% от заболевших во всем мире и 35,5% от заболевших в
Европейском регионе ВОЗ. При этом в стране регистрируют 2,2% всех новых случаев
туберкулеза, зарегистрированных в мире, и 38,1% случаев, зарегистрированных в
Европейском регионе ВОЗ. В целом Российской Федерации сосредоточено не более 1%
от общего числа больных в мире, или чуть менее 30% от числа больных,
сосредоточенных в Европейском регионе ВОЗ [107].
Наименьшая заболеваемость туберкулезом среди федеральных округов РФ
в 2009 году отмечалась в Центральном округе – 60,5 случаев на 100 тыс.
населения. В трех федеральных округах регистрировались показатели заболеваемости
туберкулезом населения, которые значительно превысили таковые по РФ – Уральский
(98,5), Сибирский (129,2) и Дальневосточный (148,1) федеральные округа. В
последнем случае показатель заболеваемости туберкулезом в 1,8 раза превысил
аналогичный показатель по Российской Федерации. Эти данные отражают зависимость
между уровнем заболеваемости и географическим расположением регионов России
(рис. 3).
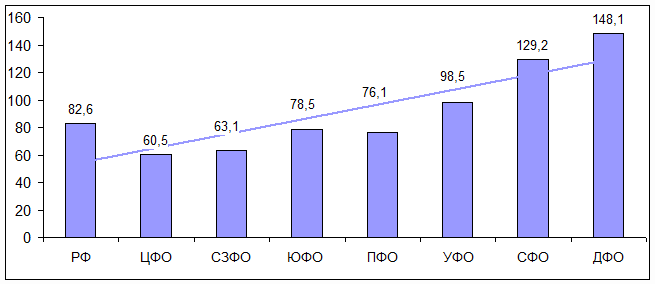
Рис. 3. Заболеваемость туберкулезом в разрезе
федеральных округов РФ за 2009 год
В 2009 году показатель заболеваемости выше 100 случаев на 100 тыс.
населения был зарегистрирован в 24 субъектах Российской Федерации, на долю
которых приходится 28% населения страны и 41,8% впервые выявленных больных
туберкулезом. В основном, это субъекты Сибирского и Дальневосточного федеральных
округов. Заболеваемость населения активными формами туберкулеза особенно высока
в Республике Тыва (229,1 случаев на 100 тыс. населения), Приморском крае
(208,3), Еврейской АО (169,4), Республике Бурятия (168,3), Кемеровской (147,1),
Амурской (144,0), Хабаровском крае (143,4), Курганской (134,3), Иркутской
(133,7), Новосибирской (132,9), Омской (131,1) областях и в Алтайском крае
(130,1) [107].
Достаточно высокий уровень заболеваемости – от 50 до 100 на 100
тыс. населения – зарегистрирован еще в 50 субъектах. Они дают 49,0%
впервые выявленных больных в России, а проживает в них почти 56,1% населения
страны. И только 16,6% населения России проживает в восьми субъектах РФ со
сравнительно низкой, менее 50 на 100 тыс. населения, регистрируемой
заболеваемостью (9,3% всех впервые выявленных случаев туберкулеза в 2009 году)
[107].
Наименьшие значения показателя (менее 50 на 100 тыс. населения)
были зарегистрированы в Республике Ингушетия (39,8), Вологодской области (44,3),
городах Москве (45,3) и Санкт-Петербурге (47,0), Ярославской области (47,2),
республиках Башкортостане, Кабардино-Балкарии и Карачаево-Черкесии (47,8, 48,0 и
48,0). Такие низкие значения показателя заболеваемости могут быть связаны как с
реально меньшим распространением туберкулеза в территории, так и с наличием
проблем с выявлением, диагностикой и регистрацией новых случаев заболевания
[107].
Следует отметить, что на рост регистрируемой заболеваемости в целом
по России оказывали влияние, прежде всего, территории, расположенные в трех
округах – УФО, СФО и ДФО. С 1991-го по 2005 год в этих округах заболеваемость
возросла в 2,7 раза, в то время как на западе – в 1,8–1,9 раза. В то же время
отсутствие роста заболеваемости в начале века (2000–2003 гг.) в более населенных
округах европейской части России (ЦФО, СЗФО, ЮФО и ПФО) частично сдерживало рост
общероссийского показателя и определило в итоге начало процесса его
стабилизации. В течение трех лет – с 2005-го по 2007 год – уровень
заболеваемости стабилизировался уже во всех федеральных округах [107].
Обращает на себя внимание, что в России в отличие от многих стран
мира регистрируемая заболеваемость туберкулезом сельского населения выше, чем
городского – в 2009 году 92,7 против 78,9 на 100 тыс. населения (в 2008 году –
соответственно 96,4 и 80,9 случая на 100 тыс. населения). В последние семь лет
до 2009 года рост показателя заболеваемости туберкулезом шел практически только
за счет сельского населения. Общее снижение показателя в 2009 году в РФ
сопровождалось отмеченным впервые за много лет статистически достоверным
уменьшением заболеваемости туберкулезом сельского населения [107].
Для сравнения, по данным ВОЗ, в странах с высоким уровнем жизни,
таких как США, Канаде, Норвегия, Швеция и Финляндия, уровень заболеваемости
туберкулезом по данным 2005 года составлял всего 4–6 случаев на 100 тыс.
населения.
По данным Минздравсоцразвития РФ, в 2010 году в России каждый день
на туберкулез обследуются 250 тыс. россиян (в 2009 г. – 240 тыс. человек), из
них у 300 человек диагностируется туберкулез (в 2009 г. – 320 человек).
Ежедневно в России 240 больных излечиваются от туберкулеза, 24 – прерывают
начатое лечение (в 2009 г. – 30 больных) и 60 больных умирают от туберкулеза (в
2009 г. – 72 больных).
Среди заболевших 1-е место по численности занимают неработающие
лица трудоспособного возраста, не состоящие на учёте в службах занятости. Вместе
с безработными пациентами, состоящими на учёте в службах занятости, больные
данной группы составили к концу 2007 года 53,9%, или 66,4 случая на 100 тыс.
трудоспособного населения [98].
Среди работающих граждан на 1-м месте по профессиональной
принадлежности находятся рабочие, далее – служащие, работники частных
предприятий и работники сельского хозяйства, заболеваемость которых не превысила
1,6 случая на 100 тыс. сельского населения [98].
Заболеваемость детей, посещающих детские дошкольные учреждения, в
1,7 раза ниже, чем неорганизованных дошкольников в возрасте до 7 лет – 9,5 и
15,6 случая на 100 тыс. соответствующего населения [98].
Заболеваемость туберкулёзом учащихся школ равнялась 20,4 случая на
100 тыс. учащихся общеобразовательных учреждений, а заболеваемость студентов
высших учебных учреждений – 23,4 на 100 тыс. учащихся вузов [98].
Заболеваемость туберкулёзом пенсионеров не превысила показатель в
21,5 случая на 100 тыс. соответствующего населения [98].
Таким образом, наиболее часто заболевают туберкулёзом неработающие
граждане трудоспособного возраста, не состоящие на учёте в службах занятости.
За последние годы стабилизировалась ситуация по туберкулезу в
системе учреждений Федеральной службы исполнения наказаний среди заключенных и
подследственных. В 2009 году доля больных туберкулезом, выявленных в учреждениях
ФСИН, по-прежнему составляла 12,0% (2006 год – 12,1%, 2007 год – 11,7%, 2008 год
– 12%); (рис. 4).
![Рис. 4. Доля впервые выявленных больных туберкулезом, зарегистрированных в учреждениях ФСИН, 2000-2009 годы [107]](images/art/all14/Image1203.gif)
Рис. 4. Доля впервые выявленных больных
туберкулезом, зарегистрированных в учреждениях ФСИН, 2000-2009 годы [107]
Благодаря значительным усилиям по повышению эффективности
противотуберкулезной работы в пенитенциарной системе показатель заболеваемости
туберкулезом уменьшился в 3,3 раза – с 4347 случаев (1999 год) до 1306 (2009
год) на 100 тыс. подследственных, обвиняемых и заключенных.
По данным Федеральной службы исполнения наказаний, ежегодно в
учреждения пенитенциарной системы попадает 20-22 тысячи ранее не выявленных
больных туберкулезом, которые не обращались к врачам и не состояли на
диспансерном учете [/documents/?id=31]. 50% из числа больных,
попадающих в исправительные учреждения, впервые узнают о своей болезни только в
следственном изоляторе [http://www.rian.ru/spravka /20100324 /215923 278.html].
Согласно официальным данным, полученным в 2010 году, в российских
тюрьмах летальность больных туберкулезом более чем в 3 раза ниже, чем в
гражданском здравоохранении. В тюрьмах находится менее 5% больных туберкулезом,
а туберкулез с множественной лекарственной устойчивостью среди них составляет
17%. Следовательно, данная категория больных уже не оказывают существенного
влияния на заболеваемость туберкулезом в Российской Федерации.
Доля иностранных граждан в России в 2009 году среди заболевших
туберкулезом была незначительная – менее 2% (2006 год – 0,5%, 2007 год – 1,8%,
2008 год – 12,1%). Существенное увеличение в 2007 году числа зарегистрированных
случаев туберкулеза среди иностранных граждан было связано не только с ростом
числа заболевших лиц данной категории, но и с улучшением регистрации случаев
заболевания вследствие реализации Федерального закона от 25.07.2002 № 115-ФЗ «О
правовом положении иностранных граждан в Российской Федерации», Постановления
Правительства Российской Федерации от 02.04.2003 № 188 и Федерального закона от
05.11.2006 № 189-ФЗ «О внесении изменений в Кодекс Российской Федерации об
административных правонарушениях». Увеличение численности выявленных в данной
группе населения больных обусловлено преимущественно необходимостью прохождения
первичного обследования на туберкулез при получении временной регистрации
лицами, приехавшими в Россию [107].
В 2008 году среди иностранных граждан туберкулез выявлен у 2,5 тыс.
человек (2006 год – 554 человека, 2007 год – 2123 человека). Наибольшая доля
иностранных граждан зафиксирована в Москве и превышает 20%. По данным субъектов
РФ, среди иностранцев более 70% – это жители Таджикистана, Узбекистана и
Киргизии. Выявляемость туберкулезом на 1000 осмотренных методом флюорографии
среди иностранных граждан превышает выявляемость среди постоянного населения
более чем в 10 раз [/topics/?id=27]. Население различных
возрастных групп имеет разную степень восприимчивости к туберкулезной инфекции и
вероятность контакта с ее источниками. Поэтому для них требуется проведение
различных противотуберкулезных мероприятий.
В Российской Федерации мужчины болеют туберкулезом в 2,6 раза чаще,
чем женщины. В 2002 году соотношение заболеваемости мужчин и женщин было
максимальным и составило 3,2 (мужчины – 136,2 случая, женщины – 41,9 случая на
100 тыс. населения). В 2009 году соотношение заболеваемости мужчин и женщин
достигло 2,6, что было обусловлено снижением заболеваемости мужчин, главным
образом за счет уменьшения числа новых случаев заболевания, зарегистрированных в
системе ФСИН, и ростом заболеваемости женщин (соответственно 124,1 и 46,9 на 100
тыс. населения) [107]; рис. 5.
Максимальный уровень показателя заболеваемости туберкулезом
регистрируется в возрастной группе 25-34 года, т. е. среди лиц молодого и
трудоспособного возраста как среди мужчин, так и среди женщин (в 2009 году для
мужчин – 205,3 случаев, женщин – 86,6 случаев на 100 тыс.
населения) [107].
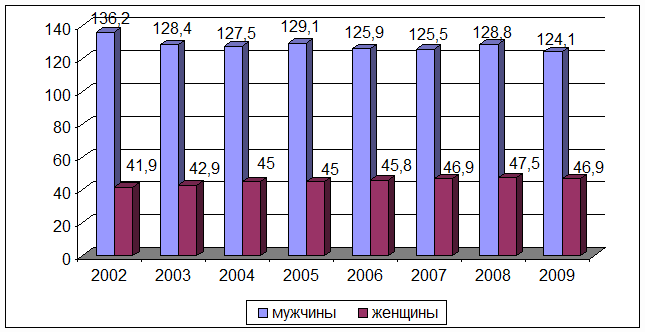
Рис. 5. Заболеваемость туберкулез мужчин и женщин
в РФ, 2002–2009 гг.
Наличие в России максимумов регистрируемой заболеваемости в молодом
возрасте отражает определенное эпидемиологическое неблагополучие по туберкулезу
в стране и указывает на сохранение условий для распространения болезни в
ближайшей перспективе, если не будет поддерживаться необходимый уровень
противотуберкулезных мероприятий, т. е. является прогностическим признаком
ухудшения ситуации в будущем.
Следует отдельно отметить, что за последние 5 лет увеличилось число
впервые заболевших туберкулёзом в возрасте до 25 лет, что обусловлено ростом
заболеваемости туберкулёзом среди больных с ВИЧ-инфекцией в группе от 15 до 24
лет [4, 18]. Неблагоприятным фактором является существенный рост заболеваемости
туберкулёзом среди молодых женщин, которая с 2000 по 2008 гг. выросла на 35,2%
[131]. Этот факт связан с ростом числа женщин в социально неблагополучных
группах населения, способствующих увеличению числа больных с ВИЧ-инфекцией путём
реализации гетерогенного пути передачи [80].
В структуре впервые выявленных больных уменьшился процент
деструктивных форм туберкулеза легких – с 47,3% в 2006 году до 45,8% в 2009
году. Основной формой туберкулеза остается туберкулез легких, который составляет
90,7% от всех впервые выявленных случаев туберкулеза. Доля же внелегочных форм
туберкулеза остается стабильной с тенденцией к снижению.
В 2009 году не удалось стабилизировать частоту рецидивов
туберкулезной инфекции. Данный показатель вырос на 5,3% – с 11,4 на 100 тыс.
населения в 2008 году до 12,0 на 100 тыс. населения в 2009 году. При этом в 2009
году показатель частоты рецидивов среди постоянного населения стабилизировался
на значении 9,2 на 100 тыс. населения. В 2009 году также отмечен рост частоты
рецидивов среди лиц, находящихся в учреждениях ФСИН.
Сохраняется проблема заболеваемости туберкулезом из контакта. В
2008 году от всех заболевших туберкулезом лица, наблюдавшиеся в
противотуберкулезной службе как имеющие контакт с больными туберкулезом,
составили 2,3%, среди детей – 15,6%, среди подростков – 10,2%.
К началу XXI века заболеваемость среди контактов с
бактериовыделителями превысила значение 800 на 100 тыс. среднегодовой
численности контактов. В последние годы уровень показателя постепенно
уменьшался, достигнув в 2006 году уровня 805,3, в 2007 году – 774,1, в 2008 году
– 777,5, а в 2009 году 568,9 на 100 тыс. среднегодовой численности контактов.
Общий же показатель заболеваемости лиц, контактировавших с
бактериовыделителями, в 2009 году в семь раз превысил заболеваемость постоянного
населения. В 2009 году заболеваемость туберкулезом среди лиц, имеющих
профессиональный контакт с больными, выделяющими МБТ, составила 248,9 на 100
тыс. контактов, состоящих на конец года, что в три раза превышает общую
заболеваемость туберкулезом по стране. Регистрируемая заболеваемость взрослых,
имеющих бытовой и производственный контакт с бактовыделителями (695,4 на 100
тыс. среднегодовой численности контактов), в 4,6 раза выше, чем алогичный
показатель для контактов с пациентами, не выделяющими МБТ (149,6 на 100 тыс.
контактов состоящих на учете на конец 2009 года). Это еще раз доказывает
необходимость уделять особое внимание работе с бактериовыделителями, как
наиболее опасной группе больных туберкулезом [107].
Среди детей 0–17 лет, имеющих контакт с бактериовыделителями, общая
заболеваемость (610,1 на 100 тыс. среднегодовой численности контактов, 2008 год)
в 5,1 раза выше, чем аналогичный показатель для контактов с пациентами, не
выделяющими микобактерии туберкулеза (120,5) [101].
Не во всех субъектах Российской Федерации решены проблемы
финансирования дезинфекционных мероприятий в очагах туберкулезной инфекции. В
2008 году только 76% очагов были обеспечены дезинфекционными средствами для
текущей дезинфекции в достаточном количестве. Заключительная дезинфекция в
очагах туберкулеза была проведена в 87,9% очагов, с применением камерного метода
– в 57,1% очагов. В связи с имеющимся дефицитом и износом передвижных
дезинфекционных установок камерная дезинфекция в очагах туберкулеза вообще не
проводилась во Владимирской области и Чукотском автономном округе, в 7 районах
Кабардино-Балкарской Республики, 17 районах Рязанской области, в ряде городов и
районов Иркутской, Омской, Томской, Кемеровской, Амурской областей, республик
Алтай, Тыва, Бурятия и др. Наиболее низкий охват заключительной дезинфекцией (от
21,3% до 68,7% очагов) отмечен во Владимирской, Калужской, Курской, Пензенской,
Саратовской областях, Приморском крае.
Таким образом, значительная часть бытовых очагов туберкулеза
остается эпидемиологически опасной для населения и, в первую очередь, для лиц,
проживающих совместно с больными. При этом профилактическая работа с контактными
лицами из бытовых очагов туберкулеза проводится не в полном объеме. В 2008 году
из подлежащих диспансерному наблюдению в противотуберкулезном диспансере не
наблюдалось в среднем по стране 2,3% контактных лиц из очагов туберкулезной
инфекции, наблюдалось не регулярно – 13,6%. Наиболее высокие показатели
заболеваемости туберкулезом контактных лиц из очагов туберкулезной инфекции, по
данным управлений Роспотребнадзора по субъектам Российской Федерации, отмечались
в Приморском (1038,7 случаев заболевания на 100 тыс. контактных лиц) и
Хабаровском (1164,14) краях, Смоленской (1023), Тверской (957,2),Саратовской
(970,4), Иркутской (1000,4), Кемеровской (1078,4), Томской (1456,7) областях,
республиках Коми (971,3), Адыгея (1071,8), Удмуртской Республике (1413,2),
Ямало-Ненецком АО (1035,7).
Во многих противотуберкулезных учреждениях не решены вопросы
создания надлежащих условий труда медицинского персонала, нарушаются сроки
прохождения медицинских осмотров сотрудниками. Показатель заболеваемости
туберкулезом сотрудников противотуберкулезных учреждений в 2008 году составил
292,1 случая на 100 тыс. сотрудников, что в 3,6 раза больше, чем показатель
заболеваемости взрослых в среднем по РФ. В ряде субъектов РФ этот показатель
значительно выше (от 700,9 до 1489 на 100 тыс. данной профессиональной группы):
в Рязанской, Смоленской, Тамбовской, Оренбургской, Ульяновской области,
Республике Калмыкия, Красноярском крае.
Напряженность эпидемической ситуации по туберкулезу в значительной
степени определяется показателем смертности от туберкулеза, т.к. данный
показатель в меньшей степени, чем заболеваемость, зависит от полноты учета (рис.
6).
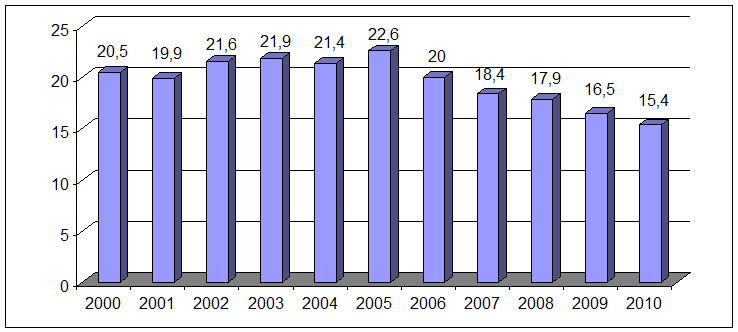
Рис. 6. Динамика показателя смертности населения
от туберкулеза, 2000-2010 гг.
Наименьшие показатели смертности от туберкулеза в России отмечались
в 1988 году (7,7 на 100 тыс. населения). Начиная с 1991 года, отмечается рост
показателя (8,1), который достигнул максимума в 2005 году (22,6) стал в
последующем снижаться, достигнув в 2010 году уровня 15,4 случая на 100 тыс.
населения, что может считаться главным индикатором
повышения эффективности противотуберкулезных мероприятий в России в последние
годы [107].
В 2010 году в РФ ежедневно умирало от туберкулеза 60 человека, а
каждый час – три человека. Ежегодно умирает 15-17 тыс. больных туберкулезом от
нетуберкулезных заболеваний и внешних причин. Максимальный показатель смертности
от туберкулеза зарегистрирован в трудоспособном возрасте – в 25-54 года.
В Российской Федерации туберкулез является ведущей причиной
смертности от инфекционных заболеваний и составляет 74% (2008 год) смертности
«от некоторых инфекционных и паразитарных болезней» (А00-В99 по МКБ-10). От
туберкулеза умирают преимущественно лица трудоспособного возраста (87%), тогда
как в классах болезней, дающих основную долю смертельных исходов в стране, среди
умерших преобладают лица старше трудоспособного возраста (более 70%). Максимум
показателя смертности от туберкулеза стабильно приходится на группу возрастов
45–54 года (около 35–40 на 100 тыс. населения, 2006–2008 гг.). Эти факты еще раз
подтверждают, что туберкулез является не только медико-социальной, но и
экономической проблемой, поскольку поражает наиболее экономически активную часть
населения. Значение показателя смертности от туберкулеза в России, как и
показателя заболеваемости, постепенно растет от западных регионов к восточным
(от 12 до 27–29 на 100 тыс. населения) [107].
Заболеваемость детей и подростков туберкулезом считается важным
прогностическим эпидемиологическим показателем, отражающим общую эпидемическую
ситуацию по туберкулезу и предполагающим при неблагоприятных условиях развитие
будущего резервуара инфекции. Это связано с тем, что туберкулез у детей
возникает чаще всего непосредственно после контакта с источником инфекции [2];
рис. 7.
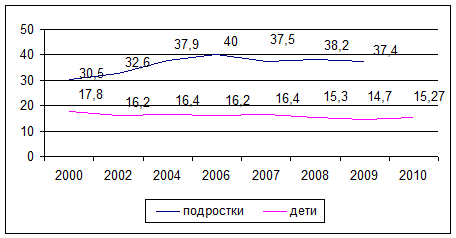
Рис. 7. Динамика заболеваемости туберкулезом
детей и подростков в РФ, 2000-2010 гг.
Несмотря на снижение показателя заболеваемости туберкулезом детей
(с 2000 года на 16,1%), он в 2 раза превысил его уровень в 1990 году и составил
в 2010 году 15,27 случая на 100 тыс. детского населения (в 1990 году – 7,5). У
подростков заболеваемость туберкулезом в течение 2000-2009 гг. сохраняла общую
тенденцию роста – соответственно 30,4 и 37,4 случая на 100 тыс. подросткового
населения, оставаясь в последние годы в пределах 5% естественного колебания
[107, 64].
За последние два года (2008–2009) по сравнению с предыдущим
двухлетием (2006–2007) уменьшение регистрируемой заболеваемости туберкулезом
детей от 0 до 14 лет было отмечено почти в 50 субъектах Российской Федерации. В
целом по Российской Федерации показатель уменьшился за указанные интервалы
времени на 8,1%. Снижение значения показателя более чем на треть отмечено в 8
субъектах (Сахалинская, Рязанская, Вологодская и Белгородская области, ХМАО,
Еврейская АО, республики Карелия и Калмыкия). В 32 субъектах Российской
Федерации отмечен рост заболеваемости среди детей 0–14 лет, причем в 13 из них –
более чем на 20% (Костромская, Амурская, Псковская, Курская, Кировская,
Воронежская и Орловская области, республики Алтай, Мордовия, Адыгея и Чечня,
Приморский край и г. Санкт-Петербург).
Наиболее высокие показатели заболеваемости туберкулезом детей в
2008-2009 гг. (свыше 20 случаев на 100 тыс. детского населения) отмечены в
Камчатском крае (65,7), Калининградской области (54,0), Магаданской области
(52,2), Кемеровской (51,1), Республике Бурятия (38,7), Приморском крае (37,8),
Республике Тыва (31,0), Республике Саха (Якутия) (26,5), Амурской области (20,9)
[107]; рис. 8.
![Рис. 8. Заболеваемость туберкулезом детей в федеральных округах Российской Федерации, рассчитанная за двухлетний период (2008-2009 гг.) [107]](images/art/all14/Image1207.gif)
Рис. 8. Заболеваемость туберкулезом детей в
федеральных округах Российской Федерации, рассчитанная за двухлетний период
(2008-2009 гг.) [107]
Из рисунка 8 следует, что заболеваемость детей туберкулезом в
Сибирском и Дальневосточном федеральных округах почти вдвое выше, чем на Урале,
в центральных, южных и западных субъектах Российской Федерации. Это еще раз
подтверждают факт существенно более тревожной эпидемиологической ситуации по
туберкулезу на востоке России, чем в других ее регионах.
Особенное беспокойство вызывает туберкулез у подростков.
Заболеваемость детей в возрасте 15–17 лет регистрируется более достоверно, чем
детей 0–14 лет, поскольку у них преобладают выраженные формы туберкулеза,
сопровождающиеся значительными рентгенологическими изменениями и
бактериовыделением. У подростков в отличие от детей 0–14 лет рост заболеваемости
наблюдался до 2006 года (рис. 7). В период с 2002 по 2005 гг. показатель
заболеваемости подростков вырос с 32,6 до 40 на 100 тыс., а затем
стабилизировался на уровне 37–38 на 100 тыс. подростков. Доля подростков среди
всех впервые выявленных больных туберкулезом составляла от 2,4% в 2004 году до
1,6% в 2009 году и поэтому их заболеваемость не оказывала существенного влияния
на эпидемическую ситуацию по туберкулезу в регионе [107].
В 2008 году наиболее неблагополучная ситуация по туберкулезу у
подростков отмечалась в Республике Тыва (237,5), Приморском крае (104,3),
Астраханской области (92,5), Республике Калмыкия (91,4), Курганской области
(74,4), Республике Бурятия (73,8), Амурской области (68,0), Хабаровском крае
(61,2) и пр. [107].
Анализ причин напряженной эпидемической ситуации по туберкулезу у
детей и подростков убедительно продемонстрировал, что борьба с туберкулезом —
это не только медицинская проблема, а проблема, которая во многом определяется
социальными условиями жизни общества. Социальный статус, низкий уровень
санитарной и медицинской грамотности семьи во многом определяют вероятность
развития туберкулезной инфекции у детей. Более 60% заболевших детей – из семей с
различными социальными проблемами (социально дезадаптированные семьи и семьи
медико-социального риска). Более 80% детей имеют различную сопутствующую
патологию, причем половина из них по 2-3 сопутствующих заболевания [75].
Туберкулез у детей возникает чаще всего непосредственно после
контакта с источником туберкулезной инфекции, и, следовательно, показатель
заболеваемости детей теоретически должен достаточно надежно отражать общую
эпидемическую ситуацию по туберкулезу. Дети чутко реагируют на изменение
эпидемической ситуации по туберкулезу, а заболеваемость туберкулезом детей
считается важным прогностическим показателем, отражающим сдвиги в эпидемической
обстановке [90, 106].
Показатель инфицированности является одним из наиболее важных
критериев при изучении туберкулезной инфекции, ее динамики и распространенности
среди детей. Он характеризует объем резервуара туберкулезной инфекции среди
различных групп населения и тем самым вероятность возникновения новых случаев
заболевания [55, 78]. Уровень инфицированности непосредственно отражает
эпидемическую ситуацию по туберкулезу. По заключению экспертов ВОЗ, задача
ликвидации туберкулеза как существенной проблемы здравоохранения может быть
решена, если инфицированность детей до 14 лет не будет превышать 1%, а риск
инфицирования будет ниже 0,05%. В благоприятных в эпидемиологическом отношении
районах инфицированность меньше, максимум ее наблюдается среди взрослых людей.
Наоборот, раннее инфицирование, смещение его максимального уровня на детский и
юношеский возраст свидетельствуют о неблагополучии, наличии большого числа
источников заражения [1]. Данные многих исследователей свидетельствуют о том,
что у инфицированных риск заболевания туберкулезом в современных условиях в 5-7
раз выше, чем у неинфицированных [2]. Поэтому изучение
размеров и динамической направленности показателей инфицированности населения на
современном этапе борьбы с туберкулезом имеет большое значение для определения
тактики противотуберкулезных мероприятий.
Причинами заболевания детей в очагах туберкулезной инфекции
являются [66]:
• неучтенные очаги туберкулеза – источник инфекции проживает не
вместе с контактирующими детьми или зарегистрирован по другому адресу (у 1/3
впервые выявленных случаев заболевания детей);
- отсутствие или формальная изоляция больного туберкулезом в очагах 1-й
группы (очаги, сформированные больными туберкулезом органов дыхания,
выделяющими МБТ);
- недооценка эпидемической опасности очагов 3-й группы (очаги, в которых с
детьми и подростками проживают больные, активным туберкулезом органов дыхания,
без установленного при взятии на учет выделения МБТ либо больные внелегочным
туберкулезом с выделением МБТ или без выделения, но с наличием свищей);
- неполный объем обследования при взятии на учет по контакту;
- неконтролируемая превентивная химиотерапия, без учета эпидемической
опасности очага и лекарственной устойчивости МБТ к противотуберкулезным
препаратам.
Ведущей причиной заболевания туберкулёзом детей и подростков
является экзогенная инфекция. Поэтому установление источника инфекции для
каждого больного ребёнка имеет значение для разобщения и успешного лечения с
учётом лекарственной чувствительности микобактерий [1, 8].
Среди заболевших детей раннего возраста в связи с ограниченным кругом общения у
60-80% выявляются семейные и родственные контакты со взрослыми, больными
туберкулёзом [8, 108].
По данным О.Г. Челнокова и К.С. Кибрик (2010), среди заболевших
детей контакты с больными туберкулёзом по прямым признакам были выявлены у 53%
больных, по косвенным – у 40% больных. При установленных контактах у 52% выявлен
семейный контакт, родственный – у 26%, территориальный – у 9% и коридорный – у
2% больных. Контакт с бациллярными больными имели 79% детей. Наиболее опасные
контакты отмечены у 26% детей при сочетании нескольких отягощающих факторов. К
ним были отнесены семейные контакты у детей раннего возраста (18%), контакты с
больными, выделяющими микобактерий с МЛУ (10%), «очаги смерти» (14%), контакты с
несколькими больными туберкулёзом (12%). У 45% больных с установленными
контактами заболевание взрослого и ребёнка было выявлено одновременно, у 55%
имелся длительный контакт.
Исследования А.А.Чеботарева и соавт. (2009) показали, что среди
факторов риска развития туберкулез у детей наиболее значимыми оказались
внутрисемейный контакт с больными туберкулез (81,5%), сопутствующие заболевания
(59%), гиперергическая чувствительность к туберкулину (33,3%), отсутствие
поствакцинального рубца БЦЖ или его малая величина (до 3 мм) – у 23,6% пациентов
[124].
Для отдаленного прогноза эпидемической ситуации по туберкулезу, а
также для оценки эффективности предпринимаемых противоэпидемических мероприятий
важное значение имеет анализ состояния показателей, характеризующих латентную
туберкулезную инфекцию (дети и подростки из VI
группы диспансерного наблюдения). Исследования авторов показали, что в период с
2000 по 2007 гг. показатель первичного инфицирования у детей снизился на 4,5%, а
у подростков – на 30%, что в условиях общего снижения заболеваемости
туберкулезом в РФ является прогностически благоприятным признаком [64]. Ежегодно
заражается туберкулезом 280-290 тыс. детей и подростков (первичное
инфицирование). Показатели первичного инфицирования туберкулезом в 2008 году по
сравнению с 2007 годом снизились как среди детей в возрасте 0–14 лет (с 1281,3
до 1261,7 на 100 тыс. детей; снижение на 1,5%), так и среди детей в возрасте
15–17 лет (с 356,5 до 334,7 на 100 тыс. детей; снижение на 6,1%). Показатель
первичного инфицирования (вираж туберкулиновой чувствительности) детей
составляет 1,3% всего детского населения, подростков – 0,3%.
Наиболее высокое значение показателя первичного инфицирования
отмечалось в Ставропольском крае (4,3%), Воронежской (3,7%), Оренбургской (3,3%)
областях. Наиболее низкие значения показателя отмечались в республиках Чечне и
Ингушетии (по 0,1%), Новгородской и Псковской областях (по 0,2%). Столь низкое
значение показателя первичного инфицирования свидетельствует об очевидных
дефектах проведения туберкулинодиагностики [107].
Произошло снижение впервые зарегистрированных гиперергических проб
у детей в возрасте 0–14 лет (с 176,0 до 160,4 на 100 тыс. детей; снижение на
8,9%) и в возрасте 15–17 лет (с 136,8 до 130,8 на 100 тыс. детей; снижение на
4,4%). Доля выявленных лиц с гиперергическими реакциями на туберкулин в целом по
Российской Федерации составила 0,21% от числа охваченных туберкулинодиагностикой.
Наибольшее число детей с гиперергическими реакциями на туберкулин выявлялось в
регионах Центрального федерального округа: Воронежской (3,7%), Рязанской (2,0%),
Брянской (1,8%), Белгородской (1,5%), Липецкой (1,4%), Московской (1,1%),
Смоленской (1,0%) и Тамбовской (1,0%) областях. Среди регионов, входящих в
другие федеральные округа, значительное число детей с гиперергическими реакциями
на туберкулин выявлялось в Республике Тыва (1,2%) и Чеченской Республике (1,0%).
Низкое значение показателя отмечалось в республиках Адыгее, Ингушетии и
Татарстане (0,6%) [107].
Доля лиц с усиливающимися реакциями на туберкулин составила в
среднем по Российской Федерации 0,4%[107].
Регистрируемая заболеваемость туберкулезом детей и подростков
зависит не только от эпидемической ситуации, но и от качества профилактических
осмотров на туберкулез.
По данным А.Ф. Мейснер и соавт. (2009), массовая
туберкулинодиагностика по пробе Манту с 2ТЕ ППД-Л и плановая флюорография в
идеальных условиях обладают 100% чувствительностью и специфичностью [65]. Охват
профилактическими осмотрами на туберкулез детей и подростков в большинстве
субъектов РФ высокий. Однако качество этих осмотров в ряде случаев бывает
недостаточным. Нередко встречаются очевидные дефекты при отборе детей и
подростков в группы риска по заболеванию. Имеются дефекты и при обследовании
этих групп риска. С одной стороны, это ведет к выявлению больных с запущенными
формами туберкулеза, а с другой — к выявлению пациентов с остаточными
посттуберкулезными изменениями [64].
В среднем по России эффективность метода туберкулинодиагностики как
метода выявления туберкулеза у детей 0–17 лет составляет 0,1 выявленных больных
туберкулезом на 1000 обследованных детей [107].
В 2008 году менее 90% подростков прошли профилактические осмотры на
туберкулез (туберкулинодиагностика и флюорография) в 32 субъектах Российской
Федерации. Наиболее низкие показатели охвата профосмотрами возрастной группы
15-17 лет (от 14 до 77%) отмечены в Белгородской, Калужской, Смоленской,
Курганской областях, Кабардино-Балкарской Республике, республиках Калмыкия,
Северная Осетия – Алания, Хакасия, Саха (Якутия), Чеченской Республике,
Хабаровском, Камчатском краях, Чукотском автономном округе. При этом часть детей
и подростков не прошла дополнительное обследование фтизиатром, назначенное по
результатам туберкулинодиагнгостики. Так, по данным управлений Роспотребнадзора
по субъектам Российской Федерации в 2008 году не дообследованы у фтизиатра от 10
до 33% подлежащих обследованию детей и подростков.
По данным Л.А. Барышниковой (2009), в Самарской области активный
туберкулез выявлялся при помощи массовой туберкулинодиагностики у 49,6% детей,
во время обследования детей по контакту с больными туберкулезом взрослыми – у
27,4%, при обращении за медицинской помощью с жалобами – у 23% детей [6].
В подростковом возрасте проба Манту достаточно результативна при
обследовании подростков-школьников, учащихся средних специальных заведений и
неэффективна среди неорганизованной молодежи и в семьях мигрантов [65].
Флюорография достаточно информативна во всех группах подростков при
условии своевременного направления на обследование и соблюдении сроков планового
обследования [65]. Об этом свидетельствуют и данные Л.А. Барышникова и соавт.
(2009), которые установили, что в подростковом возрасте туберкулез выявляется
активно преимущественно флюорографически и при обследовании по контакту – 86,5%
[7]. По мнению авторов, в общей лечебной сети уделяется недостаточное внимание
результатам массовой туберкулинодиагностики среди подростков.
По результатам контрольных мероприятий за организацией и
проведением в детских и подростковых учреждениях выявления инфицирования и
заболевания туберкулезом, проведенных управлениями Роспотребнадзора по субъектам
Российской Федерации в 2008 году, нарушения выявлены в 13% дошкольных
учреждениях от числа проверенных, в 11,9% школ и 17,2% средних профессиональных
учебных учреждениях.
Исследования О.Г. Челнокова и К.С. Кибрик (2010) показали, что при
одновременном выявлении заболевания прослеживалась закономерность выявления
первым взрослого больного, а затем при обследовании по контакту выявлялся
больной ребёнок. По мнению авторов, этот факт свидетельствует о значительных
организационных дефектах использования метода туберкулинодиагностики при
обследовании детского населения. При потенциально высокой информативности
туберкулинодиагностики для выявления заболевания у 82% детей во всех случаях
были выявлены дефекты кратности проведения туберкулинодиагностики и неверная
трактовка туберкулиновых проб (табл. 1 и 2).
Таблица 1
Таблица 2
|
Характер туберкулиновой чувствительности |
% |
|
Дефекты туберкулинодиагностики |
% |
|
Вираж туберкулиновых проб |
12 |
Нерегулярная туберкулинодиагностика |
58 |
|
Инфицирование с гиперергической чувствительностью к
туберкулину |
62 |
Не выявлен вираж туберкулиновых проб |
44 |
|
Инфицирование с нарастанием чувствительности к туберкулину |
8 |
Не выявлена гиперергической чувствительность к туберкулину |
9 |
|
Нормергическая чувствительность |
18 |
Не выявлено инфицирование с нарастанием чувствительности к
туберкулину |
23 |
Из табл. 1 и 2 следует, что при выявлении туберкулеза у детей из
контакта изменение чувствительности к туберкулину выявлено у 82%, в т.ч. у 62%
отмечена гиперергия. Среди наиболее распространенных дефектов
туберкулинодиагностики выявлены нерегулярная туберкулинодиагностика у 58% и
неправильная трактовка виража туберкулиновых проб – у 44%.
Анализ ситуации по проблеме профилактики туберкулёза у заболевших
детей, имевших контакт, выявил авторами неблагоприятный фактор уклонения от
регулярного обследования и химиопрофилактики у 82% больных. В 44,1% случаев дети
и подростки, заболевшие туберкулезом, ранее получали курсы амбулаторной
химиопрофилактики. Недостаточная активность фтизиопедиатров по привлечению к
обследованию и формированию приверженности родителей к проведению полноценных
курсов химиопрофилактики, проводимой амбулаторно, сочеталась с негативным
отношением родителей к проводимым мероприятиям. Не всегда достигается
взаимопонимание между фтизиатрами, наблюдающими взрослых больных, и
фтизиопедиатров в принятии решений по химиопрофилактике у детей и подростков.
Усугубляющим фактором являлась формальная изоляция взрослых бациллярных больных
с многократными повторными посещениями ими очага. Наблюдались перерывы и отказы
от лечения у взрослых больных, являющихся наиболее опасными источниками инфекции
вследствие высокого риска формирования лекарственной устойчивости микобактерий
туберкулеза [7].
Для профилактики запущенных форм туберкулеза необходимо
рекомендовать проводить правильный отбор детей в группы риска по туберкулезу,
массовую туберкулинодиагностику детского населения, а также наладить более
тесную взаимосвязь между фтизиопедиатрами и педиатрами общей лечебной сети для
усиления настороженности по туберкулезу в регионах с высоким риском заболевания
[7, 10].
На участке фтизиатра при определении объема и места проведения
химиопрофилактического лечения с целью повышения его эффективности необходим
дифференцированный подход в зависимости от возраста, наличия факторов риска
заболевания туберкулезом. Дети из контакта с больными туберкулезом взрослыми, с
гиперергическими пробами Манту (17 мм и более) нуждаются в проведении
контролируемой химиопрофилактики 2 противотуберкулезными препаратами в условиях
санаторно-оздоровительных учреждений [6].
Структура заболеваемости детей и подростков в основном
соответствует особенностям течения туберкулеза в соответствующих возрастных
периодах. У детей моложе 7 лет туберкулез органов дыхания протекает с поражением
легочной ткани лишь в 6–7%, у детей 7–14 лет – в 28,8%, а у подростков – уже в
83,5% случаев. У детей преобладают первичные формы туберкулеза, среди которых
чаще всего встречается туберкулез внутригрудных лимфатических узлов. В
клинической структуре впервые выявленного туберкулеза у подростков основной
клинической формой является инфильтративный туберкулез легких – 63,6%.
Милиарный, очаговый, инфильтративный, диссеминированный, кавернозный,
фиброзно-кавернозный, цирротический туберкулез легких, казеозная пневмония,
туберкулема легких встречаются у детей значительно реже [28, 64]. В большинстве
случаев (79,3%) у подростков впервые выявленные процессы носили распространенный
характер с наличием распада легочной ткани у каждого второго пациента (55,1%) и
бактериовыделением у каждого третьего больного (39,3%) [28].
Доля бактериовыделителей у детей 0–14 лет составляет только 6%.
Однако, несмотря на то, что число детей и подростков с бактериовыделением
невелико, можно отметить среди них высокий уровень МЛУ МБТ – 16,8 и 17,3%
соответственно [107].
Внелегочный туберкулез у детей и подростков встречается реже – от 5
до 12% случаев в зависимости от возрастной группы, при этом его доля в течение
последних пятнадцати лет имеет тенденцию к уменьшению, а сама патология
выявляется в основном «по обращаемости». В 2009 году среди детей 0–14 лет,
больных внелегочным туберкулезом, сохранилось преобладание костно-суставного
туберкулеза (45,5%) [107].
Общая распространенность туберкулеза среди детей и подростков в
возрасте от 0 до 17 лет составляла в 2009 году 23,8 на 100 тыс. детского
населения [107].
Смертность от туберкулеза у детей крайне низка: для возраста 0–14
лет она составляет в последние годы около 0,08 на 100 тыс. детского населения
(17 случаев по РФ в 2009 году) [107].
Эффективность интенсивной фазы химиотерапии у впервые выявленных
больных туберкулезом органов дыхания подростков составляет 90,6%. Основной
причиной неэффективного лечения (9,4%) является полирезистентная устойчивость
МБТ к химиопрепаратам, в том числе МЛУ (7,9%) [28].
По мнению Ю.В. Михайловой и соавт. (2009), для улучшения
эпидемической ситуации среди детей и подростков необходимо в первую очередь
перенести акцент на активизацию межсекторального взаимодействия между первичным
звеном здравоохранения и фтизиатрической службой, активно вовлекать в
профилактическую работу с детьми врачей общей практики, участковых
врачей-педиатров и терапевтов. Авторы считают, что первоочередными мероприятиями
по улучшению эпидемической ситуации по туберкулезу среди детей и подростков
являются следующие [64]:
- повышение эффективности отбора детей и подростков в группы риска по
заболеванию туберкулезом (V1
группа диспансерного наблюдения);
- повышение эффективности обследования детей и подростков из групп риска по
заболеванию туберкулезом;
- восстановление и модернизация системы мероприятий по эпидемическому
расследованию очагов туберкулезной инфекции совместно с эпидемиологами;
- активный поиск возможных источников туберкулезной инфекции у детей,
состоящих под наблюдением в V1А
группе диспансерного наблюдения;
- совершенствование системы диспансерного наблюдения за детьми и подростками
из VI группы диспансерного
учета.
Распространенность туберкулеза является важным интегральным
показателем эффективности работы по лечению и наблюдению за больными
туберкулезом. Показатель распространенности туберкулеза отражает частоту
встречаемости заболевания среди населения на определенный момент времени. В
Российской Федерации его определяют как число пациентов, больных туберкулезом,
состоящих на учете в группах диспансерного наблюдения на конец года (I и II
группы), из расчета на 100 тыс. населения.
Показатели распространенности туберкулезом в целом сохраняются на
высоком уровне, но имеют тенденцию к снижению: общая – 190,5 случая на 100 тыс.
населения, бациллярными формами – 80,2 случая на 100 тыс. населения,
фиброзно-кавернозным туберкулезом легких – 22,8 случая на 100 тыс. населения).
В 2009 году распространенность туберкулеза, так же как и
заболеваемость, росла в России с запада (117–127 на 100 тыс. населения) на
восток, где в СФО и ДФО значения показателя достигли уровня 287,5 и 304,5
соответственно. За последние три года (2007–2009) снижение распространенности
туберкулеза было отмечено во всех федеральных округах, кроме ДФО, где показатель
увеличился на 9% (с 277 до 304,5 на 100 тыс. населения). Наиболее низкими
показатели распространенности туберкулеза (не более 120 на 100 тыс. населения)
отмечены в 11 субъектах РФ: Ярославской, Калужской, Вологодской, Орловской,
Ивановской, Архангельской, Белгородской и Костромской областях, городах Москве и
Санкт-Петербурге, Республике Татарстан. В то же время в 11 субъектах
распространенность туберкулеза превышала 300 на 100 тыс. населения: в
республиках Тыва, Калмыкия, Чеченской Республике, в Амурской, Иркутской,
Сахалинской, Курганской, и Омской областях, Алтайском и Приморском краях и
Еврейской АО. Причем в Республике Тыва и Амурской области показатель превысил
значение 400 на 100 тыс. населения [107].
Определенный вклад в общую распространенность туберкулеза среди
населения России вносят учреждения ФСИН, с учетом контингента которых
распространенность активного туберкулеза в стране составляет 213,9 на 100 тыс.
населения. Но если в 2001 году больные активным туберкулезом, состоящие на учете
в учреждениях УИС, составляли почти 28%, то в 2009 году их было только 13,4% от
общего числа пациентов, зарегистрированных на конец года [107].
В настоящее время эффективность лечения больных туберкулезом легких
в России остается неудовлетворительной [13, 106, 129, 130]. За последние годы не
удалось улучшить эффективность лечения больных туберкулезом легких с
бактериовыделением, подтвержденным методом микроскопии мокроты. Если по
результатам 2008 года среди больных, взятых на лечение в учреждениях
подчиненности Минздравсоцразвития РФ, эффективный курс был констатирован у 57,8%
впервые выявленных больных туберкулезом легких, то по результатам 2009 года – у
57,6%. В учреждениях ФСИН данный показатель составлял соответственно 56,1 и
53,4%. Соответственно возросла частота случаев неэффективного лечения впервые
выявленных больных туберкулезом (по Минздравсоцразвития РФ – с 15,5% до 17,2%;
по учреждениям ФСИН – с 22,6% до 23,4%).
Результаты лечения впервые выявленных больных туберкулезом легких
не соответствуют российским и международным требованиям (рис. 9).
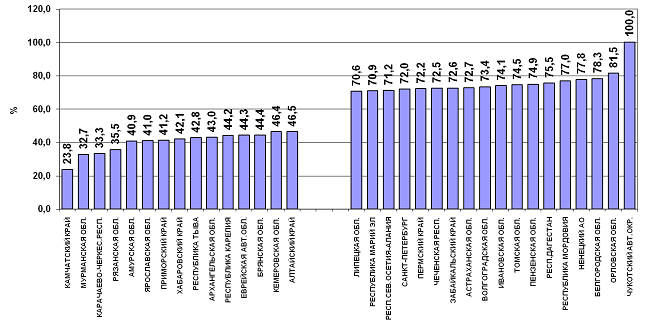
Рис. 9. Эффективность лечения впервые выявленных
больных туберкулезом легких, взятых на лечение в 2007 году
В 2008 году удалось добиться эффективного лечения только у 57,8%
впервые выявленных больных, взятых на лечение в 2007 году. Удалось преодолеть
70%-ный барьер эффективности лечения больных туберкулезом легких по результатам
микроскопии мокроты к 5-му месяцу лечения только 17 субъектам Российской
Федерации. В 20 субъектах России не удалось превысить 50% эффективности лечения
[101, ]
Основной причиной недостаточной эффективности лечения больных
туберкулёзом лёгких с бактериовыделением является низкая мотивация больных к
лечению и как следствие этого – высокая доля досрочного прекращения курса
химиотерапии (7,8%), которая влияет на общий показатель эффективности лечения
[13, 15, 56]. Отрицательно влияет на результаты лечения рост числа пациентов с
МЛУ [12, 13, 155] (рис. 10).
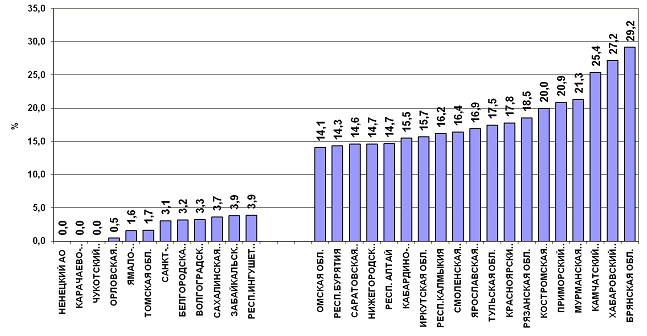
Рис. 10. Удельный вес больных, прервавших
лечение, когорта 2007 года (в %)
Из рисунка 10 следует, что в 2007 году разброс показателя
прерывания лечения по субъектам федерации достигал 15-20%. В Хабаровском крае
показатель составил 27,2%.
Среди впервые выявленных больных туберкулёзом, доля досрочно
прекративших стационарное лечение, составляет на разных территориях РФ от 20 до
53% [15].
По данным М.В. Шиловой (2010), благодаря усилению в последние годы
требований к организации контролируемого лечения, совершенствования системы
мониторинга туберкулеза удалось снизить процент прерывания лечения больными
туберкулезом легких с 10,0% в 2008 году до 8,9% в 2009 году.
В середине 80-х годов прошлого столетия, в период наибольшего
благополучия по туберкулезу в РФ, причинами нарушения больничного режима
являлись длительность лечения и наступающее после применения антибактериальных
препаратов у большинства пациентов улучшение общего самочувствия, которое
рассматривалось некоторыми больными как сигнал к прекращению приема
противотуберкулезных препаратов и ненужности госпитализации [81]. Негативно
относились к пребыванию в стационаре 54% больных, рассматривали пребывание в
стационаре как возможность отдохнуть и не выходить на работу 24% больных [92].
Исследования, проведенные в Краснодарском крае в 1984 году,
показали, что в начале основного курса лечения химиопрепараты регулярно
принимали 89,2% больных, нерегулярно – 9,5%, не принимали – 1,3% больных. Через
6 мес регулярно лечились уже 78,6%, нерегулярно – 18,9% и совсем не принимали
назначенные противотуберкулезные препараты 2,5% больных. При объяснении причин
нарушения режима химиотерапии только 33,8% опрошенных указали на плохую
переносимость антибактериальных препаратов, 32% считали себя здоровыми, 25,7%
боялись вредного воздействия лекарств, 7,1% прерывали прием препаратов по совету
других больных, 1,4% – по советам родственников и знакомых [58].
С начала 90-х годов прошлого столетия на фоне резкого ухудшения
эпидемической ситуации по туберкулезу в РФ произошли и существенные изменения
социально-профессионального статуса впервые выявленных больных туберкулезом с
нарастанием доли неработающих [11]. Тогда же появились публикации, в которых
указывалось на значительное нарастание доли больных туберкулезом, самовольно
прекративших лечение. Так, в отдельных стационарах доля выписанных досрочно в
основном за нарушение режима составляла от 40 до 50%. При этом около 1/4 впервые
выявленных больных туберкулезом легких делали это неоднократно [46, 57]. Среди
таких больных с бактериовыделением, самовольно прервавших лечение и уклонившихся
от обследования, значительную часть составляют лица с социальной дезадаптацией
[60].
К методам подержания качества терапии у больных туберкулезом можно
отнести формирование у пациента мотивации на лечение, поддержание системы
контроля за приемом препаратов, а также мера принудительного лечения.
Мотивация является процессом целенаправленной, организованной и
устойчивой деятельности, который направлен на удовлетворение потребности.
Важнейшими факторами, регулирующими мотивацию личности, являются ценностные
ориентации: принципы поведения, мировоззренческие, нравственные убеждения
человека, глубокие и постоянные привязанности. Болезнь меняет восприятие
настоящего, перспективу на будущее, препятствует достижению многих целей. Она
содержит угрозу утраты здоровья и трудоспособности, изменения личностного и
социального статуса, угрозу смерти. В итоге происходит переоценка личностных
ценностей и мотивации [27, 67].
В СССР существовала система социальных льгот, обеспечивающая
больным туберкулезом благоприятные условия для лечения. Для организации
длительного непрерывного лечения больных с активными формами туберкулеза до
клинического выздоровления была обеспечена выдача больничных листов в течение
длительного срока (до 10 мес. со дня наступления нетрудоспособности), причем при
необходимости этот срок мог быть продлен, исходя из состояния здоровья больного
и перспективы его излечения. Установлен порядок сохранения за больным
туберкулезом места работы во время лечения сроком до 12 мес. В туберкулезных
стационарах (больницах и санаториях) были введены индивидуальные сроки лечения,
обеспечивающие возможность длительного пребывания больных в стационаре. Для
части больных созданы условия для лечения в амбулаторных условиях, с бесплатной
выдачей противотуберкулезных химиопрепаратов [54].
Большое значение в повышении мотивации к лечению придавалось
трудотерапии, которая с 1960 года была развернута во всех противотуберкулезных
диспансерах и санаториях. Подчеркивалась роль трудотерапии в качестве хорошего
лечебного и психотерапевтического средства [54, 94].
Система контроля за приемом препаратов больными туберкулезом была
разработана еще в 60-х годах XX
века [76]. В 1968 году в России профессором И.М. Бондаревым было
экспериментально обосновано и описано понятие “краткосрочное интенсивное лечение
туберкулеза” [14]. Тогда же фтизиатры начали на практике разрабатывать
краткосрочные режимы интенсивной химиотерапии [45, 102, 132], способствующие
непосредственному контролю за лечением больных (так как препараты вводились
внутримышечно или внутривенно) и сокращению сроков лечения, в том числе
временной нетрудоспособности [81, 88].
В конце 70-х годов была разработана система централизованного
контроля за противотуберкулезными мероприятиями, которая позволяла выработать
индивидуальную схему обслуживания каждого больного в городской и сельской
местности в зависимости от местных особенностей – географических, экономических,
от состояния коммуникаций, особенностей быта и других социальных условий,
характера туберкулезного процесса. С этого момента контроль лечения больных
туберкулезом в областях, краях, республиках осуществляли центральные врачебные
комиссии, которые были созданы при головных противотуберкулезных учреждениях
[132].
Накопленный в 80-90-х годах прошлого столетия опыт принудительного
лечения больных заразными формами туберкулезом, нарушающих режим лечения, имеет
противоречивый характер [24, 85, 104]. Ряд авторов считали, что недостаточная
нормативная правовая база создает трудности применения данного организационного
метода лечения [51, 52]. Принятый Федеральный закон от 18.06.2001 № 77-ФЗ “О
предупреждении распространения туберкулеза в Российской Федерации”, п. 2 ст. 10,
предусматривает применение обязательного лечения в случаях нарушения лечения
больных туберкулезом или уклонения от обследования при подозрении на туберкулез
– «Больные заразными формами туберкулёза, неоднократно нарушающие
санитарно-противоэпидемический режим, а также умышленно уклоняющиеся от
обследования или от лечения туберкулёза, на основании решений суда
госпитализируются в специализированные медицинские противотуберкулёзные
организации для обязательного обследования и лечения». Однако конкретные
механизмы реализации указанной статьи не разработаны.
В этой части заслуживает внимание опыт работы специалистов
Кемеровской области, которыми разработан и внедрён порядок привлечения больных
туберкулезом к лечению по решению суда. При этом использовано положение
Гражданско-процессуального кодекса РФ от 14.12.2002 № 138-РФ (п. 3, ст. 11), в
котором говорится: «В случае отсутствия норм права, регулирующих спорные
отношения, суд принимает нормы права, регулирующие сходные отношения...». На
основании данного положения применена инструкция по судебному делопроизводству в
районном суде «Принудительная госпитализация граждан в психиатрический
стационар» (гл. 35, п. 10.3). Методы обследования и лечения больных туберкулезом
соответствовали общепринятым [59]. По мнению авторов, привлечение к
принудительному лечению по решению суда бактериовыделителей, упорно от него
уклоняющихся, даёт возможность значительно улучшить исходы туберкулёза.
Совершенствование законодательства в плане определения порядка вынесения решения
суда, сроков и механизма привлечения больных к лечению на основании вынесенных
решений, применения к больным с эпидемически опасными формами туберкулёза
возможности изоляции при недобровольной госпитализации в условиях
специализированного отделения противотуберкулёзного учреждения, ограничивающего
передвижение больного, а также уголовной ответственности при неисполнении
решения суда даст возможность улучшить эпидемическую обстановку по туберкулёзу
[59].
Вместе с тем, по мнению акад. РАМН М. И. Перельмана, восстановление
гуманитарной составляющей во фтизиатрических стационарах является одним из путей
к улучшению результатов лечения больных. Добиться выполнения врачебных
назначений можно двумя путями. Первый из них — повышение сознательности больных
и их ответственности за здоровье — свое и окружающих. Второй путь — прием
лекарств под прямым наблюдением [12].
Имеется положительный опыт использования для формирования мотивации
к лечению больных туберкулезом в России в современных социально-экономических
условиях раздачи пациентам продуктовых и гигиенических наборов [23, 34, 148].
Однако высказывалось и противоположное мнение о том, что этот метод не приводит
к 100% посещаемости, имеет высокую себестоимость и малодоступен в практическом
здравоохранении [56].
Большинство авторов считают, что подход, ориентированный на
пациента и использующий социальную поддержку больных для повышения мотивации
больных туберкулезом к выздоровлению и лечению, желательно комбинировать с
поощрениями медицинского персонала общей лечебной сети, обеспечивающих
контролируемую выдачу противотуберкулезных препаратов больным на дому [135].
Имеет значение и информационно-образовательная работа с пациентами,
нацеленная на формирование ответственного отношения больных туберкулёзом к
лечению [13, 103].
Такой подход в борьбе с туберкулезом, ориентированный на пациента,
является одним из шести ключевых компонентов Стратегии СТОП ТБ в Глобальном
плане “Остановить туберкулез 2006—2015” [153].
В России при поддержке ВОЗ, начиная с 1999 года, было внедрено
несколько пилотных программ социальной поддержки больных туберкулезом [160]. Они
были организованы и выполнены противотуберкулезными службами субъектов РФ,
службами социального обеспечения либо региональными отделениями Российского
Красного Креста при софинансировании из средств субъектов РФ и муниципальных
образований, ВОЗ и Международной Федерации Красного Креста и Красного
Полумесяца. В рамках займа Международного банка реконструкции и развития и
гранта Глобального фонда по борьбе со СПИДом, туберкулезом и малярией для России
на 2006—2010 гг. также были предусмотрены средства для материального
стимулирования и социальной поддержки больных туберкулезом [159].
В зарубежных странах также накопился достаточный опыт по
формированию приверженности больных к лечению, которая обозначается как
комплаентность (compliance,
англ. – согласие) [96, 147] или степень готовности пациента следовать врачебным
рекомендациям.
Публикации из разных стран (США, Сомали, Южной Африки, Мексики,
Испании и др.) посвящены изучению или описанию DOTS
– терапии короткими курсами под непосредственным контролем медицинских
работников, способствующей эффективному лечению больных [94, 137, 138, 140,
143,146].
Кроме того, в США, Бразилии, Бангладеш, Камбодже, Тайланде и других
странах используются другие программы поощрения в виде выдачи 100 долларов в
месяц [162], сигарет [177], проездных билетов, одежды, продуктов питания и др.
[151, 169, 170, 174, 179].
При комплексном лечении больных туберкулёзом и внедрении методов
работы, повышающих мотивацию больных туберкулёзом к выздоровлению и соблюдению
режима лечения, эффективность лечения больных туберкулёзом, несомненно,
повысится, и индикатор (прекращение бактериовыделения в 85% случаев среди
впервые выявленных больных туберкулёзом с бактериовыделением) может быть
выполнен на всех территориях [83].
Примером успешного решения проблемы туберкулеза в Российской
Федерации и ДФО является Республика Саха (Якутия) [111, 112] (табл. 3).
Из таблицы 3 следует, что по данным 2008 года, показатель
заболеваемости туберкулёзом населения Республики Саха (Якутия) был в 1,5-1,6
раза ниже, чем по Сибирскому и Дальневосточному федеральным округам и в 1,5-2,7
раза ниже, чем по их отдельным регионам; показатель смертности в 2,8-3,0 раза
ниже, чем по указанным федеральным округам и в 2,6-7,6 раза ниже, чем по их
отдельным регионам.
Эффективный курс химиотерапии больных туберкулёзом лёгких,
подтверждённый микроскопией мокроты и клинико-рентгенологическими методами в
2008 году по сравнению с 2006 годом повысился с 76,9 до 81,2 %. Показатели
прекращения бактериовыделения и закрытия полостей распада у впервые выявленных
больных туберкулёзом, взятых на учёт в предыдущем году, имеют тенденцию к
повышению: в 2008 году они составили 84,4 и 82,5 % соответственно (в 2006 году –
80,8 и 76,0 %) [111].
Таблица 3. Эпидемиологические показатели
туберкулёза в Республике Саха (Якутия) и в сопредельных территориях РФ в 2008г.*
|
Территории
|
Эпидемиологические показатели (на 100 тыс. нас.) |
|
заболеваемость, ф. №8 |
заболеваемость детей |
болезненность |
смертность |
|
Республика Саха (Якутия) |
90,3 |
30,1 |
194,8 |
9,8 |
|
Россия |
85,1 |
15,4 |
190,5 |
17,9 |
|
Сибирский ФО |
132,9 |
26,9 |
291,9 |
29,3 |
|
Республика Бурятия |
159,1 |
33,7 |
293,7 |
25,1 |
|
Республика Тыва |
241,0 |
30,1 |
670,0 |
74,5 |
|
Иркутская область |
142,6 |
23,8 |
376,9 |
41,8 |
|
Кемеровская область |
147,5 |
53,9 |
260,7 |
33,7 |
|
Дальневосточный ФО |
145,4 |
28,1 |
289,9 |
27,0 |
|
Приморский край |
191,3 |
37,7 |
322,1 |
33,2 |
|
Хабаровский край |
138,7 |
15,6 |
229,2 |
25,6 |
|
Амурская область |
156,7 |
20,2 |
434,6 |
38,1 |
|
Еврейская АО |
189,7 |
12,9 |
402,0 |
65,2 |
Показатели прерывания больными курсов химиотерапии за этот период
снизились в 1,6 раза – с 6,2 до 3,7%, что является свидетельством успешного
проведения мероприятий по формированию у больных туберкулёзом стимулов для
продолжения лечения [111].
По мнению Тырылгина М.А. и соавт. (2010), в РФ единая национальная
стратегия и практика борьбы с туберкулёзом должны дополняться и усиливаться
региональными научно-организационными компонентами противотуберкулёзных
мероприятий. Главные проблемы туберкулёза зарождаются и распространяются среди
населения, в социуме, поэтому вся специализированная противотуберкулёзная помощь
с особой тщательностью должна осуществляться по месту жительства населения. При
этом приоритетная задача – рост числа санированных от туберкулёза населённых
пунктов, что должно рассматриваться как предтеча глобального снижения
заболеваемости туберкулёзом в регионах и по стране. При проявлении со стороны
местных органов власти, здравоохранения и общественности политической воли к
бескомпромиссной борьбе с туберкулёзом успешно решаются проблемы финансирования,
кадрового, материально-технического и лекарственного обеспечения, а также
вопросы должной комплексности и качества противотуберкулёзных мероприятий, что
позволяет в относительно короткие сроки достигнуть достоверного снижения
заболеваемости туберкулёзом на поселенческих и районных уровнях [111].
Для повышения эффективности борьбы с туберкулёзом требуется
подлинная гуманизация отношений с больными, которая не должна ограничиваться
лишь воспитательными мерами, а должна включать подготовку квалифицированного
медицинского персонала, хорошие материально-технические условия туберкулёзного
стационара, полноценное питание и адекватное лечение. При создании таких условий
у подавляющего большинства больных появляется доверие к медицинским работникам и
значительно повышается приверженность к лечению [111].
Исследования, проведенные в Кемеровской области группой авторов,
позволили установить ряд мероприятий, направленных на повышение эффективности
лечения больных туберкулезом. К ним следует отнести [36]:
- Разработку медицинских, эпидемиологических и социальных показаний для
госпитализации больных туберкулезом.
- Разработку и внедрение алгоритмов обследования больных.
- Обеспечение бесперебойного снабжения ПТП. Введение строгого контроля за
приемом ПТП.
- Организацию школы больного туберкулезом.
- Введение должности психолога и социального работника.
- При упорном отказе пациентов-бактериовыделителей от лечения использование
принудительной госпитализации по решению суда.
Лекарственно-устойчивый (ЛУ) туберкулез легких – это заболевание,
при котором в мокроте у больного выявляются штаммы МБТ, устойчивые к критическим
концентрациям противотуберкулезных препаратов. Основным механизмом развития
лекарственной устойчивости МБТ являются мутации в генах возбудителя туберкулеза.
При химиотерапии лекарственная устойчивость МБТ формируется путем селекции и
адаптации.
Охват впервые выявленных больных туберкулезом диагностикой ЛЧ МБТ
все еще сложно признать удовлетворительным. В 2008 году не проводилось
определение ЛЧ МБТ в Чеченской республике (в виду отсутствия бактериологической
лаборатории) и в Камчатском крае (из-за ремонта лаборатории). Низкий охват (или
недостаточный) определением ЛЧ МБТ отмечался в Республике Кабардино-Балкария
(9,3%), Амурской области (19,1%), Республике Дагестан (24,6%), Хабаровском крае
(45,0%) и Тверской области (47,5%), где этим исследованием было охвачено менее
50% впервые выявленных больных [101].
По данным И.П. Зиновьева и соавт. (2009), первичная лекарственная
устойчивость микобактерий туберкулеза (ПЛУ МБТ) выявляется у 28-32% больных с
впервые выявленным деструктивным туберкулезом легких. ПЛУ к одному препарату
выявляется у 17-20%, к 2 и более препаратам – у 80-83% больных. В структуре ПЛУ
устойчивость к стрептомицину выявляется у 95-100%, изониазиду – у 75-80%,
рифампицину – у 28-37%, этамбутолу – у 22-29% впервые выявленных больных
деструктивным туберкулезом легких [ ]. Авторами установлена зависимость частоты
ПЛУ МБТ от интенсивности бактериовыделения. При обильном бактериовыделении ПЛУ
МБТ определяется у 74,1% бактериовыделителей, при скудном – у 28,3% [33].
Доля впервые выявленных больных, выделяющих ЛУ МБТ, достоверно
выросла в период 2007–2008 годов с 31,9% до 33,2%. Среди больных из группы
“рецидив” этот показатель также достоверно увеличился и составляет,
соответственно, 44,8% и 50,2%. Это отражает неблагоприятную обстановку по
распространению туберкулеза с устойчивостью возбудителя к противотуберкулезным
препаратам [101].
Одна из важнейших причин неблагоприятной эпидемической обстановки
по туберкулезу – множественная лекарственная устойчивость (МЛУ) [22, 30, 89].
Рост численности больных туберкулезом с МЛУ является результатом неполноценной
химиотерапии впервые выявленных больных туберкулезом, а также недостаточной
организации их лечения. Большое число эпидемически опасных больных с МЛУ создает
условия для снижения эффективности целого ряда противотуберкулезных мероприятий
(работа в очагах туберкулезной инфекции, профилактика среди контактов и др.).
Ежегодно в РФ от туберкулеза с МЛУ МБТ умирает около 4 тыс. человек
(2007 год – 4193, 2008 год – 4200 человек). В то же время, лишь около 11%
больных туберкулезом с МЛУ получают лечение, соответствующее международным и
российским стандартам (IV режим лечения); рис. 11.
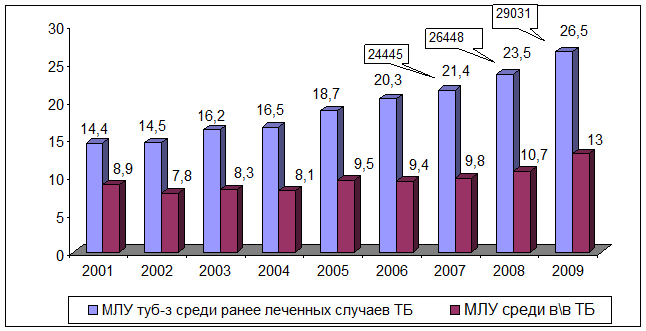
Рис. 11. Распространенность туберкулеза с
множественной лекарственной устойчивостью в РФ, 2000–2009 гг.
Из рисунка 11 следует, что если в 2000 году МЛУ туберкулез среди
ранее леченных больных туберкулезом составлял 11,2 случая на 100 тыс. населения,
то уже в 2009 году данный показатель вырос в 2,36 раза и составил 26,5 случаев,
общая численность данной категории больных 29031 человек.
МЛУ среди впервые выявленных больных туберкулезом в 2000 году
составила 7,1 случая на 100 тыс. населения. К 2009 году данный показатель
увеличился в 1,83 раза и составил 13 случаев на 100 тыс. населения (2007 год –
12,9, 2008 год – 13,6), общая численность данной категории больных составила
5671 человек. Среди больных из группы “рецидив” этот показатель также достоверно
увеличился и составил соответственно в 2007 году 24,8% и в 2008 году - 28,8%.
Всего в 2008 году МЛУ МБТ была зарегистрирована у 6236 больных (впервые
выявленных и из группы “рецидив”).
Наибольший уровень МЛУ МБТ в ПТУ субъектов РФ отмечается в
территориях Северо-Западного, Приволжского и Сибирского федеральных округов, где
показатель в течение последних 5–6 лет значительно превышал общероссийские
значения и определял его рост в целом по стране. В 2009 году в СЗФО, СФО, ДФО и
ПФО доля МЛУ МБТ среди впервые выявленных больных туберкулезом легких составляла
17–22% (21,8; 17,7; 16,7 и 17,3% соответственно). Из расчета на 100 тыс.
населения высокий уровень регистрируемого числа МЛУ МБТ среди впервые выявленных
больных отмечается в территориях Сибири и Дальнего Востока (6,9 и 6,2 на 100
тыс.), а также СЗФО и ПФО (4,5 и 4,4 на 100 тыс. населения). Это отражает
относительно высокий риск заражения МЛУ МБТ в этих регионах [107].
В 23 регионах Российской Федерации доля МЛУ МБТ среди впервые
выявленных больных превышает 20%. В 2009 году наиболее высокая доля МЛУ МБТ была
отмечена в Пермском крае (32,1%), Мурманской (28,9%), Псковской (24,3%),
Архангельской (25,7), Ленинградской (25,4%), Ульяновской (24,3%), Новосибирской
(24,5%), Сахалинской (25,1%) областях, Республиках Карелия (24,6%), Тыва (43,8),
Саха (Якутия) (26,8%) [107].
Распространенность МЛУ среди больных туберкулезом в учреждениях
пенитенциарной системы России представлена на рис. 12.
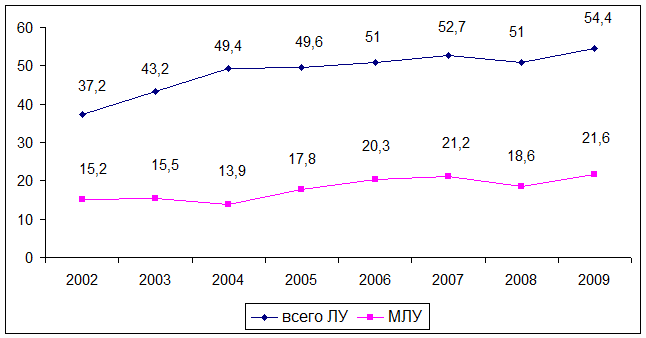
Рис. 12. Показатели лекарственной устойчивости у
впервые выявленных больных
туберкулезом учреждений ФСИН России за 2001-2009 гг.
Из рисунка 12 следует, что в течение 2001-2009 гг. лекарственная
устойчивость МБТ у больных туберкулезом в учреждениях пенитенциарной системы
России увеличилась в 1,5 раза и составила 54,4%, а МЛУ – в 1,4 раза и составила
21,6%.
Проблема туберкулеза с МЛУ МБТ представляет серьезную проблему как
для здравоохранения в целом, так и для противотуберкулезной работы в частности,
поскольку создает предпосылки для неэффективности целого ряда
противотуберкулезных мероприятий, связанных с применением противотуберкулезных
препаратов. Как правило, туберкулез можно излечить с помощью четырех стандартных
ПТП, или препаратов первой линии. При неправильном употреблении или назначении
этих лекарств может развиться туберкулез с МЛУ. Для лечения МЛУ требуется более
длительная терапия препаратами второй линии, которые стоят дороже и вызывают
больше побочных эффектов. Обширная лекарственная устойчивость может развиться в
том случае, когда препараты второй линии также применяются неправильно и,
поэтому, становятся неэффективными. Это требует усилий по повышению качества
контролируемой химиотерапии и химиопрофилактики, полному обеспечению нуждающихся
лиц дорогостоящими противотуберкулезными препаратами второго ряда.
В среднем по Российской Федерации для выявления, лечения и
последующего диспансерного наблюдения за одним больным туберкулезом с
множественной лекарственной устойчивостью государством тратится около 500 тысяч
рублей ежегодно.
В РФ одной из территорий с наиболее высоким уровнем
распространенности туберкулеза с МЛУ возбудителя является Архангельская область
[5]. В период с 2000 по 2008 гг. в гражданском секторе области отмечен
выраженный рост распространенности туберкулеза с МЛУ возбудителя –
соответственно с 12,1 до 34, 1 на 100 тыс. населения Значительный резервуар
туберкулезной инфекции с МЛУ привел и к росту первичной МЛУ. В указанные сроки
число случаев туберкулеза с МЛУ возбудителя среди впервые выявленных больных
возросло с 10 до 24,2%, а среди случаев повторного лечения туберкулеза доля
больных туберкулезом с МЛУ возбудителя увеличилась с 35,9 до 48,4% [22].
Проблема туберкулеза с МЛУ микобактерий требует внедрения
неотложных мер по контролю за распространением данной формы заболевания и в
первую очередь организации лечения данной категории больных [110].
Схемы лечения больных туберкулезом с МЛУ возбудителя разработаны
Центром по контролю и профилактике заболеваний (CDC,
Атланта, США), Нью-Йорским институтом общественного здравоохранения (Public
Health
Research
Institute), предложены ВОЗ и были успешно использованы в
Ивановской, Орловской и Томской областях Российской Федерации [89].
Использование опыта и ресурсов международных организаций позволило
в Архангельской области в процессе химиотерапии больных туберкулезом с МЛУ
добиться излечения туберкулеза в 70% случаев. Средние сроки прекращения
бактериовыделения методом микроскопии мазка мокроты составили 2,1 мес.,
культуральным методом – 3,3 мес. Побочные реакции на противотуберкулезные
препараты были выявлены у 90% пациентов, однако у большинства больных они не
повлияли на результаты лечения. Авторы также отметили, что при лечении больных с
МЛУ возбудителя регистрируются высокие показатели прерванного лечения (до 19%),
что объясняется длительными сроками лечения и наличием вредных привычек у
пациентов [22 ]. Авторы также отмечают, что, учитывая общественную значимость
туберкулеза в оценке здоровья населения и дополнительную угрозу глобальной
борьбе с туберкулезом, которую представляет туберкулез с МЛУ возбудителя,
необходимо разработать и внедрить унифицированный подход к ведению больных с
учетом региональных особенностей.
По данным М.Ю. Мишина и соавт. (2009), у больных, выделяющих МБТ с
обширной ЛУ к ПТП (XDR),
туберкулезный процесс характеризовался значительной распространенностью,
наличием массивного бактериовыделения и распадом легочной ткани. У данной
категории больных устойчивость МБТ к таким резервным ПТП, как канамицин,
амикацин и циклосерин, наблюдалась с высокой частотой (58,5-73,1%).
Эффективность лечения больных туберкулезом легких, выделяющих МБТ с обширной ЛУ
к ПТП, была низкой. Применение наряду с адекватными режимами лечения
коллапсотерапии позволило авторам существенно (в 2 раза) повысить эффективность
лечения этого контингента больных по критерию закрытия полостей распада.
Учитывая, что в условиях отсутствия новых ПТП пневмоперитонеум значительно
улучшает эффективность химиотерапии у больных с ЛУ МБТ, целесообразно его более
широкое применение в противотуберкулезных учреждениях [20, 70] .
Использование аналогичных схем химиотерапии больных туберкулезом с
МЛУ возбудителя в национальных программах борьбы с туберкулезом позволило
добиться излечения от туберкулеза в Южной Корее в 44,1% случаев, в Южной Африке
– в 70%, в Дании – в 100%, в Нидерландах – в95%, в США – в 81%, в Канаде – в
75%, в Гонконге – в 73%, в Перу – в 73%, в Турции – в 75% случаев [22 ].
По мнению директора Центрального НИИ туберкулеза РАМН, профессора
В.В. Ерохина, с целью повышения эффективности диагностики и лечения больных
туберкулезом с МЛУ необходимо:
- обеспечить всех больных лекарственно устойчивыми формами туберкулеза
качественными противотуберкулезными препаратами 2 ряда;
- внедрить методы ускоренного определения лекарственной чувствительности МБТ
(биочипы), разработанные на основе молекулярно-генетических технологий;
- укрепить материально-техническую базу бактериологической службы
противотуберкулезных учреждений;
- регулярно проводить обучение диагностике и лечению МЛУ-туберкулеза
фтизиатров, врачей-лаборантов, врачей общей лечебной сети;
- разработать и внедрить новые формы противотуберкулезных препаратов на
основе нанотехнологий и пр.
Туберкулез в сочетании с ВИЧ-инфекцией является важной проблемой
фтизиатрии. По оценкам международных экспертов, в 2008 году в мире ВИЧ-инфекцию
зарегистрировали у 33 млн. граждан [155, 156]. У пациентов с ВИЧ-инфекцией
реактивация туберкулеза наблюдается чаще, чем у ВИЧ-негативных, до 30% [139]. И,
наоборот, туберкулез усиливает иммунодефицит у больных с развернутой клинической
картиной ВИЧ-инфекции [185]. При сочетании ВИЧ-инфекции и туберкулеза даже при
адекватной терапии туберкулеза частота его осложнений и смертность у больных
ВИЧ-инфекцией значительно выше [161, 186]. В странах, население которых часто
поражено микобактериями туберкулеза, туберкулез является основным вторичным
заболеванием ВИЧ-инфекции [152]. В государствах с развитой экономикой и низкой
заболеваемостью туберкулезом, его регистрируют, главным образом, у больных
ВИЧ-инфекцией, иммигрантов, прибывших из стран с высокой распространенностью
туберкулеза. Именно по этой причине удельный вес числа случаев туберкулеза среди
больных ВИЧ-инфекцией в Западной Европе составляет 22%, а в Восточной – 52%
[109].
Учитывая тот факт, что практически все население Российской
Федерации к 30 годам инфицируется микобактериями [129] (из-за высокой
вероятности контакта с больными туберкулезом), а заражение ВИЧ-инфекцией многие
годы происходило преимущественно при введении наркотиков (то есть среди лиц из
группы высокого риска заболевания туберкулезом), проблема туберкулеза у больных
ВИЧ-инфекцией для страны очень актуальна [119].
В России до 2003 года ситуация по сочетанию туберкулёз и
ВИЧ-инфекция оставалась стабильной. Наблюдалась так называемая «фаза затишья»
[116, 131]. В этот период у большинства больных ВИЧ-инфекция находилась в
латентной фазе.
С 1999 года в Российской Федерации число больных с впервые
выявленным туберкулёзом в сочетании с ВИЧ-инфекцией стало постепенно
увеличиваться и с 2004 года начался резкий подъем заболеваемости туберкулезом
среди данной категории больных, когда число впервые выявленных пациентов
практически ежегодно удваивалось (рис. 13).
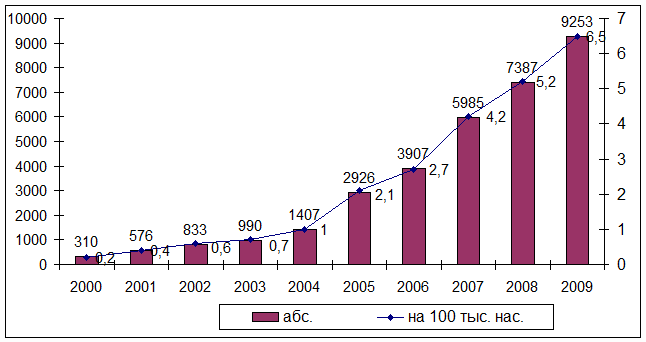
Рис. 13. Динамика новых случаев туберкулеза,
сочетанного с ВИЧ-инфекцией, в
Российской Федерации в 2000-2009 гг.
Из рисунка 13 следует, что если в 2000 году было зарегистрировано
310 новых случаев туберкулеза, сочетанного с ВИЧ-инфекцией, то 2005 году было
зарегистрировано уже 2926 случаев, а в 2009 году – 9253 случая [68, 118].
Следовательно, за 10 лет число новых случаев туберкулеза, сочетанного с
ВИЧ-инфекцией, в Российской Федерации увеличилось в 30 раз.
В целом в 2009 году в Российской Федерации было зарегистрировано
27423 больных туберкулезом в сочетании с ВИЧ-инфекцией, из них 20755 – с
активным туберкулезным процессом, что составило 4,4% от всех больных
ВИЧ-инфекцией, состоящих под диспансерным наблюдением в 2009 году (рис. 14).
Рис. 14. Динамика численности больных
туберкулеза, сочетанного с ВИЧ-инфекцией, в Российской Федерации в 2000-2009 гг.
Всего в 2009 году было обследовано на ВИЧ-инфекцию 77,9% от всех
больных активным туберкулезом (в 2008 году – 82,0%), в том числе 93,3% среди
впервые выявленных больных (в 2008 году – 92,4%): [ ].
В 2009 году из числа больных, имевших активный туберкулез,
сочетанный с ВИЧ-инфекцией (20755), 21% был зарегистрирован в учреждениях ФСИН
(4370). В 13 субъектах Федерации доля больных в учреждениях ФСИН составила более
50% (республики Чувашия, Дагестан, Коми, Мордовия, области - Орловская,
Тверская, Камчатская, Владимирская, Новгородская, Псковская, Архангельская,
Томская). Наибольшей она была в республике Карелия (90%), Кировской области
(85%), в Еврейской автономной области – (79%) [68].
В 16 территориях из числа новых случаев туберкулеза, сочетанного с
ВИЧ-инфекцией, на учреждения ФСИН приходится более 40%. В республике Мордовия,
Псковской области, Ставропольском крае, Ханты-Мансийском автономном округе,
Архангельской области, Томской, Орловской областях, в республике Карелия этот
процент составляет более 50. В республике Коми он приблизился к 70%, а в
Кировской области – более 85% [68].
Химиопрофилактика туберкулеза проведена 10451 больным
ВИЧ-инфекцией, что от числа лиц, имеющих поздние стадии ВИЧ-инфекции, составляет
29,3%. Она практически не проводится в Хабаровском крае, Нижегородской,
Новосибирской, Псковской областях, в г. Москве, республиках Адыгея и
Кабардино-Балкария [68].
Число больных туберкулезом в сочетании с ВИЧ-инфекцией во многом
определяется субъектом федерации (рис. 15).
Рис. 15. Доля больных с сочетанной инфекцией в
структуре впервые выявленных больных туберкулезом, субъекты РФ, 2008 год
Из рисунка 15 следует, что в 2008 году в 25 субъектах Российской
Федерации уровень распространения ВИЧ-инфекции среди впервые выявленных больных
туберкулезом был выше общероссийского и колебался от 6,3% – в Рязанской области
до 22,1% – в г. Санкт-Петербурге.
Следует отметить неравномерное распределение больных туберкулезом
легких, сочетанного с ВИЧ-инфекцией по федеральным округам (рис. 16).
Из рисунка 16 следует, что в 2009 году в России распространенность
туберкулеза, сочетанного с ВИЧ-инфекцией, составила 14,6 случаев на 100 тыс.
населения, а новые случаи сочетанной инфекции составили 6,5 случаев. Самые
низкие показатели сочетанной инфекции зарегистрированы в Центральной ФО
(соответственно 6,8 и 3,3 случая) и Южном ФО (7,1 и 2,7), а самые высокие
показатели сочетанной инфекции выявлены в Уральском ФО (30,8 и 13,2) и Сибирском
ФО (23,9 и 11,7).
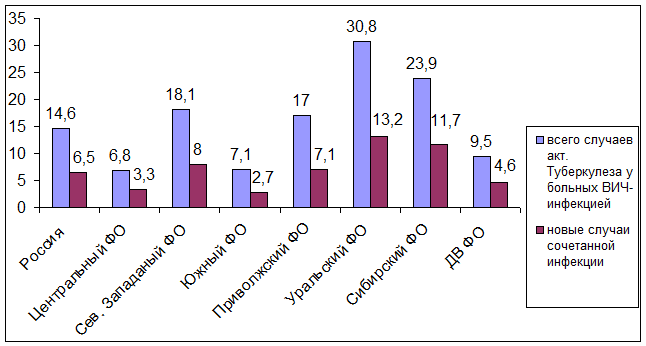
Рис. 16. Динамика заболеваемости туберкулезом,
сочетанного с ВИЧ-инфекцией, по федеральным округам в 2009 году
При относительно небольшом числе больных с ВИЧ-инфекцией в
сочетании с туберкулёзом прогноз его дальнейшего распространения неблагоприятен
[44, 117]. Анализ эпидемиологических данных позволяет сделать вывод о том, что в
последующие годы можно ожидать роста числа больных туберкулезом в сочетании с
ВИЧ-инфекцией как минимум на 3% ежегодно.
Медико-социальный портрет больного с сочетанной патологией весьма
неблагополучен. Как зарубежные, так и отечественные исследователи подчёркивают,
что в основном это социально-дезадаптированные лица: мигранты, безработные, лица
БОМЖ, освободившиеся из мест заключения. Среди больных преобладают лица мужского
пола (до 86,7%) в возрасте от 20 до 39 лет (77. 5%) [18, 73, 74]. Практически у
всех пациентов выявляют одно или несколько сопутствующих заболеваний, которые
осложняют лечение и ухудшают прогноз. У них диагностируют хронические гепатиты С
и В, грибковые поражения, венерические заболевания, психические расстройства
[114, 121, 128]. У больных с ВИЧ-инфекцией в 60-70% случаев установлена
наркозависимость. В связи с особенностями социального состава и высокой частотой
сопутствующей патологии имеются существенные трудности в их лечении: ухудшаются
возможности проведения противотуберкулёзной терапии по стандартным режимам,
некоторых больных выписывают преждевременно в связи с нарушением больничного
режима, что способствует формированию лекарственно-устойчивых процессов [31, 61,
77, 91, 114].
Ряд авторов разделяют больных на группы в зависимости от
первичности возникновения одной из двух инфекций [19, 43, 61]. К первой группе
относят больных, у которых туберкулёз возник на фоне ВИЧ-инфекции как вторичное
заболевание, и обозначают ВИЧ/ТБ. Вторая группа объединяет больных, у которых
туберкулёз был первичен – ТБ/ВИЧ. Однако существует ещё группа больных, у
которых туберкулёз и ВИЧ-инфекция выявляются одновременно (30-47,1%). При более
детальном анализе сочетанной патологии выясняется, что в 44,5% случаев первичной
была ВИЧ-инфекция, при этом больные скрывали заболевание и проходили
обследование анонимно. У части больных (48,4%) с одновременно установленным
туберкулёзом и ВИЧ-инфекцией имелись различной степени выраженности
посттуберкулёзные изменения с признаками реактивации.
Больные из Центров СПИД, у которых туберкулёз развился как
вторичное заболевание (ВИЧ/ТБ), значительно отличаются от больных с сочетанной
патологией противотуберкулёзных учреждений (ТБ/ВИЧ), что позволяет считать
больных ВИЧ/ТВ более благополучными:
- больные ВИЧ/ТБ – это в основном молодыми мужчинами в возрасте от 15 до 30
лет, проживающие чаще с семьёй, имеющими постоянное место жительства, высокий
уровень образования, чаще работающими, в 2/3 случаев употребляющими наркотики,
путь передачи ВИЧ в 33% – гомосексуальный;
- больные ТБ/ВИЧ – это мужчины в возрасте 25-45 лет, часто без семьи и
определённого места жительства, неработающие, с низким образовательным
уровнем, почти в 100% случаев злоупотребляющие алкоголем, наркотиками и в
75,0% случаев ранее находившиеся в учреждениях ФСИН.
Сочетание ВИЧ-инфекции и туберкулеза характеризуется значительным
утяжелением клинической картины заболевания и выраженным
инфекционно-токсическим, астеновегетативным, бронхолегочным синдромами с потерей
массы тела. Наличие туберкулеза у больных ВИЧ-инфекцией является одним из
факторов прогрессирования ВИЧ-инфекции. При сочетании ВИЧ-инфекции и туберкулеза
темпы прогрессирования ВИЧ-инфекции в 2,5 раза выше, чем при ВИЧ-инфекции без
туберкулеза [120].
Предупреждение распространения туберкулёзной инфекции в тюрьмах
является главной задачей борьбы с туберкулёзом в системе пенитенциарных
учреждений [3, 16].
Существуют три основных стратегии выявления случаев туберкулёза в
тюрьмах – обследование при поступлении в тюрьму, активное выявление среди
заключённых и выявление по обращаемости [16]. В России под активным выявлением
туберкулёза принято понимать выявление больных в ходе обследований, проводимых
независимо от наличия или отсутствия признаков заболевания туберкулёзом. В
течение многих лет основу активного выявления туберкулёза органов дыхания у
взрослых в России составлял флюорографический (ФГ) метод исследования,
проводимый каждые 1-2 года [29]. В пенитенциарной системе Российской Федерации
осуществляется активное долгосрочное выявление лиц с подозрением на туберкулёз
органов дыхания методом сплошного ФГ обследования. На основании приказа
Минздравсоцразвития РФ и Министерства юстиции РФ от 17 октября 2005 № 640/190 ФГ
проводят в первые три дня поступления заключённых в следственные изоляторы и в
последующем с интервалом в 6 мес. [82]. Между периодическими ФГ осмотрами
туберкулёз выявляется по обращаемости.
По данным ВОЗ, на ранних этапах реализации программы по
своевременному выявлению случаев туберкулёза в местах лишения свободы
бациллярные больные должны составлять около 80% от всех выявленных [16].
Исследования К.И. Аксеновой и соавт. (2009) показали, что сплошное
флюорографическое обследование заключённых под стражу в СИЗО позволяет
осуществлять своевременное выявление случаев туберкулёза органов дыхания, о чём
свидетельствует высокая доля бактериовыделителей (72,2%) среди больных активным
туберкулёзом лёгких, выявленных на входе в СИЗО. Патологические изменения в
лёгких, выявляемые на флюорограммах грудной клетки у мужчин, попадающих в места
лишения свободы, в 77% случаев имеют туберкулёзную этиологию. Основными
причинами неспецифической патологии в лёгких в 15,8% случаев являются пневмонии.
Микробиологические методы исследования мокроты на наличие МБТ не позволяют
полностью выявить все случаи активного туберкулёза лёгких среди заключённых под
стражу на входе в СИЗО, так как у 28% больных активным туберкулёзом не удаётся
обнаружить в мокроте МБТ методами микроскопии и посева [3].
Показатели организации активного выявления больных туберкулезом
улучшаются. В 2008 году при профилактических осмотрах было обследовано почти
87,2 млн. человек. Охват населения профосмотрами в Российской Федерации
повысился с 58,2% в 2006 году до 62,5% в 2009 году (в 1991 году – 48%), а
выявляемость туберкулеза при профосмотрах выросла соответственно с 52 до 61,5%
(рис.17).
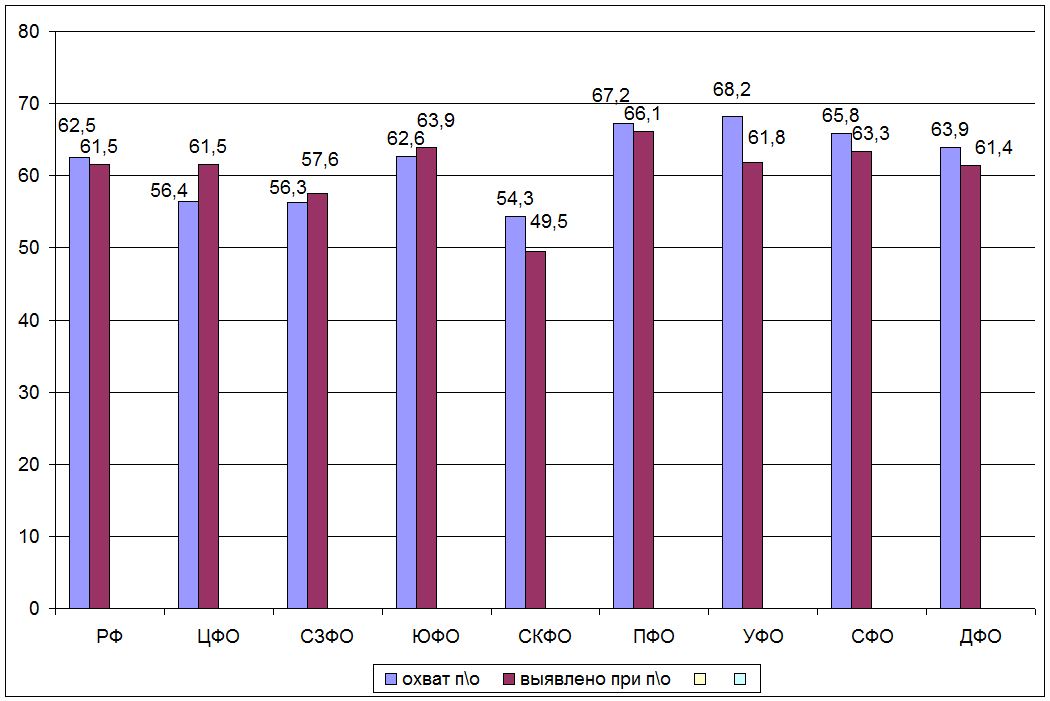
Рис. 17. Охват населения профилактических
осмотров для выявления больных туберкулезом среди федеральных округов за 2009
год
Из рисунка 17 следует, что в 2009 году охват населения
профилактическими осмотрами колебался от минимальных показателей в СКФО – 54,3%
до максимальных показателей в УФО – 68,2%, соответственно выявляемость
туберкулеза колебалась от минимальных показателей в СКФО – 49,5% до максимальных
показателей – в ПФО – 66,1% [107].
В ДФО в 2009 году охват населения профилактическими осмотрами
колебался от минимальных показателей в Камчатском крае – 48,5% до максимальных
показателей в Чукотском автономном округе – 86,0% (Хабаровский край – 71,4%),
соответственно выявляемость туберкулеза колебалась от минимальных показателей в
Чукотском автономном округе – 56,8% до максимальных показателей – в Камчатском
крае – 77,4% (Хабаровский край – 70,8%) [107].
В структуре впервые выявленных больных доля лиц, не проходивших
обследование на туберкулез 2 и более лет, несмотря на ежегодное снижение
значения показателя, составляет около 35%. Поэтому сохраняется высокая доля
больных туберкулезом, умерших в течение одного года наблюдения в
противотуберкулезной службе от числа умерших больных, состоявших на учете –
20,8%. Остается низким охват обследованием бактериологическими методами в
учреждениях общей лечебной сети. Соответственно, доля выявленных
бактериологическими методами в 2008 году составила 16,4% или 2747 человек, в том
числе микроскопией мокроты – 2170 больных (2,2% от взятых на учет больных).
Остаются на низком уровне показатели качества микроскопической
диагностики туберкулеза. Исследования показали, что только 42,7% всех выявленных
больных имеет бактериологическое подтверждение диагноза (любым методом), а 31,4%
больных с туберкулезом легких имеют бактериовыделение, подтвержденное методом
микроскопии мокроты. Это не позволяет своевременно и в полном объеме проводить
противоэпидемические мероприятия в очагах туберкулезной инфекции, а также
затрудняет выбор оптимальной тактики лечения больных туберкулезом. Только в
57,7% случаев туберкулеза с деструкцией легочной ткани удается подтвердить
бактериовыделение методом микроскопии. 42 субъекта Российской Федерации имеют
значение показателей ниже 60%, а в 29 субъектах – ниже 55,0%. Зарегистрировано
значение данного показателя свыше 80,0% только в Новгородской области,
Владимирской области, Ивановской области, Орловской области и Республике
Чувашия. Если бы 80% всех деструктивных форм туберкулеза легких имели бы
бактериоскопическое подтверждение бактериовыделения и, учитывая случаи
туберкулеза без деструкции легочной ткани, но с зарегистрированным
бактериовыделением методом микроскопии, то показатель процента подтверждения
диагноза туберкулеза, по данным микроскопии мокроты, составил бы по 2008 году
43,4%, что соответствует и несколько выше требуемого ВОЗ значения данного
показателя [101]. В целом только около 16% всех случаев туберкулеза с
бактериовыделением, подтвержденным методом микроскопии, выявляется в общей
лечебной сети.
Затраченные усилия по ограничению распространения туберкулеза
позволили добиться снижения показателя распространенности туберкулеза среди
населения. На конец 2009 года на учете в противотуберкулезных учреждениях
состояло России 262 718 больных активными формами туберкулеза, что составило
185,1 случаев на 100 тыс. населения или на 2,9% меньше, чем в 2008 году – 190,5
случаев. В 2009 году снизились и значения показателя распространенности
деструктивными формами туберкулеза до 72,2 случаев на 100 тыс. населения (в 2008
году – 73,5) и туберкулеза с бактериовыделением – до 77,8 случаев на 100 тыс.
населения в 2009 году (в 2008 году – 80,2).
Основными задачами для сдерживания распространения туберкулезной
инфекции следует, по-прежнему, считать:
- оптимальное ресурсное обеспечение противотуберкулезных мероприятий, в т.ч.
своевременное обеспечение противотуберкулезными препаратами в необходимом
количестве и ассортименте;
- совершенствование системы централизованного надзора за
противотуберкулезными мероприятиями;
- совершенствование системы активного выявления больных туберкулезом в
учреждениях общей лечебной сети с концентрацией внимания на группах риска, в
том числе иммигрантов, иностранных граждан, социально-дезадаптированных лиц с
применением флюорографических, микробиологических методов исследования и
туберкулинодиагностики;
- повышение эффективности лечения больных туберкулезом на основе
стандартизованных схем контролируемого лечения;
- совершенствование совместной работы противотуберкулезных учреждений
системы Минздравсоцразвития РФ и других ведомств по регистрации и учету
впервые выявленных больных туберкулезом и пр.
По мнению В.И. Стародубова и соавт. (2009), в современных условиях
можно выделить следующие основные риски в борьбе против туберкулеза и оказании
противотуберкулезной помощи населению [101].
1. Причины, связанные с выявлением и регистрацией случаев
туберкулеза, включая МЛУ ТБ:
– недостаточное качество выявления больных туберкулезом, выявление
в запущенных случаях с деструкцией пораженного органа и массивным
бактериовыделением, включая несвоевременность обращения за медицинской помощью в
связи с отсутствием необходимых знаний, недоразвитие системы активного выявления
случаев туберкулеза среди уязвимых групп населения;
– недоучет случаев туберкулеза у пациентов, проходящих лечение в
частном секторе или у народных целителей;
– недостаточное оснащение лабораторий для проведения
экспресс-культуральных исследований на туберкулез (ПЦР, биочип-диагностика).
2. Причины, связанные с организацией и неадекватным лечением:
– недостаточное число врачей-фтизиатров, которые обеспечивали бы
надлежащее лечение и поддержку пациентов;
– недостаточная координация работы министерств и ведомств,
занимающихся вопросами оказания медицинской помощи; отсутствие эффективно
действующего механизма преемственности в оказании противотуберкулезной помощи
между системой здравоохранения и учреждениями ФСИН, миграционными службами,
службами занятости, социальными службами, а также при передаче пациентов с этапа
на этап;
– противотуберкулезные учреждения, которые не в полном объеме
соблюдают национальную политику и стандарты лечения, низкая оперативная
активность;
–– отсутствие системы мотивации среднего медицинского персонала
первичного звена здравоохранения, включая ФАПы по организации и проведению
контролируемого лечения больных туберкулезом в амбулаторных условиях;
– отсутствие системы регулирования производства, продажи и
использования противотуберкулезных лекарственных средств первого и второго ряда;
– недостаточный уровень производства и использования
комбинированных лекарственных препаратов в фиксированных дозах или
комбинированных препаратов в одной блистерной упаковке в разовых дозах под
непосредственным наблюдением;
– снижение возможностей научных исследований в области борьбы с
туберкулезом, включая профилактику формирования лекарственной устойчивости,
отработку новых схем и методик лечения больных;
– сокращение расходов субъектами Российской Федерации на
противотуберкулезные мероприятия, закупку противотуберкулезных препаратов и
оборудования;
– недостаточное внимание к вопросам информационно-пропагандистской
работы, коммуникации и социальной мобилизации по проблематике ТБ.
3. Причины, связанные с передачей инфекции:
– снижение качества эпидемиологической работы в очагах
туберкулезной инфекции, эпидемиологических расследований по выявлению контактов
и работы с ними;
– недостаточный инфекционный контроль в учреждениях здравоохранения
и других местах с высокой степенью риска инфицирования;
– плохие условия труда медицинских работников противотуберкулезных
учреждений.
4. Причины, связанные со снижением организационно-методической
работы:
– снижение качества организационно-методической работы как на
уровне субъектов Российской Федерации, так и на федеральном уровне;
– отсутствие современного информационного обеспечения
противотуберкулезных мероприятий: мониторинг за обеспеченностью лекарственными
препаратами, современных систем персонифицированного учета больных туберкулезом
и групп риска, эффективности выполнения противотуберкулезных мероприятий в
субъектах Российской Федерации и их финансового обеспечения.
5. Причины, обусловленные основными социальными детерминантами,
которые влияют на риск возникновения лекарственной устойчивости:
– плохие жилищные условия и социальная уязвимость подвергают людей
более высокому риску инфицирования, развития активной формы болезни, ухудшения
доступа к качественной медицинской помощи и возникновения трудностей в отношении
соблюдения режима лечения.
ВЫВОДЫ
- Туберкулез в Российской Федерации на рубеже XXI
века продолжает оставаться актуальной проблемой, несмотря на ежегодные темпы
снижения заболеваемости на 1% с 2000 года.
- В 2009 году наименьшая заболеваемость туберкулезом среди федеральных
округов РФ отмечалась в Центральном округе – 60,5 случаев на 100 тыс.
населения. В трех федеральных округах регистрировались показатели
заболеваемости туберкулезом населения, которые значительно превысили таковые
по РФ: Уральский ФО – 98,5, Сибирский ФО – 129,2 и Дальневосточный ФО – 148,1
случая на 100 тыс. населения.
- Туберкулёзом наиболее часто заболевают неработающие граждане
трудоспособного возраста, не состоящие на учёте в службах занятости, сельские
жители. Максимальный уровень показателя заболеваемости туберкулезом
регистрируется в возрастной группе 25-34 года, т. е. среди лиц молодого и
трудоспособного возраста Женщины болеют туберкулезом в 2,7 раза реже мужчин.
Однако среди молодых женщин отмечен существенный рост заболеваемости
туберкулёзом, которая с 2000 по 2008 гг. выросла на 35,2%.
- Сохраняется проблема заболеваемости туберкулезом из контакта. Общая
заболеваемость среди детей 0–17 лет, имеющих контакт с бактериовыделителями
(610,1 на 100 тыс. среднегодовой численности контактов, 2008 год), в 5,1 раза
выше, чем аналогичный показатель для контактов с пациентами, не выделяющими
микобактерии туберкулеза (120,5 на 100 тыс. среднегодовой численности
контактов, 2008 год).
- Показатель заболеваемости туберкулезом сотрудников противотуберкулезных
учреждений в 2008 году составил 292,1 случая на 100 тыс. сотрудников, что в
3,6 раза больше, чем показатель заболеваемости взрослых в среднем по
Российской Федерации.
- Основной формой туберкулеза остается туберкулез легких, который составляет
90,7% от всех впервые выявленных случаев туберкулеза.
- Смертности населения от туберкулеза в России снижается. В 2010 году по
сравнению с 2000 годом показатель смертности снизился на 24,9% и составил 15,4
случая на 100 тыс. населения, что может считаться
главным индикатором повышения эффективности противотуберкулезных мероприятий.
- Заболеваемость туберкулезом детей в России, начиная с 2000 года, снизилась
на 16,1% и составила в 2010 году 15,27 случая на 100 тыс. детского населения.
- Заболеваемость туберкулезом подростков в России имеет тенденцию к росту.
За период 2000-2009 гг. показатель заболеваемости вырос на 5,6% и составил в
2009 году 37,4 на 100 тыс. подросткового населения.
- Охват профилактическими осмотрами на туберкулез детей и подростков в
большинстве субъектов РФ высокий. Однако качество этих осмотров в ряде случаев
бывает недостаточным. По результатам контрольных мероприятий за организацией и
проведением в детских и подростковых учреждениях выявления инфицирования и
заболевания туберкулезом, проведенных управлениями Роспотребнадзора по
субъектам Российской Федерации в 2008 году, нарушения выявлены в 13%
дошкольных учреждениях от числа проверенных, в 11,9% школ и 17,2% средних
профессиональных учебных учреждениях, не дообследованы у фтизиатра от 10 до
33% подлежащих обследованию детей и подростков.
- В настоящее время эффективность лечения больных туберкулезом легких в
России остается неудовлетворительной. По результатам 2009 года среди больных
взятых на лечение в учреждениях подчиненности Минздравсоцразвития РФ
эффективный курс был констатирован у 57,6% впервые выявленных больных
туберкулезом легких, в учреждениях ФСИН данный показатель составил 53,4%. В
2008 году удалось преодолеть 70% барьер эффективности лечения больных
туберкулезом легких по результатам микроскопии мокроты к 5-му месяцу лечения
только 17 субъектам Российской Федерации.
- Основной причиной недостаточной эффективности лечения больных туберкулёзом
лёгких является низкая мотивация больных к лечению и как следствие этого –
высокая доля досрочного прекращения курса химиотерапии (по России – 7,8 %,
Хабаровский край – 27,2 %; когорта больных 2007 года). К методам подержания
качества терапии у больных туберкулезом можно отнести формирование у пациента
мотивации на лечение, поддержание системы контроля за приемом препаратов, а
также мера принудительного лечения.
- Одна из важнейших причин неблагоприятной эпидемической обстановки по
туберкулезу – множественная лекарственная устойчивость. Если в 2000 году МЛУ
туберкулез среди ранее леченных больных туберкулезом составлял 11,2 случая на
100 тыс. населения, то уже в 2009 году данный показатель вырос в 2,36 раза и
составил 26,5 случаев. МЛУ среди впервые выявленных больных туберкулезом в
2000 году составила 7,1 случая на 100 тыс. населения, к 2009 году данный
показатель увеличился в 1,83 раза и составил 13 случаев.
- Важной проблемой фтизиатрии в начале XXI
века стало сочетание туберкулеза с ВИЧ-инфекцией. За последние 10 лет число
новых случаев туберкулеза, сочетанного с ВИЧ-инфекцией, в Российской Федерации
увеличилось в 30 раз. В 2009 году в России распространенность
туберкулеза, сочетанного с ВИЧ-инфекцией, составила 14,6 случаев на 100 тыс.
населения, а новые случаи сочетанной инфекции составили 6,5 случаев.
- Охват населения профосмотрами на туберкулез остается на недостаточном
уровне. В 2009 году охват профосмотрами составил 62,5%. Доля больных
туберкулезом, выявленных при профилактических осмотрах, составила 61,5%. До
30% больных выявляются несвоевременно. В структуре впервые выявленных больных
доля лиц, не проходивших обследование на туберкулез 2 и более лет. составляет
около 35%. Сохраняется высокая доля больных туберкулезом, умерших в течение
одного года наблюдения в противотуберкулезной службе от числа умерших больных,
состоявших на учете – 20,8%.

