Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Роль негативных факторов антенатального и интранатального
периодов в формировании дезадаптации новорожденных из группы высокого риска
Т. С. Тумаева*, кандидат медицинских наук
Л. А. Балыкова**, доктор медицинских наук, профессор
О. А. Пиксайкина**
* ГБУЗ РМ МРКПЦ, Саранск
** ФГБОУ ВПО МГУ им. Н. П. Огарева, Саранск
На этапе внутриутробного развития происходит сложный процесс формирования
будущего ребенка, в связи с чем проблемы женского здоровья в различные сроки
гестации, а также состояние развивающегося плода и новорожденного занимают одно
из ведущих мест в современном здравоохранении [1, 2]. Наиболее частой причиной инвалидизации детского населения являются разнообразные поражения перинатального
периода [3–6]. При нарушении функционирования различных систем материнского
организма, ответственных за развитие адаптационных изменений в течение
беременности, многочисленные физиологические приспособительные процессы
становятся несовершенны [7, 8]. Это способствует формированию акушерской
патологии (невынашивание, гестозы, анемия и др.), обострению хронических и/или
манифестации латентных заболеваний (патология сердечно-сосудистой, мочевыводящей
систем, сахарный диабет, нарушение функции надпочечников, щитовидной железы и
др.). Риск перинатальной патологии возрастает при формировании осложнений
беременности и родов [9–11].
Преждевременные роды остаются одной из важнейших проблем акушерства и
неонатологии, так как недоношенные дети определяют уровень перинатальной
заболеваемости и смертности среди новорожденных [12, 13]. Современные
перинатальные технологии позволяют выхаживать недоношенных детей с очень низкой
и экстремально низкой массой тела при рождении, но недоношенность
рассматривается не только как маркер неблагополучного внутриутробного
созревания, но и последующего постнатального развития ребенка. Снижение
неонатальной смертности происходит также вследствие совершенствования акушерских
оперативных технологий. Расширение показаний к проведению операции кесарева
сечения (КС) позволило снизить летальность новорожденных от внутричерепной
родовой травмы, синдрома респираторных расстройств [14, 15]. Однако применяемые
современные методики не могут полностью нивелировать последствия воздействия
патологических факторов анте- и интранатального периодов на детей из группы
высокого риска (недоношенные; рожденные оперативным путем; дети, перенесшие
гипоксию-ишемию и т. д.) [16–18]. В связи с этим тенденции к детальному
обследованию беременных и выявлению факторов риска имеют важнейшее значение для
профилактики осложнений беременности, родов и перинатальной патологии. Целью
нашего исследования была оценка значимости факторов риска анте- и
интранатального периодов в развитии нарушений ранней адаптации у новорожденных
из группы высокого риска по развитию патологии перинатального периода.
Материалы и методы исследования
Проведено комплексное клинико-инструментальное исследование состояния
здоровья 690 новорожденных группы риска в периоде ранней адаптации,
распределенных в следующие группы. Основная группа: 290 детей, рожденных путем
КС и перенесших церебральную гипоксию-ишемию (ЦИ). Выделены две подгруппы:
первая — доношенные новорожденные со сроком гестации 38–41 неделя (39,3 ± 0,21)
и массой при рождении 2750–4550 г (3358,7 ± 41,75); вторая — недоношенные 30–37
недель (35,8 ± 0,41) и массой при рождении 860–3560 г (2169,1 ± 46,11). В группу
сравнения 1 включено 150 доношенных детей после КС без клинических признаков ЦИ
в периоде ранней адаптации, рожденных в сроке беременности 38–40 недель (39,1 ±
0,17), с массой при рождении 2388–4450 г (3398,6 ± 144,72). Группа сравнения 2:
250 новорожденных от естественных родов с перенесенной ЦИ и подразделением на
две подгруппы: первая — доношенные со сроком гестации 38–41 неделя (39,7 ± 0,23)
и массой при рождении 2330–4790 г (3371,6 ± 144,36); вторая — недоношенные,
рожденные в 30–37 недель (35,1 ± 0,33) с массой 700–3210 г (2136,7 ± 54,19).
Критерии исключения из исследования: дети с врожденными аномалиями развития,
инфекционными процессами, гемолитической и геморрагической болезнью,
синдромальной формой патологии. Контрольная группа — 57 новорожденных от
физиологичных беременности и родов при сроке 39–40 недель (39,5 ± 0,16), с
массой при рождении 3000–4110 г (3427,3 ± 160,52), оценкой по Апгар не менее 8/8
баллов. Для изучения зависимости нарушения процессов ранней адаптации
новорожденных группы повышенного риска от характера и сочетанного воздействия
патологических факторов анте- и интранатального периодов проводился анализ
стационарных карт матерей в исследуемых группах с оценкой
акушерско-гинекологического анамнеза, соматического статуса, изучался спектр
показаний к проведению родоразрешения путем КС.
Статистическая обработка полученных данных проводилась с помощью пакета
прикладных программ Statistica. Количественные показатели анализировались по
критерию Стьюдента с расчетом средней арифметической (М), стандартной ошибки
среднего (± m) и соответствующему уровню достоверности; для сравнения
качественных переменных использован критерий χ². Корреляционный анализ
проводился с использованием коэффициента ранговой корреляции Спирмена.
Результаты и обсуждение
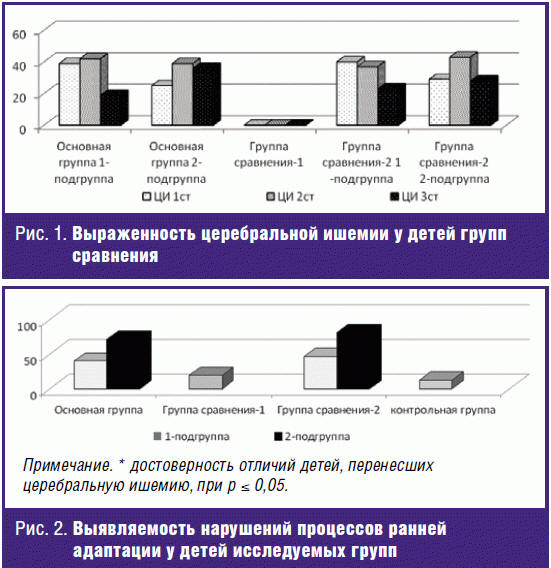
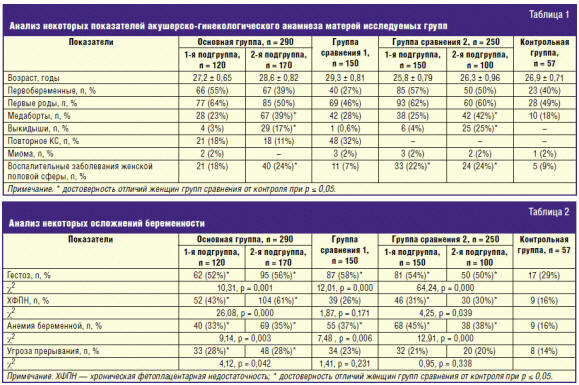
В ходе проведенного исследования состояния детей в основной группе и группе
сравнения 2 зарегистрированы клинические признаки церебральной ишемии различной
степени выраженности (рис. 1); у большинства формировалось нарушение процессов
ранней адаптации с значительным преобладанием у новорожденных, перенесших ЦИ (χ²
= 57,92, р = 0,000) (рис. 2). У всех матерей исследуемых групп был выявлен
отягощенный акушерско-гинекологический анамнез (ОАГА) (табл. 1). Женщин с первой
беременностью было меньше по сравнению с женщинами, имевшими первые роды (p >
0,05). При этом количество медабортов у матерей, чьи дети перенесли ЦИ (95
(33%) в основной группе, 80 (32%) в группе сравнения 2), значительно превышало
аналогичный показатель в контроле (10 (18%) (χ² = 4,53, р = 0,033 и χ² = 4,01, р
= 0,045)). Особенно часто самопроизвольные выкидыши, медаборты (χ² = 8,15, р =
0,004) регистрировались у женщин с преждевременными родами. По данным литературы
[6, 10, 19] изменения, связанные с искусственным прерыванием, особенно первой
беременности, являются наиболее частой причиной привычных выкидышей, осложнений
в родах и послеродовом периоде (возникновение аномалий родовой деятельности,
кровотечений, послеродовых заболеваний и др.). При искусственном аборте,
воспалительных процессах происходит резкое раздражение и/или повреждение нервных
окончаний, возникает патологическая импульсация в область солнечного сплетения и
вегетативных центров гипоталамуса, лимбическую систему и кору головного мозга.
На деятельность гипоталамо-гипофизарной системы влияет внезапное, насильственное
прекращение эндокринной функции желтого тела беременности и хориона. При
повторных абортах изменения в гипоталамо-гипофизарной системе могут приобрести
стабильный характер, что тормозит формирование механизмов адаптации при вновь
возникшей беременности, нарушается доминанта беременности. Эти условия
предрасполагают не только к выкидышу, но также к развитию токсикозов в первой и
второй половине беременности [20].
К факторам риска развития осложненной беременности относят воспалительные
заболевания внутренних половых органов, в том числе возникшие после родов и
абортов [10, 12, 19]. Следствием перенесенного воспалительного процесса могут
быть морфологические и функциональные изменения в маточных трубах, нарушающие
транспорт и имплантацию оплодотворенной яйцеклетки. Изменения в самом эндометрии
тормозят его трансформацию, необходимую для нормальной имплантации и
последующего развития зародыша, провоцируя риск выкидыша, неразвивающейся
беременности. Имплантация в нижнем отделе матки формирует угрозу предлежания
плаценты, преждевременной ее отслойки с высоким риском развития кровотечений и
вторичным нарушением гемодинамики в системе мать–плацента–плод, что, несомненно,
значительно ухудшает состояние плода и новорожденного [19, 20]. В нашем
исследовании у матерей, чьи дети перенесли ЦИ, значительно чаще выявлялись
хронические и/или острые воспалительные заболевания женской половой сферы (у 61
(21%) и 57 (23%) в основной группе и группе сравнения 2 по отношению к 5 (9%)
случаям в контроле, χ² = 3,89, р = 0,049 и χ² = 4,83, р = 0,02 соответственно).
Частота патологии, связанной с невынашиванием беременности (внематочная
беременность, неразвивающаяся беременность), в исследуемых группах была
сопоставимой (2–9%, p > 0,05). Обращала на себя внимание достаточно высокая
представленность повторных операций КС в соответствующих группах сравнения
(11–32%). Кесарево сечение, а также другие операции на матке предрасполагают к
формированию ее несостоятельности в дальнейшем (дистрофические процессы, фиброз,
угроза спонтанного разрыва не только в родах, но и во время беременности и др.)
[14, 19, 20]. Таким образом, женщин, перенесших оперативные вмешательства на
матке, можно отнести к высокой группе риска по развитию и повторяемости
акушерской патологии.
На формирование осложненного течения беременности, в частности развитие
гестозов, особенно второй ее половины, гипохромной анемии и других осложнений
оказывает выраженное влияние характер экстрагенитальной патологии.
Многочисленные научные исследования [6, 10, 12] указывают на отрицательное
влияние на плод и, как следствие, на новорожденного заболеваний
сердечно-сосудистой, эндокринной, выделительной (почки, мочевыводящие пути),
гепатобилиарной и других систем, возникающих до беременности и/или проявляющихся
в течение гестационного процесса. К числу основных повреждающих факторов,
определяющих возникновение патологии плода при заболеваниях беременной,
относится гипоксия, которая способствует ухудшению метаболических процессов и
выведению продуктов обмена плода, интоксикации и формированию других патогенных
влияний. В нашем исследовании выявляемость экстрагенитальной патологии у
беременных женщин составляла 56–78%, сочетанная патология зарегистрирована в
19–37% случаев (р > 0,05) с относительным преобладанием заболеваемости у женщин,
родоразрешенных оперативным путем. В структуре выявленной патологии, без
статистически значимых различий в группах, доминировала патология
мочевыделительной системы (в основной группе 28%, в группах сравнения по 22%),
достигая 32% у женщин с преждевременными родами; вегетососудистая дистония
(23–25%); заболевания сердечно-сосудистой системы с преобладанием артериальной
гипертензии (15% в основной группе, 9–11% в группах сравнения); заболевания
желудочно-кишечного тракта, чаще выявлялся гепатит (11% в основной группе, в
группах сравнения по 5%); ожирение, метаболический синдром (в основной группе
14%, в группах сравнения 6–8%); миопия высокой степени в 6–15% случаев. Острое
респираторное вирусное заболевание женщины исследуемых групп перенесли в 7–12%
случаев.
Отягощенный акушерско-гинекологический анамнез и соматическое
неблагополучие женщин способствовали развитию различных осложнений беременности,
особенно в основной группе, что имело в большинстве случаев значительные отличия
от женщин контрольной группы (табл. 2). Частота формирования гестоза (в 52–58%
случаях) и анемии (у 37–42% женщин) различной степени выраженности значительно
отличала женщин групп сравнения от контрольной группы (р ≤ 0,05). Угроза
прерывания беременности возникала у 28% женщин основной группы, а в группах
сравнения в 21–23% случаев, достигая уровня статистической значимости с
контролем только в основной группе. На фоне выявленных нарушений течения
беременности более половины (54%) женщин основной группы имели хроническую
маточно-плацентарную и плодово-плацентарную недостаточность, а в группах
сравнения данная патология формировалась у 26–30% беременных. Плацентарная
недостаточность, характеризующаяся нарушениями структуры и функций плаценты,
ухудшает условия питания, газообмена и выведения продуктов обмена веществ из
организма плода, в результате чего возникает гипоксия, задержка развития плода,
склонность к асфиксии при рождении, родовым травмам и заболеваниям в периоде
новорожденности [3, 6, 9, 15, 16].
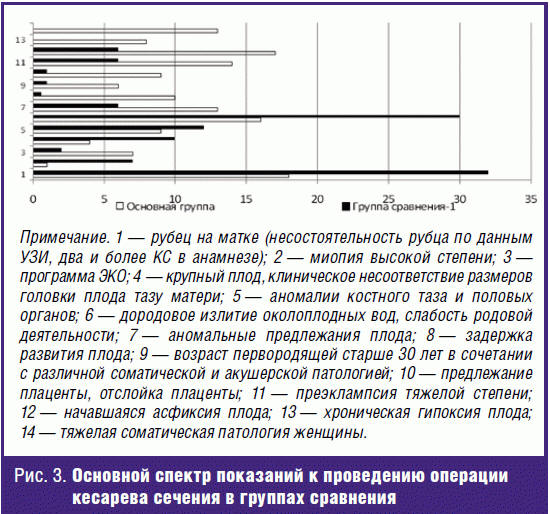
Совокупность патологических факторов (ОАГА, тяжесть экстрагенитальной
патологии и осложненное течение беременности) формировало у ряда беременных
показания к родоразрешению путем кесарева сечения (рис. 3). Наиболее часто
оперативные роды проводились при повторном КС (18–32%), дородовом излитии
околоплодных вод и развитии слабости родовой деятельности (9–12%), начавшейся
асфиксии плода (6–17%), преэклампсии тяжелой степени (6–14%), тяжелой
соматической патологии женщин (13%). При этом сочетанные показания преобладали у
женщин основной группы (у 119 (41%) против 49 (27%), χ² = 6,68, р = 0,010),
особенно при недоношенной беременности (у 94 (55%) женщин; χ² = 23,18, р =
0,000). Следует отметить, что в группах сравнения по ряду показаний к проведению
КС выявлены различия, не достигавшие статистического уровня значимости (рис. 3).
При оценке значимости выявленных факторов риска в формировании нарушений
постнатальной адаптации новорожденных, в том числе формировании церебральной
ишемии, была установлена корреляция с рядом факторов антенатального периода (медабортами
(r = 734, р = 0,000); воспалительными заболеваниями женской половой сферы (r =
855, р = 0,000); возрастом первородящей (rs = 0,674, р = 0,001); хронической
фетоплацентарной недостаточностью (ХФПН), особенно у детей, рожденных путем КС (rs
= 0,974, р = 0,000); угрозой прерывания беременности (rs = 0,812, р = 0,000) в
основной группе); в интранатальном периоде при родоразрешении путем КС с
ухудшением состояния женщин по экстрагенитальной патологии и преэклампсией
тяжелой степени (rs = 0,718 и rs = 0,762, р = 0,001), с хронической гипоксией
и/или острой асфиксией плода (rs = 0,823, р = 0,000), с начавшимся кровотечением
(rs = 0,689, р = 0,001), задержкой развития плода (rs = 0,636, р = 0,002). Таким
образом, при анализе анте- и интранатального периодов развития детей из группы
высокого риска выявлено патологическое влияние множественных материнских
факторов, в большинстве случаев сочетанных, которые играли важную роль в
формировании дезадаптации новорожденных.
Выводы
Нарушение ранней постнатальной адаптации новорожденных из группы высокого
риска связано с патологическим влиянием различных факторов анте- и
интранатального периодов развития плода. Наибольшую значимость приобретает
сочетанное влияние отягощенного акушерско-гинекологического анамнеза (медаборты,
невынашиваемость беременности, воспалительные заболевания женской половой сферы,
повторные операции кесарева сечения); осложненное течение беременности с
развитием гестозов, анемии, угрозы преждевременных родов, нарушением
маточно-плацентарного и плодово-плацентарного кровотока; соматические
заболевания матерей. Тяжесть состояния беременных женщин способствует, прежде
всего, нарушению родовой деятельности, возникновению угрожающих состояний плода
(острой гипоксии/асфиксии) и т. д., приводящих к невозможности родоразрешения
естественным путем, формированию показаний для проведения операции кесарева
сечения. Изучение причин и оценка значимости факторов риска в развитии
перинатальной патологии создает возможность своевременной коррекции материнских
факторов, организации эффективной медицинской помощи новорожденным высокого
риска, способствуя повышению качества жизни детей в последующие возрастные
периоды, что носит важный медико-социальный характер.
Литература
- Володин H. H. Перинатальная медицина: проблемы, пути и условия их
решения // Педиатрия. 2004. № 5. С. 18–23.
- Пономаренко И. И., Коновалова Т. М. Традиции и инновации в охране
здоровья детей // Здравоохранение Российской Федерации. 2013. № 5. С. 13–16.
- Медведев М. И., Дегтярева М. Г., Горбунов А. В. и др. Последствия
перинатальных гипоксически-ишемических поражений головного мозга у доношенных
новорожденных: диагностика и принципы восстановительного лечения // Педиатрия.
2011. Т. 90, № 1. С. 66–70.
- Тарасова А. А., Белова Ю. Н., Острейков И. Ф., Подкопаев В. Н.
Состояние сердца у новорожденных детей с постгипоксической ишемией миокарда на
фоне кардиотропной терапии // Российский вестник перинатологии и педиатрии.
2013. Т. 58, № 2. С. 24–29.
- Иванов Д. О., Шабалов Н. П., Петренко Ю. В. Гипогликемия
новорожденных // Акушерство и гинекология. 2014. № 5. С. 19–26.
- Kaijser M. Perinatal Risk Factors of Ishemic Disease:
Disentagling Roles Birth Weight and preterm Birth // Circulation. 2008. № 117.
P. 405–410.
- Гурьев Д. Л., Охапкин М. Б., Карпов Н. Ю., Блинов Д. В. Течение и
исходы беременности, осложненной преэклампсией, в зависимости от типа
центральной материнской гемодинамики // Акушерство и гинекология. 2011. № 7–2.
С. 14–19.
- Аржанова О. Н., Капустин Р. В., Комаров Е. К. и др.
Патогенетические механизмы развития акушерских осложнений при гестационном
сахарном диабете // Журнал акушерства и женских болезней. 2011. № 5. С. 3–10.
- Бушуева Э. В., Денисова Т. Г., Герасимова Л. И. и др. Факторы
риска рождения детей с задержкой внутриутробного развития // Саратовский
научно-медицинский журнал. 2010. Т. 6, № 3. С. 528–530.
- Сухорукова О. И. Профилактика преждевременных родов // Акушерство
и гинекология. 2012. № 7. С. 21–25.
- Краева О. А., Башмакова Н. В., Винокурова Е. А. Исходы
беременности у женщин с преодоленным невынашиванием // Российский вестник
перинатологии и педиатрии. 2013. Т. 58, № 1. С. 8–12.
- Лебедева О. В., Белопасов В. В. Факторы риска и особенности
развития перинатальных повреждений головного мозга у новорожденных с
экстремально низкой массой тела // Международный неврологический журнал. 2010.
Т. 7, № 37. С. 5–8.
- Виноградова И. В., Краснов М. В., Иванова Н. Н. Опыт ведения
глубоко недоношенных детей с персистирующим фетальным кровообращением //
Практическая медицина. 2011. Т. 54, № 6. С. 69–71.
- Краснопольский В. И., Логутова Л. С., Петрухин В. А. Место
абдоминального и влагалищного оперативного родоразрешения в современном
акушерстве. Реальность и перспективы // Акушерство и гинекология. 2012. № 1.
С. 4–8.
- Jain L., Dudell G. Respiratory transition in infants delivered by
cesarean section // Seminars in perinatology. 2006. Vol. 30, № 5. Р. 296–304.
- Кулаков В. И., Барашнев Ю. И. Новорожденные высокого риска М.:
ГЭОТАР-Медиа. 2006. 528 с.
- Szymankiewicz M., Matuszczak-Wleklak M., Vidyasagar D.
Retrospective diagnosis of hypoxic myocardial injury in premature newborns //
J. Perinat. Med. 2006. V. 34, № 3. Р. 220–225.
- Signore C., Klebanoff M. Neonatal morbidity and mortality after
elective cesarean delivery // Clin Perinatol. 2008. Vol. 35, № 2. Р. 361–371.
- Савельева Г. М., Шалина Р. И., Сичинава Л. Г. и др. Акушерство.
М.: ГЭОТАР-Медиа, 2010. 656 с.
- Шифман Е. М. Преэклампсия, эклампсия, HELLP-синдром.
Петрозаводск, 2002. С. 142–158.
Статья опубликована в журнале
Лечащий Врач

