
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Лечение хронического болевого синдрома в ревматологии
Н. В. Чичасова,
доктор медицинских наук, профессор
ММА им. И. М. Сеченова
Боль является наиболее распространенным симптомом, заставляющим пациента
обращаться к врачу. В различные периоды жизни боль, возникающая в связи с
поражением компонентов опорно-двигательного аппарата, встречается у 20–45%
населения земного шара, причем чаще у женщин и в старших возрастных группах
[1]. Хронический характер болевого синдрома большинства ревматических
заболеваний обусловлен развитием воспаления в синовиальной оболочке суставов
из-за гиперпродукции большого количества провоспалительных агентов, модуляцией
функции иммунокомпетентных клеток и их пролиферацией, деструктивным действием
протеаз [2]. Даже остеоартроз (ОА) - заболевание, которое принято относить к
дегенеративным поражениям суставов, также характеризуется развитием синовита и
является показанием для назначения препаратов, купирующих воспалительный
процесс. Болевой синдром неизбежно сопутствует воспалению в суставе, хотя его
интенсивность не всегда коррелирует с выраженностью воспаления.
Ревматологические заболевания опорно-двигательного аппарата можно разделить
на несколько групп (см. рис. 1, табл. 1, табл. 2). Наиболее сложными в плане
лечения являются хронические артриты, к которым относят ревматоидный артрит
(РА), анкилозирующий спондилоартрит, или болезнь Бехтерева (АС), и
псориатическую артропатию (ПсА). Эти заболевания характеризуются многолетним
персистированием активности воспаления, что приводит к развитию деструктивных
процессов в суставах и постепенной утрате функции опорно-двигательного
аппарата. Лечение хронических артритов требует комплексной
противовоспалительной терапии. Необходимо, во-первых, снизить интенсивность
боли в суставах и облегчить состояние больного и, во-вторых, замедлить
прогрессирование необратимых анатомических изменений в суставах.

Рисунок 1. Дифференциальный диагноз болевого синдрома в
ревматологии
Таблица 1. Классификация артропатий (2)

Таблица 2. Классификация артропатий (2)
Все противовоспалительные средства делятся на две большие группы:
- симптоматические препараты быстрого действия - нестероидные и стероидные
противовоспалительные препараты;
- медленно действующие (или базисные) средства.
Успех противовоспалительной терапии зависит от того, насколько быстро после
дебюта заболевания ставится правильный диагноз и назначается адекватная
антиревматическая терапия. При появлении первых признаков суставного
воспаления: боль при движении и в покое, утренняя скованность, изменение
конфигурации сустава за счет припухлости, уменьшение подвижности суставов -
немедленно следует начинать противовоспалительную терапию нестероидными
противовоспалительными препаратами (НПВП). Глюкокортикостероиды (ГКС) до
установления нозологического диагноза не применяются. Как видно из таблицы 1,
существует большая группа артропатий, связанных с инфекцией, когда применение
ГКС может усугубить течение инфекционного заболевания, а в случае
бактериальной инфекции привести к генерализации инфекционного процесса.
Откладывать же противовоспалительную терапию нестероидными средствами не
следует. Известно, что эффективность такой терапии выше, если лечение начато в
первые дни и недели от момента развития артрита. К сожалению, врачи нередко
назначают противовоспалительные средства уже после окончания обследования,
которое может затянуться на недели и месяцы. Согласно недавно опубликованным
результатам когортовых исследований, с момента заболевания и до установления
диагноза терапевтом проходит в среднем 18 недель [3]; при своевременном
направлении больного к специалисту-ревматологу этот срок сокращается до двух
недель [2]. На рисунке 2 представлены показания, требующие немедленной
консультации у ревматолога [4]. Задержка с установлением диагноза и,
соответственно, с началом лечения воспалительного процесса приводит к
хронизации последнего, а также способствует развитию тревоги и депрессии.
Известно, что тревожно-депрессивные состояния вызывают снижение болевых
порогов (изменение восприятия боли), связанное с гиперэкспрессией субстанции Р,
изменение обмена серотонина и т. п.
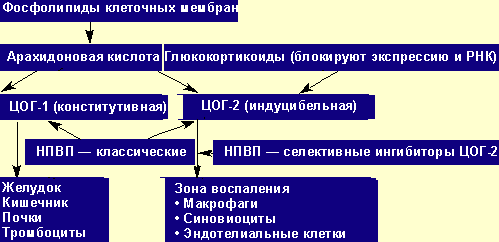
Рисунок 2. Механизм действия НПВП
НПВП - препараты, чрезвычайно широко применяемые в медицине. По механизму
действия они разделяются на две большие группы. «Классические» НПВП
(ибупрофен, диклофенак, пироксикам, индометацин и т. д.) приводят к уменьшению
продукции простагландинов (ПГ), отвечающих как за физиологически значимые
функции - ЦОГ-1 зависимый эффект, так и участвующих в формировании воспаления
- ЦОГ-2 зависимый эффект (см. рис. 3). Известно, что длительный прием
препаратов этой группы ассоциируется с развитием побочных реакций со стороны
желудочно-кишечного тракта (ЖКТ) (язвенно-эрозивный процесс), почек
(уменьшение экскреции натрия, отрицательное воздействие при длительном
применении на интерстиций почек), бронхов (бронхоспазм), ухудшает
микроциркуляцию и снижает агрегацию тромбоцитов. Кроме того, имеются сведения,
что частота побочных реакций со стороны желудочно-кишечного тракта (язв
слизистой желудка и 12-перстной кишки, кровотечений) на фоне приема НПВП выше
у больных с поражением опорно-двигательного аппарата, чем у страдающих иными
видами хронической боли [5].
Рисунок 3. Риск осложнений со стороны верхних отделов ЖКТ
при использовании противовоспалительных средств
Выбор НПВП зависит от риска развития осложнений, возраста пациента и
нозологической формы. Так, при ОА, то есть у лиц преимущественно пожилого
возраста, нежелательно применение классических НПВП, особенно с большим
периодом полураспада, в первую очередь пироксикама, а также производных индол/инденуксусной
кислоты (индометацина, метиндола) в связи с доказанным отрицательным влиянием
их на состояние хряща. Применение НПВП при ОА оправдано только при наличии
синовита (то есть при воспалительном типе боли) и в невысоких дозах у
пациентов, не имеющих факторов риска желудочно-кишечных осложнений.
Предпочтительнее у этой группы больных использовать селективные ингибиторы
ЦОГ-2 (например, Целебрекс).
У больных РА при выраженной активности заболевания используются оптимальные
терапевтические дозы НПВП - 400–600 мг/сутки целекоксиба, 150–200 мг/сутки
диклофенака, 1200–3200 мг/сутки ибупрофена, 200 - 300 мг/сутки кетонала и т.
д. Изменить течение РА эти препараты не способны, поэтому их практически
всегда применяют в сочетании с препаратами базисного воздействия -
метотрексатом, азатиоприном, тауредоном, циклофосфаном и т. д., хотя это может
увеличивать риск развития побочных реакций.
Факторами риска развития побочных эффектов НПВП являются:
- патология ЖКТ в анамнезе (связанная и не связанная с приемом НПВП);
- пожилой возраст;
- сопутствующие заболевания - артериальная гипертензия, сердечная
недостаточность, почечная и печеночная недостаточность;
- прием высоких доз НПВП;
- прием нескольких НПВП;
- сочетанный прием НПВП и кортикостероидов, непрямых антикоагулянтов,
аспирина, метотрексата, циклоспорина А, парацетамола.
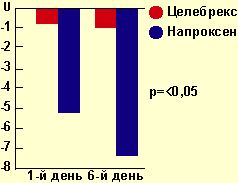
Рисунок 4. Влияние на почки у пациентов пожилого
возраста СКФ: средние изменения по сравнению с исходным уровнем
Важно отметить, что риск развития осложнений ЖКТ нарастает при сочетанном
применении НПВП и аспирина в 8,2 раза, НПВП и ГКС в 8,5 раз, высоких доз НПВП
и аспирина в 13,3 раза, НПВП и парацетамола в 16,6 раза, при сочетании разных
НПВП риск желудочно-кишечных осложнений возрастает в 18 раз [см. рис. 4].
Препараты с преимущественным подавлением ЦОГ-2 (мовалис, Нимесулид) прочно
вошли в практику клиницистов, поскольку позволяют уменьшить частоту поражения
слизистой ЖКТ и лечить больных с неблагоприятным язвенным анамнезом, с
начальной и даже умеренной стадией почечной недостаточности без уменьшения
суточной дозы.
Препаратами нового поколения являются специфические ингибиторы ЦОГ-2 (коксибы),
позволяющие проводить адекватную терапию у больных с факторами риска развития
побочных эффектов.
Многочисленные контролируемые клинические испытания показали
эффективность целекоксиба (целебрекса) в лечении основных заболеваний суставов
- ОА и РА. Анальгетический и противовоспалительный эффект целебрекса в дозах
100–400 мг в сутки оказался таким же, как при использовании 1000 мг/с
напроксена или 150 мг/с диклофенака. При этом частота поражения слизистой
желудочно-кишечного тракта, по данным ЭГДС, была сопоставимой с плацебо,
независимо от суточной дозы целебрекса (около 4%), и достоверно (p<0,001)
ниже, чем при применении неселективных НПВП (около 25% при приеме напроксена и
около 15% - диклофенака). Если же сравнить частоту язвообразования при приеме
целебрекса и неселективных НПВП у больных негативных по Helicobacter pylori,
то она составляет соответственно 1 и 10%.
Все неселективные НПВП оказывают негативное влияние на почки: поражение
интерстиция, уменьшение скорости клубочковой фильтрации (СКФ), иногда развитие
папиллярного некроза. Иммуногистохимические исследования показали, что ЦОГ-2
отсутствует в macula densa. Возможность влияния целебрекса на фильтрационную
функцию почек была исследована у здоровых добровольцев в возрасте старше 65
лет. Одна группа получала 400 или 800 мг/с целебрекса в течение шести дней,
затем в течение такого же времени 1000 мг/с напроксена. Вторая группа
испытуемых первые шесть дней получала 1000 мг/с напроксена, а затем -
целебрекс 400 или 800 мг/с. Как видно из рисунка 3, прием целебрекса не влиял
на скорость клубочковой фильтрации (СКФ), в отличие от приема неселективного
препарата - напроксена. Хорошая переносимость была показана для целебрекса и в
отношении печени, системы дыхания (см. табл. 3).
Однако отсутствие у ЦОГ-2 селективных препаратов влияния на агрегацию
тромбоцитов вызвало целый ряд вопросов, а именно:
- возрастает ли при применении ЦОГ-2 ингибиторов частота развития
тромбозов?
- увеличивается ли на фоне применения ЦОГ-2 ингибиторов риск развития
инфарктов миокарда и инсультов?
- возрастает ли частота развития и обостряется ли течение артериальной
гипертензии (АГ) при использовании ЦОГ-2 селективных препаратов?
- способно ли сочетанное использование ЦОГ-2 ингибиторов с низкими дозами
аспирина нивелировать их желудочно-кишечную безопасность?

Таблица 4. Ассоциация инфаркта миокарда с приемом
НПВП.
Теоретически нарастание тромбогенного риска коксибов может быть обусловлено
их ингибицией ПГI2 («антитромбогенный» простагландин), относительным
увеличением синтеза тромбоксана А2 («тромбогенный» простагландин) при
применении у больных с ревматоидным артритом или системной красной волчанкой,
то есть при наличии заболеваний, связанных с повышенным риском развития
тромбозов. После того как были получены данные о том, что на фоне применения
рофекоксиба риск сердечно-сосудистых заболеваний несколько возрастает [7],
были проведены ряд дополнительных исследований, посвященных влиянию коксибов
на функцию сердечно-сосудистой системы. Двойное слепое исследование с
использованием целекоксиба (400 мг/сутки), или плацебо, показало, что у
больных с ОА (средний возраст 53 года) и артериальной гипертензией (АГ) не
было отмечено влияния целебрекса на уровень АГ, отличающегося от плацебо [8].
В таблице 4 представлен сравнительный риск развития инфаркта миокарда при
применении противовоспалительных средств, из чего видно, что применение
целекоксиба не повышает риск развития этого заболевания. Было проведено также
сравнительное исследование кардиоренальной безопасности целекоксиба и
рофекоксиба, которое продемонстрировало достоверно меньшую частоту
периферических отеков, повышения систолического и диастолического АД при
назначении 200 мг/сутки целекоксиба по сравнению с приемом 25 мг/сутки
рофекоксиба [9]. Тем не менее для профилактики тромботических осложнений у
больных с артритами и сопутствующими заболеваниями сердечно-сосудистой системы
селективные ингибиторы ЦОГ-2, в отличие от неселективных (напроксена,
ибупрофена), требуют назначения кардиоаспирина (аспирин в дозе < 325 мг/сутки
в специальной кишечнорастворимой оболочке для длительного приема). Сочетанное
применение целекоксиба с низкими дозами аспирина у пациентов с сопутствующими
кардиоваскулярными заболеваниями приводит к некоторому увеличению частоты
язвообразования, хотя этот показатель все же оказывается достоверно более
низким, чем при применении неселективных НПВП.
Таким образом, новый класс противовоспалительных препаратов
продемонстрировал высокую эффективность в лечении воспалительных заболеваний
суставов в сочетании с хорошей переносимостью у пациентов с различными
сопутствующими заболеваниями желудочно-кишечного тракта, почек и
кардиоваскулярной системы.
Литература:
- Насонов Е. Л. Болевой синдром при патологии опорно-двигательного
аппарата // Врач, № 4, 2002, стр. 15-19.
-
Scott D. "Text book of rheumatology" 1999.
-
Scott D. L. The diagnosis and prognosis of early arthritis:
rationale for new prognostic criteria // Arthr. Rheum. Vol.46, № 2. 2002.
286-290.
- Emery P., Breedveld F., Dougados M. et.al. Early referral recommendation
for newly diagnosed rheumatoid arthritis: evidence based development of a
clinical guide // Ann. Rheum. Dis. 61, 290-297.
- Janssen M., Dijkmans B., van der Sluijs F.A. "Upper gastrointestinal
complaints and complication in chronic rheumatic patients in comparison with
other chronic diseases" Br.J.Rheum., 1992., Vol.31: 747-752.
- D. Solomon, R. Glynn, R. Levin, J. Avorn "Nonsteroidal anti-inflammatory
drug use and acute myocardial infarction", Arch.Int.Med., 27, 2002,
1099-1103.
-
Bombardier C., Laine L., Reicin A. et.al. "Comparison of upper
gastrointestinal toxicity of rofecoxib and naproxen in patients with
rheumatoid arthritis." N.Engl.J.Med., 2000, 343: 1520-1528.
- White W.B., Kent J., Taylor A. et.al. "Effects of celecoxib on
ambulatory blood pressure in hypertensive patients on ACE inhibitors"
Hypertension, 2002, 39: 929-934.
-
Whelton A., Fort J. G., Puma J. A. et.al.
"Cyclooxygenase-2-specific inhibitors and cardiorenal function: a randomised
controlled trial of celecoxib and rofecoxib in older hypertensive
osteoarthritis patients." Am. J. Ther., 2001, 8: 85-95.
Статья опубликована в журнале
Лечащий Врач
Если вы заметили орфографическую, стилистическую или другую ошибку на этой странице, просто выделите ошибку мышью и нажмите Ctrl+Enter. Выделенный текст будет немедленно отослан редактору
|
|
|

