Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Панкреатит: основные принципы диагностики и лечения
Профессор М.В. Данилов
ММА имени И.М. Сеченова

Большинство неопухолевых поражений поджелудочной железы (ПЖ) могут быть отнесены
к одной из форм панкреатита. Итогом развития всех форм заболевания являются в
разной степени выраженная прогрессирующая атрофия железистой ткани, фиброз и
замещение соединительной тканью клеточных элементов паренхимы ПЖ.
Острый и хронический панкреатит (ОП и ХП) нередко рассматривают, как два
отдельных заболевания. В большинстве случаев, однако, правильнее говорить о
едином фазовом воспалительно-дегенеративном процессе в ПЖ, когда обострения с
деструкцией ткани железы чередуются с периодами относительного благополучия.
Таким образом, ХП можно рассматривать, как продолжение и исход ОП, а его острые
приступы - как эпизоды хронического поражения ПЖ.
ХП без болевых приступов, но с выраженной внешне- и внутрисекреторной
недостаточностью ПЖ имеет в основе нарастающий склероз ее ткани, обусловленный
первично-метаболическими нарушениями. При ряде заболеваний и синдромов (вирусный
гепатит, язвенный колит, гемохроматоз, инфекционный мононуклеоз и др.) могут
возникать склеротические изменения ткани ПЖ без клинических проявлений
панкреатита. Таким образом, рецидивирующий панкреатит - важная, но не
единственная форма течения заболевания.
Большинство этиологических факторов ОП и ХП оказываются общими или сходными.
Этиологическими факторами острого панкреатита являются:
• механическая блокада ампулы Фатера
(желчные камни, папиллостеноз, pancreas divisum, дуоденальные дивертикулы);
• токсические и метаболические факторы (алкоголь,
гипертриглицеридемия (эндо- и экзогенная), гиперкальциемия (на почве
гиперпаратиреоидизма или экзогенная), лекарственные препараты);
• инфекция (вирусы - эпидемического
паротита, аденовирус, коксаки, микоплазмоз, глистная инвазия (аскаридоз);
• ишемия (циркуляторный шок (например, при
операциях на сердце), васкулит, эмболия, гипопротеинемия, злокачественная
артериальная гипертония);
• опухоли (первичные и метастатические
опухоли ПЖ);
• беременность;
• другие заболевания (болезнь Крона с
локализацией в двенадцатиперстной кишке (ДК), желудочные пенетрирующие язвы,
кистозный фиброз ПЖ, интермиттирующая порфирия, тромбоцитопеническая пурпура).
Этиологические факторы хронического панкреатита: алкоголь,
гиперглицеридемия, гиперкальциемия, врожденный панкреатит, гемохроматоз,
кольцевидная поджелудочная железа, билиарный цирроз печени, склерозирующий
холангит.
Холе- и холедохолитиаз примерно у половины больных является причиной развития
ОП и ХП вследствие рефлюкса желчи в протоки ПЖ при обтурации ампулы Фатера.
Согласно теории двухфазного “персистирующего
холедохолитиаза” [1] в первой фазе более мелкие камни
вызывают спазм сфинктера Одди и рефлюкс желчи в протоки ПЖ, приводя к отеку
последней; во вторую фазу более крупные камни блокируют отток активированного
панкреатического секрета, что может вызывать развитие панкреонекроза.
Вторичный холангиогенный панкреатит носит рецидивирующий характер с
развитием эпизодов ОП; в хронической стадии грубые анатомические изменения ПЖ и
ее функциональные расстройства наблюдаются реже.
Острый панкреатит
А.Н. Бакулев и В.В. Виноградов (1951) выделяют отечный панкреатит,
панкреонекроз и гнойный панкреатит, которые могут переходить один в другой,
представляя в тяжелых случаях стадии единого патологического процесса. H. Beger
[2] вносит в классификацию, помимо интерстициально-отечного и некротического
панкреатита (стерильного и инфицированного), его важнейшие осложнения:
панкреатические абсцессы и псевдокисты.
Клиническая картина
Клиническое течение ОП определяется тяжестью патологического процесса. При
интерстициальном ОП отсутствуют желтуха и существенные изменения уровня глюкозы
и кальция в крови, креатинина, гематокрита; при ограниченном панкреонекрозе
отмечаются субиктеричность кожи, выраженные изменения перечисленных показателей,
ухудшение состояния больного, несмотря на интенсивную терапию; при диффузном
панкреонекрозе присоединяются дыхательная недостаточность и энцефалопатия [3].
Тяжесть состояния больных и прогноз лечения ОП зависят от глубины поражения
ПЖ, окружающих тканей и органов. J. Ranson [4] разработал перечень
прогностических критериев, фиксируемых при поступлении больного в стационар и
спустя 48 ч (см. таблицу).
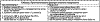
При выявлении не более двух прогностических признаков вероятность летального
исхода не превышает 1-2%, при наличии 5-6 признаков достигает 40%, а у больных,
имеющих 7-8 признаков и более, приближается к 100%.
Лечение
Консервативное лечение обычно позволяет купировать атаку отечного (интерстициального)
ОП и предотвратить развитие
“
хирургических”
осложнений при ограниченном неинфицированном панкреонекрозе.
Цели консервативной терапии ОП и средства их решения могут быть
сформулированы следующим образом:
• снижение тяжести воспаления ПЖ:
ингибирование панкреатической секреции (назогастральный зонд,
антихолинергические препараты, соматостатин); ингибирование панкреатических
ферментов (антипротеазы, свежезамороженная плазма);
• воздействие на патогенетические механизмы осложнений
(антибиотики, антациды, циметидин);
• поддерживающая терапия и лечение осложнений
(возмещение и поддержание объема циркулирующей крови (ОЦК);
возмещение электролитного баланса; поддержка функции дыхания; обеспечение
питания; анальгезия; гепаринотерапия).
Возможности консервативного лечения в “создании покоя
ПЖ”, ингибировании ее секреции, дезактивировании
ферментов с помощью холангиолитиков, ингибиторов протеаз, цитостатиков,
препаратов соматостатина, глюкагона, Н2-блокаторов ограничены [5], им отводится
роль поддерживающей терапии и профилактики осложнений ОП. Следует различать
стандартную базовую терапию при сравнительно мягком течении ОП и интенсивную
терапию при панкреатогенном шоке, полиорганной недостаточности и гнойных
осложнениях.
Базовая терапия предусматривает прекращение приема пищи и жидкости
через рот, декомпрессию желудка; местное применение холода; инфузию солевых
растворов и 5% глюкозы; назначение антибиотиков и анальгетиков. Наиболее
эффективно купировать болевой синдром и парез кишечника при ОП удается с помощью
эпидуральной анестезии.
Комплекс интенсивной терапии при панкреонекрозе с органной
недостаточностью включает современные методы детоксикации, продленной
искусственной вентиляции легких, возмещение дефицита жидкости, электролитов,
белкового состава крови, устранение анемии, парентеральное и энтеральное
зондовое питание, инсулинотерапию. Для профилактики осложнений панкреонекроза
назначают антибиотики широкого спектра действия, циметидина для предупреждения
изъязвлений желудка и гастродуоденальных кровотечений.
| Показаниями к операции при остром панкреатите являются: _
клиническая картина "острого живота" при невозможности исключить другое
острое хирургическое заболевание; _ деструктивный холецистит, обтурационная
желтуха, холангит; _ прогрессирование полиорганной недостаточности, несмотря
на интенсивную терапию; _ инфицирование некротизированных участков ПЖ и
парапанкреатической клетчатки; _ осложнения панкреонекроза: кровотечения,
желудочные и кишечные свищи, перитонит, кишечная непроходимость, псевдокисты.
|
Задачи хирургического лечения ОП и пути их решения могут быть
суммированы следующим образом: снижение тяжести панкреатита (лапаротомные и
эндоскопические вмешательства на желчных путях); воздействие на патогенез
осложнений (дренирование зоны ПЖ; резекции ПЖ, некрэктомия; перитонеальный лаваж);
лечение осложнений (еюностомия; некрэктомия, дренирование гнойных очагов и
псевдокист).
Разрешения отечного ОП обычно удается добиться с помощью неоперативных
мероприятий; при его сочетании с деструктивным холециститом, холедохолитиазом с
обтурационной желтухой и холангитом выполнение экстренной или срочной операции
на желчных путях оказывается жизненно необходимым. Чаще к хирургическому лечению
приходится прибегать при панкреонекрозе и его осложнениях.
При симптомокомплексе
“острого живота”
у больных с предполагаемым ОП рекомендуется экстренная лапароскопия, позволяющая
исключить перитонит иной этиологии, при выявлении признаков панкреонекроза
дренировать брюшную полость, эвакуировать до 2 л/сут экссудата и более,
купировав явления панкреатогенного перитонита.
При сопутствующем деструктивном холецистите целесообразна
лапароскопическая либо лапаротомная холецистэктомия или холецистостомия, при
необходимости с дренированием общего желчного протока (ОЖП) и экстракцией из
него конкрементов; при благоприятном течении заболевания операцию целесообразно
выполнять в отсроченном периоде. При ОП, обусловленном холедохолитиазом,
особенно при ущемлении конкремента, эндоскопическая папиллосфинктеротомия (ЭПСТ),
выполняемая в максимально ранние сроки, позволяет добиться декомпрессии ОЖП и
стихания патологического процесса в железе [1]. Выполнение ЭПСТ на высоте
сформировавшегося панкреонекроза таит в себе опасность его углубления, развития
таких осложнений, как холангит, ретродуоденальная перфорация. ЭПСТ при ОП
алкогольной этиологии патогенетически не обоснована и может привести к
прогрессированию панкреонекроза. Абсолютным показанием к операции являются
гнойно-септические осложнения ОП: нагноившиеся псевдокисты ПЖ; панкреатические и
парапанкреатические абсцессы; не имеющие четких границ скопления гноя и
некротических масс в толще железы и/или клетчатке.
При сохранении у пациентов лихорадки и/или лейкоцитоза на протяжении 21 дня
несмотря на лечение, как правило, имеет место инфицирование панкреонекроза [4].
Подтвердить наличие панкреатических абсцессов или флегмоны, определить их
локализацию и распространенность процесса, показания к операции и ее конкретный
способ позволяют ультразвуковое исследование и компьютерная томография, а также
тонкоигольная чрескожная пункция с бактериологическим исследованием пунктата
[2].
При панкреонекрозе используются: резекции ПЖ; перитонеальный диализ;
дренирование зоны железы множественными трубками; некрэктомия и секвестрэктомия
с активным дренажем ПЖ или с лаважем сальниковой сумки;
“
открытый
живот”
(лапаростомия); “
неоперативное”
(чрескожное) дренирование гнойников [2].
Резекции ПЖ при ОП технически сложны, из-за трудности определения глубины
поражения железы могут быть ошибочно удалены участки ее жизнеспособной ткани
либо оставлена неудаленной некротизированная клетчатка. Не улучшают исходы
лечения ОП применение перитонеального диализа [6], дренирование сальниковой
сумки даже несколькими дренажными трубками. Без удаления некротизированных
инфицированных тканей у 40% оперированных развивается абсцедирование в зоне
панкреонекроза [7].
При панкреонекрозе и парапанкреатите удаление некротизированных тканей ПЖ и
клетчатки может выполняться в виде секвестрэктомии, что не сопровождается
выраженной кровоточивостью, в то время как некрэктомия при отсутствии четкой
границы между жизнеспособной и некротизированной тканью затруднительна и
сопровождается кровотечением. Не менее 40-50% больных панкреонекрозом приходится
оперировать повторно с целью удаления некротических тканей, гноя и дренирования
[6]. В таких случаях обоснованы программированные повторные вмешательства -
релапаротомия либо лапаростомия (метод
“
открытого живота”
).
Малоинвазивные методы хирургического лечения панкреонекроза и его осложнений
- пункции и катетеризация гнойников под контролем ультразвукого исследования и
компьютерной томографии позволяют в ряде случаев ликвидировать ограниченные
парапанкреатические гнойники, не прибегая к лапаротомии. Примерно у половины
больных гнойным панкреатитом пункционно-катетеризационные вмешательства
оказываются неэффективными и требуют перехода к
“
открытым”
вмешательствам [2]. Полное удаление некротизированных и сохранение
жизнеспособных тканей не могут быть заменены чрескожным дренированием;
показанием к подобным ограниченным вмешательствам могут являться инфицированные
псевдокисты и абсцессы [6], при инфицированном панкреонекрозе, протекающем по
типу “
флегмоны”
, лишь в отдельных
случаях удается добиться успеха, используя повторные многократные пункции,
дренажные трубки большого диаметра, а также применяя эндоскопическую технику с
кавитацией гнойных полостей.
Хронический панкреатит
Клиническая картина
Для алкогольного панкреатита характерны тяжелые морфологические
изменения паренхимы и протоков ПЖ, включая камни в протоках ПЖ и обызвествленные
участки в ее паренхиме. Промежуток времени между началом регулярного
употребления алкоголя и появлением симптомов ХП составляет для мужчин от 6 до 17
лет, а для женщин от 3 до 13 лет [8]. Однократный прием алкоголя и жирной пищи,
особенно после голодания, может стать важнейшим фактором развития ХП.
Алкогольный ХП возникает на фоне избыточного употребления богатой белками и
жирами пищи вместе с алкоголем, что способствует развитию интрапанкреатической
гипертензии, или на фоне диеты, бедной жирами и протеином, что вызывает
элиминацию белка из ацинарных клеток железы, приводя к атрофии ее паренхимы и
нарушению синтеза ингибиторов протеаз [8]. При этом повышается концентрация
белков и ферментов в секрете ПЖ, снижается концентрация бикарбонатов и
выделяемых ингибиторов протеаз, изменяется рН, увеличивается содержание
лактоферрина в ацинарных клетках, что вызывает нарушение функциональной
проходимости протоков железы, стимулирует процессы ее кальцификации.
Характер течения алкогольного ХП непостоянен, в первые годы часто отмечается
его рецидивирующее течение, а по мере прогрессирования панкреатита, гибели
паренхимы ПЖ заболевание приобретает безрецидивное течение с постоянными болями
и функциональными расстройствами.
Нарушения оттока панкреатического секрета и развитие вторичного ХП могут быть
обусловлены интрапапиллярными полипами с гиперплазией папиллярных желез так
называемой раздвоенной ПЖ, которая характеризуется неполным слиянием протоковых
систем вентрального и дорзального зачатков железы, часто в сочетании со стенозом
малого сосочка ДК.
Хронический панкреатит клинически проявляется рядом патологических состояний:
болевым синдромом; внешнесекреторной панкреатической недостаточностью; скрытым
или явным сахарным диабетом, реже - гипогликемическим синдромом; симптомами
холестаза; нарушениями дуоденальной проходимости; сегментарной портальной
гипертензией; воспалительными и гнойными осложнениями.
Лечение
Возможности консервативного лечения в хронической фазе панкреатита ограничены;
медикаментозные препараты, специфически влияющие на патогенез ХП, практически
отсутствуют. Поэтому основные усилия должны быть направлены на смягчение болей,
рациональную диетотерапию, коррекцию внешне- и внутрисекреторной недостаточности
ПЖ, а также на устранение этиологических факторов панкреатита путем купирования
воспалительного процесса в желчных путях, борьбы с алкогольной зависимостью
пациента.
Необходимость диетотерапии обусловлена снижением у больных ХП
массы тела, наличием авитаминоза; она является также важным средством
профилактики обострений панкреатита.
| K. Morgenroth и соавт. [3] рекомендуют следующую схему
диетотерапии при ХП: _ частый прием пищи при общей энергетической ценности
2500-3000 ккал на фоне адекватной ферментной терапии; _ снижение количества
жира до 60 г в день (540 ккал); _ количество углеводов - 300-400 г/день
(1200-1600 ккал) при необходимости с введением адекватной дозы инсулина; _
количество протеина - 60-120 г/день (320-480 ккал). |
Наличие признаков внешнесекреторной недостаточности ПЖ (похудание, стеаторея,
повышенное газообразование) требует проведения заместительной терапии.
Помимо традиционно используемого панкреатина применяются современные препараты с
повышенным содержанием липазы, облегчающие коррекцию стеатореи и нарушенного
всасывания жирорастворимых витаминов. Использование микрогранулированных
препаратов в капсулах, защищенных специальным покрытием, предупреждает
дезактивацию липазы в кислой среде желудка.
Прием ферментных препаратов, повышая содержание протеаз в просвете начального
отдела кишечника, позволяет снизить секрецию кишечной стенкой гастроеюнальных
гормонов, уменьшить давление в протоковой системе и тканях ПЖ и купировать
болевой синдром [9].
В зависимости от выраженности болевого синдрома при ХП можно выделить четыре
уровня возможных анальгетических воздействий [3]: воздержание от алкоголя;
максимальное ограничение животных жиров в пище; прием ферментных препаратов;
прием спазмолитиков (папаверин) и салицилатов (парацетамол); применение
нейролептиков и аналептиков; назначение аналогов опиатов (пентазоцин).
Неэффективность подобных мероприятий служит показанием к хирургическому
лечению больных с ХП.
Задачами хирургического лечения ХП являются: устранение
этиологических факторов вторичного, в частности, холангиогенного панкреатита;
смягчение болей; ликвидация осложнений (псевдокисты, свищи ПЖ, стеноз ОЖП,
“
панкреатический асцит и плеврит”
,
гнойные осложнения); сохранение функции ПЖ, особенно ее островкового аппарата
[2].
Хотя хирургическое лечение не может устранить поражение ПЖ [7], подбор
адекватных вмешательств обеспечивает стабилизацию патологического процесса,
замедляя его прогрессирование.
Операции на желчных путях по поводу холецистито- и холедохолитиаза,
папиллостеноза, устраняя патогенетические механизмы вторичного холангиогенного
ХП, способствуют его обратному развитию. У больных первичным алкогольным ХП,
осложненным стенозом ОЖП, основная задача операции состоит в декомпрессии
билиарного тракта путем наложения желчеотводящего анастомоза.
Операции внутреннего дренирования протоков и кист ПЖ -
патогенетически обоснованный способ коррекции интрапанкреатической гипертензии,
важнейшего фактора патогенеза первичного панкреатита, позволяющий купировать
симптомы ХП (прежде всего боли) и ликвидировать его осложнения (псевдокисты,
стойкие свищи ПЖ).
Оперативное снижение давления в панкреатических протоках у больных ХП
с 17 до 7-10 мм рт.ст. избавляет пациентов от болей [10]. Хотя нет убедительных
доказательств улучшения после дренажа протоков ПЖ ее экзокринной и эндокринной
функций, возможна частичная стабилизация функции железы и течения панкреатита.
Внутреннее дренирование более оправдано при сохраненной в той или
иной степени функции железы, при отсутствии кахексии, выраженной стеато- и
креаторее; операция оказывается тем эффективнее, чем более полноценна разгрузка
протоковой системы.
Устранить препятствие оттоку секрета ПЖ в выходном отделе ее главного протока
можно путем рассечения и пластики его устья (вирсунгопластики) лапаротомным либо
эндоскопическим доступом. Однако при первичном ХП сужение устья протока редко
бывает изолированным, чаще по ходу его и более мелких протоков встречаются
многочисленные стриктуры, чередующиеся с лакунообразными расширениями,
заполненными секретом и камнями, в этих условиях операции типа вирсунгопластики
не обеспечивают полноценной декомпрессии протоковой системы ПЖ. Самым
обоснованным в подобной ситуации оказывается метод продольной
панкреатоеюностомии, при которой с тощей кишкой анастомозируют всю рассеченную
продольно железу, обеспечивая свободный отток в кишку секрета из мельчайших
протоков и тем самым уменьшая опасность обострений панкреатита и интенсивность
болей. При этом удается максимально сохранить инсулярную и ацинарную ткань
железы, предотвратить развитие сахарного диабета, улучшить перевариваемость пищи.
При лечении ХП используются также различные варианты резекций ПЖ:
дистальная (ДР); субтотальная; секторальная резекция головки железы с
сохранением ДК, ОЖП и тела железы; панкреатодуоденальная (ПДР); тотальная
дуоденопанкреатэктомия (ТДПЭ).
Дистальная резекция ПЖ, как самостоятельная операция, допустима лишь
в редких случаях панкреатита, ограниченного телом и хвостом железы; ДР при
диффузном ХП не предотвращает прогрессирование поражения оставшейся части железы,
а удаление значительной доли островковой ткани создает опасность развития
сахарного диабета. Поэтому при диффузном калькулезном ХП ДР следует завершать
наложением продольного панкреатоеюноанастомоза с целью декомпрессии расширенных
протоков культи ПЖ и предупреждения послеоперационного рецидива панкреатита.
Субтотальная резекция предусматривает удаление одним блоком хвоста,
тела и большей части головки ПЖ, оставляя лишь небольшой ободок ее ткани,
прилегающей к стенке ДК. Подобная операция закономерно приводит к почти полной
утрате внешне- и внутрисекреторной функции ПЖ, ее применение оправдано лишь в
исключительных случаях при тотальном поражении железы, при утрате ее функции.
Панкреатодуоденальная резекция предусматривает удаление головки
железы, ДК, часто дистальной половины желудка и является патогенетически
обоснованной операцией при осложненном ХП с локализацией патологических
изменений - цирроза, литиаза, псевдокист - в головке железы и с вовлечением в
патологический процесс ОЖП. Использование органосохраняющей ПДР с сохранением
желудка и привратника и наложением продольного анастомоза протока культи ПЖ с
тощей кишкой уменьшает опасность послеоперационных осложнений и рецидива
панкреатита, позволяет сохранить остаточную функцию железы.
Секторальная резекция головки ПЖ включает ряд этапов ПДР и ДР с
формированием анастомозов обеих культей ПЖ с тощей кишкой. Подобная
органосохраняющая операция может сопровождаться благоприятными результатами [2],
однако при грубых анатомических изменениях ПЖ и смежных органов она оказывается
технически невыполнимой.
Тотальная дуоденопанкреатэктомия (ТДПЭ) применяется в наиболее
тяжелых случаях диффузного ХП при невозможности отличить его от рака головки и
тела ПЖ, рецидиве панкреатита в головке железы после ДР. После ТДПЭ закономерно
развиваются выраженные функциональные расстройства, однако в далеко зашедшей
стадии ХП при наступившей атрофии ацинарной ткани ПЖ, сниженном выбросе
ферментов в кишечник проведение заместительной терапии облегчается. Сахарный
диабет после ТДПЭ отличается нестабильностью и повышенной чувствительностью к
инсулину вследствие выключения инсулярной и контринсулярной систем; возникающая
гипергликемия быстро сменяется гипогликемическими кризами, приводящими к
энцефалопатии и даже гибели больных. Особенно опасно использование ТДПЭ у лиц с
низким интеллектом, страдающих алкоголизмом, когда невозможно обеспечить должный
медицинский уход и контроль гликемии.
Литература:
1. Neoptolemos J. Etiology, pathogenesis, natural history, and treatment of
biliary acute pancreatitis. In: The Pancreas. Oxford: Blackwell Science 1998;
521-47.
2. Beger H.G., Warshaw A.L., Buchler M.W. et al Ed. The Pancreas. Oxford:
Blackwell Science 1998; 1215.
3. Morgenroth K., Kozuschek W. Pancreatitis. Berlin, N.Y., de Gruyter 1991;
120.
4. Ranson J.H.S. Acute pancreatitis Current Surgical Therapy. J.L. Cameron
Ed., St.Louis, Mosby, 1995; 408-18.
5. Steinberg W., Tenner S. Acute pancreatitis. N Engl J Med 1994; 330 (17):
1198-210.
6. Widmaier U., Rau B., Beger H.G. Surgical treatment of necrotizing
pancreatitis. Анн. хир. гепатол. 1997; 2: 47-57.
7. Warshaw А. Pain in chronic pancreatitis. Gastroenterol 1984; 86 (5):
987-9.
8. Sarles Н. Pancreatitis. Arnette, Paris, 1991; 424.
9. Ihse I. Chronic pancreatitis: results of operations for relief of pain.
World J Surg 1990;14 (1): 53-8.
10. Banks H.A. Pancreatitis. N.Y., London, Plenum Med Book Comp.,1979; 236.
Опубликовано с разрешения администрации Русского
Медицинского Журнала.

