Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Ургентные состояния при опийной наркомании
В. Г. Москвичев, кандидат медицинских наук
МГМСУ, ННПОСМП, Москва
Одной из частных форм наркоманий является опийная (опиоидная) наркомания —
заболевание, развивающееся в результате употребления опиатов (опиоидов) и
формирования наркотической зависимости.
В последние годы стала заметно прослеживаться тенденция к разграничению
используемых фармакологами и наркологами понятий «опийная наркомания» и «опиоидная
наркомания». Понятие «опиаты» обычно включает наркотические вещества природного
происхождения, полученные из растительного сырья (снотворного мака — Papaver
somnifeum), в том числе как отдельные алкалоиды этого растения, так и
первично обработанные растительные продукты, содержащие смесь алкалоидов
(специальным образом кустарно обработанный и готовый для употребления опий-сырец
— так называемый ацетилированный опий). Полученные искусственным
(полусинтетическим или синтетическим) путем сходные по фармакологическому
действию с опиатами вещества обозначают термином «опиоиды».
Опийные вещества подразделяются по происхождению: природные,
полусинтетические, синтетические, а также по типу их фармакологического
действия: полные и частичные агонисты опиоидных рецепторов, антагонисты и
препараты смешанного (агонист-антагонистического) действия.

Классификация препаратов опия по их происхождению (Ю. П.
Сиволап, В. А. Савченков, 2005, с изменениями)
В основе развития зависимости от природных, полусинтетических или
синтетических опийных веществ лежат единые патогенетические механизмы, что,
несмотря на ряд различий (в картине наркотического опьянения, абстиненции и т.
п.), позволяет рассматривать эту зависимость как единое заболевание — опийную
наркоманию, с ее наиболее распространенными клиническими вариантами (героинизм/героиновая
наркомания; кодеинизм/кодеиновая наркомания и т. п.).
В последнее время на территории России наиболее часто употребляемым
наркотиком из группы опийных производных является героин.
Следует выделить ряд неотложных состояний, связанных с приемом наркотических
(токсикоманических) веществ, среди которых, согласно статистике, опиаты занимают
одну из лидирующих позиций:
- выраженная интоксикация (отравление);
- абстинентный синдром;
- психозы (вследствие непосредственно экзогенной интоксикации или
осложняющие соответствующий абстинентный синдром);
- псевдоабстинентный синдром (так называемая «ложная абстиненция» —
состояние, возникающее у больных наркоманиями и токсикоманиями во время
ремиссии, через месяцы и даже спустя годы после последнего употребления
привычного психоактивного средства, по всем проявлениям напоминающее
абстинентный синдром);
- судорожные состояния;
- различные смешанные состояния (сочетание тяжелой соматической патологии и
наркологической симптоматики);
- острые состояния, возникающие у больных в ходе стационарного лечения как
побочные явления и осложнения проводимой терапии (например, нейролептический
синдром).
Такие неотложные состояния можно условно разделить на две группы: I группа —
состояния, непосредственно связанные с употреблением психоактивного вещества
(первые пять пунктов); II группа — состояния, возникающие в процессе проводимых
терапевтических мероприятий (последние два пункта). На догоспитальном этапе (ДГЭ)
в практике врача скорой медицинской помощи (СМП) наиболее часто встречаются два
первых состояния — опийная передозировка (острое отравление) и абстиненция
(синдром отмены). Этот факт определяет необходимость сосредоточить внимание
врача именно на этих двух неотложных состояниях. Остальные перечисленные
патологические состояния встречаются значительно реже и обычно требуют
симптоматического лечения.
Передозировка опиатами смертельно опасна. По разным данным, до 50–60% опийных
наркоманов, вводящих себе препараты опия парентеральным путем, хотя бы раз
перенесли передозировку наркотика. Среди причин смертности больных опийной
наркоманией лидирует летальная передозировка наркотиков — до 30–40%.
Передозировка может быть обусловлена значительным превышением привычной дозы
наркотика у хронических его потребителей (большинство случаев). Реже состояние
передозировки оказывается связано с физиологическими причинами и наступает при
поступлении в организм привычной дозы наркотика.
Как правило, наибольшую опасность в отношении передозировки представляют
полные опиоидные агонисты — морфин, героин, метадон, а также короткодействующий
полный опиоидный агонист — фентанил и его производные.
Составляя социальный «портрет» пациентов, которым бригады СМП оказывали
помощь в связи с отравлением опийными препаратами, можно отметить, что это
молодые мужчины, приблизительно 24 лет, внутривенно употребляющие опиаты обычно
в компании себе подобных вне дома (4/5 всех случаев). Низкая достоверность
получаемых анамнестических данных затрудняет разделение этих больных на
систематических и эпизодических потребителей.
Клиническая картина отравления опиатами (передозировки) характеризуется
прежде всего угнетением центральной нервной системы (ЦНС), проявляющимся
выключением сознания разной степени тяжести, от стадии засыпания (сонливость,
оглушенность) до расстройства сознания в виде комы — поверхностной или глубокой.
В неврологической картине наиболее специфичным является резкое сужение зрачка (миоз)
вплоть до точечного (с «булавочную» или «спичечную головку», а иногда и даже в
виде «иголочных проколов»). Кроме того, состояние зрачка характеризуется
значительным снижением или полным отсутствием реакции на свет. При тяжелой
гипоксии мозга миоз может сменяться мидриазом с отсутствием реакции зрачков на
свет.
Опасность для жизни больных с передозировкой наркотиков заключается в
нарушении двух жизненно важных функций — дыхания и кровообращения.
Наиболее типичным для токсического действия опиатов является угнетение
внешнего дыхания с уменьшением его частоты и глубины до брадипноэ с частотой
дыхания до 4–6 в минуту, вплоть до полного прекращения дыхательных движений (апное),
в том числе у больных, находящихся в состоянии сопора или поверхностной комы.
Это состояние сопровождается побледнением или цианозом кожных покровов. Именно
нарушение дыхания определяет тяжесть течения, исход заболевания и необходимость
выбора лечебных мероприятий. Наиболее тяжело протекают сочетанные отравления
опиатами с алкоголем или иными препаратами психотропного ряда.
Угнетение гемодинамики у больных с передозировкой опиатов проявляется острой
левожелудочковой недостаточностью, выраженной периферической вазодилатацией и
сосудистым коллапсом (артериальное давление (АД) критически снижено, пульс
приобретает нитевидный характер).
На ДГЭ при передозировке опиатов/опиоидов смертельно опасными могут быть
необратимая остановка дыхания, аспирация рвотных масс и респираторный
дистресс-синдром взрослых, отек легких, угнетение сердечной деятельности. Из
перечисленных осложнений характерным и наиболее опасным для жизни больного
является некардиогенный отек легких.
Основные принципы лечения опийного отравления на ДГЭ не отличаются от тех,
которые разработаны для лечения других отравлений, в том числе иными
психоактивными веществами (ПАВ). Это обеспечение нормализации дыхания и
гемодинамики, прекращение поступления яда в организм, нейтрализация яда,
проведение симптоматической и начало инфузионной терапии, транспортировка
больного в стационар.
В свою очередь, лечебные мероприятия, снижающие вред, наносимый воздействием
яда на организм при острых отравлениях опиатами, включают:
- уменьшение адсорбции, в том числе: а) зондовое промывание желудка (при
сопоре или коме — аспирация рвотных масс с предварительной интубацией трахеи);
б) введение активированного угля (до и после промывания желудка);
- усиление элиминации, проводимое путем: а) введения жидкости внутрь в виде
обильного питья, когда это возможно, и парентерально; б) стимуляции диуреза
(введение диуретиков); в) введения солевого слабительного; г) повторного
введения активированного угля (с целью предотвращения повторного всасывания
опиатов в кишечнике и желудке);
- антидотную терапию — введение блокатора опиатных рецепторов налоксона.
Введение налоксона в настоящее время можно считать единственным
патогенетически обоснованным и результативным медицинским мероприятием.
Налоксон (синонимы: наркан, интренон, нарканти) — полный антагонист опиатных
рецепторов, выпускается в виде 0,04% раствора в ампулах (по 0,4 мг/мл) или 0,1%
(по 1 мг/мл), вытесняет опиаты из специфичных рецепторов, в результате чего
быстро восстанавливаются угнетенное дыхание и сознание. Препарат особо показан
на ДГЭ, даже в том случае, если нет возможности провести интубацию трахеи и
начать искусственную вентиляцию легких (ИВЛ).
Налоксон применяют при опийной интоксикации любой тяжести. Для лечения
опийного отравления препарат вводят внутривенно струйно, медленно, в начальной
дозе 0,4 мг (1 мл 0,04% раствора), разведенной в изотоническом растворе хлорида
натрия, или эндотрахеально. Действие налоксона при внутривенном введении
начинается практически сразу — уже через 2 мин — и продолжается в течение 20–45
мин. В случае необходимости через 3–5 мин введение препарата (1,6–2 мг, 4–5 мл
0,04% раствора) повторяют до повышения уровня сознания, восстановления
спонтанного дыхания и появления мидриаза. Для устранения гиперсаливации,
бронхореи и брадикардии назначают 1–2 мл 0,1% раствора атропина подкожно.
Показанием к повторному введению налоксона является ухудшение состояния
пациента. При этом необходимо принимать во внимание, что период полувыведения
большинства опиоидов (например, героина) превышает период полувыведения
налоксона. В таких случаях введение препарата повторяют через 20–30 мин. При
повторном назначении возможно комбинированное внутривенное и подкожное введение
препарата. При достижении стойкого терапевтического эффекта введение прекращают,
закрепляя результат однократным внутримышечным или внутривенным капельным
введением дополнительной дозы налоксона в дозе 0,4 мг (1 мл — 0,04% раствора).
Схема применения налоксона при подозрении на острые отравления ПАВ приведена
на рисунке.
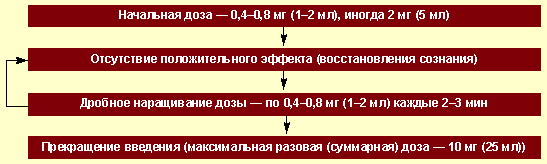
Схема применения налоксона при острых отравлениях опиатами/опиоидами
Следует отметить, что некоторые авторы, например J. C. M. Brust, считают, что
прекращение введения налоксона и поиск иных и/или сопутствующих причин
коматозного состояния следует осуществлять после достижения суммарной дозы в 20
мг (Ю. П. Сиволап, В. А. Савченков, 2005).
Проведенное Национальным научно-практическим обществом СМП в 2000–2003 гг.
открытое многоцентровое контролируемое исследование, целью которого было
улучшение качества оказания неотложной помощи пациентам с острыми отравлениями
ПАВ на ДГЭ, включало и изучение эффективности применения налоксона при опийных
комах.
В группе лиц с острыми отравлениями ПАВ, получавших налоксон, отмечено на 18%
больше случаев, когда восстановление сознания на ДГЭ достигалось в более
короткие сроки. При этом значительно реже возникала необходимость в проведении
ИВЛ, втрое меньшее число больных было направлено на госпитализацию. Кроме того,
значительно сократилось (в среднем на 7,6 мин) время пребывания на выезде бригад
СМП, что свидетельствует о явном экономическом эффекте применения налоксона.
Как показали результаты исследования, на ДГЭ, вне зависимости от введенной
дозы, налоксон не вызывал осложнений и хорошо переносился больными.
При назначении налоксона важно помнить следующее.
- При длительной тяжелой гипоксии, особенно при возможной аспирации (рвота),
введению налоксона должны предшествовать интубация трахеи (после премедикации
показано внутривенное введение атропина) и ИВЛ.
- У больных с аспирационным синдромом при длительной гипоксии в случае
введения налоксона можно получить нежелательный эффект в виде выраженного
психомоторного возбуждения и отека легких, наступающих через 30–60 мин.
Кроме того, существуют некоторые особенности, которые необходимо учитывать
при лечении опийной комы. В тяжелых случаях, при отсутствии эффекта от введения
антагонистов или невозможности назначения других лекарственных средств,
необходимо проводить ИВЛ в режиме гипервентиляции. Необходимо постоянно давать
пациенту вдыхать кислород до устранения нарушений дыхания.
В настоящее время на ДГЭ, особенно при отсутствии в оснащении бригад СМП
современных иммунохроматографических стрип-тестов на наличие различных ПАВ в
слюне и моче, важное дифференциально-диагностическое значение имеет проведение
пробы с налоксоном. При проведении такой лечебно-диагностической пробы налоксон
используют в указанных выше дозах (по 1–2 мл 0,04% раствора внутривенно) в
качестве средства, позволяющего провести фармакологическую диагностику неясных
случаев отравлений.
Если реакция на налоксон отрицательная, отсутствие «пробуждающего действия»
препарата дает возможность предположить наличие сопутствующей патологии:
- черепно-мозговой травмы;
- передозировки «уличными» наркотическими анальгетиками;
- отравления смесями наркотиков;
- гипоксической энцефалопатии;
- гипогликемического состояния;
- состояния после судорог (при наличии указаний на судорожный синдром в
анамнезе);
- какой-либо иной патологии.
Следует помнить, что использование неоправданно высоких доз налоксона при
отравлении опиатами (до 1,2–1,6 мг — 3–4 ампулы изначально) ведет к быстрому
развитию опийного абстинентного синдрома (см. ниже).
При отсутствии налоксона существующая практика применения врачами СМП
«традиционного» медикаментозного пособия больным в коматозных состояниях при
подозрении на острое отравление опиатами — кордиамин (2–4 мл), как в виде
монотерапии, так и с кофеином (до 8–10 мл), является скорее вынужденной мерой.
Такое пособие, особенно если при этом не проводятся наиболее эффективные в
данной ситуации интубация трахеи и ИВЛ, затрудняет восстановление дыхания, а
больные поступают в стационар в крайне тяжелом состоянии с выраженной гипоксией
и судорожной готовностью.
Кроме введения налоксона, для повышения АД проводят внутривенную капельную
инфузию растворами электролитов. Делают это, как правило, с осторожностью —
из-за возможности развития отека легких. Обычно сосудистый тонус и АД
восстанавливаются самопроизвольно, по мере устранения гипоксемии и увеличения
объема циркулирующей крови. Однако выраженный коллапс и значительное снижение
давления в малом круге кровообращения являются показанием для введения
добутамина в высоких дозах.
Следует обратить внимание на тот факт, что при метадоновых комах (при
передозировке метадон часто приводит к отеку легких) введение больших доз
налоксона без интубации трахеи и перевода на ИВЛ категорически противопоказано,
особенно больным с аспирационным синдромом, из-за вероятного развития
трудноустранимых нарушений дыхания.
Опийный абстинентный синдром (ОАС), синдром отмены, представлен интенсивными
психическими, соматовегетативными и неврологическими нарушениями, возникающими
при прекращении приема препаратов опийного мака.
Тяжесть любого абстинентного синдрома определяется конкретным веществом,
имеют значение также степень его наркогенности и токсичности, давность
заболевания, дозировка применяемого препарата, спектр возможных осложнений,
общая реактивность организма.
Темпы развития ОАС, как и его продолжительность, также обусловлены рядом
факторов, в первую очередь фармакокинетическими особенностями опиатов. Так, при
зависимости от метадона, вводимого внутривенно, абстиненция начинается в более
поздние сроки, чем при зависимости от ацетилированных препаратов опийного мака.
Различные психоактивные добавки (например, антигистаминные средства, производные
бензодиазепина и др.) могут значительно пролонгировать действие опиатов.
Обычно ОАС развивается через 6–18 ч после употребления последней дозы
наркотика. В типичных случаях героиновой наркомании максимальное развитие
симптомов абстиненции фиксируется через 48–72 ч после последнего употребления
наркотика. При лечении ОАС его длительность в зависимости от характера терапии
колеблется в пределах от 3 до 10 дней (редко 12–15 дней), тогда как в отсутствие
лечения продолжительность ОАС может существенно возрастать.
В развитии ОАС различают несколько фаз (И. Н. Пятницкая, 1969). Первая фаза
развивается через 8–12 ч после последнего приема опиатов. Признаками психической
зависимости влечения к наркотику являются состояния неудовлетворенности,
напряженности, их сопровождают соматовегетативные реакции — мидриаз (расширение
зрачков), зевота, слезотечение, насморк с чиханием, пилоэрекция («гусиная
кожа»). Исчезает аппетит, наблюдается нарушение засыпания.
Признаки второй фазы ОАС оказываются наиболее выраженными через 30–36 ч после
последнего приема опиатов. Характерны озноб, сменяющийся чувством жара, приступы
потливости и слабости, постоянная пилоэрекция. В мышцах спины, затем ног, шеи и
рук появляется ощущение неудобства. Мышцы тела напряжены. Появляется боль в
височно-нижнечелюстных суставах и жевательных мышцах. Сохраняются и усиливаются
симптомы первой фазы: зрачки широкие, частое чихание (до 50–100 раз),
интенсивное зевание и слезотечение.
Третья фаза ОАС развивается через 40–48 ч после приема последней дозы.
Влечение к наркотику приобретает компульсивный (непреодолимый) характер.
Признаки первых двух фаз усиливаются. Появляются мышечные боли. Мышцы спины,
конечностей, реже — шеи сводит, тянет, крутит.
У части больных возникают судороги периферических мышц (икроножных, мышц
стопы и др.), потребность постоянно двигаться, поскольку в начале движения боли
ослабевают, но затем усиливаются. Больные не могут найти себе места, ложатся,
встают, вновь ложатся, крутятся в постели. Боли в суставах отсутствуют. Больные
напряжены, недовольно-злобны, депрессивны, испытывают чувство безнадежности и
бесперспективности.
Четвертая фаза ОАС появляется на третьи сутки с момента лишения наркотика и
длится до 5–10 дней. Отличие этой фазы от предыдущей — в развитии нового
симптома диспептических явлений: появляются боли в животе, а затем, по истечении
несколько часов, — рвота и диарея (жидкий стул до 10–15 раз в сутки,
сопровождается тенезмами).
Симптоматика тяжелого ОАС обычно представлена сильным влечением к наркотику с
целью облегчить свое мучительное состояние. Резко выражены расстройства со
стороны соматовегетативной сферы (интенсивные мышечные и суставные боли,
мышечная гипертензия и судороги мышц, гипергидроз, озноб или чувство жара,
тошнота, рвота, лабильность АД, частоты сердечных сокращений),
психопатологические проявления (пониженный фон настроения с дисфорическим
оттенком, тревога, чувство страха, двигательное беспокойство, бессонница).
Присутствуют общая слабость, разбитость, капризность, злобность с
дисфороподобными вспышками, которые, однако, быстро сходят на нет.
Несмотря на многогранность проявлений ОАС, к основным мишеням терапии при
купировании острых проявлений синдрома отмены опиатов относят
вегетативно-алгический симптомокомплекс и нарушения сна.
Следует помнить об аггравационных тенденциях, характерных для поведения
многих больных опийной наркоманией, которым свойственно преувеличивать тяжесть
собственного состояния. Обычно это объясняется рядом причин. Отметим некоторые
основные моменты.
- Опийные наркоманы испытывают стойкие и практически некорригируемые
опасения, связанные с ухудшением своего состояния, из-за отмены наркотика, это
определяет их стремление к получению завышенных (клинически не оправданных)
доз лекарственных препаратов, чтобы «гарантированно» избежать абстинентного
дискомфорта.
- Имеет значение взаимная психическая индукция больных наркоманиями,
обменивающихся впечатлениями об опыте собственных переживаний таких состояний
и об эффективности проводимых лечебных мероприятий. Это определяет
настойчивость таких больных, уверенных в необходимости назначения определенных
(даже совершенно неоправданных) методов терапии.
- Пациенты часто намеренно преувеличивают тяжесть собственного состояния и
настойчиво требуют назначения дополнительных лекарственных средств, в расчете
на их эйфоризирующее действие, что непосредственно обусловлено патологическим
влечением к наркотику.
Несмотря на то что ОАС — состояние субъективно крайне тягостное, а для ряда
лиц с наркотической зависимостью, по их словам, «почти непереносимое», тем не
менее оно почти никогда не угрожает жизни опийного наркомана. ОАС значительно
менее опасен для здоровья по сравнению с алкогольным абстинентным синдромом.
Преувеличение тяжести переживаемого абстинентного состояния больных опийной
наркоманией порождает страх перед развивающейся симптоматикой ОАС, что не только
заставляет больного прибегать к аггравации своего состояния, но и даже
«демонстрировать» собственные ощущения в виде бурных психопатоподобных реакций.
Довольно часто, особенно в течение нескольких дней сразу после начала
абстиненции, поведение больных наркоманией становится демонстративным: они
громко кричат, плачут, стонут, катаются по полу, требуют наркотика, а при его
отсутствии — медицинской помощи. Обычно такой сценарий рассчитан в основном на
окружающих лиц и преследует цель различными путями добиться получения очередной
дозы наркотика. Подобное явление следует рассматривать как шантаж в рамках
истерического поведения. В этих случаях лечебные мероприятия сводятся к
купированию возбуждения.
На ДГЭ врачу СМП, столкнувшемуся с проявлениями тяжелого ОАС, следует
уведомить больного о необходимости лечения в условиях профильного
психиатрического (наркологического) стационара. Решение о госпитализации больной
опийной наркоманией принимает самостоятельно. Исключение составляют случаи,
когда развившиеся осложнения угрожают жизни больного.
Статья опубликована в журнале
Лечащий Врач

