Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Оптимизация комплексной терапии заболеваний внутренних
органов с использованием кеторола
Н. А. Шостак, доктор медицинских наук, профессор
А. В. Аксенова, Н. Г. Правдюк
РГМУ, Москва
Большинство заболеваний внутренних органов как воспалительной, так и
невоспалительной природы сопровождается болевым синдромом различной
интенсивности, являющимся зачастую основной причиной обращения пациента к врачу
и последующей госпитализации. При анализе всех случаев обращений к специалистам
терапевтического профиля, проведенном зарубежными авторами, было выявлено, что
15% пациентов испытывали острую боль различной локализации [7].
Международная ассоциация по изучению боли определяет ее как неприятное
сенсорное и эмоциональное состояние, обусловленное действительным или возможным
повреждающим воздействием на ткани. Неприятные ощущения становятся причиной
специфического поведения больного (это позволяет врачу заключить, что пациент
испытывает боль) и появлению вегетативных реакций. Страдания больного, в
зависимости от длительности болевого ощущения, имеют разную клиническую
характеристику.
В настоящее время существует несколько классификаций боли. В зависимости от
основного механизма выделяют патогенетическую классификацию, включающую три
основных типа болевых синдромов: соматогенные (ноцицептивные), нейропатические,
психогенные.
Соматогенная (ноцицептивная) боль появляется в результате стимуляции нервных
окончаний, называемых ноцицепторами, в коже и глубоких тканях, которые
чувствительны к повреждающим стимулам. Данный тип боли включает поверхностную и
глубокую соматическую, а также висцеральную — в соответствии с источником
болевых стимулов. В этом участвуют два основных механизма:
- повышение чувствительности периферических ноцицепторов в результате
воздействия медиаторов, высвобождаемых вследствие повреждения тканей;
- изменения внутри самого спинного мозга, вызывающие повышение
чувствительности ноцицептивных нейронов задних рогов.
Среди висцеральных ноцицепторов выделяют высокопороговые механорецепторы,
активизирующиеся при чрезмерном сокращении и спазмировании полых органов и
формирующие острую боль. Этот тип рецепторов распространен в сердце, пищеводе,
бронхах, желчевыводящих путях, тонкой и толстой кишке, мочеточниках, мочевом
пузыре и матке. Рецепторы второго типа, именуемые ноцицепторами интенсивности,
реагируют на слабые механические стимулы, в том числе растяжение тканей полых
органов. Такие рецепторы обнаружены в сердце, пищеводе, толстой кишке и мочевом
пузыре. «Молчащие» ноцицепторы возбуждаются только в условиях повреждающего
стимула, связанного с воспалением, ишемией, некрозом ткани внутренних органов,
что обусловливает длительную диффузную боль [4].
К периферическим медиаторам боли относятся специфические вещества — алгогены,
которые при повреждении ткани концентрируются в зоне болевых рецепторов и
осуществляют инициацию проведения болевой реакции. Среди медиаторов различают
тканевые алгогены, которые выделяются во внеклеточную среду при повреждении
макрофагов, тромбоцитов, тучных и эндотелиальных клеток. Соответственно они
представлены интерлейкинами, гистамином, эндотелинами, простагландинами,
аденозинтрифосфорной кислотой (АТФ), молочной кислотой и др. Среди алгогенов,
циркулирующих в крови, известны брадикинин и каллидин. На уровне нервной системы
медиаторами боли выступают нейротрансмиттеры — серотонин, γ-аминомасляная
кислота (ГАМК), оксид азота, вазоинтестинальный пептид.
Ноцицепторы передают возбуждение по двум типам ноцицептивных волокон. Толстые
Аb-миелинизированные волокна, которые расположены в коже и мышцах, проводят
импульс с высокой скоростью, обеспечивая острую, четко локализованную
соматическую боль, стихающую сразу после прекращения действия стимула. Такая
боль называется эпикритической. Тонкие С-немиелинизированные волокна проводят
импульс с низкой скоростью, что сопровождается появлением отсроченной тупой,
диффузной длительной боли, которая называется протопатической. С-волокна
иннервируют мышцы, надкостницу, брыжейку, брюшину и внутренние органы. В
большинстве случаев висцеральная боль проводится именно волокнами этого типа и
потому воспринимается как продолжительная, тупая, жгучая, плохо локализованная.
Периферические окончания С-афферентных волокон секретируют специфические
алгогены — субстанцию Р, нейрокинин А и кальцитонин-ген-родственный пептид. В
ответ на болевое раздражение в организме включаются эндогенные анальгетические
системы, одной из которых является нисходящий антиноцицептивный путь, по
которому из центральной нервной системы (ЦНС) к задним рогам спинного мозга
передаются импульсы, снижающие интенсивность восприятия боли.
Нейротрансмиттерами подавления боли служат серотонин, норадреналин, эндогенные
опиоидные пептиды.
Висцеральная боль возникает при возбуждении ноцицепторов вегетативной нервной
системы и передается по спинномозговым афферентным путям. Первый нейрон,
реагирующий на болевые раздражения, находится в спинальных ганглиях. Аксоны этих
клеток входят в спинной мозг в составе задних корешков и заканчиваются в сером
веществе на нейронах задних рогов. Сюда поступает информация и от
неноцицептивных нервных волокон, что обеспечивает двойную иннервацию внутренних
органов и лежит в основе феномена иррадиации боли. Нейроны второго порядка далее
в составе спиноретикулярного и спиноталамического тракта достигают ретикулярной
формации и моста зрительного бугра головного мозга. Нейроны третьего порядка из
ретикулярной формации передают возбуждение в лимбическую систему, в передние
отделы коры головного мозга, где осуществляется анализ ощущения боли.
Возникновение боли при патологических процессах во внутренних органах
сопровождается активацией висцеро-висцеральных, висцеро-соматических и
висцеро-сенсорных рефлексов. При висцеро-висцеральном рефлексе возбуждение
возникает и заканчивается во внутренних органах, причем эффектор способен
отвечать усилением либо торможением функции, например изменениями интенсивности
дыхания, уровня кровяного давления, частоты сердечных сокращений. При
висцеро-соматическом рефлексе возбуждение в дополнение к висцеральному вызывает
также соматические ответы в виде, например, защитного напряжения мышц брюшной
стенки при некоторых патологических процессах в органах брюшной полости. При
висцеро-сенсорном рефлексе в ответ на раздражение вегетативных афферентных
волокон возникают реакции во внутренних органах, соматической мышечной системе,
а также изменения соматической чувствительности. Висцеро-соматические и
висцеро-сенсорные рефлексы имеют диагностическое значение при некоторых
заболеваниях внутренних органов, при которых повышается тактильная и болевая
чувствительность и появляются боли в определенных ограниченных участках кожи.
Таким образом, клинически висцеральную боль отличает диффузный характер,
отсутствие четкой локализации, наличие вегетативных реакций.
Часто боль, которую ощущает пациент, не совпадает с местом повреждения. В
таком случае можно говорить об отраженной боли. В основе этого феномена лежит
конвергенция висцеральных афферентных волокон на уровне нейронов второго порядка
спинного мозга с соматическими афферентными волокнами, иннервирующими
определенные анатомические зоны на одном уровне спинального сегмента. Отраженные
боли, возникающие от повреждающих висцеральных стимулов, превосходят их по
интенсивности и доминируют в клинической картине заболевания.
Развитие нейропатической боли связано с повреждением структур периферической
или ЦНС, участвующих в проведении ноцицептивных сигналов. В
таблице отражена классификация боли с
учетом патогенетических механизмов, локализации и клинических проявлений [2].
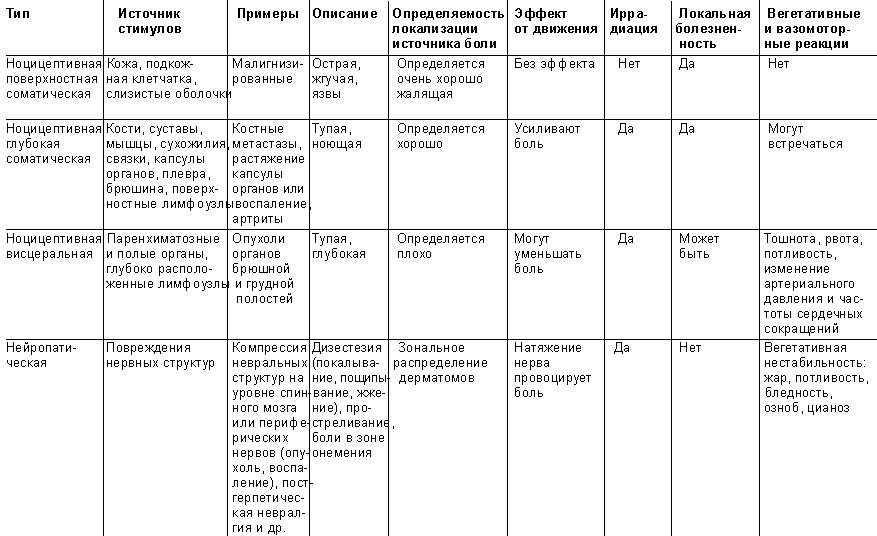
Классификация боли
Психогенные боли возникают вне зависимости от соматических, висцеральных или
нейрональных повреждений и в большей степени определяются психическими и
социальными факторами.
В клинике внутренних болезней устранение боли является неотъемлемым
компонентом комплексной терапии большинства заболеваний. Ведущая роль в
облегчении боли отводится нестероидным противовоспалительным препаратам (НПВП).
Обезболивающее и противовоспалительное действие НПВП связано с ингибированием
циклооксигеназы (ЦОГ) и тормозящим действием на синтез простагландинов и
эйкозаноидов, являющихся основными медиаторами, определяющими возникновение,
динамику и исходы болевых и воспалительных синдромов.
Основными показаниями для назначения НПВП являются: артриты; боль в спине;
легкая или умеренная боль при воспалении или повреждении тканей; метастатические
боли в костях; печеночная или почечная колика; лихорадка при неопластических
процессах; послеоперационная боль; головная боль; дисменорея.
Одним из современных НПВП является кеторол — производное арилуксусной
кислоты, неселективный ингибитор ЦОГ. Его основная клиническая ценность связана
с мощным анальгезирующим действием препарата, по степени которого он превосходит
другие НПВП. Препарат быстро всасывается, обладает высокой биодоступностью
(80–100%). Кеторол связывается с белками плазмы на 90–99%, подвергается
печеночному метаболизму, выводится почками (90%) и кишечником (6%).
Продолжительность действия препарата — 6–10 ч. Выпускается в двух формах:
таблетки для приема внутрь по 10 мг и раствор для парентерального введения в
ампулах — 30 мг/1мл.
На кафедре факультетской терапии им. акад. А. И. Нестерова РГМУ проводилось
исследование эффективности и безопасности препарата кеторол у пациентов с
болевым синдромом различного происхождения в клинике внутренних болезней.
Целью исследования явилась оценка эффективности парентеральной и пероральной
форм кеторола при последовательном назначении больным с умеренным и выраженным
болевым синдромом (не менее 40 мм по ВАШ). В исследование были включены 20
пациентов в возрасте от 28 до 69 лет (средний возраст — 52,3 года ), из них 8
мужчин и 12 женщин, страдающих болевым синдромом различного происхождения, а
именно: внебольничная плевропневмония — у 3 пациентов, сухой плеврит — у 1,
обострение хронического некалькулезного холецистита — у 2 , дивертикулез
толстого кишечника, обострение хронического дивертикулита — у 2, мочекаменная
болезнь, острая почечная колика — у 2, острый илеофеморальный флеботромбоз — у
3, обострение хронического сальпингоофорита — у 2, туннельный синдром на уровне
карпального канала — у 2 (посттравматический теносиновит — у 1, на фоне
декомпенсации первичного гипотиреоза — у 1), кокцигогодиния — у 1, герпетическая
инфекция (Herpes zoster) на фоне медикаментозной иммуносупрессии у пациента с
ревматоидным артритом — у 1, на фоне онкопатологии — у 1 пациента.
Критериями включения в исследование были болевой синдром умеренной или
выраженной интенсивности на фоне медикаментозной терапии основного заболевания в
возрасте от 18 до 70 лет.
Критериями исключения из исследования были наличие обострения язвенной
болезни в последние 6 мес, геморрагический синдром, прием других НПВП или
анальгетиков.
Назначение кеторола проводилось на фоне базовой терапии основного заболевания
и назначался он в виде внутримышечных инъекций в суточной дозе 60 мг (30 мг/1мл
2 раза в день в течение 2 дней), с последующим переходом на таблетированную
форму в суточной дозе 20 мг (10 мг 2 раза в день в течение 3 дней).
Основными критериями эффективности были уменьшение выраженности или
исчезновение болевого синдрома. Оценка интенсивности боли проводилась после
первой парентеральной дозы препарата и по завершению лечебного курса.
Эффективность и переносимость препарата оценивались на основании мнения пациента
и врача. Дополнительно учитывали долю пациентов, ответивших на терапию (responders
rate), критерием ответа было снижение по ВАШ от исходных значений на 25%.
Безопасность терапии оценивали по наличию побочных эффектов (А — отсутствие
побочных эффектов; В — побочный эффект, не требующий отмены препарата; С —
побочный эффект, требующий отмены препарата).
Выраженность болевого синдрома по ВАШ до лечения составила в среднем 72 мм,
после лечения средние показатели по ВАШ составили 18,25 мм (рис.).
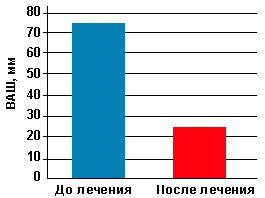
Рисунок. Динамика показателей ВАШ в процессе лечения
кеторолом
Шести больным оказалось достаточным однократного введения кеторола (1
инъекция), двукратного введения — 5 пациентам (2 инъекции), у 9 пациентов с
плевропневмонией, сухим плевритом, туннельным синдромом, герпетической инфекцией
продолжительность использования кеторола составила 5 дней.
При оценке эффективности кеторола в лечении болевого синдрома различной
локализации боль исчезла у 3 пациентов, значительно уменьшилась — у 12,
уменьшилась — у 5.
Выраженный анальгетический и противовоспалительный эффект кеторола был
продемонстрирован у пациентов с плевропневмониями, обострением хронического
некалькулезного холецистита, мочекаменной болезнью. Отчетливая положительная
динамика болевого синдрома и тенденция к быстрому разрешению симптомов
заболевания были выявлены при использовании препарата кеторол в комплексной
терапии плевропневмонии. Приведем конкретный пример.
Больная Н., 48 лет. Находилась на стационарном лечении в терапевтическом
отделении с диагнозом: внебольничная левосторонняя плевропневмония, дыхательная
недостаточность 2-й степени. Госпитализирована в клинику с жалобами на
фебрильную лихорадку с ознобами, малопродуктивный кашель, выраженную слабость,
боли умеренной интенсивности в левой половине грудной клетки, усиливающиеся при
кашле, на высоте вдоха, при поворотах и наклонах тела в здоровую сторону.
Медикаментозная терапия пневмонии включала назначение антибактериального
препарата амоксиклав — 1000 мг 2 раза в сутки, муколитического средства
амброксол — 30 мг 3 раза в сутки, с учетом выраженности болевого синдрома,
обусловленного вовлечением в патологический процесс плевры, НПВП кеторол по
следующей схеме: по 30 мг внутримышечно 2 раза в течение 2 дней, далее
перорально по 10 мг 2 раза в течение 3 дней. На фоне проводимой терапии
состояние больной улучшилось, температура тела снизилась до нормальных цифр,
уменьшилась выраженность и интенсивность кашля, плевральная боль в грудной
клетке регрессировала на 2-е сутки и полностью исчезла с 3-го дня лечения.
Назначение НПВП признано оправданным как минимум с трех позиций: устранение
висцеральной ноцицептивной боли, воздействие на развивающееся воспаление в
плевре и жаропонижающее действие. Использование кеторола в комплексной терапии
плевропневмонии позволило добиться регрессирования болевого синдрома в грудной
клетке в короткие сроки, а более длительное его назначение имеет
патогенетическое обоснование и направлено на уменьшение выраженности основных
симптомов заболевания.
Отличная эффективность и переносимость препарата, согласно оценке пациента и
врача, зарегистрирована у 6 больных и хорошая — у 13 больных. У одного больного
с онкологической патологией был выявлен побочный эффект в виде тошноты на фоне
внутримышечного введения кеторола, и пациент самостоятельно отменил препарат. У
остальных 19 больных побочных эффектов не наблюдалось.
Итак, назначение кеторола у пациентов с различной патологией в клинике
внутренних болезней позволило полностью купировать болевой синдром у 20%
больных, значительно ослабить выраженность болевого синдрома — у 55%, уменьшить
выраженность болевого синдрома — у 25%.
Полученные данные позволяют отнести препарат кеторол к числу эффективных и
безопасных средств, применяемых в комплексной терапии заболеваний внутренних
органов (таких, как плевропневмония, хронический некалькулезный холецистит,
мочекаменная болезнь и др.), осложненных болевым синдромом.
Статья опубликована в журнале
Лечащий Врач

