Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Лечение мастопатии и первичная профилактика рака молочной
железы
В. Г. Беспалов, доктор медицинских наук
НИИ онкологии им. проф. Н. Н. Петрова, Санкт-Петербург
Доброкачественные заболевания молочных желез (МЖ) — самая распространенная
женская патология. Существует более 50 форм доброкачественных заболеваний МЖ. В
отечественной литературе для определения данной патологии обычно применяются
термины «мастопатия», «фиброаденоматоз», «фиброзно-кистозная болезнь» [1, 2], в
зарубежной — «доброкачественная болезнь груди» [3]. Термин «мастопатия»
фактически используется для обозначения доброкачественных заболеваний МЖ,
клинически характеризующихся появлением узловатых уплотнений, болью в МЖ и
иногда патологическими выделениями из сосков. При маммографическом рентгеновском
и ультразвуковом исследовании в тканях МЖ при мастопатии выявляются
фиброаденоматозные уплотнения и кисты, при гистологическом исследовании —
гиперплазия эпителиальных клеток в дольковых и протоковых структурах,
гиперплазия фибробластов. В ходе клинического исследования проявления мастопатии
обнаруживаются у 20 % женщин; по данным маммографического, эхографического и
гистологического исследований — у 50 % [1–3].
Рак МЖ (РМЖ) в России занимает первое место в структуре онкологической
заболеваемости и смертности женщин. В 2005 г. зарегистрировано 49 548 новых
случаев РМЖ (19,8 % в структуре заболеваемости); 22 461 женщина умерли от РМЖ
(17,2 % в структуре смертности). Каждая девятая женщина имеет это заболевание.
За 10 лет, начиная с 1995 г., грубый, не стандартизованный по возрасту,
показатель заболеваемости РМЖ на 100 тыс. женского населения вырос на 33,8 %, а
грубый показатель смертности — на 21,1 % [4]. В связи с этим проблема
профилактики злокачественных опухолей МЖ особенно актуальна.
В развитых странах мира в последние годы широко изучался и активно внедрялся
в практику в качестве метода вторичной профилактики РМЖ маммографический
скрининг, позволяющий выявить опухоль на ранних стадиях, а также предотвратить
летальный исход от РМЖ [5]. Но в связи с недостаточной эффективностью
маммографического скрининга существует необходимость идентификации факторов
риска и развития методов первичной профилактики РМЖ.
В настоящее время установлено не менее 80 факторов риска РМЖ, главные из
которых можно разделить на пять классов [1, 6, 7].
- Половые, возрастные, конституциональные факторы: женский пол, возраст
старше 60 лет, высокий рост.
- Генетические: кровные родственники, больные РМЖ; отягощенный семейный
анамнез; носители мутантных генов BRCA1 и BRCA2.
- Репродуктивные: раннее менархе (до 12 лет), поздняя менопауза (после 54
лет), отсутствие беременностей, поздние первые роды (после 30 лет); не
кормившие грудью; аборты; высокая рентгеновская плотность маммограмм.
- Гормональные и обменные: гиперэстрогения, гиперпролактинемия, гипотиреоз,
высокий уровень инсулиноподобного фактора роста-1, нарушения менструального
цикла, бесплодие; мастопатия, аднексит, киста яичника, миома матки,
эндометриоз; ожирение в постменопаузальном возрасте, сахарный диабет, болезни
печени; заместительная гормональная терапия; использование оральных
контрацептивов более 10 лет.
- Факторы внешней среды: высокий социально-экономический статус; воздействие
ионизирующей радиации и химических канцерогенов; избыток алкоголя, жиров,
калорий, животных белков; недостаток овощей и фруктов, пищевых волокон.
Особое место среди факторов риска РМЖ занимает мастопатия. В целом мастопатия
не является предраком или стадией онкологического процесса в МЖ. Предраковые
изменения обнаруживаются лишь у части женщин, страдающих мастопатией. Предрак МЖ
— морфологическое понятие, к нему относят протоковую атипичную гиперплазию
эпителия и карциному in situ; дольковую атипичную гиперплазию эпителия и
карциному in situ [1, 8]. Однако не следует и недооценивать роль мастопатии в
развитии РМЖ. В странах с высоким уровнем заболеваемости РМЖ, высока
распространенность и мастопатии. Доказательства о связи мастопатии с РМЖ
группируются по четырем основаниям.
- У мастопатии и РМЖ общие факторы риска.
- Причины и механизмы развития мастопатии и РМЖ имеют общие черты. Ключевую
роль играет относительный или абсолютный избыток эстрогенов.
- При удалении МЖ по поводу рака в тканях железы обнаруживаются различные
морфологические проявления фиброзно-кистозной болезни.
- У больных РМЖ, по данным эпидемиологических исследований, предшествующая
мастопатия наблюдается чаще [1, 2].
Возможно, что при наличии генетических повреждений в клетках МЖ влияние
факторов риска приводит в итоге к развитию РМЖ. Если же генетических повреждений
в клетках МЖ нет, то те же самые факторы риска вызывают различные формы
мастопатии.
По данным разных авторов, мастопатия в целом может повышать риск развития РМЖ
в 1,5–2 раза. Наиболее существенное значение для оценки риска развития РМЖ при
мастопатии имеют морфологические изменения МЖ и наличие кровных родственников,
болевших РМЖ. Относительный риск развития инвазивного РМЖ при пролиферативных
формах мастопатии без атипии возрастает в 1,5–3 раза, при гиперплазии с атипией
и отягощенном семейном анамнезе по РМЖ — в 4–5 раз, при carcinoma in situ и
отягощенном семейном анамнезе — в 8–10 раз и более [8].
Для того чтобы добиться реальных успехов по снижению заболеваемости РМЖ,
необходима большая работа по формированию групп риска из пациенток, страдающих
мастопатией, более точная идентификация индивидуального риска и пожизненное
проведение у данных пациенток профилактических мероприятий. С учетом связи
мастопатии с развитием РМЖ представляется перспективным использование в лечении
больных мастопатией препаратов, содержащих антиканцерогенные вещества. Такой
подход направлен как на патогенетическое лечение мастопатии, так и на первичную
профилактику РМЖ.
Разработан и внедрен в клиническую практику лекарственный препарат Мамоклам —
таблетки, покрытые оболочкой, 0,1 г. Мамоклам производят из липидного комплекса
морской водоросли ламинарии. Состав Мамоклама на 1 таблетку: йод в органической
форме — 100 мкг, полиненасыщенные жирные кислоты (ПНЖК) омега-3 — 40 мг,
хлорофилл — 10 мг. Мамоклам зарегистрирован и разрешен для медицинского
применения в качестве лекарственного средства для лечения мастопатии [9]. В
исследование были включены 33 пациентки, средний возраст — 42,5 ± 1,1 года. Всем
больным был поставлен основной диагноз — диффузная мастопатия. До начала лечения
и ежемесячно оценивали клиническую симптоматику и характер менструального цикла,
масталгии, предменструального синдрома, альгоменореи; а также пальпаторные
признаки фиброаденоматоза. Эхография выполнялась на аппарате «ССД-650» (фирма «Алока»)
механическим секторным датчиком 10 МГц. Маммография выполнялась на маммографе «Вертикс-М»
(фирма «Сименс»). Все обследования проводили в первой половине менструального
цикла. Мамоклам назначали по 2 таблетки 3 раза в сут в течение 3 мес.
Сравнивались данные обследований до и после лечения Мамокламом. Статистическую
обработку результатов проводили стандартными статистическими методами с
использованием критериев χ2 и точного метода Фишера.
Результаты
Кроме мастопатии, у всех пациенток имелись и другие факторы риска РМЖ, как
правило, несколько у каждой: генетические (РМЖ у кровных родственников);
репродуктивные (аборты, отсутствие родов, поздние первые роды, отсутствие
кормления грудью); гормональные и обменные (нарушения менструального цикла в
анамнезе, гинекологические заболевания, ожирение, диффузный зоб).
Результаты изучения Мамоклама представлены в
таблице. В качестве контрольных цифр служили показатели патологических
проявлений в группе больных до проведения лечения. В графе «После лечения»
приводится количество больных, у которых не наблюдали регрессию патологического
признака.
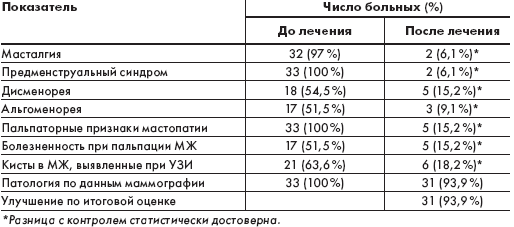
Влияние Мамоклама на патологические проявления у больных
мастопатией
Как видно из таблицы, применение Мамоклама оказало выраженное лечебное
действие у больных диффузной мастопатией: существенно ослаблялись проявления
масталгии, предменструального синдрома, дисальгоменореи; уменьшались
пальпаторные признаки мастопатии и болезненность при пальпации МЖ; наблюдалась
регрессия кист в МЖ, снижалась интенсивность и плотность фиброаденоматозных
изменений. В результате лечения Мамокламом общий положительный лечебный эффект
наблюдался у 93,9 % больных. Ни у одной больной не отмечены ухудшения, побочные
и токсические действия препарата.
Компоненты Мамоклама снижают риск РМЖ. Частое потребление морских водорослей
в пищу обусловливает низкую заболеваемость РМЖ. Пищевой дефицит йода, дисфункция
и болезни щитовидной железы ассоциируются с увеличением риска РМЖ. Йод в
щитовидной железе связывается с липидами, а йодированные липиды оказывают
антипролиферативное действие на клетки МЖ. Увеличение потребления ПНЖК омега-3 в
питании снижает риск РМЖ. Как показали экспериментальные исследования,
компоненты Мамоклама — ПНЖК омега-3 и хлорофилл — тормозили канцерогенез МЖ у
животных. Лекарственный препарат Мамоклам, в состав которого входит активная
субстанция «Клам», в экспериментах на лабораторных животных эффективно сдерживал
развитие индуцированных канцерогенами и спонтанных опухолей МЖ [9].
Заключение
Лекарственный препарат Мамоклам оказывает выраженное лечебное действие у
больных из группы риска РМЖ, страдающих диффузной мастопатией. Мамоклам
рекомендуется для лечения больных с различными формами диффузной мастопатии — по
1–2 таблетки 2–3 раза в сут, курсы лечения составляют 1–3 мес. Рекомендуется
повторять курсы лечения после перерыва продолжительностью от 2 нед до 3 мес.
Мамоклам, содержащий антиканцерогенные вещества и предупреждающий канцерогенез
МЖ, безопасен при длительном применении. Перспективным направлением
представляется его назначение как для патогенетического лечения мастопатии, так
и в качестве средства для снижения риска РМЖ.
Статья опубликована в журнале
Лечащий Врач

