Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Острый средний отит (ОСО) является одним из частых воспалительных заболеваний
у детей младшего и среднего возраста [2, 5, 7]. По числу осложнений ОСО
занимает второе место среди ЛОР-патологии [4, 10, 11], у 30% детей приобретает
затяжное течение и склонность к рецидивированию [1].
Острый средний
отит — это остро развившееся воспаление полостей среднего уха
(барабанной полости, сосцевидного отростка, слуховой трубы), проявляющееся
одним или несколькими симптомами (боль в ухе, повышение температуры тела,
выделения из уха, у маленьких детей понос, тошнота).
Довольно часто ОСО являются так называемым бактериальным осложнением острых
респираторных вирусных инфекций (ОРВИ). При этом может отсутствовать болевой
синдром и снижение слуха, а симптомы наблюдающейся общей интоксикации нередко
расцениваются врачом как клиническое проявление основного заболевания. Острое
воспаление среднего уха выявляется у 19,7% детей, больных ОРВИ (обследовано
3567 пациентов) [8].
При типичном остром среднем отите воспалительный процесс в полостях
среднего уха не выходит за рамки выстилающей их слизистой оболочки. Отражающая
этот процесс патолого-анатомическая картина достаточно типична и
характеризуется отеком, капиллярной гиперемией и лейкоцитарной инфильтрацией
слизистой оболочки, особенно ее субэпителиального слоя. А в эпителиальном,
покровном слое отмечается некоторое увеличение числа продуцирующих слизь
бокаловидных клеток, поэтому в экссудате, образующемся при остром воспалении
среднего уха, всегда есть та или иная примесь слизи. В совокупности указанные
изменения приводят к выраженной гиперплазии слизистой оболочки среднего уха,
особенно в барабанной полости, где ее толщина способна увеличиваться в 30 раз
и более. Происходит накопление экссудата, который поначалу может быть
серозным, затем серомукозным и далее — мукозно-гнойным и гнойным. Слуховые
косточки, которые оказываются погруженными в утолщенную слизистую оболочку
барабанной полости и скопившийся в ней экссудат, в значительной степени теряют
свою подвижность, что вместе с тугоподвижностью воспалительно-измененной
барабанной перепонки обусловливает существенное ухудшение слуховой функции.
При увеличении количества экссудата в среднем ухе, давление, оказываемое им на
барабанную перепонку, повышается, и это приводит к нарушению микроциркуляции,
трофическим и некротическим изменениям барабанной перепонки, следствием
которых является образование ее перфорации и появление трансмеатальной отореи.
В детском возрасте острый средний отит имеет ряд особенностей и возникает
чаще, чем у взрослых, прежде всего из-за анатомо-физиологических особенностей:
более широкая, короткая и горизонтально расположенная слуховая труба, наличие
аденоидных вегетаций, более быстрое нарушение функции мерцательного эпителия
при воспалении. Несформированный иммунитет может приводить к реактивному и
часто осложненному течению детских инфекционных заболеваний. В младенческом
возрасте увеличивается риск развития внутричерепных осложнений из-за
незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция
может проникать в полость черепа, поражая мозговые структуры. Следует
отметить, что диагностика отита у детей раннего возраста осложнена из-за
ограниченного вербального контакта и затруднений при отоскопии [3].
Основными профилактическими мероприятиями острого среднего отита являются
предупреждение и своевременное лечение простудных заболеваний, обучение
правильному туалету носа (поочередно правой и левой половин).
Лечение острого среднего отита должно быть комплексным и включать
адекватные терапевтические мероприятия, которые можно разделить на местные и
общие. Для уменьшения отека в области носоглоточного устья слуховой трубы и
восстановления ее вентиляционной и дренирующей функций используют назальные
сосудосуживающие капли (Нафтизин, Тизин и т. п.), которые необходимо
закапывать в нос при запрокинутой назад голове. Обязательным является лечение
сопутствующего ринита или риносинусита. Препараты, вводимые в слуховой проход,
должны быть комбинированными и обладать противовоспалительным действием,
противобактериальным и противогрибковым, антиаллергическим и обезболивающим
эффектами. В ряде случаев, в частности при тяжелом течении отита, необходимо
прибегать к антибиотикам системного действия.
При выборе лекарственного средства следует учитывать эпидемиологическую
ситуацию, особенности клинической картины, возраст пациента, наличие
сопутствующих заболеваний, сведения о ранее проводимой антибактериальной
терапии и переносимости лекарственных препаратов.
Антибиотик, применяемый для терапии отитов, должен обладать не только
высокой эффективностью, широким спектром антибактериального действия и хорошим
проникновением в очаг воспаления, но и низкой токсичностью, удобством приема.
Микробиологическая диагностика средних отитов основана на
бактериологическом исследовании содержимого среднего уха, полученного при
парацентезе или тимпанопункции. Исследования, проведенные в США, Европе и
Японии, показали, что самым распространенным возбудителем острого среднего
отита является Streptococcus pneumoniae, на втором месте —
нетипируемые штаммы Haemophilus influenzae, на третьем месте —
Moraxella catarrhalis. Менее чем 10% ОСО вызываются другими
микроорганизмами, например стрептококками группы А и Staphylococcus aureus.
Этиология ОСО не может быть установлена по клинической картине, однако следует
отметить, что пневмококковый ОСО обычно протекает тяжелее, чаще приводит к
развитию осложнений и не склонен к саморазрешению. Из 90 серотипов S.
pneumoniae только несколько вызывают ОСО. Наиболее распространены из них
серотипы 19, 23, 6, 14, 3 и 18. Использование вакцины, содержащей капсульные
полисахариды 7–8 наиболее часто встречаемых серотипов S. pneumoniae,
способно предотвратить более чем 80% ОСО пневмококковой этиологии. Большинство
штаммов H. influenzae, вызывающих ОСО, являются нетипируемыми. По
современным данным, около 20–50% H. influenzae, выделяемых при ОСО,
продуцируют бета-лактамазы [9].
Результаты многочисленных многолетних исследований сходны с результатами
зарубежных авторов и показывают, что наиболее вероятными возбудителями острого
среднего отита в России являются St. aureus, St. epidermidis, S.
pneumoniae и H. influenzae, несколько реже Streptococcus pyogenes, S.
viridans, M. catarrhalis анаэробы.
В лечении ОСО многочисленными исследованиями достоверно доказана
эффективность цефалоспоринов как антибактериальных препаратов широкого спектра
действия, в частности Cупракса (цефиксима) — представителя 3-го поколения
цефалоспоринов. Супракс обладает высоким уровнем антибактериальной активности,
улучшенными фармакокинетическими свойствами, расширенным, по сравнению с
цефалоспоринами предыдущих поколений, спектром действия. Бактерицидное
действие препарата обусловлено ингибированием пептидогликана — основного
структурного компонента клеточной стенки бактерий. Биодоступность препарата
(около 50%) позволяет исключить парентеральный путь введения. Максимальная
концентрация в крови достигается уже через 4 ч. Супракс хорошо проникает в
место инфицирования. Период полувыведения зависит от дозы и составляет 3–4 ч,
а в тканях препарат задерживается на более длительный срок, что позволяет
принимать его 1 раз в сутки. Препарат хорошо переносится больными. Эти
свойства Супракса позволяют считать целесообразным его применение в детской
оториноларингологической практике.
Было проведено обследование и лечение 30 детей с ОСО 7–12 лет (девочек —
14, мальчиков — 16). Всем пациентам проводили лечение Супраксом из расчета 5
мг/кг 2 раза в сутки в течение 6 дней.
В качестве контрольных использовали результаты, полученные при наблюдении
за аналогичной в количественном и возрастном отношении группой детей,
получавших амоксициллина клавуланат (2 дозировочные ложечки по 5 мл (312 мг) 3
раза в сутки парентерально в течение 6 дней).
Обследование включало: ЛОР-осмотр, аудиометрию, тимпанометрию, компьютерную
томографию околоносовых пазух, рентгенографию височных костей по Шюллеру и
Майеру, клинический анализ крови, бактериологическое исследование отделяемого
из слухового прохода при наличии перфорации барабанной перепонки.
По данным микробиологического исследования отделяемого, полученного из
слухового прохода у 18 детей обеих групп, среди возбудителей преобладал S.
pneumoniae — у 11 детей, реже встречались St. aureus — у 4,
H. influenzae — у 2 пациентов, в одном случае роста микрофлоры получено
не было.
В результате лечения зафиксировано уменьшение клинических проявлений и
положительная динамика объективных критериев заболевания у детей из основной и
контрольной групп (тимпанометрия, аудиометрия, клинический анализ крови).
Эффективность Супракса была сравнимой с амоксициллина клавуланатом,
считающимся препаратом выбора при ОСО [6].
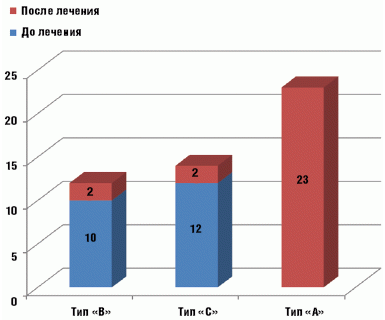
В основной группе до начала лечения у всех детей зарегистрирована
кондуктивная тугоухость, тимпанограмма типа «В» выявлена у 10, «С» у 12 детей,
8 детям тимпанометрия не проводилась из-за наличия перфорации. По окончании
курса лечения Супраксом кондуктивная тугоухость сохранялась у 7 пациентов,
тимпанограмма «А» зафиксирована у 23, «В» у 2 и «С» у 2 пациентов, 3 детям
тимпанометрия не проводилась из-за наличия перфорации (рис. 1).
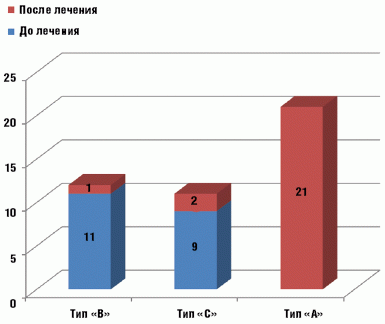
В контрольной группе до начала лечения у всех детей зарегистрирована
кондуктивная тугоухость, тимпанограмма типа «В» выявлена у 11, «С» — у 9
больных, 10 детям тимпанометрия не проводилась из-за наличия перфорации. По
завершении 6-дневного курса терапии амоксициллина клавуланатом кондуктивная
тугоухость сохранялась у 9 пациентов, тимпанограмма типа «А» зафиксирована у
21, «В» — у 1, «С» — у 2 детей, 6 пациентам тимпанометрия не проводилась из-за
наличия перфорации (рис. 2).
Нежелательных эффектов, требующих отмены препаратов, ни в одной из групп
зафиксировано не было.
Таким образом, подтверждена высокая эффективность и безопасность препарата
Супракс при остром среднем отите у детей. Супракс может быть рекомендован для
широкого применения в детской оториноларингологической практике.
Литература
- Гурба А. И. Отиты при пневмонии у детей первого года жизни. Авт. канд.
дисс. М., 1966.
- Козлов М. Я. Острые отиты у детей и их осложнения / УМ. Медицина, 1986.
232 с. С. 136.
- Пальчун В. Т., Крюков А. И. с соавт. Острый средний отит // Вестник
оторинолар. 1997. № 6. С. 7–10.
- Страчунский Л. С. Антибактериальная терапия острого среднего отита (ОСО)
у детей // Медицина для всех. 1998. № 2 (8). С. 22–29.
- Тарасова Г. Д. Слух и острый отит у детей // Медицина для всех. 1998. №
5 (11). С. 24–26.
- Jackson C. G. et al. Brain hemiation into the middle ear and mastoidл
concepts in diagnosis and surgical management // Am. J. Otol. 1997. V. 18. №
2. P. 198–205.
- Sato К. et al. Evalution of mastoidair cell system by three-dimensional
reconstruction using sagittal topography of the temporal bone // Aur. Nas.,
Lar. 1997. V. 24. № 1. P. 47–51.
- Тарасова Г. Д., Строганов В. П., Омельяновский В. В. Антибактериальная
терапия воспаления среднего уха в детском возрасте // Вестн.
Оториноларингологии. 1997. № 6. С. 4–9.
- Малявина У. С., Гончарова М. Г., Овчинников А. Ю. Антимикробная терапия
острых гнойных средних отитов в педиатрической практике: целесообразность
применения цефалоспоринов // Consilium Medicum (педиатрия). 2007. Т. 09. №
1.
- Страчунский Л. С., Богомильский А. Н. Антибактериальная терапия острого
среднего отита у детей // Детский доктор. 2000. № 2. С. 32–33.
- Клейн Дж. Терапия острого среднего отита в эру изменения
чувствительности к антибактериальным препаратам // Новости «МСРПА». 1999.
Выпуск 2.

