Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
О содержании и организации внутреннего контроля качества и
безопасности медицинской деятельности
Максимов И.Б., Есипов А.В., Абушинов В.В.
Федеральный закон №323-ФЗ от 21.11.2011 «Об основах охраны здоровья граждан в
Российской Федерации» (далее Основы) предопределил новую стратегию осуществления
контрольно-надзорных функций в здравоохранении. В нем представлена
многоаспектная система контроля (см. главу 12 «Организация контроля в сфере
охраны здоровья»). В частности, одной из разновидностей контроля в сфере охраны
здоровья определен контроль качества и безопасности медицинской деятельности.
Анализ здравоохранительных нормативно-правовых документов выпущенных в
развитие этого требования свидетельствует о том, что на сегодняшний день
сформирована правовая основа для обеспечения функционирования новых механизмов
контроля. Требования Основ нашли свое отражение в Положении о лицензировании
медицинской деятельности, утвержденном Постановлением Правительства РФ от 16
апреля 2012 года №291 (далее Положение о лицензировании). Одним из обязательных
лицензионных требований, предъявляемыми к лицензиату при осуществлении
медицинской деятельности, являются соблюдение установленного порядка
осуществления внутреннего контроля качества и безопасности медицинской
деятельности (п.п. «б» п. 5 Положения о лицензировании).
В целях реализация требований законодательства в указанной части выпущено
Постановление Правительства Российской Федерации от 12.11.2012 № 1152 «Об
утверждении Положения о государственном контроле качества и безопасности
медицинской деятельности» (далее Положение о госконтроле).
Притом, что законом (ст. 90 Основ) установлена преимущественная компетенция
руководителя медицинской организации в формировании внутреннего контроля, можно
предположить, что практическая реализация этого вопроса вызывает затруднения.
Причинами такого положения являются следующие обстоятельства:
В законе и подзаконных актах, выпущенных в его развитие, отсутствует
определение понятия «контроль качества и безопасности медицинской деятельности»,
что затрудняет идентификацию соответствующих мероприятий по его обеспечению.
Несмотря на то, что вступили в действие требования нормативных актов по
созданию и функционированию в медицинских организациях систем внутреннего
контроля качества и безопасности медицинской деятельности, не издан отраслевой
документ которым в соответствии с законом (п.2 ст.89 Основ) должен определяться
порядок организации ведомственного контроля.
В этих условиях возникает необходимость обобщения и разъяснения требований
нормативно-правовых актов и выработки рекомендаций руководителям медицинских
организаций для практического применения при создании систем внутреннего
контроля качества и безопасности медицинской деятельности, что является
целью этой статьи.
Для того чтобы разобраться с сущностью понятия внутренний контроль качества
медицинской деятельности обратимся к основам теории управления. Как известно,
контроль – это часть управленческой деятельности, т.е. функция управления,
заключающаяся в оценке соответствия и обнаружении несоответствия требованиям
путем наблюдения и заключения, на основании соответствующих измерений, или
проверок. Принято выделять различные виды контроля: по времени осуществления
(предварительный, текущий, заключительный); по субъектам проведения (внешний,
внутренний); а также контроль по форме осуществления.
В управленческой практике по форме осуществления выделяют:
- административный контроль;
- технический контроль.
- экономический контроль;
Административный контроль может осуществляться по стратегическим и
оперативным вопросам. Стратегический контроль предполагает определение
эффективности деятельности организации по достижению намеченных результатов.
Оперативный контроль предполагает проверку текущей технической и технологической
деятельности, выполнения установленных стандартов, норм и регламентов для
обнаружения и разрешения возникающих проблем раньше, чем они станут слишком
серьезными. Оперативный контроль может также использоваться для стимулирования
успешной деятельности.
Технический контроль используется для проверки производственных параметров.
Он необходим для своевременного предупреждения дефектов производства,
поддержания качества продукции; устранения технических неполадок, проверки
состояния оборудования.
Экономический контроль проводится с целью сохранения активов, определения
эффективности производственной деятельности по важнейшим экономическим
показателям. Экономический контроль деятельности
медицинского учреждения проводится с использованием экономического анализа. Он
представляет собой совокупность методов сбора и обработки данных о
производственно-финансовой деятельности, обеспечивающих оценку и принятие
управленческих решений. Экономический анализ в медицинских организациях – это
совокупность приемов и методов группировки и сравнительной оценки показателей
лечебно-производственной и финансовой деятельности, целью которого является
определение способов рационального использования внутренних ресурсов.
По субъектам осуществления выделяют внешний и внутренний контроль. Внешний
контроль может осуществляться на уровне государства (например, через
законодательное регулирование, процедуру лицензирования, государственный
надзор), на уровне ведомства (издание нормативных актов, ведомственный
контроль).
Внутренний контроль в той или иной мере имеет место в каждой организации. Он
выступает как система мер, обеспечивающих ее нормальную работу, соблюдение
действующего законодательства, достижение плановых показателей. В отличие от
внешнего контроля, являющегося обычно последующим или заключительным, внутренний
контроль должен присутствовать в организации и действовать непрерывно, поэтому
он в значительной степени является предварительным и текущим.
Таким образом, законодатель, вводя понятие контроль качества и безопасности
медицинской деятельности, вероятно, имел ввиду все применяемые в управленческой
практике виды и формы контроля. Это подтверждается предусмотренным Положением о
госконтроле широким кругом вопросов подлежащих контролю, включающем:
- соблюдение прав граждан в сфере охраны здоровья граждан;
- соблюдение установленного порядка лицензирования медицинской деятельности;
- соблюдение порядков оказания медицинской помощи и стандартов медицинской
помощи;
- соблюдение порядков проведения медицинских экспертиз, медицинских осмотров
и медицинских освидетельствований;
- соблюдения медицинскими работниками, руководителями медицинских
организаций, ограничений.
При этом, учитывая, что медицинская деятельность сопряжена с вовлечением в
процесс оказания медицинских услуг таких высших благ как здоровье и жизнь
пациентов, особый акцент им сделан на контроле таких сторон медицинской
деятельности как ее качество и безопасность.
Учитывая, что основное содержание медицинской деятельности связано с услугами
составляющими медицинскую помощь, прежде всего, следует контролировать качество
медицинской помощи и обеспечение безопасности пациентов. Такой контроль можно
идентифицировать как технический, связанный с технологией основного
производственного процесса и используемым при этом оборудованием.
Вместе с тем, комплексный управленческий подход к понятию контроль
требует осуществления также наряду с техническим контролем (качества медицинской
помощи и безопасности пациентов) и административного контроля связанного с
соблюдением требований законодательства, установленных объемов, регламентов и
условий оказания медицинской помощи, а также финансово-экономического контроля
для определения эффективности деятельности.
Таким образом, содержание понятия такой управленческой функции как контроль,
а также анализ требований законодательства и нормативных документов в отношении
осуществления внутреннего контроля в медицинской организации показывает, что к
нему следует отнести:
- административный контроль;
- технический контроль;
-экономический контроль (в части эффективности медицинской деятельности).
Под административным контролем понимается проведение должностными
лицами наблюдений и измерений, осуществляемых в порядке руководства и контроля в
пределах своей компетенции за соблюдением персоналом медицинской организации
законодательных и иных нормативно-правовых актов регламентирующих ее
деятельность и оценивания степени соответствия их требованиям.
Административному контролю подлежат порядки и условия оказания медицинской
помощи, соблюдение прав граждан при ее предоставлении, организация
лечебно-диагностического процесса на различных этапах и уровнях.
Целью административного контроля является предупреждение нарушений прав
граждан на получение медицинской помощи в медицинской организации в
установленном порядке, в надлежащие сроки, в соответствующих объемах и условиях.
Задачами административного контроля являются:
- осуществление контроля над исполнением законодательства и
нормативно-правовых актов в сфере здравоохранения;
- выявление случаев нарушений и неисполнения законодательных и иных
нормативно-правовых актов, принятие мер по их пресечению;
- анализ причин, лежащих в основе нарушений, принятие мер по предупреждению;
- анализ и экспертная оценка эффективности результатов деятельности
медицинских работников;
- изучение результатов лечения, выявление положительных и отрицательных
тенденций в организации лечебно-диагностического процесса и разработка на этой
основе предложений по распространению положительного опыта и устранению
негативных тенденций;
- анализ результатов реализации приказов и распоряжений по медицинской
организации;
- оказание методической помощи медицинским работникам в процессе контроля.
Методами контроля могут быть избраны: личное наблюдение; анкетирование;
тестирование; мониторинг; изучение документации; анализ производственного
процесса; анализ результатов деятельности.
Административный контроль может осуществляться в виде плановых или
оперативных проверок, мониторинга показателей. Административный контроль в виде
мониторинга предусматривает сбор, системный учет, обработку и анализ информации
об организации и результатах производственного процесса для эффективного решения
задач управления медицинской организацией.
Роль технического контроля выполняют: контроль качества медицинской
помощи, производственный контроль за соблюдением санитарных правил, инфекционный
контроль, контроль за рациональным использованием лекарственных средств,
правильной эксплуатацией медицинской техники и др. частные виды контроля.
Административный и технический контроль могут охватывать одни и те же объекты и
предметы, однако различие между ними заключается в том, что при осуществлении
технического контроля он осуществляется на уровне знаний и навыков специалиста в
конкретной области (экспертном уровне), часто используются специальные методы и
методики измерения которыми владеет только специалист.
Одним из видов финансово-экономического контроля является
медико-экономический контроль, который осуществляется подразделением ОМС
медицинской организации для установления соответствия сведений об объемах
оказанной медицинской помощи застрахованным лицам условиям договоров на оказание
и оплату медицинской помощи по обязательному медицинскому страхованию,
территориальной программе обязательного медицинского страхования, способам
оплаты медицинской помощи и тарифам на оплату медицинской помощи.
Целью контроля является предупреждение возможных необоснованных штрафных
санкций на основании предоставленных к оплате медицинской организацией субъектам
ОМС несоответствующих реестров счетов.
При проведении финансово-экономического контроля необходимо использовать
методы экономического анализа. Предметом экономического анализа деятельности
медицинской организации являются экономические процессы в конкретных условиях
медицинской организации, хозяйственная деятельность, ресурсы, фонды,
бухгалтерские данные и результаты производственной деятельности (показатели
лечебно-диагностической деятельности). Задачами методики экономического
анализа деятельности медицинской организации является оценка медицинских
результатов деятельности применительно к экономической эффективности.
Таким, образом, требованием сегодняшнего дня является обязательное
осуществление внутреннего контроля качества медицинской деятельности. При этом
наряду с контролем качества медицинской помощи, в медицинской организации в
рамках внутреннего контроля следует осуществлять кроме технического контроля
качества медицинской помощи и иные разновидности контроля, а именно
административный и экономический контроль своей деятельности (см. схему 1).
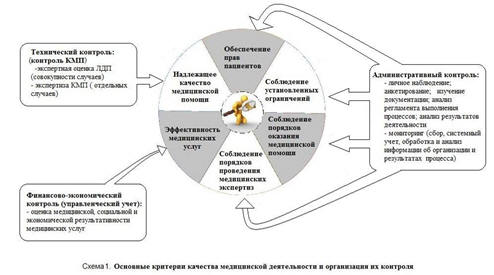
Следует отметить, что мероприятия по внутреннему контролю качества
медицинской помощи (КМП) осуществлялись в медицинских организациях и ранее. Они
проводились в соответствии с отраслевыми нормативными актами и документами,
регулирующими отношения в области обязательного медицинского страхования. Вместе
с тем, на законодательном уровне отсутствовали акты, однозначно устанавливающие
требования определяющие порядок и механизмы осуществления этих мероприятий.
В связи с этим существенно важным представляется, что теперь законодательно
установлена «нижняя планка» обязательного уровня присутствия технологии
управления на основе качества в каждой медицинской организации независимо от
ведомственной принадлежности, а именно внутреннего контроля КМП и безопасности
медицинской деятельности. Наличие системы внутреннего контроля является
обязательным условием для организации имеющей намерения заниматься медицинской
деятельностью в Российской Федерации.
Это обязывает на уровне медицинской организации предпринять ряд практических
действий по созданию такой системы.
Прежде всего, это разработка набора внутренних организационных,
распорядительных и информационных документов обеспечивающих создание системы
внутреннего контроля в медицинской организации. Анализ Основ и Положения о
госконтроле, а также других нормативных актов позволяет выделить следующие
необходимые документы которые необходимо разработать.
Среди организационных документов это:
1. Положение о контроле качества и безопасности медицинской деятельности
медицинской организации (в соответствии с п.15а Постановления) приложениями к
которому должны быть:
а) Программа проведения административного контроля порядка и условий оказания
медицинской помощи, организации лечебно-диагностического процесса;
б) Порядок проведения внутреннего контроля качества медицинской помощи в
медицинской организации;
в) Порядок проведения инфекционного контроля в медицинской организации (в
соответствии с требованием СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические
требования к организациям, осуществляющим медицинскую деятельность»);
г) Программа производственного контроля (в соответствии с СП 1.1.1058 -01
(ред.27.03.2007) «Организация и проведение производственного контроля за
соблюдением санитарных правил и выполнением санитарно-противоэпидемических
(профилактических) мероприятий»);
д) Порядок проведения контроля безопасного обращения лекарственных средств;
ж) Порядок организации мероприятий по выявлению и регистрации нежелательных
побочных реакций на лекарственные средства (в соответствии со ст. 41
Федерального закона от 22.06.98 № 86-ФЗ «О лекарственных средствах»);
е) Программа проведения аттестации рабочих мест медицинской организации по
условиям труда (в соответствии с требованиями приказа Минздравсоцразвития РФ
№342н от 26 апреля 2011г. «Об утверждении Порядка проведения аттестации рабочих
мест по условиям труда».
2. Положение о врачебной комиссии (с учетом требований приказа
Минздравсоцразвития РФ от 5 мая 2012 года №502н «Об утверждении Порядка создания
и деятельности врачебной комиссии медицинской организации»), в составе, которого
должны быть:
а) Положение о подкомиссии по контролю качества медицинской помощи;
б) Положение о подкомиссии по изучению летальных исходов;
в) Положение о подкомиссии по профилактике внутрибольничных инфекций;
г) Положение о подкомиссии рациональному назначению лекарственных средств.
Среди распорядительных документов:
Приказы руководителя учреждения об организации внутреннего контроля качества
медицинской помощи; создании врачебной комиссии и ее подкомиссий; порядка
организации производственного контроля; порядка проведения профилактических
медицинских осмотров медицинского персонала; организации аттестации рабочих мест
и пр.
Среди информационных документов:
- система оценки качества работы медицинской организации, ее структурных
подразделений и медицинских работников, участвующих в оказании медицинских услуг
(в соответствии с ч.2 ст.87 Основ);
- отчеты медицинской организации (ее подразделений и работников) о качестве
медицинской деятельности;
- информация о качестве деятельности медицинской организации для размещения в
открытом доступе и в средствах информации (стенды, печатные издания,
интернет-сайты и пр.).
Данный перечень документов не является исчерпывающим, при их разработке
необходимо помнить, что закон установил преимущественную компетенцию
руководителя организации при установлении порядка внутреннего контроля. При этом
руководители могут исходить из применяющейся в организации технологии управления
качеством медицинской помощи. Поэтому перечень и структура документов может быть
определена исходя из уровня зрелости управленческого процесса организации.
Помимо комплексного подхода к контролю медицинской деятельности документы
нового законодательства указывают на расширение предметов, подлежащих контролю в
медицинской организации. Предусматривается контроль, как качества, так и
безопасности медицинской деятельности, хотя определение последнего понятия в
законе отсутствует. Не раскрывает понятие безопасность медицинской деятельности
и Постановление о госконтроле. По содержанию этого документа можно предположить,
что наряду с обеспечением безопасности медицинской помощи, являющейся
неотъемлемым критерием качественной медицинской помощи, к составляющим
безопасности медицинской деятельности следует также отнести:
- соблюдение безопасных условий труда;
- соблюдение требований по безопасному применению лекарственных средств,
эксплуатации медицинских изделий и утилизации (уничтожению) медицинских отходов.
Безопасность медицинской деятельности имеет два основных аспекта связанных с
устранением рисков для пациентов и для персонала, связанных с клиническим
процессом или физическим окружением. Безопасность пациентов является
основополагающим принципом медицинской помощи. В связи с этим представляется,
что в рамках внутреннего контроля следует, прежде всего, концентрироваться на
вопросах безопасности пациента связанных с самим процессом оказания медицинской
помощи. Вместе с тем, не следует также забывать о и вопросах касающихся
организации охраны труда, безопасного обращения с медицинской техникой, отходами
и другими аспектами безопасности медицинской деятельности.
Учитывая отсутствие общепринятого определения понятия безопасности пациентов,
следует подробнее рассмотреть его содержание с целью адекватной организации мер
по обеспечению внутреннего контроля.
В ходе обследования и лечения пациент сталкивается с техногенными факторами:
ионизирующим, ультразвуковым, лазерным, электромагнитным и другими видами
излучений, инвазивными методами забора биоматериалов и проведения исследований,
лечебных вмешательств, химическим и биологическим воздействием лекарственных
веществ включающихся в обменные процессы организма, вентиляционными потоками
воздуха, экологией внутрибольничных микроорганизмов, испарениями химических
средств используемых для поддержания должного гигиенического режима и прочими
элементами производственной среды стационара.
На любом этапе процесса оказания медицинской помощи имеются уязвимые (с точки
зрения обеспечения безопасности пациентов) места:
- побочное действие лекарств (ЛС) и их сочетаний;
- риск, сопряженный с использованием медицинской техники;
- некачественная и бракованная продукция, поступающая в систему
здравоохранения;
- человеческий фактор;
- скрытые системные недостатки.
Все это создает особую среду – социально-биотехническую систему с наличием
небезопасных факторов, которые при несоблюдении правил обращения с ними могут
нанести вред жизни, физическому и психическому здоровью пациента. Поэтому
неотъемлемой составляющей внутреннего контроля качества медицинской помощи
является обеспечение безопасности пациента.
Клинический аспект безопасности подразумевает ту часть безопасности
госпитальной среды, которая непосредственно связана с процессом ведения
пациента. По нашему мнению клиническая безопасность пациентов – это такое
состояние процесса оказания медицинской помощи, при котором осуществляется
управление рисками воздействия факторов госпитальной среды, для недопущения или
(при отсутствии такой возможности) минимизации их проявления, а также
преодоления последствий реализации рисков.
Целью обеспечения клинической безопасности пациентов является достижение
максимально возможного соответствия клинических исходов регламентированным в
стандартах и ожиданиям пациента при минимально возможном числе реализовавшихся
рисков воздействия больничной среды.
Процесс обеспечения клинической безопасности представляет собой комплекс
организационно-правовых, лечебно-профилактических,
санитарно-противоэпидемических мероприятий, полное и своевременное проведение
которых способствует предупреждению проявления факторов риска внутренней среды
или преодолению последствий их проявления.
Этот разрабатываемый комплекс мероприятий по созданию безопасной госпитальной
среды включает в себя: создание лечебно-охранительного режима и режима лечебного
питания, профилактику ВБИ и инфекционный контроль, профилактику травматизма и
конфликтных ситуаций, обеспечение безопасности клинической практики путем
предупреждения осложнений медицинских вмешательств, психологическую и правовую
поддержку пациента, создание мотивации его активного участия в лечении (см.
схему 2).
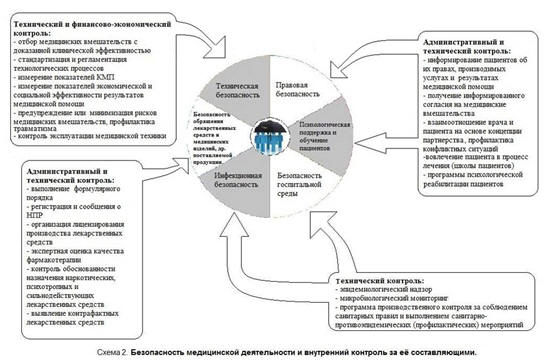
К основным структурным составляющим безопасности следует отнести:
- инфекционную (эпидемиологическую) безопасность;
- безопасное использование лекарственных средств (лекарственную
безопасность);
- технологическую безопасность (безопасность технологий проведения
медицинских вмешательств, включая: безопасную клиническую практику, безопасность
оборудования и безопасные условия для оказания помощи);
- психологическую (психогенную) безопасность;
- правовую безопасность (соблюдение прав пациента).
Инфекционная безопасность подразумевает управление факторами риска
биологической природы, способными при взаимодействии с организмом пациента
вызывать инфекционные заболевания и оказывать отрицательное влияние на его
здоровье, с целью их нейтрализации, ослабления или преодоления последствий их
взаимодействия. Основным элементом обеспечения инфекционной безопасности в
стационаре является проведение инфекционного контроля.
Инфекционный контроль за внутрибольничными инфекциями можно определить как
постоянное эпидемиологическое наблюдение внутри учреждения с эпидемиологическим
анализом результатов этого наблюдения и проведение на основе эпидемиологической
диагностики целенаправленных мероприятий для повышения качества медицинской
помощи. При этом каждое учреждение здравоохранения являются в своем роде
уникальными (в зависимости от предлагаемых видов медицинской помощи,
обслуживаемого контингента, персонала и т. п.), поэтому в каждом конкретном
учреждении должна быть адаптированная к его особенностям и нуждам программа
инфекционного контроля. Для организации инфекционного контроля с учетом
специфики и собственных условий в медицинской организации разрабатывается
Порядок проведения инфекционного контроля, устанавливающий стандарты всех
элементов инфекционного контроля
В медицинской организации разрабатывается также Программа производственного
контроля за соблюдением санитарных правил и выполнением
санитарно-противоэпидемических (профилактических) мероприятий.
Целью производственного контроля (далее ПК) является обеспечение
безопасности и (или) безвредности для человека и среды обитания вредного влияния
объектов производственного контроля путем должного выполнения санитарных правил,
санитарно-противоэпидемических (профилактических) мероприятий, организации и
осуществления контроля за их соблюдением.
ПК охватывает все области жизнедеятельности медицинской организации, включая
его санитарно-техническое состояние и содержание, правильность
объемно-планировочных решений, организацию питания пациентов, соблюдение
противоэпидемического, в т.ч. дезинфекционно-стерилизационного режима,
утилизацию медицинских отходов, условия труда персонала, защиту его от вредных
факторов внутрибольничной среды. В Программу ПК могут входить
противоэпидемические мероприятия на случай заноса инфекционных заболеваний.
Обеспечение безопасного использования лекарственных средств в медицинской
организации осуществляется на клиническом, контрольно-оценочном и управленческом
уровнях.
1-й уровень (клинический): лечащий врач – медицинская сестра. Назначения
лекарственных (ЛС) делают врачи и оформляют их в истории болезни. Согласно этим
назначениям медицинские сестры (процедурные и постовые) доводят ЛС в натуральной
форме до пациента способом, указанным врачом. Полноту доведения ЛС до больных
контролируют заведующие отделениями и начальник аптеки стационара.
Основной задачей клинического уровня безопасного использования ЛС является
предупреждение и снижение рисков проявления вредных и непредвиденных эффектов
вследствие применения лекарственного препарата в терапевтических дозах с целью
профилактики, лечения, диагностики или изменения физиологической функции
человека.
2-й уровень (контрольно-оценочный): заведующий отделением, клинический
фармаколог осуществляют экспертную оценку качества фармакотерапии в отделениях и
контроль обоснованности назначения наркотических, психотропных и
сильнодействующих лекарственных средств.
Экспертная оценка качества фармакотерапии проводится по результатам анализа
историй болезни стационарных больных, в том числе случаев летальных исходов,
развития осложнений лекарственной терапии, внутрибольничного инфицирования и
осложнений, полипрагмазии, сопровождающихся жалобами пациентов или их
родственников на характер лекарственной терапии.
Критериями оценки качества ведения медицинской документации служат наличие
лекарственного анамнеза (сведений об объеме, эффективности и побочных эффектах
ранее примененной лекарственной терапии), регистрация в дневниках наблюдения
сведений о наличии и отсутствии побочных эффектов (особенно в случае назначения
препаратов с высоким риском развития таковых), а также об условиях их
возникновения.
3-й уровень (управленческий): руководитель учреждения должен создать и
обеспечить работу формулярной комиссии задачей которой является анализ состояния
лекарственной помощи в медицинской организации и динамики затрат на ЛС и
подготовка на его основе проекта лекарственного формуляра который может быть
общегоспитальным, отделенческим.
Контроль обоснованности назначения наркотических, психотропных и
сильнодействующих лекарственных средств проводит комиссия по контролю за
наркотическими средствами, в состав которой входят врачи – клинический
фармаколог и сотрудники аптеки. Сотрудники аптеки проверяют условия хранения и
учета препаратов этой группы, клинический фармаколог оценивает обоснованность и
длительность назначения, соблюдение разовых и суточных доз, а также современных
принципов рациональной анальгезии.
Обеспечение лекарственной безопасности осуществляется также путем проведения
мероприятий по выявлению и регистрации нежелательных побочных реакций (далее НПР)
на лекарственные средства, обо всех случаях побочных действий и об особенностях
взаимодействия лекарственных средств с другими лекарственными средствами,
которые не соответствуют сведениям о лекарственных средствах содержащимся в
инструкциях по их применению.
С целью организации мероприятий по выявлению и регистрации НПР на
лекарственные средства следует разработать локальный нормативный акт
определяющий порядок этих мероприятий.
Отдельным направлением обеспечения лекарственной безопасности является
контроль качества лекарственных средств, которые могут быть фальсифицированы.
Фальсифицированные (контрафактные) лекарственные средства - лекарственные
средства, сопровождаемые ложной информацией о составе и/или производителе
лекарственного средства. Фальсифицированные лекарственные средства могут быть
обнаружены без применения и с применением специальных средств. При обнаружении
подозрительных ЛС руководитель медицинской организации должен запретить их
использование и сообщить в Фармаконадзор.
Некачественная и бракованная продукция, поступающая в систему
здравоохранения, может угрожать безопасности пациента и стать причиной развития
осложнений, нежелательных реакций при оказании медицинской помощи. Поэтому
снабжение лечебного учреждения лекарственными средствами, изделиями и
материалами, применяемыми в ходе медицинской деятельности должно осуществляться
в соответствии с установленными государством правилами. Учреждения
здравоохранения должны обеспечиваться лекарственными средствами либо путем
централизованных поставок, либо самостоятельно путем размещения заказа. При этом
закупка лекарственных средств производится по строго определенной законом
процедуре путем заключения государственных контрактов. Контрагенты, участвующие
в сделках должны иметь разрешительную документацию по лекарственному обеспечению
и все подтверждающие легитимность поставляемой ими продукции документы,
оформленные в соответствии с законодательством.
Кроме того, качество поставляемой продукции должно подвергаться
внутригоспитальной проверке в ходе интегральной оценки качества фармакотерапии с
участием клинического фармаколога в части оценивания лечебного эффекта.
Лекарственные средства, производимые в самом лечебном учреждении должны
выпускаться только при наличии у медицинской организации лицензии на их
производство.
Технологическая безопасность (безопасность технологий проведения
медицинских вмешательств) обеспечивается путем применения современных
управленческих технологий производства медицинских услуг.
Индустриальные технологии управления качеством лечебно-диагностического
процесса (ЛДП) являются основой профилактики дефектов, связанных с организацией
работы медицинского персонала. Главным содержанием этой технологии является
процессный анализ с последующим непрерывным совершенствованием ЛДП. Процессный
анализ заключается в идентификации, проектировании, сетевом согласовании и
измерении структурных составляющих ЛДП (лечение больного с конкретной
нозологической формой, выполнение конкретной клинической или диагностической
задачи). Основной целью проектирования процессов является выбор наиболее
эффективного, наименее затратного и наименее продолжительного пути достижения
запланированного конечного результата.
Проектирование процессов предусматривает построение модели ЛДП для больного с
конкретной нозологической формой (в стационарных отделениях) или модели
конкретного медицинского вмешательства (в диагностических подразделениях и
параклинических службах). В первом случае для проектирования процессов
используется метод клинических путей, во втором – метод структурного анализа с
выделением событий.
Основным механизмом, на основе которого осуществляется современное управление
качеством, заключается в стандартизации производственных процессов медицинской
организации, установлении на основе общепринятых правил собственных,
соответствующих условиям и возможностям учреждения норм и порядка проведения
технологических операций медицинской деятельности.
На основе федеральных стандартов оказания медицинской помощи, отраслевых
технологий выполнения простых медицинских услуг в каждом лечебном учреждении
разрабатываются собственные протоколы ведения больных и выполнения
технологических операций. Они позволяют с учетом конкретных возможностей
учреждения, стандартизировать все процессы связанные с ведением больного, т.е. в
значительной мере устранить риски связанные с «человеческим фактором».
Качественно разработанные стандарты, основанные на объективных научных
доказательствах и возможностях клиники, призваны обеспечить единые подходы к
понятиям качества медицинской помощи и тем самым обеспечить безопасность
клинической практики.
Значительное увеличение общего количества эксплуатируемой медицинской
техники, а также внедрение в медицинскую практику многофункциональных комплексов
и автоматизированных систем требуют обеспечения безопасности применения изделий
медицинской техники. Усложнение медицинской техники требует высокого уровня
подготовки обслуживающего персонала. Персонал обязан знать и выполнять
требования эксплуатационной документации, стандартов, инструкций, а также
обладать необходимыми навыками эксплуатации медицинской техники для обеспечения
безопасности пациента, персонала и окружающей среды.
При правильном использовании аппаратуры и ее периодичной проверке персонал
может не только постоянно поддерживать высокую степень безопасности, но и помочь
обнаружить потенциально опасные дефекты прежде, чем они нанесут вред пациенту,
персоналу.
Контроль за соблюдением санитарных норм, защиты пациентов и персонала
медицинской организации от вредных физических, химических и биологических
факторов связанных с эксплуатацией медицинской техники и оборудования
осуществляется в рамках производственного контроля по соответствующей Программе
упомянутой ранее.
Психогенная безопасность пациента связана, прежде всего, с проблемой
взаимоотношений между врачом и пациентом. Они подразумевают продуманностью
информации о состоянии больного, психологическую поддержку пациента в сложной
ситуации, формирование у больного активной позиции, приверженности к лечению.
Это должно осуществляться в рамках новой концепции оказания медицинской
помощи, которая получила название «модель партнерства» (сотрудничества).
Согласно этой модели, отношения между врачом и пациентом должны определяться
информированным и добровольным согласием (ИДС) больного на все элементы
медицинской помощи, связанные с диагностикой, лечением и профилактикой.
Свобода решения в клинической деятельности врача в современной модели
сотрудничества ограничивается и приобретает гласность. Врач выполняет в ней
функцию информатора о состоянии здоровья пациента, советника
по выбору оптимального решения, касающегося восстановления здоровья, и
исполнителя этого решения. Наряду с другой информацией пациент должен знать
о риске развития, степени и характере возможных осложнений в случаях его
госпитализации и проведения медицинских вмешательств, а также о результатах
расследования, если таковое возникло. Это накладывает на врача дополнительную
моральную ответственность, заставляет его еще и еще раз проанализировать
состояние больного и пути лечения и в то же время снижает моральный груз, так
как мера ответственности за неблагоприятный исход заболевания и лечения делится
между врачом и больным.
Современная концепция здоровья считает необходимым привлечение пациента
(и/или его родственников) к решению его собственных проблем. В связи с этим
особую актуальность приобретает создание и функционирование школ пациента для
больных основными неинфекционными заболеваниями, такими как сахарный диабет,
ишемическая болезнь сердца, артериальная гипертония, хронические заболевания
желудочно-кишечного тракта, рассеянный склероз, онкологические заболевания,
психические заболевания и т. д.
Полная информированность пациента о состоянии своего здоровья, его активное
участие в лечебно-диагностическом процессе и самоконтроле своего состояния в
значительной степени снижает частоту конфликтных ситуаций между врачом и
пациентом, снимает проблемы психогенных рисков.
Правовая безопасность пациента связана с неукоснительным соблюдением
медицинской организацией и ее персоналом специальных прав, связанных со статусом
пациента, обретаемых больным с момента как он обратился за медицинской помощью.
Клинический аспект правовой безопасности связан, прежде всего, с информированием
пациента и сохранением в тайне от других лиц сведений о его здоровье.
Помимо ИДС на медицинское вмешательство пациент имеет право на информацию о
самой медицинской организации, качестве оказываемой в ней медицинской помощи,
своих правах и способах их отстаивания.
Информирование пациентов начинается с момента их поступления в
лечебно-профилактическое учреждение. Уже в приемном отделении он должен получить
возможность ознакомиться с информацией содержащей сведения:
- о правах пациента и способах защиты его законных интересов;
- о наличии необходимых разрешительных документов у медицинского учреждения
на оказание данного вида медицинской помощи и специалистов необходимой
квалификации;
- о вероятном участии студентов, аспирантов, клинических ординаторов в
процессе диагностики и лечения в рамках учебно-педагогической и
научно-исследовательской работы, осуществляемой в данном медицинском учреждении;
- об использовании конфиденциальной информации, полученной от пациента в
процессе проведения лекарственной терапии, для статистической,
научно-исследовательской обработки, а также в учебно-педагогической работе при
условии гарантий обеспечения конфиденциальности в отношении сведений,
позволяющих персонифицировать личность пациента;
- об ответственности пациента за предоставление неполной, искаженной или
ложной информации о своем состоянии, реакциях организма, перенесенных
заболеваниях, травмах и других фактах, способных повлиять на результаты
лекарственной терапии;
- об ответственности пациента за несоблюдение режима и невыполнение
рекомендаций медицинского персонала в процессе проведения лекарственной терапии
или выполнения иного медицинского вмешательства.
Такая информация может предоставляться на стендах, памятках и в другой форме
установленной руководством медицинской организации.
В заключение следует отметить, что безопасность – это фундаментальный принцип
оказания медицинской помощи и приоритетный критерий оценки ее качества. Качество
и безопасность медицинской деятельности обеспечивается комплексными системными
усилиями, включающими широкий спектр организационных, правовых и
профилактических мер по совершенствованию лечебно-диагностического процесса,
обеспечению реальных условий для управления рисками, сопровождающими современную
клиническую практику. Для их осуществления необходима в первую очередь
разработка системы организационных документов, обеспечивающих создание системы
безопасности функционирующей в едином алгоритме.
Начальник ФКГУ «ГВКГ им. Н.Н. Бурденко МО РФ»
И.Максимов
Начальник филиала №1 ГВКГ им. Н.Н. Бурденко
А. Есипов
Заместитель начальника филиала №1 ГВКГ им. Н.Н. Бурденко по
клинико-экспертной работе
В. Абушинов
Вопросы экспертизы и качества медицинской помощи. – 2013. - №5. – С.12-22.

