Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Часто болеющие дети: практические подходы к иммунокорригирующей терапии
Василевский И.В.
Аннотация
В обзоре представлены современные данные по актуальной медико-социальной
проблеме часто болеющих детей (условной диспансерной группы - ЧДБ).
Проанализированы причины частых респираторных вирусных инфекций у них, состояние
иммунного статуса. На основе литературных данных и собственного опыта врачам
предложена программа иммунореабилитации с учетом индивидуальных особенностей
пациентов, предпочтительно-го назначения различных по характеристикам
иммуномодулирующих препаратов. Подчеркнута важная роль комплексного подхода к
оздоровлению часто болеющих детей (ЧБД), при котором иммунокорригирующая терапия
должна быть составной частью более широкой программы медико-социальной
реабилитации детей.
Ключевые слова: часто болеющие дети, иммунный статус,
иммунореабилитация.
По современным эпидемиологическим данным, распространенность болезней
органов дыхания у детей и подростков в 6 раз выше, чем у взрослых [4,11,27].
Во всем мире острые респираторные инфекции занимают одно из ведущих мест в
структуре заболеваемости. Наибольшую остроту и актуальность проблема острых
респираторных заболеваний (ОРЗ) имеет в педиатрической практике. Это связано как
с высоким риском развития серьезных осложнений ОРЗ, неблагоприятным их влиянием
на состояние здоровья растущего организма, так и существенной долей ОРЗ в
структуре младенческой и детской смертности в целом [5,16,25,31].
Несмотря на то, что заболевания респираторного тракта хорошо известны каждому
педиатру и врачу общей практики, до сих пор существует множество нерешенных
проблем в терминологии, понимании этиологии и патогенеза отдельных форм
заболеваний, влияния экопатогенов на течение инфекционного процесса и др. [7,22,38].
В свете указанного чрезвычайно актуальной в клинической медицине продолжает
оставаться проблема «часто болеющих детей» - ЧБД [1,24,29,32,35].
Необходимо подчеркнуть, что ЧБД – это не нозологическая форма и не
диагноз, а условная группа диспансерного наблюдения, включающая детей,
подверженных частым респираторным инфекциям, возникающим из-за транзиторных,
корригируе-мых отклонений в защитных системах организма ребенка, и не имеющих
стойких органических нарушений в них [6,10,11,26,39].
По данным разных авторов, ЧБД составляют от 15% до 75% детской популяции. По
общепринятой классификации часто болеющие дети относятся ко II группе
здоровья (дети с отягощенным биологическим анамнезом, функциональными и
морфологическими особенностями, то есть с риском развития у них хронического
заболевания) [1,27,47]. Критерии включения детей в группу часто болеющих
представлены в табл. 1.
Таблица 1. Критерии включения детей в группу часто болеющих (В.Ю.Альбицкий, А.А.Баранов, 1986)
| Возраст ребенка |
Частота эпизодов ОРЗ в год |
| До 1 года 1-3 года
4-5 лет
старше 5 лет |
4 и более 6 и более
5 и более
4 и более |
У детей в возрасте старше 3 лет в качестве критерия для включения в группу
ЧБД используют инфекционный индекс (ИИ), определяемый как отношение суммы всех
случаев ОРЗ в течение года к возрасту ребенка: ИИ = (сумма всех случаев ОРЗ в
течение года)/(возраст ребенка в годах). ИИ у редко болеющих детей составляет
0,2-0,3, а у детей из группы ЧБД - 1,1-3,5 [16,25].
Чем же опасны частые респираторные заболевания в детском возрасте? Какие
пробле-мы связаны с ними? Что по этому поводу должны знать врачи?
Систематизировать ответы на поставленные вопросы можно следующим образом
[4,22,25,32].
● Частые и, особенно тяжело протекающие ОРЗ, приводят к нарушению развития
функционирования различных органов и систем: органов дыхания с формированием
хронических воспалительных процессов в бронхолегочной системе,
сердечно-сосудистой системе, желудочно-кишечном тракте, вегетативной нервной
системе, способствуют срыву компенсаторно-адаптационных механизмов.
● Многократно переносимые вирусные заболевания приводят к значительно
выраженному снижению иммунологической резистентности, т.е. эти дети являются
иммунологически скомпроментированными.
● В связи с частой заболеваемостью изменяется режим двигательной
активности, дети реже находятся на свежем воздухе, что способствует развитию
фоновых заболеваний (рахит, дистрофия, анемия и др.) и отставанию в физическом
и психомоторном развитии.
● У ЧБД широко и чаще неоправданно используется большое количество
медикаментов, т.е. имеет место полипрагмазия, при этом многие препараты
(антибиотики, жаропони-жающие и др.) сами обладают иммуносупрессивным
действием и усиливают нарушения иммунологической резистентности, способствуют
развитию аллергии.
● У ЧБД нарушается социальная адаптация, обусловленная частой потерей
контактов со сверстниками.
● Высокая заболеваемость приводит к большим экономическим затратам
родителей и государства, ограничивает детей и подростков в выборе профессии,
влияет в будущем на репродуктивные возможности.
На частоту инфекций, переносимых детьми, влияет комплекс факторов, основными
из которых являются:
а) запаздывание развития иммунной системы («поздний старт» ее);
б) анатомо–физиологические особенности респираторного тракта у детей (мукоци-лиарная
и сурфактантная системы, особенности строения бронхов);
в) социальные условия жизни (питание, бытовые условия) [10,21].
Своевременное выявление основного заболевания позволяет целенаправленно и
эффективно проводить лечебно-профилактические мероприятия и существенно снизить
риск развития повторных респираторных заболеваний. Острые респираторные
заболевания (ОРЗ) – этиологически разнородная группа инфекционных болезней
дыхательных путей, имеющих сходные механизмы развития и много общих клинических
черт. Эта группа включает в себя инфекции, вызываемые как вирусами (в основном,
респираторными), так и пневмотропными бактериями, в т.ч. нередко вегетирующими в
дыхательных путях [7,39,46].
Выделяют острые заболевания верхних дыхательных путей (ОРЗ/ВДП) –
воспаление слизистых оболочек, расположенных выше голосовых связок (ринит,
синусит, фарингит, тонзиллит, отит) и острые заболевания нижних дыхательных
путей (ОРЗ/НДП) – поражение дыхательного тракта ниже голосовых связок
(ларингит, трахеит, бронхит, пневмония) [9,36,44,45].
Основными возбудителями ОРЗ и их рецидивов у детей являются различные вирусы,
имеющие высокую тропность к определенным отделам дыхательных путей и
способствую-щие их колонизации бактериями. Общее число вирусов и их серотипов,
вызывающих ОРЗ, превышает 200, и на их долю приходится 95% всех случаев острых
поражений дыхательных путей у детей. Спектр вирусных возбудителей ОРЗ
представляют: вирусы гриппа и парагриппа, респираторно-синцитиальный (РС) вирус,
адено-, рино-, корона-, энтеровирусы. Практически все вирусы вызывают клинически
сходную симптоматику – катаральные явления, насморк и кашель на фоне повышения
температуры [5,14,31,47].
Вирусные инфекции, нарушая деятельность цилиарного аппарата, создают условия
для попадания персистирующей в верхних дыхательных путях микрофлоры в другие –
обычно стерильные – отделы (полость среднего уха, параназальные синусы, легкие)
с разви-тием в них воспалительного процесса. Основными бактериальными
возбудителями ОРЗ являются условно-патогенные пневмотропные микроорганизмы,
являющиеся частью обыч-ной флоры дыхательных путей [8,27,31,39].
Этиология бактериального ОРЗ во многом зависит от того, является ли оно вне-
или внутрибольничным, что следует отражать в диагнозе. При развитии ОРЗ вне
больницы у ребенка не получавшего в течение 1 месяца до заболевания антибиотиков
наиболее вероятна роль условно-патогенных вегетирующих в дыхательных путях
пневмотропных возбудите-лей, чувствительных к препаратам первого выбора. В
отличие от внебольничной внутрибольничная (госпитальная, нозокомиальная)
инфекция часто вызывается устойчивой флорой, характер которой во многом зависит
от предшествующей терапии, проводимой ребенку [11,30,36,46].
Многие дети группы ЧБД характеризуются частотой повторных инфекций от 6 до
12–15 раз в году. В связи с этим понятен интерес к разработке тактики ведения
детей с повторными инфекциями [12,20,21,35]. Многие исследователи указывают на
нарушение процессов интерферонообразования (ИФН) у данной группы больных.
Индивидуальная способность к синтезу ИФН генетически детерминирована, а
резистентность к вирусным инфекциям во многом зависит от выработки ИФН еще до
инфицирования [41,47]. У ЧБД способность клеток к синтезу α-ИФН снижена в
сравнении с редко болеющими детьми. У ЧБД менее четко выражены сезонные ритмы
синтеза ИФН: он снижен в течение всех сезонов, а у редко болеющих детей синтез
ИФН клетками выше осенью и зимой, меньше выражен летом и весной [1,17,37,40].
При изучении факторов местного иммунитета у ЧБД выявлено снижение содержания
секреторного IgA в слюне по сравнению с редко болеющими детьми. Несколько снижен
уровень и активность лизоцима в носовом секрете. Уровень IgA и его фиксация на
слизистых оболочках считается наиболее важным фактором, обеспечивающим
резистентно-сть к инфекциям. Лизоцим оказывает антибактериальное действие в
комплексе с IgA и комплементом. Таким образом, проведенные научные исследования
позволяют считать, что снижение синтеза IgA и лизоцима указывают на
иммунодефицит в системе местного иммунитета у данной категории больных
[18,37,41].
При обследовании ЧБД с сопутствующей ЛОР–патологией выявлено достоверное
снижение относительного и абсолютного количества ЕАС–РОК, Е–РОК, повышение
сывороточного IgM. Дисиммуноглобулинемия выявлена у 75–93,8% детей. У 18,8%
детей отмечено снижение абсолютного количества В–лимфоцитов [25]. По данным
Харьяновой М.Е., у ЧБД, не имеющих очагов хронических инфекций и хронических
сопутствующих заболеваний, не выявлено достоверных изменений иммунологических
показателей по сравнению с клинически здоровыми детьми [43]. По данным Akikusa
J.D., Kemp A.S., повторные инфекции дыхательных путей могут быть связаны с
неспособностью иммунной системы детей вырабатывать антитела к 3 серотипу
пневмококка, а нарушение выработки антител к нескольким серотипам может привести
к развитию рецидивирующей пневмонии [49]. По мнению Daele J., Zicot A.F.,
развитие рецидивирующих респираторных инфекций зависит от работы системы
мукоцилиарного клиренса, секреторных IgA и IgM, фиксиро-ванных на слизистых, и
локально синтезированного IgG [50].
В практическом плане очень важными являются новейшие иммунологические
исследования длительно и часто болеющих детей, проведенные в ГНЦ Институт
иммуноло-гии Минздрава России [21]. В указанной научной работе были обследованы
150 ЧБД с повторными инфекциями верхних дыхательных путей и ЛОР–органов в
возрасте 2-15 лет (74 мальчика и 76 девочек). Критерии включения: давность
заболевания более 1 года; частота обострений ОРВИ более 6 раз в год; частота
обострений сопутствующих заболеваний за последние 6 месяцев – 4 и более раз и
число дней с симптоматикой заболеваний 30 и более за последние 6 месяцев.
Дополнительно обследовано 30 детей с частотой обострений ОРВИ менее 6 раз в год,
и не имевших очагов хронической инфекции. Все дети в начале обследования
осмотрены аллергологом–иммунологом, педиатром, а при необходимости и другими
специалистами, включая отоларинголога, дерматолога и т.д. У большинства детей
диагносцирована сочетанная патология со стороны верхних дыхательных путей
(обострения ОРВИ более 6 раз в год, аденоидит, трахеобронхиты, риносинуситы,
фаринготонзиллиты, отиты, туботиты) [21].
ЧБД характеризуются персистенцией инфекции в различных отделах респираторного
тракта. Результаты исследования мазков со слизистых из зева на флору у часто
болеющих детей представлены в табл. 2.
Таблица 2. Микрофлора, высеваемая из зева часто болеющих детей
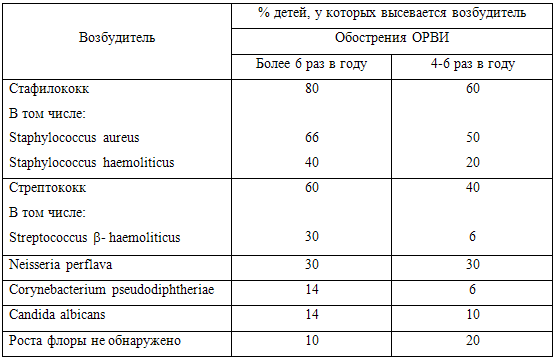
Представленные данные литературы и результаты собственных исследований
указывают на персистенцию инфекции в носоглотке, при этом подтверждение
инфицирова-ния детей Streptococcus b-haemoliticus, Chlamydia и Mycoplasma
pneumoniaе является показанием к назначению адекватной антибактериальной терапии
[8,44,45]. Обследование в группе ЧБД показало, что у 50% детей обнаружен
дисбактериоз кишечника с преобладанием кокковой флоры [6,35].
В табл. 3 представлены результаты иммунологического обследования ЧБД. По
результатам проведенных исследований [21], группа ЧБД в возрасте от 2 до 15 лет
неоднородна по нарушениям в иммунной системе; их характер зависит от возраста,
частоты обострений ОРВИ и наличия очагов хронической инфекции. У 20% детей в
возрасте 2–7 лет снижено количество Т–клеток (CD3+,CD4+–клетки), а в возрасте
7,1–15 лет – у 50% детей (CD4+–клетки). У 23% детей 2–7 лет снижен уровень
сывороточного IgG или IgA, а в возрасте 7,1–15 лет – только у 5% детей.
Таблица 3. Нарушения показателей иммунной системы у длительно и часто болеющих детей
| Иммунная система |
% детей с нарушениями показателей |
| Синтез a -интерферона |
У 80% детей снижен |
| Т-клеточное звено |
У 40% детей снижение CD3+
или CD4+ клеток |
| Макрофагальное звено |
У 20% детей снижение показателя спонтанной
хемилюминесценции |
| Иммуноглобулины |
У 20% детей снижение уровня
IgG или IgA в крови; у 94% детей снижение
IgA в слюне; у 50% детей повышен уровень
IgE |
| Звено естественных киллеров |
У 15% детей снижение CD16+
клеток |
| В-клеточное звено |
У 15% детей снижение CD19+
клеток |
У 50% детей был повышен уровень общего IgE (160–220 МЕ/мл) и диагносцирована
сенсибилизация к различным аллергенам (бытовые, эпидермальные, пыльцевые,
бактериальные). При увеличении числа ОРВИ в год более 6 раз и наличии очагов
хронической инфекции, усугубляющих изменения в иммунной системе, у детей имеет
место снижение CD3+, CD4+, CD16+–клеток, уровня сывороточного IgA. При сравнении
с возрастными показателями Т– и В–клеток клинически здоровых детей указанные
показатели снижены у ЧБД с увеличением числа обострений ОРВИ и наличием очагов
хронической инфекции [21].
При наблюдении за группой ЧБД в течение 2–х лет отмечалось повышение общего и
специфического IgE, сенсибилизации к различным аллергенам (бытовым,
эпидермальным, бактериальным), что клинически подтверждено развитием
риносинусопатии и аллергического ринита у 30%, атопического дерматита у 10%,
рецидивирующего бронхита у 30% и бронхиальной астмы у 10% детей.
Таким образом, группа ЧБД неоднородна по характеру нарушений в иммунной
системе, наблюдается персистенция инфекции в носоглотке, дисбиоз кишечника,
повышение общего и специфического IgE. Клинически ЧБД характеризуются
формированием очагов хронической инфекции, развитием сопутствующих и
аллергических заболеваний [6,9,17,41].
Разработка эффективных профилактических и лечебных мероприятий для детей,
часто болеющих респираторными заболеваниями, представляет не только медицинскую,
но и социальную проблему. Для каждого ребенка необходим поиск индивидуальных
методов оздоровления с учетом этиологических и патогенетических механизмов
заболевания, а также факторов внешнего окружения, формирующих
предрасположенность организма ребенка к частым респираторным заболеваниям
[5,37,38]. Комплексная реабилитация часто болеющих детей на всех этапах
оздоровления (семья, организованный коллектив, поликлиника, санаторий) включает
проведение профилактических мероприятий, направленных на предупреждение
заболеваний, и укрепление здоровья детей, а также лечебных воздействий,
способствующих коррекции выявленных патологических отклонений [6,23,28,33].
Наилучшей системой профилактики повторных заболеваний у ЧБД, безусловно,
является формирование собственного адекватного иммунного ответа.
Способствуют этому прежде всего здоровый образ жизни, рациональный режим дня,
полноценное питание, разнообразные программы закаливания [5,11,29,35].
Как было указано выше, среди причин, способствующих частым респираторным
вирусным и вирусно-бактериальным заболеваниям у детей, особое место занимают
индиви-дуальные и возрастные особенности иммунитета [4,16,25,41]. По сути дела,
дети группы ЧДБ – это иммунноскопроментированные дети, т.е. пациенты, имеющие
транзиторный (вторичный) иммунодефицит. В связи с этим, в программе комплексной
реабилитации часто болеющих детей на всех этапах восстановительного лечения
иммунореабилитация их является одним из основных мероприятий [4,18,20,26,39].
Как указывают академик РАМН Р.М.Хаитов с соавт. [42], назначение с лечебной
или профилактической целью при заболеваниях (состояниях), связанных с
нарушениями имму-нитета, препаратов химической или биологической природы,
обладающих иммунотропной активностью, называется иммунотерапией, а
сами препараты можно разделить на 4 большие группы: 1) иммуномодуляторы, 2)
иммунокорректоры, 3) иммуностимуля-торы, 4) иммунодепрессанты.
Иммуномодуляторы – лекарственные средства, обладающие иммунотропной
активностью, которые в терапевтических дозах восстанавливают функции иммунной
системы (эффективную иммунную защиту) [30].
Иммунокорректоры – средства и воздействия (в том числе и лекарственные),
обладающие иммунотропностью, которые нормализуют конкретное нарушенное то или
иное звено иммунной системы (компоненты или субкомпоненты Т-клеточного
иммунитета, В-клеточного иммунитета, фагоцитоза, комплемента). Таким образом,
иммунокорректоры – это иммуномодуляторы «точечного» (т.е. прицельного) действия
[42].
Иммуностимуляторы – средства, усиливающие иммунный ответ (лекарственные
препараты, пищевые добавки, адъюванты и другие различные агенты биологической
или химической природы, стимулирующие иммунные процессы [15].
Так как детальное изложение основных положений иммуномодулирующей терапии
представлено в ряде фундаментальных руководств [37], здесь мы ограничимся
основными практическими рекомендациями использования иммунотропных препаратов у
часто болеющих детей [34].
В связи с тем, что ЧБД этиологически связаны прежде всего с вирусными
инфекциями и у 80% детей этой группы нарушен синтез α-интерферона,
который является одним из главных механизмов в организме по обеспечению
антивирусного состояния, весьма обоснованным у данных детей является назначение
им интерферонов как естественных факторов неспецифической защиты организма и
медиаторов иммунитета. Все интерфероны (ИФН) условно делятся на 1) природные
(1-го поколения) – человеческий лейкоцитарный интерферон (ЧЛИ) и 2)
рекомбинантные (2-го поколения), созданные с помощью технологий генной
инженерии. В клинической практике в последнее время акцент делается на
рекомбинантные средства [2,12,30].
Одним из эффективных интерферонов является Виферон – комплексный
препарат производства России, в состав которого вошли рекомбинантный ИФН-α2β,
мембрано-стабилизирующие компоненты – антиоксиданты – α-токоферола ацетат
(витамин Е) и аскорбиновая кислота (витамин С) в терапевтически эффективных
дозах. Добавление витаминов Е и С усиливает противовирусную активность ИФН в
10-14 раз. Мультицент-ровое исследование эффектов препарата Виферон в России
показало его высокую эффектив-ность как у взрослых, так и у детей, включая
новорожденных, с самыми различными инфекционно-воспалительными заболеваниями.
Клиническая эффективность Виферона у детей с ОРВИ составила 92%. Показана
высокая эффективность в терапии вирусно-бактери-альной инфекции у ЧБД, герпеса,
хламидиоза, кишечного дисбактериоза, бронхиальной астмы у детей [6,8,19,36].
Препарат Виферон выпускается в свечах в четырех вариантах:
Виферон-1 содержит 150000 МЕ ИФН в одном суппозитории.
Виферон-2 содержит 500000 МЕ ИФН в одном суппозитории.
Виферон-3 содержит 1000000 МЕ ИФН в одном суппозитории.
Виферон-4 содержит 3000000 МЕ ИФН в одном суппозитории.
Виферон-3 и Виферон-4 назначается преимущественно для лечения вирусных
гепатитов у детей и взрослых. Разработаны многочисленные варианты использования
Виферона. Приводим некоторые схемы лечения детей.
В комплексной терапии гриппа и других ОРВИ детям до 7 лет применяют
Виферон-1, старше 7 лет – Виферон-2. Препарат назначают ежедневно по 1
суппозиторию 2 раза в сутки с 12-ти часовым интервалом в течение 5 дней. Тяжело
больным и ЧБД от 1года до 7 лет назначают Виферон-2, от 7 лет до 14 лет –
Виферон-3 аналогично вышеуказанному.
В комплексной терапии вирусно-бактериальной инфекции респираторного тракта,
ЛОР-органов у часто болеющих детей Виферон назначают по следующей схеме:
ежедневно по 1 суппозиторию 2 раза в сутки, утром и вечером с 12-ти часовым
интервалом в течение 10 дней. Далее – 3 раза в неделю через день по 1
суппозиторию 2 раза в сутки, утром и вечером с 12-ти часовым интервалом, в
течение 2 недель. Затем – 2 раза в неделю по 1 суппозиторию 2 раза в сутки,
утром и вечером, с 12-ти часовым интервалом, в течение 2 недель. Далее – 2 раза
в неделю по 1 суппозиторию на ночь в течение 2-х недель, а затем – 1 раз в
неделю по 1 суппозиторию на ночь в течение 2-х недель.
Заслуживает внимания оригинальный метод иммунореабилитации детей с
использованием Виферона в виде официнальной мази (содержит в 1 г 40000 МЕ ИФН)
[19]. Мазь Виферон вводится интраназально 2 раза в день в суточной дозе 1
г. Первые 2 недели препарат применяется ежедневно, последующие 2-4 нед – 3 раза
в неделю. Мазь с вифероном может использоваться в трех основных направлениях:
При проведении курсов иммуно- и интерферонореабилитации ЧБД.
В периоде адаптации детей к дошкольному учреждению.
С профилактической целью в период подъема заболеваемости ОРВИ (особенно в
детских коллективах).
Уникальным препаратом интерферонов является Гриппферон (Россия) – это
рекомбинантный α2-ИФН, предназначенный для лечения и профилактики гриппа и ОРВИ
независимо от возбудителя болезни [34,39,40]. Примечательно, что он не имеет
побочных эффектов, показан детям с 1-го года жизни, защищает от осложнений.
Гриппферон способен предупредить развитие эпидемии внутри большого коллектива.
Назначается детям до 6 лет по 1 капле, в возрасте 7-14 лет – по 2 капли в каждый
носовой ход 3 раза в день, курсом 3-7 дней.
С целью иммунореабилитации ЧБД и профилактики респираторных вирусных инфекций
у детей все шире применяются индукторы интерферонов [2,30]. К препаратам нового
поколения, обладающих высокой иммунофармакологической активностью, широтой
спектра действия и удобной схемой применения относятся Амиксин и Циклоферон.
Амиксин – новый пероральный низкомолекулярный синтетический индуктор
эндогенного интерферона – эффективное средство для профилактики и лечения
гриппа, парагриппа, респираторно-синтициальной и аденовирусной инфекции. Важной
его особен-ностью является способность длительное время поддерживать
терапевтические концентра-ции сывороточного интерферона. Он обладает мягким
иммуномодулирующим эффектом и оказывает прямое противовирусное действие в
отношении практически всех вирусных инфекций. Схема назначения амиксина
достаточно проста. Для профилактики гриппа и ОРВИ взрослым препарат назначают по
0,125 (1 таблетка) после еды 1 раз в неделю в течение 6 недель. У детей старше 7
лет препарат используют по той же схеме, но по Ѕ таблетки на прием. Применение
амиксина у медицинских работников с целью профилактики (на большом клиническом
материале) позволило снизить заболеваемость в указанной группе в 3,6 раза.
Циклоферон – современное эффективное лекарственное средство, направленное
на успешное лечение и профилактику широкого спектра вирусных заболеваний,
предупреж-дение рецидивов инфекции, коррекцию иммунной системы. У детей
Циклоферон назначает-ся по следующей базовой схеме: в возрасте 4-6 лет по 150 мг
(одна таблетка), в возрасте 7-11 лет по 300 мг (2 таблетки), старше 12 лет 450
мг (3 таблетки) на прием один раз в день, за полчаса до еды, не разжевывая.
Алгоритм приема циклоферона у часто болеющих детей следующий:
При наслоении герпетической инфекции принимают в 1, 2, 4, 6, 8, 11, 14 дни
лечения. Курс лечения может варьировать от 7 до 17 приемов в зависимости от
тяжести состояния и выраженности клинических симптомов.
Как средство экстренной неспецифической профилактики острых респираторных
заболеваний и гриппа в эпидемии препарат назначается в указанных возрастных
дозах в 1, 2, 4, 6, 8 дни курса, дальше еще пять приемов с интервалом 72 часа
(курс 10-30 таблеток).
- При острых респираторных вирусных инфекциях препарат назначается с
интервалом 24 часа один раз в день по базовой схеме. Курс лечения составляет 5-9
приемов.
Циклоферон совместим и хорошо взаимодействует со всеми лекарственными
препаратами, которые традиционно применяются при лечении указанных заболеваний
(интерфероны, химиотерапевтические препараты и др.). Повторный курс
целесообразно проводить через 2-3 недели после окончания первого курса.
Новым иммуномодулятором с противовирусной активностью является Анаферон
детский, который стимулирует гуморальные и клеточные реакции иммунной
системы – активизирует функцию Т-эффекторов, индуцирует образование эндогенных
интерферонов, усиливает фагоцитарную активность макрофагов и нейтрофилов.
Используется для лечения и профилактики ОРВИ, гриппа, обеспечивает естественный
и оптимальный ответ организма на вирусную инфекцию, клинически высоко эффективен
и безопасен, не имеет противо-показаний, побочные эффекты не выявлены. С
профилактической целью (как средство иммунореабилитации) следует принимать
препарат в течение 1-3 месяцев по 1 таблетке (0,3 г) утром натощак. Таблетку
желательно держать во рту до полного растворения. При назначении детям младшего
возраста рекомендуется растворить таблетку в небольшом количестве кипяченой воды
комнатной температуры.
Арбидол (белорусский аналог – арпетол) – является новым
эффективным средством неспецифической профилактики ОРВИ. Препарат не оказывает
иммуносупрессирующего эффекта на выработку специфических антител к респираторным
вирусам, что выгодно отличает его от большинства противовирусных средств,
применяющихся для профилактики и лечения гриппа и ОРВИ. В отличие от ремантадина
арбидол – малотоксичный препарат и не имеет противопоказаний как у детей, так и
у взрослых. Он ингибирует адсорбцию и проникновение вирусов гриппа в клетку,
являясь кроме этого иммуномодулятором, индук-тором интерферона и антиоксидантом.
Профилактический курс в очаге гриппа или ОРВИ: детям до 7 лет по 1 таблетке
(0,1), старше 7 лет – по 2 таблетке ежедневно до выздоровления больного. В
период эпидемии: указанные дозы 3 раза в неделю, курс 3-4 недели.
В программе реабилитации ЧБД, в комплексной терапии вторичных
иммунодефицитных состояний, проявляющихся в виде затяжных хронических инфекций
верхних дыхательных путей (тонзиллиты, фарингиты, синуситы, трахеиты, бронхиты и
др.) в последнее время широко рекомендуется использование лекарственного
препарата нового поколения – Ликопида [13]. Ликопид представляет
собой синтезированный активный фрагмент бактериальных клеточных стенок
глюкозаминилмурамилдипептид (ГМДП). ГМДП является природным модулятором иммунной
системы. Ликопид повышает общую сопро-тивляемость детского организма к
патогенным факторам. Активизируя основное звено иммунитета, макрофаги и
моноциты, Ликопид подключает и другие клетки иммунной системы и в итоге
стимулирует все формы противоинфекционной защиты: фагоцитоз, клеточный и
гуморальный иммунитет. Снижает частоту повторных ОРЗ, улучшает качество жизни.
Назначается детям 1-14 лет в виде таблеток по 1мг внутрь или сублингвально за
30-40 мин до еды 1 раз в день в течение 10 дней.
Одним из перспективных современных иммуномодуляторов все шире используемых у
детей и взрослых с хроническими воспалительными заболеваниями вирусной и
бактериаль-ной этиологии является Полиоксидоний, разработанный в
Институте иммунологии МЗ РФ [42,43]. Главным преимуществом Полиоксидония
является полифункциональность его положительного действия на организм, т.е. он
оказывает 1) иммуномодулирующее, 2) детоксицирующее, и 3) антиоксидантное
свойство. Полиоксидоний абсолютно безвреден для человека, детям может быть
назначен с 6 месячного возраста. На этапе реабилитации используется: а)
сублингвально – ежедневно в дозе 0,1-0,15 мг/кг в течение 10 дней; б)
интраназально- по 0,05-0,1 мг/кг в каждый носовой ход 2-3 раза в день в
течение 2 дней. Закапывать дробно по 3-5 капель через 10-15 мин. Двухдневный
курс лечения повторяют с перерывом в 48 часов. Проводят до 5 подобных курсов.
При сублингвальном или интраназальном назначении 3 мг полиоксидония растворяют в
0,6 мл дистиллированной воды и применяют согласно схеме: до года – 2-3 капли
(0,5-0,7 мг); 1-3 года – 3-4 капли (0,7-1,0 мг); 3-5 лет – 4-5 капель (1,0-1,2
мг); 5-7 лет – 5-6 капель (1,2-1,5 мг); 7-10 лет – 8-12 капель (2,0-3,0 мг).
Одним из препаратов, хорошо зарекомендовавшим себя в клинической практике при
лечении и профилактике ОРВИ особенно у детей группы ЧДБ, является производное
инозина – Гроприносин (Inosine
pranobex) [3,34,48]. Это – высокоэффективный иммуномодулятор широкого
спектра действия. Он усиливает дифференцировку пре-Т-лимфоцитов, стимулирует
индуцированную митогенами пролиферацию Т- и В-лимфоцитов, повышает
функциональную активность Т-лимфоцитов, их способность к образованию лимфокинов.
Препарат значительно усиливает продукцию лимфоцитами интерлейкина-2 и
способствует экспрессии в нелимфоидных клетках рецепторов для указанного
цитокина. Гроприносин повышает накопление эндогенного интерферона, стимулирует
активность натуральных киллеров (NK-клеток), а также
макрофагов. Из группы представителей нуклеиновых кислот гроприносин наряду с
иммуностимулирующим эффектом проявляет выраженное противовирусное действие в
отношении многих ДНК- и РНК-содержащих вирусов, оказывая непосредственное
торможение репликации вирусов на стадиях транскрипции и трансляции [48].
Фармакологически активной субстанцией является инозин, а второй компонент –
пранобекс повышает его биодоступность для лимфоцитов и других клеток.
Показания к применению гроприносина:
· вирусные инфекции: грипп, парагрипп, риновирусные и аденовирусные инфекции,
другие острые респираторные инфекции;
· заболевания, вызванные вирусами простого герпеса 1-го типа (Herpes
simplex 1) и 2-го типа (Herpes
simplex 2) – герпес красной каймы губ;
· вирусные гепатиты (острые и хронические формы);
· вторичные инфекционно-вирусные заболевания на фоне ВИЧ-инфекции;
· острые и хронические инфекционные заболевания дыхательных путей, включая
детей из группы ЧДБ;
· острые и хронические инфекционные заболевания мочеполовой системы;
· вторичные иммунодефицитные состояния, вызванные: лечением цитостатиками и
иммуносупрессорами, лучевой и химиотерапией у онкологических больных, а также
неблагоприятными социальными и экологическими факторами (длительным недоеданием,
белковым голоданием, стрессами, радиационным облученим, белковыми потерями).
Алгоритм назначения гроприносина:
· препарат принимают внутрь через равные промежутки времени 3-4 раза/сутки,
предпочтительно после еды;
· таблетки запивают достаточным количеством воды, при необходимости их можно
измельчить;
· режим дозирования: детям в возрасте старше года суточная доза составляет 50
мг/кг массы тела в 3-4 приема или назначают в дозе 500 мг (1 таб.) на каждые 10
кг массы тела в 3-4 приема;
· в среднем курс лечения составляет 5-14 дней, при необходимости можно
продолжить до 3 недель или дольше и повторять курсы лечения через 1-2 недели или
позже;
· следует помнить, что устойчивый иммуностимулирующий эффект достигается при
приеме препарата в дозе 50 мг/кг массы тела в сутки на протяжении 3-9 недель.
В заключение следует подчеркнуть, что при всем многообразии препаратов,
оказывающих иммунокорригирующее влияние, необходим строго индивидуальный подход
к включению конкретного лекарственного средства в комплексную
иммунореабилитационную программу с учетом:
· возраста ребенка;
· частоты и тяжести переносимых ребенком ОРЗ;
· сопутствующей патологии у ребенка;
· состояния иммунной системы ребенка (определяемого при .возможности).
Профессор Н.А.Коровина с соавторами [16] обращают внимание врачей на тот
важный факт, что «ни одно из существующих иммуномодулирующих средств не способно
восстановить здоровье ребенка «на всю оставшуюся жизнь». На основании своего
многолет-него опыта мы также должны констатировать, что только последовательная
и комплексная реабилитация ЧБД может привести к заметному уменьшению частоты ОРЗ
у них, сохра-нению их здоровья и улучшению качества жизни молодого поколения
нашей страны [4,6,29].
Литература:
1. Альбицкий В.Ю., Баранов А.А. Часто болеющие дети. Клинико–социальные
аспекты. Пути оздоровления. Саратов, 1986.
2. Белоусов Ю.Б., Карпов О.И., Леонова М.В., Ефременкова О.В.
Клинико-экономическая оценка средств, применяемых для профилактики и лечения
ОРВИ // Качественная клиническая практика.- 2002.- Спец.выпуск.
3. Буцель А.Ч. Клиническое обоснование применения лекарственного средства «Гроприносин»
в лечении больных ангиной на фоне острой респираторной вирусной инфекции //
Медицина, 2007.- № 2.- С. 40 – 41.
4. Василевский И.В. Иммунологические аспекты оздоровления часто болеющих
детей // Медицинская панорама, 2003.- № 1.- С. 43 –46.
5. Василевский И.В. Профилактика ОРВИ у детей // Медицинский вестник, 2006.-
№ 6 от 9 февраля.
6. Василевский И.В. Реабилитация часто болеющих детей: учебно-метод.
пособие.- Минск: БелМАПО, 2006.-44 с.
7. Василевский И.В. Дифференциальная диагностика и терапия кашля у детей и
подростков: учебно-метод. пособие.- Минск: БелМАПО, 2006.-44 с.
8. Василевский И.В. Современные подходы к лечению хламидиально-микоплазменной
инфекции у детей // Медицинские новости, 2008.- № 2.- С. 10 – 16.
9.Гаращенко Т.И. Тонзиллярная проблема в педиатрии // Рос. Ринология, 1999.-
№ 1.
10. Дроздов А.А., Дроздова М.В. Поликлиническая педиатрия. - М., 2007.
11.Зайцева О.В. Часто болеющие дети: некоторые аспекты профилактики и лечения
// Consilium Medicum, 2004.-
№ 3.
12. Караулов А.В., Сокуренко С.И., Бармотин Г.В. Принципы иммунотерапии и
иммунореабилитации рецидивирующих респираторных заболеваний // Лечащий врач,
2000.- № 1.
13. Кирюхин А.В. Оптимизация лечения часто и длительно болеющих детей:
иммунокоррекция ликопидом // Рос. педиатр. журн.. -2001. -5. - С. 27-29.
14. Киселев О.И., Маринич И.Г., Соминина А.А. Грипп и другие репсираторные
вирусные инфекции: эпидемиология, профилактика, диагностика и терапия.- СПб.,
2003.
15. Коковин Л. Обзор иммуностимуляторов // Российские аптеки, 2002.- № 10.
16. Коровина Н.А., Заплатников А.Л., Чебуркин А.В., Захарова И.Н. Часто и
длительно болеющие дети: современные возможности иммунореабилитации (руководство
для врачей).- М., 2001.
17. Костинов М.П. Иммунокоррекция в педиатрии.- М., 2001.
18. Леонова М.В., Ефременкова О.В. Местная иммуномодуляция при заболеваниях
верхних дыхательных путей // Качественная клиническая практика.- 2002.- №1.
19. Макарова З.С., Доскин В.А., Малиновская В.В. Эффективность применения
мази виферон при реабилитации часто болеющих детей // Лечащий врач, 2006.- № 1.
20. Малашенкова И.К., Дидковский Н.А. Принципы иммунокорригирующей терапии
вторичных иммунодефицитов, ассоциированных с хронической вирусно-бактериальной
инфекцией // Российский медицинский журнал, 2002.- № 21.
21. Маркова Т.П., Чувиров Д.Г. Длительно и часто болеющие дети //
Рус.мед.журнал.- 2002.- Т.10, № 3.
22. Намазова Л.С. ОРИ у детей: что важнее – лечение или профилактика? //
Лечащий врач, 2002.- № 1-2.- С. 4 – 8.
23. Оздоровление детей, проживающих на территории, подвергшейся радиационному
воздействию / Н.Г.Рысь, Л.Н.Астахова, И.В.Василевский и др. Методические
рекоменд., утвержд. МЗ РБ 3.04.1990г.- Минск, 1990.- 30 с.
24. Организационные, профилактические и лечебные принципы оздоровления часто
болеющих детей / Метод. рекомендации / Под ред. Альбицкого В.Ю., Баранова А.А. –
М., 1986.
25. Острые респираторные заболевания у детей: лечение и профилактика /
Научно-практическая программа. Союз педиатров России.-М., 2004.
26. Парамонова Н.С. Современные подходы к реабилитации и лечению часто
болеющих детей.- Гродно. 2007.
27. Практическое руководство по детским болезням / Под общ. ред Коколиной
В.Ф. и Румянцева А.Г. Том 9 – Заболевания органов дыхания у детей.- М., 2007.
28. Реабилитация в оздоровительных учреждениях Республики Беларусь детей и
подрост-ков, проживающих в условиях экологического неблагополучия /А.Н.Аринчин,
Н.А.Гресь, И.В.Василевский и др. Методические рекоменд., утвержд. МЗ РБ
3.11.1993г.- Минск, 1994.- 44 с.
29. Реабилитация детей и подростков с заболеваниями органов дыхания,
пищеварения, почек, сердечно-сосудистой системы и аллергическими болезнями в
условиях поликлиники / Жерносек В.Ф., Василевский И.В., Кожарская Л.Г., Юшко
В.Д. и др.- Минск: БелМАПО, 2007.- 198 с.
30. Руководство по фармакотерапии в педиатрии и детской хирургии / под общей
редакцией А.Д. Царегородцева, В.А. Таболина. Том 1, «Пульмонология». М., 2002.
31. Руководство по амбулаторно-поликлинической педиатрии / Под ред.
А.А.Баранова.- М., 2006.- 608 с.
32. Самсыгина Г.А. Часто болеющие дети: проблемы патогенеза, диагностики и
терапии // Педиатрия, 2005.- № 1.- С. 66 – 74.
33. Синдром экологической дезадаптации у детей Беларуси и пути его коррекции:
Метод.рекомендации., утвержд. МЗ РБ 12.06.2000г.- Минск, 2000.
34. Смирнов В.С. Современные средства профилактики и лечения гриппа и ОРВИ.-
СПб., 2004.
35. Современные подходы к лечению и реабилитации часто болеющих детей.
Медицинская технология.- Москва, 2006.- 46 с.
36. Справочник по госпитальной педиатрии / С.И.Тен, А.А.Астапов,
Е.А.Баранаева, И.В.Василевский, и др. - Минск: Беларусь, 2002.
37. Стефани Д.В., Вельтищев Ю.Е. Иммунология и иммунопатология детского
возраста. М.: Медицина, 1996.
38. Таточенко В.К., Дорохова Н.Ф., Шмакова С.Г. Экологические факторы и
болезни органов дыхания у детей. В кн.: Студеникин М.Я., Ефимова А.А. (ред).
Экология и здоровье детей. М.: Медицина, 1998.
39. Таточенко В.К. Практическая пульмонология детского возраста: Справочник.
- М.: Медицина, 2006.
40. Таточенко В.К. Лечение и профилактика ОРЗ у детей // Справочник педиатра,
2007.- № 10.
41. Титов Л.П. Особенности иммунного статуса у часто и длительно болеющих
детей аллергической патологией // Иммунология. -2000. -№ 3. - С. 29-33.
42. Хаитов Р.М., Пинегин Б.В. Основные принципы иммуномодулирующей терапии //
Иммунология, 2002.- № 2.
43. Харьянова М.Е. Влияние полиоксидония и миелопида на формирование
поствакцинального иммунитета у часто и длительно болеющих детей // Автореф.
дисс.канд.- М, 2000.
44. Хулуп Г.Я., Василевский И.В., Костюк С.А., Качан Г.Л., Силич Т.В.
Респираторный хламидиоз у детей // Медицина, 2006.- № 4.- С. 26 – 30.
45. Г.Я.Хулуп, И.В.Василевский, Г.Л.Качан, C.А.Костюк,
Т.В.Силич Роль микоплазменой инфекции в возникновении и течении
заболеваний органов дыхания у детей и подростков // Медицина, 2007.- № 4.- С. 43
-46.
46. Хулуп Г.Я., Василевский И.В., Костюк С.А. и соавт. Роль возбудителей
хламидиально-микоплазменной природы в развитии заболеваний респираторного тракта
у детей / 11 Конгресс педиатров России «Актуальные проблемы педиатрии».-Сб.матер.-М.-2007.-
С.118.
47. Часто болеющие дети // Рос. Вестник перинаталогии и педиатрии.-
2007.- Приложение 2.
48. Эффективность гроприносина в комплексном лечении вирусных инфекционных
заболеваний и иммунодефицитных состояний: сб. науч.-практ. И клин.-эксперим.
Работ / КМАПО им. П.Л.Щупика.- Киев, 2002.
49. Akikusa JD., Kemps AS. Clinical correlates of response
to pneumococcal immunization // J. Paediatr. Child Health.- 2001.- 37(4).
50. Daele J., Zicot AF. Humoral immunodeficiency in recurrent upper
respiratory tract infections. Some basic, clinical and therapeutic features //
Acta Otorhinolaryngol. Belg.- 2000.- 54(3).
Опубликовано в журнале «Медицина», 2008.- № 2.- С. 93 – 99

