Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Рациональная терапия ОРЗ
В. К. Таточенко, доктор медицинских наук, профессор
НЦЗД РАМН, Москва
Все дети несколько раз в год переносят ОРЗ, из которых вирусы обусловливают
более 90%. Их частота уменьшается с наработкой детьми все большего числа
противовирусных антител. В отсутствие эффективных противовирусных препаратов
(если не считать противогриппозные ингибиторы нейраминидазы) этиотропное лечение
невозможно, так что детей «подвергают» симптоматической терапии, порой
массивной, хотя в большинстве случаев она не только не имеет рационального
обоснования, но и не приносит ожидаемых результатов. Жаропонижающие, средства
«от кашля», от боли в горле, капли в нос — вот почти обязательный набор
медикаментов при ОРЗ; а есть еще противогистаминные средства, а также разные иммуномодуляторы и гомеопатические средства, эффект которых, даже по данным
исследований, проводимых изготовителями, заключается максимум в укорочении на
1–2 дня, в общем-то, не серьезных симптомов, таких как субфебрильная
температура, остаточный кашель и насморк. Я далек от мысли о том, что эти
лекарства вредны сами по себе, их проверяют на токсичность, однако массовое
применение ненужных препаратов удорожает и осложняет лечение и, как показали
последние исследования, может оказать неблагоприятное влияние на развитие
ребенка.
Но это не все — ведь очень многие дети с ОРВИ получают антибиотики — то ли
потому, что родители верят в их эффективность при вирусных инфекциях1,
то ли потому, что педиатр не в состоянии с уверенностью исключить бактериальную
инфекцию, то ли просто из перестраховки — начальство ведь не ругает за
необоснованное назначение антибиотика. Так что значительная часть детей с чисто
вирусной инфекцией получают антибиотики, кое-где она превышает 80% [1]. Чем
чревата такая практика?
Об антибиотиках. Во многих странах мира бесконтрольное
использование антибиотиков привело к росту устойчивости циркулирующей среди
населения пневмотропной флоры, что делает неэффективными многие антибиотики. В
России это произошло в отношении ко-тримоксазола, устойчивость к которому
пневмококков и гемофильной палочки достигла уровня, лишившего этот препарат
эффективности. Растет устойчивость циркулирующих среди населения возбудителей к
пенициллинам и макролидам. И в стационарах необоснованное применение
антибиотиков способствует распространению полирезистентной пневмотропной флоры.
Другой аспект этой проблемы: становление иммунной системы у ребенка
происходит в значительной степени под влиянием эндогенной микрофлоры. Подавление
ее размножения антибиотиками при каждом ОРЗ может способствовать замедлению
созревания иммунного ответа Th1-типа. И действительно, раннее применение
антибиотиков учащает развитие астмы: метаанализ 8 исследований показал, что
применение антибиотиков, в целом, вдвое повышает относительный риск (ОР 2,05)
бронхиальной астмы. Для каждого курса антибиотиков ОР составил 1,16 (95% ДИ
1,05–1,28) [2]. Эти и подобные исследования заставляют сдержанно относиться к
применению антибиотиков в раннем возрасте.
Практически у ребенка с остро возникшей лихорадкой и катаральными явлениями
без тонзиллита и физикальных изменений в легких (что легко исключить при
осмотре) думать о бактериальной инфекции следует только при выявлении отита. В
России, к сожалению, еще не все педиатры владеют отоскопией, которая позволяет
снять диагноз отита и отказаться от антибиотиков у ребенка с ОРВИ.

При выявлении острого тонзиллита также не следует сразу назначать антибиотики
— многочисленные исследования показали, что они оправданы только при
стрептококковом тонзиллите, быстро обрывая лихорадку и предотвращая развитие
гнойных осложнений и ревматизма [3]. Как показали наши исследования, основная
масса тонзиллитов, особенно в раннем возрасте, вызывается вирусами
(аденовирусами, вирусом Эпштейна–Барр), и антибиотики на их течение влияния не
оказывают (табл. 1, рис. 1). По клинической картине отличить вирусный тонзиллит
от стрептококкового трудно: для острого тонзиллита у детей вне зависимости от
этиологии характерны острое начало с температурой до 39–40 °C, ознобом, болями в
горле. Выявляется гиперемия задней стенки глотки и небных дужек, в т. ч.
выходящая за границы миндалин, отечность миндалин, язычка и глотки, часто
фолликулярный или лакунарный выпот, рыхлые налеты, часто болезненность
регионарных лимфоузлов [4]. Основные отличия — отсутствие при бактериальном
тонзиллите катарального синдрома и конъюнктивита, весьма частых при вирусных
формах. Поэтому хорошим правилом является бактериологическая диагностика
стрептококкового тонзиллита, которая теперь возможна и с помощью экспресс-тестов
(Streptotest и др.). Алгоритм лечения тонзиллита приведен на рис. 2.
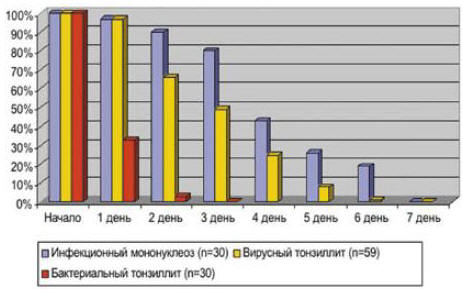
Рис. 1. Влияние антибактериального лечения на уровень
температуры у больных тонзиллитом
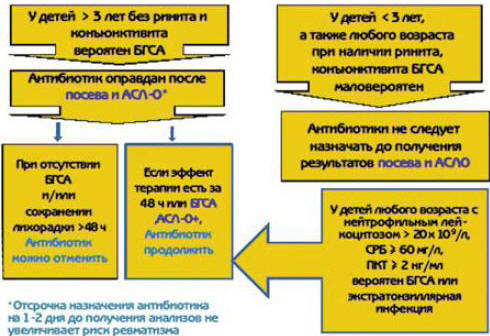
Рис. 2. Алгоритм лечения острого тонзиллита у детей
При ОРЗ с поражением нижних дыхательных путей (от гортани и ниже) также в
большинстве случаев антибиотики не показаны.
Ларингит и круп вызываются вирусами, антибиотики на их течение не влияют,
введение стероидов (будесонид в ингаляциях или дексаметазон парентерально)
быстро купируют стеноз. И лишь 1 из 100 больных с картиной стеноза гортани имеет
эпиглоттит, вызываемый гемофильной палочкой типа b (внедрение массовой
вакцинации против инфекции, вызванной этим микробом, сводит к нулю
заболеваемость эпиглоттитом). Подозрение на эпиглоттит возникает у ребенка с
высокой лихорадкой и интоксикацией, его отличает от вирусного крупа отсутствие
катара, кашля, афонии, жалобы на боль в горле, быстрое развитие стридора,
западение надгортанника в положении на спине, лейкоцитоз > 15 × 109/л
[5].
Основную массу поражений нижних дыхательных путей составляют вирусные
бронхиты, частота которых на два порядка выше, чем пневмонии. В первые два года
жизни они протекают обычно как обструктивный бронхит или бронхиолит, позже
частота обструктивных форм уменьшается. Многочисленные исследования за последние
30 лет убедительно показали безосновательность антибактериального лечения
бронхитов как у взрослых, так и у детей [6]. И у детей первых месяцев жизни
бронхиолит (чаще всего РС-вирусный) на фоне только симптоматического лечения
практически никогда не дает бактериальных осложнений; обструкция бронхов
достигает максимума в течение 1–2 дней, затем постепенно уменьшается, как и
обилие хрипов, они полностью исчезают на 7–14 день. Ингаляции будесонида
позволяют снизить выраженность обструкции [7].
У детей старше 5 лет бронхиты (10–15% среди госпитализированных), чаще
осенью, могут быть связаны с микоплазмозом. Для них характерны фебрильная
температура, обилие сухих и асимметрично выслушиваемых влажных хрипов, гиперемия
конъюнктив, часто умеренная обструкция — без выраженных изменений в анализе
крови. При выраженной асимметрии хрипов исключить пневмонию помогает
рентгенография. Этим детям можно назначить макролидный антибиотик, не проводя
исследования на микоплазму, поскольку специфические IgM появляются часто лишь на
2–3 неделе.
В российской педиатрии пневмония определяется как «острое инфекционное
заболевание легочной паренхимы, диагностируемое по синдрому дыхательных
расстройств и/или физикальным данным, а также инфильтративным изменениям на
рентгенограмме» [8]. Это, конечно, не означает, что без рентгена ставить диагноз
пневмонии нельзя — при достаточно отчетливых физикальных признаках или, при их
отсутствии, по стойкости лихорадки и одышке без обструкции врач обязан
заподозрить пневмонию и назначить антибиотик. Однако в подобных случаях следует
все же стремиться подтвердить диагноз рентгенологически.
Довольно часто необоснованное назначение антибиотика при ОРЗ связано с
неверной интерпретацией лабораторных данных, в частности, наличия умеренного
лейкоцитоза (10–15 × 109/л). Изучение этого вопроса показало, что
маркером бактериальной инфекции является уровень лейкоцитоза более 15 × 109/л,
абсолютный нейтрофилез более 10 × 109/л и/или числе п/я форм > 1,5 × 109/л,
а также уровень С-реактивного белка (СРБ) > 30 мг/л и прокальцитонина (ПКТ) > 2
нг/мл. Более низкие цифры, которые часто — и необоснованно — рассматривают как
признак бактериальной инфекции, встречаются при вирусных инфекциях (табл. 2).
Так, у детей с ОРВИ, бронхитом, крупом лейкоцитоз 10–15 × 109/л
выявляется у 1/3, СРБ 15–30 мг/л — у 1/3 и ПКТ 0,5–2 нг/мл — у 1/5 больных. Еще
выше эти уровни при тонзиллитах, вызванных аденовирусами и вирусом Эпштейна–Барр:
у 1/3 детей лейкоцитоз превышал 15 × 109/л, СРБ — 60 мг/л, а ПКТ — 2
нг/мл.
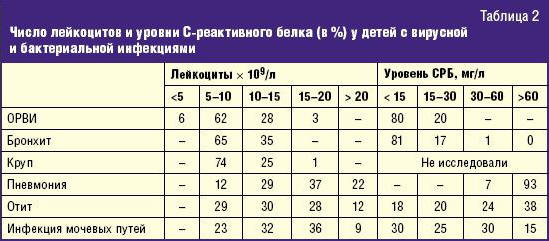
Но, как видно из табл. 2, низкие цифры маркеров не всегда позволяют исключить
бактериальную инфекцию: так, при гнойном отите и типичной пневмонии у 40%
больных лейкоцитоз не превышает 15 × 109/л, при ИМП лейкоцитоза нет у 1/2
больных, нормальные уровни СРБ — у 40%, а ПКТ у 86%. Поэтому оценка
информативности маркеров должна проводиться в отношении каждой нозологической
формы [5].
Определенную лепту в необоснованное применение антибиотиков при ОРЗ вносят и
ставшие популярными анализы на микоплазмы и хламидии. Длительное (до полугода и
более) носительство этих патогенов обычно [9], так что положительные результаты
их выявления (в т. ч. в полимеразной цепной реакции (ПЦР)), как и наличие
антител, в отсутствие клиники острого заболевания, не может являться
обоснованием к назначению антибиотика. В последние годы такая диагностика этих
инфекций породила эпидемию «лечения анализов».
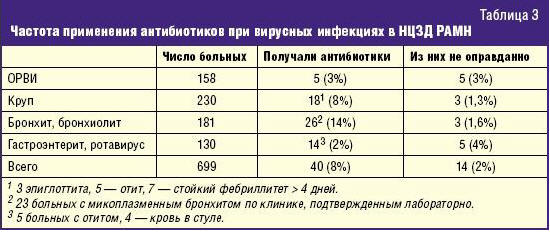
В табл. 3 представлены данные о частоте использования антибиотиков при
вирусных нозологиях в НЦЗД РАМН. Даже с учетом сопутствующих (или
предполагаемых) бактериальных осложнений частота назначения антибиотиков не
превысила 8%.
О жаропонижающих. Родителям заболевшего ребенка хочется как
можно скорее помочь ему, при этом в первую очередь они стремятся снизить
температуру. К сожалению, у них на поводу идут многие педиатры: жаропонижающие
при ОРЗ назначают 95% больных детей с температурой, даже при температуре ниже 38
°С (93%) [10].
При лихорадке центр терморегуляции устанавливается на поддержание более
высокой, чем в норме, температуры. Перестройка центра терморегуляции происходит
под влиянием эндогенных пирогенов (цитокинов ИЛ-1-бета, ИЛ-6, ФНО-альфа,
интерферонов), так что максимальная температура редко превышает 39,5–40,0 °C,
что не представляет какой-либо угрозы для ребенка старше 2–3 мес. Поэтому меры
по снижению температуры следует в таких случаях рассматривать только в плане
снижения дискомфорта больного ребенка, подавления болезненных ощущений,
сопровождающих лихорадку.
Защитная роль лихорадки была продемонстрирована как в опытах на животных
(повышение летальности от инфекции при подавлении лихорадки), так и у людей
[12]. Под влиянием умеренной лихорадки усиливается синтез интерферонов, прежде
всего интерферона-гамма [13], повышается бактерицидность полинуклеаров и реакция
лимфоцитов на митоген, усиливается синтез белков острой фазы воспаления,
стимулируется лейкоцитоз. Лихорадка снижает способность к размножению многих
микроорганизмов, имеется отчетливая обратная зависимость между степенью
повышения температуры тела и длительностью экскреции микроорганизмов [14].
Но и это не все: повышение температуры и продукции гамма-интерферона, ИЛ-2,
ФНО-альфа стимулирует более зрелый иммунный ответ Th1-типа, необходимый для
адекватной продукции IgG-антител и клеток памяти. Это особенно важно для грудных
детей, поскольку созревание иммунной системы как раз и состоит в переключении
преобладающего при рождении иммунного ответа с Тh2-типа на более совершенный
ответ Тh1-типа.
Так что к подавлению лихорадки при инфекциях надо относиться осторожно;
вполне вероятно предположение о том, что широкое применение жаропонижающих в
наше время имеет связь как с частотой ОРВИ у детей, так и с тенденцией к росту
аллергических заболеваний.
Есть еще одна опасность: при большинстве «простудных» инфекций, то есть ОРВИ,
температура держится всего 2–3 дня, тогда как при бактериальных инфекциях
(например, при отите или пневмонии) — 3–4 дня и более, являясь важным сигналом,
заставляющим подумать об антибиотиках. Бесконтрольное применение жаропонижающих,
особенно «курсовое», а не разовое, создает иллюзию благополучия и ведет к
запоздалому назначению этиотропных средств. Поэтому следует иметь достаточные
основания, чтобы снижать температуру, и ни в коем случае не стремиться
предотвратить ее повторное повышение.
Отрицательные эффекты лихорадки, конечно, имеются, но они сказываются при
температуре тела ближе к 41 °C: резко повышается метаболизм, потребление О2,
усиливаются потери жидкости, возникает дополнительная нагрузка на сердце и
легкие. Нормальный ребенок переносит эти изменения легко, хотя и испытывая
дискомфорт, но у детей с патологией лихорадка может значительно ухудшать
состояние.
Лихорадка не является абсолютным показанием для снижения температуры, а в тех
случаях, когда оно показано, не нужно обязательно снижать ее до нормальной. У
большинства детей бывает достаточно понизить температуру тела на 1–1,5 °C, что
сопровождается улучшением самочувствия ребенка. Показаниями к снижению
температуры являются, в основном:
- у ранее здоровых детей в возрасте старше 3 месяцев температура тела выше
39,0–39,5 °C и/или наличие мышечной или головной боли;
- у детей до 3 месяцев жизни — температура тела более 38–39,5 °C;
- у детей с заболеваниями сердца, легких, ЦНС — температура тела выше 38,5 °C;
- шок, судороги, потеря сознания на фоне температуры выше 38,0 °C.
Многие рекомендации все еще указывают на фебрильные судороги в анамнезе как
на показание к раннему снижению температуры. Поскольку доказано, что
жаропонижающие не предотвращают развитие судорог, таким детям при ОРЗ следует
вводить диазепам, предотвращающий развитие судорог [14].
Как практически подойти к ведению ребенка с лихорадкой? Прежде всего, важно
обеспечить ему достаточное количество жидкости и достаточную теплоотдачу (после
окончания озноба) — раскрыть, обтереть водой комнатной температуры. Если
температура не превышает указанные выше цифры, жаропонижающие давать не следует,
если есть показания — дать 1 дозу парацетамола (15 мг/кг) или ибупрофена (5–7
мг/кг), что обычно снижает температуру на 1–1,5 °C и улучшает самочувствие
ребенка. Повторную дозу жаропонижающего следует дать, если температура вновь
поднимется до указанного уровня. Такая тактика не исказит температурной кривой и
позволит вовремя заподозрить бактериальную инфекцию. Следует помнить, что
жаропонижающие не сокращают (а скорее удлиняют) лихорадочный период.
Детям с бактериальной инфекцией жаропонижающие лучше не давать, чтобы можно
было оценить эффект антибиотика; «успешное» снижение температуры нередко
скрывает его неэффективность с печальными последствиями.
О кашле. Кашель — это надежный механизм очищения бронхов от
попавших туда жидкости или инородных тел, а также от избытка слизи вследствие
гиперсекреции и/или нарушения мукоцилиарного аппарата. Механические и химические
кашлевые импульсы передаются с ирритативных («быстрых») рецепторов,
расположенных от гортани до главных бронхов. Кашель вызывают и медиаторы
воспаления, действуя, в основном, на «медленные» С-рецепторы.
Из многих видов кашля при ОРЗ чаще всего возникает лающий, сухой (в начале
ларингита, трахеобронхита), при бронхите кашель быстро становится влажным с
большим количеством мокроты. При пневмонии влажный кашель имеет своеобразный
«глубокий» оттенок, а при плеврите он болезненный. Затяжной, сухой,
приступообразный кашель характерен для коклюша у неиммунных детей; у привитых в
детстве подростков (частично иммунных) коклюш сопровождается длительным сухим
кашлем без приступов. Стоит упомянуть и сухой кашель стокато у детей 0–6 месяцев
при хламидийной пневмонии. При астме кашель — обычно ночной — связан не только
со скоплением слизи, но и с раздражением рецепторов медиаторами воспаления; этот
механизм вероятен и при обструктивном бронхите.
Чаще всего кашель при ОРЗ и после него связан с затеканием слизи в гортань из
носоглотки — он не сопровождается хрипами в легких. Надо помнить, что и здоровые
дети откашливают слизь из гортани 10–12 раз в день, поэтому при жалобах
родителей на «постоянный кашель» важно уточнить его частоту — чаще всего речь
идет именно о такой ситуации.
Звук кашля неприятен для окружающих, видимо поэтому человечество прилагает
столько усилий для борьбы с кашлем как таковым: число средств, имеющих целью
излечить кашель, намного превосходит большинство других групп лекарств
(исключение — иммуномодуляторы, которых в России уже зарегистрировано более
450).
Очевидно, что подавлять кашель противокашлевыми средствами (кодеин, бутамират,
глауцин, декстрометорфан) следует только при сухом, навязчивом, болезненном
кашле, подавлять влажный кашель вредно и опасно. При обструкции бронхов эти
средства не эффективны. Практически, в детской практике противокашлевые средства
приходится применять при коклюше (с умеренным эффектом).
У детей с влажным кашлем речь должна идти не о его подавлении, а о повышении
его продуктивности. При острых бронхитах у детей мокрота отделяется достаточно
хорошо и, как правило, не требует дополнительных вмешательств. Популярные
отхаркивающие средства (микстуры с солями аммония, бензойной кислоты, в т. ч. с
алтейным корнем, солодкой, терпингидратом, грудные сборы, гвайфенезин, Пертуссин,
эвкалипт, чабрец, многие патентованные средства) имеют целью повысить продукцию
жидкой составляющей мокроты, облегчая ее эвакуацию, и усилить кашлевой рефлекс
(аналог рвотного рефлекса). Растирания с эфирными маслами имеют тот же механизм
(они выделяются легкими). Опыт показывает их малую эффективность, к тому же они
могут вызвать рвоту, что следует разъяснять родителям; их следует предостеречь
их от покупки дорогостоящих средств. Комбинированные препараты, содержащие
отхаркивающее и противокашлевые средства, согласно исследованиям у взрослых,
ухудшают функцию внешнего дыхания (ФВД), затрудняют удаление разжиженной
мокроты.
Муколитики повышают продуктивность кашля при вязкой мокроте, стимулируя
серозные клетки желез слизистой оболочки бронхов и увеличивая содержание
слизистого секрета и выделение сурфактанта в альвеолах и бронхах, нормализуя
также работу ресничек. N-ацетилцистеин используют только при хронических
процессах (с 6 лет); он может вызывать заболачивание легких, требующее дренажа
или бронхоскопии. У детей чаще используется карбоцистеин и, особенно, амброксол
— при астме и обструктивных формах бронхита с вязкой мокротой его удобно вводить
маленьким детям в ингаляциях вместе с бета-агонистами (сальбутамол, фенотерол).
Средства «от кашля и простуды», содержащие эфедрин (Бронхолитин, Бронхотон,
Бронхолин, Бронхоцин — с 3 лет), оказывают эффект при обструктивных формах;
однако при них намного более эффективны бета-агонисты, которые, кстати,
уменьшают и кашель. Содержащие псевдоэфедрин средства (Грипэкс, Грипэнд, ТераФлю
и др.) разрешены с 12 лет, у маленьких детей они очень опасны.
Для борьбы с кашлем при назофарингите, аденоидите ни одно из перечисленных
выше средств не действует — таким детям кашель уменьшает промывание носоглотки
физраствором в положении на спине с запрокинутой головой — 2–3 раза в день, в т.
ч. перед сном.
Иногда родителей беспокоит нередко наблюдаемое у грудных детей после
бронхиолита «булькающее» дыхание с «хрипотцой». Оно связано с накоплением
мокроты в трахее вследствие медленно стихающей гиперсекреции при снижении
кашлевого рефлекса. Лечение оно не требует, его устраняет кашель, который
вызывается (нередко с трудом) давлением на трахею (или шпателем на корень
языка).
О боли в горле. Обычно она связана с воспалением слизистой
глотки (фарингит) и миндалин. Применение рассасываемых пастилок с антисептиками
(Септолете и др.) возможно после 6 лет, с 2,5 лет возможно использовать аэрозоль
Биопарокс, обладающий также смягчающим действием. При очень сильных болях в
горле (исключить паратонзиллярный абсцесс!) можно дать 1–2 дозы преднизолона.
Однако в большинстве случаев, как это рекомендует ВОЗ [15], достаточно домашних
средств — горячего питья, молока с содой, чая с вареньем.
Насморк сопровождает практически любую ОРВИ, причем у детей,
особенно с гипертрофией аденоидов, он держится длительно. В остром периоде при
обильном жидком отделяемом сосудосуживающие капли 2–3 раза в день
восстанавливают носовое дыхание, позже, при сгущении слизи, их эффект снижается.
Предпочтительны менее токсичные капли с менее токсичным фенилэфрином (или
препараты типа Колдрекс Юниор Хот Дринк с парацетамолом и фенилэфрином — с 6
лет). Опыт показывает, что промывание носа физраствором (даже с первого дня
болезни) существенно улучшает носовое дыхание и, по данным отоларингологов,
снижает количество инфекта (элиминационная терапия). Физраствор на поздней
стадии ОРВИ эффективнее сосудосуживающих капель. Спреи с морской водой и др.
сходными по составу жидкостями (Салин, Аква Марис) имеют лишь то преимущество,
что облегчают орошение слизистой носа. Что касается капель с противомикробными
средствами (Флуимуцил, Протаргол и др.), то при ОРЗ показаний к их применению
нет.
О противогистаминных средствах. Эти средства при ОРЗ не
показаны [15], хотя в ряде регионов их все еще широко назначают. Эти средства
входят в комплексные препараты вместе с парацетамолом и аскорбиновой кислотой (Фервекс
для детей) и сосудосуживающими (АнтиФлу). Их применение (по показаниям для
жаропонижающих — с 6 лет), согласно ряду исследований, снижают и интенсивность
насморка.
***
Применение большого числа лекарств у одного больного — полипрагмазия —
явление не безобидное, и не только потому, что может вызывать описанные выше и
другие нежелательные явления. Полипрагмазия, предусматривая для каждого симптома
свое лекарство, мешает развитию клинического мышления.
Одним из законов массового обслуживания (а медицина — это массовое
обслуживание) является следующий: «Нужно уделять все больше внимания тем, кто в
нем больше нуждается, за счет тех, кто в нем нуждается в меньшей степени». В
приложении к нашей теме это значит совершенствовать диагностику действительно
тяжелых ОРЗ, сосредоточивать все больше внимания на лечении тех больных, которым
мы можем принести действительную пользу, не преувеличивая в то же время
серьезность основной массы ОРЗ и не перегружая больных лекарствами, без которых
они могут легко обойтись.
Литература
- Бондарь Г. Н., Лучанинова В. Н. Применение антибактериальных
препаратов у детей при острых респираторных инфекциях в амбулаторной практике
Владивостока // Педиатрическая фармакология. 2007, 4 (1): 19–22.
- Marra F., Lynd L., Coombes M. Does antibiotic exposure during
infancy lead to development of asthma: a systematic review and metaanalysis //
Chest. 2006; 129 (3): 610–618.
- Foisy M., Martin B., Domino F., Becker A. The Cochrane Library
and the treatment of sore throat in children and adolescents // Evidence-based
child health (a Cochrane review J.) 2011; 6 (3): 810–923.
- Таточенко В. К, Бакрадзе М. Д., Дарманян Н. С. Острые тонзиллиты
в детском возрасте: диагностика и лечение // Фарматека. 2009; 14 (188): 65–69.
- Бакрадзе М. Д. Новые лечебно-диагностические и организационные
технологии ведения детей с острыми лихорадочными заболеваниями. Автореф. дисс.
док. М., 2009, 44 с.
- Panpanich R., Lerttrakarnnon P., Laopaiboon M. Azithromycin for
acute lower respiratory tract infections // Cochrane Database Syst Rev. 2008,
Jan 23; (1): CD001954.
- Баранов А. А., Таточенко В. К., Бакрадзе М. Д. Лихорадочные
синдромы у детей. М.: Союз педиатров России. 2011, 208 с.
- Классификация клинических форм бронхолегочных заболеваний у детей //
Вестник перинатол. и педиатрии. 1996, 41, 6, с. 52–55.
- Nilsson A. C., Bjorkman P., Persson K. Polymerase chain reaction
is superior to serology for the diagnosis of acute Mycoplasma pneumoniae
infection and reveals a high rate of persistent infection // BMC Microbiol.
2008, Jun 11; 8: 93.
- Шохтобов Х. Оптимизация ведения больных с острыми респираторными
инфекциями на педиатрическом участке. Автореф. дисс. канд. М., 1990. 20 с.
- Bernheim H. A., Kluger M. J. Fever: Effect of drug-induced
antipyresis on survival // Science. 1976; 193: 237.
- Lorin M. I. The Febrile Child: Clinical Management of Fever and
Other Types of Pyrexia, Wiley, New York, 1982.
- El-Radhi A. S., Rostila Т., Vesikari T. Association of high fever
and short bacterial excretion after salmonellosis // Arch. Dis. Child. 1992;
67: 531–532.
- Strengell T., Uhari M., Tarkka R. et al. Antipyretic agents for
preventing recurrences of febrile seizures: randomized controlled trial //
Arch Pediatr Adolesc Med. 2009, Sep; 163 (9): 799–804.
- World Health Organisation. Cough and cold remedies for the treatment of
acute respiratory infections in young children. WHO/FCH/CAH/01.02. WHO.2001.
Статья опубликована в журнале
Лечащий Врач

