Катаракта
– одна из самых часто встречающихся патологий глаз в пожилом возрасте. После 45
лет этим заболеванием страдает каждый шестой житель планеты. После 80 лет
катаракта возникает у большинства людей. Это заболевание – самая частая в мире
причина слепоты.
Врачи клиники «Эксимер» отвечают на вопросы, касающиеся катаракты.
Что такое катаракта?
Глаз человека представляет собой сложную оптическую систему, имеющую
несколько природных, естественных линз, одна из которых – хрусталик. В молодости
он эластичный и прозрачный, но со временем эти качества утрачиваются.
Прозрачность хрусталика становится всё меньше, он мутнеет. В результате часть
световых лучей не проходит через хрусталик, а рассеивается. Изображение
становится нечетким, будто перед глазами «пелена». Болезнь может развиваться как
быстро, так и медленно, но прогрессировать она будет обязательно.
Почему появляется катаракта?
Главная причина катаракты – это старение. В мире по данным ВОЗ данной
патологией страдает более 50 млн человек. Подавляющее большинство из них – это
пациенты в возрасте 60 лет и более. После 70 лет катаракта поражает 30% мужчин и
50% женщин. Никто не защищен от этой болезни. Если бы все люди жили до 120-150
лет, то частота возникновения катаракты составила бы 100%.
Основные факторы риска, повышающие вероятность развития патологии в более
раннем возрасте:
- травмы глаза;
- дефицит витаминов;
- эндокринные заболевания;
- прием определенных медицинских препаратов в течение долгого времени;
- неблагоприятная экологическая ситуация.
Насколько быстро прогрессирует катаракта?
Быстрым считается развитие катаракты, если с момента обнаружения заболевания
до обширного помутнения хрусталика проходит не более 6 лет. Столь стремительное
развитие болезни характерно для 12% пациентов. Средний темп развития заболевания
– это когда до возникновения необходимости проведения
операции по замене хрусталика проходит больше 6, но меньше 10 лет. У
большинства людей болезнь развивается именно так: это 70% всех пациентов. У 15%
больных патология прогрессирует медленно. С момента постановки диагноза до
проведения созревания недуга проходит больше 10 лет. Только у 3% пациентов
необходимость в хирургическом лечении возникает спустя более чем 15 лет после
появления первых симптомов.
Можно ли обнаружить у себя катаракту самостоятельно?
Симптомы катаракты отсутствуют в двух случаях. Во-первых, на ранней стадии
заболевания, когда помутнение хрусталика ещё малозаметно. Во-вторых, когда
катаракта поражает периферические отделы хрусталика, а не центральные. В этом
случае зрение не сразу ухудшается настолько сильно, чтобы человек это заметил.
В дальнейшем появляются такие признаки:
- ухудшение зрения;
- появление перед глазами мельтешащих пятен, полосок, штрихов;
- трудности при попытке рассмотреть мелкие предметы и близкой зрительной
работе - чтении текста, шитье и т.д.;
- возникновение свечения вокруг предметов.
Однако нужно понимать, что даже при наличии всех этих симптомов человек не
может сам поставить себе диагноз. Потому что аналогичным образом проявляются
многие другие заболевания глаз. Проводить действительно точную диагностику может
только врач. После 40 лет желательно ежегодно проходить профилактический осмотр
у офтальмолога, чтобы вовремя выявить нарушения зрения.
Насколько опасна катаракта?
Катаракта может привести к слепоте. Это заболевание опасно таким осложнением,
как вторичная глаукома.
Слепота развивается постепенно. Это результат помутнения хрусталика. Она
является обратимой. После хирургического лечения зрение восстанавливается
полностью.
Более неблагоприятным осложнением является глаукома. Это обусловлено тем, что
хрусталик не только теряет прозрачность, но и становится больше. В результате
нарушается отток водянистой влаги и повышается давление внутри глаза. Высокое
внутриглазное давление ведёт к постепенному отмиранию зрительного нерва.
Результатом становится постепенное сужение полей зрения, вплоть до развития
слепоты. Глаукома – вторая по частоте причина потери зрения в мире после
катаракты. При этом заболевании слепота необратима, так как атрофированный
зрительный нерв не может быть восстановлен. Поэтому катаракту нужно лечить
своевременно, не дожидаясь развития осложнений.
Можно ли вылечить катаракту самостоятельно?
Сегодня мы часто видим в газетах или интернете рекламу «чудодейственных»
биологически-активных добавок. Они якобы полностью возвращают зрение при
катаракте, а заодно «излечивают» десятки других болезней глаз.
Это обман. На самом деле консервативных способов терапии катаракты нет. Не
разработаны ещё такие препараты, которые сделают хрусталик вновь прозрачным.
Единственный действенный метод лечения – хирургический.
Наиболее часто используемой операцией при катаракте остается ультразвуковая
факоэмульсификация с имплантацией интраокулярной линзы. Она полностью
восстанавливает зрение. В мире каждый год выполняется более 20 миллионов
подобных офтальмохирургических вмешательств.
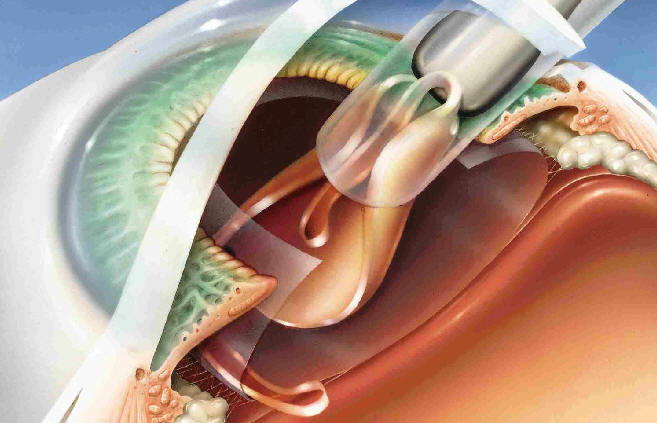
В чем суть операции?
Суть операции состоит в том, что собственный хрусталик удаляют, а на его
место устанавливают искусственный. Он называется интраокулярной линзой.
Помутневший хрусталик разрушают ультразвуковыми волнами. Его превращают в
эмульсию и откачивают из глаза. В освободившуюся капсулу помещают гибкую
интраокулярную линзу, успешно выполняющую функции утраченного в результате
болезни природного хрусталика.

Такую линзу вводят в глаз через разрез длиной всего около 1,8 мм. Микродоступ
герметизируется самостоятельно, зашивать рану не нужно. Благодаря минимальным
размерам разреза период реабилитации после этой операции краток.
Когда лучше проводить операцию?
Ещё 20 лет назад методы лечения катаракты были совсем другими. Операции
проводили только когда заболевание достигало той стадии, что человек фактически
терял зрение. Это было связано с двумя факторами. Во-первых, не было возможности
удалить хрусталик, пока он не становился полностью непрозрачным и твёрдым.
Во-вторых, сама операция проводилась через большой разрез. Приходилось
накладывать швы. После хирургического вмешательства нередко развивались
осложнения, в том числе астигматизм.
Но сегодня больше не нужно ждать, пока катаракта «созреет». Операция может
быть проведена на любой стадии заболевания. Она практически не несёт в себе
рисков для пациента. Больше нет необходимости ждать – и слепнуть день ото дня.
Теперь вы можете сделать операцию сразу, как только зрение начнет ухудшаться,
чтобы жить полноценной жизнью: читать книги, водить автомобиль, пользоваться
компьютером.
Что из себя представляет интраокулярная линза?
Существуют разные линзы. Все они близки по своим характеристикам к
собственному хрусталику человеческого глаза.
Современные интраокулярные линзы оснащены желтыми фильтрами. Они необходимы,
чтобы защищать сетчатку от вредоносного воздействия УФ излучения. Конструкция
часто предусматривает наличие асферического компонента. Он предупреждает
сферические искажения и делает изображение более четким в любое время суток. Это
особенно важно для водителей и представителей других профессий, в которых важно
хорошо видеть не только днем, но и ночью.
Все чаще используются мультифокальные линзы. Они имеют несколько фокусов,
благодаря чему пациент после операции может хорошо видеть без очков.
Нужно ли подбирать интраокулярную линзу под конкретного пациента?
Да, это необходимо. Врачи проверяют зрение человека и подбирают искусственную
линзу в соответствии с индивидуальными параметрами зрительной системы.
Учитываются также сопутствующие патологии. К примеру, могут быть установлены
интраокулярные торические линзы для астигматизма. Современные искусственные
хрусталики позволяют не только вылечить катаракту, но также решить проблему
гиперметропии и миопии слабой степени, средней и даже тяжелой. В результате
после операции человек может видеть даже лучше, чем в молодости.
Насколько быстро изнашивается интраокулярная линза? Нужно ли будет
её в дальнейшем менять на другую?
Нет, у искусственных хрусталиков нет срока годности. Они выполнены из
современных синтетических материалов, поэтому ожидать помутнения интраокулярной
линзы не приходится. После операции вы будете хорошо видеть в течение всей жизни
без необходимости замены хрусталика в будущем.
Нужен ли наркоз, будет ли операция болезненной?
Такая операция, как правило, хорошо переносится пациентами. Наркоз не
требуется, что очень важно, учитывая, что большинство пациентов – это люди
пожилого возраста, а общая анестезия дает нагрузку на сердечно-сосудистую
систему. При проведении хирургического вмешательства используется местное
капельное обезболивание, поэтому возрастные ограничения для операции
отсутствуют. В клинике «Эксимер» проводились операции пациентам, самому старшему
из которых было 104 года, а самому младшему – 3 месяца.
Операция по замене хрусталика выполняется с помощью лазера?
Хирургическое лечение катаракты действительно может проводиться
бесконтактным способом. Для этого может использоваться фемтосекундный лазер. Это
один из самых новых методов лечения катаракты. Плюс его состоит в том, что
скальпель или другой хирургический инструмент не контактирует с глазом.
В чём преимущества лазерной операции?
Преимущества заключаются в высокой точности, а также минимальном
травматическом воздействии на анатомические структуры зрительного анализатора. В
результате острота зрения будет максимальной, а реабилитационный период –
коротким. Особенно важно фемтолазерное сопровождение операции для пациентов, чья
профессия требует идеального зрения.
Что делать, если катаракта осложнилась глаукомой?
Глаукома может возникнуть на фоне катаракты – либо эти патологии развиваются
независимо друг от друга, и катаракта прогрессирует на фоне уже имеющейся
глаукомы. Подходы к терапии в этих случаях будут отличаться.
Ещё недавно глаукома считалась противопоказанием для проведения операции по
замене хрусталика на интраокулярную линзу. Сегодня всё поменялось, и могут быть
сделаны одновременно две операции. Вначале проводится лечение глаукомы лазером.
После этого выполняется операция по имплантации интраокулярной линзы.
Если же глаукома развилась в результате увеличения хрусталика, то его замена
решает проблему. Тогда после операции по удалению катаракты восстанавливается и
отток влаги, внутриглазное давление приходит в норму.
Долго ли нужно находиться в больнице после операции?
Госпитализации в данном случае не требуется. После операции, пройдя
контрольный офтальмологический осмотр, пациент может отправиться домой. После
этого нужно будет применять назначенные доктором препараты и посещать
специалиста по индивидуальному графику – в те дни, когда это необходимо.
Есть ли какие-то ограничения в послеоперационном периоде?
Ограничений для зрительных нагрузок нет. Можно читать, смотреть телевизор,
работать за компьютером, водить автомобиль и вести привычный образ жизни.
Но в первый месяц нужно беречь глаза. Их следует оберегать от яркого света,
воздействия температуры или химических веществ. Нельзя быстро наклонять голову и
злоупотреблять спиртными напитками. Противопоказаны тяжелые физические нагрузки.
Как долго ждать возвращения зрения?
Пациент не нуждается в дополнительном уходе, не теряет самостоятельности и
может видеть уже в день проведения хирургического вмешательства. Через несколько
дней после операции зрение полностью стабилизируется.