
7.1 Программа сдерживания резистентности микроорганизмов к
АМП.
Одной из серьезнейших проблем в области здравоохранения, с которой столкнется
Дальневосточный регион в ближайшее время, станет рост числа заболеваний, не
поддающихся лечению стандартными АМП. Одной из основных причин развития
резистентности микроорганизмов к используемым АМП является неправильное или
незавершенное лечение. ВОЗ относит проблему антимикробной резистентности к числу
наиболее приоритетных, о чем свидетельствует разработка «Глобальной стратегии по
сдерживанию резистентности микроорганизмов к антимикробным препаратам». В данном
документе высказано убеждение, что этот процесс можно остановить и придать ему
обратное направление.

Рис. 7.2 Основные причины резистентности микроорганизмов к
антибактериальным препаратам.
Все вышеизложенное позволяет говорить о необходимости формирования нового
подхода в политике использования антибиотиков, как об одном из приоритетных
направлений практического здравоохранения региона.
Основные причины необходимости разработки стратегии по сдерживания
резистентности микроорганизмов к антимикробным препаратам представлены на рис.
7.2. Все это диктует необходимость внедрение мероприятий по сдерживанию
антибиотикорезистентности в территориях.
Стратегия по сдерживанию резистентности к противомикробным препаратам
касается всех, кто в той или иной мере имеет отношение к применению или
назначению антибиотиков - от пациентов до врачей, от административных работников
больниц до руководителей территориального здравоохранения.
Она направлена на содействие разумному применению антибиотиков с целью
минимизировать резистентность и дать возможность следующим поколениям применять
эффективные АМП. Мероприятия предложенные в данной программе разумнее разделить
на две группы в зависимости от уровня управления: территориальный и локальный.
На территориальном уровне (Краевой и областной уровень управления
здравоохранения) необходимо:
Категорически запретить безрецептурную свободную продажу антибиотиков.
Создать Комитеты по контролю за АМП во всех лечебных учреждениях, в
которых они назначаются.
Проводить исследования для определения наиболее активного препарата в
группах антибиотиков для контроля за развитием резистентности.
Пересмотреть продолжительность лечения и режимы дозирования АП в
соответствии со структурой резистентности.
Создать в крупных многопрофильных больницах службу по контролю за
инфекционной заболеваемостью и рациональному использованию антибактериальных
препаратов.
Разработать и внедрить в клиническую практику стандартные протоколы
рациональной антибиотикотерапии гнойно-септических заболеваний, основывающиеся
на локальном этиологическом мониторинге возбудителей.
Основная нагрузка по реализации программы сдерживания резистентности
микроорганизмов к АМП ложиться на локальный уровень - ЛПУ. Реализация на
локальном уровне данной программы подразумевает разработку:
Службы по контролю за инфекционной заболеваемостью и рациональному
использованию АМП в ЛПУ;
Проведение локального этиологического мониторинга возбудителей с оценкой
резистентности. (Полученные результаты должны анализироваться и на основании
проводимых исследований необходимо изменять больничные формуляры).
Разработка и внедрение в работу ЛПУ стандартных операций и процедур (СОПа);
Внедрение программ антибиотикопрофилактики в хирургических стационарах;
Внедрение методологических подходов к проведению эмпирической
антибактериальной терапии;
Разработка мероприятий для устранения выявленных проблем при проведении
антибиотикотерапии.
Для выполнения такого объема работ на локальном уровне, необходимо
использовать междисциплинарный подход для стратегического решения проблемы
антибиотикорезистентности. В связи с этим мы предлагаем создание специальной
службы по контролю за инфекционной заболеваемостью и рациональному использованию
антибиотиков в ЛПУ (рис. 7.3).
В состав, которой должны входить специалисты, владеющие знаниями
эпидемиологии, клинической микробиологии, клинической фармакологии.
Для этого необходимо функциональное объединение таких специалистов, как
клинический микробиолог, эпидемиолог, провизор, клинический фармаколог.
Организация и управление такой специальной службы должно стать функциональной
обязанностью клинического фармаколога ЛПУ.
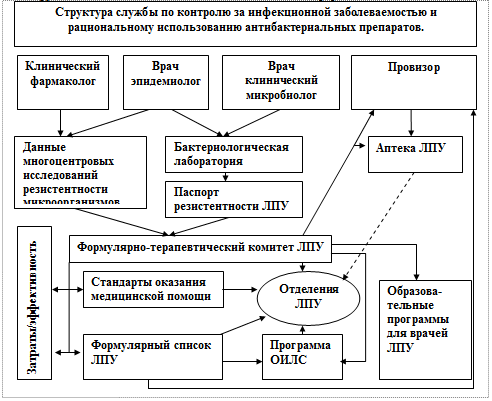
Рис. 7.3 Структура службы по контролю за инфекционной
заболеваемостью и рациональному использованию АМП в ЛПУ.
Основными задачами данной службы будет являться контроль за
использованием АМП, которые являются основным селекционным фактором развития и
распространенности резистентности. Создание собственной базы данных о локальной
этиологической структуре значимых инфекционных агентов, распространенности
фенотипов резистентности и динамики этих изменений. На основе имеющейся
информации разрабатывать локальные стандарты антимикробной химиотерапии,
формуляры антимикробных препаратов, вводить ограничения на использование
антибиотиков по месту использования и по конкретным показаниям.
Первым разделом работы данной службы будет являться проведение
эпидемиологического надзора в ЛПУ итогом, которого станет разработка паспорта
резистентности в ЛПУ (рис. 7.4).
Основной целью эпидемиологического надзора в ЛПУ является: обоснование выбора
стартовой эмпирической антимикробной терапии, предоставление информации в
территориальные органы системы здравоохранения для разработки надлежащих
мероприятий по контролю и сдерживанию развития и распространения
антибиотикорезистентности, оптимизации антибактериальной терапии инфекций
определенной локализации у различных категорий пациентов. В обязательном порядке
эти результаты для внутреннего пользования докладываются клиницистам и
администрации конкретного лечебного учреждения. Эффективность и качество
паспорта резистентности ЛПУ зависит от:
- получения качественных клинических образцов от пациентов с инфекциями;
- успешного выделения возбудителя инфекции;
- адекватного определения чувствительности к АМП;
- качественного сбора, объединения и анализа данных;
- своевременного использования полученной информации для внедрения
практических мероприятий.
Для анализа больших объемов информации, собранной при проведении
эпидемиологического мониторинга за антибиотикорезистентностью, рекомендуется
использовать специальные компьютерные программы (например, WHONET,
Antibiotika 2000 и др.), позволяющие создавать в
микробиологических лабораториях базы данных, содержащие необходимую информацию,
анализировать ее и представлять результаты эпидемиологического мониторинга.
Дополнительным преимуществом большинства из этих программ является наличие
встроенной экспертной системы, сигнализирующей о выявлении необычных фенотипов
резистентности.
Данные по антибиотикорезистентности определенного микроорганизма или группы
микроорганизмов к определенному АМП могут быть представлены в следующем виде:
1.Частотное распределение популяции микроорганизмов по степени
чувствительности (по МПК или по диаметру зоны подавления роста), представленное
в табличном или в графическом (в виде гистограммы) варианте. Этот вид
представления данных является наиболее точным и показательным.
2.Частота встречаемости резистентных (Р) штаммов, штаммов с промежуточной
чувствительностью (Л) и чувствительных (Ч) штаммов в

Рис. 7.4 Структура эпидемиологического надзора в ЛПУ
исследуемой популяции микроорганизмов. Подобные качественные данные являются
менее показательными, чем количественные показатели частотного распределения
штаммов по степени чувствительности и не позволяют выявить ранние тенденции в
возникновении и распространении антибиотикорезистентности.
3.Частота встречаемости резистентных к определенному АМП микроорганизмов или
определенных механизмов резистентности при определенных нозологических формах
инфекций, в зависимости от возраста пациентов, пола пациентов, в определённой
популяции пациентов, в течение определенного интервала времени и т.д. Результаты
эпидемиологического надзора за антибиотикорезистентностью могут быть
представлены в виде показателей различной степени сложности:
Простые. Частота (%) резистентности к определенному АМП у микроорганизма
данного вида, например, частота выделения MRSA среди всех исследованных штаммов
S. aureus,
Средней степени сложности. Частота (%) резистентности к определенному АМП
у микроорганизма данного вида, выделенного из определенного клинического
материала, например, частота выделения ципрофлоксацинорезистентных штаммов Е.
coli, выделенных из мочи.
Сложные. Частота (%) резистентности при инфекции определенного вида,
например, частота выделения ципрофлоксацинорезистентных штаммов Е. coli при
внебольничных инфекциях мочевыводящих путей.
Очень сложные. Частота инфекций определенного вида, вызванных
определенным резистентным микроорганизмом в указанном подразделении, например,
частота случаев бактериемии, вызванных MRSА и развившихся в отделении
интенсивной терапии, на 1000 дней пребывания в стационаре.
Для обеспечения достоверности результатов лаборатории, участвующие в
программах по эпидемиологическому надзору за микробной резистентностью, должны
иметь адекватную систему внутреннего контроля качества своей работы и регулярно
участвовать в Федеральной программе внешнего контроля качества.
Следующим разделом работы службы по контролю за инфекционной заболеваемостью
и рациональному использованию антибактериальных препаратов является разработка
перечня стандартных операций и процедур для каждой нозологической формы в
соответствии с кодом по МКБ-X (рис. 7.5).
Для выполнения данного объема работ создается рабочая группа при службе по
контролю за инфекционной заболеваемостью и рациональному использованию АМП в
которую для проведения данного объема работ включается: зав. профильным
отделением и зам. главного врача по клинико-экспертной работе. Первым шагом
определяется весь возможный перечень АМП используемый для лечения данной
патологии различными методами: проводится фармакоэпидемиологический анализ
реальной практики самолечения населением, существующей практики лечения в ЛПУ,
оценивается выбор АМП в рекомендуемых схемах терапии ведущими научными
институтами и федеральных протоколах и/или стандартах медицинской помощи при
данной нозологии.

Рис. 7.5 Методология составления СОПа.
Из всего полученного списка выбирают АМП, которые включены в перечень ЖВНЛС,
наиболее активные в отношении микроорганизмов по данным локального
этиологического мониторинга и имеющие минимальные показатели затраты -
эффективность.
Оставшиеся АМП оценивают на предмет форм выпуска для возможности проведения
ступенчатой терапии и включения их в стандарты оказания медицинской помощи на
догоспитальном этапе.
Далее АМП распределяют на препараты 1 ряда наиболее безопасные, эффективные и
имеющие минимальную стоимость, второго ряда (альтернативы), которые используются
при невозможности назначить препарат первого ряда (например: аллергическая
реакция) и препараты резерва.
Следующий шаг это расчет частотных характеристик и дозы использования АМП.
Для расчета частотной характеристики использования препарата производится
выборка назначения из 100 историй болезни или амбулаторных карт с данной
патологией, затем исключается первичная документация, в которой отмечены
нарушения ведения пациентов. На основании массива полученной информации в
электронной базе данных производится расчет частотных характеристик используемых
групп препаратов и определения средних суточных доз, с использованием пакета
прикладных программ MS Exсel 6.0 и «Биостатистика». Результатом данной работы
является рассчитанные рабочие дозы, средняя длительность назначения препаратов и
частотные коэффициенты использования препаратов.
Следующим шагом разработки СОПа для ЛПУ будет его адаптация к нормативам
расходов на 1 койко-день, утвержденных краевой комиссии по тарификации
медицинских услуг. В этой связи необходимо провести стоимостный анализ торговых
наименований лекарственных препаратов указанных в разрабатываемом стандарте.
Итогом данной работы станет формирование СОПа с указанием международных
непатентованных наименований АМП и торговых наименований, которые укладываются в
существующий тариф.
Отличительной характеристикой СОПа от стандарта, является наличие
дополнительных граф:
Кто имеет право назначать данный препарат;
«Сроки выполнения»;
«Особые указания».
По первому пункту «Кто имеет право назначать данный препарат» обычно
указываются уровни ограничения либо по уровню назначения или квалификации
специалиста.
Выделяют ограничения использования антимикробных препаратов по уровню
назначения:
1. Назначает лечащий врач.
2. Определяет лечащий врач совместно с заведующим отделением.
3. Определяется консилиум или клиническим фармакологом.
Например, препараты, используемые для лечения легких и средне-тяжелых форм
инфекционного процесса (ампициллин, ампициллин+клавулановая кислота, мидекамицин,
азитромицин, цефотаксим, цефтриаксон и др.) назначаются непосредственно лечащим
врачом; препараты альтернативного выбора назначаются совместно с заведующим
отделением; назначение препаратов резерва (карбапенемы, ванкомицин) определяется
консилиумом или клиническим фармакологом.
Другим вариантом может быть ограничения по уровню квалификации - определяют
специалистов, имеющих право использовать антимикробные препараты. Например,
назначение карбапенемов, ванкомицина и др. производится только врачами
реаниматологами или врачами, ведущими палаты интенсивной терапии.
При рассмотрении вопроса варианта ограничения назначения и использования
антимикробных препаратов, обращают внимание на следующие аспекты:
Ограничения по локальному уровню резистентности к антимикробному
препарату. Например, на территории отмечается высокий уровень резистентности к
ко-тримоксазолу, соответственно использование данного препарата допустимо
только в случаях подтвержденной чувствительности микроорганизма к данному
лекарственному препарату;
Ограничения по диагнозу - определяют показания для правильного назначения
антимикробных препаратов в ЛПУ. Например, запрещение к использованию
гентамицина при острых внебольничных пневмониях, без факторов риска;
Ограничения по возрасту. Например, ципрофлоксацин запрещён к использованию
в детском и подростковом возрасте;
Ограничения по безопасности и переносимости. Например, использование
эритромицина у женщин в III триместре беременности приводит к пилороспазму у
новорожденных;
Ограничения в зависимости от состояния органов биотрансформации и
экскреции. Например, использование изониазида, допустимо после изучения типа
ацетилирования у пациента, больному с быстрым типом ацетилирования используют
средние и высокие дозы препарата, с медленным - низкие дозы препарата;
Ограничения по стоимости;
По второму разделу «Сроки выполнения» – указывается срок назначения препарата
с момента постановки диагноза. Например, пневмония сразу после установления
диагноза, острый средний отит допустимо наблюдение в течении 2 суток.
По последнему разделу «Особые указания» для каждого препарата, указанного в
СОПе, пишутся особые условия, при которых он может использоваться. Например,
карбапенемы в ПИТе или РАО.
Следующей составной частью программы сдерживания резистентности
микроорганизмов к АМП на локальном уровне является внедрение
антибиотикопрофилактики в ЛПУ.
Одной из наиболее важной составляющей программы сдерживания резистентности
микроорганизмов к АМП на локальном уровне является внедрение методологических
подходов к проведению эмпирической антибактериальной терапии (рис. 7.6). По
нашему мнению, вся эмпирическая антимикробная терапия в регионе на сегодняшний
день должна основываться на следующих шагах:
Первый шаг – установить диагноз и определить СОП по которому будет
оказываться медицинская помощь и выделить АМП возможные к использованию;
Второй шаг - проведение бактериоскопии биологического материала, если
возможно, и определение какая флора грам «плюс», «минус» и палочка или кокки.
Если не удается провести бактериоскопию, то опираемся на паспорт резистентности
(возможные возбудители и резистентность их к АМП);
Третий шаг – из присутствующих в СОПе АМП выбираем наиболее активные в
отношении предполагаемых возбудителей;
Четвертый шаг – из получившегося списка АМП на основании сведений о пациенте
и данных фармакодинамики и фармакокинетики АМП с использованием
фармакоэкономического анализа определяется стартовый антибиотик.
Если в силу обстоятельств, у комитета по контролю за инфекционной
заболеваемостью и рациональному использованию АМП в ЛПУ возникают постоянные
проблемы с внедрением составляющих программы сдерживания резистентности
микроорганизмов к АМП на локальном уровне, комитет может проводить либо
образовательные или оперативные мероприятия (рис. 7.7).
При проведении образовательных мероприятий в первую очередь следует обращать
внимание на врачей и провизоров. Последняя категория является наиболее
проблемной, так как в связи с низкой доступностью медицинской помощи для
населения (огромные очереди в амбулаторно-поликлиническом звене на осмотр врача)
и отсутствием рецептурного отпуска антибактериальных препаратов, основное
влияния на выбор пациентом антибиотика оказывает именно провизор и фармацевт.
Данный факт подтверждается и объемами продаж антимикробных препаратов,
используемых как в стационарах, так и в амбулаторно-поликлиническом звене.
Если врачам при прохождении повышения квалификации читаются лекции по
клинической фармакологии и рациональному выбору АМП, то провизорам и фармацевтам
данное направление освещается только в течение 6-12 учебных часов, что крайне
мало, и основную информацию о ЛС они получают от представителей фармацевтических
компаний.
Другим направлением является проведение просветительской работе среди
населения. На сегодняшний день в ЛПУ отмечаются факты размещение рекламной
информации о лекарственных препаратах, в том числе и рецептурного отпуска –
антибиотиков. Основная масса населения по прежнему не воспринимает
ко-тримоксазол за АМП, и используют при острых респираторных заболеваниях,
широко используется левомицетин, тетрациклин, доксициклин, ципрофлоксацин, как
наиболее дешевые антибиотики с широкими показаниями к применению.

Рис. 7.6 Методологические подходы к проведению эмпирической
антибактериальной терапии.

Рис. 7.7 Разработка мероприятий для устранения выявленных
проблем при проведении антибиотикотерапии ЛПУ.
В случае неэффективности образовательных мероприятий, далее могут последовать
оперативные мероприятия, начиная от наказующих и заканчивая изменением в штатном
расписании.
Подводя итог, по внедрению программы сдерживания резистентности
микроорганизмов к АМП на локальном уровне можно отметить, что без четкого
понимания каждым участником цели данной работы, а также поддержки администрации
лечебно-профилактического учреждения конечного результата получить будет не
возможно. |