Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава 9. ОСОБЕННОСТИ ПАТОЛОГИИ
ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ
В данной главе мы не ставим себе задачу всестороннего описания
всех возможных симптомов и синдромов поражения периферической нервной системы;
в том числе в результате травмы периферических нервных образований, мы лишь
пытаемся обратить внимание на те замеченные нами особенности формирования,
развития, клиники некоторых патологических процессов, связанных с поражением
периферического звена нервной системы, которые могут быть, по нашему мнению,
связаны с пребыванием наших пациентов в зоне боевых действий и полученными при
этом физическими, психологическими травмами и заболеваниями. Тем не менее,
традиционно мы подразделяем основные варианты наблюдавшейся нами патологии
периферической нервной системы на две группы: 1) вертеброгенная патология,
т.е. преимущественно связанная с патологическими изменениями в позвоночнике;
2) невертеброгенная патология, т.е. патология периферических нервных
образований, не имеющая прямого отношения к патологическим изменениям в
позвоночнике. Конечно же подобного рода подразделение несколько условно, так
как эти два выделенных варианта патологии периферической нервной системы
нередко пересекаются; например, развитие патологических процессов в
позвоночнике и связанных с этим вертеброгенных синдромов возможно в качестве
вторичных на основе тех трофических расстройств мышц, которые возникли
вследствие первичного, невертеброгенного поражения периферических нервов. Но,
тем не менее, принятое нами подразделение кажется нам наиболее приемлемым при
рассмотрении заболеваний периферической нервной системы у ветеранов
современных войн и вооруженных конфликтов, так как формирование и развитие
именно двух названных вариантов патологии имеет свои этиопатогенетические,
клинико-динамические особенности, оказывающие влияние на процесс диагностики
и лечения.
9.1. Вертеброгенные
синдромы
Некоторые клинические и патогенетические особенности
травматического поражения позвоночника были нами рассмотрены в отдельной
главе, и, пожалуй, нет необходимости вновь возвращаться к описанию целого ряда
симптомов и синдромов, этиопатогенетически связанных именно с травмой
того или иного отдела позвоночного столба. Также не считаем необходимым в
рамках данного издания подробно останавливаться на вопросах патологии
периферических нервов, связанной с таким объемным по своей клинической
классификации патологическим процессом, как остеопороз, ведущей «мишенью»
которого также является позвоночник; данная патология вообще достаточно редко
встречается у мужчин молодого и среднего возраста – бывших участников
современных вооруженных конфликтов. Но совсем иное звучание в аспекте
неврологической патологии, развивающейся у ветеранов современных боевых
действий и имеющей свои особенности именно у данной категории больных,
приобретает такая распространенная патология, каковой является остеохондроз
позвоночника.
Клиническая симптоматика поражения периферической нервной
системы при данной патологии, основные синдромы описаны во многих изданиях, и
с этих позиций каких-либо принципиальных различий клинических проявлений
вертеброгенной патологии, обусловленной остеохондрозом, у лиц, принимавших и
не принимавших непосредственного участия в боевых действиях, нами не отмечено.
Но еще 15 лет тому назад нами же было высказано предположение о том, что
развитие вертеброгенной патологии у бывших участников современных войн имеет
свои этиологические и патогенетические особенности (Мякотных В.С., 1994). На
данное предположение указывал уже возраст наблюдавшихся нами больных. Среди
наблюдавшихся нами 193 бывших воинов «афганцев» диагноз остеохондроза
позвоночника выставлен клинически и рентгенологически у 48 (24,9%), причем у
23 (47,9%) из них подобный диагноз являлся ведущим в силу преобладания
вертеброгенной симптоматики. Возраст же больных колебался в пределах 23-33
лет, и уже этот фактор довольно раннего появления выраженных клинических и
рентгенологических признаков остеохондроза у значительного числа молодых
больных наводил на мысль о некоторых особенностях этиопатогенеза данного
патологического процесса у бывших участников боевых действий на территории
Афганистана и заставил нас углубиться в изучение истории вопроса.
На основании обобщения многочисленных литературных данных Т.А.
Багрова и др. (1987) утверждают, что в патогенезе остеохондроза принимают
участие многочисленные факторы. Наряду с реактивно-воспалительным,
аутоиммунным, компрессионным, гемодинамическим процессами ведущее место
отводится возникновению и течению гипоксических состояний, развивающихся в
нервных стволах и иннервируемых ими тканях. Т.е., по существу развитие
остеохондроза в определенной степени возможно по механизму вторичности данной
патологии по отношению к первичному страданию периферического отдела нервной
системы, о чем уже было сказано выше. Гипоксия тканей вызывает нарушение
проницаемости клеточных мембран, отек тканей, изменение метаболизма, функции
клеток и др. Более того, В.Е. Шуваев и др. (1987) описывают дистрофические
изменения в межпозвонковых дисках, явившиеся результатом экспериментального
атеросклероза в аорте и ее основных ветвях у животных. Н.Ф. Филиппович (1983)
обследовано 174 больных с окклюзиями артерий аорто-подвздошного и
подвздошно-бедренного сегментов в сравнении с контрольной группой больных с
клиникой поясничного остеохондроза. У данных первично сосудистых больных
дегенерация поясничных позвоночных дисков протекала по типу возрастных
изменений (деформирующий спондилез). При этом поясничный остеохондроз
выявляли лишь в 9,2%, тогда как в контрольной группе его наблюдали у 89,6%
обследуемых. Автором предполагается определенная связь между кровоснабжением
позвоночника и развитием в нем той или иной формы дегенеративно-дистрофических
изменений. Я.Ю. Попелянский (1974) в своем руководстве намеренно выделяет
старые материалы по этиологии и патоморфологии пояснично-крестцового
радикулита и ишиаса, указывая на то, что ранее основным этиологическим
фактором этих процессов считался инфекционный и инфекционно-аллергический.
Даже в 1950 г. Е.К. Сепп, М.Б. Цукер, Е.В. Шмидт в учебнике нервных болезней
возникновение «ишиаса» как простудного неврита объясняли с чисто
механистических позиций, что справедливо критикует Я.Ю. Попелянский (1974). R.
Wartenberg (1958) также убедительно выдвигает против сторонников учения о
чисто дискогенном ишиасе 10 аргументированных возражений. Тем не менее и
сейчас далеко не снят с повестки дня вопрос о дискогенном пояснично-крестцовом
радикулите, например, хотя механизм возникновения патологического процесса в
межпозвонковых дисках уже не строится на чисто механистической, компрессорной
основе.
Рассматривая вопросы классификации, патогенеза и лечения
компрессионно-ишемических невропатий различных нервных стволов, В.С. Лобзин и
др. (1988) пишут о том, что указанные виды патологии, несмотря на название,
полиэтиологичны, чаще обусловлены дисгормональными, обменными и
вазомоторными нарушениями, а также местными компрессирующими воздействиями в
области так называемых «ловушечных» пунктов. В них ствол нерва подвергается
динамической или длительной компрессии за счет гиперплазии периневральных
тканей, повышения внутритуннельного давления, ишемии, нарушения венозного
оттока и вторичного отека. После травм или воспаления nериневральных тканей
возможна гиперфиксация в определенном участке туннеля, что ограничивает
подвижность нерва по длиннику, вызывает чрезмерные перегибы и фрикции нервного
ствола, натягивающегося при форсированных движениях. Подобные объяснения
достаточно основательны для травматических поражений нервов на различных
уровнях, в том числе еще на уровне корешка, но их нельзя применить с полным
основанием к вертеброгенным синдромам, развивающимся на фоне остеохондроза,
хотя провести некоторые параллели возможно. По словам И.П. Антонова (1988),
«проведенный комплекс исследований с учетом имеющихся литературных данных
позволил нам позвоночный остеохондроз отнести в группу полиэтиологичных, но
монопатогенетических заболеваний, клинические проявления которых зависят от
конкретно складывающейся ситуации...». Как справедливо утверждают И.П. Антонов
и В.Я. Латышева (1988), предложено много теорий развития остеохондроза
позвоночника: травматическая, инволюционная, сосудистая, наследственная,
аутоиммунная, гoрмoнальная, эндокринная, инфекционная, аномалийная и др., но
ни одна из них не может удовлетворительно объяснить природу заболевания.
Авторами установлено, что в патогенезе неврологических проявлений поясничного
остеохондроз важная роль принадлежит аутоиммунным механизмам. Хроническое,
рецидивирующее течение заболевания обусловлеио нарушением антителогенеза,
вызванным снижением иммунорегуляторной функции супрессорных Т-лимфоцитов и
повреждающим характером реакций так называемой гиперчувствительности
немедленного типа. При этом первая стадия развития патологического процесса в
позвоночнике соответствует латентному течению остеохондроза без клинических
проявлений и начальному этапу развития иммунных реакций.
При попытках логического применения данной концепции к группе
наблюдаемых нами бывших участников войны в Афганистане получается, что
указанная первая стадия латентного течения остеохондроза могла совпадать по
времени с пребыванием больного на территории Афганистана, где у :подавляющего
большинства советских военнослужащих в силу многих, описанных нами в
предыдущих главах причин развивался иммунопатологический синдром. Разумеется,
оказали свое воздействие на возникновение патологических изменений в
позвоночнике и значительные, длительные физические перегрузки, возникавшие в
ходе многочасовых маршей по горным дорогам Афганистана с полной боевой
выкладкой, представляющей значительную тяжесть. Тем не менее ни один из
наблюдаемых нами больных не жаловался на возникновение болей в пояснице по
типу люмбаго в тот период боевых действий, что свидетельствует именно о
возможности латентного, субклинического течения заболевания. Но вот по
возвращении из Афганистана, при исключении фактора физических перегрузок,
вертикальной длительной компрессии позвоночника, у бывших «афганцев»
появляются постепенно усиливающиеся боли в позвоночнике, в частности в
поясничном и реже, в шейном отделах, сопровождающиеся нередко типичной
иррадиацией, симптомами натяжения, быстрым развитием мышечно-тонических
проявлений. В ходе целенаправленного сбора анамнеза выясняется, что
манифестация болей часто совпадала во времени с простудными заболеваниями,
повышениями температуры тела, обострениями хронических болезней - гепатита,
пиелонефрита, малярии и т. п. При усилении вертеброгенной симптоматики в
период пребывания в стационаре госпиталя у больных, даже при отсутствии в
этот период обострений сопутствующих инфекционно-воспалительных процессов,
нередко отмечались субфебрилитет, общая астения и снижение показателей
клеточного иммунитета. Все эти моменты подтверждают актуальность
иммунодефицита для возникновения вертеброгенной патологии у бывших
участников боевых действий.
Но объяснить развитие вертеброгенной патологии только на основе
изложенного было бы слишком просто. Нельзя сбрасывать со счетов роль
политравмы, наиболее часто возникавшей в результате минно-взрывного
поражения. Недаром корешковые, болевые и другие симптомы остеохондроза
значительно чаще, в 36 (75 %) из 48 наблюдений, отмечались среди лиц,
перенесших еще и боевую ЧМТ, нежели среди остальных. Ведь данная ЧМТ могла
быть только одним, пусть и ведущим, звеном в политравматическом поражении,
затронувшим в том числе и позвоночник, и крупные сосуды, и сердце, и другие
органы. Все это, кроме прямой травмы различных отделов позвоночника, привело
еще и к нарушениям гемодинамики, обмена веществ, что, согласно современным
воззрениям, не могло не оказать влияния на возникновение и развитие
остеохондроза. Подобная ярко выраженная полиэтиологичность, вероятно, и
объясняет выявление при рентгенологическом обследовании признаков
остеохондроза 2-й, а иногда и 3-й стадий, деформирующего спондилеза с
изменениями позвоночника по инволютивному типу у совсем еще молодых людей.
Приведем пример.
Больной П., 1965 г. рожд. В течение 1985 г. проходил срочную
воинскую службу на территории Афганистана. Какие-либо заболевания в период
службы отрицает, но нередко ощущал общую слабость, усталость, разбитость. В
детстве перенес болезнь Боткина. Страдает хроническим тонзиллитом, хроническим
бронхитом курильщика. В период пребывания в Афганистане получил сильный ушиб
головы о борт бронетранспортера, когда якобы заснул во время движения машины.
Потерял сознание, но «спас шлем». Медицинской помощи не оказывалось. С 1986
г., после демобилизации отмечаются повышенные показатели АД, но по этому
поводу не лечился. Беспокоят головные боли, усиливающиеся к вечеру,
повышенная утомляемость, снижение памяти. Стал очень раздражительным,
вспыльчивым, бывают вспышки ярости, гнева по ничтожному поводу. Болезненно
реагирует на малейшие неприятности, застревает на них. Появились колебания
настроения в сторону подавленности, чувство внутреннего напряжения, обиды.
Срывается на близких, сослуживцах. Плохо засыпает. Алкоголизируется умеренно.
Психиатром диагностировано астено-невротическое состояние на фоне
органической недостаточности головного мозга травматического генеза с
аффективно-волевой неустойчивостью. С 1987 г. основная жалоба - резкая боль в
пояснице, отдающая в правую ягодичную область, заднюю поверхность правого
бедра, голени. В течение 5 лет осенью и зимой по 7- 10 дней лечился
амбулаторно, но чаще – без видимого эффекта. С 1990 г.возникла иррадиация
болей в правую ногу.
Об-но: АД = 120/80 мм рт. ст., ЧСС = 76 за 1 мин, ритмичные.
Неврологически обращает на себя внимание снижение мышечной силы в правой ноге,
особенно разгибателей первого пальца и стопы. Снижен мышечный тонус в
мускулатуре правого бедра, правой ягодицы. При ходьбе прихрамывает, щадит
правую ногу. Снижена болевая и холодовая чувствительность по наружной
поверхности правого бедра, голени, стопы. Резко положительные симптомы
натяжения справа. Болезненность при пальпации паравертебральных точек на
Уровне 4-5-го поясничных позвонков справа. Резко снижен коленный рефлекс
справа, отсутствует ахиллов. Патологических знаков нет. .В периоды
неоднократных госпитализаций отмечался субфебрилитет без явных клинических
признаков острого респираторного заболевания или других
инфекционно-воспалительных процессов.
В анализе крови патологии не выявлено. Анализ ликвора: белок
- 0,88 г/л; цитоз - 3/3 (3 лимфоцита).
На спондилограммах поясничного отдела резко снижена высота
дисков L5-S1, заострены углы тел позвонков. Рентгенологическое заключение:
остеохондроз 2-3-й степени.
Медикаментозное, физиотерапевтическое лечение неэффективно, и
18.02.93 г. больному произведена хирургическая операция частичной
гемиламинэктомии L5 дужки с последующим удалением латеральной ущемленной
грыжи L5 диска. Послеоперационное течение гладкое. Болевой синдром и
неврологическая симптоматика регрессировали, но через полгода после операции
вновь появились боли в пояснице и правом бедре. Неврологическая симптоматика
и данные спондилографии практически аналогичны имевшим место до операции, но
появилась незначительно выраженная гипотрофия мышц правого бедра и правой
голени. На фоне активного консервативного лечения в условиях стационара в
течение 1,5 месяцев болевой синдром регрессировал, практически исчезли
симптомы натяжения, но остальная неврологическая симптоматика сохранилась,
хотя выраженность ее несколько уменьшилась. Определена 3-я группа
инвалидности. В дальнейшем больной ежегодно проходит противорецидивное лечение
в условиях стационара госпиталя для ветеранов войн.
В приведенном примере у больного в возрасте 22 лет, ранее
клинически здорового, развивается симптоматика вертеброгенного характера,
которая в конечном итоге приводит к диагнозу поясничного остеохондроза 2-3-й
степени, дискогенного пояснично-крестцового радикулита, приведшего к
хирургическому вмешательству, которое не принесло отчетливого, долговременного
успеха. В генезе заболевания несомненно играет свою роль
иммунопатологический процесс, о чем свидетельствует наличие хронического
тонзиллита, немотивированные, на первый взгляд, повышения температуры тела,
перенесенный в детстве гепатит и сам факт длительного пребывания на
территории Афганистана. Имевшая место черепно-мозговая травма привела к
развитию сосудистой дистонии с тенденцией к гипертонии, что также не могло не
сказаться на состоянии общей гемодинамики, в том числе на кровоснабжении
позвоночника, периферических нервов. Вероятно сыграл свою роль и психогенный
фактор, связанный с изменениями личности, манеры реагирования, в чем также
повинен «афганский синдром». Подобного рода полиэтиологичностью скорее всего
и объясняется активное, прогрессирующее течение заболевания, несмотря на
предпринятую радикальную, казалось бы, операцию. Вероятно, стоит пересмотреть
показания к такого рода хирургическим вмешательствам у ветеранов Афганистана,
наиболее полно использовать возможности консервативного лечения, а в ходе
подготовки к операциям включать в комплекс обследования иммунологические,
реовазографические, электронейромиографические, нейро- и патопсихологические
исследования и т. д.
Больной М., 1964 г. рожд. Предъявляет жалобы на боли в
поясничном отделе позвоночника с их иррадиацией в левую ногу по ее задней
поверхности, на периодические головные боли, раздражительность, периоды
апатии, пониженного фона настроения.
Проходил срочную воинскую службу на территории Афганистана в
1983 - 1985 гг. В начале 1984 г.- «подрыв» в бронетранспортере на мине, была
кратковременная потеря сознания, не лечился. В сентябре 1984 г.- тяжелая
контузия головного мозга в результате сочетанного минно-взрывного поражения,
лечился в госпитале. Демобилизовался в связи с окончанием срока службы.
После демобилизации беспокоили головные боли, иногда отмечались повышения АД
до 160/100 мм рт. ст., а с 1986-1987 гг. появились боли в пояснице, в
дальнейшем с иррадиацией в левую ногу.
Об-но: АД = 120/80 мм рт. ст., ЧСС = 68 за 1 мин, единичные
экстрасистолы. В области нижней трети левого бедра по наружной поверхности -
продольный рубец длиной 14 см (получен при последнем ранении,
сопровождавшемся контузией).
Неврологически: слегка угнетены корнеальные рефлексы.
Движения позвоночника болезненны в поясничной области. При ходьбе
«пришлепывает» левой стопой. Снижена сила разгибателей левой стопы и первого
ее пальца. Гипестезия корешкового типа на уровне L5 слева. Болезненность при
пальпации паравертебральных точек поясничного отдела позвоночника.
Положительные симптомы натяжения, особенно симптом Лассега слева. Резко
снижен ахиллов рефлекс слева. Эмоционально лабилен, склонен к аффективным
вспышкам
На глазном дне умеренно насыщены вены.
На повторных ЭКГ: синусовый ритм, 60 - 76 за 1 мин, неполная
блокада правой ножки пучка Гиса, гипертрофия желудочков сердца, в особенности
правого, мышечные изменения, синдром ранней реполяризации желудочков
На спондилограммах поясничного отдела: поясничный лордоз
выпрямлен, высота межпозвонковых дисков снижена во всех сегментах
незначительно; субхондральный склероз краевых замыкательных пластинок;
тенденция к параллелизации диска L5-S1. Заключение:
остеохондроз пояснично-крестцового отдела позвоночника 1-2-й степени
При проведении электромиографии (ЭМГ) в ходе исследования
нижних конечностей выявлено умеренное снижение амплитуды ЭМГ мышц левой голени
При стимуляционной электронейромиографии (ЭНМГ) справа получены нормальные
показатели слева (рис. 9.1) скорость проведения импульса по волокнам нервов:
малоберцового - 41,5 м/сек, большеберцового - 49,5 м/сек; амплитуда М-ответа
соответствующих нервов - 0,7 мВ (30% от нормы) и 6,0 мВ (70% от нормы).
Н-рефлекс слева: латентный период - 35,9 мс; амплитуда Н-рефлекса - 0,5 мВ
(ниже нормы). Таким образом, имеются данные за радикулопатию L5-S1
слева.
РВГ сосудов голеней (рис. 9.2): объем пульсаций снижен,
особенно справа. Эластические свойства стенок сосудов изменены.
На фоне массивного лечения (медикаментозная терапия,
физиобальнеотерапия, массаж, лечебная физкультура) в течение 1,5 месяцев в
условиях стационара болевой синдром полностью регрессировал, неврологическая
симптоматика стала значительно менее выраженной. Больной стал спокойней,
упорядоченней в поведении. Выписан под наблюдение невролога по месту
жительства с диагнозом: поясничный остеохондроз с болевым, корешковым
синдромами; отдаленные последствия боевой ЧМТ с гипертензионным синдромом,
ликвородинамическими нарушениями; синдром вегетативно-сосудистой дистонии.

Рис. 9.1. Электронейромиограмма больного М., 29 лет.
А. Стимуляционная ЭНМГ: I –
малоберцовый нерв; II – большеберцовый нерв. Б.
Исследование Н-рефлекса. См. пояснения в тексте.
Рис. 9.2. Реовазограмма сосудов голеней больного М., 29 лет.
Отчетливо заметно снижение амплитуды, объема пульсаций, особенно справа.
В приведенном примере клинически можно было заподозрить
ущемленную грыжу межпозвонкового диска. Но с учетом данных анамнеза, манеры
реагирования личности больного, результатов многочисленных обследований
решено было провести длительное консервативное лечение, что и привело к
положительным результатам. Сосудистые нарушения, выявленные с помощью РВГ
сосудов голеней, возможно, явились следствием развития так называемого
синдрома «минной стопы», на обсуждении которого мы еще остановимся в
дальнейшем. Ожидать регресса данной сосудистой патологии в результате
операции по поводу грыжи межпозвонкового диска по меньшей мере проблематично.
Вероятно, у подобного рода больных с патологией различных отделов нервной
системы (церебральные, спинальные, корешковые, невральные, вегетативные и т.
д.) хирургические операции по поводу дискогенных пояснично-крестцовых
радикулитов целесообразно рассматривать только как самые последние, наиболее
вынужденные меры, используя до конца возможности длительных повторных курсов
консервативной терапии.
Остеохондроз шейного отдела позвоночника у ветеранов современных
военных конфликтов, находящихся еще в достаточно молодом возрасте, до 35 лет,
выявляется клинически и рентгенологически значительно реже, нежели
пояснично-крестцового или сочетанный. Но симптоматика при этом достаточно
выражена, включает не только болевой, мышечно-тонический, корешковый
компоненты, но и проявления так называемого синдрома позвоночной артерии,
шейной миелопатии, вегетативно-сосудистой дистонии и т.д. Отмечено выявление
шейного остеохондроза у молодых людей с наибольшей степенью соматической
отягощенности, чего не скажешь о такого же возраста пациентах с преобладанием
патологических изменений только в поясничном отделе позвоночника. Приведем
пример.
Больной Б., 1959 г. рожд. Служил в армии на территории
Афганистана в 1979-1981 гг. В самом конце 1979 г. перенес ЧМТ (минно-взрывное
поражение) с потерей сознания. В 1980 г.- повторная боевая ЧМТ и одновременно
множественные непроникающие осколочные ранения в правую половину головы,
лобную область. Непосредственно после последнего ранения стали беспокоить
головные боли, особенно в височных отделах, и боли в области сердца. Была
выявлена артериальная гипертония. В 1981 г., через три-четыре месяца после
демобилизации, в возрасте 22 лет перенес первый инфаркт миокарда. В мае и
октябре 1990 г.- еще два инфаркта, в марте 1992 г.- четвертый, трансмуральный
инфаркт миокарда. Неоднократно лечился в стационарах терапевтического,
кардиологического профиля и амбулаторно. При повторных ЭКГ выявлялись обширные
рубцовые изменения после перенесенного трансмурального инфаркта в
передне-перегородочно-верхушечной области с переходом на боковую стенку,
определялась недостаточность митрального клапана (3,5 мм), было подозрение на
формирование аневризмы сердца.
Больного с такой патологией, хронической сердечной
недостаточностью 2-й степени, артериальной гипертонией с 1986-87 гг., т.е.
примерно с 27 лет беспокоят боли в шейном отделе позвоночника, в
шейно-затылочной области, периодические головокружения несистематизированного
характера, ощущения онемения верхних конечностей и мелькания «светлячков»
перед глазами.
Неврологически: обращает на себя внимание постоянное
вынужденное положение головы с ее небольшим наклоном вперед (щадящий от
болей вариант). Паравертебральные точки шейного отдела позвоночника
практически безболезненны при пальпации, но при малейших движениях головой
появляется болезненность в шейном отделе позвоночника. При проведении пробы
Геринга (сино-каротидный тест) с двух сторон, особенно слева, появляется
ощущение онемения рук, «бросает в пот». Парезов, параличей, убедительных
чувствительных расстройств нет. Сухожильные рефлексы оживлены, чуть выше
слева. На спондилограммах в
шейном отделе - признаки остеохондроза 2-й степени. На
глазном дне - ангиопатия сетчатки по гипертоническому типу.
Таким образом, у больного с ярко выраженной соматической
отягощенностью, недостаточностью кровообращения, последствиями повторных ЧМТ
имеется остеохондроз шейного отдела позвоночника, который клинически дает не
только болевой, корешковый синдромы, но и способствует появлению клинических
же признаков вегетативно-сосудистой дистонии. Не исключается, что
патологический процесс затрагивает и сегментарные отделы вегетативной нервной
системы, симпатический ствол и систему вертебральных артерий. Сочетание
подобного рода клинических проявлений шейного остеохондроза и кардиологической
патологии требует строго индивидуализированного, осторожного, щадящего подхода
к лечению, что обеспечивало бы одновременно и лечебный эффект, и исключало
побочное действие применяемой терапии (массажа, лечебной физкультуры,
физиотерапевтических процедур и т. д.). Этого удалось достигнуть, так как в
течение многих лет больной сохраняет трудоспособность, справляется с
ответственной работой, ни в коем случае не желая переходить на 2-ю группу
инвалидности.
Еще одной особенностью вертеброгенной патологии у ветеранов
современных вооруженных конфликтов, в особенности участников боевых действий
на территории Афганистана, явилось поначалу неожиданное для нас достаточно
частое выявление болезни Бехтерева при наличии у молодых лиц жалоб
радикулярного характера. Об этих фактах нами уже сообщалось в предыдущих
публикациях (Мякотных В.С., 1994).
Приведем пример.
Больной П., 1968 г. рожд. Служил в Афганистане с 1987 по 1989
гг. Перенес там болезнь Боткина. Формально ранений не было, хотя не исключает
наличие «мелких травм головы»,что подтверждается выявлением на краниограммах
признаков хронической внутричерепной гипертензиии поведенческими
расстройствами с эксплозивностью, эффективной неустойчивостью, астенией.
Жалуется на боли в пояснице, отдающие в правую ногу, боли в подлопаточных
областях. Похудел.
Боли в пояснице появились с конца 1989 г., т.е. в возрасте 21
года, сразу после демобилизации. Лечился по поводу поясничного остеохондроза
неоднократно, но без ощутимого эффекта. Через 5 лет появилась болезненность в
грудном отделе позвоночника, возникла незначительная мышечная слабость в
правой ноге, и впервые в 1994 г. больной поступил в стационар Свердловского
областного клинического психоневрологического госпиталя для ветеранов войн.
Именно там при обследовании на спондилограммах шейного отдела позвоночника
выявлено умеренное уплотнение суставных поверхностей, скошенность передних
углов тел позвонков. В грудном отделе определялась «смазанность»
субхондрального слоя, незначительное снижение высоты межпозвонковых дисков,
образование «скобок». В поясничном отделе выявлен левосторонний сколиоз,
склерозированность межпозвонковых суставов, справа на уровне L1-L2 -
остеофиты с образованием неоартроза. При рентгенологическом обследовании
крестцово-подвздошного сочленения выявлены отчетливые признаки сакроилеита В
общем анализе крови отмечалось ускорение СОЭ до 31 мм/час при лейкоцитозе
5,4х109. Определены положительные ревматические пробы, серомукоид - до 0,712
ед. опт. пл.(норма - до 0,200). При иммунологическом исследовании выявлено
снижение показателей клеточного иммунитета на фоне обострения хронического
воспалительного процесса. Больной консультирован в Свердловском областном
ревматологическом центре. Диагноз болезни Бехтерева подтвержден. С тех пор
больной находится под наблюдением, получает курсы противорецидивной терапии с
видимым клиническим эффектом.
Наблюдаемая нами относительная частота встречаемости болезни
Бехтерева среди еще достаточно молодых ветеранов Афганистана, во-первых,
заставляет тщательно обследовать всех больных с наличием вертеброгенных
синдромов, а, во-вторых, убедительно подтверждает роль приобретенного в
Афганистане иммунопатологического синдрома в возникновении и развитии
патологии позвоночника.
Спустя почти 20 лет после окончания боевых действий на
территории Афганистана, на фоне закономерного увеличения возраста участников
тех событий конечно же происходит закономерное увеличение относительного числа
больных, страдающих вертеброгенной патологией. Тем не менее, их значительно
больше, чем в общей популяции лиц того же возраста. В определенной степени это
можно объяснить с позиций несоответствия календарного возраста биологическому,
определяемому у участников современных боевых действий. Но, с другой стороны,
у ветеранов чеченских событий не отмечается столь частого возникновения
вертеброгенной патологии в молодом возрасте, как это наблюдалось в отношении
ветеранов Афганистана. Возможно, имеет значение не только факт боевых событий,
но и те географические, климатические особенности, в которых эти события имели
место, те перенесенные соматические, в первую очередь инфекционные
заболевания, которые были характерными именно для тех географических зон и
оставили свой след в иммунной палитре бывшего участника боевых действий. Все
эти моменты требуют, конечно же, дальнейшего детального изучения.
9.2. Невертеброгенные
поражения периферических нервов
Говоря о возникновении, развитии, клинических проявлениях
различных туннельных поражений нервов конечностей, нейро-стоматологических
синдромов, невритов и травматических повреждений периферических нервов,
трудно что либо добавить к уже имеющимся многочисленным литературным данным
на основании наблюдения этих вариантов патологии у бывших участников войн и
вооруженных конфликтов. Тем не менее, можно отметить определенные трудности,
испытываемые врачом при ведении такого рода больных, что связано с часто
встречающимися у этих пациентов пограничными нервно-психическими,
неврозоподобными расстройствами, личностными, характерологическими
особенностями. Если в 1988 г. И.П. Антонов писал, что возникновение и
интенсивность болевого синдрома при остеохондрозе позвоночника находятся в
причинной зависимости не только от компрессионных, нейрогуморальных обменных,
сосудистых и аутоиммунных нарушений, но в значительной мере и от состояния
высшей нервной деятельности, то, по нашему мнению, это утверждение можно
целиком и полностью экстраполировать и на всю гамму заболеваний
периферической нервной системы, в особенности у наблюдаемого нами
контингента. Как показывает практика, без воздействия на нарушения высшей
нервной деятельности, невротические, пограничные нервно-психические
расстройства успех от лечения любого варианта патологии периферического звена
нервной системы будет весьма невелик.
Последствия брахиальных плексопатий, возникавших вследствие
сдавления плечевой области лямками рюкзака при длительных переходах по горной
местности (Михайленко А.А., 1992), встречались нам в форме крайне неярко
выраженных клинических проявлений лишь в единичных случаях, и то лишь спустя
1-2 года после демобилизации. В более отдаленном периоде мы таких больных не
наблюдали. Это, разумеется, не говорит о том, что их нет вообще. Возможно, что
по многим причинам, в том числе и в связи с наличием у большинства пациентов
органических поражений центральной нервной системы, пограничных
нервно-психических расстройств, утрачены истинные анамнестические факторы.
Подобного рода больные могли войти, например, в группу лиц с остеохондрозами
шейного отдела позвоночника или с вегетативно-сосудистой патологией Исходя
из данных И.Д. Косачева с соавт. (1991), М.S.Оwеп-Smith (1979), О. Spaccapeli
et аl. (1985) и других авторов, наблюдавших выраженные повреждения стопы,
нижних конечностей в целом при воздействии ударной волны на стопу через броню
или днище боевых машин, что получило название синдрома «минной стопы», нами
(Мякотных В.С. с соавт., 1994) проведено исследование состояния мышц, нервов и
сосудов нижних конечностей у лиц, получивших минно-взрывное поражение,
находясь внутри танков, бронетранспортеров, боевых машин пехоты. Всего
обследовано 28 больных, ни один из которых самостоятельно, вне
целенаправленного опроса, не предъявил каких-либо жалоб на нарушения функций
нижних конечностей. Только при целенаправленном сборе анамнеза единичные
больные жаловались на быстро наступающую утомляемость в ногах, появление
незначительных болей в стопах, голенях при длительной ходьбе, иногда на
парестезии в пальцах ног, чего не отмечалось ими ранее. Пальпаторно ни у
одного больного не было выявлено снижения уровня пульсации на артериях тыла
стоп. Функциональные сосудистые пробы также оказались отрицательными. Всего у
5 (17,9%) больных обращали на себя внимание несколько сниженные ахилловы
рефлексы. Явных признаков мышечной гипотонии, гипотрофии, чувствительных
выпадений выявлено не было. Вся выбранная группа лиц была обследована
реовазографически (РВГ) с исследованием сосудов в области нижней трети голеней
и электронейромиографически (ЭНМГ). У всех 28 больных обнаружены
патологические изменения при проведении им РВГ обследования, а у 25 (89,2%) -
при ЭНМГ исследовании.
Приведем ряд примеров.
Больной К., 1962 г. рожд. Проходил действительную воинскую
службу в качестве механика-водителя танка в Афганистане в 1982 - 1984 гг. В
1983 г. получил минно-взрывное поражение, находясь в танке. Примерно минут на
10 терял сознание. С этого времени отмечает снижение слуха, шум в ушах. С 1984
г.- головные боли. В 1986 г. получил бытовую ЧМТ, был оперирован по поводу
субдуральной гематомы. В 1984 г. в Афганистане перенес малярию. Многократно
лечился в стационарах, в санаториях и амбулаторно с определенным эффектом.
Постоянно жалуется на головные боли, снижение слуха на левое ухо, ощущение
шума в нем, повышенную раздражительность. При целенаправленном опросе
вспоминает, что через 6 – 8 лет после получения боевой травмы стал ощущать
повышенную усталость в ногах, трудно стало ходить на большие расстояния.
Об-но: АД = 120/90 мм рт. ст.: ЧСС = 78 за 1 мин, ритмичные.
Чуть шире правая глазная щель. Зрачки равномерные с удовлетворительной
реакцией на свет и конвергенцию. Болезненность при пальпации тригеминальных
точек, особенно верхних, с двух сторон. Угнетены корнеальные рефлексы. Опущен
левый угол рта. Двигательных, трофических, чувствительных нарушений нет.
Оживленны коленные рефлексы; ахилловы живые, равномерные. Отдельные
горизонтальные нистагмоидные подергивания глазных яблок в крайних отведениях.
Эмоционально лабилен, склонен к аффекту.
На глазном дне - без патологических изменений. ЛОР:
левосторонний кохлеарный неврит.
При проведении больному РВГ выявлена асимметрия объема
пульсаций в артериях голеней (слева - умеренно снижена, справа - значительно
снижена). Эластические свойства сосудистой стенки изменены
Больному выставлен диагноз синдрома «минной стопы»,
клинически входившего в структуру сосудистого поражения артерий нижних
конечностей. Курсы физио- и бальнеотерапии наряду с вазоактивными препаратами,
проводившиеся больному неоднократно, оказывались весьма эффективными.
Больной Я., 1963 г. рожд., охранник. Проходил срочную
воинскую службу в Афганистане в 1982 - 1983 гг. При подрыве
бронетранспортера на мине в 1983 г. получил ЧМТ с потерей сознания на 1,5
часа. Подробности травмы не помнит; не лечился. С 1984 г. страдает головными
болями, к которым присоединились нарушения сна, раздражительность. С 1990 г.
злоупотреблял алкоголем, но тяготится этим, пытался лечиться, имели место
длительные «светлые промежутки». Употребляет также радедорм, сонопакс,
тазепам по 5 и более таблеток на один прием. Много курит.
Об-но: АД = 1l0/80 мм рт. ст.; ЧСС = 72 за 1 мин, ритмичные.
Печень выступает из-под реберной дуги на 1,5 см. Испытывает боли в области
печени Неврологически: угнетены корнеальные рефлексы; опущен левый угол рта.
Парезов, параличей, чувствительных расстройств, нарушений походки нет.
Сухожильные рефлексы симметричны, коленные оживленны, с расширенной зоной. В
позе Ромберга слегка пошатывает, при выполнении координаторных проб -
умеренное интенционное дрожание. Внимание неустойчивое, вяловат, расслаблен,
раздражителен. Не предъявлял жалоб на какие-либо патологические проявления
сосудистого или полиневритического плана со стороны верхних или нижних
конечностей.
На глазном дне - признаки внутричерепной гипертензии в виде
сужения артерий в сочетании с насыщенностью, извитостью вен.
На краниограммах признаки хронической внутричерепной
гипертензии. Флюорография грудной клетки: диффузный пневмосклероз, эмфизема
легких.
В биохимических анализах обращают на себя внимание повышенные
показатели трансаминаз: АЛТ = 1,76 ммоль/л; АСТ = 0,92 ммоль/л.
При проведении стимуляционной ЭНМГ (рис. 9.3) выявлено:
скорость проведения импульса по срединному нерву = 60 м/сек, по локтевому
нерву - 58 м/сек, по малоберцовому нерву - 48 м/сек, по большеберцовому нерву
- 44,3 м/сек. Амплитуда М-ответа соответствующих нервов = 8 мВ (норма), 6,8
мВ (норма), 0,79 мВ (40% от нормы), 1,72 мВ (30% от нормы). Таким образом,
имеются признаки снижения проводимости по периферическим нервам нижних
конечностей.
РВГ сосудов голеней (рис. 9.4): длительность анакротической
фазы = 1:4 с двух сторон. Амплитуда волны в омах справа = 0,053, слева =
0,050. Выявлено, таким образом, умеренное снижение объема пульсаций в
артериях голеней, признаки венозной гипотонии.
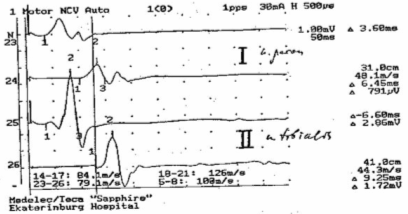
Рис. 9.3. Электронейромиограмма больного Я., 30 лет.
I – малоберцовый нерв; II
– большеберцовый нерв

Рис. 9.4. Реовазограмма сосудов голеней больного Я., 30 лет.
Умеренное снижение объема пульсаций артерий голеней, признаки венозной
гипотонии.
Проводилось активное лечение седативными, сосудорасширяющими,
гипотензивными, метаболическими средствами. В связи с наличием синдрома
«минной стопы» получал курсы физио- и бальнеотерапии. Лечение всегда
оказывалось результативным.
Во всех приведенных примерах механизм полученной травмы был
примерно одинаковым. Клинически у больных преобладали церебральные
патологические изменения, данные же за поражение периферических нервов,
сосудов нижних конечностей отсутствовали. Тем не менее во всех случаях при
обследовании выявлены признаки патологии кровообращения в сосудах нижних
конечностей, а у двух больных, кроме того, электронейромиографические данные,
подтверждающие патологические изменения периферических нервов нижних
конечностей. В 25 (89,3%) наблюдениях обращал на себя внимание тот факт, что
скорость проведения импульса по двигательным и чувствительным волокнам, как
правило, сохранялась в пределах нормы, но амплитудные показатели М-ответа
оказались сниженными, у некоторых больных - до 20% от условно нормальных
величин. С учетом данных, приводимых И.Д. Косачевым с соавт. (1991), о
минно-взрывных поражениях стопы, возникающих в результате выраженной вибрации
жесткой преграды, брони, например, и способствующих в дальнейшем спазму
магистральных сосудов нижних конечностей, возникновению ceгментарных
тромбозов, ишемии, гангрены, нам думается, что именно с подобного рода
нарушениями в их манифестной стадии мы имеем дело. G. Caruso, L. Santoro
(1988) считают, что при дегенеративных невропатиях моторная и сенсорная
проводимость по нервам длительное время может оставаться нормальной или
слегка замедленной, а гибель волокон периферических нервов отражается на ЭНМГ
в виде уменьшения амплитуды вызванных потенциалов. В наблюдаемых нами случаях
электронейромиографические изменения имели место уже в субклинической стадии
сосудистых расстройств и невропатий. Преобладание сосудистых нарушений над
электронейромиографическими изменениями может свидетельствовать о
значительной роли первичного сосудистого фактора в развитии вторичных
поражений периферических нервов. Это нужно учитывать при назначении больным
превентивного лечения.
Название синдрома «минной стопы», на наш взгляд, клинически не
отражает в полной мере характер и локализацию патологических изменений,
происходящих в нижних конечностях, но конкретно указывает на этиологию этих
нарушений. При сравнении с больными, у которых подобного же рода сосудистые и
полиневритические изменения возникли в результате воздействия колебаний
сверхвысокой частоты, выявлена определенная аналогия. Поэтому, нам думается,
что синдром «минной стопы» возникает в результате не столько общего
воздействия на стопу вибрации жесткой преграды, сколько высокочастотного
спектра этой вибрации, который может сохранять свою активность в течение
достаточно длительного времени после взрыва, оставаясь субъективно незаметным
для пораженных.Описываемая патология требует дальнейшего глубокого изучения,
модификации методов исследований. Но уже полученные данные указывают на
необходимость тщательного диспансерного наблюдения больных, их
многократного, динамического обследования. Обнаружение даже только
субклинических болезненных проявлений синдрома «минной стопы» требует, на наш
взгляд, проведения превентивных коррегирующих лечебных мероприятий с
повторным инструментальным контролем.
9.3. Функциональное
состояние периферической нервной системы в отдаленном периоде
закрытой черепно-мозговой травмы
Настоящий раздел, о чем свидетельствует его название,
рассматривает проблему функциональных изменений нервной ткани на
периферическом ее уровне, являющихся по существу следствием известного
аксонального повреждения, возникающего в результате ЧМТ. Но назвать указанные
изменения исключительно функциональными, на наш взгляд, не совсем логично, так
как аксональное повреждение – это достаточно типичный патоморфологический
процесс, уже на основе которого возникает соответствующая функциональная
перестройка. На сегодняшний день известно, что повреждение аксонов в
морфологии закрытой ЧМТ занимает значительное место и выражается в их
патологическом натяжении и разрывах на уровне белого вещества полушарий и
ствола мозга с последующим развитием атрофических и рубцово-спаечных
процессов. В дальнейшем, кроме демиелинизации белого вещества в зоне
повреждения, происходит вторичная дегенерация нервной ткани не только
головного, но и спинного мозга, а также периферической нервной системы. Таким
образом, страдание периферических нервов в той или иной степени можно
обоснованно включить в полиморфную картину отдаленных последствий ЧМТ. Другим
существенным фактором, приводящим к развитию полиневропатий, являются иммунные
нарушения, развивающиеся при травме мозга. Показано (Ромоданов А.П., Лисяный
Н.И., 1991), что в условиях повышенной клеточной сенсибилизации к мозговым
антигенам большие концентрации противомозговых антител и циркулирующих
иммунных комплексов приводят к развитию аутоагрессивного процесса и вторичных
повреждений нервной системы. Наиболее очевидным при этом в патогенезе
полиневропатий представляется воздействие патологических иммуноглобулинов на
миелин, вовлечение в патологический процесс аксонов, а затем и спинальных
мотонейронов (Мякотных В.С., Серов С.А., 1998; Whitaker J.,
1980; Fishman P. et al.,
1991).
В связи с тем, что, несмотря на сказанное, состояние
периферической нервной системы в неврологической картине последствий закрытой
ЧМТ было недостаточно освещено в литературе, нами еще в 1997-98 гг. было
проведено оригинальное исследование, целью которого явилось изучение
функционального состояния периферической нервной системы у больных с
последствиями боевой закрытой ЧМТ (Мякотных В.С., Серов С.А., 1998).
Наблюдали 50 ветеранов боевых действий на территории Афганистана
в возрасте от 28 до 37 лет. Все эти лица перенесли закрытую боевую ЧМТ в
результате воздействия взрывной волны на открытой местности, при подрыве на
мине, находясь в бронемашинах, танках и т.д. У всех пострадавших отмечалась
потеря сознания непосредственно после травмы длительностью от нескольких минут
до 6 часов. С момента получения боевой травмы до обследования прошло 6 – 14
лет. 15 (30%) больных уже после демобилизации перенесли повторную бытовую
закрытую ЧМТ вследствие дорожно-транспортного происшествия, падения, удара по
голове. Ни в одном из наблюдений в анамнезе не было указаний на травматическую
или иную патологию периферических нервов. К исследованию была привлечена
группа контроля, состоявшая из 30 практически здоровых лиц в возрасте от 20 до
43 лет.
Все больные, перенесшие боевые ЧМТ, предъявляли обычные для
последствий травмы мозга жалобы: головные боли, повышенная утомляемость,
раздражительность, снижение памяти, нарушения сна, различного рода умеренно
выраженные вегетативные расстройства. Умеренная неврологическая симптоматика
была представлена глазодвигательными расстройствами (88%), нистагмоидными
подергиваниями глазных яблок (74%), оживлением сухожильных рефлексов (60%)
или, наоборот, гипорефлексией (30%), несистематизированной координаторной
атаксией (70%). При этом 32 (64%) из 50 больных жаловались на ощущения
онемения, «ползания мурашек», похолодания кистей и стоп. В 18 (36%)
наблюдениях это сопровождалось умеренными, но отчетливо определяемыми
нарушениями чувствительности полиневритического характера.
Обследование включало электромиографию (ЭМГ) с помощью аппарата
«Saphire -2МЕ» (Великобритания) с регистрацией
потенциалов двигательных единиц (ПДЕ) передней большеберцовой мышцы
концентрическими игольчатыми электродами. Результаты исследования
анализировались по общепринятой методике: строили гистограмму распределения
ПДЕ, определяли стадию денервационно-реиннервационного процесса (Гехт Б.М.,
1990). Методом стимуляционной ЭМГ изучали функциональное состояние
малоберцовых, большеберцовых и срединных нервов, определяли скорость
проведения нервного импульса по эфферентным волокнам (СПИэфф) и амплитуду
максимального моторного ответа (М-ответ) от пика до пика. В последнем случае
регистрацию проводили накожными электродами при межэлектродном расстоянии 20
мм и длительности импульса 0,2 мс.
Полученные результаты были достаточно отчетливыми и
свидетельствовали о тенденции к развитию умеренной денервации. Длительность
ПДЕ передней большеберцовой мышцы колебалась от 4,8 до 12,7 мс, гистограмма
распределения у 42 (84%) больных соответствовала II-III
стадии денервационно-реиннервационного процесса, количество полифазных
потенциалов составило 15%, спонтанная активность в виде потенциалов
фасцикуляций, фибрилляций зарегистривана у 34 (68%) больных.
Результаты, полученные при проведении стимуляционной ЭМГ,
сопоставлялись с аналогичными показателями, полученными при обследовании лиц –
представителей контрольной группы. Наибольшие отклонения (р<0,05) от контроля
были получены только при исследовании малоберцового нерва. Усредненные
показатели СПИэфф, полученные справа и слева у представителей основной группы
наблюдений, составили 42,1±1,6 м/с, что существенно ниже аналогичных,
полученных в группе контроля – 48,3±2,2 м/с. Коэффициент асимметрии не
превышал 4%. У 18 (36%) больных с последствиями боевой травмы головного мозга
СПИ эфф по малоберцовому нерву оказалась вообще ниже 40 м/с.
При исследовании большеберцового нерва усредненный показатель
СПИэфф у представителей основной группы был равен 44,5±1,9 м/с, контрольной –
47,4±2,3 м/с; при исследовании срединного нерва аналогичные показатели
составили соответственно 55,8±21 и 59,5±1,3 м/с (р>0,05).
М-ответ ни по одному из исследованных нервов не отличался от
результатов, полученных у представителей группы контроля: малоберцовый нерв –
3,1±0,8 мВ в основной группе, 4,6±0,7 мВ – в контрольной; большеберцовый –
соответственно 7,1±2,1 и 11,2±1,5 мВ; срединный – 9,9±1,8 и 11,8±2,4 мВ. У 20
(40%) больных М-ответ был полифазным и удлиненным. Показатели проводимости по
большеберцовому и срединному нервам могли свидетельствовать о патологических
сдвигах в состоянии периферической нервной системы у больных с последствиями
закрытой боевой ЧМТ.
Наибольшая информативность результатов исследования
малоберцового нерва представляется не случайной, так как именно этот нерв в
силу особенностей его топографии, васкуляризации и строения волокон наиболее
подвержен патологическим влияниям, таким как травма, инфекция, интоксикация,
переохлаждение, нарушения метаболизма (Зайцев Е.И., 1963; Хабаров Ф.А. с соавт.,
1979).
Представляет интерес и тот факт, что у 15 из наблюдаемых больных
при повторном ЭМГ исследовании, проведенном после курса довольно интенсивного
и адекватного лечения (общеукрепляющая, рассасывающая, дегидратационная
терапия, воздействие физическими факторами), каких-либо существенных изменений
показателей по сравнению с первичным обследованием не получено. Это
свидетельствует об устойчивости патологического процесса в периферической
нервной системе и о его резистентности к проводимой терапии.
Резюме
Таким образом, определяется ряд особенностей формирования и
развития патологических процессов в периферическом звене нервной системы у
бывших участников современных войн, вооруженных конфликтов, и эти особенности
касаются, на наш взгляд, как вертеброгенных, так и невертеброгенных вариантов
патологии. Отчетливо просматривается значение различного рода травм, инфекций,
стрессовых, сосудистых факторов в этиологии остеохондроза, например, что
подтверждает полиэтиологичность, но, в то же время, монопатогенетичность
данной патологии и способствует ее клинической манифестации и ускоренному
развитию в еще очень молодом возрасте. Столь же своеобразным представляется
развитие патологических процессов в периферических нервах у лиц, получивших
закрытые минно-взрывные поражения, особенно при нахождении их в момент травмы
внутри бронированной военной техники – танков, бронетранспортеров, боевых
машин пехоты и т.д. При этом, с одной стороны, воздействие взрывной волны на
организм в целом с близкого расстояния, через бронированную преграду вызывает
функционально-морфологические изменения в сосудах и нервах нижних конечностей,
непосредственно контактирующих с данной бронированной преградой, и это
приводит в дальнейшем к развитию синдрома так называемой «минной стопы»,
клинически напоминающего сочетание полиневритического и дистально-сосудистого
поражения. С другой стороны, патологические процессы в периферических нервах
могут развиваться по механизму аксонального повреждения, возникающего в
результате боевой ЧМТ. И тот, и другой вариант патогенеза клинически могут
проявлять себя в достаточно удаленном периоде времени от момента получения
боевой травмы, что нередко направляет диагностическую мысль на поиски иного,
чем травматический, пути возникновения и развития патологии периферической
нервной системы. Это в конечном счете может привести не только к ошибкам в
диагностике и выборе адекватного лечения, но и к неверной трактовке в решении
экспертных вопросов, часто возникающих при работе с ветеранами боевых
действий. Надеемся на то, что высказанные нами замечания в определенной
степени помогут в решении этих проблем.

