
1.2. Здравоохранение как отрасль экономики
Экономика здравоохранения представляет собой отраслевую экономику
[15,53]. Выделение экономики здравоохранения в относительно обособленную часть
экономики государства обусловлено единством вида и назначения выполняемой
деятельности (охрана здоровья) и применяемых медицинских технологий.
Можно выделить несколько причин, обусловивших потребность в возникновении и
развитии экономики здравоохранения [28]:
Приоритет социальной сферы, отказ от “экономического детерминизма”.
Диверсификация всей социальной сферы, преобразование ее инфраструктуры, в том
числе структуры современного здравоохранения в части производства, реализации и
потребления услуг здравоохранительной сферы.
Существование эмпирического базиса экономики здравоохранения вследствие
длительной реальной практики управления, как в нашей стране, так и за рубежом
(опыт социального планирования в СССР, проекты построения социальной рыночной
экономики в ряде стран Западной Европы, социальные программы правительства США,
например, программы социальной помощи и медицинского обслуживания бедных “Medicaid”).
Распыленность формирующейся новой экономической дисциплины (экономика
здравоохранения) между различными смежными науками.
Реальным содержанием экономики здравоохранения как научной дисциплины
является изучение связей, отношений и закономерностей функционирования сферы
здравоохранения с точки зрения эффективности производства услуг здравоохранения,
обеспечивающих расширенное воспроизводство человека и поступательное движение
общества.
Предметом экономики здравоохранения являются отношения по поводу производства
и потребления услуг здравоохранения, т.е. хозяйственный механизм отрасли.
Объектом исследования экономики здравоохранения является непосредственно
здоровье человека или общества, а также сама система здравоохранения,
обеспечивающая систему жизнедеятельности и саморазвития индивида и социальных
общностей.
Основными направлениями развития экономики здравоохранения могут явиться:
проблемы целей и социальной обусловленности экономического развития сферы
здравоохранения; экономические факторы сферы здравоохранения; диалектика
экономической и медицинской эффективности; оценка медико-экономической
эффективности; экономические основы функционирования инфраструктуры сферы
здравоохранения [28].
Система здравоохранения представляет собой единство функции и структуры.
Функция системы здравоохранения определяет основное назначение отрасли и
заключается в удовлетворении потребностей общества в услугах здравоохранения.
Сама функция оценивается конечной результативностью системы здравоохранения. При
этом, чем выше совпадение структуры потребностей обществ услугах здравоохранения
и структуры полученных результатов в общественном здоровье, тем, следовательно,
эффективней функционирует и сама система здравоохранения.
Под структурой в системе здравоохранения понимается распределение ресурсов,
их связи, взаимоотношения, а также управленческие решения, нацеленные на
эффективное использование ресурсов отрасли. В современных
социально-экономических условиях основным фактором, определяющим эффективное
функционирование системы здравоохранения, является целенаправленное
преобразование ее структуры
Вместе с тем четко определить границы экономики здравоохранения,
отделяющие ее от экономики других отраслей, не представляется возможным.
Известно, что здоровье человека на 85-90% зависит от социальных факторов
(условия жилья, питания, труда и пр.), наследственности и экологии и только на
10-15% зависит от медицины. Соответственно в широком смысле слова к экономике
здравоохранения правомерно относить всю обширную систему экономических ресурсов
и видов экономической деятельности, направленных на обеспечение здорового образа
жизни людей, условий физиологического функционирования организма человека, на
продление жизни [15]. В этом смысле предмет экономики здравоохранения носит
выраженный межотраслевой характер, что, в свою очередь, позволяет изучать
дисциплину в ее взаимоотношении с общеэкономическими явлениями.
В большей степени принято здравоохранение относить к административной
отрасли, как находящейся в ведении министерства здравоохранения, региональных и
муниципальных органов управления здравоохранением.
Экономику здравоохранения можно определить как отраслевую систему
использования ограниченных ресурсов для производства экономических благ
(медицинских услуг) с целью удовлетворения потребностей индивида и общества в
сохранении и воспроизводстве своего здоровья.
Исходя из данного определения, можно выделить ряд признаков
здравоохранения как отрасли экономики:
К отрасли здравоохранения относятся организации, учреждения всех форм
собственности, занятые медицинской деятельностью.
Основным продуктом деятельности здравоохранения являются медицинские услуги.
Управление отраслью осуществляется государственными и муниципальными органами
управления здравоохранения.
В настоящее время пришло понимание того, что здравоохранение является
участником экономического обмена, представляет собой важное звено в едином
народнохозяйственном комплексе страны. Планирование и управление экономикой
здравоохранения стало постепенно осуществляться с позиции сбалансированности
спроса и предложений на услуги здравоохранной сферы с возмещением ее затрат на
расширенное воспроизводство [4,13,14,72].
Общее представление о структуре обмена системы здравоохранения с другими
субъектами рынка можно представить рисунком 1.2.[38].
Из рисунка следует, что структура производительных сил здравоохранения
соответствует структуре производительных сил на производстве. Поэтому
экономическая модель здравоохранения включает себя элементы и связи, характерные
для любой экономической системы:
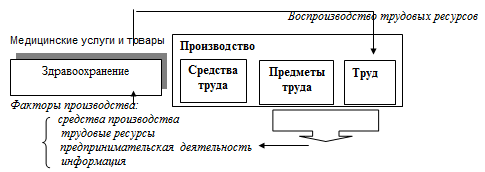
Рис.1.2. Схема обмена системы здравоохранения с
производством
- Организационные формы хозяйственной деятельности.
- Хозяйственный механизм.
- Хозяйственные связи.
- Социально-экономические отношения.
Общество формирует спрос на медицинские услуги, под которыми понимаются
целенаправленное и непосредственное взаимодействие медицинского персонала с
потребителями (пациентами), результатом которого является нематериальный
продукт, удовлетворяющий потребности человека в диагностической,
лечебно-профилактической, консультативной помощи или облегчение его
психофизиологического состояния, имеющий самостоятельное законченное значение и
определенную стоимость [19].
Система здравоохранения, являясь субъектом рынка, формирует предложение в
виде медицинских товаров и услуг. Производимые медицинские товары и услуги
способствуют снижению заболеваемости населения с временной нетрудоспособностью,
его инвалидизации и смертности от болезней и травм, что увеличивает
продолжительность жизни. В конечном итоге система здравоохранения в обществе,
сохраняя здоровье человека, способствует формированию его трудового потенциала,
а также воспроизводству трудовых ресурсов. В свою очередь трудовые ресурсы
являются важнейшим элементом производительных сил общества. Таким образом,
важнейшей экономической функцией здравоохранения в обществе является его участие
в воспроизводстве трудовых ресурсов [38].
В широком смысле здравоохранение может быть таким же ограничителем
экономического роста и фактором глобальной опасности, как и экология.
Медико-экономическая составляющая должна являться неотъемлемым компонентом
любого политического или экономического решения [28].
В то же время для того, чтобы здравоохранение эффективно функционировало, ему
необходимы факторы производства, включающие средства производства, трудовые
ресурсы, предпринимательскую деятельность, информацию.
Основными источниками финансирования здравоохранения в настоящее время
являются:
- бюджет (государственное гарантированное медицинское обслуживание
населения);
- средства обязательного медицинского страхования (программа ОМС);
- средства предприятий и организаций, личные средства граждан через систему
добровольного медицинского страхования (программа ДМС);
- средства предприятий и организаций, личные средства граждан, средства
бюджета по договорам в рамках отраслевого заказа (частная медицинская
практика).
Ведущее значение сохраняет государственное финансирование здравоохранения в
рамках программы государственных гарантий обеспечения граждан Российской
Федерации бесплатной медицинской помощью.
При бюджетном финансировании медицинских учреждений государство в лице
органов управления здравоохранением определяют совокупный, как бы “бесплатный”,
спрос населения на медицинские услуги. Однако регламентированный уровень
финансирования учреждений здравоохранения тем самым формирует и предложение на
производимые медицинские услуги. Таким образом, при бюджетном финансировании
лечебно-профилактических учреждений государство, с одной стороны, определяет
спрос, а с другой - формирует и предложение на медицинские услуги, зависящие от
уровня централизованного финансирования, а также проводит ценовую политику.
Другими словами покупателем и продавцом на рынке медицинских услуг в системе
бюджетного финансирования является само государство. Это не стимулирует развитие
учреждений здравоохранения и превращает их деятельность в вариант бюджетного
“паразитирования”.
В условиях бюджетного дефицита увеличение спроса населения на медицинские
услуги наталкивается на ограниченность предложения со стороны
лечебно-профилактических учреждений. Поэтому расширение предложения может идти
только за счет снижения себестоимости медицинских услуг. Однако и эта мера имеет
предельный характер и в итоге может привести к снижению качества медицинских
услуг. При таком механизме финансирования здравоохранения
лечебно-профилактическим учреждениям становится “удобно” работать по формуле –
“чем меньше спрос, тем меньше предложение”. Финансирование идет не на
удовлетворения потребности населения в медицинской помощи, а на обслуживание
(содержание) лечебно-профилактических учреждений. Более того, при
государственной системе финансирования производитель не заинтересован в снижении
издержек производства, обновлении производства, научно-технических разработках,
качестве продукции [35].
Современное государственное здравоохранение столкнулось с противоречиями все
возрастающей потребности населения на медицинские услуги и нарастающей
ограниченностью предложения, обусловленное дефицитом финансирования,
неэффективным менеджментом в части экономического анализа и планирования, а
также рационального использования экономических ресурсов. Это с одной стороны. А
с другой стороны существует объективная реальность ежегодного увеличения
расходов на оказание медицинской помощи вследствие постарения населения,
ухудшения состояния его здоровья, появления новых заболеваний, увеличения
потребности в медицинской и социальной помощи [78,98]. В этих условиях резко
возросли личные расходы населения на медицинские нужды (3,45% от ВВП в 1998 г.),
которые значительно превысили расходы государства на здравоохранение [94].
Расходы населения на медицинские нужды составляют значительную часть семейного
бюджета. Личные средства граждан, не являясь прямым источником финансирования
системы здравоохранения, в значительной степени превратились в источник
финансирования ‘теневого рынка” медицинских услуг [102].
По доли личных расходов населения в совокупном объеме затрат на
здравоохранение Россия находится на уровне развивающихся стран с низким
подушевым доходом, а по уровню государственных обязательств в сфере
здравоохранения – впереди многих стран с развитой рыночной экономикой [94,99].
Чрезмерные государственные обязательства сдерживают построение рациональной
системы экономических отношений в здравоохранении. Несбалансированность
государственных обязательств и их финансового обеспечения сдерживает
формирование полноценных договоров между финансирующей стороной и субъектами
хозяйствования, ослабляет контроль за качеством и эффективностью медицинской
помощи [94], приводит к деградации системы здравоохранения. В то же время
теневой рынок деформирует систему оплаты медицинской помощи.
В этих условиях наиболее вероятными направлениями развития здравоохранения
при сохранении государственных гарантий обеспечения граждан Российской Федерации
бесплатной медицинской помощью могут явиться [38]:
Увеличение государственных расходов на здравоохранение. Данный путь
экстенсивный, затратный и потому маловероятный для органов управления
здравоохранением, которые являются распорядителями ресурсов. Кроме того,
увеличение расходов на здравоохранение не всегда приводит к их рациональному
использованию.
Эффективное использование уже имеющихся производительных сил в
здравоохранении через:
- изучение реального спроса населения на медицинские услуги;
- изменение структуры управления и производства медицинских услуг;
- научное обоснование и утверждение минимальных социальных нормативов на
медицинское обслуживание населения;
- внедрение стандартных безопасных ресурсосберегающих технологий
медицинского обслуживания населения в части его обследования, лечения и
профилактики заболеваний;
- управление качеством и эффективностью медицинской помощи населению;
- внедрение стимулирующих форм оплаты труда для руководителей
лечебно-профилактических учреждений и медицинских работников.
Развитие негосударственного сектора здравоохранения за счет добровольного
медицинского страхования, рынка платных медицинских услуг. Многообразие форм
собственности в здравоохранении повышает его эффективность и позволяет наиболее
полно удовлетворить потребность населения в медицинской помощи [33,44]. Однако
такой подход возможен только через рост уровня реальных доходов населения.
Легализация теневого рынка медицинских услуг. Альтернативой “теневому” рынку
медицинских услуг является добровольное медицинское страхование.
К числу перспективных проблем, решение которых повысит эффективность
использования ресурсов здравоохранения, следует отнести [20,77]:
- Модернизация системы государственных гарантий обеспечения граждан
медицинской помощью за счет общественных источников.
- Структурные преобразования в системе здравоохранения.
- Интеграция различных источников финансирования за оказанную медицинскую
помощь.
- Разработка механизма финансового выравнивания условий оказания медицинской
помощи в рамках реализации территориальных программ государственных гарантий в
зависимости от состояния здоровья населения, уровня социально-экономического
развития регионов и ресурсной обеспеченности здравоохранения.
- Разработка эффективной системы контроля и мониторинга
социально-экономических индикаторов.
- Внедрение реальной экономической ответственности руководителей органов
управления и учреждений здравоохранения за объемы, качество и эффективность
производимых медицинских услуг.
- Подготовка специалистов в области медицинского менеджмента и экономики
здравоохранения.
- Привлечение населения к процессу воспроизводства своего здоровья.
Приоритет следует отдавать эффективному использованию уже имеющихся
экономических ресурсов. В этих условиях возрастает значение государственного
регулирования здравоохранной деятельности через систему мер законодательного,
исполнительного и контролирующего характера, осуществляемых органами управления
здравоохранения разного уровня, прочими субъектами внутри-и вневедомственного
контроля, а также общественными организациями, например, ассоциациями
медицинских работников.
Государство в ближайшие годы будет по прежнему продолжать прямое
регулирование хозяйственной деятельности лечебно-профилактических учреждений
через органы управления здравоохранением, определяя ресурсную базу, ценовую
политику, осуществляя контроль за качеством и объемом услуг. Для этого будут
использоваться административные и экономические методы воздействия. Система
охраны здоровья в силу своих особенностей подвержена государственному
регулированию в значительно большей степени, чем другие отрасли экономики.
Важнейшей концепцией, объясняющей необходимость государственного контроля
здравоохранения, заключается в том, что свободный рынок, часто считающийся
саморегулирующимся и наиболее эффективным способом достижения подъема отрасли,
просто не пригоден для системы здравоохранения в связи с “ошибками рынка” [47].
К экономическим методам регулирования в системе охраны здоровья относится
бюджетная политика, которая включает в себя программно-целевое планирование,
установление фиксированных тарифов на медицинские услуги, формирование бюджетов,
установление объемов медицинской помощи и пр. Важнейшим методом экономического
регулирования в системе здравоохранения является лицензирование.
Современная экономическая система в здравоохранении характеризуется
сочетанием черт административно-командной и рыночной систем управления.
Развитие здравоохранения в прошлом характеризовалось [55]:
- Относительно стабильными условиями развития системы здравоохранения.
- Текущим финансированием лечебно-профилактических учреждений на основе
подушевых нормативов и плановой мощности конкретных учреждений.
- Централизованным финансированием развития основных фондов учреждений.
- Целевым внедрением новых медицинских технологий на основе их разработки и
апробации в научно-медицинских центрах без реального учета рыночных факторов и
альтернативных вариантов наиболее эффективного использования выделяемых
ресурсов.
- Планированием медицинской деятельности в региональных и федеральных
органах управления здравоохранением.
- Деятельностью руководителей, минимально сопряженной с организационными и
экономическими рисками.
Основными признаками административно–командной системы являются:
- Государственная собственность на ресурсы в здравоохранении.
- Монополизация рынка медицинских услуг по ряду направлений (фтизиатрия,
онкология и пр.).
- Централизованное экономическое планирование.
- В задачи планирования при административно-командной системе входило
[29,30]:
- Достижение максимального уровня обеспеченности населения врачебными
должностями, койками и пр.
- Равномерное их распределение по регионам.
- Унификация оснащенности медицинских учреждений.
- Жесткий постатейный контроль за использованием средств.
В условиях формирующегося рынка медицинских услуг прежняя система
планирования здравоохранения уже не может существовать в неизменном виде. Это
связано и с изменением организационно-правовых форм собственности учреждений
здравоохранения, и с переменами в системе управления, и с формированием новой
системы экономических отношений.
В настоящее время можно выделить следующие базовые условия для процесса
стратегического планирования здравоохранения [55]:
- Децентрализация системы здравоохранения с повышением самостоятельности
регионов.
- Фактическое снижение размеров финансирования ниже уровня сложившегося в
предыдущем периоде при практическом прекращении централизованного
финансирования программ модернизации основных фондов и внедрения новых
медицинских технологий.
- Повсеместное изменение принципов финансирования медучреждений с
ориентацией на фактический объем лечебной помощи и уровня ее качества.
- Появление альтернативных источников финансирования и пр.
- Признаками рыночной системы в здравоохранении являются:
- Негосударственные виды собственности на ресурсы отрасли.
- Формирование реального рынка медицинских услуг.
- Децентрализованное планирование медицинских услуг населению.
Хозяйственный механизм современного здравоохранения должен создать адекватную
модель функционирования отрасли, которая смогла бы соединить воедино два
противоречивых начала – “план” (волевую регулирующую деятельность центра) и
“рынок” (совокупность автоматических регуляторов – подсистему прямых и обратных
связей между производителем услуг и их потребителем).
Задачей органов управления здравоохранением в этих условиях является создание
эффективного механизма управления здравоохранением в
административно-территориальных образованиях при наличии различных форм
собственности в отрасли, а также при сочетании административно-командных методов
управления и формирующегося рынка медицинских услуг. Очевидно, что в данных
условиях роль государственного регулирования здравоохранения будет сохраняться.
Таким образом, здравоохранение представляет собой
медико-производственный комплекс. Потребляя экономические ресурсы,
здравоохранение производит медицинские услуги, которые способствуют
воспроизводству трудовых ресурсов, как элемента производительных сил общества. В
свою очередь общественное производство является источником ресурсов для
здравоохранения. Следует помнить, что экономика здравоохранения – это, прежде
всего, экономика с небольшой отраслевой особенностью. Ситуационный анализ,
планирование четких ясных целей развития здравоохранения, выбор приоритетов,
разработка стратегий, системы качественных и количественных индикаторов,
характеризующих результативность и эффективность, формирование ресурсной и
технологической базы, внедрение более совершенных методов экономического
анализа, медико-экономический мониторинг, подготовка нового поколения
управленцев и экономистов для отрасли – вот основные слагаемые реформы
здравоохранения в современных условиях.
|