
1.5. Функции лимфатических узлов
Дифференцировка лимфоцитов
Т- и В-лимфоциты из костного мозга и тимуса
мигрируют в ЛУ по афферентным лимфатическим сосудам, проникая через стенки
посткапиллярных венул с так называемым высоким эндотелием. Клетки удерживаются в
посткапиллярных венулах на специфических столбчатоформных эндотелиальных
клетках, где располагаются специальные рецепторы, которые направляют
соответствующую популяцию лимфоцитов в ЛУ. Этот контакт осуществляется через так
называемые рецепторы Homing, которые имеются на поверхности лимфоцитов. В
зависимости от типа этих рецепторов лимфоциты поступают в определенные
лимфатические органы. Например, при экспрессии CD31 или
1-Selektin происходит их поступление
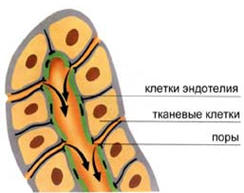
Рис. 5 Стенка посткапиллярной венулы ЛУ
в ЛУ, а экспрессияa4b7-Integrin обуславливает их
поступление в Пейеровы бляшки. Перемещение лимфоцитов между тканями, кровеносным
руслом и ЛУ позволяет антигенчувствительным клеткам обнаруживать антиген и
скапливаться в тех местах, где происходит иммунная реакция, а распространение по
организму клеток памяти и их потомков позволяет лимфоидной системе организовать
генерализованный иммунный ответ. Уже через 24 часа после поступления антигена в
ЛУ или селезенку, реагирующие на него клетки из циркулирующего пула лимфоцитов
скапливаются в месте локализации антигена, интенсивно пролиферируют, и из ЛУ
через 3 суток выходят активированные клетки.
Реализация иммунного ответа и барьерная функция
Защита от антигенов в лимфатических узлах (иммунный
ответ) складывается из секреции антител в кровоток и из местных клеточных
реакций. В центрах размножения помимо В-лимфоцитов различной степени зрелости
хорошо представлены дендритные клетки, входящие в состав стромы, и свободные
макрофаги с выраженной фагоцитарной активностью. Подобная близость всех трех
типов функционально зрелых клеток создает условия для успешного их
взаимодействия при реализации иммунного ответа. Через афферентные лимфатические
пути антигены попадают в субкапсулярный синус ЛУ, ограниченный фагоцитирующими
клетками. После фагоцитоза в макрофагальных
фаголизосомах антигены распадаются до пептитов. Соединение с HLA-антигенам
класса I или II процессированных антигенов обеспечивает их распознавание
Т-клетками, располагающимися в паракортикальной области ЛУ. При этом происходит
активация и пролиферация антигенспецифических Т-клеток, осуществляющих
реализацию клеточного иммуного ответа. Наряду с фагоцитами В-клетки,
расположенные в кортикальной области ЛУ, могут фиксировать антигены на своих
поверхностных рецепторах. В процессе эндоцитоза антигены захватываются
В-клетками и перемещаются интрацеллюлярно. Под влиянием Т-хелперов В- клетки
дифференцируются в иммуноглобулин образующие плазматические клетки, определяющие
специфический гуморальный иммунный ответ. Фагоцитоз, а также клеточный и
гуморальный иммунные ответы направлены на быстрое удаление чужеродных антигенов
из лимфатической системы. Так как лимфоциты могут покидать ЛУ, то клеточные и
гуморальные иммунные реакции способствуют усиленной элиминации антигенов из ПК
или отдаленных участках воспаления. Антигены элиминируются из ЛУ в процессе
фагоцитоза и активации клеточной и гуморальной иммунных реакций
1.6. Патофизиологические механизмы увеличения
лимфатических узлов
Не взирая на чрезвычайно широкий спектр
заболеваний, проявляющихся синдромом ЛАП, патогенетическую суть увеличения ЛУ
можно свести к нескольким механизмам: антигенная стимуляция иммунокомпетентных
клеток с развитием реактивной ЛАП, опухолевое поражение ткани ЛУ, инфекционное
поражение ткани ЛУ.
Опухолевое поражение
Увеличение лимфатических узлов может быть
обусловлено инфильтрацией атипичными клетками в результате автономной
пролиферации опухоли, которая или локализуется, или метастазирует в ЛУ.
Иммунные реакции
Наиболее часто увеличение ЛУ является выражением
иммунологических реакций, которые вызываются у детей инфекционными агентами. У
детей преобладает увеличение ЛУ, вызванное инфекциями, с которыми они обычно
впервые встречаются. Вызываемые инфекциями целлюлярные и гуморальные
иммунологические реакции могут приводить к значительному (10-15-кратному)
увеличению ЛУ. Благодаря формированию иммунологической памяти уже у взрослых
пациентов значительно реже встречаются инфекции (особенно верхних дыхательных
путей). Поэтому не удивительно, что у пациентов до 18 лет в 80 % случаев ЛАП
имеет реактивный характер. В противоположность этому процент реактивных
увеличений ЛУ у пациентов старше 18 лет составляет менее 40 %. Чем моложе
пациент, тем вероятнее у него увеличение ЛУ реактивной природы, в то время как у
взрослых с возрастом преобладают увеличения ЛУ неопластического характера.
Особенного внимания заслуживают данные о
способности лимфотропных вирусов (HSV,
CMV,
EBV, HBV)
включать гены, кодирующие антиапоптотические белки, или моделировать экспрессию
клеточных регуляторов апоптоза для обеспечения выживания инфицированных клеток.
В таком случае антиапоптотическое действие вирусов манифестирует пролиферативной
реакцией со стороны ЛУ
Инфекционное поражение лимфатического узла
При локализации инфекционно – воспалительного
процесса непосредственно в ЛУ также наблюдается синдром ЛАП различной
локализации. Типичными возбудителями этих инфекций являются стрептококки и
Haеmophilis influenzae. У 93% пациентов с ЛАП выявляется хроническое
носительство Staphylococcus aureus Причиной поражения региональных ЛУ также
могут являться инфекции кожи.
Наиболее частыми возбудителями локализированных или
генерализованных увеличений ЛУ в детском возрасте являются EVB, CMV и вирус
краснухи. В группах риска, где дети получают трансфузионную терапию, увеличение
ЛУ может быть вызвано вирусами гепатита.
Редкие инфекции, при которых могут выявляться
увеличенные ЛУ, могут вызываться грибками, спирохетами, хламидиями и паразитами.
Реактивное увеличение ЛУ у пациентов с рецидивирующими инфекциями кожи могут
указывать также и на нарушение функции гранулоцитов.
Пролиферация нелимфоидных клеточных структур ЛУ
В грудном и младшем детском возрасте вирусные
инфекции могут вызвать пролиферацию гемофагоцитарных макрофагов. Эти состояния
должны быть дифференцированы в отношении семейного гемофагоцитарного
лимфогистиоцитоза, при котором по причине до сих пор невыясненного генетического
дефекта проявляются соответствующие клинические симптомы. При обоих этих
заболеваниях наблюдаются генерализированная ЛАП, гепатоспленомегалия, анемия,
тромбоцитопения и гиперфибриногенемия.
Генетическая предрасположенность.
Мукокутанный синдром, протекающий с ЛАП (Kawasaki-Syndrom)
был впервые описан Томисаку Кавасаки в 1967 году в Японии. Это инфантильная
форма Polyarteriitis nodosa, которая вероятно также вызывается вирусными
инфекциями. Кроме того, имеется и генетическая предрасположенность к этому
заболеванию. В пользу этого говорит большая частота этого синдрома у японцев на
Гавайях и определенная ассоциация с HLA-антигенами BW22, B22, B22J2. При этом
заболевании происходит мощная активация клеточного и гуморального иммунных
механизмов, а также образование циркулирующих иммунных комплексов, что
обуславливает и увеличение лимфатических узлов, и тяжелые сопутствующие
симптомы, как повреждение слизистых оболочек и образование аневризм коронарных
сосудов.
Синдром генерализированной ЛАП имеет место при
различных генетически обусловленных заболеваниях обмена веществ. Наряду с
увеличением ЛУ эти пациенты характеризуются наличием неврологической
симптоматики и задержкой психо–физического развития.
При дефекте глюкозилцереброзидазы или накоплении
сфингомиелина нарушение метаболизма соответствующих продуктов обмена приводят к
повышенным отложениям в макрофагах, которые распределяются в печени, селезенке
или лимфатических узлах.
При нарушении выработки
α-липопротеина
фракция HDL в плазме снижается. Это ведет к усиленном отложению холестерина в
ретикулоэндотелиальной системе и также к генерализированному увеличению ЛУ.
Аутоиммунные заболевания
У большого процента детей с ювенильным ревматоидным
артритом, системной красной волчанкой, дерматомиозитом в качестве сопутствующего
состояния отмечается увеличение ЛУ. Кроме того, известно, что аутоиммунные
реакции могут вызываться и определенными медицинскими препаратами
(медикаментозно индуцированная СКВ) не удивляет, так как это препараты при
определенных условиях могут приводить к ЛАП.
Персистирующие изменения лимфатических узлов
Лимфаденопатию, наблюдаемую при хронической
инфекции, называют синдромом персистирующей генерализованной ЛАП. Определение
этого синдрома таково: увеличенные ЛУ более 1 см в диаметре двух или более
несмежных групп, сохраняющиеся минимум три месяца в отсутствие какого-либо
текущего заболевания или лечения, которое могло бы вызвать такой эффект.
ЛУ, как правило, вовлекаются в процесс симметрично.
Чаще всего увеличиваются ЛУ, расположенные в передней и задней шейных цепочках,
а также в подмышечной и подчелюстной областях, реже - в заушной, эпитрохлеарной
и забрюшинной областях. Примерно у трети больных имеется также ассоциированная
спленомегалия. Биопсия ЛУ обычно выявляет доброкачественную фолликулярную
гиперплазию, за которой на более поздних стадиях следует инволюция фолликулов.
Таким образом, причины увеличения лимфатических
узлов можно сгруппировать по этиопатогенезу (табл. 3)
Таблица 3. Этиопатогенез увеличения лимфатических
узлов у детей
|
Инфекции |
|
Вирусные
ЕBV,
вирус цитомегалии, простого герпеса, краснухи, гепатита, кори, ВИЧ,
РС-вирусы, аденовирус, парвовирус В 19, |
|
Бактериальные
стрептококковые, стафилококковые,
туберкулез, боррелиоз, Bortanella
(Rochalimeae)
henselaе, сифилис, лептоспироз |
|
Грибковые
гистоплазмоз, кокцидиомикоз, бластомикоз
|
|
Паразитарные
эхинококк, трипаносомия, микрофиллария, |
|
Протозойные
хламидии, токсоплазма, микоплазма, малярия |
|
Опухолевые заболевания
неходжкинские лимфомы, лимфогранулематоз,
гистиоцитозы, метастазы солидных опухолей, острые лейкозы |
|
Системные иммунологические заболевания
иммунодефициты, синдром Кавасаки, локальный
опухолевидный амилоидоз, десквамативная эритродермия Лейнера, амилоидоз
Любарха, коллагенозы, саркоидоз, аллергический гранулематоз Чарг — Штрауса,
ретикулез липомеланотический (синдром Паутриера-Ворингера) |
|
Болезни обмена веществ
болезнь Гоше, болезнь Нимана - Пика, дефицит
α-липопротеинов, |
|
Аллергические заболевания
атопический дерматит |
|
Генетически обусловленные
синдром Клиппель — Треноне, синдромы
Вевера-Смита и Мильроя, легочная мышечная гипертрофия |
|
Медицинские препараты
фенитон, атенолол, капотен, карбамазепин,
гидралазаин, пенициллины, прокаинамид, дараприм, аллопуринол, квинидин,
бактрим, сулиндак (клинорил), препараты золота |
|