
8.10. ДЕПРЕССИЯ У БОЛЬНЫХ ИНФАРКТОМ МИОКАРДА
В последние десятилетия установлено, что депрессивные и тревожные
расстройства увеличивают риск развития ИМ (Todaro J.F. et al., 2003). В
многоцентровом рандомизированном исследовании GISSI-2 установлено, что 40%
больных в предшествующие 3 месяца до развития ИМ испытывали депрессивное
настроение. Другие исследователи сообщают, что депрессия развивается как
результат и осложнение ИМ (Honig A. et al., 2000).
Диагностика депрессии у больных ИМ остается неудовлетворительной, а
соответствующая терапия, как правило, вообще не назначается (Guck T.P. et al.,
2001). Множество исследований продемонстрировало, что депрессия повышает в 2-6
раз уровень смертности у больных ИМ независимо от тяжести поражения сердца, и
это воздействие прослеживается в течение не менее 5 лет (Frasure-Smith N. et al.,
2000).
Распространенность депрессии у больных ИМ колеблется от 13,6% до 45% и более
(Смулевич А.Б., 2003; Mayou R.A. et al., 2000; Aβen I. et al., 2003). В
проведенном нами исследовании (Качковский М.А., Крюков Н.Н., 2005) получены
аналогичные результаты. Из 416 обследованных больных ИМ (253 мужчины и 163
женщины) в возрасте от 35 до 89 лет депрессия диагностирована у 113 больных ИМ
(27%).
Нами были проанализированы некоторые причины развития депрессии у 59 больных
ИМ (рисунок 21). Установлено, что у 69,5% обследованных пациентов
неблагоприятные психосоциальные факторы предшествовали развитию ИМ. Многие
пациенты (34%) связывали свое плохое настроение с одиноким проживанием. У 29%
отмечена утрата супруга, ребенка или близкого человека. Немаловажное значение в
плане развития депрессивных расстройств имели тяжелые болезни родных, особенно
онкологические заболевания, алкоголизм, психическая патология.
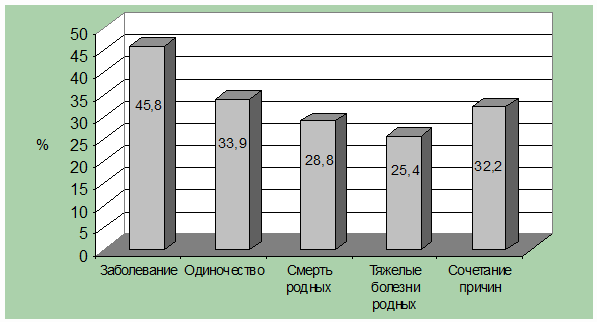
Рисунок 21. Причины развития депрессии у больных ИМ (М.А.
Качковский).
Таим образом, более чем у половины больных депрессия предшествовала ИМ и
могла вызывать или способствовать его развитию. Около половины больных (46%)
связывали возникновение депрессии с развитием инфаркта миокарда и его
осложнениями. Лишь четвертая часть из них также указывала на влияние
вышеперечисленных психосоциальных факторов. 32% пациентов отмечали одновременное
воздействие нескольких факторов, вызывающих у них ухудшение настроения. При
изучении причин развития депрессии у больных ИМ с помощью факторного анализа
выделено 5 наиболее значимых причин.
Наибольшее влияние на развитие депрессии у больных ИМ оказывает снижение
качества жизни и функциональных возможностей пациентов. Далее следуют возраст
больных и заболевания, которые обычно связывают с возрастной патологией:
атеросклероз сосудов головного мозга и артериальная гипертония. Значительное
влияние на формирование депрессии оказывает тревога. Четвертая группа причин
депрессии у больных ИМ была обусловлена выраженностью сердечной патологии:
размером инфаркта миокарда, аритмиями сердца, развитием отека легких. Фактор 5
формирования депрессии у больных ИМ имел связь с тяжестью органических поражений
внутренних органов: повторным инфарктом миокарда, инвалидностью пациентов,
наличием аневризмы сердца, сахарным диабетом.
Установлено, что у больных с повторным ИМ депрессия развивалась достоверно
чаще (p = 0,015). При этом отношение шансов (ОШ) возникновения депрессии по
сравнению с впервые развившимся ИМ составило 1,808 при 95% доверительном
интервале 1,145-2,855. Значительное возрастание частоты развития депрессии у
больных инфарктом миокарда отмечается у пациентов старших возрастных групп
(рисунок 22).
У пациентов до 40 лет клинически значимое снижение настроения выявлено у
27,3% больных ИМ. Высокая частота депрессивных расстройств у больных ИМ молодого
возраста, по мнению А.Н. Гладкова и соавт. (2005), объясняется тем, что молодыми
людьми угроза инвалидности воспринимается как катастрофа.

Рисунок 22. Распространенность депрессии у больных
инфарктом миокарда различных возрастных групп (М.А. Качковский).
В возрастной группе 40-49 лет распространенность депрессии была
минутуимальной и составила 11%. С 60 лет распространенность депрессии у больных
ИМ неуклонно растет, достигая у пациентов старше 70 лет 47,8%. В острой стадии
ИМ депрессия была диагностирована у 19% мужчин, а у женщин - в 40%, то есть в
2,1 раза чаще (p < 0,001).
В наших наблюдениях преобладали пациенты с легкой депрессией (69%), меньше
было больных с депрессией средней тяжести (25,7%) и тяжелой депрессией (5,3%).
Лишь у 62,8% пациентов угнетенное настроение возникало значительную часть
времени или все время. У остальных имела место маскированная депрессия с
преобладанием соматических симптомов (похудание, запор, учащенное сердцебиение,
нарушения сна).
Наиболее информативными признаками депрессии оказались чувство угнетенности
(78% больных), потеря жизненных интересов, усталость без причины (82%),
ухудшение самочувствия утром. У 25,6% больных часто возникали суицидальные
мысли. Депрессия приводила к прогрессированию когнитивных нарушений в виде
ухудшения памяти, снижения внимания. В период стационарного лечения по поводу ИМ
депрессия диагностирована у 113 пациентов из 417 (27%).
К концу завершения заболевания депрессивные расстройства выявлены у 42 из 375
больных (11,2%). Через год от начала развития заболевания депрессия установлена
у 37 человек из 353 обследованных (10,5%), не достигая уровня контрольной группы
(6,8%) (рисунок 23). При этом следует учитывать, что половина пациентов ИМ с
депрессией получала лечение антидепрессантом.

Рисунок 23. Динамика распространенности и степени тяжести
депрессии у больных инфарктом миокарда (М.А. Качковский).
Лечение депрессии
Многие антидепрессанты имеют ряд побочных эффектов и могут быть опасны у
пациентов после ИМ. Трициклические антидепрессанты демонстрируют высокую
эффективность при лечении депрессии, но плохую переносимость. Они снижают
вариабельность сердечного ритма из-за их антихолинергического действия, вызывают
нарушения ритма и проводимости сердца, повышение частоты сердечных сокращений, а
также ортостатическую гипотонию (Guck T.P. et al., 2001). В последние
десятилетия разработаны новые антидепрессанты. Селективные ингибиторы обратного
захвата серотонина (флуоксетин, сертралин, пароксетин) показали эффективность и
безопасность лечения депрессии у больных в постинфарктном периоде.
Снижение агрегации тромбоцитов, вызываемое антидепрессантами этой группы,
может обеспечить дополнительное преимущество при лечении больных ИБС. В
частности, использование препарата пароксетина у больных ИМ вызывало редукцию
депрессивной симптоматики и более благоприятное течение постинфарктного периода;
кроме того, отмечалось отчетливое повышение парасимпатических влияний, что
снижает риск возникновения угрожающих жизни желудочковых нарушений ритма
(Трофимова О.В. и соавт., 2003).
Однако ингибиторы обратного захвата серотонина, как и трициклические
антидепрессанты, взаимодействуют с ферментной системой цитохрома P450 в печени,
что повышает риск побочных эффектов при их взаимодействии с кардиологическими
препаратами (Davies, S.J. et al., 2004). В частности, это вызывает пятикратное
повышение риска развития неблагоприятных эффектов в период лечения метопрололом
(Wuttke H. et al., 2002). Селективный стимулятор обратного захвата серотонина
тианептин (коаксил) является эффективным антидепрессантом при лечении различных
форм депрессии. Он сравним по эффективности и безопасности с флуоксетином,
сертралином и пароксетином.
Тианептин проявляет отчетливый тимоаналептический и анксиолитический эффекты
и вызывает лишь легкое седативное действие, поэтому его относят к группе
антидепрессантов сбалансированного действия. В терапевтических дозировках
тианептин не вызывает нарушения функций сердечно-сосудистой системы. При этом
отсутствует изменение частоты сердечных сокращений, не отмечено снижения АД и
изменений на ЭКГ, не выявлено нарушений функции желудочков (Иванов С.В., 2001).
Даже на фоне передозировки препарата у 14 пациентов не выявлено признаков
серьезных кардиоваскулярных осложнений.
В проведенном нами исследовании (Качковский М.А., Крюков Н.Н., 2006) на фоне
лечения антидепрессантом тианептином (коаксилом) в дозе по 12,5 мг три раза в
день, начиная с 3-7 дня, отмечены уменьшение чувства угнетенности,
подавленности, улучшение настроения от общения с людьми, снижение чувства
беспокойства, уменьшение раздражительности, и тенденция в улучшении сна. Столь
быстрый терапевтический эффект можно объяснить анксиолитическим действием
препарата.
Через 2 месяца у пациентов, получающих лечение тианептином (рисунок 4),
распространенность депрессии снизилась до 9,4% (5 из 53 больных). При этом, не
было выявлено случаев тяжелой депрессии и лишь у одного пациента имелась
депрессия средней тяжести. Все пациенты продолжали прием препарата, не отмечая
каких-либо побочных эффектов. У больных с депрессией, не принимающих
антидепрессантов, легкая депрессия выявлена у 17 человек из 52 (32,7%),
расстройство средней степени тяжести – у 10 пациентов (19,2%) и тяжелая
депрессия – в 2 случаях (3,8%). Через год от начала наблюдения среди пациентов
получающих лечение антидепрессантом, в 7 случаях из 51 (13,7%) выявлено
депрессивное расстройство легкой степени. В 3 из этих случаев диагностировано
рекуррентное депрессивное расстройство. Среди пациентов с депрессией, не
получавших лечение антидепрессантами, динамика психоэмоционального состояния
была менее благоприятной. В этой группе пациентов депрессия обнаружена в 16 из
50 случаев (32%). У 10 больных (20%) диагностирована легкая депрессия, у 5 (10%)
– средней тяжести и у одного (2%) – тяжелая депрессия.
При этом лишь в одном из указанных случаев с уверенностью можно было
утверждать о развитии рекуррентного депрессивного расстройства. В остальных 15
случаях заболевание было и за 10 месяцев до этого, что позволяет предполагать у
них развитие затяжных и хронических форм депрессии. Лечение тианептином хорошо
переносилось больными независимо от возраста. При сочетании препарата с приемом
сердечно-сосудистых лекарственных средств побочных эффектов не выявлено. Лечение
депрессии тианептином привело к ее устранению у 90,6% больных и улучшению
состояния у 3,8%. Депрессия легкой степени сохранялась только у 3 человек
(5,7%), чему способствовали психотравмирующие факторы, такие как смерть близких,
одиночество (рисунок 24).
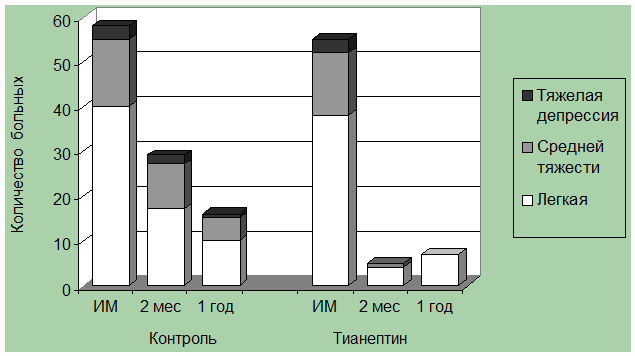
Рисунок 24. Динамика распространенности и степени тяжести
депрессии у больных инфарктом миокарда на фоне лечения тианептином (М.А.
Качковский).
При этом лишь в одном из указанных случаев с уверенностью можно было
утверждать о развитии рекуррентного депрессивного расстройства. В остальных 15
случаях заболевание было и за 10 месяцев до этого, что позволяет предполагать у
них развитие затяжных и хронических форм депрессии. Лечение тианептином хорошо
переносилось больными независимо от возраста. При сочетании препарата с приемом
сердечно-сосудистых лекарственных средств побочных эффектов не выявлено. Лечение
депрессии тианептином привело к ее устранению у 90,6% больных и улучшению
состояния у 3,8%. Депрессия легкой степени сохранялась только у 3 человек
(5,7%), чему способствовали психотравмирующие факторы, такие как смерть близких,
одиночество.
Через 2 месяца лечения тианептином уменьшение выраженности депрессивной
симптоматики сопровождалось улучшением суммарного показателя Минутунесотского
опросника качества жизни, как по отношению периоду лечения в стационаре (p
< 0,001), так и по отношению к группе больных ИМ с депрессией не получавшей
тианептин (p = 0,014).
На фоне лечения антидепрессантом пациенты меньше ощущали чувство слабости (p
= 0,049). Их меньше беспокоили снижение заработка, оплата лечения, побочное
действие лекарств. Отмечалась тенденция улучшения социальных контактов (p =
0,081). Этих пациентов меньше беспокоили проблемы с необходимостью
госпитализаций (p = 0,013), поскольку у них отмечалось не только улучшение
психического статуса, но и тенденция в снижении выраженности патологических
симптомов.
Депрессивная симптоматика способствует ограничению физических возможностей
пациентов в постинфарктном периоде, затрудняет активное проведение сердечной
реабилитации. Исследование показало, что активное лечение депрессии способствует
улучшению качества жизни пациентов, повышает их трудоспособность, способствует
снижению числа госпитализаций.
|