
9.7. АЛГОРИТМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЬНЫХ ОКС В
СПЕЦИАЛИЗИРОВАННОМ КАРДИОЛОГИЧЕСКОМ СТАЦИОНАРЕ
В Самарском областном клиническом кардиологическом диспансере ОКС
подразделяется на ОКС с подъемом сегмента ST и без
подъема ST. Включает в себя острый ИМ, ИМ с подъемом
ST (ST+), ИМ без подъема
ST(ST-) и НС (таблица 43). Диагноз
нестабильной стенокардии ставится преимущественно на основании клинических
признаков, ЭКГ на высоте приступа (депрессии сегмента ST
более 1 мм в двух и более смежных отведениях, инверсия зубца Т более 1 мм),
биохимические маркеры некроза миокарда как правило отрицательны. ЭхоКГ
малоинформативна (выполняется в плановом порядке). Нестабильная стенокардия
определяется как ангинозный приступ (или его эквиваленты) в присутствии хотя бы
одного из перечисленных ниже признаков: приступ возникает в покое и длится не
менее 15-20 минут; впервые возникшая стенокардия как минимум III
функционального класса (ФК); свежее возрастание интенсивности стенокардии как
минимум на I ФК и как минимум до III
ФК; постинфарктная стенокардия.
Диагноз ИМ с ST(+) и ST(-)
устанавливается на основании клинических данных (ангинозный приступ или его
эквиваленты), ЭКГ критериев. изменений биохимических маркеров (тропонин Т - при
поступлении, но не ранее чем через 6 часов после последнего ангинального
приступа и через 6-12 часов, миоглобин (МГБ) – при поступлении (при наличии
возможности его определения); плановое определение - лактатдегидрогеназы (ЛДГ),
МВ – фракции креатинфосфокиназы (МВ КФК), α – гидроксибутиратдегидрогеназы (α -
ГБД), С – реактивного белка, ЭхоКГ-критериев (выполняется в плановом порядке).
Таблица 43. Соотношение патологии и клиники ОКС
| Эрозия с заживлением |
Стабильная или нестабильная
стенокардия |
| Изъязвление с подкапсульным
кровоизлиянием |
Нестабильная стенокардия |
| Неокклюзирующий тромбоз |
Нестабильная стенокардия или ИМ без
Q-зубца |
| Атероэмболия |
ИМ без Q-зубца |
| Окклюзирующий тромбоз |
ИМ с Q-зубцом |
| Спазм сосудов (вазоконстрикция) |
Вариантная стенокардия |
Критериями ST(+) ИМ являются наличие типичных
биохимических изменений, характерных для некроза миокарда, сочетании с
изменениями на ЭКГ: подъем сегмента ST на 1мм и более в 2
и более смежных отведениях; наличие Q-зубцов
длительностью более 0,03 с и глубиной равной и более 1 мм в 2 и более смежных
отведениях; наличие «новой» (впервые возникшей или предположительно впервые
возникшей) блокады левой ножки пучка Гиса.
Критериями ST(-) ИМ являются наличие типичных
биохимических изменений, характерных для некроза миокарда, в сочетании с
депрессией сегмента ST или изменения Т-волны, симптомами
ишемии при наличии или отсутствии дискомфорта в грудной клетке, включающие:
необъяснимую тошноту и рвоту (при отсутствии диареи) или повышенное
потоотделение; сохраняющаяся одышка как проявление недостаточности ЛЖ;
необъяснимая слабость, головокружение, пресинкопальные и синкопальные состояния.
Условия проведения ЧТКА: больные с полисом ОМС, поступившие в рабочее время
(8.30 – 17.00), возраст не старше 60 лет (старше 60 лет - работающие); больные с
полисом ДМС в рамках договоров заключенных между СОККД и страховой компанией
(круглосуточно без ограничения возраста). Медикаментозная терапия ОКС включает:
купирование болевого синдрома – наркотические анальгетики (морфин 5-10 мг
внутривенно); введение антитромботических препаратов; введение антиагрегантов -
аспирин назначается в дозе 325 - 500 мг (первая доза), затем по 75-325 мг, 1 раз
в сутки.
Антикоагулянты. Введение нефракционированного гепарина: внутривенно болюсно
60-70 Ед/кг (максимально 5000 Ед), далее постоянная инфузия с начальной
скоростью 12-15 Ед/кг/мин (максимально 1000 Ед/ч). В последующем скорость
инфузии подбирается под контролем АЧТВ (желаемые значения должны превышать
нормальные для конкретного используемого реактива в 1,5-2,5 раза). Длительность
лечения 2-7 суток. Для подбора дозы используют номограммы (таблица 44).
Введение низкомолекулярного гепарина. Эноксапарин (клексан) п/к 100 МЕ/кг (1
мг/кг) каждые 12 ч в течение 2 (минимум) 8 суток. Первой п/к инъекции может
предшествовать внутривенно болюсное введение 30 мг препаратов. Надропарин (фраксипарин):
внутривенно болюсно 86 МЕ/кг, далее п/к 86 МЕ/кг каждые 12 часов в течение 4-8
суток или только п/к введение.
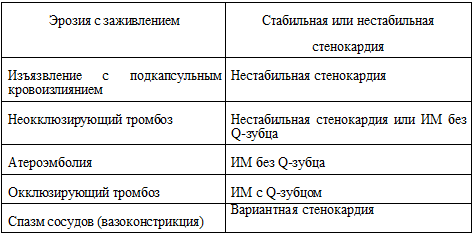
Таблица 44. Подбор дозы нефракционированного гепарина
b -адреноблокаторы. Следует стремиться использовать у всех больных, не
имеющих абсолютных противопоказаний. Пропраналол (обзидан): начальная доза
внутривенно 0,5 – 1,0 мг в течении 1 мин, при необходимости повторно (с
интервалами как минимум 2 мин) до общей дозы 10 мг. Уже через 1 ч можно начать
прием внутрь в дозе 40 – 80 мг каждые 4 ч, при необходимости доза может быть
увеличена до 360 – 400 мг/сутки. Метопролол: начальная доза внутривенно 5 мг за
1-2 минут, с повторением каждые 5 минут до общей дозы 15 мг, через 15 минут
после последнего внутривенно введения начать прием внутрь, 50 мг каждые 6 ч в
течении 48 часов, затем интервалы между приемами могут быть увеличены. Обычная
поддерживающая доза 100 мг 2 раза в сутки, однако возможно использование и более
высоких дозировок в зависимости от динамики симптомов и ЧСС.
Нитраты. При неэффективном сублингвальном приеме нитроглицерина (ангинальные
боли не купированы), целесообразно начать внутривенно инфузию нитроглицерина или
изосорбида динитрата. Начальная скорость введения нитроглицерина – 10
мкг/минуту. Доза увеличивается на 10 мкг/минуту каждые 3-5 минут до появления
реакции АД или изменения симптоматики. Если нет реакции на 20 мг/минуту, то
ступени можно увеличить до 10 мкг/минуту и даже 20 мкг/минуту.
Антагонисты кальция. Дилтиазем и верапамил могут быть назначены при
противопоказаниях к b -адреноблокатором и
отсутствии сократительной дисфункции левого желудочка. Антагонисты кальция,
относящиеся к группе дигидропиридинов, можно использовать в сочетании с b
-адреноблокаторами и нитратами у больных с тяжелой стенокардией,
рефрактерной к медикаментозному лечению. При этом следует избегать назначения
коротко действующих производных дигидропиридины. Особым показанием к применению
антагонистов кальция являются случаи явной вазоспастической стенокардии (как
диагностическое средство ex juvantibus).
Тромболитическая терапия (ТЛТ): введение стрептокиназы внутривенно 1500000 МЕ
в течение 30-60 минут. Обязательным является контроль АЧТВ, тромбоцитов каждые
4-6 часов после окончания тромболитиков для того, чтобы определить время начала
введения гепарина, введение гепарина (без болюса) начинается после достижения
АЧТВ в 2 раза превышающее контрольное.
Критерии адекватности медикаментозной терапии. В-адреноблокаторы. Снижение
ЧСС до 50-60 в 1 минуту. Прекратить увеличение дозы и при необходимости
уменьшить ее следует при снижении ЧСС до 50 в 1 мин, систолического АД менее 100
мм рт. ст. или снижение уровня АД сопровождается ухудшением клинического
состояния, при появлении или усугублении нарушений внутрисердечной проводимости,
симптомов сердечной недостаточности а также возникновением бронхоспазма (в
последнем случае препарат надо отменить).
Нитраты. Исчезновение клинических симптомов или снижение АД (среднего АД на
10% у нормотоников, на 30% у гипертоников, но не ниже 90 мм. рт. ст.
систолического АД). Принципы подбора дозировки нефракционированного гепарина
представлены в таблице 45.
Таблица 45. Номограмма введения гепарина c использованием относительных изменений АЧТВ (по отношению к контрольной величине)
| Начальная доза |
80 Ед/кг болюс, затем 18 Ед/кг/час |
| АЧТВ < 1,2 контрольной величины |
80 Ед/кг болюс и увеличить скорость инфузии на
4 Ед/кг/час |
| АЧТВ < 1,2-1,5 контрольной величины |
40 Ед/кг болюс и увеличить скорость инфузии на
2 Ед/кг/час |
| АЧТВ < 1,5-2,3 контрольной величины |
Без изменений |
| АЧТВ < 2,3-3 контрольной величины |
Уменьшить скорость инфузии на 2 Ед/кг/час |
| АЧТВ > 3 контрольной величины |
Остановить введение на 1 ч, затем продолжить
его, уменьшить скорость введения на 3 Ед/кг/час |
Примечание: не следует превышать дозы 5000 (при болюсном введении) и 250 Ед/час
– при внутривенной инфузии.
Начальная доза 5000 Ед внутривенно струйно (болюс), затем постоянная инфузия,
начальная скорость введения из расчета 32000 Ед за 24 часа (концентрация 40 Ед/мл).
Первое определение АЧТВ – через 6 часов после болюса с последующей коррекций
скорости введения в соответствии с номограммой (таблица 46).
Таблица 46. Коррекция скорости введения гепарина в зависимости от АЧТВ
| АЧТВ |
Повторить болюс
(единиц) |
Прекратить инфузию (мин) |
Изменить скорость
инфузии
мл/ч (Ед/ч) |
Время следующего измерения АЧТВ |
| < 50 50 – 59
60 – 85
86 – 95
96 – 120
> 120 |
5000 0
0
0
0
0 |
0 0
0
0
30
60 |
+3 (+120) +3 (+120)
0 (0)
-2 (80)
-2 (-80)
-4 (-160) |
6 ч 6 ч
Следующее
утро
6 ч
6 ч. |
Примечание: нормальное АЧТВ (реагенты Dade
Actin FS) – 27-35 с.
Противопоказания для введения препаратов. 1. В-адреноблокаторы. К
относительным противопоказаниям относят ЧСС менее 60 в 1 мин, систолическое АД
менее 100 мм рт. ст., умеренную и тяжелую левожелудочковую недостаточность,
наличие признаков периферической гипоперфузии, длительность интервала
P-Q более 0,24 с, АВ-блокаду
II и III степени, ХОБЛ, БА в
анамнезе, тяжелые стенозирующие заболевания периферических сосудов и
инсулинозависимый сахарный диабет. 2. Нитраты. Систолическое АД менее 90 мм рт.
ст., ЧСС менее 50 в 1 минуту. 3. Абсолютными противопоказаниями для
использования тромболитиков являются: острое внутреннее кровотечение;
геморрагический инсульт в анамнезе или любой другой инсульт в предшествующий 1
год; внутричерепное новообразование; подозрение на расслаивающую аневризму
аорты. 4. Относительные противопоказания: неконтролируемая артериальная
гипертензия (систолическое АД более 180 мм. рт. ст., диастолическое АД более 110
мм. рт. ст.); любая внутричерепная патология в анамнезе, не относящаяся к
абсолютным; использование непрямых антикоагулянтов в терапевтической дозе (МНО-2
и выше); травма (включая ЧМТ) или внутренне кровотечение в предшествующие 2
недели; травматичная или длительная (более 10 минут) сердечно-легочная
реанимация; большие оперативные вмешательства в предшествующие 3 недели, биопсия
органов, пункции неприживающихся сосудов в последние 10 дней; использование
стрептокиназы от 5 дней до 2 лет назад или отмеченную ранее аллергическую
реакцию на стрептокиназу; активная пептическая язва; нейрохирургические или
офтальмологические операции в сроки до 1 месяца; тромбоцитопения менее 100000 в
1 мл; беременность; инфекционный эндокардит; диабетическая геморрагическая
ретинопатия. Тактика лечения больных ОКС основана на определении и оценке
критериев риска ОКС (таблица 47).
Таблица 47. Критерии оценки риска ОКС без подъема ST
| Клиника |
Низкий |
Промежуточный |
Высокий |
| |
I (Braunwald)
|
II (Braunwald) ИМ или реваскуляризация в
анамнезе |
III (Braunwald) ИМ или реваскуляризация в
анамнезе Приступы стенокардии в первые 48 часа Возраст > 70 лет ЧСС > 100 АД
систолическое < 100 мм. рт. ст. |
| ЭКГ |
Нет изменений |
Инверсия зубца Т |
ST |
| Tn T
(I) |
- |
- |
+ |
| С-РБ |
< 3 мг/л |
< 3 мг/л |
>3 мг/л |
В приемном отделении решается вопрос о месте лечения и начале медикаментозной
терапии (МТ). Критерии госпитализации больных в отделение реанимации и
интенсивной терапии, кардиологические отделения приводятся ниже.
Больные, подлежащие госпитализации в отделение реанимации – больные с высоким
непосредственным риском смерти или развития инфаркта миокарда по результатам
начального наблюдения: ОКС с подъемом сегмента ST на ЭКГ
или «новой» блокадой левой ножки пучка Гиса; наличие депрессий сегмента
ST на ЭКГ/инверсии зубца Т или «нормальной» ЭКГ при явной
клинической картине ОКС; некупируемый наркотическими анальгетиками приступ
ангинозных болей независимо от наличия изменений на ЭКГ и биохимических; наличие
повышенного уровня тропонина или миоглобина; нестабильная стенокардия
III А, В, С; угрожающие нарушения ритма (желудочковая
тахикардия, фибрилляция желудочков); наличие в анамнезе АКШ и ЧТКА.
Больные, подлежащие переводу в отделение реанимации: повторные эпизоды ишемии
миокарда (рецидивирующая боль, динамика сегмента ST;
развитие гемодинамической нестабильности - гипотензия, признаки застойной
сердечной недостаточности).
Больные, подлежащие госпитализации в кардиологическое отделение – больные с
низким риском смерти или развития инфаркта миокарда в ближайшее время:
нестабильная стенокардия I (А, В, С), II
(А, В, С); ОКС без подъема сегмента ST на ЭКГ при
отсутствии повышения биохимических маркеров некроза миокарда.
В отделении реанимации необходимо обеспечить постельный режим и начать
проведение медикаментозной терапии, ориентируясь на критерии адекватности.
Завершить диагностику и в зависимости от поставленного диагноза выбрать один из
представленных вариантов.
Вариант 1. У больного диагностирован развивающийся ST(+)
ИМ (по критериям диагностики ST(+) ИМ) и он соответствует
условиям проведения ЧТКА и согласен на операцию. Продолжить МТ с оценкой
критериев адекватности МТ. Поставить в известность рентген-операционную. При
наличии возможности проведения экстренной ЧТКА – перевод больного в
рентген-операционную.
При отсутствии технической возможности проведения экстренной ЧТКА: начать
тромболитическую терапию, если есть противопоказания к тромболизису – продолжить
МТ. В случае развития острой окклюзии коронарной артерии при ЧТКА решить вопрос
об экстренном АКШ, в случае невозможности или нецелесообразности выполнения АКШ
– продолжить МТ.
Вариант 2. У больного диагностирован развивающийся ST(+)
ИМ (см. критерии диагностики ST(+) ИМ) и он не
соответствует условиям проведения ЧТКА начать тромболитическую терапию; если
есть противопоказания к тромболизису – продолжить МТ в соответствии с критериями
адекватности МТ.
Вариант 3. У больного диагностирована нестабильная стенокардия
IIIA, IIIB и IIIC
и ST(-) ИМ классов и ST(-) ИМ) и
он соответствует условиям проведения ЧТКА и согласен на операцию: продолжить МТ
(см. критерии адекватности МТ), поставить в известность рентген-операционную;
при наличии возможности проведения экстренной ЧТКА – перевод больного в
рентген-операционную; при отсутствии технической возможности проведения
экстренной ЧТКА продолжить МТ; в случае развития острой окклюзии коронарной
артерии при ЧТКА: решить вопрос об экстренном АКШ, в случае невозможности или
нецелесообразности выполнения АКШ – продолжить МТ.
Вариант 4. У больного диагностирована нестабильная стенокардия
IA, IB, IC
и IIА, IIB, IIC
классов (см. критерии диагностики НС): продолжить МТ (см. критерии адекватности
МТ). МТ эффективна у 80% пациентов этих групп, при стабилизации состояния –
проведение нагрузочной пробы перед выпиской, при невозможности стабилизации
состояния и развитии у больного НС более высокого класса.
Критериями перевода больных ОКС из отделения ОРИТ в кардиологическое
отделение являются: отсутствие проявлений ишемических атак в течение не менее 24
часов; неосложненное течение ОКС (стабильная гемодинамика, отсутствие угрожающих
нарушений ритма); при осложненном течении – стабилизация состояния пациентов до
уровня курабельности кардиологических отделений.
При рецидивировании ишемических атак, нестабильности гемодинамики показано
выполнение КАГ для уточнения степени поражения коронарного русла и решения
вопроса о виде коронарного вмешательства.
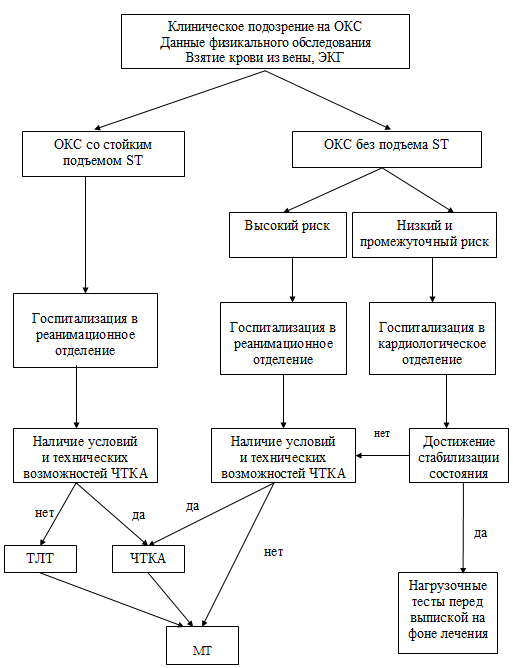
Рисунок 25. Лечебно-диагностическая тактика при ОКС в
Самарском клиническом кардиологическом диспансере. |