
ГЛАВА Ι. НЕКОТОРЫЕ ВОПРОСЫ ОРГАНИЗАЦИИ РАБОТЫ ОХРАНЫ ТРУДА, ТЕХНИКИ БЕЗОПАСНОСТИ В
ЭЛЕКТРО-СВЕТОЛЕЧЕБНЫХ КАБИНЕТАХ (ОТДЕЛЕНИЯХ).
Общие положения
Общие требования безопасности проведения физиобальнеотерапевтических процедур
больным, безопасности труда медицинского персонала в отделениях или кабинетах
установлены отраслевым стандартом ОСТ-42-21-16-83. Согласно этому отраслевому
стандарту строительство новых и реконструкция существующих отделений или
кабинетов физиотерапии допускается только при наличии утвержденного приема,
согласованного с учреждением санитарно-эпи-демиологической службы, и технической
инспекцией профсоюза, главным физиотерапевтом или заменяющим его лицом.
Вновь выстроенные или реконструированные отделения в установленном порядке
принимаются в эксплуатацию специальной комиссией при обязательном участии в ней
представителей санитарно-эпидемиологической службы, главного физиотерапевта,
технического инспектора профсоюзов медработников, представителей местной
профсоюзной организации и заинтересованных лиц.
Приемка оформляется актом с заключением о возможности эксплуатации
построенного отделения, причем один акт остается у руководителя отделения.
Использовать помещение физиотерапевтических отделений (кабинетов) можно
только по их прямому назначению, администрация ЛПУ не имеет право передавать их
другим службам.
Для проведения процедур по каждому виду лечения должны оборудоваться
отдельные помещения, лучше на одном этаже (П2). Допускается размещение в одном
помещении электро- и светолечения (за исключением использования стационарных УВЧ
генераторов и аппаратов микроволн, для них нужны отдельные помещения).
Опасные и вредные производственные факторы в электросветолечебном кабинете
При эксплуатации отделений и кабинетов физиотерапии на персонал могут
воздействовать опасные и вредные физические и химические производственные
факторы. К физическим вредным факторам относятся повышенная температура воздуха,
повышенный уровень шума, вибрации, ультразвука, ннфразвуковых колебаний,
повышенная влажность и ионизация воздуха, повышенный уровень статического
электричества, электромагнитных излучений, напряженность электромагнитного,
магнитного поля, повышенный уровень ультрафиолетового, инфракрасного, лазерного
и внешнего гамма-излучения.
К химически опасным и вредным факторам относят повышенное содержание в
воздухе различных химических веществ: озона, азота, окислов азота. Пределы
допустимой концентрации вредных веществ в воздухе, а также допустимые уровни
физических факторов изложены в соответствующих документах (СПИП, ГОСТ, ПΙ).
Особенности организации электросветолечебных отделений (кабинетов).
Остановимся кратко на особенностях организации электросветолечебных
отделений. Помещения для электросветолечения должны иметь отношения площади окон
к площади пола не менее 1:6. Освещенность на уровне 80 см при использовании ламп
- 150 лк. Деревянный пол помещения может быть покрыт линолеумом. Синтетические
материалы для покрытия пола, халатов, занавесей использовать запрещается из-за
повышения уровня статических электрических зарядов. Стены помещения окрашивают
на высоту 2 м светлой масляной краской, а остальную часть белят. Использовать
керамическую плитку в электросветолечебном отделении нельзя.
Площадь кабинета электро- и светолечения принимается из расчета 6 кв.
м. на кушетку (при наличии одной кушетки - 12 кв. м). В кабинете микроволновой
терапии площадь на одну кушетку увеличивается до 9 кв. м, в кабинете для
внутриполостных процедур - до 18 кв. м. (П2).
Для изготовления каркасов процедурных кабин можно применять дерево,
пластмассу, никелированные или окрашенные масляной краской трубы. Металлический
каркас надо изолировать от стен, пола и потолка с помощью фланцев. Фланцы - это
бруски из дерева толщиной 4-5 см, проваренные в парафине и окрашенные масляной
краской. Трубы крепят к стенам с помощью фланцев болтами не длиннее 3 см.
Размеры кабин: высота 2 м, длина 2,2 и, ширина зависит от типа аппарата. Для
стационарных аппаратов ширина - 2 м, для остальных - 1,8 м. В каждой кабине
можно установить только один аппарат, одну деревянную кушетку.
Стационарные аппараты с дистанционным или с универсальным расположением
излучателей УВЧ и СВЧ терапии («Экрэн-1», «Экран-2», «Волна-2», «Луч-58»),
имеющие мощность более 100Вт, необходимо устанавливать в экранирующей кабине
илошадью 9 кв. м на один аппарат, изготовленный из ткани с микропроводом В-1
артикул 4381, причем ткань должна касаться пола или не доходить до него не более
чем на 2 см. Нахлест ткани у входа делают от 10 до 50 см, кабина не должна иметь
горизонтальных отверстий. Аппараты устанавливают так, чтобы излучатель был
направлен в сторону наружной стены. При дистанционном облучении области
головы больному надевают защитные очки «ОРЗ-5» с пленкой двуокиси олова.
Аппараты для ДМВ- и СМВ- терапии с контактным расположением излучателей можно
применять вне кабины, в общем электросветолечебном помещении.
В каждом электросветолечебном отделении должен быть изолированный бокс
площадью 8 кв. м, в котором хранятся прокладки, лекарственные растворы,
проводят стерилизацию. В боксе должен быть сушильно-вытяжной шкаф, моечная
раковина, рабочий стол, стиральная машина. Гидрофильные прокладки промывают
после процедуры в горячей воде 5-10 минут, сушат. Стирают их не реже 1 раза в
месяц, а стерилизуют в педальных стерилизаторах «С-60» по графику для каждого
вещества отдельно.
При организации группового профилактического ультрафиолетового облучения
должны быть предусмотрены следующие помещения: фотарий, комната для раздеваний,
рабочее место медсестры. Площадь всего фотария колеблется от 16 до 50 кв. м,
причем, если используется ртутно-кварцевый облучатель СКМ с лампой «ДРТ-375», то
площадь равна 16-25 кв. м, для большого маячного облучателя «СКВ» с ламной
«ДРТ-1ООО» необходима площадь 40-50 кв. м. Фотарий может быть кабинного типа из
смежных кабин, на стенах которого на высоте 1,5 м укреплены 10-15 ламп «ЛЭ-30».
Второй тип фотария - лабиринтный с перегородками, на которых также висят лампы
«ЛЭ-30». Общая длина такого фотария 30 м, которые больной проходит за 2-3 мин.,
получая за это время 1/3 биодозы.
Фотарий для УФО облучения с люминисцентными эритемными лампами ЭГД-5 и для
индивидуального облучения ЭОЛ-10 не требует больших специальных помещений, так
как при горении этих ламп озон и окислы азота образуются в небольшом количестве.
В углах комнаты для общего ультрафиолетового облучения рекомендуют устанавливать
стационарные лампы «Соллюкс» мощностью 500-1000 Вт каждая. Все эти лампы
включают через пусковой щит из комнаты медсестры.
Кабины для индивидуального ультрафиолетового облучения с помощью
ртутно-кварцевых ламп лучше оборудовать у глухой стены, ножки процедурных
кушеток для удобства укоротить на 20 см. Для уменьшений отражения лучей с
внутренней стороны кабины повесить занавески на ткани черного цвета. По краям
рефлекторов ртутно-кварцевых облучателей надевают двухслойные «юбки» длиной 40
см, их внутренний слой сшит из белой, а наружный - из черной материи. Во время
процедур все обнаженные части тела больного закрывают простыней. Лампы типа «ДРТ»
могут оставаться включенными не более 2 часов, затем надо сделать перерыв на 30
мин.
При работе с лампами типа ДРТ определение средней биодозы должно проводиться
при каждой замене горелки, а также после ремонта дросселя, а при эксплуатации не
менее 1 раза в 3 мес. Среднюю биодозу вместе с датой каждой проверки записывают
на бирке, прикрепленной к аппарату.
Кабинет светолечения должен быть оборудован набором очков консервантов с
темными стеклами и боковой защитной оправы Дезинфицируют их ватными тампонами,
смоченными спиртом. При инфракрасном облучении на глаза больного надевают «очки»
из плотной ткани или картона.
Площадь кабинета для групповой аэроионной, аэрозольной, электроаэрозольной
терапии и для групповой ингаляции должна рассчитываться из 4 кв. м. на 1
аппарат, но не менее 12 кв. м. при наличии только одного аппарата. Помещение для
групповой ингаляции должно быть изолированным. Температура в электро-
светолечебном помещении должна быть не ниже 20-С, приточно вытяжная
вентиляция должна обеспечивать 3-4 кратный обмен воздуха, а в помещениях для
УВЧ, микроволновой, УЗ, аэротерапии и в фотарии с лампами ДРТ - 4-5-кратный
обмен воздуха в час. В групповом ингалятории обмен воздуха должен быть
8-10-кратный.
Электроснабжение и защитное заземление
Каждое помещение электросветолечения должно иметь самостоятельную питающую
линию, идущую от распределительного щита. Распределительный (групповой) щит
устанавливается в легко доступном месте. В нем монтируют предохранители типа
«Е-27» или автоматические выключатели максимального типа на 15 А с числом групп
соответственно числу потребляющих энергию единиц, включая стерилизаторы,
электроплитки, аппараты и др. Щит снабжают рубильником или пускателем на 60-110
А (АП-50, А 3114,7) и сетевым вольтметром с переключателем фаз. Сетевые вводы к
групповому щиту делают четырех проводными. Линии электроснабжения от
распределительного щита здания к каждому групповому щиту помещений для
электросветолечения прокладывают отдельными медными изолированными проводами
сечением 6 мм2, от группового щита кабинета к пусковому щитку кабины
проводом сечением не менее 2,5 мм2.
Для подключения аппаратов к электрической сети в каждой процедурной кабине на
высоте 1,6 м от пола устанавливается пусковой щиток. Щиток состоит
из изоляционной панели, на которой устанавливается трех полюсный рубильник (или
пускатель типа ПА-50, ПИВ, др.), одна штепсельная розетка и 4 клеммы
лабораторного типа в изоляционной оправе с отметками питающего напряжения. Две
левые клеммы предназначены для подключения стационарного аппарата класса защиты
«01» к источнику тока, две первые - для защитного заземления аппаратов. При этом
третья клемма слева соединена с землей через рубильник или пускатель и служит
для заземления стационарно установленного аппарата класса защиты «01», а
четвертая клемма соединена с землей постоянно и служит для заземлении переносных
аппаратов класса защиты «01», включаемых в штепсельную розетку. Клеммы
заземления должны отличаться от других клемм цветом. При необходимости включения
в сеть стационарных аппаратов класса защиты «1» на щитке дополнительно монтируют
специальную штепсельную розетку с заземляющими контактами.
Металлические корпуса и штативы аппаратов, выполненных по классу защиты «01»
и «1» должны быть заземлены где бы на них не проводились процедуры.
Сопротивление системы заземления в сетях с изолированной нейтралью не должно
превышать 4 Ом, а в сетях с глухозаземленной нейтралью - 10 Ом (С1). Заземляющая
магистраль должна быть выполнена в соответствии с Инструкцией по защитному
заземлению «ЭМА» в учреждениях системы Минздрава РФ. В здании эта магистраль
выполняется из стальной проволоки толщиной 3 мм, сечением 24 мм2.
Вне здания под землей - толщиной 4 мм, при сечении 48 мм2, проволока также
стальная (С2).
В помещении кабинета провода медные, при открытой проводке сечением 4 мм2,
при скрытой - 2,5 мм2. К каждому аппарату от заземляющей магистрали
прокладывается ответвление медным гибким проводом сечением не менее 1,5 мм2.
Контакт в разъемах проводов обеспечивается болтовым соединением или сваркой.
Нельзя даже для временного заземления заземления использовать нулевой рабочий
провод в сетях с глухозаземленной нейтралью, так как такое заземление будет
крайне ненадежным. В заземляющих проводах нельзя устанавливать выключатели и
предохранители. Нельзя использовать в качестве заземлителей трубы водопровода,
отопления, канализации, газопровода, молниеотводы.
Техника безопасности и организация кабинета лазеротерапии в
физиобальнеотерапевтическом отделении
Основными документами, регламентирующими работу с лазерными аппаратами,
являются:
- ГОСТ Р-50723-94. Лазерная безопасность. Общие требования безопасности при
разработке и эксплуатации лазерных изделий;
- Санитарные нормы и правила устройства и эксплуатации лазеров № 5804-91;
- ОСТ 42-21-16-86. Система стандартов безопасности труда, отделения, кабинеты
физиотерапии. Общие требования безопасности;
- Приказ МЗ и МП РФ от 14.03.96 г. № 90. О порядке проведения предварительных и
периодических медицинских осмотров работников и медицинских регламентах допуска
к профессии;
- Типовая инструкция по охране труда при проведении работ с лазерными
аппаратами;
- МУ 287-113-00. Методические указания по дезинфекции, предстерилизационной
очистке и стерилизации изделий медицинского назначения.
Требования к размещению лазерных аппаратов, организации рабочих мест и
помещениям изложены в следующих документах: ГОСТ Р-50723-94, СанПиН 5804-91,
ССБТ ОСТ 42-21-16-86.
Площадь кабинета принимается из расчета 6 м2 на кушетку, при наличии 1
кушетки - не менее 12 м2. Отдельно кабинет для проведения внутриполостных
процедур, площадь принимается на 1 гинекологическое кресло - 18 м2. Пол должен
быть деревянным или покрытым специальным линолеумом, не образующим статическое
электричество, и не должен иметь выбоин. Запрещается для покрытия пола и
изготовления занавесей процедурных кабин применять синтетические материалы,
способные создавать статические электрические ряды.
Стены помещений на высоту 2 метра должны быть покрашены масляной краской
светлых тонов, остальная часть стен и потолка - клеевой. Облицовка стен
керамической плиткой запрещается. В помещениях, где работает лазерная установка,
стены и потолок должны иметь матовое покрытие. Не допускается применение
глянцевых, блестящих, хорошо (зеркально) отражающих лазерное излучение
материалов.
На дверях кабинета, где проводятся процедуры, необходимо разместить знак
лазерной опасности по ГОСТ Р 50723-94 (рис. 1). Знак и окантовка черные, фон
желтый. Рекомендуемые размеры знака приведены в табл. 1. Предупреждающие надписи
не наносятся, чтобы не создавать пациентам отрицательный психоэмоциональный фон
перед проведением процедуры.
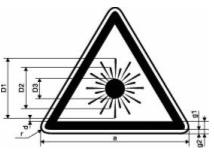
Рис. 1. Знак лазерной опасности по ГОСТ Р 50723-94
Отделку помещений следует выполнять только из негорючих материалов. Помещения
должны соответствовать требованиям пожарной безопасности и иметь необходимые
средства предотвращения пожара и противопожарной защиты.
Таблица 1. Рекомендуемые размеры знака лазерной опасности по ГОСТ Р 50723-94 (мм)
| a |
g1 |
g2 |
r |
D1* |
D2* |
D3* |
d* |
25
50
100
150
200
400
600 |
0,5
1
2
3
4
8
12 |
1,5
3
6
9
12
24
36 |
1,25
2,5
5
7,5
10
20
30 |
10,5
21
42
63
84
168
252 |
7
14
28
42
56
112
168 |
3,5
7
14
21
28
56
84 |
0,5
1
2
3
4
8
12 |
Помещения должны быть оборудованы приточно-вытяжной вентиляцией с подачей
подогретого воздуха, обеспечивающей 3-4-кратный обмен воздуха в час, и оконными
фрамугами.
Естественное и искусственное освещение помещений должно удовлетворять
требованиям действующих норм. Контроль освещенности рабочей зоны в соответствии
с ГОСТ 24940 и СНиП 11-4-79. Следует предусматривать необходимые способы
регулирования освещенности и дежурное освещение. В помещениях или зонах, где
используются очки для защиты от лазерного излучения, уровни освещенности должны
быть повышены на I ступень.
Параметры микроклимата и содержание вредных веществ в воздухе рабочей зоны
должны соответствовать требованиям действующих нормативных документов.
Каждое помещение для лазеротерапии должно иметь самостоятельную питающую линию,
идущую от распределительного щита, проложенную проводами необходимого по расчету
сечения. Присоединение к этим электропроводам других потребителей не
допускается.
В каждом помещении для лазеротерапии в легко доступном месте устанавливают
групповой щит с общим рубильником или пускателем, имеющим обозначенное положение
«включено-выключено». В каждой процедурной кабине для подключения аппаратов на
высоте 1,6 м от уровня пола устанавливается пусковой щиток.
Нагревательные приборы системы центрального отопления, трубы отопительной,
газовой, водопроводной канализационной систем, а также любые заземленные
предметы, находящиеся в помещениях, должны быть закрыты деревянными кожухами,
покрытыми масляной краской по всему протяжению и до высоты, недоступной
прикосновению больных и персонала.
Металлические заземленные корпуса аппаратов следует устанавливать в недоступном
месте для больного, а при невозможности соблюдения этого условия доступные для
больного заземленные корпуса аппаратов должны быть защищены изолирующим экраном
от возможного прикосновения больного.
Кабинеты для проведения внутриполостных (эндоскопических) процедур и ВЛОК должны
удовлетворять требованиям, предъявляемым к процедурным кабинетам.
Размещение лазерных изделий в каждом конкретном случае проводится с учетом
класса опасности изделия, условий и режима труда персонала, особенностей
технологического процесса, подводки коммуникаций, планировки помещений и т. д.
Оптимальный набор аппаратуры зависит не от того, где находится кабинет лазерной
терапии (в поликлинике или в стационаре), а от целей и задач, преследуемых
открытием данного кабинета. Для кабинета лазеротерапии, в котором будут
проводиться наружные процедуры (по направлению врачей различных специальностей:
терапевта, невропатолога, гастроэнтеролога, гинеколога, уролога и т. д.),
необходим 2- или 4-канальный терапевтический аппарат с импульсными ИК-лазерными
головками. Импульсная мощность 5-20 Вт, частота следования импульсов 1-3000 Гц.
Данные параметры выбраны, исходя из наиболее применяемых методик лазеротерапии.
Для головок обязательно наличие зеркальных насадок. Часто возникает
необходимость использования матричных излучателей с ИК лазерными диодами.
Для кабинета внутриполостной (эндоскопической) лазеротерапии наиболее
оптимальным будет комплектование лазерного аппарата излучающими головками,
излучение которых находится в красном диапазоне спектра (0,63-0,67 мкм) и
мощностью 10-30 мВт. Необходим также комплект внутриполостных насадок
(гинекологический, урологический, проктологический, лор и др.).
Для проведения ВЛОК необходим лазерный аппарат с длиной волны излучения 0,63 мкм
и мощностью до 2 мВт, а также одноразовые стерильные световоды с иглой КИВЛ-01.
Вновь выстроенные или реконструированные кабинеты в установленном порядке
принимаются в эксплуатацию специальной комиссией при обязательном участии в ней
представителей Госсанэпиднадзора, технического инспектора труда, главного
физиотерапевта или замещающего его лица (основание - ССБТ ОСТ 42-21-16-86). Ввод
в эксплуатацию новых лазерных аппаратов классов 3А, 3Б и 4 с установлением
условий и характера труда должна осуществлять комиссия медицинского учреждения.
Состав комиссии определяет администрация учреждения с включением в ее состав
представителей Госсанэпиднадзора и технического инспектора труда (основание -
ГОСТ Р-50723-94). Приемка оформляется актом с заключением о возможности
эксплуатации принятых кабинетов и лазерной аппаратуры. Для ввода в эксплуатацию
комиссии должна быть представлена следующая документация:
- паспорт на лазерную аппаратуру;
- инструкция по эксплуатации и технике безопасности;
- утвержденный план размещения лазерных аппаратов (с подробным описанием
помещения - площадь кабинета и кабин для проведения процедур; внутренняя отделка
стен, потолка, кабин, пола; освещение, вентиляция, отопление, водоснабжение);
- санитарный паспорт (приложение 5 СанПиН 5804-91).
Требования к размещению лазерной терапевтической аппаратуры (ГОСТ Р-50723-94,
СанПиН 5804-91, ССБТ ОСТ 42-21-16-86) более жесткие, чем к размещению ряда
других физиотерапевтических аппаратов. При соблюдении этих требований возможно
размещение лазерных терапевтических аппаратов для наружного применения в
отдельных кабинках в кабинете высокочастотной физиотерапии. Профилактический
осмотр лазерной терапевтической аппаратуры и устранение выявленных дефектов с
отметкой в журнале должен проводить специалист-электромеханик (физиотехник)
учреждения или обслуживающего его ремонтного предприятия (медицинской техники)
по утвержденному графику не реже одного раза в две недели (основание - ССБТ ОСТ
42-21-16-86).
Обработка световодов и оптических насадок
Оптические насадки и световоды требуют особо бережного отношения, чтобы
предупредить механическое повреждение (царапины, перегибы, изломы и др.).
Царапины и микротрещины уменьшают прозрачность световода или насадки, что ведет
к потере мощности иногда в несколько раз и свидетельствует о необходимости их
замены [Самосюк И.З. и др., 1997]. Кроме того, обеспечить полную стерильность
при обработке перед повторным применением в этом случае практически невозможно,
так как большинство инструментария допускает только холодную химическую
стерилизацию. Необходимо также помнить, что средний срок службы насадок
составляет 1,5-2 года.
В связи с тем, что полостные насадки могут соприкасаться с
поврежденной слизистой оболочкой, контактировать с кровью и инфекционными
препаратами, они подлежат обязательной стерилизации [Александрова О.Ю., 2002].
Обработка полостных насадок включает предварительную очистку, дезинфекцию,
предстерилизационную обработку и стерилизацию в соответствии с методическими
указаниями МУ 287-113-00.
При выборе средств, рекомендуемых для дезинфекции, предстерилизационной
очистки и стерилизации, необходимо учитывать особенности воздействия конкретных
средств (из числа разрешенных в нашей стране для данной цели) на оптические
свойства и материал насадок. Наиболее удовлетворяющими в этой связи являются
средства, указанные в Приказе МЗ РФ от 16.06.97 г. № 184 «Об утверждении
Методических указаний по очистке, дезинфекции и стерилизации эндоскопов и
инструментов к ним, используемых в лечебно-профилактических учреждениях». В
соответствии с методическими указаниями МУ 287-113-00 для дезинфекции возможно
применение следующих средств: хлоргексидин биглюконат, этиловый спирт, Сайдекс,
Глутарал, Глутарал-Н, Гигасепт ФФ, КолдСпор, Лизоформин 3000, Дезоформ,
Секусепт-форте, Дюльбак растворимый, Хелипур Х плюс, Бианол, Виркорн, перекись
водорода.
Для предстерилизационной очистки используют: моющие растворы, содержащие
перекись водорода, синтетические моющие средства («Лотос», «Астра», «Айна», «Маричка»,
«Прогресс»), Биолот, Бланизол, Септодор, Виркон.
Для стерилизации используют: глютаровый альдегид, Сайдекс, Глутарал, Глутарал-Н,
Гигасепт ФФ, КолдСпор, Лизоформин 3000, Дюльбак растворимый, Бианол, перекись
водорода.
Концентрация рабочего раствора, температура и время воздействия указаны
конкретно для каждого вещества (см. Приказ МЗ РФ № 184 и МУ 287-113-00). В
соответствии с Приказом МЗ СССР от 30.07.91 г. № 245 «О нормативах потребления
этилового спирта учреждений здравоохранения, образования и социального
обеспечения» нормативы потребления этилового спирта зависят от типа медицинского
учреждения. В соответствии с этим Приказом руководителям учреждений
здравоохранения предоставляется право распределять этиловый спирт между
отделениями и кабинетами в пределах общего объема спирта, выделенного
учреждению, используя нормы, приведенные в приложении 2 настоящего Приказа.
Ориентировочная норма расхода этилового спирта в физиотерапевтических отделениях
- 1300 граммов 96° спирта на 1000 процедур (приложение 2 к Приказу, в том числе
и на лазеротерапевтическую процедуру). Для эндоскопической лазерной терапии - в
соответствии с нормами на эндоскопическое исследование - 50 граммов на 1
исследование. Для проведения ВЛОК - в соответствии с нормами на постановку
капельницы - 5,0-10,0 граммов.
Соответствие лазерной терапевтической аппаратуры стандартам
Определяется Сертификатом соответствия, который выдается органами Госстандарта
после проведения серии технических испытаний на соответствие ГОСТ Р 50444-92,
ГОСТ Р 50267.0-92, ГОСТ Р 50723-94, ГОСТ 23511-79, СанНиП 5804, РД 50-707-91.
Другой документ, регламентирующий производство и продажу АЛТ, -
Регистрационное удостоверение - выдается Министерством здравоохранения и
социального развития РФ в соответствии с Приказом Минздрава РФ от 02.07.99 г. №
274 «О порядке регистрации изделий медицинского назначения и медицинской техники
отечественного производства в Российской Федерации».
Предприятие, производящее и реализующее медицинское оборудование (в том числе
АЛТ), должно также иметь лицензию в соответствии с Федеральным законом о
лицензировании отдельных видов деятельности № 128-ФЗ от 08.08.01 г.
В последние годы все более актуальной становится сертификация системы
качества производства по ISO9000, что вполне оправданно и связано с интеграцией
России в мировую экономику. Безусловное лидерство России в области изготовления
лазерной терапевтической аппаратуры может быть легко утрачено, если
производители не будут стремиться к организации сертифицированного и
качественного производства.
Лазерная терапевтическая аппаратура относится к изделиям медицинским
электрическим, имеющим контакт с пациентом, поэтому к ней предъявляются
требования безопасности по ГОСТ Р 50267.0-92.
Класс опасности лазерных изделий определяется при их разработке и указывается
в технических условиях на изделия, эксплуатационной, ремонтной и другой
технической и рекламной документации.
Каждое лазерное изделие должно иметь знак (знаки) предупреждения о лазерной
опасности с указанием класса изделия по ГОСТ 12.4.026-76.
Лазерные изделия, при работе которых возможно образование других, помимо
лазерного излучения, опасных и вредных производственных факторов, должны иметь
соответствующие знаки безопасности по ГОСТ 12.4.026-76.
Надежность АЛТ должна соответствовать РД 50-707-91, что подтверждается
сертификационными испытаниями.
По ГОСТ 15150-69 определяется климатическое исполнение аппарата, а в
соответствии с этим - правила транспортировки, хранения и эксплуатации.
Соответствие ГОСТ 23511-79 (необходимо смотреть в перечне документов в
Сертификате соответствия на аппарат) означает, что данный медицинский прибор
может эксплуатироваться в жилых домах или подключаться к их электрическим сетям
без ограничений.
Персонал
На должность врача-физиотерапевта кабинета лазерной терапии назначается врач,
окончивший лечебный или педиатрический факультет, прошедший специальную
подготовку по физиотерапии и курортологии (приложение 6 к Приказу МЗ СССР от
21.12.84 г. № 1440), а также специализацию по лазерной медицине на базе
учреждений, получивших разрешение МЗ РФ на проведение указанной специализации и
имеющих лицензию (Приказ МЗ РФ от 19.05.92 г. № 162 «О мерах по усилению
контроля за разработкой и применением лазерной техники в медицине»). Работа
врачей других специальностей на лазерных аппаратах (на рабочем месте)
допускается только после прохождения специализации на базе указанных учреждений
(Приказ МЗ РФ от 19.05.92 г. № 162).
Должности врача-лазеротерапевта в штатном расписании медицинских учреждений
не существует (за исключением специализированных центров). Возможно
использование должностей врачей-физиотерапевтов с формулировкой:
врач-физиотерапевт кабинета лазерной терапии. Руководитель медицинского
учреждения при формировании штатного расписания (по физиотерапевтическому
отделению, кабинету, в том числе при наличии кабинета лазерной терапии) должен
руководствоваться действующими приказами МЗ по штатным нормативам для данного
типа учреждений. Например, для городской поликлиники с числом обслуживаемого
населения свыше 25 000 человек действует Приказ МЗ СССР от 11.10.82 г. № 999,
где указано, что должности врачей-физиотерапевтов устанавливаются в зависимости
от числа врачей, ведущих амбулаторный прием. При числе таких должностей от 15 до
30 положено иметь 0,5 должности врача-физиотерапевта, от 30 до 50 - 1 должность,
свыше 50 - 1 должность + 0,5 должности на каждые последующие 25 должностей
врачей, ведущих амбулаторный прием. Из этих должностей физиотерапевтов главный
врач может выделить должность врача-физиотерапевта кабинета лазерной терапии.
Должности медицинских сестер по физиотерапии (в штатном расписании нет должности
медицинской сестры по лазеротерапии) устанавливаются из расчета 1 должность на
15 000 условных физиотерапевтических единиц в год (п. 40 данного Приказа).
Должности санитарок физиотерапевтического отделения устанавливаются из расчета 1
должность на 2 должности медицинских сестер по физиотерапии (п. 67). Из этих
должностей среднего и младшего медицинского персонала главный врач выделяет
ставки для кабинета лазерной терапии.
В соответствии с Приказом МЗ РФ от 14.03.96 г. № 90 персонал, связанный с
обслуживанием и эксплуатацией лазеров, должен проходить предварительные и
периодические медицинские осмотры. Периодичность осмотров - 1 раз в год. Участие
врачей-специалистов: терапевт, невропатолог, офтальмолог, дерматовенеролог.
Лабораторные и функциональные исследования: общий анализ крови, тромбоциты,
ретикулоциты, ЭКГ.
Продолжительность рабочего дня у врача-физиотерапевта (он же - врач-лазеротерапевт) амбулаторно-поликлинического и стационарного учреждения при
шестидневной рабочей неделе составляет 6,5 часов (за рабочую неделю - 38,5
часов). При пятидневной рабочей неделе с двумя выходными днями норма рабочего
времени за учетный период (неделя, месяц) сохраняется (основание - Статья 45
КЗОТ, Приказ по Наркомздраву СССР от 12.12.40 г. № 584 «О продолжительности
рабочего дня медицинских работников»). Для медицинских сестер по физиотерапии
как в стационаре, так и в амбулаторно-поликлиничеcких учреждениях
продолжительность рабочего дня также одна и составляет 6,5 часов при
шестидневной рабочей неделе.
В соответствии с приказом МЗ СССР № 1000 от 23.08.1981 г. в
амбулаторно-поликлинических учреждениях врач-физиотерапевт (он же - врач-лазеротерапевт) принимает 5 человек в 1 час работы. В стационарах
распределение норм нагрузок производится с учетом штатного расписания учреждения
в зависимости от числа коек.
Медицинские сестры всех физио- или лазеротерапевтических подразделений в
течение одной смены обязаны выполнить не менее 50 процедурных единиц, а в
течение 1 года - не менее 15 000 процедурных единиц (расчет процедурных единиц
производится по Приложению 1 к Приказу МЗ СССР от 21.12.84 г. № 1440 «Об
утверждении условных единиц на выполнение физиотерапевтических процедур, норм
времени по массажу, положений о физиотерапевтических подразделениях и их
персонале»). В соответствии с Приказом МЗ СССР от 22.07.87 г. № 902 «Об отмене
планирования и оценки работы амбулаторно-поликлинических учреждений по числу
посещений» руководителям учреждений дано право устанавливать (сокращать) нормы
нагрузки врача и медсестер в конкретном лечебном учреждении. В данном случае
должно быть обоснование сокращения норм нагрузки сложностью проведения процедур
или дополнительными затратами времени. Сокращение норм нагрузки медперсонала
должно быть оформлено приказом главного врача и согласовано с органами,
финансирующими данное учреждение.
Медицинский персонал, занятый проведением процедур на лазеротерапевтических
установках, правом на дополнительный отпуск, льготную пенсию, бесплатное
получение молока не обладает (информация ВЦСПС).
Медицинский персонал, работающий на лазерных установках, имеет право на
повышение окладов (ставок) на 15 процентов (основание - приложение 2 к Приказу МЗ РФ от 15.10.99 г. № 377 «Об утверждении положения об оплате труда работников
здравоохранения»).Основные меры предосторожности при работе с терапевтическими
лазерными установками АЛТ «Матрикс» относится к третьему классу гигиенической
классификации лазеров (медицинские), т. е. предусмотрено воздействие лазерного
излучения на человека (пациента) в специальных условиях, в соответствующей дозе
и подготовленным персоналом, имеющим разрешение на работу с лазерами.
Условия эксплуатации лазерных аппаратов должны исключать воздействие на пациента
и медицинский персонал за счет зеркально и диффузно отраженного излучения (за
исключением лечебных целей). Кнопку «Пуск» необходимо включать только ПОСЛЕ
установки излучателя на место облучения.
По электрической безопасности данный аппарат относится к классу II, тип В
(бытовых электрических приборов) и не нуждается ни в каких особых
организационных согласованиях и мероприятиях, кроме обычного инструктажа по
технике безопасности.
Лазерные аппараты должны использоваться в соответствии с «Санитарными нормами
и правилами эксплуатации лазеров» СНИП 5804-91, а кабинеты лазеротерапии - по СНИП 11-69-78 (6) и 11-4-79, 11-69-78 (7).
Запрещается:
- начинать работу с аппаратом, не ознакомившись внимательно с инструкцией по
эксплуатации;
- располагать на пути лазерного излучения посторонние предметы, особенно
блестящие, способные вызывать отражение излучения;
- смотреть навстречу лазерному лучу или направлять лазерное излучение в глаза;
- работать лицам, не связанным непосредственно с обслуживанием аппарата;
- оставлять без присмотра включенный аппарат;
- в рабочей зоне оператора (врача, среднего медперсонала), отпускающего
процедуру, интенсивность отраженного ИК излучения не должна превышать 5 · 10-8
Вт/см2.
Необходимо использовать защитные очки во всех случаях, когда есть вероятность
поражения глаз прямым, отраженным или рассеянным лазерным излучением. Персоналу
запрещается:
- осуществлять наблюдение прямого и зеркально отраженного лазерного излучения
при эксплуатации лазеров II-IV класса без средств индивидуальной защиты;
- размещать в зоне лазерного пучка предметы, вызывающие его зеркальное
отражение, если это не связано с производственной необходимостью.
Лазерное
излучение с длиной волны от 380 до 1400 нм наибольшую опасность представляет для
сетчатой оболочки глаза, а излучение с длиной волны от 180 до 380 нм и свыше
1400 нм - для передних сред глаза.
Инструкцию по технике безопасности для кабинета лазерной терапии обязан
разработать заведующий кабинетом лазерной терапии или заведующий отделением, в
состав которого входит данный кабинет, в состав которого входит данный кабинет.
Инструкция должна быть составлена на основе Типовой инструкции по охране труда
при проведении работ с лазерными аппаратами (№ 06-14/20, утверждена 26.05.88 г.)
с учетом особенностей данного медицинского учреждения, утверждена администрацией
учреждения и согласована с профсоюзным комитетом. Инструкции должны быть
вывешены на видном для персонала месте.
Ответственность за обеспечение безопасности работы в кабинете лазерной терапии
возлагается:
- в части правильного размещения, планировки, отделки помещений и оснащения -
на руководителя лечебно-профилактического учреждения;
- в части эксплуатации лазерной терапевтической аппаратуры - на заведующего
отделением или врача, ответственного за работу кабинета (основание - ССБТ ОСТ
42-21-16-86).
Рабочие места должны быть организованы таким образом, чтобы исключать
возможность воздействия на персонал лазерного излучения или чтобы его величина
не превышала ДПИ для класса I.
Рабочее место обслуживающего персонала, взаимное расположение всех элементов
(органов управления, средств отображения информации, оповещения и др.) должны
обеспечивать рациональность рабочих движений и максимально учитывать
энергетические, скоростные, силовые и психофизиологические возможности человека.
Открытые траектории излучения лазеров II класса должны располагаться выше или
ниже уровня глаз работающих.
На рабочем месте необходимо иметь инструкцию по технике безопасности для
работающих на лазерном аппарате, аптечку и инструкцию по оказанию первой помощи
пострадавшему.
В соответствии с Приказом МЗ РФ от 14.03.96 г. № 90 к работе с лазерными
аппаратами допускаются лица, достигшие 18 лет и не имеющие следующих медицинских
противопоказаний:
- хронические рецидивирующие заболевания кожи;
- понижение остроты зрения ниже 0,6 на одном глазу и ниже 0,5 - на другом
(острота зрения определяется с коррекцией);
- катаракта;
- дегенеративно-дистрофические заболевания сетчатки глаз;
- хронические заболевания переднего отрезка глаз.
Принципы электробезопасности и классы защиты электромедицинской аппаратуры
Основной принцип электробезопасности и эксплуатации физиотерапевтических
аппаратов заключается в том, что при отказе одного из средств защиты от
поражения электрическим током опасность для человека возникать не должна. Для
выполнения этого требования при нарушении рабочей изоляции вся
физиотерапевтическая аппаратура имеет дополнительное (подстраховочное) средство
защиты. Практически этого достигают надежной защитой от прикосновения человека
всех деталей аппарата, находящихся под напряжением более 24 В.
В зависимости от способа дополнительной защиты от поражения электрическим
током все электромедицинские аппараты делят на 4 класса. Из таблицы видно, что
дополнительная защита конструируется с учетом условий питающей электросети.
По классу защиты «01» выполняются преимущественно переносные аппараты,
имеющие отдельный заземляющий провод (УВЧ-30, УВЧ-66, «Ромашка», «Искра-1»,
«Луч-2», стерилизаторы и др.). Для включения их в сеть достаточно
обыкновенной штепсельной розетки (СЗ). Аппараты класса защиты «01» снабжены
специальной вилкой с заземляющими контактами и могут быть включены только в
соответствующую розетку, т. е. используются «Экран-2», «Волна-2», УЗТ-101, 102,
103, 104, «Ультратон» «Луч-58-1» и другие. Аппараты «Луч-58»-1» и др.).
Аппараты класса защиты «ΙΙ» («Поток-1», «Тонус-1», «Тонус-2»,
«Амплипульс-4», «Полюс-1», «Стимул-1») не нуждаются в заземлении и не требуют
особых устройств для включения в сеть (С4). Аппараты класса III
(эндоскопы, налобные лампы для врача, ручные бормашины и др.) включаются в сеть
через специальный блок питания, снабженный понижающим трансформатором, при этом
работают при напряжении менее 24 В и поэтому безопасны.
Наиболее удобной для физиотерапии следует признать конструкцию по II классу
защиты, обеспечивающую полную безопасность физиотерапевтического аппарата и
удобство работы с ним.
Использование в медицинских учреждениях аппаратуры класса «О», т. е. не
имеющей дополнительной зашиты от поражения электрическим током, запрещено.
Все физиотерапевтические процедуры можно проводить только на исправной
аппаратуре, имеющей заводскую электрическую схему и технический паспорт, которые
хранятся у заведующего ФТО. Аппаратура после капитального ремонта должна иметь в
техническом паспорте отметку ремонтной мастерской о сохранности в
отремонтированном аппарате заводской электрической монтажной схемы и о полном
соответствии аппарата медико-техническим требованиям и техническим условиям.
Охрана труда и техника безопасности в электросветолечебных отделениях
(кабинетах)
Провода, идущие от аппаратов к больному, должны иметь высококачественную
изоляцию. Целостность проводов нужно тщательно проверять перед их
использованием. Провода с пересохшей и потрескавшейся изоляцией использовать для
проведения процедур правила запрещают. Во время лечебной процедуры нельзя
оставлять провода непосредственно на теле больного и допускать перекрещивание
проводов.
Необходимо исключить случайное прикосновение больных и персонала к
заземленным предметам во время процедуры. С этой целью радиаторы и трубы
отопления, водопроводные трубы и др. закрывают деревянными кожухами с расчетом,
чтобы заземленные предметы были недоступны прикосновению людей. Отверстия в
кожухе над батареей отопления должны иметь диаметр не более 1 мм.
Деревянные панели покрывают масляной краской. По этой же причине аппараты с
металлическими заземленными корпусами устанавливают при контактном наложении
электродов возможно дальше от больного. Допускается применение экранов,
изолирующих аппарат от возможного прикосновения. Больных предупреждают, чтобы
они не прикасались к аппаратам, не пытались сами управлять ими, или проводить
себе процедуру.
Если электросветолечебные процедуры проводят вне физиокабинета (в
перевязочных, палатах, на дому и т. д.) нужно исключить возможность
соприкосновения больного с металлическими столами или кроватями. Согласно
правилам, металлический стол покрывают шерстяным одеялом, 3-4 слоями
прорезиненной ткани и простыней с таким расчетом, чтобы края их свешивались со
всех сторон стола. Металлическую кровать поверх постели покрывают шерстяной или
ватной прокладкой и простыней, спинку кровати изолируют шерстяным одеялом.
Больного желательно уложить так, чтобы он не касался металлических спинок
кровати.
Если пол в перевязочной, операционной и др. покрыт керамической плиткой,
медсестра при работе с аппаратом должна стоять на изолирующей подставке площадью
не менее I кв. м., например, на щите из дерева толщиной 20-30 мм, покрашенной
масляной краской.
Перед процедурой франклинизации у пациента должны быть удалены все
металлические предметы. При проведении дарсонвализации область головы, при
индуктотермии, УВЧ-терапии, микроволновой терапии необходимо удалять
металлические предметы из зоны воздействия. Аппарат франклинизации «АФ-3»
размешают в отдельной кабине на расстоянии не менее 1,5 м от заземленных
предметов, включая трубы в стене здания.
Запрещено проведение УВЧ-терапии без тщательной настройки терапевтического
контура в резонанс с генератором, при сумме величин зазоров между
конденсаторными пластинами и кожей больного более 6 см (для портативных
аппаратов), а также с использованием одноэлектродной методики. Обслуживающему
медицинскому персоналу нельзя пребывать в зоне прямого излучения аппаратов для
СМВ- и ДМВ-терапии. Лица моложе 18 лет к работе на генераторах УВЧ и СВЧ и
нахождению в сфере влияния УВЧ и СВЧ-излучений не допускаются.
Съемные стенки корпуса физиотерапевтических аппаратов снабжены блокировочным
устройством, отключающим аппарат от электрической сети при его разборке.
Нарушение блокировки или закорачивание контактов в блокировочном устройстве
недопустимо в виду опасности поражения током.
При установке четырехкамерных ванн заземленные части водопроводной и
канализационной систем (краны, трубы и др.) располагают на расстоянии,
недосягаемом для больного. Во избежание заземления больного через струю воды
наполнение и слив воды из ванн производят в отсутствие больного и при
выключенном аппарате гальванизации. Для откачивания воды из ванн может быть
применен только водоструйный насос. В установках со сливом воды из ванн в
сливное корыто, находящееся под подставкой, дно корыта должно отстоять от
нижнего обреза сливной трубы не менее чем на 25-30 см, а пробки ванн не должны
выступать над поверхностью дна ванн для предупреждения случайного выталкивания
рукой или ногой. Необходимо исключить утечку воды даже каплями.
В кабинете светолечения обслуживающему персоналу не рекомендуется смотреть на
включенную лампу и подвергать глаза действию инфракрасных лучей. При проведении
облучений инфракрасными лучами нужно исключить падение нагретых деталей ламп
инфракрасных лучей или ламп «Соллюкс» на тело больного. Для этого рекомендуется
рефлекторы указанных аппаратов защищать проволочными сетками с отверстиями
диаметром 4 -5 мм, а сами лампы при облучении располагать сбоку от больного.
Перед включением лампы «Соллюкс» нужно убедиться в исправности стопорного винта
арматуры и троса противовеса. При облучении носоглотки обязательно применение
тубуса, т. к. при кашле или чихании больного капли жидкости могут вызывать
разрыв колбы лампы. Нельзя накрывать (например, простыней или накидкой)
рефлектор лампы «Соллюкс» во время ее работы во избежание перегрева лампы.
Особое внимание нужно обращать на надежную фиксацию и исправность стопорного
винта ртутно-кварцевых облучателей, так как через стопорный винт осуществляется
одновременно и фиксация, и заземление рефлектора.
Особые требования предъявляются при вводе в эксплуатацию лазерных установок.
При работе с лазерными установками запрещается смотреть навстречу первичному или
зеркально отраженному лучу. При визуальной наводке лазерного луча не следует
смотреть вдоль него, так как увеличивается опасность поражения отраженным
светом. Работа с лазерными установками должна проводиться на площадках с ярким
общим освещением. Если имеется опасность поражения глаз прямым, отраженным или
рассеянным лазерным излучением, то необходимо использовать защитные очки типа
ЗИ-22 (ГОСТ 12.4.013-75) со светофильтрами в зависимости от длины волны
лазерного излучения. Должна быть исключена возможность поражения кожи лазерным
излучением (лазерами III, IV классов) (С4).
С целью защиты рук медицинской сестры от действия ультразвука во время
процедуры под водой медсестра перед процедурой надевает матерчатые перчатки, а
поверх них - резиновые (С5).
Если физиотерапевтическое отделение (кабинет) получает энергоснабжение от
воздушной электрической сети, то в случае приближения грозы все аппараты должны
быть выключены.
Все вновь принятые на работу в отделения или кабинеты физиотерапии должны
проходить вводный и первичный инструктаж на рабочем месте. К самостоятельному
проведению физиопроцедур допускаются лица с законченным высшим и средним
медицинским образованием и имеющие удостоверения о прохождении специализации по
физиотерапии, по программе, утвержденной Минздравом РФ. Проведение физиопроцедур
младшим медицинским персоналом запрещено. Лица моложе 18 лет к работе на
медицинских препаратах УВЧ и СВЧ не допускаются.
К самостоятельной работе по техническому обслуживанию и ремонту
физиотерапевтических аппаратур могут быть допущены лишь лица, имеющие
удостоверения на проведение таких работ.
Все вновь принятые на работу в ФТО(К) должны пройти медицинский осмотр,
который затем раз в год повторяется.
Что касается работы физиотехника, то он по согласованному с заведующим
отделением графику, за исключением срочных вызовов, проводит раз в неделю
профосмотр и ремонт электросветолечебной аппаратуры. Выполненная работа
фиксируется в контрольно - техническом журнале отделения (кабинета) (П6).
Медицинские сестры перед началом работы проверяют исправность аппаратов,
заземления к электродной проводке. Выявленные неисправности и дефекты
записываются в контрольно-технический журнал, одновременно об этом ставят в
известность заведующего отделением (кабинетом) или, при его отсутствии,
руководителей лечебно - профилактического учреждения. Проводить процедуры на
неисправном аппарате правилами запрещено.
Специфика работы требует постоянного присутствия медицинской сестры в
электросветолечебном кабинете во время проведения процедур. Медсестра постоянно
контролирует работу аппаратов и состояние больных. Исходя из этого, одной сестре
нельзя проводить процедуры одновременно в разных помещениях (за исключением
смежных, в которых дверь снята и дверной проем свободен).
Больным, а также посторонним лицам нельзя находиться в помещении для
электросветолечения при отсутствии обслуживающего персонала. Для предупреждения
неадекватных реакций и соблюдения режима лечебного воздействия перед проведением
первой процедуры больных предупреждают об ощущениях во время лечения, а также о
том, что во время процедуры нельзя читать, разговаривать, изменять положение
теля.
В каждом структурном подразделении электросветолечебного отделения (кабинета)
на видном месте вывешивают инструкции по технике безопасности, утвержденные
администрацией учреждения. Инструкции разрабатывает заведующий отделением
(кабинетом) на основании нормативных документов и инструкций по эксплуатации
аппаратов. Инструктажи по технике безопасности проводят заведующий ФТО и инженер
по ТВ не реже одного раза в квартал. Внеочередной инструктаж проводят при
получении нового аппарата. Инструктажи регистрируют в журнале, хранящемся у
заведующего отделением (кабинетом). Заведующий отделением (кабинетом) должен
обучать весь медицинский персонал приемам оказания первой помощи при
электротравмах и контролировать знание этого предмета.
В отделении нужно иметь аптечку с набором медикаментов и материалов для
оказания первой помощи при электротравме (С15). В набор входят толстые
изолированные перчатки, обувь на толстой резиновой подошве, ампульные растворы
кофеина, кордиамина, цититона, лобелина, адреналина, хлористого кальция,
анальгина, димедрола, герметический стерилизатор со стерильными шприцами и
иглами, а также стерильные» бинты и салфетки в упаковке (ПЗ).
Ответственность за правильное устройство, оборудование и организацию
электросветолечебных отделений (кабинетов) возлагается на руководителя
учреждения, за правильную эксплуатацию и соблюдение техники безопасности-на
заведующего физиотерапевтическим отделенном (кабинетом) или, если штатным
расписанием эта единица не предусмотрена, - на врача, ответственного за работу
физиотерапевтического кабинета.
Электротравмы и первая помощь при них
Наиболее опасно для человека поражение переменным электрическим током
частотой 10-60 Гц, при этом ток силой 50 СО аМ уже опасен для жизни, ток силой
100 мА безусловно смертелен. Постоянный ток напряжением до 250 В менее опасен,
чем переменный, но при напряжении 450-500 В это различие исчезает, а при большем
напряжении постоянный ток для человека становится опаснее из-за электролиза
тканей (С6).
Особенностью электротравм является возникновение спазма мышц, препятствующего
разрыву контакта с источником тока и крику о помощи. Минимальная величина «неотпускающего»
тока составляет для женщин 0-9 мА, для мужчин - 9-12 мА.
При электротравме различают поражения термические (ожоги), механические
(разрыв тканой) и химические (электролиз тканей). Механические и химические
поражения чаще бывают при электротравме, несовместимой с жизнью. Клинически
дифференцируют 4 степени тяжести электротравм с учетом того, что наиболее
чувствительны к электрическому току нервная система и сердце. При электротравме
1 степени тяжести имеются судорожные сокращения мышц без потери сознания, при II
степени поражения наступает шок и сознание, при III степени - к указанному
добавляется нарушение сердечной деятельности, дыхания, при IV степени поражения
наступает шок и клиническая смерть.
В случае быстрого высвобождения из-под действия электрического тока у
пораженных могут наблюдаться озноб, бледность, обмороки, падение артериального
давления, тахикардия, нарушение ритма сердца, затруднение дыхания (из-за спазм
мышц грудной клетки, диафрагмы и голосовых связок).
Контактные электрические ожоги, возникающие при прямом поражении
электрическим током, обычно бывают III-IV степени, характеризуются отсутствием
боли, гиперемии, реакции окружающих тканей, медленным отторжением некротических
масс и длительным заживлением. В процессе заживления вероятно возникновение
кровотечений из-за некроза стенок сосудов в зоне поражения.
Мероприятия по первой помощи при электротравме должны начинаться с
немедленного освобождения пострадавшего от действия электрического тока. Для
этого выключают рубильник или пускатель группового щитка, а при невозможности
этого-рубильник распределительного щита здания.
Отсутствие возможности быстро отключить электрический ток может вынудить
принять другие меры для освобождения пострадавшего от тока. Для этого надевают
толстые резиновые перчатки, галоши или встают на изолированный сухой предмет
(доску, деревянную табуретку и др.), отрывают пострадавшего от места контакта с
электрическим током. С этой целью можно также использовать подручные предметы из
диэлектрических материалов. Недопустимо прикасаться к пораженному, находящемуся
под током, голыми руками.
При наличии самостоятельного дыхания и сердечной деятельности пострадавшему
вводят подкожно или внутримышечно 2 мл 25 проц. раствора кордиамина пли 1-2 мл
20-процентного раствора кофеина. Целесообразно Целесообразно ввести также I мл
1-проц. раствора лобелина или 1мл цититона.
В случае потери сознания с признаками клинической смерти необходимо
немедленно начать искусственное дыхание (предпочтительнее «рот в рот») или
непрямой массаж сердца. Пострадавшего освобождают от одежды, укладывают на
жесткое основание (пол, кушетку) и производят ритмичное, с частотой 50-70 в мин.
надавливание проксимальной частью ладони на нижнюю часть груди со смещением ее к
позвоночнику на 3-6 см. Внутрисердечно или внутривенно вводят 0,3 мл 0.1 проц.
раствора адреналина. При отсутствии эффекта через 3-5 мин. массажа сердца вводят
в вену 1-5 мл 10 проц. раствора хлористого кальция (при отсутствии эффективного
кровообращения лучше ввести хлористый кальций внутримышечно).
Эфедрин можно вводить только после восстановления дыхания. При контактных
электрических ожогах обожженную поверхность закрывают сухой асептической
повязкой и больного направляют в специализированное отделение. В случае
загрязнения ожоговой раны больному вводят 3000 ЛЕ противостолбнячной сыворотки.
Ожоги, появившиеся в результате случайного соприкосновения электрода с кожей при
гальванизации (электрофорезе), смазывают 10 проц спиртовым раствором или 5 проц.
раствором перманганата калия. В дальнейшем место ожога исключают из зоны при
указанных процедурах.
Ожоги и первая помощь при них
Ожоги при передозировке инфракрасного и ультрафиолетового излучения чаше
бывают 1-Н степени, но при захвате больших участков кожи могут сопровождаться
мучительной болезнью и значительным нарушением общего состояния. Ожоги у детей
тем тяжелее, чем меньше возраст ребенка. Шок у детей отмечен уже при наличии
ожоговой поверхности, составляющей более 8 проц. общей площади кожи. Шоку
предшествует многократная рвота, судороги, выраженные явления токсемии. Следует
отметить крайне медленное заживление при ультрафиолетовых ожогах вследствие
подавления регенерации клеток кожи ультрафиолетовыми лучами.
Возникновение термических ожогов, в принципе, возможно при передозировке
любой процедуры с тепловым компонентом действия (индуктотермии, УВЧ- и
СВЧ-терапии, теплолечения и др.). Термические ожоги кожи при
парафино-озокеритолечении могут явиться следствием попадания в парафин озокерит
капель воды, отличающихся по теплопроводности.
Если медицинская сестра немедленно обнаружит передозировку местного
ультрафиолетового излучения, она может предотвратить ожоговую реакцию, облучая
зону поражения инфракрасными лучами в слаботепловой дозе в течение 45-60 мин.
Для лечения локального ожога кожи 1 степени от ультрафиолетового излучения и
термических ожогов 1 степени рекомендуют применять масляно-бальзамическую
эмульсию Вишневского (жидкий березовый деготь - 1 г, ксероформ и анестезин-по 3
г, касторовое масло - 100 г), масло шиповника, рыбий жир и т. д.
В случае появления пузырей (ожог кожи II степени) необходимо закрыть
обожженную поверхность сухой асептической повязкой. Нельзя снимать или вскрывать
пузыри. Больному вводят при необходимости анальгетики (анальгин, баралгин и др.)
и направляют в хирургическое отделение для обработки ожоговой раны.
Особой тактики требуют массивные ожоги III степени при передозировке общего
УФО и солнечных ванн. Эритемные зоны кожи смазывают масляно - бальзамической
эмульсией Вишневского, ванилином, синтомициновой или стрептоцидовой эмульсией,
рыбьим или любым индиферентным жиром. Больному дают большую дозу слабительного,
которое оказывает иногда абортивное действие и способно предупредить образование
пузырей при более тяжелых солнечных ожогах. Перорально назначают димедрол и
другие антигистаминные средства, а также анальгетики. Полезно употребление
большого количества жидкости в первые 1-2 суток после ожога.
Развитие ожогов III степени от ультрафиолетового или солнечного излучения у
детей может потребовать введения нейроплегических средств, пантопона, клизмы с
хлоралгидратом. Перед отправкой в лечебное учреждение ребенка необходимо
согреть, дать выпить жидкости, а при ожогах II степени наложить асептическую
сухую повязку.
Анафилактический шок и первая помощь при нем
Одним из наиболее грозных, хотя и относительно редких в физиотерапии,
осложнений является анафилактический шок. Он развивается у больных, получавших
тот или иной препарат повторно и отмечавших в прошлом от него неоднократные
аллергические реакции. Клиническая картина отличается быстротой развития
симптомов и тяжестью. Больные отмечают резкую слабость, зуд, чувство жара во
всем теле, озноб, беспокойство и возбуждение, головную боль, головокружение,
затруднение дыхания или одышку экспираторного типа. В ряде случаев бывает
тошнота, рвота. Иногда больные быстро теряют сознание и у них развиваются
судороги. У других больных может возникнуть тяжелый приступ удушья с цианозом
или внезапной остановкой дыхания.
Выделяют 4 наиболее типичных варианта анафилактического шока: отечно -
уртикарный, коллаптоидный, бронхоспастический, с психомоторными нарушениями.
Больные могут погибнуть в течение нескольких минут от острой сердечной
недостаточности, асфиксии, у других развиваются тяжелые изменения в почках,
печени, желудочно - кишечном тракте и т. д.
Для профилактики аллергических реакций необходимо тщательно собирать
аллергический анамнез. При появлении первых признаков анафилактического шока
необходимы неотложные мероприятия. Голову больного надо опустить, а ноги
приподнять. Если больной потерял сознание, голову поворачивают в сторону, а
нижнюю челюсть выдвигают вперед во избежание асфиксии рвотными массами. Вводят
1-2 мл 0,1 % раствора адреналина. Внутримышечно или внутривенно вводят 2-4 мл
одного из антигистаминных препаратов (2 % супрастина, I % димедрола, 2,5 проц.
пипольфена), 30-60 мг преднизолона или 75-125 мг гидрокортизона и 1-2 мл
вазотонического средства г (20 % кофеин, кордиамин, 10 % коразол).
При бронхоспазме назначают 2,4 % раствор эуфиллина внутривенно. В тяжелых
случаях при прогрессировании сердечно - сосудистой недостаточности внутривенно
вводят строфантин (0,5-1 мл 0.01% раствора), мезатон (1 мл 1 % раствора). При
психомоторном возбуждении, если нет расстройства дыхания, можно ввести 1 мл 2 %
раствора промедола 1 мл 0,5 % раствора галоперидола. |