
3.3.3. Планирование противотуберкулезных препаратов
3.3.3.1. Методология и методика построения модели
формулярной системы во фтизиатрии
Лекарственное обеспечение лечебно-профилактических учреждений имеет большое
значение в повышении качества и эффективности медицинской помощи населению в
субъектах Федерации.
Приказ МЗ РФ №30 от 26.01.2000 г. “Об утверждении Перечня жизненно
необходимых и важнейших лекарственных средств” определяет следующий перечень
противотуберкулезных средств: изониазид (раствор для инъекций, таблетки),
рифобутин (капсулы), пиразинамид (таблетки), протионамид (таблетки), рифампицин
(порошок для приготовления раствора для инъекций, капсулы), этамбутол (таблетки,
драже), этионамид (драже), стрептомицин (порошок для инъекций).
Приказ МЗ РФ №33 от 02.02.1998 г. “Об утверждении стандартов (модели
протоколов) лечения больных туберкулезом” классифицирует противотуберкулезные
препараты для основной и альтернативной терапии, определяет дозы, методы и
длительность их введения, выделяет группы больных для лечения и превентивной
терапии.
Нами предпринята попытка разработки методологии и методики построения
модели формулярной системы обеспечения противотуберкулезными препаратами
противотуберкулезной службы на различных уровнях управления.
Под моделью мы понимали упрощенное описание системы (организации,
учреждения), дающее достоверное представление о свойствах и связях изучаемых
явлений (рис.3.2.).
Формулярная система обеспечения лекарственными средствами – это комплекс
управленческих решений, нацеленных на достижение максимального качества и
эффективности медицинских услуг при рациональном использовании лекарственных
препаратов.
Необходимо учитывать, что формулярная система является только элементом общей
системы управления здравоохранения, отраслей здравоохранения и отдельных
субъектов хозяйствования.
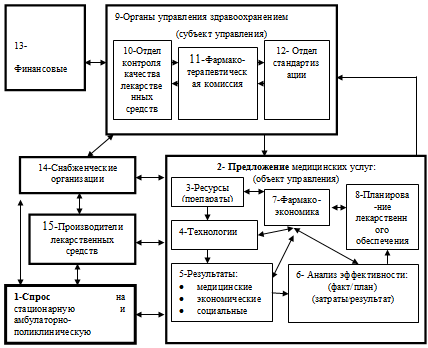
Рис.3.2. Формулярная система управления лекарственным
обеспечением противотуберкулезных учреждений на
региональном уровне
- Модель формулярная система характеризуется наличием таких элементов, как:
- Потребность (спрос) населения на медицинские услуги.
- Организационная структура региональной противотуберкулезной службы.
- Ресурсы (противотуберкулезные препараты).
- Медицинские технологии.
- Медицинские, экономические и социальные результаты.
- Внутри-и вневедомственная экспертиза качества и эффективности медицинских
услуг.
- Фармакоэкономический анализ.
- Планирование лекарственного обеспечения.
- Органы управления здравоохранением.
- Отдел контроля качества лекарственных средств.
- Формулярно-терапевтическая комиссия.
- Отдел стандартизации.
- Финансовые органы.
- Поставщики лекарственных препаратов.
- Производители лекарственных препаратов.
- Внешние и внутренние связи формулярной системы.
- Информационная и нормативная база.
Каждый элемент формулярной системы характеризуется системой синтетических и
аналитических нормативов в натуральном или стоимостном выражении.
В системе противотуберкулезной помощи спрос населения и больных
туберкулезом на медицинскую помощь необходимо классифицировать по отдельным
категориям как для их лечения, так и химиопрофилактики (рис.3.3.).
В соответствии с приказом МЗ РФ №33 от 02.02.1998 года для лечения выделяют
следующие категории взрослых больных туберкулезом органов дыхания (ТОД):
1.1. ТОД ограниченный, без бактериовыделения и деструкции
1.2. ТОД ограниченный, с бактериовыделением, но без деструкции
1.3. ТОД ограниченный, с бактериовыделением и с деструкцией или
ТОД распространенный с бактериовыделением, но без деструкции
1.4. ТОД распространенный с бактериовыделением и деструкцией
(Примечание: в каждую из групп входят соответствующие больные с обострениями
и рецидивами туберкулеза).
У детей и подростков выделяют следующие категории больных:
1.1. Больные с ”малыми” формами туберкулеза внутригрудных лимфатических
узлов, с туберкулезом внутригрудных лимфатических узлов в фазе кальцинации при
сохранении активности, больные с туберкулезным плевритом.
1.2. Больные с неосложненными формами первичного туберкулеза, с ограниченным
процессом без деструкции и бактериовыделения.
1.3. Больные с ограниченными деструктивными процессами (поражение до двух
сегментов) или с распространенными процессами без деструкции с
бактериовыделением.
1.4. Больные с осложненными формами первичного туберкулеза либо с поражением
более двух групп внутригрудных лимфатических узлов, с распространенными
деструктивными процессами (двусторонний распад легочной ткани, множественные
деструкции в одном легком, казеозная пневмония) и бактериовыделением, больные с
милиарным туберкулезом.
Выделяют следующие группы лиц для превентивной терапии:
1.1. Дети и подростки в раннем периоде первичной туберкулезной инфекции
(вираж туберкулиновой чувствительности) без симптомов туберкулезной интоксикации
и локальных изменений.
1.2. Дети и подростки в раннем периоде первичной туберкулезной инфекции
(вираж туберкулиновой чувствительности) с гиперергической реакцией на туберкулин
2.1. Дети и подростки с усиливающейся чувствительностью на туберкулин.
2.2. Дети и подростки, ранее инфицированные, с гиперергической реакцией на
туберкулин.
3.1. Дети и подростки, неинфицированные туберкулезом, из бытовых контактов с
бациллярными больными, а также с бактериовыделителями, выявленными в детских и
подростковых учреждениях.
3.2. Дети и подростки, инфицированные туберкулезом, из бытовых контактов с
бациллярными больными, а также с бактериовыделителями, выявленными в детских и
подростковых учреждениях.
3.3. Дети и подростки, неинфицированные туберкулезом, из контакта с больным
активным туберкулезом без бактериовыделения, с больными туберкулезом
сельскохозяйственным туберкулезом.
3.4. Дети и подростки, инфицированные туберкулезом, из контакта с больным
активным туберкулезом без бактериовыделения, с больными туберкулезом
сельскохозяйственным туберкулезом.
Взрослые, находящиеся в контакте с бактериовыделителями или с больными
туберкулезом сельскохозяйственными животными; сотрудники противотуберкулезных
учреждений.
По каждой категории определяется численность лиц, подлежащая лечению или
химиопрофилактике туберкулеза.
Таким образом, ежегодно планово-аналитические отделы краевых (областных)
противотуберкулезных диспасеров должны определять как категории, так и
численность лиц по каждой из категории. Это позволяет установить реальный спрос
населения на противотуберкулезную помощь.
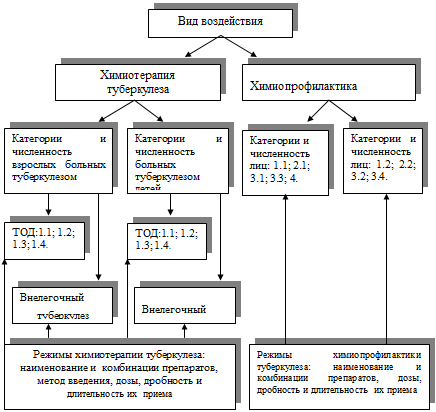
Рис.3.3. Категории клинических групп больных для лечения и
химопрофилактики туберкулеза (см. приказ № 33 МЗ РФ от 02.02.1998 г.)
При планировании противотуберкулезных средств в текущем году (t)
на последующий год (t+1) необходимо учитывать:
Категории и численность больных туберкулезом в текущем году.
Средние ежегодные темпы прироста заболеваемости туберкулезом, инфицируемых
туберкулезом и контактируемых с больными туберкулезом.
Нормативы расхода противотуберкулезных препаратов по каждой стандартной схеме
химиотерапии и категории больных в пределах используемых протоколов лечения и
химиопрофилактики.
Непродолжительный интервал времени, в котором осуществляется
планирование противотуберкулезных средств, позволяет клиническую структуру
впервые выявленных больных туберкулезом органов дыхания в текущем году (t)
оценивать как эталонную (стандарт). Целесообразно категории больных туберкулезом
органов дыхания в последующем году (t+1) так же
определять по предложенной эталонной структуре.
Основу методологии и методики метода планирования противотуберкулезных
средств составляют:
Классификатор категорий больных туберкулезом, имеющих показания для
интенсивного и превентивного лечения (приказ № 33 МЗ РФ от 02.02.1998 г.).
Классификатор протоколов лечения и химиопрофилактики туберкулеза у взрослых и
детей.
Классификатор стандартных 2-месячных схем интенсивной химиотерапии:
у взрослых: HZ3E3, H3Z3E3,
HRZ3E3, HRSZ3E3
у детей: HZ, HRS,
HZE, HRSZ
Классификатор стандартных режимов поддерживающей терапии.
Классификатор стандартных схем химиопрофилактики у взрослых и детей:
HE и H.
Классификатор стандартных этапов лечения у взрослых и детей.
Классификатор противотуберкулезных средств для основной и альтернативной
химиотерапии.
Классификатор средних доз и методов введения противотуберкулезных средств для
химиотерапии и химиопрофилактики у взрослых и детей.
Большое значение имеет оценка результатов лечения больных туберкулезом
легких, которые подразделяются на медицинские, экономические и социальные.
Для стационара основу оценки медицинской эффективности составляет понятие
эффективно законченный случай - ликвидация бактериовыделения, рассасывание
инфильтрации и уплотнение очагов туберкулеза, заживление или стойкое уменьшение
каверн в течение запланированного среднего срока лечения всех больных или
среднего планового срока лечения больных в соответствии с КСГ.
В поликлинике под эффективно законченным случаем понимается численность
больных, переведенных из I и II групп ДУ в III группу ДУ с клиническим
излечением.
Социальную эффективность противотуберкулезной службы следует рассматривать в
двух аспектах:
- Внутри системы здравоохранения с позиции уменьшения заболеваемости с
временной нетрудоспособностью, инвалидности и смертности от туберкулеза.
- Вне системы здравоохранения с позиции сохранения трудоспособности больных
туберкулезом, возвращения их к активной трудовой деятельности и участия в
процессе производства товаров и услуг.
Под экономическими результатами понимается эффективность использования
материальных, финансовых, трудовых и информационных ресурсов.
Анализ медицинской, социальной и экономической эффективности (6)
осуществляется путем сравнения фактических и плановых показателей по формулам:
факт/план или затраты/результат.
Целью медико-экономического анализа является принятие управленческих решений,
направленных на эффективное использование ресурсов для удовлетворения
потребностей населения в медицинских услугах.
Основными задачами медико-экономического анализа являются:
- Контроль и оценка выполнения плановых показателей.
- Оценка эффективности использования материальных, трудовых, финансовых и
информационных ресурсов.
- Выявление резервов повышения эффективности деятельности всего
здравоохранения, отдельных отраслей, учреждений и подразделений.
- Анализ эффективности использования управленческих решений.
- В этой же части проводится и фармакоэкономический анализ использования
лекарственных средств. Можно выделить основные функции
клинического фармаколога в лечебном учреждении:
Управленческие:
контроль за технологиями лечения больных туберкулезом в границах
существующих КСГ, за соблюдением правил парентерального введения лекарственных
средств, их свовременный учет и хранение;
участие в разработке формуляра лекарственных средств;
участие в планировании лекарственный препаратов;
апробации новых препаратов и технологий лечения больных туберкулезом,
разработка протоколов лечения;
оценка медицинской эффективности использования противотуберкулезных и
других препаратов;
фармакоэкономический анализ;
подготовка предложений по вопросам рационального использования
лекарственных ресурсов;
участие в конференциях, совещаниях по вопросам лекарственного обеспечения,
фармакотерапии и фармакоэкономики;
информационный поиск по вопросам клинической фармакологии;
Производственные:
изучение фармакокинетики и фармакодинамики противотуберкулезных
препаратов;
разработка режимов химиотерапии;
проведение лекарственных тестов;
прогнозирование побочных реакций на лекарственные препараты и борьба с
ними;
изучение окислительной и ацетилирующей функции печени с определением
биотрансформации противотуберкулезных препаратов у больных и пр.
В результате планирования противотуберкулезных препаратов готовится заявка,
которая передается в органы управления здравоохранением, где находятся отдел
контроля качества лекарственных средств, формулярно-терапевтическая комиссия и
отдел стандартизации.
Органы управления здравоохранением формируют заявки, определяют необходимый
объем финансирования и через тендерные комиссии заключают договора на поставку
лекарственных препаратов со снабженческими организациями или производителями
лекарственных средств в лечебно-профилактические учреждения. Однако часть
средств на закупку препаратов лечебно-профилактические учреждения получают
напрямую из органов управления здравоохранением. Таким образом на региональном
уровне формируется замкнутый управленческий производственный цикл по
планированию, снабжению, использованию и анализу эффективности использования
лекарственных ресурсов.
На уровне конкретного противотуберкулезного учреждения систему управления
лекарственным обеспечением можно представить следующим образом (рис.3.4.).
Из рисунка следует, что лекарственные препараты, в соответствии с
представленной заявкой в органы управления здравоохранением, поступают в аптеку
(1) стационара или поликлиники. Далее, уже по заявкам старших медицинских
сестер, они поступают в клинические отделения (2). Ассортимент лекарственных
препаратов в отделениях определяется категориями больных туберкулезом, их
численностью и соответствующими им технологиями лечения. Последние определяют
сочетания противотуберкулезных препаратов, их дозы и методы введения, а,
следовательно, расход и потребность на текущий период.
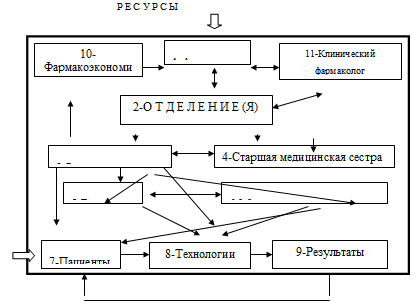
Рис. 3.4. Управление лекарственным обеспечением стационара
(поликлиники)
Врачи (5), работающие в отделениях, определяют категорию больных туберкулезом
(7), выбирают оптимальные технологии лечения (8), в ряде случаев непосредственно
сами выполняют лечебные манипуляции и в конечном итоге оценивают полученные
результаты (9). Медицинские сестра (6) также непосредственно работают с
пациентами и реализуют лечебные мероприятия, предусмотренные технологиями.
В случае, если результат медицинской услуги достигнут, то потребность
больного туберкулезом в медицинской помощи удовлетворена. И, наоборот, если
результат медицинской услуги не достигнут, то и потребность больного
туберкулезом принимает новое содержание за счет использования новых технологий
более высокого уровня. Именно поэтому на одну потребность больного туберкулезом
в оказании ему медицинской услуги должно быть несколько технологий оказания
медицинской помощи. У врача должно быть право выбора медицинских технологий на
оказание медицинской помощи.
Заведующий отделением и старшая медицинская сестра координируют и
контролируют работу подчиненных. В этой части важнейшей функцией заведующего
отделением является оценка достигнутых результатов, фармакоэкономический анализ
(10) и планирование лекарственных ресурсов совместно с аптекой и клиническим
фармакологом (11).
Большое значение имеет оценка причин неэффективного использования
противотуберкулезных препаратов, а также их потерь.
Можно выделить следующие основные причины неэффективного использования
противотуберкулезных препаратов:
На уровне производителя:
- нарушение технологии производства препаратов;
- нарушение технологии хранения и транспортировки препаратов.
На уровне поставщика:
- неправильное планирование ассортимента и объемов противотуберкулезных
препаратов;
- нарушение технологии хранения и транспортировки препаратов.
На уровне потребителя противотуберкулезных препаратов (ЛПУ):
- неэффективный менеджмент;
- недостоверная информация о контингентах больных туберкулезом, нуждающихся
в лечении и превентивной терапии;
- планирование объемов медицинской помощи не от реальной потребности больных
в стационарном и амбулаторно-поликлиническом лечении, а от количества коек в
стационаре и численности врачей в поликлинике;
- несовершенная структура управления противотуберкулезными учреждениями;
- несовершенная структура противотуберкулезных учреждений без выделения коек
для интенсивной терапии, медико-социальной помощи и коек дневного пребывания
для лечения больных туберкулезом;
- несовершенная устаревшая система договоров между органами управления
здравоохранением и ЛПУ, не отражающих медицинскую и экономическую
эффективность деятельности учреждений;
- неправильное планирование ассортимента и объемов противотуберкулезных
препаратов;
- нарушение технологии транспортировки и хранения препаратов;
- отсутствие стандартных технологий лечения и превентивной терапии больных
туберкулезом;
- неконтролируемая химиотерапия и химиопрофилактика;
- отсутствие реального медико-экономического анализа деятельности
учреждения;
- отсутствие мотивационных механизмов и ответственности у руководителей ЛПУ
и врачей в повышении качества и эффективности лечения больных туберкулезом за
конечные результаты своей работы.
На уровне органов управления здравоохранением:
- см.п.3;
- дефицит финансовых ресурсов в удовлетворении потребности лекарственного
обеспечения противотуберкулезных учреждений.
Таким образом, основные причины неэффективного использования
противотуберкулезных средств, а также их потери реализуются на уровне ЛПУ.
Основной причиной тому, по нашему мнению, является неэффективный менеджмент.
Отсутствие реально функционирующей формулярной системы на всех уровнях
управления неизбежно приводит к нерациональному и неэффективному использованию
лекарственных ресурсов. Поэтому вложение дополнительных финансовых средств в
приобретение противотуберкулезных препаратов, ровно как и их заимствование из
зарубежных источников, еще совсем не означает повышение эффективности
деятельности ЛПУ. Ошибочно мнение руководителей, которые основной путь
повышения эффективности работы ЛПУ видят в увеличении объемов финансирования.
Приходится признать, что сегодня противотуберкулезные учреждения по уровню
организации своей работы не готовы эффективно использовать выделяемые финансовые
и лекарственные ресурсы в повышении качества и эффективности лечения больных
туберкулезом как на стационарном, так и на амбулаторно-поликлиническом этапах. В
настоящее время проблема повышения эффективности лечения больных туберкулезом
является проблемой не медицинской, а управленческой.
Отсюда возникают две задачи:
- Построение общей системы менеджмента противотуберкулезной службы в
соответствии с уровнями управления.
- Построение формулярной системы управления лекарственным обеспечением
противотуберкулезных учреждений.
В итоге можно заключить, что в противотуберкулезной службе в настоящее время
идет построение только отдельных элементов формулярной системы. Самой системы
еще нет. Создание подобной системы является насущной потребностью современного
здравоохранения.
3.3.3.2. Теоретические основы планирования противотуберкулезных средств
Существующий до настоящего времени метод планирования потребности
противотуберкулезных препаратов основан на учете контингентов больных и
примерного расхода туберкулостатиков на одного больного [41]. Такой подход не
учитывает клиническое разнообразие туберкулеза, существующие стандартные режимы
химиотерапии, этапы и место проведения лечения больных, а также не позволяет
осуществлять объективную экспертизу качество и эффективность работы
противотуберкулезной службы, определять затраты на лечение больных туберкулезом
и химопрофилактику.
Предлагаемая методология планирования противотуберкулезных средств основана
на выделении стандартных однородных категорий больных, химиотерапия которых
должна осуществляться по стандартным программам лечения и приводить к
запланированным результатам в конкретные сроки. При этом учитываются возраст
больных, распространенность процесса, наличие (отсутствие) деструкции или
бактериовыделения, этапы лечения, комбинация препаратов, их дозы, методы и
длительность введения туберкулостатиков.
Стандартные режимы химиотерапии служат основой для оценки полноты и качества
выполняемых услуг, их стоимости, защиты прав пациента, а также для оценки
правильности выбора медицинской тактики. По сути, стандарты (протоколы лечения)
представляют собой нормативные документы, требование которых должно
неукоснительно соблюдаться.
В соответствии с современными представлениями в курсе химиотерапии
туберкулеза выделяют две фазы лечения, отличающиеся по своим целям.
Первой – начальной – фазой является фаза интенсивной химиотерапии,
задачами которой является ликвидация клинических симптомов заболевания,
прекращение бактериовыделения, заживление полостей распада или стойкая
рентгенологическая стабилизация процесса.
Второй – восстановительной – фазой является фаза продолжения
химиотерапия, задачами которой является достижение максимальной
инволюции туберкулезного процесса в пораженном органе и восстановление его
функциональных возможностей.
В таблице 3.2. представлены противотуберкулезные препараты для основной и
альтернативной терапии, а также их дозы и методы введения.
Таблица 3.2. Препараты, их условные
обозначения и максимальные суточные дозы, применяемые для планирования
противотуберкулезных средств
| Препарат |
Условные
Обозначения |
Суточные дозы |
Основной метод
введения |
| Основные препараты |
| Изониазид |
H |
10 мг/кг |
внутрь |
| Рифампицин |
R |
10 мг/кг |
внутрь |
| Рифобутин |
Rв |
10 мг/кг |
внутрь |
| Пиразинамид |
Z |
30 мг/кг |
внутрь |
| Этамбутол |
E |
30 мг/кг |
внутрь |
| Стрептомицин |
S |
15 мг/кг |
вм |
| Протионамид |
Ра |
12,5 мг/кг |
внутрь |
| Этионамид |
Еа |
12,5 мг/кг |
внутрь |
| Для альтернативной химиотеапии |
| Канамицин |
К |
15 мг/кг |
вм |
| Амикацин |
А |
15 мг/кг |
вм |
| Метазид |
М |
15 мг/кг |
внутрь |
| Фтивазид |
Рh |
40 мг/кг |
внутрь |
| Салютизон |
Siz |
2,5 мг/кг |
эндобронхиально |
| Таривид |
F |
15 мг/кг |
внутрь |
| Максаквин |
F |
12,5мг/кг |
внутрь |
Изониазид в высоких концентрациях оказывает бактерицидное действие, действует
на быстро-и медленно размножающиеся микобактерии туберкулеза (МБТ). Активен в
отношении внутри-и внеклеточных расположенных МБТ.
Рифампицин оказывает выраженное бактериостатическое и бактерицидное действие
на быстро размножающиеся и персистирующие в макрофагах МБТ, расположенные
внутри-и внеклеточно.
Рифобутин (микобутин) аналогичен рифампицину, но более активен и действует на
устойчивые к нему штаммы МБТ.
Пиразинамид активен в кислой среде, действует на медленно размножающиеся и
персистирующие в макрофагах МБТ, расположенные в внутриклеточно.
Стрептомицин оказывает бактериостатическое действие преимущественно на быстро
размножающиеся МБТ, расположенные внеклеточно, плохо проникает в казеозные
очаги, теряет активность в кислой среде казеоза.
Этамбутол оказывает бактериостатическое действие преимущественно на быстро
размножающиеся МБТ, расположенные внутри-и внеклеточно.
Протионамид оказывает бактериостатическое действие преимущественно на быстро
размножающиеся МБТ, расположенные внутри-и внеклеточно.
Фторхинолоны оказывают бактериостатическое и бактерицидное действие на МБТ,
расположенные внутри-и внеклеточно.
Для достижения эффективного результата лечения больных туберкулезом
необходимо учитывать следующие свойства противотуберкулезных препаратов [34]:
их антибактериальное действие только в период метаболической активности
МБТ и фазы размножения микроба;
бактерицидный и бактериостатический эффект на различные виды популяции МБТ,
расположенные внутри-и внеклеточно;
кислотно-щелочную среду их оптимального действия;
наличие потенцирующего эффекта.
В клиническом аспекте отмеченные положения реализуются следующим
образом.
В туберкулезной каверне преобладает большая популяция внеклеточно
расположенных и быстро размножающихся МБТ, в стенке полости определяется
слабощелочная и нейтральная среда - наиболее эффективными являются изониазид,
рифампицин и стрептомицин.
В очагах казеоза преобладают медленно- или эпизодически размножающиеся
МБТ, среда кислая - наиболее эффективны изониазид и рифампицин.
В макрофагах присутствуют медленно размножающиеся МБТ, среда кислая -
эффективны пиразинамид, изониазид и рифампицин.
Таким образом, характеристика туберкулезного процесса и популяции МБТ в
очагах поражения, а также фармакокинетика противотуберкулезных препаратов
являются основой для формирования оптимальных режимов химиотерапии и
химиопрофилактики для каждой возрастной группы больных.
3.3.3.3. Методология планирования противотуберкулезных
препаратов для лечения больных туберкулезом
Для планирования противотуберкулезных средств нами разработан “табличный”
метод (см. табл. 3.3, 3.4., 3.5., 3.6., 3.7.).
Выделяют три основные режима химиотерапии взрослых больных туберкулезом:
HZ3E3H3Z3E3.
Назначают в интенсивной фазе лечения при ограниченных формах туберкулеза без
бактериовыделения и деструкции, а также в фазе продолжения химиотерапии в случае
преобладания продуктивного типа воспаления, в том числе при обострениях и
рецидивах туберкулеза.
HRZ3E3. Назначают в интенсивной фазе лечения
преимущественно при ограниченных формах туберкулеза с бактериовыделением и
деструкцией, а также при распространенных формах туберкулеза с
бактериовыделением, но без деструкции, в том числе при обострениях и рецидивах
туберкулеза. Возможна замена R микобутином (рифобутином).
HRSZ3E3. Назначают в интенсивной фазе лечения
при распространенных формах туберкулеза с бактериовыделением и деструкцией, в
том числе при обострениях и рецидивах туберкулеза.
В ряде случаев в лечении больных туберкулезом используют, так называемые
альтернативные режимы химиотерапии, в которых проводится замена одного или более
препаратов вследствие:
- лекарственной устойчивости микобактерий туберкулеза;
- непереносимости противотуберкулезных препаратов.
Наиболее распространены следующие варианты:
- замена R на Pa/Ea;
- замена S на K/A;
- замена H на иные препараты группы ГИНК (Mt,
Ph);
- включение F (таривид, максаквин) на первом этапе
лечения у больных с обширными казеозно-некротическими поражениями тканей,
выраженным специфическим компонентом воспаления, при наличии лекарственной
устойчивости МБТ к R. Антогонизм R
И F не допускает их совместного применения.
Таблица 3.3. Схема протоколов
лечения взрослых больных туберкулезом
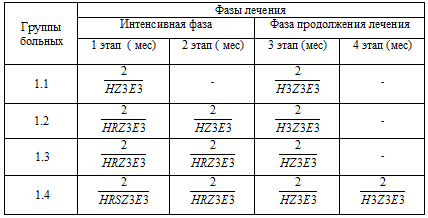
(примечание: индекс 3 означает, что препарат принимается три
раза в неделю)
Таблица 3.4. Схема протоколов
лечения детей и подростков, больных туберкулезом
| Категории |
Фаза интенсивной
терапии |
Фаза продолжения
лечения |
|
1 этап |
2 этап |
3 этап |
4 этап |
|
1 мес. |
2 мес. |
2 мес. |
2 мес. |
2 мес. |
1 мес. |
| 1.1. |
HRS |
- |
- |
HZ |
HZ |
- |
| 1.2. |
- |
HRS |
HRS |
HZ |
HZ |
- |
| 1.3. |
- |
HRS |
HRS |
HZ |
HZ |
- |
| 1.4. |
- |
HRSZ |
HSZ |
HZE |
HZ |
HZ |
У детей и подростков в фазе интенсивной терапии используют следующие основные
режимы химиотерапии: HRSZ, HRS,
HZS; в фазе продолжения лечения: HZE
и HZ.
Особенности детского организма накладывают некоторые ограничения на спектр
используемых химиопрепаратов и требуют коррекции дозировок:
- H – детям раннего возраста суточная доза увеличивается до 20 мг/кг
м.т.
- Дети, состоящие на учете у психоневролога, вместо H
получают Pt или Mt.
- R – детям раннего возраста суточная доза увеличивается до 20 мг/кг
м.т.
- E – противопоказан детям раннего возраста.
- F – не допускается применение у детей младше 12 лет.
Для определения потребности в противотуберкулезных средствах необходимо
определить расход препаратов по каждой стандартной схеме химиотерапии и
категории больных туберкулезом.
Таблица 3.5. Расход
противотуберкулезных средств на одного взрослого больного в стандартной
двухмесячной схеме химиотерапии
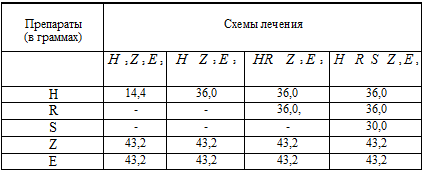
Полученные в таблице 3.5. данные отражают расход противотуберкулезных средств
на одного больного в стандартной двухмесячной схеме химиотерапии.
Таблица 3.6. Потребность в
противотуберкулезных средствах в соответствии с категорией взрослых больных
туберкулезом
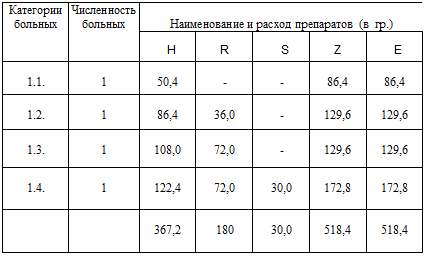
Полученные в таблице 3.6. данные отражают потребность в противотуберкулезных
средствах в текущем году (t) по каждому препарату в
расчете на одного больного в соответствии с категорией больного туберкулезом.
Учитывая, что данные, представленные в таблице 3.5. и 3.6., определяются
содержанием приказа № 33 МЗ РФ от 02.02.98 г., можно считать, что расход по
каждому препарату в стандартной двухмесячной схеме химиотерапии, а также по
каждой категории взрослых больных туберкулезом, является стандартной
величиной.
Эти же данные позволяют определить и среднюю потребность в
каждом препарате по всем категориям взрослых больных. Полученные средние
величины также приобретают характер стандарта, который сохраняет
свое значение на каждый последующий год, но могут корректироваться с учетом
изменений режимов химиотерапии. Так, для изониазида средняя величина составляет
73,3 гр., рифампицина – 26,6 гр., стрептомицина – 3,6 гр., пиразинамида и
этамбутола – 108,4 гр.
Основные схемы протоколов химиопрофилактики у взрослых и детей представлены в
таблице 3.7.
Таблица 3.7. Схемы протоколов
химиопрофилактики туберкулеза у взрослых и детей
| Категории лиц |
Режимы |
|
1 этап (3 мес.) |
2 этап (2 мес.) |
| 1.1. |
Н |
- |
| 1.2. |
НЕ |
Н |
| 2.1. |
Н |
- |
| 2.2. |
НЕ |
Н |
| 3.1. |
Н |
- |
| 3.2. |
НЕ |
Н |
| 3.3. |
Н |
- |
| 3.4. |
НЕ |
Н |
| 4. |
Н |
- |
Как следует из таблицы 3.7. у взрослых, детей и подростков применяют
следующие режимы превентивной терапии: HE и
H.
Расчет потребности в противотуберкулезных препаратах для химиопрофилактики
осуществляется аналогично, как и по таблицам 3.5.-3.6.
3.3.3.4. Применение математических моделей в планировании
противотуберкулезных препаратов
Стандартные средние величины расхода противотуберкулезных препаратов на
одного больного являются основой формирование математической модели для
определения потребности в препаратах в последующие годы с учетом темпов прироста
заболеваемости туберкулезом, а также контингентов, подлежащих химиопрофилактике.
Суммарная потребность в изониазиде для лечения взрослых и детей, а также для
химиопрофилактики определяется по следующей формуле:
P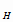 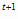  =
P =
P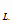 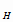 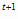 + P
+ P
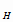 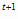 ,
(1) ,
(1)
где:
P
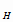
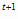 - суммарная потребность в изониазиде для лечения взрослых,
- суммарная потребность в изониазиде для лечения взрослых,
детей и подростков, а также их химиопрофилактики в планируемом
году;
P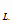 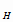 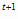 - потребность в изониазиде для лечения взрослых, детей и
- потребность в изониазиде для лечения взрослых, детей и
подростков в планируемом году;
P
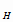
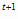 - потребность в изониазиде для химиопрофилактики
- потребность в изониазиде для химиопрофилактики
туберкулеза в планируемом году;
t - годы: 1,2,3 и т.д.
В этом случае потребность в изониазиде только для лечения взрослых и детей
определяется по следующей формуле:
P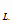 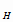 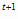 = H
= H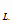  *
N *
N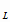 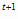 .
(2) .
(2)
H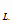  - средняя потребность в изониазиде для лечения одного больного
- средняя потребность в изониазиде для лечения одного больного
в текущем году;
N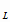
 - численность больных туберкулезом в планируемом году.
- численность больных туберкулезом в планируемом году.
Потребность в изониазиде только для химиопрофилактики туберкулеза
определяется по следующей формуле:
P
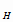  = H
= H  *
N *
N  .
(3) .
(3)
H
 - средняя потребность
в изониазиде для химиопрофилактики - средняя потребность
в изониазиде для химиопрофилактики
одного человека в текущем году;
N
 - численность лиц, имеющих показания для
- численность лиц, имеющих показания для
химиопрофитактики изониазидом в планируемом году.
Потребность в рифампицине определяется по формуле:
P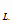 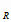
 = R
= R
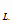  *
N *
N
 . (4) . (4)
Потребность в стрептомицине определяется по формуле:
P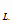 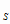
 = S
= S
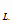  *
N *
N
 . (5) . (5)
Потребность в пиразинамиде определяется по формуле:
P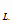 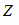  = Z
= Z
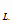
 * N * N
 .
(6) .
(6)
Суммарная потребность в этамбутоле определяется по формуле:
P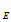
 = P
= P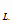 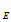
 + P
+ P
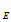  (7)
(7)
P
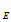  - суммарная потребность в этамбутоле для лечения взрослых,
- суммарная потребность в этамбутоле для лечения взрослых,
и детей, а также их химиопрофилактики в планируемом году;
P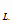 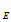
 - потребность в этамбутоле для лечения взрослых, детей и
- потребность в этамбутоле для лечения взрослых, детей и
подростков в планируемом году;
P
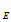
 - потребность в этамбутоле для химиопрофилактики
- потребность в этамбутоле для химиопрофилактики
туберкулеза в планируемом году.
P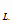 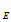
 = E
= E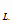
 * N * N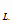
 ,
где : (8) ,
где : (8)
E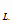  - средняя потребность в этамбутоле для лечения одного больного в
- средняя потребность в этамбутоле для лечения одного больного в
текущем году;
N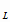
 -
численность больных туберкулезом в планируемом году. -
численность больных туберкулезом в планируемом году.
P
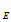
 = E
= E
  * N
* N

 ,
где: (9) ,
где: (9)
E

 - средняя потребность
в этамбутоле для химиопрофилактики - средняя потребность
в этамбутоле для химиопрофилактики
одного человека в текущем году;
N

 - численность лиц, имеющих показания для
- численность лиц, имеющих показания для
химиопрофилактики этамбутолом в планируемом году.
Численность больных туберкулезом органов дыхания в последующем году можно
определить по следующей формуле:
N
 =
N =
N
 * k
* k
 , где: (10) , где: (10)
N
 - численность больных туберкулезом органов дыхания в
- численность больных туберкулезом органов дыхания в
последующем году;
N
 - численность больных
туберкулезом органов дыхания в текущем - численность больных
туберкулезом органов дыхания в текущем
году;
k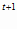 -
коэффициент прироста численности больных в последующем -
коэффициент прироста численности больных в последующем
году.
Кроме того, определить потребность в препаратах в последующем году (t+1)
можно путем умножения расчетной величины в каждом препарате в текущем году для
лечения туберкулеза у взрослых, детей и подростков по всем категориям, а также
для химиопрофилактики на поправочный коэффициент k. В
этом случае формула расчета потребности в изониазиде на планируемый год будет
выглядеть следующим образом:
P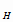  = H
= H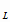  *
k *
k
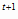 + H + H  *
k *
k
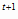 , где: (11) , где: (11)
H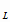  -
суммарная потребность в изониазиде по всем категориям -
суммарная потребность в изониазиде по всем категориям
больных для лечения туберкулеза;
H  -
суммарная потребность в изониазиде по всем категориям лиц -
суммарная потребность в изониазиде по всем категориям лиц
для химиопрофилактики туберкулеза;
k 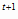 -
поправочный коэффициент, отражающий темпы прироста -
поправочный коэффициент, отражающий темпы прироста
заболеваемости (инфицированности) туберкулезом в планируемом году.
Потребность в рифампицине определяется по формуле:
P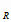
 = R
= R
 * k * k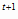 .
(12) .
(12)
Потребность в стрептомицине определяется по формуле:
P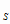
 = S
= S
 * k * k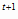 .
(13) .
(13)
Потребность в пиразинамиде определяется по формуле:
P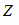  = Z
= Z *
k *
k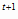 . (14) . (14)
Потребность в этамбутоле определяется по формуле:
P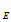
 = E
= E
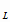  *
k *
k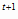 + E
+ E  *
k *
k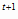 .
(15) .
(15)
Затем полученные расчетные показатели потребности в противотуберкулезных
средствах следует распределить в соответствии с эталонной структурой по
категориям 1.1, 1.2, 1.3, и 1.4 у взрослых и детей, больных туберкулезом, а
также для химиопрофилактики.
Приведем интегральную математическую модель расчета потребности в
противотуберкулезных препаратах:
K W M
Р = å å å n (
i, j,a ) x
(Pconst (j, a ) +
P(i, j, a )),
i=1 j=1 a =1
где:
n (i, j,
a ) - количество больных, пролеченных по различным технологиям с учетом сроков
лечения (i), варианта комбинации противотуберкулезных
средств (j) и методов их введения (a
);
Pconst (j, a ) - постоянная
составляющая затрат противотуберкулезных средств для j
варианта по a виду введения;
P (i, j,
a ) - расходы противотуберкулезных средств с учетом сроков лечения, комбинации
препаратов и методов их введения.
(Примечание: математическая модель выполнена совместно с начальником
отдела прогнозирования, статистики и координации ХКФОМС Свистуновым Валерием
Антоновичем).
3.3.3.5. Планирование противотуберкулезных средств для
Хабаровского края на 2000 и 2001 гг.
Для решения поставленной задачи нами проведен анализ клинической структуры
больных туберкулезом за 1999 год (впервые выявленные + рецидивы: 1375 + 97 =
1472 человека) в Хабаровском крае. Это позволило определить удельный вес и
численность больных по каждой категории:
Категория 1.1. составила 61% или 898 больных.
Категория 1.2.составила 4% или 59 больных.
Категория 1.3. составила 23% или 339 больных.
Категория 1.4. составила 12% или 176 больных.
В таблице 3.8. отражена потребность в противотуберкулезных препаратах исходя
из нормативов потребления, категории и численности больных.
Таблица 3.8. Потребность в
противотуберкулезных средствах в соответствии с категорией больных туберкулезом
в текущем году (1999 г.)
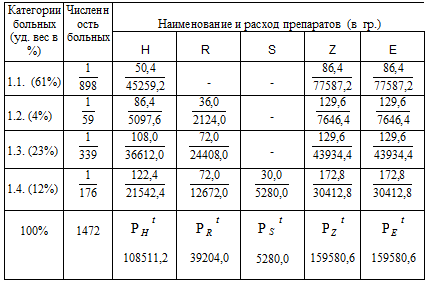
(Примечание: в числители указаны данные по расходу противотуберкулезных
средств (в граммах) на одного больного, в знаменателе – на всех больных по
соответствующей категории).
Из таблицы следует, что в текущем 1999 году в Хабаровском крае общая
потребность в изониазиде для лечения больных туберкулезом составила 108511,2 гр.
или 108,5 кг. На лечение больных категории 1.1 необходимо было потратить 45, 3
кг, категории 1.2 – 5,1 кг, категории 1.3 – 36,6 кг, категории 1.4 – 21,5 кг.
Аналогично и по всем остальным противотуберкулезным средствам.
Анализ эпидемических показателей по туберкулезу в Хабаровском крае за период
с 1995 по 1999 гг. свидетельствует о том, что темпы прироста показателя
заболеваемости туберкулезом составляют около 10% (коэффициент k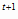 =
1,1). =
1,1).
Используя формулу 11, можно определить потребность в изониазиде на 2000 и
2001 гг. для лечения больных туберкулезом:
P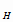 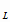
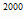 = 108511,2 * 1,1 = 119692,3 гр. (119,7 кг)
= 108511,2 * 1,1 = 119692,3 гр. (119,7 кг)
P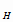 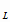
 = 119693,3 * 1,1 = 131661,6 гр. (131,7 кг)
= 119693,3 * 1,1 = 131661,6 гр. (131,7 кг)
Проверить правильность расчетов можно, используя формулы 2-9.
Для изониазида данный расчет будет выглядеть следующим образом:
P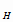 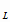
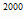 =
73,3 * 1472 =
73,3 * 1472
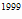 * 1,1 =
118687,4 гр. (118,7 кг) * 1,1 =
118687,4 гр. (118,7 кг)
P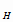 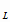
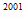 = 73,3 * 1619
= 73,3 * 1619
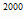 * 1,1 =
130539,9 гр. (130,5 кг) * 1,1 =
130539,9 гр. (130,5 кг)
Потребность в рифампицине на 2000 и 2001 гг. для лечения больных туберкулезом
составит (формула 12):
P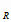
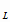
 = 39204,0 * 1,1 = 43124,4 гр. (43,1 кг)
= 39204,0 * 1,1 = 43124,4 гр. (43,1 кг)
P
 = 43124,4 * 1,1 = 47436,8 гр. (47,4 кг)
= 43124,4 * 1,1 = 47436,8 гр. (47,4 кг)
Потребность в стрептомицине на 2000 и 2001 гг. для лечения больных
туберкулезом составит (формула 13):
P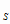
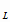
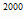 = 5280,0 * 1,1 = 5808,0 гр. (58,1 кг)
= 5280,0 * 1,1 = 5808,0 гр. (58,1 кг)
P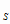
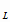
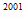 = 5808,0 * 1,1 = 6388,8 гр. (63,9 кг)
= 5808,0 * 1,1 = 6388,8 гр. (63,9 кг)
Потребность в пиразинамиде на 2000 и 2001 гг. для лечения больных
туберкулезом составит (формула 14):
P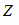 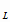
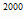 = 159580,6 * 1,1 = 175538,7 гр. (175,6 кг)
= 159580,6 * 1,1 = 175538,7 гр. (175,6 кг)
P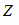 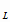
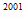 = 175538,7 * 1,1 = 193092,5 гр. (193,1 кг)
= 175538,7 * 1,1 = 193092,5 гр. (193,1 кг)
Потребность в этамбутоле на 2000 и 2001 гг. для лечения больных туберкулезом
составит (формула 15):
P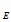
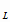
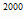 = 159580,6 * 1,1 = 175538,7 гр. (175,6 кг)
= 159580,6 * 1,1 = 175538,7 гр. (175,6 кг)
P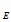
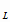
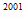 = 175538,7 * 1,1 = 193092,5 гр. (193,1 кг)
= 175538,7 * 1,1 = 193092,5 гр. (193,1 кг)
Для эффективного использования лекарственных ресурсов их необходимо
распределить между стационаром и диспансерным отделением (табл.
3.9.).
Таблица 3.9.
Планирование лекарственного обеспечения стационаров
и амбулаторно-поликлинических учреждений
(Примечание: в колонке 3 и 4 в числителях отражены фактические средние
сроки пребывания больных в стационаре (кд), в знаменателях – плановые средние
сроки лечения по каждой категории больных туберкулезом (кд).
Здесь следует исходить из плановой длительности лечения больных по категориям
в соответствии с приказом МЗ РФ №33 от 02.02.98 г. и среднего срока пребывания
больных в стационаре, ежегодно определяемого как норматив.
В итоге, суммируя в колонке 4 данные в числителе и знаменателе, определяем их
соотношение. Полученный показатель отражает удельный вес (в %) лечения больных в
стационаре в общем сроке лечения. В нашем случае этот показатель составил 59,8%.
Таким образом, около 60% противотуберкулезных средств, отпускаемых на лечение
больных, должны отправляться на стационарный этап лечения, а остальные – на
амбулаторный.
Следовательно, в 2001 году из запланированных противотуберкулезных средств
для лечения больных туберкулезом на стационарный этап будет направлено
изониазида – 78996,9 гр., рифампицина – 28462,1 гр., стрептомицина - 3833,3 гр.,
пиразинамида и этамбутола - 115855,5 гр. (Данные показатели выполнимы при
условии пребывания больного на койке в пределах 90 к/дней).
При планирования противотуберкулезных средств для химиопрофилактики также
необходимо определить клиническую структуру больных в соответствии с приказом МЗ
РФ №33 от 02.02.98 г., часть 1У.
Оказалось, что в 1999 году показания для химиопрофилактики имели 12029
человек, из них численность лиц в подгруппе 1.1. составила 3222 человек (26,8%),
1.2. – 608 (5,1%), 2.1. – 565 (4,7%), 3.2. – 1189 (9,9%), 3.3. – 830 (6,9%),
4.0. – 1557 человек (12,9%). Кроме того, контингенты больных туберкулезом,
наблюдающихся в 1 и 2 (5А и 5Б) группах диспансерного учета и нуждающиеся в
химиопрофилактике, составили 4058 человек (33,7%).
Анализ контингентов лиц, наблюдающихся в 1,2 (5А и 5Б), 4 и 6 группах
диспансерного учета за период с 1995 по 1999 гг. в Хабаровском крае позволил
установить, что их ежегодные темпы прироста составляют в среднем 7% (коэффициент
1,07).
Исходя из структуры лиц, имеющих показания для химиопрофилактики, и
соответствующего ей режима превентивной терапии, средние расходы изониазида на 1
человека составили 59,3 гр., а этамбутола – 108 гр.
Полученные средние величины имеют характер стандарта, который
сохраняет свое значение на каждый последующий год, но могут корректироваться с
учетом изменений режимов химиопрофилактики.
В этом случаев потребность в изониазиде для химиопрофилактики туберкулеза на
1999 год определяется по формуле 3:
P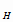 
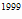 =
59,3 * 12029 =
59,3 * 12029
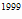 = 713319,7 гр.
(713,3 кг) = 713319,7 гр.
(713,3 кг)
Потребность в изониазиде на 2000 и 2001 гг. для химиопрофилактики туберкулеза
составит:
P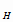 
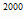 =
59,3 * 12029 =
59,3 * 12029
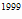 * 1,07 =
763252,1 гр. (763,3 кг) * 1,07 =
763252,1 гр. (763,3 кг)
P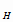 
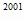 = 59,3 * 12871
= 59,3 * 12871
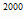 * 1,07 =
816677,8 гр. (816,7 кг) * 1,07 =
816677,8 гр. (816,7 кг)
Проверить правильность расчетов можно следующим способом.
P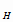 
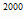 = 713319,7 * 1,07 = 763252,1 гр. (763,3 кг)
= 713319,7 * 1,07 = 763252,1 гр. (763,3 кг)
P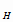 
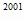 = 763252,1 * 1,07 = 816679,7 гр. (816,7 кг)
= 763252,1 * 1,07 = 816679,7 гр. (816,7 кг)
Потребность в этамбутоле для химиопрофилактики туберкулеза на 1999-2001 гг.
составит:
P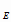 
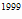 = 108,0 * 1797
= 108,0 * 1797
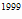 = 194076,0 гр.
(194,1 кг) = 194076,0 гр.
(194,1 кг)
P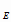 
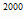 =
194076,0 * 1,07 = 207661,3 гр. (207,7 кг) =
194076,0 * 1,07 = 207661,3 гр. (207,7 кг)
P 
 = 207661,3 * 1,07 = 222197,6 гр. (222,2 кг)
= 207661,3 * 1,07 = 222197,6 гр. (222,2 кг)
В таблице 3.10. представлена плановая общая потребность в основных
противотуберкулезных препаратах на 2000 и 2001 гг.
Таблица 3.10. Плановая общая
потребность в основных противотуберкулезных препаратах на 2000 и 2001 гг.
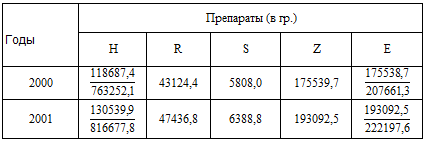
(Примечание: в числителе указана потребность в препаратах для лечения
больных туберкулезом, в знаменателе - для химиопрофилактики туберкулеза).
Итоговая потребность в противотуберкулезных препаратах на 2000-2001 гг. по
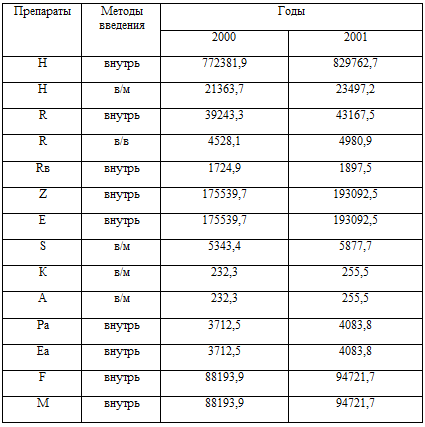
Хабаровскому краю отражена в таблице 3.11.
При определении потребности изониазида рекомендуется 50% количества
препарата, предназначенного для лечения больных деструктивным туберкулезом,
планировать в виде 10% раствора в ампулах для парентерального введения [41]. По
оценочным данным это соответствует, примерно, 18% от всех больных туберкулезом,
подлежащих лечению. Следовательно, в 2000 и 2001 гг. количество изониазида для
парентерального введения составит соответственно 21363,7 и 23497,2 гр.
Кроме того, при определении потребности рифампицина рекомендуется 30%
количества препарата, предназначенного для лечения больных деструктивным
туберкулезом, планировать в виде 10% раствора в ампулах для парентерального
введения [41]. По оценочным данным это соответствует, примерно, 10,5% от всех
больных туберкулезом, подлежащих лечению. Следовательно, в 2000 и 2001 гг.
количество рифампицина для парентерального введения составит соответственно
4528,1 и 4980,9 гр.
Таблица 3.11. Потребность в
противотуберкулезных препаратах на 2000-2001 гг. по
Хабаровскому краю
В ряде случаев при наличии лекарственной устойчивости, а также
непереносимости противотуберкулезных препаратов производится их замена.
С этой целью рекомендуется:
Для лучшей переносимости в объеме 10% осуществить замену изониазида другими
препаратами группы ГИНК (фтивазидом и метазидом) для лечения и химиопрофилактики
туберкулеза. Это составит соответственно в 2000 году 11868,7 и 76325,2 гр.
изониазида, а в 2001 году – 13053,9 и 81667,8 гр. изониазида. (Следует
помнить, что одна таблетка фтивазида (метазида) содержит 48% изониазида. Поэтому
при расчете потребности фтивазида (метазида) их количество следует удваивать от
количества изониазида. Следовательно, потребность в указанных препаратах в 2000
году составит соответственно 23737,4 и 152650,4 гр., а в 2001 году – 26107,8 и
163335,6 гр.)
Вследствие первичной лекарственной устойчивости к рифампицину (в среднем у 4%
бактериовыделителей) осуществить его замену на рифобутин. Это составит
соответственно в 2000 году 1724,9 гр., а в 2001 году - 1897,5 гр.
рифобутина.
Вследствие лекарственной непереносимости рифампицина, которая наблюдается в
среднем у 5% больных, осуществить его замену на протионамид (этионамид) поровну.
Это составит соответственно в 2000 году 7425,0 гр., а в 2001 году - 81675 гр.
Вследствие первичной лекарственной устойчивости к стрептомицину (в среднем у
8% бактериовыделителей) осуществить его замену на канамицин (амикацин) поровну.
Это составит соответственно в 2000 году 464,6 гр., а в 2001 году - 511,1 гр.
Алгоритм планирования противотуберкулезных средств:
Разрабатывается прогноз развития туберкулеза в планируемом году с
определением численности больных туберкулезом, нуждающихся в лечении
туберкулеза, а также численности лиц, нуждающихся в химиопрофилактике.
Определяется клиническая структура больных туберкулезом легких по категориям
в соответствии с приказом МЗ РФ №33 от 02.02.98 г. с учетом детей и подростков,
а также больных с рецидивами туберкулеза.
Определяется численность больных туберкулезом по каждой категории.
Рассчитывается потребность в препаратах по каждой категории больных, исходя
из суточных доз и длительности приема препаратов.
Рассчитывается потребность по каждому препарату по всем категориям
больных.
Планируется потребность в препаратах на последующие годы с учетом темпов
прироста заболеваемости туберкулезом и группы риска заболевания туберкулезом. |