
5.13 Профилактическое применение АМП
Профилактическое применение антибиотиков - создание во
время оперативного вмешательства определенной концентрации антибиотика для
поддержания микробного числа в области хирургической раны ниже величины, при
которой может возникнуть инфекция.
Несмотря на прогресс в области инфекционного контроля, появление и
внедрение в клиническую практику новых антимикробных препаратов,
совершенствование методов диагностики, повышение эффективности общего уровня
ухода за больными, проблема профилактики и контроля нозокомиальных инфекций
сохраняет свою актуальность. Комплексное эпидемиологическое исследование SENIC,
в котором сравнивалась частота нозокомиальных инфекций в 1970 и 1975 - 1976 гг.,
показало, что 32% нозокомиальных инфекций можно предотвратить путем внедрения
хорошо организованных программ инфекционного контроля, основанных на данных
эпидемиологического мониторинга, это и позволит снизить потребление антибиотиков
на 50%.
Согласно определению комитета по антимикробным препаратам
Американского общества хирургической инфекции, профилактическим применением
антибиотиков - является их назначение больному до микробной контаминации
операционной раны или развития раневой инфекции, а также при наличии признаков
контаминации и инфекции, когда первичным методом лечения является хирургическое
вмешательство, а назначение антибиотика имеет своей целью снизить до минимума
риск развития раневой инфекции.
Суть заключается в достижении необходимых концентраций антибиотиков
в тканях до момента их возможной микробной контаминации и поддержание этого
уровня в течение всей операции и первых 3-4 ч после оперативного вмешательства.
Цель антибиотикопрофилактики: предупреждение развития
гнойно-воспалительных осложнений в послеоперационном периоде и уменьшение
стоимости и продолжительности лечения больных в стационаре.
Задачи антибиотикопрофилактики: создание терапевтических
(бактерицидных) концентраций антибиотика в тканях, подвергающихся бактериальной
контаминации во время операции - от наркоза до закрытия раны.
Проведение антибиотикопрофилактики, как правило, зависит от типа
раны. В зависимости от риска развития послеоперационных инфекционных осложнений
все хирургические вмешательства по степени микробной обсемененности принято
подразделять на 4 категории: чистые, условно-чистые, контаминированные и грязные
(рис. 5.35).
Чистые. Нетравматические плановые операции без признаков
воспаления, которые не затрагивают ротоглотку, дыхательные пути,
желудочно-кишечный тракт или мочеполовую систему, а также ортопедические
операции, мастэктомия, струмэктомия, грыжесечение, флэбэктомия у больных без
трофических нарушений, протезирование суставов, артпластика, операции на аорте и
артериях конечностей, операции на сердце.
Условно чистые. Чистые операции с риском инфекционных
осложнений (плановые операции на ротоглотке, пищеварительном тракте, женских
половых органах, урологические и пульмонологические операции без признаков
сопутствующей инфекции), флэбэктомия у больных с трофическими нарушениями, но
без трофических язв, повторное вмешательство через "чистую" рану в течении 7
дней, погружной остеосинтез при закрытых преломах, ургентные и неотложные
операции по другим критериям, входящие в группу "чистые", тупые травмы без
разрыва полых органов.
Контаминированные. Оперативные вмешательства на желчных и
мочеполовых путях при наличии инфекции, на желудочно-кижечном тракте при высокой
степени его контаминации, операции при нарушении асептики или при наличии
воспалительного процесса (но не гнойного воспаления). Операции при
травматических повреждениях, проникающих ранениях, обработанных в течение 4 ч.
Грязные. Оперативное вмешательство на заведомо инфицированных
органах и тканях при наличии сопутствующей или предшествующей инфекции, раны или
перфорация желудочно-кишечного тракта, прокто-гинекологические операции,
проникающие ранения и травматические раны, обработанные по истечении 4 ч,
флебэктомия у больных с трофическими нарушениями и язвами, операции при гнойном
воспалении на инфицированных тканях.
Таблица 5.26.
Типы операционных ран при оперативных
вмешательствах.
|
Тип раны |
Критерии |
Риск послеоперационных нагноений |
Показания к проведению антибио-тико-профилактики |
|
Чистая |
Отсутствие признаков острого воспаления и вовлечения ЖКТ,
мочеполовых и дыхательных путей; без технических нарушений |
1,5-6,9%, |
Нет, за исключением высокой частоты (>5%) ИОХВ или при ИОХВ,
опасной для жизни |
|
Условно-чистая |
Вовлечение ЖКТ, мочеполовых, дыхательных путей; низкая
вероятность контаминации или незначительные технические нарушения |
7,8-11,7% |
Да |
|
Контаминированная |
Острое негнойное воспаление; серьезные технические нарушения;
большой выброс содержимого полых органов; проникающие ранения со сроком <4
ч |
12,9-17% |
Да |
|
Грязная |
Наличие гноя; предоперационная перфорация полых органов;
проникающие ранения со сроком >4 ч |
10-40% |
Показана антибиотикотерапия |
Антибиотикопрофилактика показана при всех условно чистых и
загрязненных операциях. Проведение периоперационной антибиотикопрофилактики при
условно-чистых и контаминированных ранах снижает частоту послеоперационной
инфекции с 10% до 1-2 % и с 22% до 10%, соответственно (таб. 5.26).
При чистых операциях профилактику проводят в случаях, когда
потенциальная инфекция представляет серьезную угрозу жизни и здоровью больного
(протезирование клапанов сердца, суставов, артерий, аортокоронарное
шунтирование), а также при наличии у больного факторов риска развития
послеоперационных инфекций. В соответствии со шкалой Американской ассоциации
анестезиологов принято считать, что показанием для антибиотикопрофилактики при
«чистые» операциях является степень риска 2 и выше по шкале NNIS и операции у
пациентов с четко установленными дополнительными факторами риска развития
инфекции (таб.5.27).
Таблица 5.27.
Шкала риска американской ассоциации анестезиологов
|
Балл |
Физикальный статус |
|
1 |
Здоровый пациент |
|
2 |
Пациент с нетяжелым системным заболеванием |
|
3 |
Пациент с тяжелым системным заболеванием, ограничивающим
повседневную активность, но не приводящим к утрате трудоспособности |
|
4 |
Заболевание, приводящее к утрате трудоспособности и
угрожающее жизни |
|
5 |
Низкая вероятность выживания пациента в течение 24 часов или
во время операции |
При грязных ранах, где имеется инфекционное воспаление,
антибиотикопрофилактика не проводится, а назначается антибактериальная терапия.
В отдельных случаях определить вид операционной раны не всегда возможно.
Например, при операции по поводу острого аппендицита, которая является
условно-чистой, достаточно трудно определить тип воспаления в брюшной полости до
проведения оперативного вмешательства. Поэтому в таких случаях проводят АБП, а в
дальнейшем вопрос о назначении антибиотиков решается исходя из клинической
картины.
По продолжительности сроков проведения антибиотикопрофилактики
различают 4 схемы:
- Профилактика одной дозы (во время премедикации; 2-я доза вводится только
при 3-часовых и более операциях);
- Сверхкраткая (во время премедикации и затем 2-3 дозы препарата в течение
суток);
- Кратковременная (за 1,5-2 ч до операции и в течение 48 ч - после
операции);
- Продолжительная (за 12 ч и более до операции и несколько дней после
операции).
Многочисленные клинические и экспериментальные наблюдения показали
превосходство профилактики одной дозы и по сверхкраткой схеме.
Такая тактика вполне эффективна, снижает вероятность побочных
действий антибиотиков, ограничивает возможность развития устойчивости бактерий к
химиопрепаратам, обеспечивает более низкую стоимость лечения.
В некоторых случаях (высокий риск развития инфекции, тяжесть
состояния больного, сложность операции) допускается продление профилактики на
срок не более 48 ч.
Время введения АМП. Периоперационная антибиотикопрофилактика
гораздо более эффективна в тех случаях, когда она начинается до операции и
продолжается интраоперационно с целью поддержания терапевтической концентрации
антибактериального препарата в крови на протяжении всей операции. Это позволяет
достигнуть терапевтических концентраций антибиотика в любых гематомах, которые
могут образоваться в области операционного поля.
Введение антибиотиков, начатое спустя 1–2 ч после бактериальной
контаминации, значительно менее эффективно, и совершенно бессмысленно начинать
антибиотикопрофилактику после ушивания раны.
Неудачи, возникающие при антибиотикопрофилактики, отчасти связаны с
игнорированием таких решающих факторов, как сроки введения препарата и его доза.
У большинства пациентов первая доза антибиотика должна вводиться
внутривенно во время вводного наркоза. Неоправданно введение антибиотиков ранее,
чем за 1 ч до операции, а также назначение их уже после операции. В зависимости
от используемого препарата и длительности операции часто бывает достаточно
введения всего одной дозы антибиотика.
Преждевременное, за несколько часов до операции, или позднее
введение первой дозы антибиотика снижает эффект профилактики, а неоправданно
длительное проведение антибиотикопрофилактики, ведет к увеличению частоты
послеоперационных осложнений. Это объясняется тем, что профилактическое
применение антибиотика задолго до операции или более 48 ч в послеоперационном
периоде ведет к нарушению биоценоза желудочно-кишечного тракта и колонизации
верхних его отделов микрофлорой толстой кишки с возможным развитием эндогенной
инфекции путем бактериальной транслокации условных патогенов через лимфатическую
систему отделов тонкой кишки. Кроме того, возрастает опасность возникновения
суперинфекции у оперированных больных за счет селекции антибиотикорезистентных
штаммов. Поэтому антибиотик следует вводить больному в соответствующей дозе
непосредственно за 10-15 мин перед операцией (внутривенно во время наркоза),
либо за 40-60 мин до операции (внутримышечно) с последующими повторными
инъекциями по показаниям, но не более 24 ч.
При более продолжительных операциях выбранный антибактериальный
препарат должен вводиться повторно с интервалами, равными 1 или 2 периодам его
полувыведения. Если продолжительность операции вдвое превышает период
полувыведения антибиотика, то интраоперационно следует ввести вторую дозу (таб.
5.28).
Таблица 5.28.
Зависимость времени введения повторной дозы АМП от
периода полувыведения.
|
Антибиотик |
Т1/2 |
Время введения повторной дозы, ч |
|
Амоксициллин/клавуланат |
1 |
2 |
|
Ампициллин/сульбактам |
1 |
2 |
|
Ванкомицин |
6 |
12 |
|
Клиндамицин |
2,5 |
5 |
|
Метронидазол |
6 |
12 |
|
Цефазолин |
2 |
4 |
|
Цефуроксим |
1,5 |
3 |
Путь введения АМП. Основным путем введения антибиотика при
проведении периоперационной антибиотикопрофилактики является внутривенный, что
обеспечивает максимальную концентрацию препарата в крови и тканях. При отдельных
операциях (трансуретральная резекция простаты, ударноволновая литотрипсия)
возможно внутримышечное или пероральное введение антибиотика.
Требования к антибиотику для профилактики.
- Спектр активности АМП для антибиотикопрофилактики.
- Степень проникновения АМП в ткани.
- Длительность действия.
- Отсутствие токсичности.
- Взаимодействие с другими ЛС.
- Фармакологический эффект АМП.
- Стоимость антибиотикопрофилактики.
- Показатели локальных данных резистентности микрофлоры к АМП.
Спектр активности АМП для антибиотикопрофилактики. Спектр
активности антибиотика должен включать наиболее частых возбудителей
послеоперационных инфекций, в первую очередь стафилококки, так как они вызывают
80% общего числа послеоперационных нагноений. Кроме того, спектр антибиотика
должен перекрывать другие эндогенные микроорганизмы, контаминирующие рану при
нарушении целостности внутренних органов или слизистых оболочек. Важнейшим
фактором при выборе АМП будет являться знание того, будет ли во время
предстоящей плановой операции осуществлен доступ к тем участкам организма,
которые достоверно колонизированы облигатными анаэробами (Bacteroides spp.).
Если предполагается наличие анаэробной микрофлоры, например при операциях на
толстой кишке, дистальных отделах подвздошной кишки или при аппендэктомии, то
следует применять антибактериальные препараты, эффективные в отношении
Bacteroides spp. В то же время в абдоминальной хирургии, акушерстве и
гинекологии преобладающими возбудителями инфекций являются E.coli и другие
представители семейства Enterobacteriaceae. С точки зрения эффективности и
безопасности наиболее приемлемыми для хирургической профилактики являются
ингибиторозащищенные аминопенициллины (амоксициллин/клавуланат, ампициллин/сульбактам),
альтернативой - цефотетан.
Степень проникновения АМП в ткани. Не менее важным параметром
предъявляемым к АМП является хорошее проникновение в ткани - зоны риска
инфицирования (таб. 5.29).
Таблица 5.29.
Распределение антибактериальных препаратов в
тканях.
|
В почках |
В бронхиальном секрете |
|
Пенициллины |
Нитрофураны |
П/синтетич. пенициллины |
|
Цефалоспорины |
Хинолоны |
Цефалоспорины 3 генерации |
|
Аминогликозиды |
Фторхинолоны |
Линкомицин |
|
Ванкомицин |
Метронидазол |
Фторхинолоны |
|
|
Макролиды |
|
В печени |
В органах гениталий |
|
Пенициллины |
Цефалоспорины 2-3 генерации |
|
Цефалоспорины |
Фторхинолоны |
|
Макролиды |
Метронидазол |
|
Тетрациклины |
Макролиды |
|
Метронидазол |
|
|
В костях |
В предстательной железе |
|
Линкомицин |
Ампициллин (амоксициллин) |
|
Тетрациклины |
Цефалоспорины 2-3 генерации |
|
Цефалоспорины 2-3 генерации |
Фторхинолоны |
|
Фторхинолоны |
Макролиды |
Длительность действия. Период полувыведения антибиотика после
однократного введения должен быть достаточным для поддержания бактерицидной
концентрации в крови и тканях в течение всего периода операции (нецелесообразно
применять антибиотики с коротким периодом полувыведения: бензилпенициллин,
ампициллин).
Отсутствие токсичности. Не назначать токсичные антибиотики (аминогликозиды,
полимиксины).
Взаимодействие с другими ЛС. Отсутствие фармакокинетического
взаимодействия с препаратами для анестезии, особенно миорелаксантами
Не применять без особых показаний антибиотики с широким спектром
активности, которые используются для лечения хирургической инфекции (цефалоспорины
3-4-го поколения, карбапенемы, фторхинолоны).
Фармакологический эффект АМП. Не использовать препараты с
бактериостатическим действием (тетрациклины, хлорамфеникол, сульфаниламиды).
Следует учитывать, что некоторые антибиотики (цефамандол, цефотетан,
цефоперазон, уреидопенициллины) могут влиять на систему свертывания крови и
усиливать кровотечение.
Стоимость антибиотикопрофилактики. Хорошее соотношение
стоимость/эффективность.
Показатели локальных данных резистентности микрофлоры к АМП.
Следует также учитывать локальные данные о возбудителях раневых инфекций и их
чувствительности к антибиотикам, чтобы своевременно вносить изменения в
протоколы периоперационной профилактики. В настоящее время среди имеющихся в
арсенале врача АМП, нет ни одного антибиотика, который отвечал бы всем
требованиям предъявляемых к АМП, поскольку каждый из препаратов обладает
соответствующими «плюсами» и «минусами».
Антибиотикопрофилактика неэффективна в тех клинических ситуациях,
когда сохраняются условия для длительной контаминации микроорганизмами: у
пациентов с трахеостомой или интубированных (для профилактики инфекций
дыхательных путей); у больных с постоянным мочевым катетером; у пациентов с
центральными венозными катетерами или дренажами плевральной полости; у
большинства пациентов с открытыми ранами, в том числе и ожоговыми, в этой связи
таким больным проводится антибиотикотерапия.
Контроль за проведением антибиотикопрофилактики. Многие
пациенты не получают показанную им антибиотикопрофилактики из-за сложности
системы назначения препаратов перед трудоемкими операциями, требующими
проведения большого количества подготовительных мероприятий. Эта проблема стала
еще сложнее в связи с появившейся тенденцией поступления пациентов для плановых
вмешательств непосредственно в операционную, что еще больше усложняет выполнение
большого количества необходимых процедур за короткое время перед операцией.
Вероятность того, что антибиотикопрофилактика будет случайно не выполнена, может
быть сведена к минимуму путем введения системы листов антибиотикопрофилактики.
Один из членов операционной бригады несет ответственность за заполнение карты, в
которой указывается о проведении пациенту показанной антибиотикопрофилактики или
решение хирурга о том, что антибиотики при данной операции не показаны (таб.
5.30, таб. 5.31).
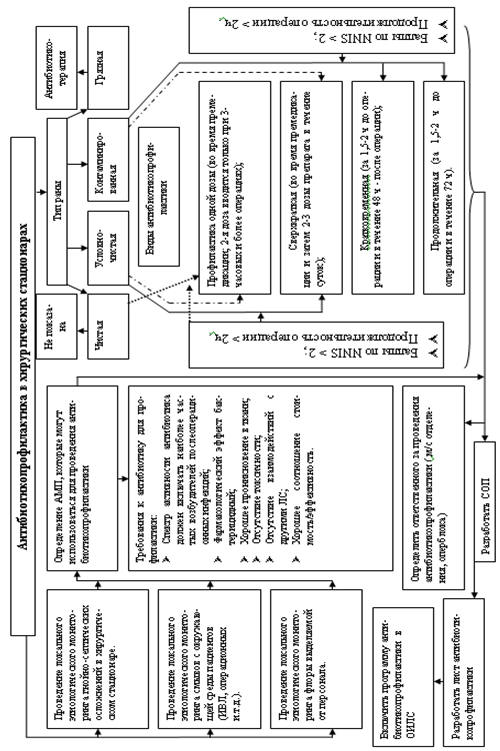
Рис. 5.35 Создание программы
антибиотикопрофилактики в хирургических стационарах
Таблица 5.30.
Лист антибиотикопрофилактики
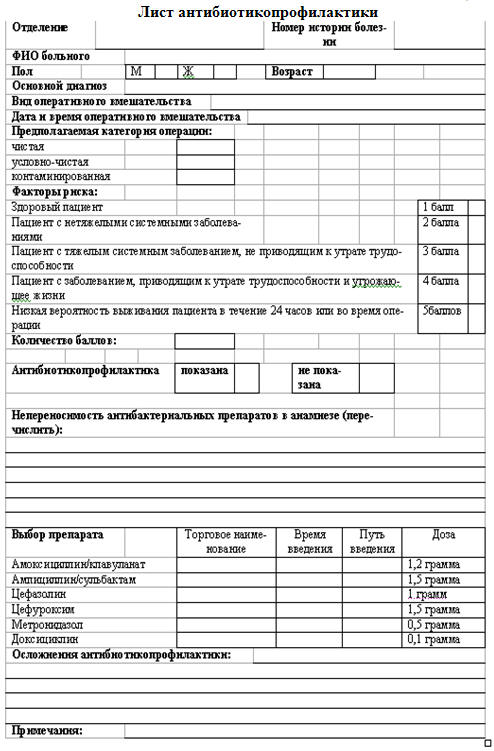
Таблица 5.31.
Режимы периоперационной антибиотикопрофилактики
|
Вид операции |
Вероятный возбудитель |
Препараты |
Дозы для взрослых |
|
Операции на сердце |
|
|
Имплантация искусственного клапана, шунтирование, операции на
открытом сердце |
S.epidermidis, S.aureus, коринебактерии,
грам(-) палочки |
Цефазолин |
1–2 г, в/в |
|
Цефуроксим |
1,5 г, в/в2 |
|
Ванкомицин1 |
1 г, в/в |
|
Операции на органах брюшной полости |
|
Пищевод, желудок,
12-перстная кишка, группа высокого риска3 |
Грам(-) палочки,
грам(+) кокки |
Цефазолин |
1–2 г, в/в |
|
Цефуроксим |
1,5 г, в/в |
|
Амоксициллин/клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
Желчевыводящие пути,
группа высокого риска4 |
Грам(-) палочки, энтерококки, клостридии |
Амоксициллин/клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
Толстый кишечник
Плановые операции
Экстренные операции |
Грам(-) палочки, анаэробы, энтерококки |
Внутрь: |
|
|
Канамицин, гентамицин +
эритромицин5 |
1 г |
|
1 г |
|
Парентерально: |
|
|
Амоксициллин /клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
Гентамицин +
метронидазол |
1,5 мг/кг, в/в |
|
0,5 г, в/в |
|
Аппендэктомия (аппендикс без перфорации) |
Грам(-) палочки, анаэробы, энтерококки |
Амоксициллин/клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
Операции на мочевыводящих путях |
|
Трансуретральная резекция простаты, ударноволновая
литотрипсия,
группа высокого риска6 |
Грам(-) палочки, энтерококки |
Ципрофлоксацин |
0,5 г вн или |
|
0,4 г, в/в |
|
Амоксициллин/клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
Акушерско-гинекологические операции |
|
Вагинальная или абдоминальная гистерэктомия |
Грам(-) палочки, анаэробы, стрептококки гр. В, энтерококки |
Цефазолин |
1–2 г, в/в |
|
Амоксициллин/клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
Кесарево сечение, группа высокого риска7 |
Грам(-) палочки, анаэробы, стрептококки гр. В, энтерококки |
После пережатия пуповины, вводится матери: |
|
Цефазолин |
1 г, в/в |
|
Амоксициллин/клавуланат |
1,2 г, в/в |
|
Ампициллин/сульбактам |
1,5 г, в/в |
|
I триместр, высокий риск8: |
Грам(-) палочки, анаэробы, стрептококки гр. В, энтерококки |
Пенициллин |
2 млн. ЕД, в/в |
|
Доксициклин |
0,3 г вн (0,1 г за 1 ч до и 0,2 г через 1,5 ч после аборта) |
|
II триместр: |
|
Цефазолин |
1 г, в/в |
|
Офтальмологические операции |
S.aureus, S.epidermidis, стрептококки,
грам(-) палочки,
P.aeruginosa |
Цефазолин |
0,1 г суб-
коньюкти-
вально после процедуры |
|
Гентамицин или ципрофлоксацин или офлоксацин или
неомицин-дексаметазон-полимиксин В |
Многократно местно капельно в течение 2–24 ч |
|
Операции на конечностях |
|
|
Искусственный сустав, внутренняя фиксация перелома |
S.aureus, S.epidermidis |
Цефазолин |
2 г, в/в |
|
Ванкомицин1 |
1 г, в/в |
|
В области грудной клетки |
S.aureus, S.epidermidis, стрептококки,
грам(-) палочки |
Цефазолин |
1–2 г, в/в |
|
Цефуроксим |
1,5 г, в/в |
|
Ванкомицин1 |
1 г, в/в |
|
Протезирование или паховый разрез с вовлечением брюшной аорты |
S.aureus, S.epidermidis,
грам(-) палочки |
Цефуроксим |
1,5 г, в/в |
|
Ванкомицин1 |
1 г, в/в |
|
Ампутация ноги по поводу ишемии |
S.aureus, грам(-) палочки,
клостридии |
Цефазолин |
1–2 г, в/в |
|
Ванкомицин1 |
1 г, в/в |
1 В стационарах, где MRSA часто вызывают раневую инфекцию,
или для пациентов с аллергией на цефалоспорины и пенициллины.
2 Существуют рекомендации введения повторной дозы во время
операции на открытом сердце после проведения шунтирования.
3 При патологическом ожирении, обструкции пищевода, сниженной
кислотности желудочного сока или гипомоторике ЖКТ.
4 Возраст свыше 70 лет, острый холецистит, "отключенный"
желчный пузырь, механическая желтуха, камни общего желчного протока.
5 После соответствующей диеты и очистительных клизм принимать
по 1 г в 13 ч, 14 ч и 23 ч за день до операции и в 8 ч в день операции.
6 Положительное культуральное исследование мочи или при
отсутствии данных культурального исследования, наличие катетера перед операцией,
трансректальная биопсия простаты.
7 Стимуляция родов или преждевременный разрыв плодного
пузыря.
8 Воспалительные заболевания малого таза, гонорея в анамнезе
или многочисленные половые партнеры.
Антимикробная профилактика инфекций в амбулаторной практике.
Антимикробную профилактику в амбулаторной практике в основном
назначают для предупреждения следующих заболеваний:
- Рецидивов стрептококковой инфекции и ее осложнений;
- Инфекционного эндокардита (ИЭ);
- Инфекций по эпидемиологическим показаниям.
Профилактика рецидивов стрептококковой инфекции и ее осложнений.
Стрептококковый целлюлит (группы А, С, G).
Профилактическое применение антимикробных препаратов показано
пациентам с частыми (> 2 раз в год) эпизодами инфекции.
Режимы профилактического применение антибиотиков:
- Бензатин бензилпенициллин в/м 1,2 млн. ЕД 1 раз в 4 недели.
При аллергии на пенициллины:
- Эритромицин внутрь 0,5 г каждые 24 ч;
- Азитромицин внутрь 0,25 г каждые 24 ч;
- Кларитромицин внутрь 0,5 г каждые 24 ч.
Стрептококковый тонзиллофарингит
Данное заболевание вызывается β-гемолитическим стрептококком
группы А (S.pyogenes), главным образом у пациентов в возрасте 7-15 лет.
Первичная профилактика.
Основу первичной профилактики ревматической лихорадки составляют
своевременная диагностика и адекватная терапия активной стрептококковой инфекции
верхних дыхательных путей.
Режимы первичной профилактики:
- Бензатин бензилпенициллин в/м 1,2 млн. ЕД, однократно;
- Феноксиметилпенициллин внутрь 0,5 г каждые 8-12 ч, в течение 10 дней.
Принимать внутрь за 1 час до еды.
Следует отметить, что даже спустя 7-9 дней после начала заболевания
тонзиллофарингитом, данный режим также эффективно предотвращает возникновение
этого осложнения.
При аллергии на бета-лактамные антибиотики:
- Эритромицин внутрь 0,25 г каждые 12 ч, в течение 10 дней.
Вторичная профилактика..
Основная цель - поддержание концентрации антибиотика,
достаточной для предупреждения стрептококковой инфекции.
В настоящее время эффективность вторичной профилактики убедительно
доказана у пациентов имеющих высокий риск рецидивов стрептококковой инфекции:
- Острая ревматическая лихорадка в любом возрасте.
- Ревматический кардит.
- Частые ревматические атаки.
- Ревматический порок сердца.
Используется Бензатин бензилпенициллин в/м 1,2 млн. ЕД, каждый
месяц. У детей до 12 лет при массе тела менее 25 кг разовая доза препарата
равняется 600 000 ЕД, при массе тела 25 кг и более – 1,2 млн ЕД.
Длительность вторичной профилактики составляет:
а) для лиц, перенесших острую форму ревматической лихорадки без
кардита (артрит, хорея) – не менее 5 лет или до наступления возраста 18 лет.
б) для больных, перенесших первичную или повторную атаку
заболевания с поражением сердца (особенно при наличии признаков формирующегося
или уже сформированного порока сердца) – в течение 10 лет или до наступления
возраста 25 лет.
Следует отметить, что отечественная лекарственная форма бициллин 3
и бициллин 5 на сегодняшний день не соответствует фармакокинетическим
требованиям, предъявляемым к препаратам, предназначенным для профилактики
стрептококковых тонзиллитов и предупреждения ревматических атак у взрослых
больных.
У больных с низким риском (взрослые, перенесшие первую
ревматическую атаку более 5 лет назад, у которых нет кардита и ревматического
порока сердца, а также пациенты, у которых не было ревматических атак в течение
5 лет) единого мнения о необходимости и сроках проведения
антибиотикопрофилактики в настоящее время нет. Могут быть использованы:
- Феноксиметилпенициллин внутрь 0,25 г каждые 12 ч
- Эритромицин внутрь 0,25 г каждые 12 ч
Следует подчеркнуть, что широко практиковавшееся ранее ежедневное
применение эритромицина у больных ревматической лихорадкой в анамнезе и
непереносимостью β-лактамных антибиотиков на сегодняшний день нуждается в
пересмотре из-за повсеместного нарастания резистентности БГСА к макролидам.
Профилактика инфекционного эндокардита (ИЭ).
Несмотря на современные достижения в лечении ИЭ, высокая
летальность при этом заболевании (20–45%) определяет его профилактику как задачу
первостепенной важности.
В настоящее время антибиотикопрофилактика ИЭ может осуществляться
на основании:
- Рекомендаций Международного Общества по Химиотерапии (ISC).
- Рекомендаций Американской Ассоциации Сердца (AHA).
Рекомендации Международного Общества по Химиотерапии (ISC).
Важной областью профилактического применения антибиотиков является
их использование для предупреждения развития бактериального эндокардита. Группы
пациентов, у которых необходима профилактика эндокардита, ситуации, в которых
она проводится, и режимы профилактического назначения антибиотиков определены
специальным комитетом Международного общества по химиотерапии в 1998 г. (таб.
5.32, таб. 5.33).
Таблица 5.32.
Состояния требующие проведения профилактики
бактериального эндокардита
|
Группы повышенного риска |
Искусственные клапаны сердца |
|
Врожденные пороки сердца, сопровождающиеся цианозом ("синие"
пороки) |
|
Инфекционный эндокардит в анамнезе |
|
Группы обычного риска |
Патология клапанов сердца*: |
|
аортальная регургитация, |
|
митральная регургитация, |
|
аортальный стеноз, |
|
пролапс митрального клапана с митральной регургитацией
|
|
Врожденные пороки сердца (за исключением дефекта
межпредсердной перегородки), не сопровождающиеся цианозом |
|
Гипертрофическая обструктивная кардиомиопатия |
* Риск развития эндокардита при изолированном митральном стенозе
является предметом обсуждения.
Таблица 5.33.
Медицинские процедуры, при которых необходима
профилактика бактериального эндокардита
|
Процедуры |
|
Зубы |
Удаление зубов |
|
Манипуляции на деснах |
|
Любая манипуляция у пациентов с искусственными клапанами
и/или эндокардитом в анамнезе |
|
ВДП |
Тонзиллэктомия, аденоидэктомия |
|
ЖКТ |
Бужирование пищевода, операции на пищеводе |
|
Внутрипищеводные лазерные процедуры |
|
Склеротерапия варикозных вен пищевода |
|
Абдоминальные операции |
|
МВП |
Инструментальные вмешательства на мочеточнике или почке |
|
Биопсия или операции на простате или мочевыводящих путях |
|
Процедуры с противоречивыми данными о риске возникновения
эндокардита |
|
ВДП |
Фибробронхоскопия |
|
Эндотрахеальная интубация |
|
ЖКТ |
Колоноскопия с биопсией или без нее |
|
Малый таз |
Трансвагинальная гистероэктомия |
|
Физиологические роды |
Профилактика бактериального эндокардита проводится у пациентов с
некоторыми видами врожденной и приобретенной патологии сердца, в том числе
перенесших кардиохирургические операции.
Проведение профилактики эндокардита у этих пациентов необходимо при
выполнении стоматологических манипуляций, удалении миндалин и аденоидов, при
лечебно-диагностических процедурах в гастроэнтерологии, урологии и гинекологии.
Профилактическое применение антибиотиков в перечисленных ситуациях
обосновывается тем, что все они сопровождаются возникновением бактериемии,
которая может привести к развитию эндокардита.
При проведении антибиотикопрофилактики бактериального эндокардита
следует учитывать критерии выбора наиболее оптимального режима, в том числе с
учетом аллергологического анамнеза (таб. 5.34, таб. 5.35).
Таблица 5.34.
Критерии выбора режима антибиотикопрофилактики бактериального
эндокардита
|
Режим |
Критерии |
|
Максимальный |
Сердечная патология с высоким риском развития эндокардита |
|
Манипуляции на ЖКТ или МВП |
|
Многократные вмешательства |
|
Госпитализированные пациенты |
|
Общий наркоз |
|
Минимальный |
Сердечная патология с меньшим риском развития эндокардита |
|
Стоматологические процедуры |
|
Однократное вмешательство |
|
Амбулаторные пациенты |
|
Местная анестезия |
Рекомендации Американской Ассоциации Сердца (AHA).
Рациональный подход к профилактике ИЭ подразумевается учет
следующих факторов:
а) степень риска развития ИЭ для больного с той или иной фоновой
сердечной патологией;
б) степень риска бактериемии при определенных медицинских
вмешательствах;
в) возможные нежелательные эффекты антимикробного средства;
г) стоимостные аспекты рекомендуемой профилактической схемы.
Таблица 5.35.
Режимы антибиотикопрофилактики бактериального эндокардита
|
За 1 ч до процедуры |
Через 6 ч после процедуры |
|
Минимальный режим |
|
Нет аллергии на пенициллин |
Амоксициллин – 3,0 г, вн |
Нет |
|
Аллергия на пенициллин |
Клиндамицин – 0,3–0,6 г, вн |
Нет |
|
Допустимые модификации: |
- Дополнительные дозы антибиотика после процедуры.
|
|
Дополнительное применение аминогликозидов.
|
|
Парентеральное введение антибиотика.
|
|
Максимальный режим |
|
Нет аллергии на пенициллин |
Ампициллин – 2 г, в/в + гентамицин 1,5 мг/кг, в/м, в/в |
Амоксициллин – 1–1,5 г внутрь |
|
Аллергия на пенициллин |
Ванкомицин 1,0 г, в/в за 1 ч + гентамицин 1,5 мг/кг, в/м, в/в |
Ванкомицин – 1,0 г, в/в (в течение 1 ч) через 12 ч |
В соответствии с рекомендациями, разработанными комитетом экспертов
Американской кардиологической ассоциации, антибиотикопрофилактика показана в
наибольшей степени таким больным, у которых ИЭ не только развивается значительно
чаще по сравнению с популяционными данными (умеренный риск), но и ассоциируется
с высокой летальностью, т.е. при высоком риске.
Группа высокого риска:
- Искусственные клапаны сердца (включая биопротезы и
аллотрансплантаты).
- ИЭ в анамнезе.
- Сложные “синие” врожденные пороки сердца (тетрада Фалло, транспозиция
крупных артерий и др.).
- Оперированные системные легочные шунты.
Группа умеренного риска:
- Неоперированные врожденные пороки сердца: открытый артериальный проток,
дефект межжелудочковой перегородки, первичный дефект межпредсердной
перегородки, коарктация аорты, двустворчатый аортальный клапан.
- Приобретенные пороки сердца.
- Гипертрофическая кардиомиопатия.
- Пролапс митрального клапана с митральной регургитацией и/или утолщением
створок.
Группа незначительного риска (не выше, чем в популяции) -
антибиотикопрофилактика не рекомендуется.
- Изолированный вторичный дефект межпредсердной перегородки
- Оперированные врожденные пороки сердца: дефект межпредсердной
перегородки, дефект межжелудочковой перегородки, открытый артериальный
проток.
- Аортокоронарное шунтирование в анамнезе.
- Пролапс митрального клапана без митральной регургитации.
- Функциональные или “невинные” сердечные шумы.
- Болезнь Кавасаки в анамнезе без клапанной дисфункции.
- Ревматическая лихорадка в анамнезе без порока сердца.
- Водители ритма и имплантированные дефибрилляторы.
Антибиотикопрофилактика показана только при определенных
вмешательствах, сопровождающихся бактериемией, вызванной потенциальными
возбудителями ИЭ (таб. 5.36):
Таблица 5.36.
Медицинские процедуры при которых необходима
профилактика бактериального эндокардита
|
Стоматология |
– экстракция зубов
– манипуляции на периодонте
– установка имплантатов
– вмешательства на корне зуба и др. |
|
Дыхательные пути |
– тонзиллэктомия и/или аденотомия
– операции с нарушением целостности слиз. оболочки
– бронхоскопия жестким бронхоскопом |
|
Желудочно-кишечный тракт |
– склеротерапия варикозно расширенных пищеводных вен
– дилатация стриктуры пищевода
– эндоскопическая ретроградная холангиография
при наличии холестаза
– операции на желчных путях
– операции с нарушением целостности слизистой оболочки
кишечника |
|
Урогенитальный тракт |
– операции на простате
– цистоскопия
– дилатация уретры |
Таблица 5.37.
Антибиотикопрофилактика не рекомендуется
|
Дыхательные пути |
– интубация трахеи
– бронхоскопия гибким бронхоскопом (в том числе с биопсией)** |
|
Желудочно-кишечный тракт |
– чреспищеводная эхокардиография**
– эндоскопия (в том числе с биопсией)** |
|
Урогенитальный тракт |
– чрезвагинальная гистерэктомия**
– влагалищное родоразрешение**
– кесарево сечение |
|
При отсутствии инфекции |
– катетеризация уретры
– расширение шейки матки и выскабливание
– медицинский аборт
– стерилизация |
|
Прочие – катетеризация сердца, в том числе баллонная
ангиопластика |
– имплантация водителя ритма, дефибриллятора и эндопротеза в
коронарные артерии – разрез или биопсия кожи (с предварительной
хирургической обработкой)
– обрезание |
|
Примечание.
* – профилактика рекомендуется у больных группы высокого
риска и возможна у больных группы умеренного риска;
** – профилактика возможна у больных группы высокого риска. |
Антибиотикопрофилактика наиболее эффективна, если она проводится в
периоперационном периоде в дозе, достаточной для обеспечения адекватной
концентрации антибиотика в сыворотке крови во время и после вмешательства (таб.
5.38).
При длительной процедуре или наличии инфекционных осложнений может
возникнуть необходимость в дополнительном применении антимикробных средств.
Рекомендуемая стандартная схема профилактики стрептококкового ИЭ –
однократный прием амоксициллина (2 г внутрь), который превосходит по
биодоступности ампициллин и феноксиметилпенициллин. При этом сывороточная
концентрация амоксициллина, в несколько раз превышающая минимальную подавляющую
концентрацию для большинства стрептококков, поддерживается по меньшей мере в
течение 6 ч и повторное применение препарата не требуется.
Таблица 5.38.
Рекомендуемые схемы профилактики ИЭ при различных
медицинских манипуляциях
|
Область манипуляции |
Исходные условия |
Антибиотик и схема приема |
|
Полость рта, пищевод, дыхательные пути |
Стандартная схема. |
- Амоксициллин 2 г (50 мг/кг) внутрь за 1 ч до процедуры.
|
|
Невозможность перорального приема. |
- Ампициллин 2 г (50 мг/кг) в/в за 30 мин до процедуры
- Цефазолин 1 г (25 мг/кг) в/м или в/в за 30 мин до процедуры
|
|
Аллергия к пенициллинам. |
- Клиндамицин 600 мг (20 мг/кг)
- Азитромицин 500 мг
- Кларитромицин 500 мг (15 мг/кг) внутрь за 1 ч до процедуры
|
|
Аллергия к пенициллинам и невозможность перорального приема. |
- Клиндамицин 600 мг (20 мг/кг) в/в за 30 мин до процедуры
|
|
Желудочно-кишечный и урогенитальный тракты |
Группа высокого риска. |
- Ампициллин 2 г (50 мг/кг) в/м или в/в + гентамицин 1,5 мг/кг (не
более 120 мг) в/м или в/в за 30 мин до процедуры; через 6 ч – ампициллин
1 г (25 мг/кг) в/м или в/в или амоксициллин 1 г (25 мг/кг) внутрь.
|
|
Группа высокого риска с аллергией к пенициллинам |
- Ванкомицин 1 г (20 мг/кг) в/в в течение 1–2 ч + гентамицин 1,5 мг/кг
в/в или в/м (не более 120 мг) – введение завершить за 30 мин до
процедуры.
|
|
Группа умеренного риска |
- Амоксициллин 2 г (50 мг/кг) внутрь за 1 ч до процедуры.
- Ампициллин 2 г (50 мг/кг) в/м или в/в за 30 мин до процедуры.
|
|
Группа умеренного риска с аллергией к пенициллинам |
- Ванкомицин 1 г (20 мг/кг) в/в в течение 1–2 ч – введение завершить
за 30 мин до процедуры
|
У больных с аллергией к пенициллинам используют одну из
альтернативных схем. При наличии в анамнезе реакции немедленного типа или
системных анафилактических реакций на пенициллин, цефалоспорины I поколения
применять не следует. В отличие от предыдущих рекомендаций эритромицин не
считают средством выбора из-за частых нежелательных реакций со стороны
желудочно-кишечного тракта. Однако данный препарат можно назначать больным,
ранее успешно его переносившим.
В клинической практике возможны ситуации, когда больные из групп
риска уже получают антибактериальные препараты (по каким-либо иным показаниям),
которые используются для профилактики ИЭ. В подобных случаях целесообразно не
увеличивать дозу применяемого препарата, а назначать антибиотик другой группы.
Если позволяют обстоятельства, предполагаемую (в частности, стоматологическую)
процедуру желательно провести через 9–14 дней после окончания антибиотикотерапии,
что дает возможность восстановления обычной микрофлоры полости рта.
Следует особо подчеркнуть, что схема приема антибиотиков,
назначаемых с целью профилактики рецидивов острой ревматической лихорадки, не
соответствует таковой для предупреждения ИЭ. Кроме того, у этих больных,
особенно при длительном пероральном приеме пенициллиновых препаратов, существует
высокая вероятность носительства зеленящих стрептококков, являющихся
относительно устойчивыми к антибиотикам этой группы. В подобных ситуациях для
профилактики ИЭ рекомендуется назначать клиндамицин или макролиды (азитромицин,
кларитромицин).
Предупреждение инфекций по эпидемиологическим показаниям.
Учитывая, что антибиотики являются препаратами быстрого действия,
адекватная химиопрофилактика позволяет предотвратить распространение инфекции
при эпидемических вспышках (менингит, коклюш) или предотвратить рецидивы тяжелых
инфекций у ряда категорий лиц. В то же время, практикуемое иногда некоторыми
врачами использование антибиотиков или сульфаниламидов "с целью профилактики"
при респираторных вирусных инфекциях, особенно часто у детей, применение
пенициллина или гентамицина у пациентов, находящихся на искусственной вентиляции
легких, для профилактики нозокомиальной пневмонии, нистатина - для профилактики
кандидоза, не имеют научных доказательств. С другой стороны, антибиотики
небезопасны не только для конкретного пациента, повышая риск развития
нежелательных реакций, но и для общества, поскольку могут являться
дополнительным фактором формирования резистентности микроорганизмов.
При наличии эпидемических вспышек или угрозе развития таковых
адекватная антибиотикопрофилактика должна проводиться всем лицам,
контактировавшим с источником инфекции.
Основная цель антибиотикопрофилактики – предотвращение
распространения инфекции.
Менингит, вызванный N. Meningitidis.
Инфекция распространяется воздушно-капельным путем. В связи с этим,
к группе высокого риска относятся лица, находившиеся в близком контакте в
течение не менее 4 часов в неделю, предшествующей началу заболевания (домашние
контакты), или контактировавшие со слюной пациента (при поцелуях, искусственное
дыхание "рот в рот").
Режимы профилактического применения АМП:
- Рифампицин внутрь 0,6 г каждые 12 ч, в течение 2 дней;
- Ципрофлоксацин внутрь 0,5 г однократно;
- Цефтриаксон в/м 0,25 г однократно;
- Спирамицин 1,5 млн ЕД 4 раза в день внутрь в течение 5 дней.
Менингит, вызванный H. Influenzae, тип b.
Профилактическое применение антимикробных препаратов (ППАМП) должно
проводиться незамедлительно при домашних контактах, а также в детских
коллективах у лиц, контактировавших с заболевшими тяжелыми инвазивными
инфекциями, вызванными H.influenzae (менингит, эпиглоттит), особенно при
возрасте контактировавшего менее 4 лет.
Режимы профилактического применения АМП:
- Рифампицин 0,6 г внутрь 1 раз в день в течение 4 дней.
Дифтерия.
Лица, находившиеся в предыдущие 7 дней в тесном контакте с больным
дифтерией (до ее выявления), вызванной токсигенными штаммами C.diphtheriae,
составляют группу риска заражения этим заболеванием. К лицам, находившимся в
тесном контакте с пациентом, относятся:
- Члены семьи.
- Друзья, родственники и персонал, регулярно посещающие пациента.
- Половые партнеры или лица, имевшие интимные контакты с больным.
- Контакты в школе.
- Лица, работающие с больным в одном помещении.
- Медицинские работники, контактировавшие с выделениями из ротоглотки
больного.
Режимы профилактического применения АМП:
- Бензатин бензилпенициллин в/м 1,2 млн. ЕД, однократно;
- Эритромицин 0,5 г 4 раза в день внутрь в течение 7–10 дней.
Данный антибиотик является приемлемой альтернативой (например, при
аллергии на пенициллин), однако не может быть рекомендован в качестве основного
препарата из-за низкой комплаентности.
Коклюш.
Инфекция передается воздушно-капельным путем, но для заражения
необходим тесный и длительный контакт. В связи с этим, ППАМП рекомендуется при
домашних контактах и в замкнутых коллективах. Следует отметить, что данные об
эффективности ППАМП при данной патологии противоречивы.
Режимы профилактического применения АМП:
- Эритромицин 0,5 г 4 раза в день внутрь в течение 14 дней.
Сибирская язва.
После контакта со спорами.
Режимы профилактического применения АМП:
Препарат выбора:
- Ципрофлоксацин 0,5 г 2 раза в день внутрь в течение 60 дней.
Альтернативные средства (при верифицированной чувствительности
возбудителя):
- Амоксициллин 0,5 г 3 раза в день внутрь в течение 60 дней.
- Доксициклин 0,1 г 2 раза в день внутрь в течение 60 дней.
При одновременном применении вакцины (не менее 3 доз) срок
антибиотикопрофилактики составляет 1–1,5 мес.
Чума.
Режимы профилактического применения АМП:
- Доксициклин 0,1 г 2 раза в день
- Ципрофлоксацин 0,5 г 2 раза в день внутрь в течение 7 дней
Туляремия (в течение 24 ч после контакта.
Режимы профилактического применения АМП:
- Доксициклин 0,1 г 2 раза в день в течение 2 нед.
- Ципрофлоксацин 0,5 г 2 раза в день внутрь в течение 2 нед.
Боррелиоз Лайма.
Режимы профилактического применения АМП:
- Доксициклин 0,1 г 2 раза в день внутрь в течение 3–5 дней (от момента
укуса клеща).
При лимфогранулематозе Вегенера.
Данное заболевание относится к группе системных васкулитов со
склонностью к поражению респираторного тракта, почек, кожи, суставов и
периферических нервов. Характеризуется прогрессивным изъязвлением слизистой
оболочки дыхательных путей и развитием инфекционных осложнений.
Режимы профилактического применения АМП:
- Ко-тримоксазол внутрь 0,96 г каждые 12 ч.
Колонизация метициллинорезистентным S.aureus (MRSA).
В качестве препарата выбора для санации носительства MRSA на коже и
в носовой полости рекомендуется антибиотик для местного применения - мупироцин (бактробан)
в виде 2% назальной и дерматологической мази. Назальную мазь назначают каждые 12
часов, в каждую половину носа; дерматологическую - каждые 24 часа в течение 10
дней.
Типичные ошибки антибиотикопрофилактики в амбулаторной практике.
Одной из наиболее распространенных ошибок является назначение
антибактериальных препаратов при острых респираторных вирусных инфекциях с целью
профилактики бактериальных осложнений. В настоящее время отсутствуют достоверные
данные, свидетельствующие об эффективности и целесообразности профилактических
курсов антибактериальных препаратов у больных пожилого возраста и пациентов с
постоянным мочевым катетером, так как риск возможных осложнений терапии
достаточно велик.
Не менее ошибочной является точка зрения о необходимости назначения
одновременно с антибиотиком противогрибковых средств с целью профилактики
грибковых осложнений. При кратковременном применении современных
антибактериальных препаратов возможность развития грибковой суперинфекции
достаточно мала. Профилактическое назначение антибиотиков системного действия (флуконазол,
кетоконазол) оправдано только при назначении антибиотикотерапии больным с
выраженными иммунными нарушениями, обусловленными как самим заболеванием
(ВИЧ-инфекция, злокачественные новообразования), так и применением
цитотоксических препаратов. Назначение нистатина с целью профилактики грибковых
суперинфекций или дисбактериоза кишечника не обосновано.
Таблица 5.39.
«Нехирургические» показания к профилактическому
применению антимикробных препаратов (По
Gilbert D.N. и соавт., 2000; Bartlett J.G., 2000, с доп.)
|
Показания |
Препараты |
Режим введения |
|
Ревматическая лихорадка, вторичная профилактика |
Бензатин бензилпенициллин |
1,2 млн ЕД, в/м, 1 раз/мес |
|
Феноксиметилпенициллин |
0,25 г, каждые 12 ч, внутрь |
|
При аллергии на b-лактамы: |
|
Эритромицин |
0,25 г, каждые 12 ч, внутрь. Длительность: при наличии
кардита – в течение 10 лет или до наступления возраста 25 лет; без кардита
– в течение 5 лет или до наступления возраста 18 лет |
|
Менингит, вызванный N.meningitidis |
Рифампицин |
Дети – 10 мг/кг (до 1 года – 5 мг/кг) каждые 12 ч в течение 2
дней, внутрь |
|
Взрослые – 0,6 г, каждые 12 ч в течение 2 дней, внутрь |
|
Ципрофлоксацин |
0,5 г, однократно, внутрь |
|
Цефтриаксон |
0,25 г (у детей до 15 лет – 0,125 г) однократно, в/м |
|
Спирамицин |
1,5 млн МЕ, 4 раза/сут (у детей 10 мг/кг/сут) в течение 5
дней, внутрь |
|
Менингит, вызванный Haemophilus influenzae тип b |
Рифампицин |
Дети старше 3 мес – 20 мг/кг, 1 раз/сут(максимальная доза 0,6
г/сут), внутрь |
|
Взрослые – 0,6 г 1 раз/сут в течение 4 дней, внутрь |
|
Дифтерия |
Эритромицин |
Дети до 2 лет – 0,125 г каждые 6 ч, дети 2–8 лет – 0,25 г
каждые 6 ч, внутрь;
Взрослые – 0,5 г каждые 6 ч, внутрь.
Курс – 7–10 дней |
|
Коклюш |
Эритромицин |
Дети – 50 мг/кг/сут (до 2 г) в 4 приема каждые 6 ч, внутрь.
Взрослые – 0,5 г каждые 6 ч, внутрь.
Курс – 14 дней |
|
Спленэктомия
(профилактика пневмококковой инфекции) |
Феноксиметилпенициллин |
Дети до 5 лет – 0,125 г каждые 12 ч, внутрь.
6–12 лет и взрослые – 0,25 г каждые 12 ч, внутрь. |
|
Вакцинация пневмококковой вакциной каждые 6 лет |
|
Колонизация MRSA |
Мупироцин, 2% мазь |
2 раза/сут в каждую половину носа в течение 5 дней +
1 раз/сут на рану в течение 14 дней |
|
Стрептококковый
(гр. А, С, G) целлюлит
|
Бензатин бензилпенициллин |
1,2 млн ЕД 1 раз/мес |
|
При аллергии на b-лактамы: |
|
Эритромицин |
0,25 г 2 раза/сут, внутрь |
|
Азитромицин |
0,25 г 1 раз/сут, внутрь |
|
Кларитромицин |
0,5 г 1 раз/сут, внутрь |
|
Серповидноклеточная анемия |
Амоксициллин |
Дети от 3 мес до 5 лет: 0,125 г, вн, каждые 12 ч; внутрь |
|
Феноксиметилпенициллин |
> 5 лет: 0,25 г, каждые 12 ч внутрь |
|
Обязательна вакцинация против дифтерии, столбняка, коклюша,
кори, полиомиелита, паротита, краснухи, гепатита В, H.influenzae
тип b, пневмококка, вируса гриппа, менингококка.
Лечение эпизодов лихорадки цефтриаксон 50 мг/кг, в/в |
|
Сибирская язва
(после контакта со спорами)
|
Ципрофлоксацин |
Дети – 10-15 мкг/кг/сут в 2 приема в течение 1-2 мес, внутрь.
Взрослые – 0,5 г каждые 12 ч в течение 1-2 мес, внутрь. |
|
Офлоксацин |
Взрослые – 0,4 г каждые 12 ч в течение 1-2 мес, внутрь. |
|
Левофлоксацин |
Взрослые – 0,5 г каждые 12 ч в течение 1-2 мес, внутрь. |
|
Бензилпенициллин прокаин |
Дети – 25 тыс ЕД/кг в/м, каждые 12 ч в течение 2 мес
Взрослые – 1,2 млн ЕД в/м, каждые 12 ч в течение 2 мес |
|
Амоксициллин |
Дети < 20 кг – 40 мг/кг/сут в 3 приема в течение 2 мес,
внутрь.
Дети > 20 кг и взрослые – 0,5 г каждые 8 ч течение 2
мес, внутрь. |
|
Доксициклин |
Дети* – 2,2 мг/кг каждые 12 ч в течение 1-2 мес, внутрь.
Взрослые – 0,1 г каждые 12 ч в течение 1-2 мес, внутрь. |
*- Дети старше 8 лет.
|