
Глава 13. Организация контроля качества
производственных процессов в ЛПУ (внутриведомственная ЭКМП)
В новых экономических условиях потребовалась реализация концепции
«измерения результатов деятельности отдельного врача, подразделения и ЛПУ»,
однако измерение результатов КМП в виде уровня соответствия производимых услуг
принятым технологическим (протоколам) и организационным стандартам (порядкам),
без учета мнения потребителя (пациента), не давало возможности четко установить
причинно-следственные связи «брака» в работе. С этой точки зрения следует
признать, что без рассмотрения теоретических вопросов методов экспертизы
качества производства товаров и услуг решение проблемы управления качеством в
медицине занятие малоперспективное.
Под обеспечением качества следует понимать медицинские мероприятия,
направленные на достижение заданного уровня качества. Независимо от характера
обеспечения качества, непременным является реализация следующих моментов:
- определение проблем и приоритетов оказания медицинской помощи;
- формирование специфических для области анализа проблем критериев качества
(установление стандартов) и определение цели;
- ретроспективный и текущий анализ ситуации, медицинских документов и сбор
информации;
- анализ установленных проблем и подготовка рекомендаций для принятия
решений;
- внедрение рекомендаций на практике;
- оценка достигнутых результатов.
Следует подчеркнуть, что реализация перечисленных моментов в
процессе работы и исследований требует организации соответствующих программ
обеспечения и экспертизы качества. Эти программы позволяют гарантировать
предоставление медицинской помощи определенного уровня, систематическую его
оценку по согласованным и заранее установленным стандартам. Следовательно, в
системе контроля качества можно выделить компонент анализа и оценки деятельности
(audit) и компонент стандартов или эталонной системы показателей (standards).
Понятийный аппарат и взаимосвязи компонентов обеспечения качества укладываются в
следующую схему принципиальных подходов к экспертизе качества медицинской помощи
в условиях обязательного медицинского страхования, когда фактические результаты
производства медицинских услуг сравниваются с эталонными критериями/стандартами
с последующей оценкой фактической эффективности и принятием управленческих
решений (рис. 13.1).
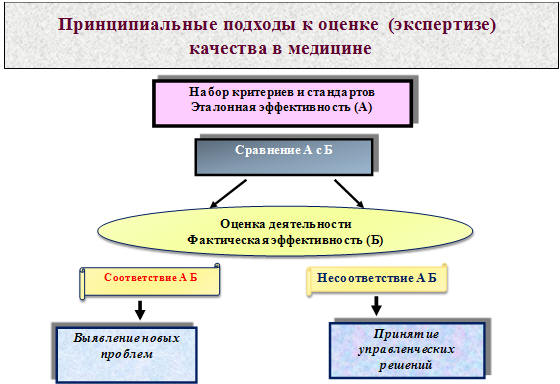
Рис 13.1. Принципиальная схема экспертизы
качества медицинской помощи
13.1. Развитие системы контроля качества производства медицинских
услуг
В практической деятельности здравоохранения многих стран мира
внедрялось ранее, внедряется и, вероятнее всего, будет внедряться великое
множество вариантов экспертизы качества производственных процессов медицинских
учреждений, часть из них, не пройдя проверки временем и практикой, сузила свои
масштабы, другая часть применяется достаточно широко и эффективно. В целом их
можно свести к ограниченному количеству подходов:
- анализ отклонения от установленной «нормы»;
- многофакторный анализ деятельности ЛПУ или отдельного врача;
- анализ структуры ЛПУ или системы здравоохранения;
- анализ технологий ЛПУ или системы здравоохранения;
- анализ результатов деятельности ЛПУ или системы здравоохранения;
- анализ стоимости медицинских услуг;
- анализ опроса населения, врачей, медицинского персонала и пр.;
- анализ деятельности ЛПУ на основании скрининговых программ соответствия
заданным критериям качества;
- анализ деятельности ЛПУ по программе, составленной из комбинации
перечисленных выше методов.
В конечном итоге те или иные подходы к анализу КМП предусматривают
наличие определенных критериев, эталонов структуры, процесса и результатов
деятельности медицинского учреждения, т. е. наличие стандартов. В условиях
модернизации отечественного здравоохранения, одной из основных целей которого
является улучшение качества медицинской помощи, использование адекватных методов
для его оценки относится к ключевым вопросам. Еще 10-15 лет назад экспертный
подход в ЭКМП нам неким откровением, поскольку он представлялся шагом вперед.
Тогда нам открылись возможности самой системы экспертных оценок, что, как
казалось в то время, позволит решить проблему низкого качества производимых
медицинских услуг за счет ужесточения требований организационных и
технологических стандартов, а самое главное в формировании требований
нормативного порядка к их неукоснительному исполнению.
Но уже к 2000 году среди специалистов, которые занимались
управлением качеством производства медицинских услуг, появились врачи и
организаторы здравоохранения, высказывающие сомнения в правильности выбранного
пути. Большое значение в формировании числа «сомневающихся» имели
предоставленные Федеральным фондом ОМС стажировки для медицинских экспертов в
страховых медицинских организациях и ЛПУ экономически развитых стран Европы и
США. В них эксперты воочию убеждались в том, что бюрократическая модель
управления качеством работает только в системе жестко централизованной вертикали
управления, которая не допускает сомнения в правоте «контролеров» и их выводов.
Большое значение в движении вперед по пути перемен в обеспечении качества имели
доступные публикации наработок отечественных и зарубежных ученых по программе «Здравреформ»
и научные партнерства между университетами России и США в рамках реализации
программы Агентства по международному развитию США.
В 1996–1998 гг. авторами настоящей публикации проведено
исследование информации о действующих моделях систем управления качеством
медицинской помощи, которое позволило выделить некоторые их особенности:
- наличие и разнообразие сложившихся устойчивых традиций в сфере оказания
медицинской помощи в различных ЛПУ, отделениях и даже группах специалистов
(профессиональных медицинских школ),
- значительно ослабленные внутриведомственные структуры контроля и
управления КМП,
- низкий уровень стандартизации действующих медицинских и организационных
технологий и ограниченность применения медицинских, технологических,
экономических и других стандартов,
- размытость границ компетенции и слабая взаимная преемственность
результатов деятельности внутриведомственных и вневедомственных служб контроля
и управления КМП,
- отсутствие системного подхода к организации экспертизы (неразвитость
многих необходимых подсистем и связей между ними),
- отсутствие специалистов по организации, планированию и системному анализу,
- неэффективное применение вычислительной техники, отсутствие
интегрированного автоматизированного информационного обеспечения,
- слабая эффективность обратных связей, регулирующих и управляющих КМП по
результатам деятельности экспертизы.
На основе системного анализа служб экспертизы КМП отрасли
здравоохранения были выделены основные цели системы экспертизы КМП.
- обеспечение правовой и социальной защищенности пациентов,
- контроль над соблюдением доступности, объемов, сроков, качества и
безопасности медицинской помощи,
- обеспечение эффективного и рационального использования кадровых,
материально-технических и финансовых ресурсов.
Обозначенные цели обуславливают совокупность большого числа
факторов структурного, функционального, организационно-экономического характера,
влияющих на систему оказания и качество медицинской помощи населению региона.
На основе исходных данных была построена базовая (концептуальная)
модель оценки (экспертизы) КМП, отражающей типичную идеологию действующих
системы обеспечения КМП. Анализ этой модели позволяет определить подходы и
выделить требования для дальнейшего исследования и построения типовой
оптимальной модели, разработки детального, ограниченного, первоочередного
перечня задач управления, комплекса моделей планирования и управления качеством
медицинских услуг для пациентов в системе ОМС. ЭКМП в силу определенной
специфики проблемы затрагивает интересы многих государственных, общественных,
частных и прочих организаций и учреждений, а также отдельных граждан. Вся эта
сложная система состоит из значительного числа элементов, которые представляют
три взаимосвязанных договорными отношениями стороны:
- Производителей медицинских услуг, по функциональным признакам их
представляют ЛПУ.
- Потребителей медицинских услуг, их представляют пациенты-граждане РФ –
застрахованные в системе ОМС.
- Страховые медицинские организации.
ЭКМП проводится в целях выявления нарушений при оказании
медицинской помощи гражданам, в том числе оценки своевременности ее оказания.
Концептуальная модель (рис. 13.2.) состоит из нескольких блоков:
Рис. 13.2. Концептуальная модель экспертизы
качества медицинской помощи
- среда (блок 1),
- входящий пациент (блок 2),
- медицинские технологии (блок 3),
- выходящий пациент (блок 5),
- вневедомственная экспертиза ТФОМС (блок 7),
- независимая экспертиза (блок 6).
Кроме того, выделены четыре вспомогательных и управляющих блока:
- система внутриведомственной экспертизы КМП (блок 4),
- межведомственные экспертные организации (блок 9),
- учебные центры (блок 8).
Каждая из указанных подсистем имеет цели (подцели) своего уровня,
которые в то же время выступают средством обеспечения цели вышестоящего уровня
(дерево целей). Критерии (стандарты для сравнения, правила или средство оценки,
меры степени близости к цели, признак, на основании которого производится оценка
и т.п.), определение и методы их достижения являются специфическими для каждого
конкретного уровня системы.
Для определения дерева целей в системотехнике и моделировании
применяется метод декомпозиции – операции разделения целого на части с
сохранением признака их целевой подчиненности и принадлежности. При этих
операциях необходимо четко представлять предметные области подсистем –
пространства описания структуры и ситуаций, характерных для подсистемы и
очерченных условной границей подсистемы.
Предметная область «Среда»
Для предметной области "Среда" (блок 1) подцелью и главными
критериями (в контексте системы экспертизы КМП в ЛПУ отрасли) являются
обеспечение потребности населения в медицинской помощи и стабилизация количества
потенциальных «входящих пациентов» для подсистемы (блок 2), а также гарантии
прав граждан (потребителей) в пределах данной предметной области.
На основании проведенных исследований можно выделить ряд
факторов, прямо или косвенно влияющих на указанные критерии:
а) положительные факторы: здоровый образ жизни, планирование семьи,
иммунопрофилактика, мотивация населения к сохранению здоровья и др.
б) отрицательные факторы: низкий уровень гигиены и санитарии
окружающей среды, жилища, высокий уровень социально-значимых заболеваний -
наркомания, токсикомания, алкоголизм, болезни, передающиеся половым путем, рост
криминогенных ситуаций в быту, в местах отдыха, на транспорте, проституция и
др., рост наследственной патологии, нарушений психики и др.
Предметная область «Входящий пациент»
В этой предметной области (блок 2) подцелью и главными критериями
являются оптимальность условий удовлетворения этих потребностей (выходом этой
предметной области является решение пациента или его официальных
представителей о месте получения, ожидаемой доступности, качестве и объеме
предполагаемой медицинской помощи), а также гарантии прав пациента в пределах
данного раздела.
Данные проведенных нами исследований позволили определить
следующие действующие направления регулирования и управления критериями
предметной области «Входящий пациент». По полученным в результате анализа
сведениям, в ЛПУ до сих пор не проводятся общественные мероприятия
достаточного уровня по повышению информированности пациентов в области их
прав, обязанностей и ответственности за соблюдение правил получения
качественной и безопасной медицинской и лекарственной помощи, а также условий
деятельности ЛПУ, мероприятий по повышению медицинской грамотности и
информированности населения в вопросах выбора оптимальных маршрутов получения
амбулаторно-поликлинической, специализированной и стационарной медицинской
помощи.
Предметная область «Медицинские технологии».
Для предметной области "Медицинские технологии" (блок 3) подцелями
являются: предоставление населению доступной медицинской помощи в объемах,
гарантированных программой государственных гарантий оказания бесплатной
медицинской помощи, в сроки и по тарифам, качеству и безопасности
предусмотренными договорами об оказании медицинской помощи в ЛПУ отрасли в
соответствии с установленными на территории региона организационным и
медицинским стандартам. Главными критериями оценки результатов деятельности этой
предметной области являются соответствие КМП требованиям стандартов,
эффективность использования финансовых средств и ресурсов при соблюдении
гарантий прав застрахованных граждан (пациентов).
Эта предметная область в наибольшей мере подвержена контролю в
настоящее время как с точки зрения внутриведомственной, так и вневедомственной
экспертизы.
Предметная область «Выходящий пациент»
Выходом (результатом) деятельности медицинских технологий блока 3
являются новые характеристики контингента пациентов (блок 5), получивших
медицинскую помощь, а также различная медицинская и отчетная (реестры)
документация, отображающая эти характеристики и различные аспекты выполненной
медицинской помощи. Пациенты блока 5 находятся в правовом поле, аналогичном
"Входящим пациентам" – блок 2.
Главными критериями оценки предметной области "Выходящий пациент",
по данным наших исследований, можно назвать: снижение уровня повторных обращений
за медицинскими услугами и количества хронических заболеваний, снижение числа
жалоб и обращений пациентов в связи с некачественным оказанием медицинской
помощи.
Маршруты выходящих пациентов различны и определяются исходами
оказанной им медицинской помощи. Часть из них возвращается в среду (блок 1),
некоторые из них, в случаях незавершенного по разным причинам лечения, могут
снова вернуться в качестве пациентов (блок 2) с хроническими и повторными
заболеваниями или рецидивами, что является последствиями некачественной
медицинской помощи, полученной в блоке 3.
Выходом предметной области "Выходящий пациент", по данным
исследований, являются в основном жалобы и заявления пациентов и их
родственников. При учете жалоб и оценок КМП со стороны выходящего пациента
следует учитывать характеристики, аналогичные отмеченным в предметной области
"Медицинские технологии" при учете жалоб пациентов в процессе оказания им
медицинской помощи.
Предметная область «Вневедомственная экспертиза СМО в системе ОМС».
Входами блока 7, также как и блока 4, являются выходы (медицинские и
иные документы и информация, реестры, акты экспертизы, жалобы, претензии,
сертификаты экспертов, заключения межведомственных экспертных организаций о
качестве деятельности экспертов и т.п.), создаваемые в предметной области блоков
3,5 и 6.
Критериями оценки качества деятельности (блок 7) является
эффективность внедрения мероприятий по повышению КМП, эффективности
использования финансовых, материальных и кадровых ресурсов. Правовое поле
деятельности специалистов блока 7 создается, по данным исследования служб
управления качеством в системе здравоохранения, администраций субъектов РФ
регионов и нормативно-правовой базы Российской Федерации.
Выходом предметной области блока 7 являются документы в следующем
виде:
- комплексные статистические количественные, качественные и экономические
сведения о состоянии КМП в ЛПУ и рекомендации по ее совершенствованию,
- предписания независимым экспертам на проведение плановых и выборочных
экспертиз,
- сформированные регистры врачей-экспертов,
- нормативы на проведение экспертизы в ЛПУ (формализованные вопросники для
экспертов и нормативы расчетов штрафных санкций ЛПУ, графики оптимального
движения экспертов в ЛПУ),
- методы направленного отбора и выборочного метода на основании анализа
реестров, статистических данных по КМП, по уровню осложнений, по летальности,
по повторным обращениям, по увеличению сроков лечения и претензий к КМП,
- по выполнению технологии лечебно-диагностического процесса,
диспансеризации, профилактических осмотров и др.
Предметная область «Независимая экспертиза»
Для данной предметной области (блок 6) подцелью является
конкретизация отклонений КМП по каждому исследуемому случаю оказания медицинской
помощи с одновременной оценкой комплексного показателя КМП. Главными критериями
оценки деятельности предметной области "Независимая экспертиза" являются
профессионализм, полнота, качество и непротиворечивость экспертных оценок КМП.
Входами предметной области по блоку 6 является следующая
информация:
- положение о враче-эксперте,
- медицинская документация ЛПУ, необходимая для комплексной экспертизы КМП,
- предписания на проведение плановых и выборочных экспертиз,
- нормативы на проведение экспертизы в ЛПУ (формализованные вопросники для
экспертов и нормативы расчетов штрафных санкций ЛПУ),
- графики оптимального движения экспертов в ЛПУ),
- методы экспертных оценок и их документирования,
- медико-экономические стандарты ЛПУ и др.
Предметная область «Учебные центры подготовки экспертов»
Для данной предметной области (блок 8), по имеющимся оценкам, целью
и главными критерием деятельности являются доведение до обучающегося
соответствующей программы, оценка соответствия уровня знаний установленным в
этой предметной области требованиям и отсутствие претензий со стороны
территориальных органов управления здравоохранения, фондов ОМС и СМО.
В соответствии с некоторыми негативными факторами предметной
области "Независимая экспертиза" можно условно выделить некоторые отрицательные
тенденции в формировании предметной области "Учебный центр подготовки
экспертов":
- территориальная удаленность от мест работы экспертов,
- отсутствие у потребителей информации о внешней экспертизе качества и
целевого уровня обучающих программ, преподавательского состава,
- несоответствие качества экспертов, обученных в разных учебных центрах, при
наличии равнозначных сертификатов и др.
Предметная область «Межведомственная экспертиза КМП»
Наличие устаревших и несовершенных медицинских стандартов
(протоколов и порядков), возможные проведения некачественных независимых
экспертиз, отклонения в качестве подготовки врачей-экспертов, отклонения в
технологии экспертизы КМП обуславливают появление претензий ЛПУ к некачественным
экспертизам. Это приводит к необоснованным предъявлениям санкций, и, как
следствие, вызывает риски дополнительных экспертиз на более высоком уровне с
участием Межведомственной экспертной организации (блок 9).
Типовые функции организаций типа «Межведомственные экспертные
организации» выполняют функции арбитров, выпускают методические рекомендации и
осуществляют надзор (контроль) за соблюдением технологий экспертной работы и
оценивают работу экспертов, вырабатывают экспертные заключения по конфликтам
между ЛПУ и независимыми экспертами, работающими по контрактам в системе ОМС и
участвуют в решении вопросов досудебных разбирательств по КМП.
Риски появления различных отклонений в качестве результатов
функционирования подсистем в блоках 6,7 и 9 требуют повышения эффективности
деятельности этих блоков с помощью дополнительной системы регулирования и
управления качеством вневедомственной экспертизы.
Предметная область «Система управления вневедомственной экспертизой
КМП». Управление является целенаправленным процессом, организующим
деятельность определенной предметной области деятельности с учетом и для
достижения долговременных целей и критериев совершенствования системы, а также
конкретных возможностей их осуществления.
Интенсификация управления экспертизой КМП в системе ОМС, повышение
эффективности и качества ее деятельности, как составного элемента цельной
системы управления КМП службы медицинской помощи, определяется постановкой новых
сложных социально-экономических задач и потребностью в совершенствовании отрасли
здравоохранения с помощью использования методов системного подхода, системного
анализа и математического прогнозирования. Он предполагает рассмотрение больших
систем как интегрированное целое и достижение максимальной эффективности всей
системы при гармоничном сочетании противоречивых целей ее составных частей.
Сформированная на основе системного анализа экспертных моделей
служб здравоохранения России, стран дальнего и ближнего зарубежья, базовая
модель системы экспертизы КМП могла бы быть реализована в полном объеме с 2000
до 2006 гг, однако до настоящего времени использовались её отдельные аспекты. В
большинстве ЛПУ до настоящего времени применяется бюрократическая модель
управления качеством медицинской помощи, что ведет к увеличению числа экспертных
заключений и росту затрат на экспертную работу. Но уровень качества медицинских
услуг остается прежним или даже снижается.
Современный этап развития теории экспертных оценок. На
рубеже XIX-XX
веков в здравоохранении США началось движение к повышению медицинских
стандартов. В 1910 г. Авраам Флекснер обобщил результаты инспекционной поездки
по 163 американским и канадским медицинским учебным заведениям. В своем
знаменитом «Докладе Флекснера» он рекомендовал закрыть 124 медицинские школы.
Причина: плохая материально-техническая база, отсутствие финансовых средств и
низкий уровень учебных программ. Его доклад оказал влияние на уровень
преподавания и оснащенности медицинских учебных заведений только через 25 лет,
но, тем не менее, именно он послужил первым импульсом для большого начинания -
совершенствования системы медицинского образования.
В свое время Аведис Донабедиан писал: «Ведущая роль и главная
ответственность (за качество медицинской помощи) принадлежит медицинским
работникам, ежедневно оказывающим помощь пациентам. Поэтому именно они лучше,
чем кто бы то ни было, должны видеть кратчайший путь к обеспечению высокой
эффективности, действенности и целесообразности медицинского обслуживания. Им
достаточно лишь по-новому взглянуть на взаимодействие врач–пациент: они без
труда поймут, что именно им принадлежит важная роль главных защитников
благополучия и интересов пациентов - каждого и всех вместе. Правда, возможно это
при одном условии: они осознают, что управление качеством медицинской помощи
составляет их первостепенную, важнейшую обязанность, что качество медицинской
помощи составляет моральный фундамент, который должен быть основой их
профессиональной деятельности, и без которого они неизбежно обречены на
профессиональную неудачу… Качество медицинской помощи… принадлежит всем нам, и
каждый из нас обязан сыграть яркую и, бесспорно, необходимую роль в повышении
качества».
Методы оценки мнений экспертов – это методы позволяющие
выразить в количественной или качественной форме позиции экспертов по широкому
кругу вопросов ЭКМП с целью подготовки информации для принятия решений.
Существует значительное число таких методов. В одних с каждым экспертом
работают отдельно, он даже не знает, кто еще является экспертом, а потому
высказывает свое мнение независимо от авторитетов. В других экспертов собирают
вместе для подготовки материалов для руководителей ЛПУ, при этом эксперты
обсуждают проблему друг с другом, учатся друг у друга и неверные мнения
отбрасываются. В одних методах число экспертов фиксировано и таково, чтобы
статистические методы проверки согласованности мнений и затем их усреднения
позволяли принимать обоснованные решения. В других - число экспертов растет в
процессе проведения экспертизы, например, при использовании метода «снежного
кома» (Орлов А.И., 1974).
В настоящее время не существует научно обоснованной классификации
методов оценок мнений экспертов и тем более - однозначных рекомендаций по их
применению. В контексте обсуждаемых вопросов в настоящей главе следует
выделить основные проблемы в рассматриваемой области.
Что должна представить экспертная комиссия ЛПУ в результате своей
работы – информацию для принятия решения руководителями ЛПУ – менеджерами или
проект самого решения? От ответа на этот методологический вопрос зависит
организация работы экспертной комиссии ЛПУ.
Если целью экспертизы является сбор информации для генерального
менеджера (главного врача), то экспертная группа собирает возможно больший
объем относящейся к делу информации, аргументов «за» и «против» определенных
вариантов решений. Полезен метод постепенного увеличения числа экспертов,
описанный А.И. Орловым в 1979 году. Сначала первый эксперт приводит свои
соображения по рассматриваемому вопросу. Составленный им материал передается
второму эксперту, который добавляет свои аргументы. Накопленный материал
поступает к следующему – третьему эксперту... Процедура проведения
«комиссионной экспертизы» заканчивается, когда иссякает поток новых
соображений. Отметим, что эксперты в рассматриваемом методе только поставляют
информацию, аргументы «за» и «против», но не вырабатывают согласованного
проекта решения. Нет никакой необходимости стремиться к тому, чтобы экспертные
мнения были согласованы между собой. Более того, наибольшую пользу приносят
эксперты с мышлением, отклоняющимся от массового, поскольку именно от них
следует ожидать наиболее оригинальных аргументов.
Если целью экспертизы является подготовка проекта решения для
генерального менеджера, то экспертная группа кроме сбора информации применяют
математические методы её обработки. При этом используют догмы согласованности
и одномерности.
& Догма согласованности. Считается, что решение может
быть принято лишь на основе согласованных мнений экспертов. Поэтому исключают
из экспертной группы тех, чье мнение отличается от мнения большинства. При
этом отсеиваются как неквалифицированные лица, попавшие в состав экспертной
комиссии по недоразумению или по соображениям, не имеющим отношения к их
профессиональному уровню, так и наиболее оригинальные мыслители, глубже
проникшие в проблему, чем большинство. Следовало бы выяснить их аргументы,
предоставить им возможность для обоснования их точек зрения. Вместо этого их
мнением, как правило, пренебрегают. Бывает и так, что эксперты делятся на две
или более групп, имеющих единые групповые точки зрения.
Поскольку число экспертов обычно не превышает 5-8 (10-15), то
формальная статистическая согласованность мнений экспертов может сочетаться с
реально имеющимся разделением на группы. Если же обратиться к конкретным
методам расчетов, например, с помощью коэффициентов конкордации на основе
коэффициентов ранговой корреляции Кендалла или Спирмена, то необходимо
помнить, что на самом деле положительный результат проверки согласованности
таким способом означает ни больше, ни меньше, как отклонение гипотезы о
независимости и равномерной распределённости мнений экспертов на множестве
всех ранжировок.
С целью искусственно добиться согласованности стараются уменьшить
влияние мнений «экспертов-диссидентов». Жесткий способ борьбы с диссидентами
состоит в их исключении из состава экспертной комиссии. Мягкий способ борьбы с
диссидентами состоит в применении робастных (устойчивых) статистических
процедур. Однако при этом игнорируются (не достигают генерального менеджера)
аргументы диссидентов. В любом из двух способов борьбы с диссидентами
руководитель ЛПУ лишается информации, идущей от диссидентов, а потому может
принять необоснованное решение, которое приведет к отрицательным последствиям.
& Догма одномерности. Распространен довольно примитивный
подход так называемой «квалиметрии», согласно которому объект всегда можно
оценить одним числом. Каждый объект можно оценивать по многим показателям
качества. Например, изготовленный зубной протез можно оценивать по таким
показателям:
- материал, из которого изготовлен протез,
- качество обрабатываемых поверхностей,
- плотность смыкания с зубами-антагонистами,
- наличие 2 – 3 точек контакта на молярах и премолярах соответственно и т.п.
Можно ли свести оценки по этим показателям вместе?
Определяющим является конкретный пациент, для которого
изготавливается зубной протез. Для одних пациентов ведущее место занимают
эстетические требования, для других – надежность, для третьих – функциональное
соответствие и пр.
Таким образом, важна конкретная (узкая) постановка задачи перед
экспертами. Но такой постановки зачастую нет, а тогда мотивы разработки
обобщенного показателя качества услуг не имеют объективного характера. Рыночные
отношения требуют индивидуализации производства медицинских услуг в условиях
конвейерного производства. Альтернативой единственному обобщенному показателю
является математический аппарат типа многокритериальной оптимизации – множества
Парето и т.д. (Гличев А.В., 1983).
Подбор экспертов. Проблема подбора экспертов является одной из
наиболее сложных. Очевидно, в качестве экспертов необходимо использовать тех
специалистов, чьи суждения в наибольшей степени помогут принятию адекватного
решения. Но как выделить, найти, подобрать таких людей? Надо прямо сказать, что
нет методов подбора экспертов, наверняка обеспечивающих успех экспертизы.
Часто предлагают использовать методы взаимооценки и самооценки
компетентности экспертов. С одной стороны, кто лучше может знать возможности
эксперта, чем он сам? С другой стороны, при самооценке компетентности скорее
оценивается степень самоуверенности эксперта, чем его реальная компетентность.
Тем более, что само понятие «компетентность» строго не определено. Можно его
уточнять, выделяя составляющие, но при этом усложняется предварительная часть
деятельности экспертной комиссии.
При использовании метода взаимооценки, помимо возможности
проявления личностных и групповых симпатий и антипатий, играет роль
неосведомленность экспертов о возможностях друг друга. В современных условиях
достаточно хорошее знакомство с работами и возможностями друг друга может быть
лишь у врачей и других специалистов, много лет работающих совместно. Однако
привлечение таких пар специалистов не очень-то целесообразно, поскольку они
слишком похожи друг на друга.
Использование формальных показателей (должность, ученые степень и
звание, стаж, категория, число публикаций...), очевидно, может носить
вспомогательный характер. Успешность участия в предыдущих экспертизах
врачей-экспертов, т.е. таких экспертов, которые участвуют в длинных сериях
однотипных экспертиз. Однако, увы, наиболее интересны и важны уникальные
экспертизы при формировании исков о возмещении морального и материального ущерба
при ненадлежащем оказании медицинской помощи, проведении больших проектов,
касающихся серии случаев внутрибольничного инфицирования или других случаев
экспертиз, не имеющих аналогов.
В случае, если процедура экспертизы предполагает совместную работу
экспертов, большое значение имеют их личностные качества. Один «говорун» может
парализовать деятельность всей комиссии.
Есть полезный метод упоминаемого зарубежными авторами «снежного
кома», при котором от каждого специалиста, привлекаемого в качестве эксперта,
получают несколько фамилий тех, кто может быть экспертом по рассматриваемой
тематике. Очевидно, некоторые из этих фамилий встречались ранее в деятельности
Рабочей группы, а некоторые ─ новые. Процесс расширения списка останавливается,
когда новые фамилии перестают встречаться. В результате получается достаточно
обширный список возможных экспертов. Ясно, что если на первом этапе все эксперты
были из одного «клана», то и метод «снежного кома» даст, скорее всего, лиц из
этого «клана», мнения и аргументы других «кланов» будут упущены (Орлов А.И.,
1974).
Необходимо подчеркнуть, что подбор экспертов, в конечном счете -
функция Рабочей группы, и никакие методики подбора не снимают с нее
ответственности. Другими словами, именно на Рабочей группе лежит ответственность
за компетентность экспертов, за их принципиальную способность решить
поставленную задачу.
13.2. Технология организации ведомственного контроля КМП
В соответствии с существующим законодательством России органы
управления здравоохранением отвечают за готовность медицинских учреждений
оказывать медицинскую помощь надлежащего качества. Они несут ответственность в
области охраны здоровья населения территории, для чего имеют определенные
ресурсы, которые должны обеспечить следующее:
- лицензирование и аккредитацию ЛПУ независимо от форм собственности;
профессиональную подготовку медицинских кадров;
необходимый уровень научных исследований по проблемам оказания медицинской
помощи населению и охраны его здоровья;
развитие и поддержание функционирования на должном уровне
материально-технической базы учреждений здравоохранения;
субсидирование конкретных муниципальных образований с целью выравнивания
условий оказания медицинской помощи в рамках территориальной программы
государственных гарантий;
оплату дорогостоящих видов медицинской помощи и обеспечение оказания их на
должном уровне;
финансирование медицинских учреждений, оказывающих помощь при социально
значимых заболеваниях;
организацию оказания медицинской помощи при массовых заболеваниях, в зонах
стихийных бедствий и пр.
Система здравоохранения региона должна предпринять меры по
поэтапному формированию службы КМП в системы управления каждого ЛПУ с учетом
состава и содержания внутренних переменных и факторов внешней среды (ОУЗ, ТФ ОМС,
ЛПУ, СМО и др.) (рис. 13.3.).
Что касается непосредственно ЛПУ, то в них проводится также
внутриведомственный контроль КМП с опорой на методы самоконтроля на каждом
рабочем месте по производству медицинских услуг. Благодаря этому появляется
возможность влиять на результат (ценовые и качественные характеристики) любых
услуг, производимых тем или иным ЛПУ, т. е. на достижение конечного результата в
виде состояния здоровья при выписке или окончании лечения.
Фонды ОМС и страховые медицинские организации осуществляют
вневедомственный контроль качества медицинской помощи (контроль объемов, сроков,
качества и условий предоставления медицинской помощи по ОМС в основном с целью
объективизации соответствия затрат результатам оказанной медицинской помощи.
Роспотребнадзор осуществляют государственный контроль за
соблюдением стандартов медицинской помощи и сертификационной деятельностью, а
также объективизацию соответствия структуры (основные фонды, ресурсы)
медицинским и организационным технологиям.
Что касается обществ защиты прав потребителей, антимонопольного
комитета, то эти структуры осуществляют контроль с позиции объективизации КМП и
осуществляют гарантии демонополизации медицинской помощи населению.
Профсоюзы могут реализовать свое участие в обеспечении КМП
населению с помощью многосторонних соглашений с органами управления и
работодателями, а также через свое представительство в Правлении Фонда ОМС,
согласительной комиссии по тарифам на медицинские услуги и пр.
Территориальные органы Роспотребнадзора РФ осуществляют свои
функции по контролю за КМП через обеспечение требований по безопасности
медицинских услуг, осуществление координационной деятельности с органами
территориального управления по безопасности медицинской помощи населению.
Вся выше описанная система должна соответственно координироваться
органом управления здравоохранения субъекта РФ.
Рис. 13.3. Состав и содержание внутренних переменных и факторов
внешней среды системы управления качеством медицинской помощи ЛПУ
Внутриведомственная система экспертизы КМП осуществляется
менеджерами ЛПУ различных форм собственности, органами и учреждениями
здравоохранения. Эта система реализуется через достаточно сложную структуру
обеспечения КМП, где существует три уровня контроля.
Первый уровень контроля КМП анализирует взаимоотношения в системе:
врач D пациент, которые разбиты на значительное число отдельных элементов,
складывающихся в целом в организационную или медицинскую технологию (процесс). В
результате осуществления технологического процесса, состоящего из совокупности
технологических операций, происходит качественное изменение обрабатываемых сред,
их формы, строения, материальных (технических) и потребительских свойств.
Поэтому наиболее общим содержанием понятия технология, которое мы оставим для
дальнейшего его применения в рассмотрении функций системы экспертного контроля
качества – это совокупность приемов и способов производства медицинских услуг.
Исходя из такого представления технологии, каждую из их множества
можно считать производственной, т. к. любая из них предназначена для
производства нового качества медицинских услуг. Но в зависимости от
специализации ЛПУ как организационной формы производственного процесса в
здравоохранении, складывается определенный приоритет в технологии, (главная –
основная, обеспечивающая – вспомогательная), ее развитии и лицензировании
применения перед обществом (государством).
Технологии непрерывно обновляются по мере развития медицинской
науки и техники. Основные тенденции развития современных производственных
технологий в здравоохранении составляют три основные направления:
- переход от дискретных (циклических) технологий к непрерывным (поточным)
производственным процесса, как наиболее эффективным и экономичным;
- внедрение замкнутых (безотходных) технологических циклов в составе
производства медицинских услуг как наиболее экологически нейтральных;
- повышение наукоемкости медицинских технологий «высоких» и «новейших»
технологий как наиболее приоритетных в современной медицине.
Разделение процесса оказания медицинских услуг (конвейера по
оказанию медицинской помощи) на отдельные элементы, операции позволяет
контролировать, в первую очередь, отдельные элементы, а в конечном итоге, и весь
технологический процесс, т.е. работу всего конвейера. При этом отдельные
элементы процесса необходимо выразить в числовом выражении, что позволит
проводить и статистический контроль технологического процесса.
Экспертиза законченных случаев оказания медицинских услуг является
основным содержанием модели контроля качества медицинской помощи. После
реализации одной из первых редакций Закона о медицинском страховании граждан РФ
совместный приказ Минздрава России и ФФОМС от 24.10.1996 г. № 363/77 «О
совершенствовании контроля КМП населению Российской Федерации», определил
понятия ведомственного и вневедомственного контроля качества медицинской помощи
в условиях реализации на территории Российской Федерации программы обязательного
медицинского страхования и установивший полномочия экспертов, осуществляющих
проведение экспертизы. С течением времени этот приказ потерял свою актуальность,
был признан не соответствующим требованиям, предъявляемым к нормативным актам в
Российской Федерации, и отменен приказом Минздравсоцразвития России и ФОМС от
04.05.2007 г. № 318/94 в связи с отсутствием его регистрации в Министерстве
юстиции Российской Федерации.
Множество ранее созданных (до 2007г.) территориальных моделей
контроля КМП являлись до последнего времени единственными нормативными
документами, регламентирующими процедуру проведения ЭКМП в ЛПУ. Анализ
региональных моделей ЭКМП свидетельствует об имеющихся в них противоречиях и
отсутствии единых подходов. В то же время, несмотря на несбалансированность
действующей нормативной правовой базы в сфере контроля КМП, имеющиеся
законодательные и нормативные акты, а также сложившаяся в субъектах Российской
Федерации практика и существующие научные разработки позволяют сформулировать
основные цели и функции, присущие различным системам контроля КМП (табл. 13.1).
В конечном итоге все, что касалось вневедомственной ЭКМП было
разрешено с момента введения норм Федерального закона от 29.11.2010 г. № 326-ФЗ
«Об обязательном медицинском страховании в Российской Федерации», котрый
сформулировал новые подходы к осуществлению контроля качества медицинской
помощи. Для введения новых подходов к контролю КМП в системе ОМС ФОМС разработал
Порядок организации и проведения контроля объемов, сроков, качества и условий
предоставления медицинской помощи по обязательному медицинскому страхованию
(утв. приказом ФОМС 01 декабря 2010г. № 230).
В связи с возрастающей ролью контроля качества медицинской помощи
со стороны ФОМС, ТФОМС и СМО, устанавливаются новые требования к специалистам,
осуществляющим контроль качества медицинской помощи, возникает неотложная
потребность единого подхода к подготовке специалистов, осуществляющих контроль
объемов, сроков, качества и условий предоставления медицинской помощи по
обязательному медицинскому страхованию.
Новый закон установил определенные требования к допуску
специалистов–экспертов и экспертов качества медицинской помощи к экспертной
работе, с обязательным формированием территориального реестра экспертов качества
медицинской помощи. На основании принятых изменений в законодательную базу
специалистом в экспертной деятельности может быть эксперт, прошедший подготовку
по вопросам экспертной деятельности в сфере обязательного медицинского
страхования, по специально созданной модульной обучающей программе, в рамках
реализации требований современного законодательства РФ и приказа ФОМС № 230.
Таблица 13.1. Цели и функции ведомственного, вневедомственного и независимого
контроля КМП
|
Внутренний (ведомственный) контроль |
ККМП при осуществлении ОМС (внешний или вневедомственный)
контроль |
Независимый контроль |
|
Цель – сбор информации для обеспечения надлежащего объема и
качества медицинских услуг
|
Цель – сбор информации для обеспечения предусмотренных
законодательством Российской Федерации прав граждан в системе ОМС и
рационального использования средств ОМС
|
Цель – контроль и надзор в сфере обеспечения доступности и
качества медико-социальной помощи; соответствия медицинских организаций
лицензионным требованиям; экспертизы временной нетрудоспособности и др. |
|
Функции:
& организация и проведение внутриучрежденческого контроля КМП и
экспертизы временной нетрудоспособности;
& информирование заинтересованных сторон о результатах контроля
качества медицинской помощи и экспертизы временной нетрудоспособности |
Функции:
& разработка нормативно-методических документов по вопросам
организации и проведения экспертизы КМП в системе ОМС;
& контроль объемов, сроков и качества медицинской помощи при
осуществлении ОМС;
& контроль соответствия счетов медицинских организаций,
выставленных к оплате, условиям действующих договоров, территориальной
программе ОМС, Тарифному соглашению;
& информирование заинтересованных сторон о результатах контроля
объемов и качества медицинской помощи застрахованным гражданам |
Функции:
& контроль соблюдения стандартов КМП;
& анализ единых системных контрольных показателей (индикаторов)
качества;
& проверка соответствия документов лицензиата установленным
лицензионным требованиям;
& контроль экспертизы временной нетрудоспособности;
& информирование заинтересованных сторон осуществляемого
контроля и надзора |
Тем не менее, работа по экспертизе качества оказания медицинской
помощи в субъектах Российской Федерации не приостанавливалась и строилась в
соответствии с наработанной ранее идеологией, которая, кроме непосредственного
внутриведомственного контроля качества, предусматривала оценку использования
ресурсов ЛПУ, оценку удовлетворенности пациента, а также выявление дефектов и
профессиональных ошибок медицинских работников.
Существовало, а во многих учреждениях существует до сих пор,
несколько уровней внутреннего контроля в ЛПУ.
- Самоконтроль медицинского работников за соблюдением реализации стандартной
технологии производства медицинских услуг на конкретном рабочем месте, во
многих случаях в качестве такого стандарта в 1990 годах применялся стандарт
КСГ, а после 1998 года – протокол оказания медицинской помощи при той или иной
нозологии, утвержденный на федеральном или региональном уровне.
- Уровень контроля, осуществляемый заведующим отделением (линейным
менеджером), который сочетал в себе две функции: профессиональную лечебную,
поскольку был самым подготовленным, практикующим врачом и управленческую,
управляя работой своего подразделения, выполняя стандартные функции менеджера
(планирование–организация–руководство–контроль).
- Уровень контроля администрации ЛПУ, который осуществлялся заместителем
главного врача по клинико-экспертной работе или заместителем главного врача по
лечебной работе.
Эти виды контроля проводились, как правило, в виде сплошного
статистического наблюдения, выводы доводились до коллектива, руководителей
подразделений и администрации ЛПУ. Уровень КМП при таких экспертных оценках,
всегда завышался, что не мотивировало производителей медицинских услуг к
бездефектной работе и стимулировало «уравниловку» в системе дополнительных
выплат на основании коэффициента трудового участия (КТУ) и положения о
премировании за достижения высоких результатов показателей качества.
В настоящее время все чаще и чаще в качестве внутреннего контроля
применяются методики целевых экспертиз, когда на конвейере по производству
медицинских услуг выявляется проблема не позволяющая добиться планируемого
уровня МКР (госпитальная летальность, послеоперационная летальность, уровень
нозокомиальных инфекций, уровень осложнений, связанных с проведением
манипуляций, расхождение диагнозов, незапланированные регоспитализации и т.п.)
Для проведения работы в ЛПУ по целевым экспертизам, как правило, создается
экспертная группа, которая формируется по поручению руководителя ЛПУ. Такая
экспертная группа решает проблемы методического плана:
- Согласование единой методологии оценки КМП;
- Применение математических методов в экспертных оценках;
- Формирование согласованности и одномерности результатов экспертных оценок;
- Применение методики формальной статистической согласованности мнений
экспертов с помощью коэффициентов конкордации на основе коэффициентов ранговой
корреляции Кендалла или Спирмена;
- Применение подхода так называемой «квалиметрии», согласно которому объект
экспертизы можно оценить одним числом.
- Применение альтернативного единственному обобщенному показателю
математического аппарата типа многокритериальной оптимизации – множества
Парето и т.д.
Кроме того экспертная группа решает и значительное число прикладных
проблем, формируя разработку и выполнение основных стадий проведения медицинской
экспертизы в виде последовательных шагов:
- формулировка генеральным менеджером/руководителем ЛПУ цели экспертизы;
- подбор руководителем ЛПУ основного состава экспертной группы;
- разработка экспертной группой и утверждение у генерального менеджера
технического задания на проведение экспертизы;
- разработка экспертной группой подробного сценария проведения сбора и
анализа экспертных мнений (оценок), включая как конкретный вид экспертной
информации, так и конкретные методы анализа этой информации;
- подбор экспертов в соответствии с их компетентностью;
- формирование экспертной комиссии (целесообразно заключение договоров с
экспертами об условиях их работы и ее оплаты, утверждение генеральным
менеджером состава экспертной комиссии);
- проведение сбора экспертной информации;
- анализ экспертной информации;
- интерпретация полученных результатов и подготовка заключения для
генерального менеджера–руководителя ЛПУ;
- официальное окончание деятельности экспертной группы.
Предметом экспертизы является процесс производства медицинских
услуг (процессный подход), в целом или его часть который позволяет оценить:
- Лечебно-диагностический процесс в конкретном клиническом случае.
- Действия врача и другого медицинского персонала в некоторой совокупности
клинических случаев.
- Действие лекарственного средства, биопрепаратов в конкретных клинических
случаях.
- Уровень качества и безопасности медицинской помощи за определенный период.
- Уровень квалификации врачебного и другого медицинского персонала.
- Уровень экономической эффективности деятельности ЛПУ (подразделения,
отдельного врача и т.п.)
- Уровень здоровья населения определенного региона или изменения этого
уровня в результате выполнения социальной или целевой медицинской программы и
др.
Целью внутреннего контроля качества являются оценка одного или
нескольких направлений деятельности производственного конвейера и медицинского
персонала:
- Оценка правильности действия или решения врача, отделения ЛПУ или ЛПУ в
целом в конкретном клиническом случае.
- Оценка профессионального уровня медицинского работника или группы
медицинских работников, занятых в диагностическом или лечебном процессе
определенного вида, по их действиям и решениям в совокупности клинических
случаев.
- Оценка качества и безопасности медицинской помощи в следующих случаях:
- при выполнении диагностических и лечебных процедур без отклонения от
технологии;
- при выполнении диагностических и лечебных процедур при отклонении от
технологий;
- при выполнении диагностических и лечебных процедур в экстремальных
условиях;
- при нарушении правил поведения и предписаний врачей со стороны
пациента.
В конечном итоге основой внутреннего контроля качества производимых
медицинских услуг является самоконтроль специалистов, принимающих участие в
любых производственных процессах, начиная от санобработки пациента в приемном
отделении, кончая производством самым сложным в технологическом отношении
оперативным вмешательством. Самоконтроль на входе на конвейер по производству
медицинских услуг предполагает следующее. В приемном отделении ЛПУ анализируется
состояние пациента при поступлении в стационар или в смотровом кабинете, при
принятии на лечение в поликлинику, ретроспективно оцениваются предшествующие
медицинские услуги, повлиявшие или не повлиявшие на состояние конкретного
пациента. Это, прежде всего, анамнестические данные и объективный статус при
первичном осмотре, своевременность поступления на лечение, правильность тактики
предыдущего обследования, лечения и пр. Контроль на входе предполагает анализ
длительности предыдущего лечения, времени пребывания в приемном отделении до
госпитализации и т.п.
Самоконтроль процесса и результатов осуществляется на основании
стандартов обследования, лечения и исходов заболевания, т. е. стандартов КСГ или
протоколов оказания медицинской помощи, характеризующих состояние пациента при
выписке или переводе на следующий этап производства медицинских услуг.
Экспертный контроль заведующего отделением может быть на входе, как
в поликлинике, так и в стационаре, во время оказания медицинской помощи, а также
во время выписки пациента или при переводе в другое лечебное подразделение или
ЛПУ.
Второй уровень контроля КМП оценивает деятельность по оказанию
медицинской помощи на уровне ЛПУ, причем оценка деятельности складывается из
интегральной оценки деятельности всех индивидуальных уровней, а также степени
достижения утвержденной модели конечных результатов деятельности ЛПУ. Этот
уровень контроля осуществляется заместителем главного врача (менеджером) ЛПУ по
клинико-экспертной работе и соответствующей комиссией ЛПУ. На этом уровне
контроля КМП целесообразно использовать три основных направления экспертизы:
- оценка КМП по случаям законченного лечения выписанных пациентов;
- оценка выявленных дефектов оказания медицинской помощи (грубые дефекты
диагностики и лечения, приведшие к развитию нового патологического состояния
или резкому ухудшению основного заболевания; внутрибольничные инфекции;
неоправданные оперативные вмешательства; нарушение
санитарно-эпидемиологического режима и пр.);
- оценка уровня летальности как в целом по ЛПУ, так и по его подразделениям.
Третий уровень контроля качества производства медицинских услуг
оценивает деятельность производственной системы. На этом уровне весьма
целесообразно проводить оценку деятельности службы в целом. Критериями оценки,
интегральными показателями службы должны являться коэффициенты достижения
конечных результатов ее деятельности по вопросам первичной, вторичной и
третичной профилактики, раннего выявления патологии, по уровням заболеваемости
по обращаемости, госпитальной заболеваемости, эффективности диспансеризации,
уровню осложнений, инвалидности, смертности, клинической и экономической
эффективности ЛПУ и т.п.
Комплексная система управления эффективностью и качеством
деятельности ЛПУ предполагает четкую работу всех звеньев управления и совпадения
их интересов по обеспечению КМП на всех уровнях. На основе стандартизации
медицинских технологий и операций следует обеспечить четкую организацию
медицинского обслуживания, регламентации труда исполнителей, структуры, объема
помощи на всех этапах реализации медицинского технологического процесса,
оптимального размещения всех видов ресурсов и контроля за их использованием.
Для решения этой проблемы необходимо расширение комплекса
стандартов не только на планирование и учет деятельности ЛПУ, но и на всю
систему хозрасчетных взаимоотношений, включая основные положения:
- организация внутриучрежденческого хозрасчета;
- планирование медико-экономических показателей деятельности основных,
вспомогательных и служб обеспечения технологий;
- определение результатов производственно-хозяйственной деятельности
структурных подразделений ЛПУ;
планирование системы фондообразования и т.п.
Таким образом, комплексную систему управления КМП следует
рассматривать как организационную форму управления не просто в виде набора
стандартов, а как систему рационального использования, как правило, ограниченных
ресурсов на обеспечение качественной медицинской помощи должного уровня в ЛПУ.
Алгоритм экспертизы качества медицинской помощи
представляет собой, по сути дела, подробную технологию экспертизы КМП, разбитую
на отдельные этапы с описанием исходов анализа каждого этапа. Основным
источником сведений для экспертизы КМП служит стандартная медицинская
документация (медицинская карта амбулаторного пациента, история болезни, история
родов, история новорожденного, операционный журнал и другие аналогичные
документы), а также, при необходимости, осмотр пациента экспертом и группой
экспертов, проведение дополнительного обследования.
Что касается анализа структуры ЛПУ, независимо от формы
собственности (основные фонды и ресурсы), то он проводится при лицензировании
ЛПУ, и повторный анализ ее при каждой текущей внутриведомственной экспертизе КМП
нецелесообразен. В некоторых случаях к анализу структуры ЛПУ приходится
возвращаться, особенно, когда это касается нерационального расходования ресурсов
или случаев ненадлежащего оказания медицинских услуг, сопровождающихся исками
пациентов о возмещении причиненного морального и материального ущерба.
В отечественном здравоохранении существует достаточно много методик
разработки моделей конечных результатов деятельности ЛПУ, но все они используют
три основных подхода:
- набор показателей, характеризующих результаты деятельности;
- нормативные значения основных показателей;
- шкала численной оценки результатов деятельности.
Мы считаем, что наиболее целесообразно в условиях реформы
здравоохранения использование нескольких видов показателей – медицинских,
социальных и экономических.
При формировании перечня показателей результативности деятельности
производится отбор таких показателей, которые, несомненно, отображают результат:
при оценке деятельности той или иной службы здравоохранения это состояние
здоровья определенных контингентов населения, при оценке ЛПУ определенного
профиля это валовые показатели и результаты лечения пациентов при выписке,
удовлетворенность оказанными услугами и эффективность использования ресурсов.
Нормативные показатели результативности устанавливаются на
основании: многолетней динамики показателя, характерного для данной категории
ЛПУ, для данной зоны субъекта РФ; среднерегионального уровня;
темпов предполагаемой динамики данного показателя в результате
того или иного типа планирования и изменения системы управления, формирования
прогнозных моделей и пр.
Нормативные показатели результативности должны быть такими, чтобы
их достижение потребовало от исполнителей концентрации ресурсов, изменения стиля
управления, резкого улучшения КМП. Следует учитывать при установлении норматива,
чтобы последний не менее чем на 5% превышал наилучший уровень, достигнутый к
настоящему моменту. В дальнейшем, когда в процессе использования норматива МКР
улучшится и установленный норматив будет достигнут, норматив МКР должен быть
опять повышен. Таким образом, практически это бесконечный процесс.
При установлении норматива не применяются абсолютные значения, а
используются относительные показатели: в процентах, на 1000, на 10000, на 100000
и т. п.
Что касается показателей дефектов, то следует учитывать наиболее
грубые нарушения и отклонения от стандартов в деятельности служб, ЛПУ и органов
управления здравоохранением. Желательно подготовить соответствующий
классификатор дефектов и придать последним ранговое значение.
Оценочные шкалы следует сформировать таким образом, чтобы в них
нашли отражение условные показатели и их значения в следующем порядке:
- наименование показателя;
- единица измерения;
- норматив;
- оценка в баллах норматива;
- оценка в баллах отклонения.
Следует понимать, что УКЛ можно рассчитать только на основе
экспертного метода анализа КМП. Он позволяет сопоставить реальные действия
оказывающего медицинскую помощь врача с мнением эксперта о том, какой она должна
быть. В то же время мнение эксперта формируется не только на основании
стандарта, а и на основании современных представлений об оптимальном объеме
медицинской помощи при данном заболевании с учетом индивидуальных особенностей
больного и конкретными условиями оказания медицинских услуг.
В связи с этим экспертный метод не только не исключает подхода к
оценке КМП по соответствию стандартам, но и подразумевает его использование на
начальном этапе проведения экспертизы КМП. Наибольший эффект дает сочетание
экспертного метода с методом стандартизированных коэффициентов, показателей и
пр., что позволяет избежать чрезмерных затрат на проведение экспертизы и
добиться максимальной отдачи от ее результатов.
Экспертиза безопасности медицинской помощи. Имеющиеся
статистические данные более чем тревожны, но к данной проблеме почему-то
относятся менее серьезно, чем следовало бы ожидать. Такое странное явление можно
отчасти объяснить тем, что в отличие от авиакатастроф, когда одновременно гибнут
сотни людей, жертвы медицинских осложнений и ошибок умирают в разное время и не
становятся газетной сенсацией. Другое возможное объяснение того, почему вопросам
безопасности пациентов – впрочем, как и многим другим проблемам здравоохранения
и социальным проблемам – не уделяется заслуженного внимания, заключается в том,
что их решение представляет собой слишком трудную задачу.
Каждый раз, когда государственные органы той или иной страны
начинают анализировать состояние дел в этой области, как правило, обнаруживаются
серьезные дефекты в оказании помощи, и тем не менее в секторе здравоохранения в
целом нет истинного представления о рисках, источником которых он сам и
является. В большинстве случаев в реальной жизни дефекты и неудачи рассматривают
как исключение, частный случай или индивидуальную ошибку, но отнюдь не как
системную проблему здравоохранения и сбоями в управлении.
В то же время имеющиеся фактические данные по безопасности
убедительно доказывают, что когда в результате медицинской ошибки больному
наносится вред или он погибает, чаще всего речь не идет о небрежном отношении
или преступлении. Данный вопрос имеет фундаментальную системную природу. Для
каждой ошибки существует своя причина, и в основе большинства проблем лежат
дефекты тех или иных функций системы. Так, например, доказано наличие
непосредственной связи между уровнем смертности в стационаре и степенью развития
системы работы с кадрами (периодическая аттестация, возможности для повышения
квалификации, внедрение бригадных методов).
Так ошибки врачей в США уносят больше жизней, чем дорожные аварии и
СПИД. Ежегодно около 2.7 тыс. пациентов американских клиник, которым сделали
хирургические операции, покидают операционные с забытыми внутри них медицинскими
инструментами, бинтами, ватой и тому подобными предметами. Только в 2000 году
подобная забывчивость врачей стала причиной гибели 57 человек. По данным
Американской медицинской ассоциации (American Medical Association),
ежегодно в США ошибки врачей, фармацевтов и медсестёр становятся причиной гибели
примерно 98 тыс. человек. Ошибки, совершённые профессионалами, уносят больше
жизней, чем дорожно-транспортные происшествия или СПИД вместе взятые. Ущерб от
них оценивается в млрд. долларов в год. Опрос, проведённый Национальным фондом
безопасности пациентов показал, что 33% американцев лично становились жертвами
врачебных ошибок. У 48% пострадали родственники, у 19% – друзья.
Врачи иногда пренебрегают базовыми правилами «инфекционной
безопасности», причём, как относительно самих себя, так и относительно других
людей. Только так можно объяснить действия сотрудника Шведского медицинского
центра в Сиэтле, который заразил коклюшем около 200 пациентов и врачей. По
сообщению представителей клиники, врач, работавший в бригаде неотложной
медицинской помощи, заболел коклюшем около трёх недель назад, однако, предпочёл
скрыть болезнь и продолжить работу. За это время он успел заразить коклюшем 107
пациентов и 90 коллег по работе.
Не так давно в результате грубой ошибки немецких врачей у пациента
было удалено здоровое лёгкое: «Кошмар для 52-летнего Ханса-Йоахима и его семьи
начался в сентябре, когда он зашёл к своему местному врачу пожаловаться на
странный привкус во рту. Некогда заядлый курильщик, он решил, что это следствие
вредной привычки. Однако, результаты рентгеноскопии и компьютерной томографии
повергли его в шок: в верхней части левого лёгкого была выявлена крупная раковая
опухоль. Вывод специалистов был однозначен: пораженное раком лёгкое необходимо
удалить. При этом пациента успокоили: к счастью, опухоль не дала метастазов, а с
одним лёгким можно спокойно жить и дальше.
Но, когда Ханс-Йоахим очнулся от наркоза, у своей больничной койки
он увидел не радостных родственников с цветами, а мрачного лечащего врача,
который и поведал ему о трагической ошибке. Как оказалось, три опытных хирурга
не удосужились перед операцией лишний раз заглянуть в рентгеновский снимок и
удалили пациенту три пятых здорового лёгкого.
Признав свою ошибку, руководство клиники немедленно уволило
хирургов и выразило готовность заплатить пострадавшему 100 тысяч марок в
качестве компенсации ущерба. Вот только Хансу-Йоахиму это уже вряд ли поможет:
раковая опухоль должна быть удалена, а остающегося объёма лёгких, как считают
специалисты, просто недостаточно для поддержания жизни человека.
Нарушение безопасности не только наносит ущерб пациенту; оно также
крайне негативно влияет и на саму систему здравоохранения. Это дополнительное
бремя для финансовых и кадровых ресурсов. Эта проблема имеет также этические
аспекты, поскольку понижается уровень доверия к системе и ухудшаются ее
взаимоотношения с потребителями медицинских услуг. В результате неблагоприятных
побочных эффектов и ошибок при оказании медицинской помощи общество начинает
подвергать сомнению всю деятельность системы здравоохранения несмотря на то, что
слабым звеном – источником ошибок является лишь небольшая ее часть.
Россия не является исключением из правил и проблемы безопасности
медицинской помощи для отечественного здравоохранения также актуальны, как и для
других государств, поскольку примеров по нарушению принципов безопасности
великое множество. Например, совсем недавно в Таганский районный суд Москвы был
подан иск к одной из крупнейших в России офтальмологических клиник, где за один
день потеряли зрение 22 человека. В то же время отечественной статистики о
проблемах безопасности при оказании медицинской помощи, в отличие от других
стран, просто не существует, а российская общественность узнаёт либо о самых
скандальных случаях произошедших со знаменитостями из СМИ. Так многократный
чемпиона мира и Олимпийских игр Дмитрий Саутин несколько месяцев прожил и прыгал
с марлевым тампоном в спине, где его забыли во время операции. С этим инородным
телом Саутин умудрился даже выиграть свою очередную Олимпиаду.
В реальной медицинской практике имеются различные пути создания
основы для безопасности пациентов. Каждая страна по-своему определяет
необходимый уровень регулирования, который лучше всего соответствует проводимой
политике и существующим условиям каждодневной практики здравоохранения.
Существует три подхода к решению проблем безопасности.
Первый подход заключается в установлении жестких целевых
показателей и контроле за их достижением с помощью системы строгих нормативов.
Второй подход – использование методических рекомендаций по
конкретным направлениям работы. В последнем случае проблема заключается в том,
что у медицинских работников не хватает времени на детальное изучение
рекомендаций, за исключением случаев, когда это необходимо для аттестации,
персональной оценки работы или связано с другими нормативными требованиями.
Третий подход основан на следующих принципах: установление
единых целевых показателей, абсолютно обязательных для достижения; введение
индикаторов качества (стандартов) для всех процессов; мониторинг выполнения
первых двух условий.
Дискуссии могут способствовать данному процессу, но крайне важно
также проводить оценку деятельности системы и выявление на ее основе реальных
дефектов качества. Преимущество выбора стандартов заключается в том, что хотя в
условиях разумной профессиональной культуры люди, безусловно, стремятся делать
то, что у них лучше всего получается, они тем не менее не забывают и о тех
показателях, по которым будут оценивать их работу. При введении системы
стандартов сотрудники ЛПУ знают, что в соответствии с ними будет оцениваться их
деятельность.
По мнению специалистов, которые занимаются решением проблем
безопасности производства медицинских услуг, представители системы
здравоохранение должны наконец осознать реальное значение процессов оценки. С
самого начала работы по улучшению качества помощи и безопасности пациентов
необходимо определить реальные индикаторы, по которым будут оцениваться ее
результаты. Без сознательной готовности к оценке мы не можем считать, что по
настоящему честно относимся к выполнению своего долга. В успешно осуществленных
национальных программах по вопросам безопасности пациентов всегда предусмотрены
показатели эффективности, которые установлены с самого начала, на этапе
составления концепции и плана действий. Только путем их использования можно
узнать, что работает на практике, а что нет.
Здравоохранение должно взять на себя смелость подвергнуться
объективной оценке своей деятельности. Это означает готовность встретить критику
в том случае, если изначально согласованные целевые показатели не достигнуты.
Принятие такой позиции требует значительных сдвигов в культуре деятельности
всего сектора. Безопасность пациентов – это лишь один из аспектов этого
процесса.
С точки зрения индикаторов для оценки безопасности медицинской
помощи еще в 2004 OECD были сформулированы профили индикаторов (табл. 13.2).
Таблица 13.2. Профиль индикаторов для оценки безопасности медицинской помощи
(критерии OECD, 2004)
|
1. Внутрибольничные инфекции |
|
1 |
Частота вентиляторассоциированной пневмонии |
|
2 |
Частота раневой инфекции |
|
3 |
Частота возникновения инфекции, связанной с дефектами ухода |
|
4 |
Частота возникновения пролежней |
|
2. Осложнения, подлежащие особому контролю (sentinel events) |
|
5 |
Частота трансфузионных реакций |
|
6 |
Частота ошибок при определении группы крови |
|
7 |
Частота ошибок в выборе места операции (лево-право...) |
|
8 |
Частота случаев обнаружения в ране оставленного во время
операции постороннего материала |
|
9 |
Частота осложнений, связанных с отказом оборудования во время
процедуры или операции |
|
10 |
Частота осложнений медикаментозной терапии |
|
3. Интра- и послеоперационные осложнения |
|
11 |
Частота осложнений анестезии |
|
12 |
Частота послеоперационных переломов бедра |
|
13 |
Частота ТЭЛА или тромбоза глубоких вен после операции |
|
14 |
Частота послеоперационного сепсиса |
|
15 |
Частота возникновения технических затруднений при выполнении
процедуры |
|
4. Осложнения при оказании акушерской помощи |
|
16 |
Частота травматизма новорожденных |
|
17 |
Частота осложнений при родах через естественные родовые пути |
|
18 |
Частота осложнений при операции кесарева сечения |
|
19 |
Частота других осложнений у новорожденных |
|
5. Другие |
|
20 |
Частота падений пациента в ЛПУ |
|
21 |
Частота переломов бедра, связанных с падением пациента в ЛПУ |
Фактические данные
показывают, что 70–80% ошибок при оказании медицинской помощи связаны с плохой
коммуникацией и дефектами межличностных отношений, при этом уровень смертности
среди пациентов снижается по мере увеличения доли персонала, работающего в
составе бригад. Таким образом, развитие коллективных форм организации труда
медицинских работников обладает огромным потенциалом. Открытая и интерактивная
рабочая среда в сфере здравоохранения – это непременное условие для развития
новой культуры, когда медики готовы учиться на допущенных ошибках, чтобы
предотвратить их в дальнейшем.
В разных странах испытываются и другие управленческие решения,
которые могут иметь полезный эффект.
- Практика непрерывного обучения, включая методы имитирования реальных
ситуаций, во многом способствует предотвращению ошибок при оказании
медицинской помощи.
- Системы оказания помощи должны быть готовы к быстрым и радикальным
изменениям оперативных схем (например распределения сфер ответственности между
членами медицинской бригады), если фактические данные показывают, что прежние
схемы были источником систематических ошибок.
- ЛПУ могут применять специальные подходы к вопросам управления качеством.
Например, имеются фактические данные, свидетельствующие о том, что большую
пользу может приносить обсуждение проблем ошибок в особых дискуссионных
группах по вопросам качества, в состав которых входят представители учреждения
и групп поддержки пациентов (из попечительского совета). Данные обсуждения
помогают выявить актуальные аспекты безопасности пациентов в рамках
конкретного учреждения.
- Опросы персонала – отличный способ выяснить мнения медицинских работников
относительно их собственных традиций и стиля работы в вопросах обеспечения
безопасности пациентов.
Экспертная оценка профессиональных ошибок и неблагоприятных исходов
при несоблюдении принципов безопасности медицинской помощи должна основываться
на медико-экономических, структурных, организационных и других стандартах,
определяющих границы, полноту и достаточность выполненных процедур. Производство
комплексных СМЭ без учета всех изложенных выше обстоятельств не отвечает
современным требованиям гражданского судопроизводства. В то же время
безопасность пациентов базируется на действующем законодательстве. Однако
существующие правовые механизмы необходимо укрепить с целью формирования
механизмов практики самостоятельного управления рисками в
лечебно-диагностических подразделениях ЛПУ, которая должна включать следующие
элементы:
- систематическое представление отчетов о допущенных ошибках и их анализ;
- оперативное исправление ошибок;
- повышение квалификации сотрудников.
В то же время положение отечественного здравоохранения
характеризуется все возрастающей насущной необходимостью снижения затрат и
работы над улучшением качества обслуживания. Такая ситуация требует оценки
результатов лечения пациентов и проведения мероприятий, направленных на
достижение этой цели. Главная задача ЛПУ – достижение нормативных результатов
лечения больных, которые измеряются такими факторами, как улучшение
физиологического и функционального состояния, отсутствие физической и
психологической боли. Информация, полученная при проведении оценки результатов
лечения и мероприятий, связанных с определением степени удовлетворенности
пациентов, а также затрат, соотносимых с результатами лечения, важна для всех,
кого это затрагивает. Данная информация также важна для ЛПУ и врачей в их
стремлении улучшить качество выполняемых услуг.
Внутриведомственная экспертиза не должна ограничиваться рамками
исследования определенного технологического процесса и его результатов. Важное
значение имеет проведение внутриведомственной экспертизы по таким направлениям,
как:
- причины и пути распространения внутрибольничных инфекций;
- контроль за рациональным использованием лекарственных препаратов и
расходных материалов;
- внутренний аудит диагностических служб, служб лекарственного обеспечения,
инфекционной безопасности и др.
Формирование системы обратной связи и интерпретации данных
медицинской экспертизы нуждается в проведении оценки достоверности
полученных показателей. Однако следует признать, что большинство врачей и
управленцев несведущи в интерпретации статистической информации. Аналитические
исследования должны быть представлены таким образом, чтобы участники экспертного
проекта могли понять их и пользоваться ими. В отдельных подразделениях ЛПУ
разрабатывается комплект стандартных форм отчетов, в других нет. В любом случае,
кто-либо из технического персонала экспертного проекта должен регулярно
обсуждать результаты с клиницистами. Специалистам по клинико-экспертной работе
необходимо приобрести навыки по умению объяснять клиницистам необходимость
применения методов математической статистики.
Связь результатов лечения с процессом производства медицинских
услуг очень важна. Необходимо, чтобы аналитическая информация по результатам
лечения использовалась при оценке и повышении эффективности процесса оказания
медицинской помощи. Выполнение этой функции в большей мере касается врачебного и
среднего медицинского персонала. Однако сопоставить информацию результатов
лечения с процессом производства медицинских услуг можно достаточно просто, если
механизмы проведения измерений, анализа и обратной связи созданы с учетом этого
сопоставления.
Долгосрочная цель экспертного проекта по осуществлению оценки
результатов лечения заключается в предоставлении врачам прямого доступа к
используемой количественной информации. На первых эволюционных стадиях
становления методологии результатов лечения переход от необработанных данных по
результатам лечения к полезной информации требует проведения в значительной
степени исследовательской статистической работы и частых занятий с врачами по
интерпретации данных.
Для того чтобы достичь настоящей эффективности и сопоставления
результатов с процессом оказания медицинской помощи, важно, чтобы статистический
анализ в большей мере был стандартизован, упорядочен и, по возможности,
осуществлялся автоматизировано. В то же самое время следует обучить клиницистов
тому, как интерпретировать эти аналитические материалы и использовать их при
перестройке процесса оказания медицинской помощи. Специалисты, которые
занимаются проведением оценки результатов лечения, должны работать вместе в
направлении уточнения стратегии в отношении роста стандартизации анализа и
осуществления обратной связи.
Каждому экспертному проекту по результатам лечения необходима база
данных для ввода, сохранения, редактирования и использования данных по
результатам лечения и подготовки данных для статистического анализа.
Компьютерная база данных должна быть спроектирована так, чтобы соответствовать
характеру собираемой информации, механизмам ввода данных и, по-видимому,
требованиям в отношении отчетности и извлечения информации. В связи с этим для
проектирования базы данных понадобятся специалисты по компьютерной технике,
которые разбираются в клинической информации, исследовательской работе и данных,
ориентированных во времени. Их следует вводить в экспертный проект, как только
будут готовы приблизительные формы проведения измерений и протоколы сбора
данных.
Структура базы данных по результатам лечения должна:
- отвечать требованиям экспертизы;
- помогать запрашивать и упорядочивать данные, давая возможность врачам
напрямую взаимодействовать с информацией;
- быть достаточно гибкой, чтобы ее можно было изменить без особых затрат,
когда меняются требования к системе (например, поправки в отношении полей
данных, типов пациентов, интервалов проведения измерений и др.);
- быть легко адаптирована к новым проектам;
- иметь интерфейсы, подходящие для всех вероятных пользователей (пациентов,
менеджеров, медсестер, врачей, экспертов, операторов по вводу данных и т.п.)
База данных должна играть вспомогательную роль при оценке
результатов лечения. Следует спланировать функцию данных на бумаге со следующих
позиций. Как будут выглядеть первичные документы экспертного проекта? Кто будет
вводить данные? Каким образом данные будут вводиться (т.е. вручную или при
помощи сканера)? Кому будет необходим доступ к базе данных? Как будет
осуществляться анализ данных? Какого типа отчеты будут готовиться и т.п. Не
следует делать распространенной ошибки – строить план сбора информации вокруг
существующей базы данных.
В реальной ситуации приходится отвечать на вопрос: «Какая база
данных удобнее, автономная или интегрированная?». При создании базы данных
главный выбор заключается в том, создавать ли автономную базу данных по
результатам лечения или встроить характеристики по проведению результатов
лечения в общецелевую, централизованную информационную систему.
Автономная система. Все сетевые участки (подразделения)
начинают с создания специализированной базы данных по оценке результатов
лечения. В каждом случае создается система с использованием языка базы данных
достаточного уровня и устанавливается на персональный компьютер. В некоторых
подразделениях привлекаются собственные программисты, в других заключаются
контракты на выполнение работы со специалистами извне. Никто не использует
готовую систему, поскольку, как правило, в наличии готовый продукт отсутствует.
Следует отметить, что в ближайшем будущем все еще будет ощущаться значительная
потребность в изготовлении заказных оболочек.
Централизованная система. Данные по результатам лечения
должны быть инкорпорированы в центральную информационную систему ЛПУ. В
большинстве случаев система конструируется в первую очередь для оказания помощи
при проведении финансовых операций; в других случаях это может быть
автоматизированная информация, касающаяся истории болезни. Для того чтобы
обеспечить обслуживание нужд экспертного проекта по оценке результатов лечения,
персонал проекта должен стремиться к активному участию в планировании
информационных систем по всему учреждению. Позднее может осуществиться переход к
более крупной системе путем создания базовой совместимости со структурами
данных; например, путем использования номера истории болезни пациента в качестве
опознавательного знака в базе данных по результатам лечения.
Изначальная миссия начинания по оценке результатов лечения
заключается в оказании помощи в осуществлении сдвига в сторону эмпирической базы
для принятия оптимальных текущих клинических решений. В каком-то смысле оценка
результатов лечения аналогична промышленным исследованиям и разработкам. К тому
же это дает возможность по-новому взглянуть на систему оказания медицинской
помощи. Оценка результатов лечения должна стать частью всеобщей стратегии. Те,
кто планируют и реализуют программы обеспечения КМП, должны иметь более широкое
видение оценки результатов лечения. В частности, более широкое видение
результатов лечения можно рассматривать с точки зрения организации инфекционного
контроля и экспертизы случаев ВБИ.
13.3. Экспертиза распространения внутрибольничных инфекций
Внутрибольничная инфекция — одна из многих «неприятностей», которые
могут произойти с пациентом во время лечения. Большинство неприятностей не имеют
отношения к привычным нам инфекциям, но, тем не менее, должны быть изучены с
помощью эпидемиологических методов, используемых для инфекционного контроля.
Чтобы каждый случай был изучен с точки зрения эпидемиологии,
необходимо создать систему критериев и осуществлять надзор за распространением.
Большинство специалистов по инфекционному контролю в ЛПУ легко выявляют случаи
опасных инфекций. Создание аналогичной системы выявления других неблагоприятных
случаев может быть нелегкой задачей, особенно если постараться подробно
объяснить все связанные с риском факторы. Например, какие факторы риска должны
быть собраны, чтобы всесторонне сравнить поставщиков услуг и ЛПУ в целом по
уровню случаев ВБИ? В США эксперты Объединенной комиссии по аккредитации
организаций здравоохранения создали систему качественных индикаторов, используя
строго научный подход. Эти индикаторы указали пути детального изучения
неблагоприятных исходов лече6ния и дали ключ к оценке качества ухода за
пациентами в ЛПУ.
Пытаясь решить эту животрепещущую проблему внутрибольничного
инфицирования, специалисты довольно часто собираются вместе, чтобы на семинарах,
симпозиумах и конгрессах проанализировать текущую ситуацию, обменяться знаниями
и опытом. В докладах ведущих специалистов из России, Европы и США на
Международной научной конференции «Хирургические инфекции: профилактика и
лечение» были отражены современные аспекты в лечении сепсиса, перитонита,
острого панкреатита, нозокомиальной пневмонии, урологии ,
инфекций в акушерстве и гинекологии и многом другом, что сейчас интересует и
волнует врачей.
Обсуждались и вопросы военно-полевой хирургии, которые приобрели в
последние годы особую значимость. Назывались и причины ,
характерные для возникновения хирургических инфекций: рост травматизма,
увеличение объема и сложности операций, а также расширение методов
инструментального инвазивного обследования и лечения, сопровождающееся
инфицированием. «Гнойная хирургия – не скучное и
неприятное дело, а чрезвычайно важный отдел хирургии, полный глубокого научного
интереса, очень нелегкий в отношении диагностики и оперативного лечения» – эти
слова нашего замечательного соотечественника Валентина Феликсовича
Войно-Ясенецкого, прозвучавшие в прошлом веке, вряд ли можно отнести к
устаревшим и утратившим актуальность высказываниям. К сожалению, ни внедрение
антибиотиков, ни новых медицинских технологий и методов оперативного лечения не
решило проблемы хирургической инфекции. О чем свидетельствует не только
современная медицинская литература, но и сама жизнь.
Длительное пребывание данной категории больных в отделениях
плановой и экстренной хирургии, применение дорогостоящих лекарственных
препаратов, современных способов и методов лечения является исключительно
финансово-затратным. Так, в США ежегодные экономические потери, связанные с
хирургической инфекцией, составляют 1,5 млрд. долларов. В
России из-за отсутствия службы хирургической инфекции данные по экономическим
затратам получить трудно. В то же время сопоставление численности и особенно
уровня жизни населения, проигрыш в оснащении медицинской техникой и лекарствами
лечебных учреждений позволяет предположить, что борьба с хирургической инфекцией
нашему государству обходится значительно дороже.
Проблемы хирургических инфекций и в XXI
веке по-прежнему сохраняют высокую актуальность. Более того, они
преобразовались, обрели междисциплинарную значимость и уже привлекают к себе
внимание специалистов различного профиля. Теперь не только клиницисты пытаются
решать эти проблемы. Часто вместе с ними работают микробиологи, иммунологи,
патофизиологи, патоморфологи, фармакологи, специалисты по антибактериальным
препаратам и организаторы здравоохранения.
Наиболее тяжелой формой хирургической инфекции, осложняющей течение
раневого процесса, является анаэробная инфекция. Частота ее развития зависит,
прежде всего, от уровня организации и сроков оказания медицинской помощи,
применяемого оружия, локализации и характера повреждения, других причин.
Хирургическую инфекцию с уверенностью можно назвать социальной патологией, такой
же как ВИЧ, туберкулез, но с той лишь разницей, что число таких больных в тысячи
раз больше и умирают от нее в тысячи раз чаще!
Очевидно, что сама вероятность развития инфекционного процесса,
его тяжесть, особенности клинического течения и прогноз в решающей мере
зависят от факторов, определяющих условия взаимодействия организма человека и
микрофлоры. Именно поэтому в России во время экономических и политических
катаклизмов эта проблема ощущается особенно остро. По данным Института
иммунологии более 48% граждан имеют дефицит по одному
или нескольким звеньям иммунитета, что формирует инфицирование пациентов не
только в домашних, но и в больничных условиях.
В течение многих лет известно, что ВБИ являются одной из самых
серьезных проблем современного здравоохранения. По данным исследований последних
лет, в некоторых ЛПУ гнойно-септические осложнения возникают у каждого из
15-20 прооперированных пациентов. Известны трагические вспышки
внутрибольничного сальмонеллеза, вирусного гепатита, СПИДа и других инфекций,
когда одновременно пострадали десятки детей и взрослых. Борьба с ВБИ требует
системного подхода к решению проблемы.
Значительное число руководителей учреждений здравоохранения уже
несколько лет назад ввело в штат ЛПУ должности больничного эпидемиолога. Эта
практика была одобрена МЗ РФ письмом № 116/0241 от 14.04.93, в котором
разъяснялся порядок назначения, увольнения, оплаты труда, требования к
должностной инструкции. Организация в ЛПУ службы надзора за ВБИ позволяет
обеспечить непрерывность процесса эпидемиологического наблюдения,
индивидуального подхода при разработке противоэпидемических мероприятий с учетом
особенностей эпидемиологического процесса, характерных для конкретного ЛПУ в
нужный момент.
Распространенность ВБИ фактически имеет весьма значительный
уровень, но отсутствие системы регистрации и расследования каждого случая ВБИ в
России значительно занижает реальный показатель распространенности ВБИ. Если
уровень ВБИ в России в 90-х годах регистрировался на уровне 1,5-1,9
на 1000, то в таких развитых странах, как США, Нидерланды, Бельгия и др.,
регистрация случаев ВБИ находилась на уровне 29-98 на
1000 пациентов. Во многих территориях России в течение последних нескольких лет
идет рост уровня распространенности парентеральных гепатитов. Какая часть из них
является сферой ответственности ЛПУ, где не на должном уровне контроль за
распространением ВБИ, остается в сфере догадок, поскольку попытки системного
эпидемиологического анализа этих случаев не осуществляется.
По материалам международных конференций по госпитальным инфекциям,
в конце XX века показатели ВБИ
на 1000 пациентов составляли в Испании 98,7, в Индии —
97,0, в США от 50,0 до 100,0, в Нидерландах — 59,0, в
Бельгии — 29,0. Показатели ВБИ на 1000 операций в таких
странах, как Финляндия, Турция, Австралия, Великобритания, соответственно
составляли 108,0; 102,0; от 76,0 до 93,0; 67,0. Показатель по внутрибольничным
инфекциям мочевыводящих путей, по разным сообщениям, колеблется от 108,0 до 17,9
на 1000 пациентов с мочевым катетером. В России в целом уровень таких ВБИ
чрезвычайно низок. Это еще раз свидетельствует о том, что официальная
статистическая отчетность в отечественном здравоохранении не дает сведений о
реальном положении дел в отрасли. Но даже на основании этих «урезанных
данных» ежегодно отечественные СМИ дают информацию о десятках
вспышек ВБИ, из них с завидной регулярностью – вспышки ГСИ среди новорожденных в
родильных домах, сопровождающиеся высоким уровнем летальности, вспышки кишечных
инфекций сальмонеллезной и шигеллезной этиологии и др.
Опыт экспертной работы, практическая деятельность, анализ расходов
отечественных ЛПУ различного уровня косвенно показывает, что уровень ВБИ
нисколько не ниже показателей ЛПУ экономически развитых стран мира. Анализ
медицинской документации пациентов, находящихся на лечении в стационарах
хирургического профиля, с завидной регулярностью регистрирует факт того, что в
группе пациентов с превышением сроков лечения более чем на 50% от стандарта в
качестве причины удлинения сроков лечения являются ВБИ. К сожалению, следует
констатировать, что внутриведомственная экспертиза, касающаяся вопросов ВБИ, еще
не нашла своего места в системе обеспечения качественной и безопасной
медицинской помощи. Для изучения причин возникновения и распространения
инфекционных заболеваний в условиях ЛПУ различного профиля необходимо
использовать систему приемов и способов, которые были бы приемлемы и эффективны
в разных условиях. Объектами изучения в условиях стационарных отделений ЛПУ
являются контингенты персонала и больных, микроорганизмы и окружающая среда и
т.п.
В настоящее время при проведении экспертной работы широко
используется понятие «риск», то есть речь идет о вероятности поражения пациентов
или вероятности действия чего-то в определенных условиях. Формирование «групп
риска» по ВБИ – это выделение в общем массиве пациентов той части, которая в
большей мере подвержена опасности поражения по сравнению с другими (пациенты с
иммунодефицитом, пациенты стоматологических хирургических клиник, пациенты
клиник, где широко используется полихимиотерапия и т. п.).
В качестве примера развития ВБИ у пациентов из группы риска
рассмотрим вспышку гнойно-септических заболеваний, произошедшую в одном из
родильных домов Хабаровского края весной 1996 года. У пациентки, поступившей в
родильный дом для родоразрешения 27 февраля 1996 года, после операции «кесарева
сечения» развился послеоперационный эндометрит, у второй пациентки, поступившей
для родоразрешения 29 февраля 1996 года, после операции «кесарева сечения» также
развился послеоперационный перитонит. Несмотря на развитие таких грозных
осложнений, родильный дом продолжал работать, анализ эпидемиологической ситуации
не проводится, и у пациенток, поступивших 1, 5, 6, 8 и 12
марта 1996 года, развился послеродовый и послеоперационный эндометриты, разлитой
перитонит на фоне несостоятельности швов. Только после
развития тяжелых проявлений ВБИ у седьмой подряд родильницы родильный дом
прекратил прием пациенток, и была сделана попытка экспертной оценки ситуации,
которая привела к выявлению применения в качестве шовного материала кетгута в
заводской упаковке со сроком годности до 1990 года, причем при
бактериологическом исследовании кетгута в одной из трех контрольных проб был
выделен патогенный стафилококк.
Исходы лечения у всех женщин, несмотря на тяжесть проявлений ВБИ,
были относительно «благоприятными». У пациенток, имевших проявления перитонита,
проведены повторные оперативные вмешательства, закончившиеся экстирпацией матки.
Что касается стоимости лечебных и других мероприятий, потребовавшихся для
восстановления функционирования родильного дома, восстановления утраченного
здоровья пациенток, то эти расходы не анализировались и были отнесены за счет
общих расходов родильного дома, который финансировался в то время из бюджета
здравоохранения муниципального образования. По случаю ВБИ в родильном доме
изданы «наказующие» приказы городского отдела здравоохранения и управления
здравоохранения администрации Хабаровского края, информация о вспышке ВБИ
передана в Главное управление охраны здоровья матери и ребенка Минздравмедпрома
РФ. Проведены выборочные проверки сроков годности применяемого шовного материала
в ЛПУ территории.
Ретроспективный анализ позволяет сделать заключение, что вопросам
внутриведомственной экспертизы не уделялось должного внимания, особенно вопросам
экспертизы распространения внутрибольничных инфекций. Вспышка ВБИ могла бы быть
предотвращена на уровне самоконтроля операционной медицинской сестры при анализе
шовного материала (контроль срока годности), старшей акушерки или заведующей
отделением. Распространение ВБИ после должного анализа первого случая могло
ограничиться только одним случаем ВБИ (пациентки, поступившей 27 февраля 1996
года). Отсутствие в штате родильного дома больничного эпидемиолога еще более
усугубило сложившуюся ситуацию и привело к тяжелым последствиям для пациентов.
В комплекс методов внутренней экспертизы КМП для оценки уровня
инфекционной безопасности и риска возникновения ВБИ применяется ретроспективный
и оперативный экспертный анализ, а также проспективное наблюдение, метод
эпидемиологического обследования и экспериментальные методы, включая
моделирование эпидемического процесса ЛПУ.
Ретроспективный эпидемиологический анализ ВБИ осуществляется по
итогам года, нескольких лет и/или по эпидемическим показаниям. Потребность
установления причинно-следственных связей обусловливает сбор большого массива
информации, которая при соответствующей статистической обработке позволит
установить группы высокого риска ВБИ среди пациентов и персонала. Однако
ретроспективный анализ позволяет установить причинно-следственные связи ВБИ с
характером работы приемного отделения, выявить наиболее опасное время заносов
или возникновения вспышек, связи между возникновением вспышек и степенью
загрузки коечного фонда, укомплектованностью персоналом и т. п. Собранный
материал для анализа группируется по видам инфекций, причинам их возникновения,
кроме того, проводится группировка по данным микробиологических исследований
больных, персонала, внешней среды, при этом, если есть возможность, учитываются
данные внутривидовой маркировки культур (фаговар, серовар, бактериоциновар,
антибиотиковар и т. д.) и суммируются результаты иммунологических исследований
больных и персонала.
При ретроспективном анализе обязательно используют интенсивные
показатели заболеваемости, бактериологических данных, иммунологических сдвигов,
уровней контаминированности внешней среды и пр. Причем все показатели
рассчитываются в отношении различных групп пациентов, дифференцированных по
полу, возрасту, отделению, сестринскому посту, тяжести болезни, наличию
хирургического вмешательства. Аналогичные расчеты показателей проводятся
относительно персонала ЛПУ.
В связи с относительной трудностью анализа ВБИ, низкой степенью
манифестации инфекционного процесса у пациентов стационаров, зачастую получающих
антибактериальную терапию, следует вести активный поиск косвенных сведений о ВБИ.
Это могут быть категории длительно лихорадящих больных, категории пациентов,
которых переводят из отделения в отделение для «уточнения диагноза» и пр. Кроме
того, в стационарах хирургического профиля врачи привыкли к достаточно
большому
количеству проявлений нетяжелых форм гнойно-септических заболеваний, и, забывая
об инфекционной сущности процесса, не регистрируют случаев последних.
Активный поиск косвенных признаков ВБИ следует вести с помощью
анализа различной медицинской документации, в т. ч. историй болезней, где
следует обращать внимание:
- на расхождение краев операционной раны;
- гиперемию, припухлость раны;
- развитие воспалительных инфильтратов;
- заживление операционной раны вторичным натяжением;
- применение антибиотиков или антисептиков при обработке послеоперационной
раны и многое другое.
Ретроспективный эпидемиологический анализ позволяет выявить
наиболее существенные и стабильные факторы риска в стационарах различного
профиля и оценить эффективность проводимых противоэпидемических мероприятий.
Данные ретроспективного анализа должны систематически вноситься в
санитарно-эпидемиологический паспорт лечебных отделений.
Оперативный эпидемиологический анализ
представляет собой достаточно подвижную систему слежения за всеми изменениями
эпидемической ситуации в ЛПУ. Чаще всего основой для проведения оперативного
эпидемиологического анализа являются данные ретроспективного эпидемиологического
анализа, в некоторых случаях различные отклонения в
санитарно-противоэпидемическом режиме ЛПУ. Основными разделами оперативного
анализа ВБИ являются:
- динамическое слежение за заболеваемостью ВБИ;
- оперативное обследование очагов ВБИ с целью выявления причин и условий их
возникновения;
- оперативное обследование очагов ВБИ с целью выявления причин формирования
госпитального штамма;
- разработка дополнительных противоэпидемических мероприятий.
Одной из основных задач оперативного эпидемиологического анализа
стало выявление нарушений противоэпидемического режима и тех изменений в
лечебном отделении, которые привели к активизации эпидемического процесса. Еще
одной, не менее важной задачей этого анализа является динамическое слежение за
факторами, влияющими на заболеваемость, включая результаты бактериологического
обследования персонала и результаты бактериологических исследований объектов
окружающей среды (воздух, смывы, стерильные материалы).
Эффективность эпидемиологического надзора можно повысить за счет
внедрения в процесс оперативного эпидемиологического анализа достоверных
«сигнальных тестов», которые помогут принять меры по предотвращению ВБИ.
Оперативное слежение за заболеваемостью ВБИ и влияющими на нее факторами
позволяет своевременно провести анализ собранного материала, а в необходимых
случаях подключить метод эпидемиологического обследования очагов.
Метод эпидемиологического
обследования очагов достаточно известен в практике и проводится с
помощью общепринятых приемов. При этом в первую очередь определяется возможное
место заражения внутри или вне стационара. Если очаг заражения выявлен внутри
стационара, то тогда решается вопрос о том, единственное ли это заболевание или
оно представляет собой одно из звеньев в цепи заболеваний; выявленные случаи
служат исходным материалом для анализа развития эпидемиологического процесса в
очаге, причем одновременно используются как микробиологические, так и
эпидемические методы исследования.
Для установления причины возникновения и распространения ВБИ
необходимо решение следующих задач:
- доказательство этиологической и эпидемиологической роли выявленного
возбудителя;
- выявление источников ВБИ и факторов передач;
- выявление условий, способствующих возникновению и распространению ВБИ.
При эпидемиологическом обследовании очага эксперту обязательно
необходимо иметь план отделения, карту технологических процессов и маршрутную
карту (описания технологий и вариантов перемещений пациента внутри отделения и
за его пределами при определенных нозологических формах и состояниях), которые
позволят уточнить возможные пути дальнейшего распространения ВБИ. Кроме того,
следует применять логический прием в виде метода согласования, т. е.
сопоставления теоретических выкладок по технологической и маршрутной карте с
фактическим положением дел в отделении ЛПУ, а также сопоставления
микробиологических, клинических, серологических данных с характером проводимых
манипуляций, учитывая возможности контакта в перевязочной, процедурной пациентов
с больными ВБИ. Чем больше признаков исследуется экспертом, тем выше вероятность
уточнения причинно-следственной связи.
К сожалению, в большинстве случаев установление
причинно-следственных связей весьма затруднено, поскольку регламентация
технологических процессов, маршрутов перемещения пациентов внутри ЛПУ находится
на достаточно низком уровне.
В условиях стационара метод эпидемиологического обследования может
быть весьма эффективным, поскольку возможен исчерпывающий учет всех контактных в
окружении больного, имеются сведения о пациентах в медицинской документации, а
кроме того, небольшой размер наблюдаемых коллективов позволяет в короткий
промежуток времени собрать исчерпывающую информацию об источнике ВБИ и очаге.
Проспективное наблюдение.
В его основе лежат методики, позволяющие анализировать взаимодействия
больных, персонала, популяции микроорганизмов и окружающей среды с помощью
набора определенных тестов. Этот метод предназначен для выявления источника ВБИ,
вероятных мест заражения, путей передачи. Проспективное наблюдение может быть
эффективным только в случае хорошего микробиологического обеспечения, применения
унифицированных микробиологических диагностических приемов.
Сегодня существуют достаточно хорошо проработанные положения
системы микробиологического изучения ВБИ:
- унификация бактериологических и санитарно-бактериологических исследований;
- расширение диапазона и углубление бактериологических исследований в плане
уточнения внутривидовой дифференциации, позволяющей установить госпитальный
штамм и эпидемиологические связи;
- обязательность установления этиологической роли обнаруженных
микроорганизмов с помощью количественных и/или динамических исследований;
- обязательность идентификации всех микроорганизмов, входящих в ассоциацию
(если таковая выявляется), и определения их этиологического значения.
Применение методов математического анализа и прогнозирования в
большинстве случаев позволит обеспечить индивидуальное прогнозирование, т. е.
для каждого больного можно определить вероятность возникновения ВБИ и
клинические формы вероятной инфекции.
Экспериментальные методы
в меньшей мере применяются в практике экспертизы распространения ВБИ, чем ранее
описанные, хотя экспериментальные методы широко используются для изучения
эпидемического процесса. Возможна постановка экспериментов по устойчивости
различных возбудителей во внешней среде, постановка экспериментов на животных по
выявлению вирулентности выделенных штаммов, постановка экспериментов по
определению эффективности действия различных дезинфектантов и антисептиков.
В стационарных отделениях ЛПУ весьма важно знать уровень
чувствительности госпитальных штаммов микроорганизмов к действию различных
антибиотиков и препаратов антимикробной направленности, которые широко
используются в данном отделении ЛПУ. При ретроспективном анализе, особенно при
выявлении источника и путей передачи возбудителя, целесообразно пользоваться
моделями эпидемического процесса, используя вместо возбудителя какой-либо
безвредный штамм.
Для обеспечения безопасности пациентов и персонала, предупреждения
распространения внутрибольничных инфекций в каждом ЛПУ необходимо организовать
комиссию по профилактике ВБИ, которая обеспечила бы выполнение
санитарно-гигиенических и противоэпидемических мероприятий в полном объеме.
С сентября 2010 года начали действовать новые санитарные правила
СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям,
осуществляющим медицинскую деятельность», которые объединили в своем составе в
виде отдельных разделов ряд существовавших ранее нормативных документов. Третий
раздел СанПиНа посвящен профилактике внутрибольничных инфекций в стационарах
(отделениях) хирургического профиля. Санитарные правила «Организация и
проведение производственного контроля за соблюдением санитарных правил и
выполнением санитарно-противоэпидемических (профилактических) мероприятий»
определяют порядок организации и проведения производственного контроля за
соблюдением санитарных правил и выполнением санитарно-противоэпидемических
(профилактических) мероприятий и предусматривают обязанности юридических лиц по
выполнению их требований.
Целью производственного контроля является обеспечение безопасности
и (или) безвредности для человека и среды обитания вредного влияния объектов
производственного контроля путем должного выполнения санитарных правил,
санитарно-противоэпидемических (профилактических) мероприятий, организации и
осуществления контроля за их соблюдением. Программа (план) производственного
контроля составляется юридическим лицом, до начала осуществления деятельности,
без ограничения срока действия. Разработанная программа (план) производственного
контроля утверждается руководителем ЛПУ.
Для своевременного и адекватного лечения пациентов в
послеоперационном периоде производится взятие материала на бактериологический
посев во время операций по поводу гнойных процессов, (взятие материала следует
проводить непосредственно из патологического очага до начала санации раны и
антибактериальной терапии), а также при повторных операциях по поводу
постоперационных осложнений любого генеза (ревизия операционных ран/полостей)
(п.10.4.8 раздела I и п. 2.13-2.15 раздела III санитарных правил).
Цель микробиологического мониторинга – предотвратить селекцию и
распространение антибиотикоустойчивых штаммов.
В санитарных правилах приводятся конкретные показания к взятию
материала на микробиологические исследования (пп. 2.13-2.15 раздела III
санитарных правил):
- повторное вскрытие операционной раны;
- подозрение на послеоперационное осложнение любого генеза:
- гнойно-септическое,
- кровотечение (т. к. возможен лизис сосудов в результате гнойного
поражения),
- несостоятельность швов,
- парез кишечника в послеоперационном периоде;
- во время операций по поводу гнойных процессов.
Комиссия по профилактике ВБИ призвана неустанно следить за
динамикой эпидемического процесса возникновения гнойно-септических осложнений.
Для этих целей микробиологическая служба представляет лечащему врачу и
эпидемиологу информацию для дальнейшего анализа:
- количество клинических образцов, направленных на исследование из каждого
отделения;
- количество выделенных и идентифицированных до вида микроорганизмов,
отдельно по каждому подразделению;
- количество выделенных микробных ассоциаций;
- чувствительность выделенных микроорганизмов к антибиотикам и другим
антимикробным средствам отдельно по каждому отделению.
При расследовании вспышек инфекции с целью выявления ее источников,
путей и факторов передачи проводят внутривидовое типирование микроорганизмов,
выделенных от больных, медицинского персонала, объектов окружающей среды.
Для успешной профилактики гнойно-септических осложнений и
выполнения положений санитарных правил ответственному за
санитарно-эпидемиологическую работу необходимо обучить медицинский персонал
методике взятия материала и совместно с госпитальным эпидемиологом и клиническим
фармакологом информировать хирургов о результатах микробиологического
мониторинга пациентов и окружающей среды, о циркуляции госпитальных штаммов,
антибиотикоустойчивости наиболее часто встречаемой микрофлоры.
Следует отметить, что клинический фармаколог не реже одного раза в
квартал должен проводить анализ результатов микробиологического мониторинга и
рекомендовать своевременную смену лекарственных средств, используемых для
антибиотикотерапии.
Важным условием этого раздела работы является проведение
эпидемиологического анализа в зависимости от типа оперативного вмешательства. В
санитарных правилах даны определения типов оперативных вмешательств по степени
микробной обсемененности операционной раны (п. 2.34 раздела III санитарных
правил):
- к чистым относят те операции, при которых нет контакта с просветом полого
органа и не нарушается асептика;
- условно чистые операции предусматривают вскрытие полого органа, чаще всего
желудочно-кишечного тракта или просвета дыхательных путей;
- под загрязненными операциями подразумевают те, при которых неминуема
значительная обсемененность операционных ран;
- грязные - группа оперативных вмешательств по поводу гнойных процессов.
Эпидемиолога (заместителя главного врача по
санитарно-эпидемиологической работе) в ходе проведения проспективного
эпидемиологического анализа в первую очередь должен беспокоить рост осложнений
после чистых и условно чистых операций, что может свидетельствовать о нарушениях
противоэпидемического режима, приведших к этим осложнениям. Эти вопросы
обсуждаются комиссией по профилактике ВБИ, устанавливаются причины и
незамедлительно принимаются меры.
Также в санитарных правилах обозначены числовые значения рисков
развития гнойно-септических осложнений в зависимости от типа оперативных
вмешательств. Это было сделано для того, чтобы показать, что риск возникновения
данных осложнений правомерен и может измеряться вполне обоснованными цифровыми
значениями. Риск развития ВБИ составляет (п. 2.35 раздела III санитарных
правил):
- для чистых ран - 1-5%;
- условно чистых - 3-11%;
- загрязненных - 10-17%;
- грязных - более 25-27%.
Учет послеоперационных гнойно-септических осложнений
Если специалистом выявлен случай ВБИ, то последний осуществляет
следующие действия:
- формулирует диагноз в соответствии с международной статистической
классификацией болезней 10-го пересмотра (МКБ-10);
- регистрирует его в журнале учета инфекционных заболеваний (форма № 60/у);
- доводит информацию до заместителя главного врача по
санитарно-эпидемиологической работе для своевременного проведения
противоэпидемических или профилактических мероприятий;
- информирует Роспотребнадзор по субъекту РФ о каждом случае ВБИ в
установленном порядке, согласно п.2.9. главы
III СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические
требования к организациям, осуществляющим медицинскую деятельность».
Дефектом этого раздела работы является отсутствие информации о
каждом пациенте с выявленной ВБИ: дата заболевания; дата регистрации (выявления)
ВБИ; тип чистоты операции (класс раны); оценка тяжести состояния пациента по
шкале ASA; данные микробиологических исследований; диагноз в соответствии с
МКБ-10; наличие инфекции иной
локализации.
В заключение следует отметить, что во многих ЛПУ диагностика,
экспертиза и учет различных форм ВБИ страдают бессистемностью и неполнотой, а
любые попытки наладить эту работу встречают определенную настороженность врачей,
а иногда и руководителей ЛПУ. В этих условиях для пользы дела необходимо
объединение усилий эпидемиологов, клиницистов, администраторов на базе
сотрудничества по снижению уровня ВБИ и, соответственно, снижению
расходов ЛПУ на лечение последствий ВБИ.
Несмотря на навыки в области эпидемиологии, для многих ЛПУ переход
на качественную оценку будет сложен. Многие больничные эпидемиологи исходят из
предшествовавшего изучения инфекционных заболеваний, уверенно чувствуют себя в
контроле уровня и распространенности ВБИ. Тем не менее, больничные эпидемиологи
должны познакомиться с новыми разработками в экспертизе качества, включая методы
и приемы непрерывного улучшения качества, оценить текущую программу экспертизы
качества своей организации и составить конкретный план для реализации программы
снижения уровня ВБИ.
Вопросы
Какие компоненты следует выделить в системе экспертизы качества?
Опишите подход, положенный в основу принципиальной схемы ЭКМП.
Какие основные цели положены в основу проведения ЭКМП?
Опишите основные блоки концептуальная модели экспертизы качества медицинской
помощи.
Дайте характеристику предметным областям: внутриведомственная экспертиза,
вневедомственная экспертиза в системе ОМС; независимая экспертиза.
Какие основные критерии заложены в модель подбора экспертов?
Какие организации имеют право участвовать в проведении оценки КМП, на основании
действующего российского законодательства?
Каким образом строится взаимодействие внутренних и внешних факторов службы КМП
медицинского учреждения?
Какие принципы лежат в основе проведения внутренней оценки качества медицинской
помощи?
Дайте характеристику соотношениям целям и функциям ведомственного,
вневедомственного и независимого контроля КМП.
Что является предметом внутриведомственной ЭКМП?
Чем представлен алгоритм внутреннего контроля КМП?
В чем заключаются особенности проведения экспертизы безопасности медицинской
помощи?
Какие методы используются для проведения экспертиза распространения
внутрибольничных инфекций?
Опишите принципы работы комиссии ЛПУ по профилактике ВБИ. |