
7.1. Низкий уровень качества медицинских услуг -
основа значительной части конфликтов между пациентом и врачом
Общественные отношения, связанные с оказанием медицинских услуг,
представляют взаимодействие сторон, направленное на реализацию потребностей и
удовлетворение интересов каждой из них, выраженное в едином предмете -
медицинской услуге и объекте - физическом и душевном здоровье пациента
(являющегося одной из сторон общественного отношения). Характеризуя
вышеназванные отношения, необходимо отметить их высокую социальную значимость, с
одной стороны, и многогранность - с другой, поскольку они включают в себя очень
широкий сектор коммуникативных связей пациента с медицинским персоналом,
администрации учреждения, оказывающего медицинскую помощь, страховщиком и т.д.
В условиях, когда взаимодействие сторон нарушается со стороны
производителя медицинских услуг, их потребителю (пациенту) приходится искать
компенсаторные механизмы со стороны гарантов договорных отношений между ним и
медицинской организацией. Компенсаторные механизмы прописаны в нормативных
документах федерального уровня, регламентирующих защиту прав пациента на
доступную, качественную и безопасную медицинскую помощь. Для того чтобы
установить причинно-следственные связи между снижения уровня физического и
душевного здоровья в результате произведенной медицинской услуги, пациент стоит
перед проблемой формирования доказательств этой связи (Пристансков В.Д., 1995).
В конечном итоге решение этой проблемы находится в проведении
различных видов экспертиз: внутриведомственной медицинской со стороны
производителей услуг, вневедомственной медицинской со стороны страховых
медицинских организаций, судебно-медицинской со стороны органов следствия. СМЭ,
в том числе и комиссионная судебно-медицинская экспертиза по «врачебным» делам,
как правило, является процессуальным действием, состоящим из проведения
исследования и формирования заключения по вопросам, разрешение которых требует
специальных познаний и которые поставлены перед экспертом в целях установления
обстоятельств, подлежащих доказыванию по конкретному делу (Пристансков В.Д.,
2003, 2006; Понкина А.А., 2012; Козлов С.В., 2013).
К сожалению, жизненно необходимый для установления
причинно-следственных связей между медицинскими услугами ненадлежащего качества
и причинением ущерба здоровью или смерти пациента, институт криминалистической и
судебной медицинской экспертизы далек от совершенства по многим причинам. Как
правило, существует дефицит современной аппаратуры, специального транспорта,
уровень оплаты труда судмедэкспертов не связан с результатами деятельности и
т.п. Дополняется выше сказанное различиями в уровне методов исследования,
организация деятельности подразделений СМЭ в различных регионах, что вызывает
разночтения в трактовке выводов по «врачебным делам», сделанные экспертами в
одном регионе, с выводами в экспертов в другом, как правило, там, где проводится
судебное заседание. К сожалению, Приказ МЗ РФ от 12 мая 2010 г. N 346н
«Об утверждении Порядка организации и производства судебно-медицинских экспертиз
в государственных судебно-экспертных учреждениях РФ» не внес абсолютной ясности
в действия судмедэкспертов при проведении СМЭ по делам, связанным с
профессиональной деятельностью производителей медицинских услуг (Дьяченко С.В.,
2015).
Высокий уровень неблагоприятных исходов диктует необходимость
изучения причин случаев производства медицинских услуг низкого качества и
предупреждения возникновения недопонимания во взаимоотношениях между их
производителями и потребителями. Первые (медицинские работники) чаще
всего продолжают оставаться на позициях патернализма, а вторые (пациенты и их
родственники), - в случаях неблагоприятного исхода, чаще всего безоговорочно
обвиняют производителей в «ненадлежащем врачевании». Объективные
гражданско-правовая и уголовно-правовая оценки противоправных действий
производителей зачастую затруднены многообразием специфики профессиональной
медицинской деятельности. Несмотря на многоплановый характер проблемы
формирования неблагоприятных исходов при оказании медицинской помощи,
комплексное изучение этих вопросов предпринималось в основном службой судебных
медиков (Сучкова Т.Е., 2011; Сергеев Ю.Д., Козлов С.В., 2012). Накопленная в
течение последних десятилетий информация по вопросам медицинской экспертизы
различных инцидентов при производстве медицинских услуг, по мере ускорения
развития общественных отношений в современной России подверглись быстрому
«старению» ввиду динамичных изменений ситуации не только в здравоохранении, но и
изменений законодательства об охране здоровья граждан в РФ.
Случаи ненадлежащего врачевания, сопровождающиеся причинением вреда
жизни и здоровью пациентов поставили перед клиницистами, юристами, экспертами
различного уровня и судебными медиками ряд задач, требующих глубокого
комплексного изучения проблемы по многим причинам, в том числе и по причине
тревожного положения с соблюдением прав пациентов в медицинских учреждениях.
Данная проблема тесно связана с несовершенством норм юридических и
судебно-медицинских аспектов ответственности (уголовной, гражданско-правовой,
административной и дисциплинарной) производителей медицинских услуг в случаях
ненадлежащего оказания медицинской помощи (Сучкова Т.Е., 2011; Сергеев Ю.Д.,
Козлов С.В., 2012). Именно случаи ненадлежащего врачевания и становятся
причинами конфликтов между пациентом и врачом, врачом и врачом, врачом и
родственниками пациента, пациентом и администрацией медицинской организации.
Характеристика конфликта и пути его разрешения. Конфликт -
явление широко распространенное, повсеместное, вездесущее. Конфликтные
ситуации возникают во всех сферах общественной жизни - будь то экономика,
политика, быт, культура или идеология. Они неизбежны как неотъемлемый
компонент развития общества и самого человека. В самом деле, разве
можно представить себе становление отдельной личности или деятельность
организации без внутренней напряженности, противоречий, преодоления
застоя и косности, столкновений и борьбы. Причинами их могут быть, в
частности, условия хозяйствования, стечение неблагоприятных для
функционирования организации обстоятельств; проблемы трудовой мотивации,
связанные с оплатой труда, содержанием и престижностью работы, отношениями в
коллективе между отдельными лицами и социальными группами; структурные
нестыковки, обрывы в коммуникативных связях, недовольство работников
решениями администрации; эмоциональные всплески, вызываемые различиями в
темпераменте, характере и манере поведения совместно работающих людей, их
возрасте и жизненном опыте, нравственных представлениях, уровне
образования, квалификации и общей культуры.
Бесконфликтность - это иллюзия, утопия и уж тем более не благо.
Конфликты, как и любые социальные противоречия, являются формой реальных
общественных связей, которые как раз и выражают взаимодействие личностей,
отношения социальных групп и общностей при несовпадении, несовместимости их
потребностей, мотивов и ролей. В этом смысле они не только допустимы, но и
желательны, могут быть полезны как источник и фактор общественной активности.
Словом, там, где действуют люди, практически всегда есть место и конфликтам.
С одной стороны, предметом конфликта при производстве медицинских
услуг выступают:
- объективные причины (не зависящие от врача): организационно-технические,
финансовые (экономические);
- субъективные причины (зависящие от врача): информационно-деонтологические,
диагностические, лечебно-профилактические, тактические и др.
С другой стороны предметом конфликта всё чаще становится падение
профессионального престижа и одновременная девальвация доверия пациентов к
немалой части врачей, причем в большей мере к работникам первичной
медико-санитарной помощи, которые многие годы так называемых реформ, введения
медицинского страхования незаслуженно находятся на обочине развития
отечественной медицины. Врач «первого контакта» в последние годы испытывает
запредельные нагрузки во взаимоотношениях с населением, отгородившегося от
внешнего мира, в том числе и от медиков, бронированными дверями, решетками,
злобными псами и т.п. особенно при оказании помощи на дому и проведении
профилактических мероприятий. Но, главной причиной конфликта являются
профессиональные ошибки медицинских работников, в результате которых формируются
многочисленные неблагоприятные исходы оказания медицинской помощи.
Исследования последних лет показывают, что основным источником
возникновения жалоб и гражданских исков пациентов является низкое качество на
всех этапах производства медицинских услуг связанное с невыполнение стандартов -
порядков и протоколов медицинской помощи. Прежде всего, это несвоевременная
диагностика распространенных заболеваний, недообследование пациентов на наличие
сопутствующей патологии, несвоевременная диагностика ранних стадий болезней,
которые являются основными причинами смертности населения (сердечно-сосудистая
патология, злокачественные новообразования, травмы и отравления, ургентная
хирургическая патология и др.). Кроме того, поводом для подачи судебного иска
зачастую служит невнимательное отношение к пациенту и несвоевременное оказание
медицинской помощи. Кроме того, к огромному количеству жалоб и гражданских исков
ведет несоблюдение деонтологии со стороны медицинского персонала. (Черкалина
Е.Н., 2009; Баринов Е.Х., Ромодановский П.О., Черкалина Е.Н., 2012; Клевно В.А.,
Веселкина О.В., Обухова Ю.Д., 2015).
Наиболее распространенные способы разрешения конфликтов в
медицинской практике является досудебный: разрешение на первичном уровне пациент
- врач, пациент - заведующий отделением, пациент - администрация медицинской
организации, пациент - председатель КЭК, пациент - председатель этического
комитета и др. В значительной мере более редким является судебное разрешение
конфликта: органами государственной юрисдикции; органами негосударственной
юрисдикции — специализированными третейскими судами. Способы разрешения
конфликтов приводят к соответствующим типичным результатам разрешения конфликта:
j разрешение конфликта на досудебном уровне;
k исполнение решения суда.
Весьма существенно, что конфликт — это такое взаимодействие,
которое протекает в форме противостояния, столкновения, противоборства личностей
или общественных сил, интересов, взглядов, позиций, по меньшей мере двух сторон.
В процессе его развертывания имеют место и действия и контрдействия, так как
осуществление намерений участников конфликта неизбежно сопряжено с
вмешательством в дела другой стороны (или сторон), нанесением ей определенного
ущерба, преодолением сопротивления, созданием помех, мешающих добиться
поставленной цели. Активное противоборство и противодействие отличают конфликт
от других форм конфронтации - таких, например, как отсутствие согласия потому
или иному вопросу, противоречие (противоположность) интересов различных
общностей и индивидов, коллизии между моральными и правовыми нормами,
соревновательное соперничество в чем-то или жесткая конкуренция. Конфликтное
взаимодействие, если оно совершается в созидательных, а не в разрушительных
формах, несет в себе конструктивное, продуктивное начало. Такой конфликт
способствует прогрессивным изменениям производства медицинских услуг, придает
динамизм развитию той или иной социальной системы, приводит, в конечном счете, к
сотрудничеству на основе разумного компромисса.
В качестве примера длительно текущего конфликта между пациентом и
медицинскими работниками, который закончился компромиссом, приводим материалы
судебного разбирательства по иску больной З., 1949 года рождения «О ненадлежащем
исполнением профессиональных обязанностей при производстве стоматологических
услуг».
В январе 1997 года в Частном стоматологическом кабинете «N»
пациентке З. проводилось лечение зубов (14,15,16) по поводу осложненного
кариеса. В последующем после проведения профилактических манипуляций появились
боли в обл. зубов, подвергавшихся лечению. Больная З. была направлена на
контрольную ренгненографию в стоматологическую поликлинику № 18 г. Хабаровска.
Хирургом стоматологической поликлиники № 18 13.02.97 была проведена
операция по удалению 14 зуба, что сопровождалось выделением гноя и
пломбировочного материала. После удаления 14 зуба проводилась
противовоспалительная терапия. В последующее время состояние пациентки не
менялось, хотя имели место жалобы на рецидивирующие боли в обл. леченных зубов,
дискомфорт в полости рта.
На устные и письменные обращения пациентки в администрацию
медицинской организации, органы управления здравоохранения г. Хабаровска она
получала стандартные ответы о том, что при оказании ей медицинской помощи
нарушения стандарты технологий не были нарушены.
Более чем через 1 год (23.02.98) больная З. все-таки была
направлена на консультацию и лечение в отделение челюстно-лицевой хирургии МУЗ
ГБ № 2 им. проф. Матвеева, где диагностирован хронический остеомиелит
альвеолярного отростка верхней челюсти, хронический маргинальный периодонтит 15,
инородное тело верхнечелюстной пазухи справа.
В процессе стационарного лечения удалены 15 и 16 зубы, а так же
промбировочный материал из альвеолярного отростка верхней челюсти справа.
Параллельно проводилась противовоспалительная терапия и физиотерапевтическое
лечение. В течение всего 1998 года у больной З. сохранялся дискомфорт, головная
боль, а к концу года появилось гнойное отделяемое из правого носового хода.
После очередного письменного обращения пациентки в администрацию
медицинской организации и Управление здравоохранения г. Хабаровска пациентка З.
была повторно направлена в МУЗ ГБ № 2 им. проф. Матвеева.
24.06.99 она была в плановом порядке госпитализирована в
оториноларингологическое отделение МУЗ ГБ № 2 им. проф. Матвеева. Диагностирован
хронический правосторонний верхнечелюстной синусит справа, в стадии обострения.
Хронический генерализованный периодонтит.
Проведена гайморотомия с удалением пломбировочного материала,
повторные пункции гайморовой пазухи, противовоспалительная терапия и т.п.
Состояние пациентки улучшилось, но она считает, что в результате действий врачей
нарушено ее нематериальное благо «здоровье» и причинен «моральный ущерб».
В конце 1999 года пациентка З. обратилась с иском о возмещении
материального и морального вреда причиненного ей при оказании медицинской помощи
в стоматологической поликлинике № 18 и МУЗ ГБ № 2 им. проф. Матвеева. Была
проведена комиссионная судебно-медицинская экспертиза.
Экспертами проведен анализ оказания медицинской помощи пациентке на
основании экспертизы первичной документации больной З. (амбулаторной карты № 475
и историй болезни №№ 104, 216 и 625) и клинический осмотр зубочелюстной системы
экспертами-стоматологами. которые выявили следующее.
- Корневые каналы 16 зуба запломбированы контрастным пломбировочным
материалом, имеется разрежение костной ткани в области верхушки зубного корня
по типу гранулезного периодонтита.
- В 15 зубе корневой канал заполнен контрастным пломбировочным материалом, с
выведением материала в диаметре 0,5 см. за пределы верхушки зуба.
- В 14 зубе пломбировочный материал выведен за пределы корневого канала в
альвеолярный отросток в большом количестве через перфорированное отверстие в
верхней трети.
В апреле 2000 года в ходе судебного заседания Индустриального суда
г. Хабаровска по иску больной З. 1949 года рождения к стоматологической
поликлинике № 18 и МУЗ ГБ № 2 им. проф. Матвеева о возмещении материального и
морального вреда было заключено мировое соглашение между сторонами, что было
подтверждено решением суда.
В приведенном примере причиной ненадлежащего исхода оказания
медицинской помощи пациентке З. стало сочетание диагностических и лечебных
ошибок на этапе амбулаторной стоматологии в виде отсутствия своевременного
рентгенологического контроля и отклонения от стандартов технологии лечения
осложненного кариеса зубов. Многомесячный, вялотекущий конфликт между
потребителем и производителями медицинских услуг был спровоцирован некорректным
поведение медицинских работников, которые с завидным упорством не признавали в
своих действиях отклонений от стандартов оказания медицинской помощи. Что же
относительно «мирового соглашения», то оно было сформировано в результате
«усталости» сторон от продолжающегося конфликта и позицией судьи, утвердившей
мировое соглашение. Этические принципы профессии врача здесь отходят на второй
план, уступая место коммерческим интересам сторон. В общем, как гласит известная
уже и в медицинской среде поговорка «Ничего личного - это бизнес!».
Анализ данных социологических опросов населения указывают на
увеличение числа отступлений медицинских работников от этических принципов при
исполнении ими профессионального долга (Кульман Э., 2007; Васкес Абанто А.Э.,
Васкес Абанто Х.Э., 2914; Гехт И.А., Артемьева Г.Б., 2014). По мнению экспертов
Научно-исследовательского университета Высшая школа экономики Россию ждет
дальнейшая деградация качества бесплатных медицинских услуг. А, поскольку
отечественная медицина на 80% финансируется за счет отчислений от фонда оплаты
труда граждан, и на 20% за счет средств федерального и региональных бюджетов,
при сформировавшемся дефиците средств ОМС в объеме 220 млрд рублей до 2019 года,
то прогноз экспертов НИУ ВШЭ имеет под собой основания. В этих условиях
результатом недофинансирования становится причиной «снижение доступности
бесплатной медицины», сокращением видов и объемов медицинской помощи,
увеличением времени её ожидания, а также коррупция в виде «неформальных
платежей» врачам (Чирикова А.Е., Шишкин С.В., 2014). Между тем россияне
достаточно часто обращаются за медицинской помощью (рис. 7.1)
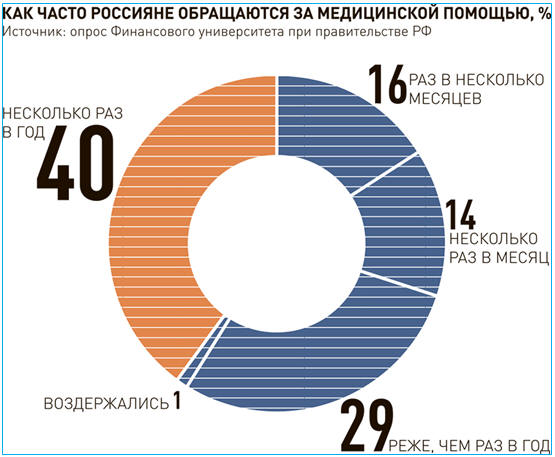
Рис. 7.1. Частота обращений россиян за медицинской помощью по
данным социологических опросов (https://rg.ru/2016/11/01/v-rossii-vyroslo-chislo-pacientov-platnyh-klinik.html.)
Данные социологических опросов, в которых указывается на то, что
более ⅔ респондентов довольны уровнем доступности, качества и
безопасности медицинской помощи, вызывают сомнение, поскольку при анализе данных
большинства социологических опросов анализируются мнения жителей мегаполисов и
региональных столиц, провинциальные поседения как правило исключаются из
исследований. Кроме того, мы полагаем, что если люди стали чаще обращаться к
услугам платной медицины и готовы выделять на нее средства из личного бюджета,
то это тенденция, свидетельствующая о том, что программа государственных
гарантий бесплатной медицинской помощи пока не срабатывает. Именно это
отрицательно сказывается на взаимоотношениях пациента и врача (Потапчик Е.Г.,
Селезнева Е.В., Шишкин С.В., 2011; Болучевская В.В., Павлюкова А.И., 2011).
Неформальная оплата и вопросы обеспечения качества медицинских
услуг. Усиление конфликтности между пациентами и врачами является
следствием многолетних не решаемых проблем отечественного здравоохранения.
Снижение доверия пациентов к медицинским работниками во многом обусловлено
снижением уровня их профессионализма. Конфликты порождаются и укоренением
потребительской идеологии и развитием потребительского отношения со стороны
граждан к любым агентам, предоставляющим им услуги, включая медицинских
работников. Действие этих причин препятствует эволюционному формированию новых,
партнерских отношений между пациентами и врачами. Проблемы с доступностью и
качеством медицинской помощи усиливаются под влиянием практик неформальной
оплаты. Причем эта практика, как правило, не является достаточной гарантией
получения качественной медицинской помощи для тех, кто заплатил, и ухудшает
качество медицинской помощи тем, кто не платил (Болучевская В.В., Павлюкова
А.И., Сергеева Н.В., 2011; Потапчик Е.Г., Селезнева Е.В., Шишкин С.В., 2011).
Большинство экспертов указывает на то, что практики неформальной
оплаты устоялись, а параллельно сформировались четкие признаки толерантного
отношения врачебного сообщества к этим практикам. Многие врачи и руководители
медицинских организаций открыто признают оправданность получения денег от
пациентов в тех случаях, когда это инициируется самими пациентами или их
родственниками. При этом вымогательство денег у пациентов по-прежнему
осуждается, но само понимание вымогательства стало избирательным. Практика
неформальной оплаты пациентом лечения по установленным теневым тарифам
признается многими вполне приемлемым фактом внедрения рынка в отечественную
медицину, особенно, если речь идет об оплате труда высококвалифицированных
врачей.
Отношение большинства врачей к неформальной оплате, как к некоей
норме рыночных отношений, свидетельствует о высокой степени укорененности их
мнения, что позволяет предполагать необратимое воздействие на мотивацию врачей
по оказанию доступной, качественной и безопасной медицинской помощи. Это
порождает высокие риски сохранения их распространенности неформальных платежей в
будущем, несмотря реальные перспективы значительного повышения оплаты труда
медицинских работников с 2018 года. По мнению экспертов НИУ ВШЭ, если
государство не предложит новых легальных институциональных механизмов получения
медиками дополнительных доходов от пациентов, практики неформальной оплаты
сохранятся и в будущем (Чирикова А.Е., Шишкин С.В., 2014). Кроме того весьма
примечательным является факт того, что, чем дальше от «столиц» государства и
регионов потребитель медицинских услуг отдаляется, тем ниже уровень неформальных
платежей и коррупции в медицинских организациях.
Характеризуя неформальные финансовые отношения врача и пациента,
большинство респондентов полагают, что они не выходят за рамки сложившихся в
стране социальных норм, характерной особенностью которых являются двойные
стандарты. С одной стороны, коррупция на вершине общественной пирамиды считается
общественно неприемлемой и вызывает всеобщее порицание, с другой - низовая
коррупция принимается «по умолчанию» и является неотъемлемой частью быта
(шоколадки за смену постельного белья, сто рублей за укол, 500 - за качественную
выписку из истории болезни, 25 000-30 000 руб. - за операцию и т. д.).
Значительная часть отечественных экспертов полагают, что коррупция
в медицине — всего лишь отражение общероссийской проблемы, решение которой
требует системного подхода. Однако в масштабах страны борьба с коррупцией давно
превратилась в публичную кампанию, а обвинения в коррупции стали настолько
обыденными, что грань между нормой и отклонением стирается. Реальная ситуация,
которая сложилась в отечественной медицине сегодня говорит о том, что проблема
увеличения ежемесячного дохода отдельных врачей весьма многогранна (рис.7.2).
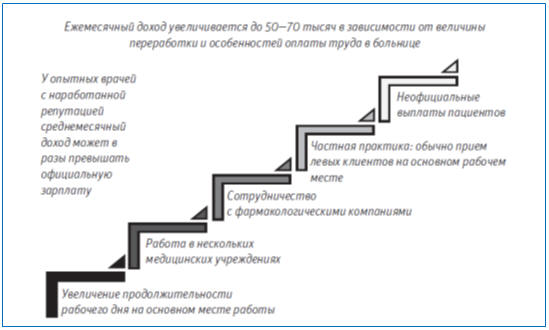
Рис.7.2. Источники дополнительных доходов врачей отечественных
медицинских организаций
Но именно эти попытки увеличения дохода формируют стратегию
неточного исполнения стандартных организационных и медицинских технологий, что
выражается в снижении доступности, качества и безопасности медицинской помощи
пациентам. Суть теневого бизнеса - это отражение издержек управления отраслью
производства медицинских услуг, как в государственном, так и в негосударственном
секторе здравоохранения. Причем в негосударственном секторе, поскольку речь идет
об уровне прибыли владельцев основных производственных фондов частных
медицинских организаций, уровень теневого бизнеса значительно ниже, чем в
государственном секторе. Между тем в государственном секторе, теневые
доходы/неучтенная прибыль оседают не только в карманах непосредственных
производителей медицинских услуг. В этой связи было бы некорректно предполагать,
что уровень теневых доходов персонала в государственных медицинских организациях
никому неизвестен. По мнению авторов публикации «Коррупция в сфере медицинских
услуг России»: «…все обо всем знают….есть определенная вертикаль, у тебя есть
свой непосредственный начальник... хочешь работать, значит, будешь работать,
если сообразишь, если не сообразишь, ну тогда извини, придется брать более
сообразительных, … об этом знают и в верхах, и обязательно ничего не делается, …
конечно, если это не наказывается, значит, это поощряется» (Григорьев М.С., Гриб
В.В., Вахнина Н.А., 2012).
Примечательно, что в отдельных случаях неофициальные платежи
следует рассматривать не столько как компенсацию низкой заработной платы,
сколько как компенсацию альтернативных расходов, то есть прибыли, которую
получал бы специалист, если бы он работал в частной клинике. Однако многие из
них не торопятся переходить в частный сектор, поскольку именно там «степень
свободы» присваивания части прибыли и уровень финансового контроля значительно
выше, чем в государственном секторе. И, если говорить откровенно, то по мере
«оптимизации» государственного сектора в последние годы, следует отметить факт
высвобождения значительного числа врачей, которых не торопятся принимать к себе
на работу представители частного медицинского бизнеса. В большинстве случаев их
не устраивает уровень профессиональных компетенций высвобождающихся врачей, а
так же, как не странно, - их завышенная самооценка и низкий уровень
деонтологических принципов. Однако есть и другое мнение, в частности, менеджер
одной из сети частных клиник г. Москвы, считает по-другому: «В поликлиниках, НИИ
и больницах есть очень квалифицированные профессора, которые не приносят
учреждениям денег. Такие кадры мы с удовольствием берем себе. В сентябре мы
наняли 40 новых врачей, планируем расширяться и дальше, так как сокращение
бюджетных медучреждений приведет к переориентации потока пациентов в
коммерческие клиники».
Особенно горько наблюдать коррупцию в системе медицинской помощи
беременным женщинам и детям, где на карту поставлены здоровье и жизнь будущего
страны. Больше всего шокируют факты вымогательства денег у пациентов в родильных
домах и перинатальных центрах, которые иногда сочетаются со снижением качества
производства медицинских услуг.
По мере опережающего роста коммерческого сектора производства
медицинских услуг, особенно в стоматологии, сформировалась проблема, которая
существовала и раньше, но в реальной ситуации она стала доминировать в
отношениях между производителями и потребителями. Это проблема обеспечения
доступности, качества и безопасности медицинской помощи. Реальная конкуренция
между производителями медицинских услуг оказалась выгодной потребителям
(Черкасов С.М., 2013). Потребители (пациенты) сегодня имеют возможность
оплачивать услуги за счет собственных ресурсов без посредников или используя в
качестве посредников страховые компании, оплачивая страховку дополнительного
(добровольного) медицинского страхования осуществляя выбор производителей на
основании рыночных критериев − цены, качества и безопасности (Черкасов С.М.,
2014).
Многие пациенты считают, что качество услуг в коммерческих
медицинских организациях значительно выше, чем в государственных. Их убеждения
основаны на том, что только дополнительная оплата исполнителю может
гарантировать необходимый уровень качества, что, кстати, не всегда связано между
собой. Между тем, частный бизнес основан на получении прибыли, причем чем
больше, тем лучше. А проблемы качества имеют опосредованное значение,
справедливости ради, сразу же после цены. Поэтому во многих частных медицинских
организациях, довольно часто приоритеты расставлены за пределами интересов
пациентов. При всем этом не следует забывать о том, что в частной клинике
зарабатывает только один человек - это её владелец. Он пытается «выжать» из
наемного врача максимум эффективности: «при минимальных затратах, достичь
максимальных результатов».
В реальной ситуации в России, наиболее «продвинутым» и эффективным
сектором отечественной негосударственной медицины является частная стоматология.
По нашим данным значительную часть рынка стоматологических услуг сегодня
занимают производители из коммерческого (негосударственного) сектора. Причем
жизнеспособность этого сектора обуславливается высоким уровнем мотиваций
собственников стоматологических медицинских организаций (Галеса С.А. с соавт.,
2012). Именно в этих условиях врач-стоматолог (собственник) не желая делиться
своими доходами с конкурентами на рынке, стремится максимальное количество
стоматологических услуг производить в рамках деятельности своего частного
предприятия в удобное для клиента время и в максимальном объеме. Причем уровень
качества услуг этих предприятий до настоящего времени остается «терра инкогнита»
для потребителей (Дьяченко В.Г., Галеса С.А., Пьетрок М.Т., Павленко И.В.,
2009). Немногочисленные исследования, посвященные вопросу сравнения уровня
качества услуг в частном и государственном секторе стоматологии, дают
разнонаправленные результаты (Дьяченко В.Г., Галеса С.А., С.Г. Курбетьев.,
2005).
Система экспертных оценок, внедряемых в течение последних 20 лет
позволила руководителям медицинских организаций, как в государственном, так и в
коммерческим секторе, с позиций стандартизации получить достаточно объемную
информацию об уровне качества оказываемых клиентам стоматологических услуг.
Основным объектом контроля в стоматологических организациях является законченный
случай лечения, а документом, который подвергается экспертной оценке, является
первичная медицинская документация. При проведении внутриведомственной
экспертизы, как правило, использовалась система оценки с определением уровня
качества лечения (УКЛ). Колебания показателя УКЛ возможны в пределах от 0 до
1,0.
Параллельно с экспертизой в стоматологических медицинских
организациях государственного сектора (n=2264),
нами проведена экспертная оценка качества стоматологических услуг в
стоматологических клиниках негосударственного сектора методом случайной выборки
(n=260). Анализ экспертной
информации по качеству стоматологических услуг в государственных и не
государственных медицинских организаций в течение трех лет показал наличие
достоверных различий (табл. 7.1).
Таблица 7.1. Сравнительная характеристика показателя УКЛ в стоматологических
медицинских организациях государственного и негосударственного сектора по данным
трехлетних экспертных оценок
|
№ п/п |
Годы |
УКЛ по данным независимой экспертизы в стоматологических ЛПУ
государственного сектора |
УКЛ по данным независимой экспертизы в стоматологических ЛПУ не
государственного сектора |
|
|
n |
М±м |
n |
М±м |
|
1. |
Первый |
334 |
0,976±0,023 |
41 |
0,786±0,114 |
р<0,01 |
|
2. |
Второй |
524 |
0,913±0,086 |
92 |
0,791±0,132 |
р<0,05 |
|
3. |
Третий |
1406 |
0,908±0,093 |
127 |
0,723±0,179 |
р<0,01 |
|
Всего |
2264 |
0,932±0,067 |
260 |
0,777±0,142 |
р<0,01 |
Показатель УКЛ при проведении независимой экспертизы в
стоматологических медицинских организациях государственного сектора составлял от
0,90 до 0,98 (только в исключительных случаях от 0,81 до 0,87), что,
по-видимому, не отражало истинного уровня КМП, а свидетельствовало об
относительно формальном подходе к оценке показателей УКЛ экспертами. Тем не
менее наша оценка УКЛ в стоматологических медицинских организациях
негосударственного сектора достоверно ниже (р<0,01).
Колебания показателя УКЛ в большинстве случаев составляли от 0,72
до 0,79, а в отдельных случаях УКЛ колебался от 0,62 до 0,82. Следует отметить,
что в большинстве случаев экспертиз, в условиях соблюдения принципов случайности
выборки, закономерности вектора оценки, как, медицинских организаций
государственного, так и негосударственного сектора совпадали, разнясь только
уровнем показателя УКЛ.
Убедившись, что система экспертных оценок качества медицинской
помощи при использовании критерия УКЛ имеет односторонний характер, часть
законченных случаев производства стоматологических услуг в медицинских
организациях государственного сектора ( n=317)
и негосударственного сектора (n=125)
были оценены по интегрированному критерию качества и эффективности (Ки),
основанном на единых для всех типов медицинских организаций принципах в виде
специального показателя - интегрального коэффициента качества и эффективности
(Ки), представляющего собой произведение коэффициентов медицинской
эффективности (Км), социальной эффективности (Кс) и коэффициента соотношения
затрат (Кз) (Ки = Км ´ Кс ´ Кз)
Для проведения экспертных оценок и для сбора необходимой информации
нами были использованы «Карты экспертного контроля качества и эффективности
стоматологической помощи», внутриучрежденческие стандарты тарифов, анкеты для
изучения удовлетворенности пациента оказанными медицинскими услугами и др.
Величина интегрального коэффициента качества и эффективности в медицинских
организациях государственного и негосударственного сектора не имеет достоверных
различий (0,51±0,35 и 0,50±0,31 соответственно) (табл. 7.2.).
Более подробный анализ составляющих интегрального коэффициента
качества и эффективности показывает, что если в государственных медицинских
организациях интегральный коэффициент формируется преимущественно за счет уровня
достижения медицинских результатов, то в частных медицинских организациях
основную лепту в формирование интегрального коэффициента вносят уровни
удовлетворенности потребителя и соотношение нормативных и фактических затрат.
Таким образом, для потребителя медицинских услуг, преимущества
негосударственного сектора очевидны. Тем не менее, полученные данные
свидетельствует о формировании устойчивой тенденции к сближению уровня
интегральных показателей качества и эффективности в обоих секторах производства
на фоне изменений мотивации персонала при производстве платных стоматологических
услуг и оплате произведенных услуг в рамках программ ДМС. Именно в условиях
ненадлежащего качества медицинской помощи и кроется большинство причин
конфликтов между пациентом и врачом.
Таблица 7.2. Интегральный коэффициент качества и эффективности (Ки) по данным
экспертных оценок законченных стоматологических услуг в медицинских организациях
Хабаровского края
|
№ п/п |
Объем экспертных заключений по случаям оказания медицинской
помощи в медицинских организациях |
Уровень достигнутых медицинских результатов
(Км) |
Уровень удовлетворенности
потребителя
(Кс) |
Уровень соотношения нормативных и фактических затрат
(Кз) |
Уровень интегрального коэффициента эффективности
(Ки) |
|
М±м |
М±м |
М±м |
М±м |
|
1. |
Государственный сектор (n=317) |
0,92±0,027 |
0,67±0,024 |
0,82±0,055 |
0,51±0,35 |
|
2. |
Негосударственный сектор (n=125) |
0,62±0,016 |
0,87±0,025 |
0,93±0,068 |
0,50±0,31 |
Центральным звеном (механизмом) формирования ненадлежащего качества
медицинских услуг является процесс, включающий в себя нарушение правил
(стандартов) оказания медицинской помощи, возникший вследствие этого ятрогенный
дефект, повлекший развитие ятрогенной патологии, явившейся причиной
непосредственной причины наступления неблагоприятного исхода в виде смерти
пациента либо причинения вреда его здоровью. Процесс этот по своей сути
ятрогенный, так как является следствием неадекватного оказания медицинской
помощи в медицинских организациях в результате ненадлежащего исполнения
медицинскими работниками своих профессиональных обязанностей или следствием
неправомерного врачевания (Сергеев Ю.Д., Концевая А.Ю., 2015; Сергеев Ю.Д.,
Ерофеев С.В., 2001). При невыполнении профессионального долга - неоказании
медицинской помощи больному бездействие медицинского работника влечет развитие
обусловленного болезнью, травмой или состоянием (беременностью и др.) процесса,
на который он, имея соответствующие профессиональные знания, обязан был
повлиять, чтобы спасти жизнь, восстановить здоровье, облегчить страдания
человека, улучшить качество жизни (Пристансков В. Д., 2006). В этом случае нет
профессиональных действий медика, повлекших ятрогенный дефект и ятрогению, но
есть бездействие, в то время как он обязан был действовать в соответствии с
законом или со специальным правилом, и это его бездействие обусловило
наступление неблагоприятного исхода. Поэтому «порожденное» бездействием врача
неоказание помощи больному по признаку субъекта и по тому, что им не были
исполнены профессиональные обязанности по оказанию адекватной медицинской помощи
человеку, по нашему мнению, должно входить в группу ятрогенных преступлений (Пристансков
В. Д., 2004).
Что же относительно стоматологии, то отклонения от стандартов
медицинских технологий, как причина конфликта пациента и врача, чаще всего
приходились на комплексную диагностику и лечение, а так же на применение
стандартов известных (рутинных) технологий. В частности, отклонением от
стандартов и причиной нежелательных результатов лечения, как правило, становится
поздняя диагностика инфекционных осложнений, последствий нарушения технологии
пломбирования каналов и т.п., но чаще всего экспертам приходится иметь дело с
отклонениями от стандартов зубопротезирования, что зачастую приводило к стойким
отклонениям в состоянии здоровья пациентов.
В качестве примера формирования конфликта пациента и
стоматологической организации при постановке клинического диагноза и ее
последствий приводим данные внешней комиссионной экспертизы, проведенной по
случаю оказания стоматологической помощи в частной стоматологической клинике г.
Хабаровска.
На экспертизу были представлены документы:
1. Жалоба пациентки в СМО и Территориальный фонд
ОМС от 06.09.2014.
2. Медицинская карта стоматологического больного
№ 05617.
3.Ответ на жалобу администрации стоматологической
клиники.
4. Данные очного обследования пациентки комиссией экспертов.
Проведенный анализ представленных медицинских документов и данные
очного осмотра установлено следующее.
1. В стоматологической поликлинике с
04.03.2014 по 03.08.14 проведено лечение
пациентке «N» - 24, 47, 46, 35, 36, 37, 27 зубов, которое
закончено постановкой постоянных пломб: по среднему хроническому кариесу
- 47, 37 и 27, по кариесу
депульпированного зуба - 24 (два раза), 36, 35,
по пульпиту - 47,46.
2. В этой же клинике с 05.08.14
проведено повторное лечение этих же зубов: 47,46,35, 36, 37,27
другими лечащими врачами: по обострению хронического периодонтита -35,36,
47,46, и по поводу обострения хронического фиброзного пульпита
- 37, 27.
3. При очном осмотре экспертов, анализе рентгенологических снимков
и ортопантомограммы выявлены ошибки в нумерации зубов. Зуб № 26
описывается как зуб - 27, в то время как
27 - интактный (не лечен). Зубы 36, 37 и
38 указаны под номерами 35, 36 и
37 соответственно.
4. Диагноз хронический средний кариес (37,
47, 27) установлен ошибочно! Допущено занижение
тяжести поражения этих зубов, что привело к неадекватному лечению и развитию
острого пульпита (37) через 1,5
месяца; к хроническому фиброзному пульпиту (47) через
1 месяц и к обострению хронического фиброзного пульпита
(27) через 5 месяцев.
5. Лечение 47 и 46
зубов проведено комбинированным методом (девитальная экстирпация в хорошо
проходимом дистальном канале и девитальная ампутация в узких и трудно проходимых
медиальных каналах) по поводу пульпита обосновано и возможно: анатомически
дистальный канал 47 и медиальные каналы 46
относятся к непроходимым каналам, т.к. угол кривизны этих каналов у пациентки
составляет более 50 градусов.
Качественное лечение этих зубов возможно только при условии
применения новых технологий обработки каналов: работать необходимо
дополнительными (тонкими) инструментами номеров 6, 8, 10,
которые должны быть достаточно гибкими и ранее не использованными более 3
раз.
6. Несоответствие номера инструмента диаметру
канала и анатомические особенности 46 привели к «отлому»
инструмента в канале зуба. Тактика лечения 46 до «перелечивания»
с применением методики депофореза была правильной.
7. Лечение корневых каналов
46 удовлетворительное, но значительная утрата твердых
тканей коронки этого зуба требует восстановление его анатомической формы
штифтовой конструкцией. Необходимо восстановление анатомической формы и рядом
стоящего 45, т.к. пищевым комком травмируется пародонт
между 45 и 46 зубами.
8. Лечение 47
удовлетворительное, необходимо динамическое наблюдение. Учитывая анатомическую
сложность каналов 47 зуба, желательно применение метода
депофореза.
9. Очный осмотр качества лечения выявил грубые
нарушения восстановления анатомической формы 24 зуба (не
сформирован контактный пункт).
10.Лечение 36 зуба
закончилось его удалением, хотя по данным в медицинской карте в ходе лечения
просматривалась положительная динамика: перкуссия стала слабо болезненная,
температура в норме, при описании рентгеновских снимков указано, что
патологических изменений в периапикальных тканях нет (29.08.14),
но 02.09.14 повышается температура до 37,2,
перкуссия резко болезненная, сильные ноющие боли в зубе, при этом, со слов
пациентки, она принимала «Бисептол» в рекомендуемых дозировках -
свидетельствуют об отсутствии эффекта от консервативного
лечения.
11. Тактика лечения 35 зуба
неадекватная. При диагнозе обострение хронического периодонтита 35
требовалось «распломбирование» корневого канала в первое, либо во второе
посещение. Это привело к удлинению сроков лечения.
12. Лечение 35 и 37
корневых каналов удовлетворительное, но у 35 зуба функция
не восстановлена, т.к. отсутствует контакт с зубами антагонистами, а у 37
зуба имеется смыкание только по оральным буграм. Требуется восстановление
целостности зубного ряда на этой стороне «мостовидными» конструкциями.
13. Обращает внимание, что лечение зубов у
пациентки N затянуто по срокам.
Так 37 с диагнозом «Острый пульпит» по стандарту
заканчивается пломбой за 3 дня, здесь - 13
дней и 5 посещений; 35 с диагнозом
«Обострение периодонтита» составило 17 дней с кратностью
посещений - 7 раз, по стандарту должно быть 5
дней.
Заключение комиссионной экспертизы: Лечащими врачами
стоматологической клиники применялись диагнозы не соответствующие МКБ-10. Ошибки
диагностики привели к не адекватному лечению и прогрессированию процесса в
27,37,46,47 зубах (кариес—пульпит—периодонтит).
Лечение всех зубов затянуто по срокам, т. к. при планировании лечения не
учитывается анатомическое строение зубов и возможные осложнения. Лечение всех
рассмотренных зубов проведено без учета восстановления жевательной эффективности
и целостности зубного ряда, указаний на необходимость применения ортопедических
конструкций нет.
В конечном итоге действия врачей стоматологической клиники были
обжалованы в районном суде в порядке гражданского процесса с целью возмещения
ущерба, понесенного в результате неправильного установления диагноза и
некачественного лечения. Обжалование действий производителей медицинских услуг в
коммерческой стоматологической организации по заключенному договору было
произведено в рамках отношений между пациентом и стоматологической клиникой,
предоставляющей на коммерческих условиях медицинские услуги, строится на
основании договора. Именно в указанном гражданско-правовом договоре и прописаны
надлежащим образом все права, обязанности, а также объем ответственности обеих
сторон отношений. Результатом данного судебного процесса стало взыскание
причиненного ущерба (в том числе морального) в объеме ⅓ млн рублей.
В этой связи следует указать ещё и на то, что, согласно анализу
отечественной судебной практики, требования достаточно большой части исков,
предъявляемых к медицинским организациям, основываются не только на нанесении
вреда здоровью пациента, но и на разглашении врачебным персоналом сведений,
относящихся к врачебной тайне. В большей части утверждения истцов находят
подтверждение в ходе судебных дебатов и предоставления доказательств (Сергеев
Ю.Д., Козлов С.В., 2012; Понкина А.А., 2012).
На пороге упорядочения системы обеспечения качества. В
контексте обсуждаемой проблемы следует понимать, что отечественное
здравоохранение встроено в современную систему потребления в рыночных условиях,
чем больше сбыт товаров и услуг, тем системе лучше. Рыночной системе, как ни
прискорбно, необходимо больше больных людей. В результате сегодня хронических
заболеваний диагностируется гораздо больше, чем острых. Кому выгодна такая
ситуация? Весьма вероятно производителю медицинских услуг, но отнюдь не
пациенту. Ведь сейчас очень сложно быть больным. Достаточно один раз пройти
через регистратуру любой поликлиники или приемное отделение любой больницы,
чтобы понять, что пациент здесь не обладает приоритетным статусом. То есть все
стараются тебе помочь, как могут, но окончательный результат плачевный – много
потерянного времени и значительные расходы.
Особняком в этой рыночной системе производства медицинских услуг
стоят фармацевтические компании. С одной стороны, чем больше больных, которые
никогда не выздоровеют, тем больше прибыль, поскольку большинство пациентов с
хроническими заболеваниями получают, т.н. заместительную или поддерживающую
терапию. Однако уровень конкуренции на фармацевтическом рынке невероятен.
Фармацевтические фирмы «проглатывают» друг друга, охотятся за разработками
конкурентов. В условиях экономического кризиса доходы населения падают, денег
становится меньше, а забот больше. В аналогичном положении оказались страховые
медицинские организации, здесь тоже наблюдается неблагоприятная тенденция.
Страховой бизнес теряет свою устойчивость во время кризиса. А расслоение
производителей, в котором хорошие зарплаты получает руководство, а рядовой
сотрудник еле сводит концы с концами, так и осталось. Что же относительно
управляющих структур, то они увязли в формировании контролирующих документов,
росте уровня комиссионных проверок, экспертиз и реализации сомнительных
проектов. Но финансовые ресурсы на всё на это заканчиваются очень быстро, а, как
общество, так и отдельные граждане, все чаще и чаще высказывают свое
недовольство ситуацией в отечественной медицине. У значительной части населения
формируется мнение о том, что для них «ничего не делается» с точки зрения
обеспечения доступной, качественной и безопасной медицинской помощью.
В целом же отечественная медицина - это частное проявление
общероссийских реалий, это отрасль, где, даже в условиях рынка, властвуют
маленькие и большие чиновники. В государственных медицинских организациях при
реальном снижении производства видов и объемов услуг по профилактике и
превентивной медицине, на фоне сокращений специалистов медицинского профиля,
занятых на конвейере по производству медицинских услуг - в опережающем темпе
растет число всевозможных экспертов и счетных работников («офисный планктон»). В
любой медицинской организации мы сталкиваемся с сонмом экспертов, бухгалтеров,
экономистов, юристов, статистиков, которые перелопачивают горы документации по
большей части бессмысленной, стремясь получить от страховых компаний оплату,
зачастую, копеечных счетов и спастись от пеней и штрафов по пяти категориям
дефектов. У каждого свой кабинет, компьютеры, факсы, зарплата.
Непрерывно растет бумажный вал всевозможных инструкций, указаний,
рекомендаций. В ЛПУ на непосредственное производство медицинских услуг тратится
около 20-30% бюджета всего коллектива. Все остальное - на выполнение
административно-хозяйственных функций и «писанину». В большинстве медицинских
организаций персонал нерационально вовлечен в составление сводок и промежуточных
отчетов. От работы отвлекают многочисленные медицинские представители,
продвигающие свою продукцию, контролеры из разных ведомств. Выражение «пойти на
прием в поликлинику» стало синонимом «потерять целый день» без какой-либо
гарантии, что пациент получит своевременную и качественную услугу. И это на фоне
невероятно низкой производительности труда и огромных, за пределами здравого
смысла непроизводительных затрат и отпусков. В то время, как в экономически
развитых странах, например в США: по конституции американец должен отдыхать две
недели в году. Причем оплачивается только одна, организация добавляет работнику,
проработавшему там 5 лет - третью неделю, 10 лет – четвертую, 15 лет – пятую.
Забегая вперед, следует отметить, что четвертую неделю отпуска уже никто не
берет, а то «шеф» может решить, что интересы предприятия Вас не интересуют, и…
произнесет не очень приятную фразу «Вы уволены».
По этому поводу следовало бы сказать, что ситуация в отечественной,
как государственной, так и негосударственной медицине начинает менять курс по
направлению к рынку. Психология и врачей, и пациентов, в массе своей до
последних лет не знавших, что такое частная практика, резко изменилась. Сегодня
среди представителей российского сообщества число лиц, считающих куплю-продажу
медицинских услуг естественным процессом, резко выросло, поскольку формируется
легальная прибыль, которая вкладывается в развитие, обновление медицинского
оборудования и технологий. Значительные ресурсы инвестируются в переподготовку
персонала причем, частная медицина становится источников инноваций.
Тем не менее, наблюдается рост напряженности во взаимоотношениях
пациентов и медицинских работников. По мнению многих экспертов в отечественном
здравоохранении в настоящее время идут два взаимоисключающих процесса. С одной
стороны, формируется новая идеология реализации контакта врачей с пациентами, с
другой стороны, идет процесс нарастания отчуждения медицинских работников от
проблем пациентов. Прогрессируют процессы эмоционального выгорания и отчуждение
с обеих сторон. Эти два взаимоисключающих процесса, продолжаются уже более двух
десятилетий. Конечно же, взаимодействие пациента и врача совершенствуется.
Причем, по мнению отдельных исследователей, врач, вполне способен регулировать
уровень напряженности в отношениях с пациентом.
В отдельных медицинских организациях проводятся специальные
занятия, имеющие своей целью снижение имеющегося уровня напряженности между
пациентом и врачом, даже тогда, когда уровень адекватности поведения пациентов
весьма часто оставляет желать лучшего. В таких случаях врачи, как правило,
говорят: «Сделаешь хорошо или плохо - больной все равно будет недоволен. Такой
контингент пациентов достаточно велик, но это, скорее всего, контингент для
психотерапевта или психоневролога.
Измерение результатов, анализ лечебного процесса, непрерывное
повышение качества и производные от них понятия - такие как управление по
результатами - сегодня можно часто услышать в кругах специалистов по управлению
здравоохранением. По отдельности каждое из этих понятий представляется весьма
значительным и вызывает большой интерес, однако именно в рыночных условиях
важное значение для медицинской организации с точки зрения обеспечения качества
имеет оценка мнения пациента об оказанных ему услугах. Сама по себе идея
измерения результатов лечения на основе анализа мнения пациента зародилась
достаточно давно.
Сегодня требуется синтетический подход, который заключается в
использовании всего лучшего, что наработано по обеспечению высокого качества
клинической работы. Безусловно, в этой связи очень важно понять, что различные
подходы обеспечения качества в реальной клинической практике далеко не всегда
чётко разделены. Работа по измерению результатов и повышению качества в
современных медицинских организациях несёт не только «полицейские», клинические
и технические функции, но и всё более ориентируется на непрерывное повышение
качества на основе анализа лечебного процесса и повышение его эффективности за
счёт снижения затрат. Именно это в конечном итоге, позволяет облегчить страдания
пациентов при получении медицинской помощи. Именно в тех медицинских
организациях, где много работают над измерением результатов лечения, анализом
лечебных процессов с точки зрения пациентов и непрерывным повышением качества,
все три выше указанных подхода неизбежно совмещаются, дополняя друг друга.
Однако, именно синтетический подход позволяет исправить сложившееся положение,
связав между собой различные методы обеспечения качества. Но, для того, чтобы
понять его, нам следует рассмотреть по отдельности основные подходы обеспечения
качества: измерение результатов, анализ лечебного процесса и непрерывное
повышение качества.
В последние десятилетия интерес к исходу лечения пациентов и путям
его улучшения вырос необыкновенно. Одной из важнейших причин возросшего интереса
является откровенно широкий разброс в результатах лечения, использовании
ресурсов и стоимости лечения. Результаты лечения могут оцениваться в различных
медицинских организациях совершенно по-разному.
О качестве лечения конкретного пациента довольно часто судят по
измеряемым показателям, таким, как содержание гемоглобина, уровень кровяного
давления, температура тела и др., по физическому состоянию пациента (показатели
жизнедеятельности, двигательная активность, способность передвигаться), по
ментальным и психическим признакам (степень сознания, адекватность реакций), по
социальным (способность вернуться к домашней жизни, учёбе, работе и т. д.), и по
другим параметрам, так или иначе отражающим состояние здоровья пациента (жалобы,
настроение, сон, потенция и т.д.).
Многие врачи формулируют основную цель медицинской помощи, как
поддержание, а в случае утраты, восстановление способности пациента вести
привычный для него образ жизни. Однако, помимо результатов лечения, есть ещё два
важнейших компонента, по которым можно, а в настоящее время и нужно оценивать
результаты работы врачей: удовлетворённость пациента и затраты на лечение.
Поскольку конечные результаты лечения имеют важное значение, как
для пациентов и их родственников, так и для медицинских работников,
предпринимаются колоссальные усилия, направленные на их измерение и улучшение.
Со страниц медицинских изданий, врачи, страховщики и плательщики в один голос
призывают к созданию состоятельной, надёжной и удобной системы измерения
состояния здоровья и результатов лечения пациентов, которая учитывала бы весь
комплекс медицинских вмешательств.
За прошедшие десятилетия заметные успехи были достигнуты в деле
совершенствования методов измерения состояния здоровья, что повлекло за собой
возникновение большого числа достоверных показателей результатов лечения в виде
стандартных моделей конечных результатов. Некоторые показатели условны и зависят
от диагноза и типа учреждения, другие - общие, они относятся к широким классам
пациентов, например, к взрослым, детям и подросткам.
Те, кто разрабатывает показатели измерения результатов лечения,
придерживаются, как правило, общей схемы (рис. 7.3.). Например, сводки
регионального министерства здравоохранения содержат данные об уровне
госпитальной летальности, классифицированному по диагнозам (в соответствии со
стандартами КСГ), по группам риска пациентов. Далее, в аналитическом обзоре
формируется список медицинских организаций, где уровень госпитальной летальности
заметно превышает среднестатистическую норму.
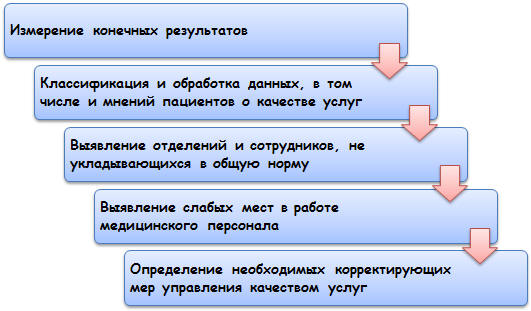
Рис. 7.3. Схема ступенчатого процесса измерения результатов лечения
Предполагается, что в медицинских организациях с неблагополучной
статистикой о качестве производимых услуг примут к сведению результаты и будут
работать над выявлением и устранением причин некачественной работы (включая
обратную связь с пациентами, обучение, санкции и т. д.), направленную на то,
чтобы устранить отклонения и оградить пациентов от некачественных медицинских
услуг.
Описываемая последовательность действий:
- основана на предположении, что единственной причиной плохих результатов
лечения является низкий уровень организации работы медперсонала и лечебного
учреждения в целом;
- полностью игнорирует тот факт, что плохие результаты возникают вследствие
целого комплекса причин, среди которых - недостатки инструкций, процедур,
оборудования и технологий, а не только проблемы связанные с человеческим
фактором (пациенты, медицинские работники, технический персонал) и их
взаимодействие.
Таким образом, хотя измерение результатов и значимо, само по себе,
но оно ничего не даст для повышения качества медицинских услуг. Для улучшения
результатов необходимо внести изменения в процесс оказания медицинской помощи
пациентам. Если действий в этом направлении предпринято не будет, либо, если
действия эти не будут основываться на достаточном уровне информации и понимании
всего комплекса причин и следствий, то все усилия по повышению качества приведут
к нулевым, а то и прямо противоположным результатам.
Например, можно информировать кардиохирурга, какой у его пациентов
уровень смертности при шунтировании коронарных сосудов. Это важно, но само по
себе к улучшению результатов не приведёт. Улучшение результатов работы сложной
системы кардиохирургии можно с большой степенью достоверности спрогнозировать
только в том случае, если имеет место чёткое понимание того, как именно каждый
из основных производственных процессов, сказывается на конечном результате, в
том числе и уровнем удовлетворенности пациентов и их родственников оказанными
медицинскими услугами.
В процессе оказания медицинской помощи медицинскими работниками
постоянно используется набор определённых действий, которые приводят к
преобразованию того, что имелось на «входе» в систему оказания медицинской
помощи (например, пациенты, нуждающиеся в медицинской помощи; подготовленные
медицинские кадры; набор оборудования; медикаменты; финансы), в то, что
получается на «выходе» из системы (включая сведения о пациентах, диагнозы,
решения о методах лечения) и что у пациента, а так же у всех, кто заинтересован
в результатах лечения (семья, работодатели, общество) - ассоциируется с понятием
«результата».
Те, кто занят совершенствованием лечебного процесса для обеспечения
высокого уровня качества медицинских услуг, придерживаются, как правило, схемы,
которая отображена на рис. 7.4. Общая схема реализации процесса
совершенствования иллюстрирует то, что происходит с пациентом с момента
поступления на лечение до момента его завершения. Диаграмма отражает множество
взаимосвязанных элементов процесса, сочетание которых и складывается в тот или
иной результат лечения. Исследуя диаграммы процессов, можно выявить, где имеет
место дублирование отдельных операций, где ненужные сложности, где может лежать
источник неверных решений, какие элементы требуют доработки. На основе этой
информации можно перестроить процесс и добиться улучшения результатов. Причем
важным моментом является учет мнений пациентов об оказании медицинской помощи.
Наиболее рациональной, на наш взгляд, является пошаговая методика
планирования управления медицинской организацией для улучшения результатов
деятельности по обеспечению качества.
Шаг 1. Опишите задачу/проблему
Шаг 2. Определите желаемый результат (его
видение)
- Каким должен быть конечный результат реализации проекта?
- Как узнать добились ли Вы его?
- Например:
- Как будет выглядеть Ваше рабочее окружение в будущем?
- Как Вы будете действовать в качестве лидера?
- Какими методами будет работать созданная Вами команда?
- Как изменится восприятие Вас Вашими партнерами?
- Какие организационные и медицинские технологии будут внедрены Вами для
достижения конечного результата? и т.п.
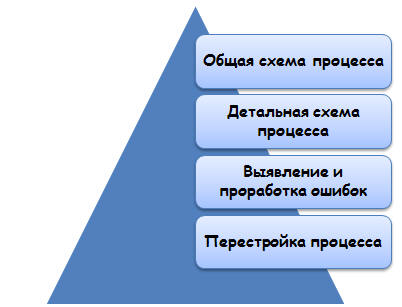
Рис. 7.4. Общая схема совершенствования лечебного процесса
Шаг 3. Добейтесь системного понимания существующей
ситуации, используя схему анализа взаимодействующих сил.
Шаг 4. Разработайте план действий, критерии
оценки, даты выполнения.
Для обеспечения адекватного управления качеством при решении
проблем стратегического, тактического и ситуационного плана, руководителям
медицинской организации необходимо овладеть методикой системного анализа, а так
же особенностями управления процессом производства медицинских услуг в рыночных
условиях. Резкое снижение уровня платежеспособности населения в условиях
экономического кризиса снизило возможность обращения в частные медицинские
организации значительной части нуждающихся, ввиду существенного роста цен на все
виды медицинской помощи.
К сожалению, многие специалисты по управлению здравоохранением в
России плохо знают потребителей медицинских услуг. Между тем, знание и понимание
потребителей продукции медицинских организаций различного профиля должны
приобретаться в ходе осмысленного диалога с потребителями и информация о их
мотивационных критериях должна проникать на все уровни медицинских организаций,
которые стремятся удовлетворить нужды потребителей.
Однако, нарастание напряженности в отношениях пациентов и врачей
указывают на то, что, управляющие структуры отрасли до сих пор не осознали того,
что в основе стратегии их деятельности должен быть ответ на общественный запрос
на реализацию новой, партнерской модели их отношений. А укоренение практик
неформальной оплаты медицинской помощи, являются индикаторами того, что
отечественное здравоохранение переживает период трансформационного кризиса -
исчерпания возможностей дальнейшего развития без изменения ряда основополагающих
принципов его организации и установления нового разделения ответственности, в
том числе экономической, между пациентами, врачами и государством за состояние
здоровья граждан. |