
ГЛАВА 3. КИНЕЗИТЕРАПИЯ ПРИ ПЕРИФЕРИЧЕСКИХ
НЕЙРОПАТИЯХ ЛИЦЕВОГО НЕРВА
З.1. ОСОБЕННОСТИ ТОПОГРАФИИ ЛИЦЕВОГО НЕРВА
Двигательный лицевой нерв
является YII парой
черепно-мозговых нервов, его ядро залегает в центральной части моста, а
отходящий от него ствол покидает продолговатый мозг в области мостомозжечкового
угла вместе со слуховым нервом (VIII
пара черепно-мозговых нервов). Кроме того, между лицевым и слуховым нервами от
моста отходит промежуточный нерв (именуемый иногда
XIII черепно-мозговым), который
уже на основании мозга сливается с n. facialis.
Вновь образованный пучок приобретает смешанный характер и содержит моторные,
вкусовые, секреторные и парасимпатические волокна (рис. 37).
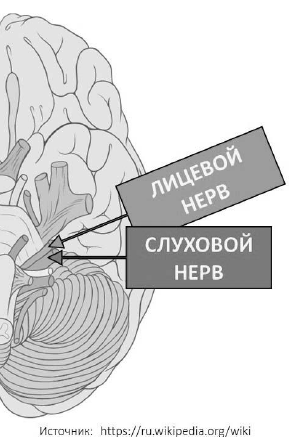
Рис. 37. Корешки лицевого и слухового нервов на основании
мозга
В дальнейшем слуховой и объединённой с
промежуточным нервом лицевой нерв через внутреннее слуховое отверстие пирамиды
височной кости входят во внутренний слуховой проход (рис. 38 а-1), занимая
12-19% от площади его поперечного сечения. Оттуда через очень узкое (1-1,2 мм)
меатальное отверстие n. facialis
вступает в канал лицевого нерва (фаллопиев туннель), длиной 23-29 мм (рис. 38
б-2), имеющий два изгиба, которые делят его на три отдела: лабиринтный,
барабанный и сосцевидный (рис. 39-1,2,3).
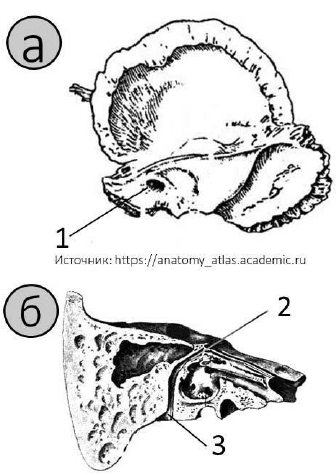
Рис. 38. Височная кость:
а – внутренняя поверхность; б – фронтальный разрез; 1 – внутренний слуховой
проход;
2 – меатальное отверстие канала лицевого нерва; 3 – шилососцевидное отверстие
канала лицевого нерва
В лабиринтном отделе нерв
занимает 25 - 35% от его площади. На границе с барабанным отделом находится
первый изгиб, занятый коленчатым узлом (рис. 39-4), диаметром 1,8 мм. Этот узел
содержит первые чувствительные нейроны промежуточного нерва. Здесь площадь
n. facialis составляет примерно
77,8% от просвета канала. В залегающем горизонтально барабанном отделе лицевой
нерв занимает 70-85% площади поперечного сечения канала, в идущем вертикально
сосцевидном отделе – 50-60%.
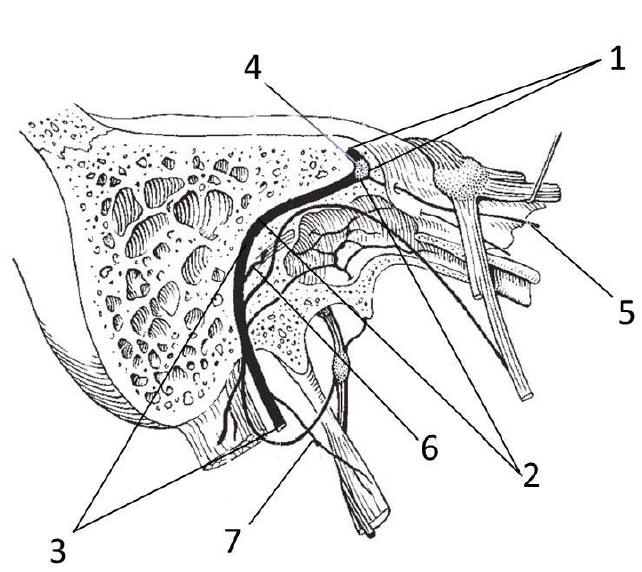
Рис. 39. Топография канала лицевого нерва:
1– лабиринтный отдел; 2– барабанный отдел; 3 – сосцевидный отдел; 4 – коленчатый
узел; 5 – большой каменистый нерв; 6 – стременной нерв; 7 – барабанная струна
Таким образом, наиболее узкими участками фаллопиева
туннеля является меатальное отверстие и область коленчатого узла, что и
обуславливает его частую ранимость [40, 41].
Внутри пирамиды височной кости
от волокон промежуточного нерва отходит ряд ветвей, имеющих важное значение для
тропической диагностики:
- большой каменистый нерв начинается вблизи
коленчатого узла, состоит из парасимпатических волокон и помимо прочего
иннервирует слёзную железу (рис. 39-5);
- стременной нерв отходит от общего ствола в
сосцевидном отделе Фаллопиева канала и иннервирует мышцу стремечка в среднем ухе
(рис. 39-6);
- барабанная струна является
концевой ветвью промежуточного нерва, она покидает ствол лицевого нерва чуть
выше шилососцевидного отверстия и в дальнейшем входит в язычный нерв, неся
вкусовую чувствительность передним двум третям языка (рис. 39-7)
Заканчивается канал лицевого нерва шилососцевидным
отверстием (рис. 38 б-3, рис. 40-1), расположенным под наружным слуховым
проходом между сосцевидным отростком (сзади) и височно-нижнечелюстным суставом
(спереди). Здесь нерв отдаёт ветви к затылочно-лобной мышце, мышцам ушной
раковины, к шилоподъязычной мышце и к заднему брюшку двубрюшной мышцы. Далее он
достигает околоушной железы, в толще которой делится на свои конечные ветви:
височно-лобную, скуловую, щёчную, нижнечелюстную и шейную, иннервирующие
мимические мышцы.
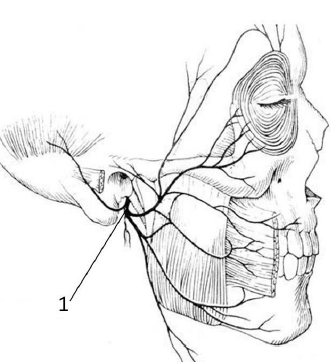
Рис. 40. Конечные ветви лицевого нерва:
1 – шилососцевидное отверстие
Кровоснабжение лицевого нерва происходит из системы
внутренней сонной артерии за счёт передней нижней мозжечковой и лабиринтной
артерий. Венозный отток осуществляется во внутреннюю яремную и в менингеальные
вены [49].
3.2. ТИПИЧЕСКАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ ЛИЦЕВОГО НЕРВА
При поражении ядра или ствола лицевого нерва
развивается периферический паралич мимических мышц на одноимённой половине
лица (рис. 41 а-1). При этом ряд сопутствующих симптомов могут указывать на
топику процесса:
- страдание корешка лицевого нерва в
мостомозжечковом углу сопровождается симптомами прозопопареза (VII
пара) и расстройство слуха (VIII
пара);
- при поражении нерва в лабиринтном отделе
фаллопиева канала до отхождения от него большого каменистого нерва помимо
прозопопареза выявляется сухостью глаза (ксерофтальм), восприятие любых звуков
как слишком громких (гиперакузия) и снижение вкуса на передних двух третях
одноимённой половины языка;
- при поражении n.
facialis в сосцевидном отделе
Фаллопиева канала ниже отхождения стременного нерва прозопопарез сопровождается
слезотечением и снижение вкуса на одноимённых двух третях языка;
- после отхождения барабанной
струны патологический процесс в дистальных отделах канала лицевого нерва будет
сопровождаться только прозопопарезом и слезотечением [30].
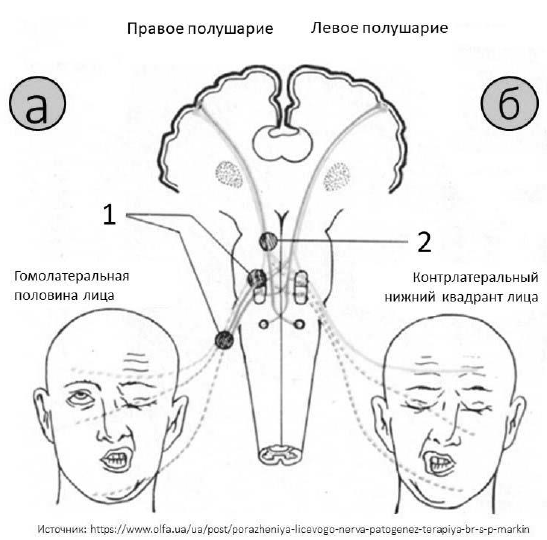
Рис. 41. Варианты поражения мимических мышц:
а – периферический паралич гомолатеральной половины лица; б – центральный
паралич преимущественно контрлатерального нижнего квадранта лица; 1 – поражение
ядра или ствола лицевого нерва; 2 – поражение контрлатеральных
кортико-нуклеарных связей
В редких случаях давление арахноидальными спайками,
опухолью или аневризмой на ядро или корешок лицевого нерва в области
мостомозжечкового угла может вызывать судорожное сокращение мышц одноимённой
половины лица, начинающееся с области глаза (гемиспазм) [50].
Поражение надъяденных связей ядра
n. facialis
с корой головного мозга на всем их протяжении даёт синдром центрального паралича
лицевого нерва (рис. 41 б-2). В этом случае страдают мимические мышцы нижней
половины лица контрлатерально очагу [43].
3.3. ЭПИДЕМИОЛОГИЯ, ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
По данным Всемирной организации
здравоохранения, распространённость паралича лицевого нерва составляет 13‒24
случая на 100 000 населения, среди них 30% составляют дети. Наиболее часто
встречается так называемая «простудная» нейропатии n.
facialis, нередко называемая параличом Белла (от 60% до
90% от всех пациентов). В остальных случаях причиной страдания являются ранения
шеи и лица, черепно-мозговые (16,5%) и родовые (7%) травмы, воспалительные
заболевания среднего уха (13%), герпетический ганглионит (10%), опухоли
основания черепа (рис. 42), последствия оперативных вмешательств [40, 41].
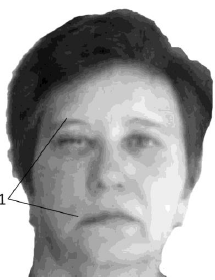
Рис. 42. Парез лицевого не-рва после удаления неври-номы
слухового нерва:
1– сторона прозопопареза
Причинами возникновения паралича Белла могут быть
переохлаждения, интоксикации и инфекции, (ангина, грипп, отит, пародонтит и
др.), способствующее спазму сосудов ствола лицевого нерва. Ишимизированные
ткани, как известно, склонны к отёку, что особенно критично в условиях
врождённой узости Фаллопиева канала.
Сходный патогенез имеют посттравматические
периферические параличи n.
facialis. На фоне переломов и
трещин пирамидки височной кости, образующей дно средней черепной ямки,
непосредственное поражение нервных проводников как правило отсутствует, а
лицевой нерв страдает вторично за счёт посттравматического отёка.
В генезе невритов
n. facialis у пожилых людей, отягощённых
гипертонической болезнью и атеросклерозом, большое значение придаётся
ангиоспазму и сдавлению отёком мелких ветвей внутренней сонной артерии,
принимающих участие в его васкуляризации.
В случаях герпетического воспаления коленчатого
узла (синдром Ханта) опять же превалирует отёчно-компрессионный компонент. Вирус
герпеса не поражает двигательные нервы! Облегчает диагностику в данном случае
герпетические высыпания на барабанной перепонке, ушной раковине и на стенках
наружного слухового прохода (рис. 43).
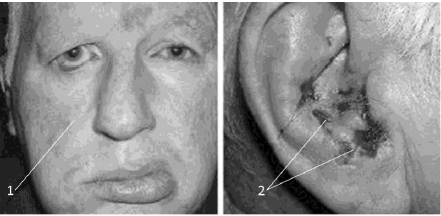
Рис. 43. Синдром Ханта:
1 – сторона пареза лицевого нерва; 2 – герпетические высыпания
Редкой формой паралича
лицевого нерва является синдром Россолимо- Мелькерссона-Розенталя –
аутосомно-доминантное заболевание, связанное с повреждением локуса 9 р в 11-й
хромосоме. Оно характеризуется триадой симптомов: воспаление красной каймы губ
(макрохейлит), складчатый язык (рис. 44) и рецидивирующий неврит лицевого
нерва. Пусковыми факторами в развитии синдрома могут быть инфекционные агенты,
стрессовые воздействия или местная травма. На фоне частых обострений заболевания
отёк губ и мягких тканей лица приобретает постоянный характер, при каждом
последующем рецидиве симптомы прозопопареза нарастают [30].
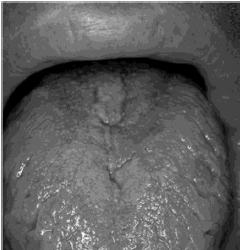
Рис. 44. Складчатый язык при синдроме
Россолимо-Мелькерссона-Розенталя
Недостаточность функции мимических мышц по
периферическому типу может быть вызвана и введением в мышцы лица ботулотоксина с
целью косметической коррекции морщин (рис. 45).
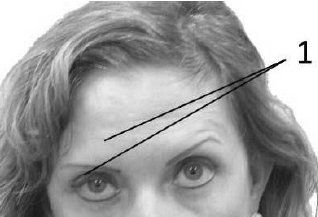
Рис. 45. Асимметрия лица после введе-ния ботулотоксина:
1 – слабость лобной мышцы и
3.4. ОСОБЕННОСТИ КЛИНИКИ И ТЕЧЕНИЕ ПРОЗОПОПАРЕЗА
При нейропатиях лицевого нерва
прежде всего страдает мимическая мускулатура, поражение которой носит все черты
периферического паралича: снижаются защитный роговичный, исчезает надбровный
рефлексы; вследствие мышечной гипотонии наблюдается отвисание щеки (рис. 46). В
тоже время визуальных признаков атрофии мускулатуры лица обычно выявить не
удаётся, так как мимические мышцы представляют собой довольно тонкие пластинки,
разделённые жировой тканью. Исключение составляет щёчная мышца, о её истончении
можно судить на основании пальпации.

Рис. 46. Паралич лицевого нерва слева после его
травматического поражения на уровне околоушной слюнной железы
В покое и, особенно, при мимических реакциях лицо
перекашивается в здоровую сторону за счёт тяги непоражённых антагонистов. На
больной стороне, исчезают лобные морщины и носогубная складка, угол рта
опускается. Во время произношения согласных звуков щека колеблется как парус
(рис. 47). Твёрдая пища при жевании набивается между десной и щекой, а жидкая –
выливается через угол рта поражённой стороны.
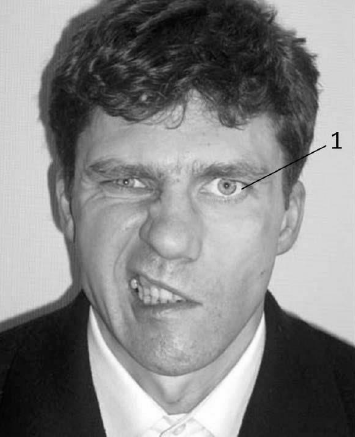
Рис. 47. Грубая асимметрия лица на фоне левостороннего
прозопопарез
При зажмуривании за счёт
паралича m. orbicularis oculi глаз
на больной стороне не закрывается (рис. 47-1). Этот симптом называется «заячий
глаз» (лагофтальм). Если же больной с усилием пытается опустить парализованное
веко, то глазное яблоко за счёт имитационно-тонической синкинезии компенсаторно
поворачивается вверх и слегка кнаружи (симптом Белла). Асимметрия лица особенно
отчётливо заметна при улыбке и смехе. При остром течение нейропатии максимальная
глубина утраты функции лицевого нерва достигается к концу вторых суток от начала
заболевания.
Однако, в области лица есть по крайней мере ещё
одна группа мышц, иннервируемая из двигательной порции тройничного нерва и не
страдающая при парезе n. facialis
– это жевательная мускулатура (рис. 48). В её состав входят: височные, наружные
и внутренние крыловидные и собственно жевательные мышцы. Условно жевательными
можно считать мышцы языка и диафрагмы рта. При многих физиологических реакциях
жевательные и мимические мышцы обоих половин лица функционируют в тесном
синергизме. Читатель, изучивший содержание предыдущих глав, видимо уже понял
какой подарок реабилитологу преподнесла природа в данном случае.
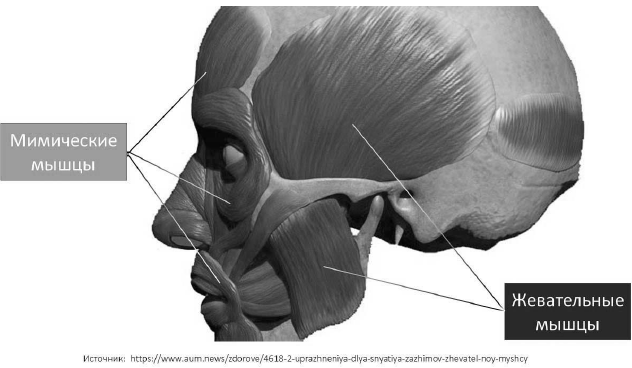
Рис. 48. Мимические и жевательные мышцы
Периферические нервные волокна обладают помимо
проведения нервного (электрического) импульса ещё и способностью к аксональному
транспорту. Нарушение электропроводности нерва, связанное с его демиелинизацией,
принято назвать миелинопатией, а нарушение его транспортно-трофической
функции, обусловленное расстройством тока аксоплазмы – аксонопатией [19].
Как правило, в острой стадии
периферической лицевой нейропатии в большей или меньшей степени страдают
обе вышеупомянутые функции нерва. При этом
мимическая мускулатура выпадает из содружественных движений, а
функция жевательных мышц компенсаторно усиливается. Клинически это проявляется
гипотонией, а также полным отсутствием триггерных точек (ТТ) или каких-либо иных
альгических пальпаторных феноменов в паретичной мимической мускулатуре [57,
58]. Одновременно в жевательных мышцах наблюдается повышением тонуса и
формирование избыточного количества ТТ, вплоть до развития в них миофасциального
«триггерного» синдрома и тризма нижней челюсти. Данную стадию или фазу можно
назвать бестриггерной.
При купировании отёка в фаллопиевом канале
восстановление трофического влияния и импульсной активности нервных волокон
идёт не всегда параллельно. Опережающий регресс явлений аксонопатии имеет
следующие проявления: спустя, в среднем, 10-14 дней от дебюта заболевания в
паретичной мускулатуре лица постепенно начинают появляться болезненные
уплотнения в виде ТТ. Существует определённая последовательность их
распространения: щёчная (рис. 49), скуловая; мышцы, поднимающие угол рта,
верхнюю губу; круговая мышца глаза, лобное брюшко апоневроза головы, подкожная
мышца шеи [32].
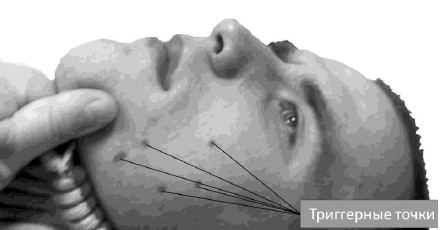
Рис. 49. Триггерные точки в щёчной мышце (отмечено
фломастером)
Таким образом, формирование ТТ в вяло-паретичных
мимических мышцах в принципе следует расценивать как прогностически
благоприятный фактор, свидетельствующий по крайней мере о восстановлении
аксонального транспорта по волокнам n.
facialis, при этом
электропроводность нерва может ещё длительное время оставаться нарушенной, а
паралич мышц сохраняться.
По мере «созревания» ТТ больной начинает
испытывать чувство стягивания и гиперпатию в отдельных участках лица, выявляются
гиперальгические зоны. Количество резко болезненных при пальпации ТТ в
жевательной и мимической мускулатуре уравнивается и даже преобладает в
последних. Все эти признаки характеризуют наступление следующей - триггерной
стадии нейропатии. Её дальнейшее усугубление может способствовать
формированию контрактуры мимических мышц.
По течению острый паралич лицевого нерва принято
делить на 3 степени тяжести.
При лёгкой степени: рот едва заметно
перетягивается на здоровую сторону, а пациент с некоторыми затруднениями, но
сохраняет способность зажмуривать глаза, поднимать брови и наморщивать лоб.
Длительность болезни не превышает 2 - 3-х недель.
При средней степени
пациент не может полностью закрыть глаз (видна полоска склеры шириной 1 - 2 мм),
слабо надувает щёку, едва нахмуривает бровь и наморщивает лоб. При оскале рта с
больной стороны видно не более 2 - 3 зубов. Полное выздоровление возможно через
4 - 7 недель.
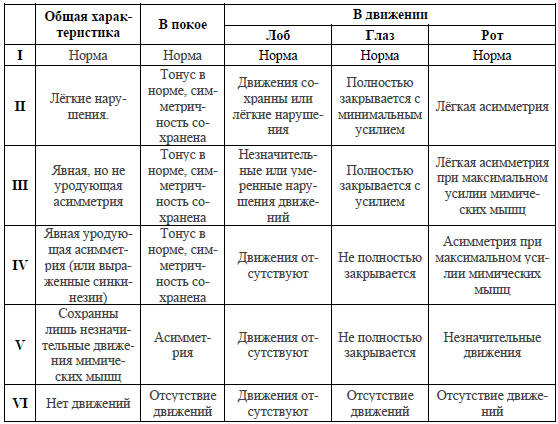
Таблица 2. Шкала Хауса-Бракманна (1985)
При тяжёлой степени: глаз почти не
закрывается (всегда остаётся видимая полоска склеры шириной 3-5 мм), полностью
отсутствует возможность двигать бровью и морщить лоб на пораженной стороне, при
оскаливании рта видно не более 1 - 2 зубов. Выздоровление наступает спустя много
месяцев после поражения и, как правило, бывает неполным.
В настоящее время для количественной оценки тяжести
поражения лицевого нерва принята международная шестибалльная шкала
Хауса-Бракманна [86] (табл. 2).
3.5. ХАРАКТЕРИСТИКА РЕАБИЛИТАЦИОННЫХ МЕРОПРИЯТИЙ В БЕСТРИГГЕРНОМ ПЕРИОДЕ НЕЙРОПАТИИ ЛИЦЕВОГО НЕРВА
Обычно бестриггерный (острый) период охватывает
промежуток времени в 7-14 дней, считая от первых клинических признаков болезни.
В домашних условиях больной самостоятельно может применять умеренное тепло
(грелку, тёплые опилки, песок, соль, лампу соллюкс или рефлектор Минина) на
сосцевидный отросток и на поражённую половину лица. Эффективны также
озокеритовые аппликации, а на ночь - компрессы 40% винного спирта.
Ежедневно в течение 30-40 минут на больную половину
лица и область сосцевидного отростка накладываются компрессы следующей прописи:
- Димексид - 100,0;
- Гидрокортизон - 0,025 мг – 1 флакон
- Никотиновая кислота - 1% – 10,0;
- Комбилипен - 6,0
- АТФ - 1% – 10,0;
- Лидокаин - 2% – 6,0 (при формировании контрактур);
- Дистиллированная вода до объёма - 150 мл.
3.5.1. Постуральные упражнения и
лечение положением
Для уменьшения выраженности
асимметрии лица больному рекомендуется спать на «больном» боку. В течение 10 -
15 минут по 3 - 4 раза в день сидеть, склонив голову в сторону поражения, и
пытаться вернуть лицу исходную симметрию, оправляя его руками. Полезно
поддерживать больную сторону лица сложенным по диагонали платком, который
накладывается на подбородок и завязывается на темени. Под повязкой мышцы
здоровой стороны следует слегка сместить вниз, а больной - поднять [84]. При
разговоре желательно поддерживать паретичную щёку кулаком (рис. 50).

Рис. 50. Больной с левосторонним поражением лицевого нерва
поддерживает паретичную щёку кулаком
При грубом параличе, когда имеется выраженный
лагофтальм и вытекает жидкая пища изо рта рекомендуется проводить коррекцию
мимических мышц лейкопластырным натяжением (рис. 51). Первая полоска пластыря на
матерчатой основе одним своим концом приклеиваются к коже здоровой щеки и
проходит через верхнюю губу, другой её конец на больной стороне фиксируется к
специальному шлему, изготовленному из бинта и марли наподобие шапочки
Гиппократа. Вторая полоска точно также крепится на уровне нижней губы. Чтобы
пластырь не прилипал к коже больной щеки, между ней и полосками прокладывается
марлевая салфетка.
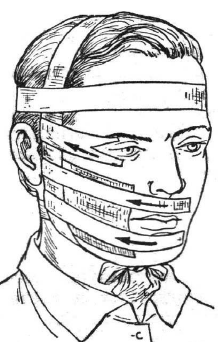
Рис. 51. Коррекция асимметрии лица лейкопластырным
натяжением
Крепление свободного конца
пластыря прямо к коже поражённой стороны неэффективно, так как здоровые мышцы
в этом случае сразу же выйдут из-под контроля тяги и перетянут кожу вместе с
подлежащими мышцами в свою сторону, вернув прежнюю асимметрию лица [66].
Третья полоска используется с целью уменьшения
выраженности лагофтальма. Один её конец фиксируется на поражённой стороне к
«шапочке Гиппократа», а другой т-образно разрезается, получившиеся узкие
«хвостики» приклеиваются со стороны наружного края глаза к верхнему и нижнему
веку. Сила этой тяги определяется до появления двоения при бинокулярном зрении.
Чем сильнее удастся сузить глазную щель при натяжении, тем легче она будет
смыкается при непроизвольном мигании, что предохранит роговицу от высыхания и
изъязвления.
Лейкопластырное натяжение в
первые несколько суток проводят по 30-60 минут, 2-3 раза в день, особенно это
необходимо при еде и разговоре. Затем время лечения увеличивают до 2-3 часов в
день. Тягу для глаза полезно оставлять на ночь. Необходимо следить за участками
кожи, к которым прикрепляется пластырь, предупреждая раздражение питательным
кремом.
В настоящее время на просторах Рунета широко
пропагандируется использование с косметической и лечебной целью специальных
очень липких полосок - кинезиотейпов. В частности, при парезе мимических мышц на
поражённую половину лица предлагается наклеивать поддерживающую полумаску (рис.
52). В специализированной научной литературе достоинства этой методики пока не
обсуждается.
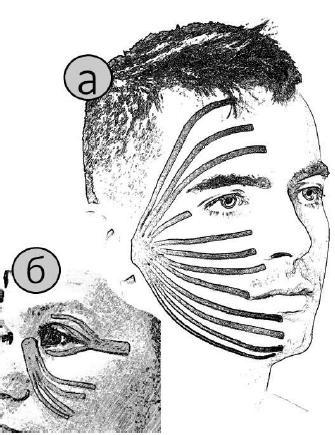
Рис. 52. Варианты наложения кинезиотейпов при параличе
мимических мышц:
а – поддерживающая полумаска; б – натяжение век для уменьшения выраженности
лагофтальма
Считается, что основная цель
лейкопластырного натяжения - не столько поддерживать форму поражённой стороны
лица, сколько препятствовать перетягиванию его в противоположную сторону.
Однако, растяжение здоровых мимических мышц стимулирует усиление миотатического
рефлекса в них и способствует созданию мощного доминантного очага в коре
контрлатерального полушария, который, согласно учению, А. А. Ухтомского [31],
может подтормаживать ядро и без того паретичного лицевого нерва.
Таким образом, по нашему мнению, к лейкопластырной
тяге следует прибегать лишь при очень грубых мимических параличах, а вот
поддерживающая полумаска из кинезиотейпов лишена этого недостатка, хотя и не
способна поддерживать осевую симметрию лица.
В последнее время появилась достойная альтернатива
пластырям и тейпам – это временная дозированная денервация мускулатуры
непоражённый половины лица при помощи ботулинического анатоксина. Его вводят в
здоровые мимические мышцы на вторые - третьи сутки заболевания в суммарной дозе
40–50 ЕД. [1, 2].
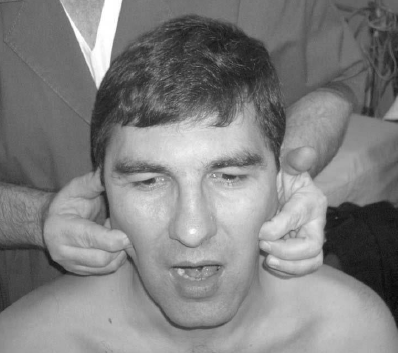
Рис. 53. Точечный массаж жевательных мышц
3.5.2. Массаж в остром периоде прозопоплегии
Массажные воздействия показаны,
как до процедуры активной лечебной гимнастики, так и после неё. Перед сеансом
ЛФК массаж начинают со здоровой половины лица. На фоне очень лёгких
поглаживаний и вибраций больному предлагают максимально расслабить непоражённую
мимическую мускулатуру. Затем точечным разминанием симметрично с обеих сторон
пытаются расслабить расположенную в височных и скуловых ямках жевательную
мускулатуру (рис. 53). Аналогичным образом массируют диафрагму рта и надкостницу
подъязычной кости. Последняя находится в стыке между подбородком и передней
поверхностью шеи (рис. 54).
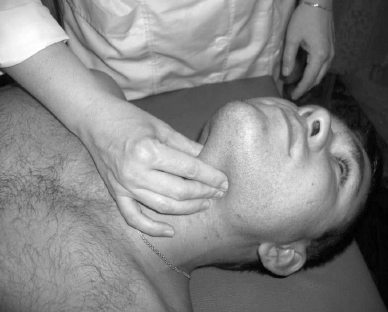
Рис. 54. Точечный массаж диафрагмы рта и надкостницы
подъязычной кости
Наиболее болезненные триггерные точки в проекции
жевательных мышц помечаются фломастером (рис. 49), в дальнейшем в них с помощью
инсулинового шприца вводится локальный анестетик, кислород или на 20 минут
ставятся акупунктурные иглы [57].
На больную половину лица после
нескольких минут вводного классического массажа воздействуют специальными
формообразующими («скульптурными») приёмами (рис. 55). Их суть сводится к
воссозданию пальцами массажиста естественных складок лица. Особое внимание
уделяют «вылепливанию» носогубной, лобных и надпереносных складок. После этого
с помощью продольного штрихового растирания, потряхивания и непрерывистый
вибрации, направленных по ходу пучков поражённых мимических мышц, добиваются
возбуждения в них миотатических рефлексов, что проявляется усилением
контурирования мышечных пучков под кожей.
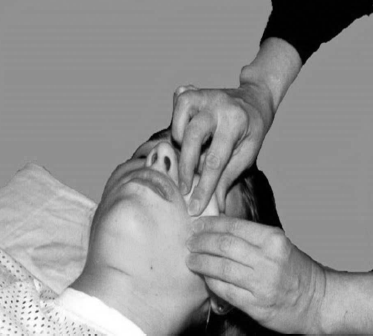
Рис. 55. Формообразующий лепящий («скульптурный») массаж
лица
Мягкие ткани больной щеки
массируют щипцеобразным растиранием большим и указательным пальцами. Один из них
вводится в ротовую полость, другой – располагается снаружи (рис. 56). В
бестриггерный период щека при такого рода пальпации ощущается в виде истончённой
дрябловатой, лишённой болезненных тяжей и триггерных точек мембраны. Её ткани
перетираются между подушечками ногтевых фаланг, выполняющих круговые движения
наподобие «счёта монет».

Рис. 56. Щипцеобразное растирание щеки большим и
указательным пальцами:
один из них вводится в ротовую полость,
другой – располагается снаружи
В бестриггерном периоде периферической лицевой
нейропатии эффективен аппаратный вибрационный массаж. Можно использовать
лабильную методику, перемещая ручной массажёр по стандартным массажным линиям
[38], или же воздействовать стабильно, расположив вибротод на скуловой кости.
Костная ткань является прекрасным резонатором, распространяющим механические
колебания на значительное расстояние (рис. 57).
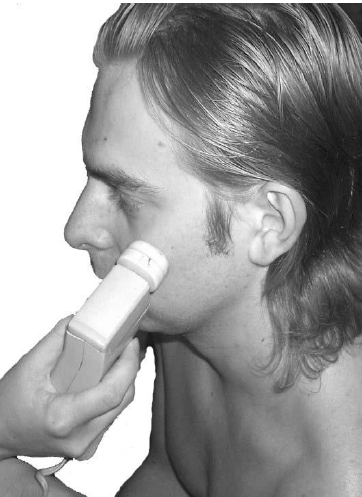
Рис. 57. Вибрационный массаж мимических мышц
Обязателен точечный массаж места выхода ствола
лицевого нерва из шилососцевидного отверстия. Воздействия на эту точку и
паретичную мускулатуру должны быть непродолжительными по времени и умеренным по
силе. Нельзя допустить эффекта торможения на фоне перераздражения.
Методики ЛФК, основанные на
использовании содружественных движений (см. раздел 3.5.3), в принципе не могут
быть строго дифференцированными. Платой за их эффективность является вовлечение
в двигательную активность не только мышц с нарушенной функцией, но и интактной
мускулатуры, что может усугубить асимметрию лица и ещё большее его смещение в
здоровую сторону. Поэтому после каждого сеанса лечебной гимнастики, выполняемой
с инструктором или самостоятельно, необходимо провести завершающий релаксирующий
массаж или самомассаж непоражённый половины лица. Здесь без особого
ограничения можно применять различные растирающие и разминающие классические
приёмы.
3.5.3. Особенности лечебной гимнастики
в бестриггерном периоде паралича Белла
В остром периоде прозопоплегии
ЛГ осуществляется с привлечением различных синкинезий. Многие из них имеют
прирождённый характер, другие можно отнести к условно-рефлекторным автоматизмам
(см. главу 1). На первом этапе важно получить любую, пусть даже
недифференцированную и генерализованную двигательную реакцию паретичных мышц
лица. Проводя кинезитерапию, там, где это возможно, голове пациента придаётся
положение, обеспечивающее антигравитационные условия работы мимической
мускулатуры. В большинстве случаев этим требованиям отвечает поза, лёжа на спине
на кушетке.
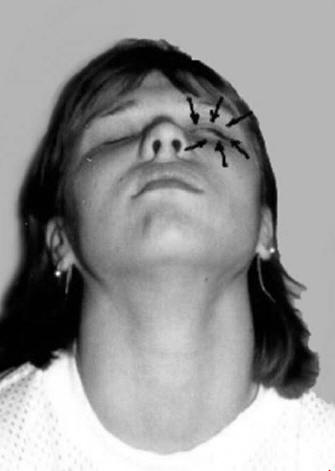
Рис. 58. Закрывание глаз при помощи
по-стурально-глазодвигательного рефлекса
Примеры упражнений, основанных на окуло-фациальных
синкинезиях
- Поворачивая взор гомолатерально парезу мимических мышц,
пациент пытается зажмуриться и сомкнуть глазную щель (обратная
окуло-пальпебральная синкинезия Фукса). Инструктор помогает больному,
оттягивая угол глаза кнаружи.
- Поворачивая взор в сторону прозопопареза, пациент пытается наморщить
соответствующую половину лба (окуло-фронтальная синкинезия) или приподнять
бровь (окуло-суперцилиарная синкинезия).
- При взгляде в сторону парализованных мышц лица пациент пытается
одновременно углубить гомолатеральную носогубную складку и приподнять угол рта
(окуло-лабиальная синкинезия Давиденкова).
- Больного просят сфокусировать зрение на расположенном в сагиттальный
плоскости в 3 - 4 сантиметрах от его лица указательном пальце врача и
одновременно сузить глазные щели (синкинезия Коппеца).
- Больного просят совершать повторные попытки пошевелить ушами, помогая себе
при этом подниманием и опусканием бровей и верхних век (обратная
окуло-аурикулярная синкинезия Боголепова)
- В положении сидя, запрокидывая голову назад (рис. 58)
или наклоняя её к контрлатеральному плечу, пациент одновременно пытается
прикрыть верхнее веко на стороне поражения. В том же исходном положении,
наклоняя голову вперёд (рис. 59) и поднимая глаза кверху, больной пытается
наморщить лоб (постурально-глазодвигательные рефлексы). Во всех случаях с
целью стимуляции проприоцептивного нервно-мышечного облегчения (см. главу 1)
инструктор препятствует движению головы.
- В положении лёжа на спине больного обучают закрывать
глаз в два приёма: сначала опускается верхнее веко (рис. 60-1), а когда объем
его движения оказывается полностью исчерпанным, к нему подтягивается нижнее
веко до полного смыкания глазной щели (рис. 60-2). Инструктор помогает
больному, оттягивая угол глаза кнаружи.
- Кинезитерапевт раздражает ресницы или роговицу больного полоской мягкой
бумаги или кусочком ваты, пытаясь вызвать защитный рефлекс мигания (рис. 61).
- Врач просит пациента моргать глазами,
нахмуривать брови, а также вытягивать губы в трубочку синхронно с повторными
постукиваниями неврологическим молоточком по переносице (рис. 35) или
межбровной области (глабеллярный и назолабиальный рефлексы).

Рис. 59. Наморщивание лба при помощи
постурально-глазодвигательного рефлекса
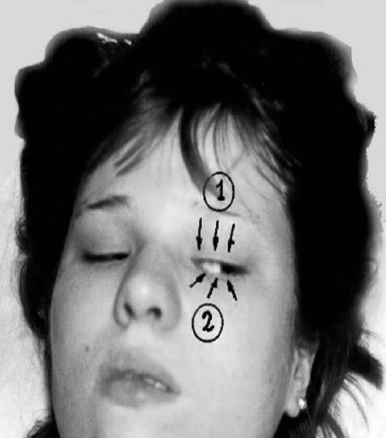
Рис. 60. Закрывание глаз в два приёма:
1 - опускание верхнего века; 2 - подтягивание нижнего века к верхнему
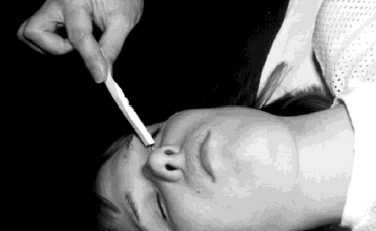
Рис. 61. Стимуляция закрывания глаза мигательным рефлексом
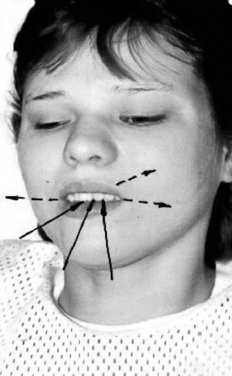
Рис. 62. Вдох через сомкнутые зубы с одновременным
напряжением носогубных складок
Примеры упражнений, основанных на
респираторно-фациальных синкинезиях
- Больной делает глубокий вдох через максимально открытый
рот (как при зевании), одновременно пытаясь напрячь носогубные складки и
подкожную мышцу шеи (орально-платизмальная синкинезия Боголепова).
- Пациент втягивает воздух через сомкнутые зубы (как кит), одновременно он
пытается растянуть губы «в ниточку», образовать «ямочки» на щеках, напрячь
носогубную складку (рис. 62).
- Больной пытается выдохнуть воздух через вытянутые в трубочку губы, как
при свисте (рис. 63).
- Больной закрывает пальцем здоровую половину носа и
производит форсированное вдыхание воздуха ноздрёй поражённой половины лица,
как бы принюхиваясь. При этом он изо всех сил пытается «играть» крыльями носа
и напрягать носогубную складку.
- Пациент попеременно во время вдоха через рот натягивает верхнюю губу на
верхние резцы или нижнюю губу на нижние резцы (рис. 64).
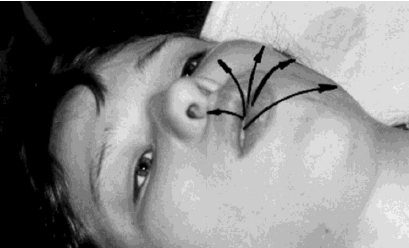
Рис. 63. Выдох с вытягиванием губ в трубочку

Рис. 64. Попеременное натягивание верхней и нижней губы на
резцы во время вдоха
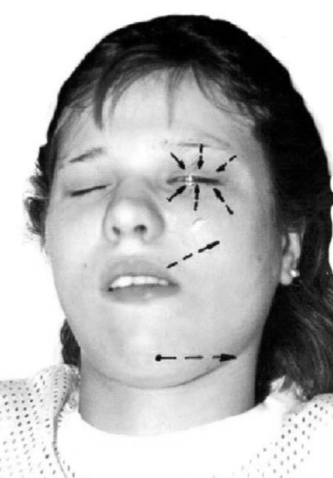
Рис. 65. Стимуляция сокращения мимических мышц синкинезией
Марин Амата
Примеры упражнений, основанных на
орально-фациальных синкинезиях
- Реабилитируемый смещает челюсть в сторону поражённой половины лица,
одновременно пытаясь сомкнуть гомолатеральную глазную щель (синкинезия Марин
Амата) и оскалить зубы (рис. 65).
- В исходном положении – сидя на кушетке, больной
максимально наклоняет голову вперёд и смыкает челюсти резцами, пытаясь
одновременно оскалить верхние зубы до клыков и максимально напрячь носогубные
складки (рис. 66). Это упражнение он чередует с максимальным отклонением
головы назад, смыканием челюстей коренными зубами, опусканием углов рта книзу
и напряжением подкожной мышцы шеи (постурально-нижнечелюстные рефлексы).
- Тренирующийся выдвигает нижнюю челюсть вперёд, одновременно пытаясь
оттопырить нижнюю губу (рис. 67).
- Больной делает повторные глотательные движения, как
при проглатывании чего-либо горького, одновременно пытаясь зажмурить глаза и
напрячь носогубные складки (рис. 68).
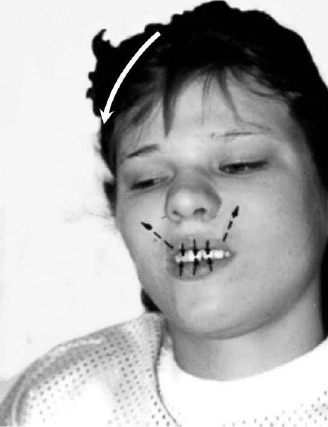
Рис. 66. Стимуляция сокращения мимических мышц
постурально-нижнечелюстными рефлексами
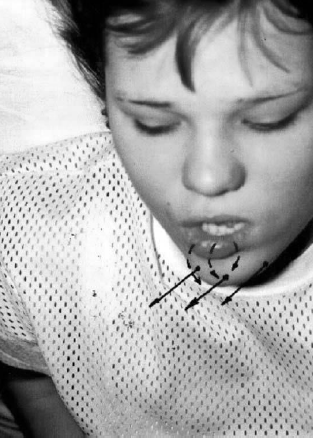
Рис. 67. Стимуляция мышцы, опускающей нижнюю губу
выдвижением челюсти вперёд
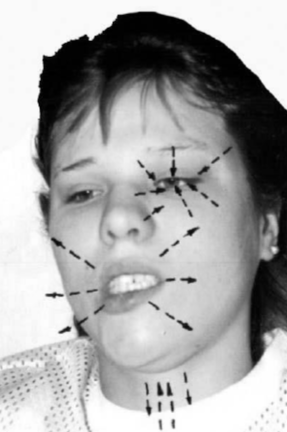
Рис. 68. Стимуляция сокращения мимических мышц
глотательными движениями
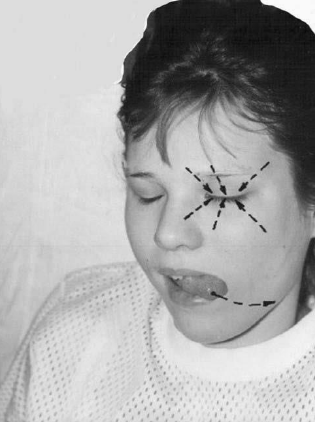
Рис. 69. Стимуляция сокращения мимических мышц
окулолингвальной синкинезией Боголепова
Примеры упражнений, основанных на
лингвально-фациальных синкинезиях
- Реабилитируемый высовывает язык и поворачивает его в сторону пареза (рис.
69), пытаясь одновременно сузить глазную щель (обратная окуло-лингвальная
синкинезия Боголепова).
- Пациент прижимает кончик языка к твёрдому небу, одновременно пытаясь
наморщить нос и сузить глазную щель.
- Больной прикасается языком к верхним резцам, одновременно пытаясь
оттопырить верхнюю губу.
Примеры упражнений, основанных на имитационных
цервика- и брахиофациальных синкинезиях
- С целью стимуляции проприоцептивного нервно-мышечного облегчения рука
методиста, приложенная ко лбу лежащего на спине пациента, препятствует его
попыткам приподнять голову. При этом больной стремится напрячь мимические
мышцы преимущественно верхней половины лица: нахмурить брови, зажмурить глаза
(рис. 70).
- Исходное положение пациента – прежнее, рука
инструктора оказывает сопротивление приподниманию его головы на уровне верхней
губы. При этом больной пытается напрячь мимические мышцы преимущественно
нижней половины лица: углубить носогубные складки, оскалить зубы.
- Лежащему на спине пациенту предлагают удерживать или
медленно поднимать гимнастическое ядро, сгибая супинированное предплечье в
локтевом суставе, одновременно он пытается напрячь мышцы лица, как при
натуживании (рис. 71). Отягощение грузом может быть заменено адекватным
сопротивлением руки методиста (рис. 72).

Рис. 70. Стимуляция мышц о верхней половины лица
имитационными цервика-фациальными синкинезиями

Рис. 71. Стимуляция мимических мышц имитационными
брахиофациальными
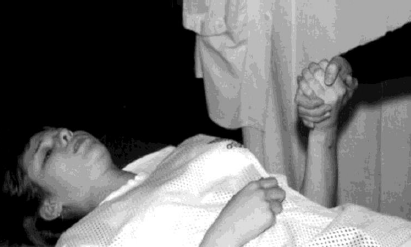
Рис. 72. Стимуляция мимических мышц имитационными
брахиофациальными синкинезиями (вариант)
В качестве гимнастики для губ
больному рекомендуется самостоятельно читать по слогам в слух слова из
орфографического словаря на буквы: а, б, у, и, о, э, старательно артикулируя
губами каждый звук, например, «а-ба-жур», «аб-бре-ви-атура», «аб-зац», «бад-мин-тон»,
«ба-ра-бан», «бар-ри-када», «у-ди-ви-тель-ный», «у-до-вольст-вие», «у-до-сто-ве-ре-ние»
и т. п.
Наряду со стимуляцией
содружественной активности лицевой мускулатуры, в остром периоде прозопопареза
большое внимание уделяется обучению расслаблению и контролируемому сокращению
мускулатуры здоровой половины лица. С этой целью пациента просят произвольно
выделить 3 или 4 градации мышечной силы, например, сначала сомкнуть глазную щель
или растянуть угол рта в «улыбке» с максимальной силой, затем – в пол силы, –
в четверть силы, – в одну восьмую силы и т. д.
Воспроизводя перед зеркалом
такие мимические реакции, как улыбка, смех, внимание, плач, печаль, а также,
произнося некоторых губные звуки (п, б, м, в, ф, у, о), больной обучается
напрягать непоражённые мышечные группы с усилием, адекватным возможностям их
паретичных гомологов. Таким образом, мышцы здоровой половины лица как бы
подстраиваются под паретичные мышцы противоположной стороны.
При необходимости приёмами
постизометрической релаксации (ПИР) добиваются расслабления спазмированной
жевательной мускулатуры. Сущность этой техники заключается в чередовании
кратковременной изометрический работы в первые 5 - 7 секунд и пассивного
растяжения мышц в последующие 6 - 10 секунд. Такое сочетание повторяется 4 - 6
раз. Эффективность релаксации повышается при сочетании ПИР с дыхательными
синкинезиями: вдох – напряжение мышц, выдох – расслабление [39].
Для увеличения объёма открывания рта пальцы одной
кисти кинезитерапевта (или самого больного) фиксируется за резцы верхней
челюсти, а другой - за резцы нижней. Тренирующийся производит выдох через рот,
пытаясь сомкнуть челюсти против сопротивления, во время последующего вдоха
инструктор пассивно усиливает раскрывание рта (рис. 73, 74).
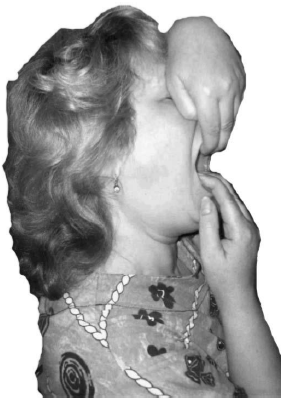
Рис. 73. ПИР для увеличения объёма открывания рта

Рис. 74. ПИР для увеличения объёма открывания рта (вариант)
С целью релаксации
гомолатеральной наружной крыловидный мышцы больной смещает на вдохе нижнюю
челюсть в поражённую сторону против сопротивления собственной руки, на выдохе
челюсть пассивно сдвигается в противоположную сторону (рис. 75). При
двухсторонней релаксации этих мышц в первую фазу упражнения челюсть активно
выдвигается вперёд, а во вторую - пассивно задвигается назад (рис. 76).

Рис. 75. ПИР гомолатеральной наружной крыловидный мышцы
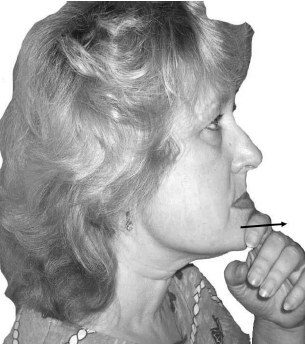
Рис. 76. ПИР наружных крыловидных мышц с обеих сторон
Общая продолжительность сеанса ЛФК в бестриггерном
периоде нейропатии лицевого нерва достигает 20-30 минут. Он повторяется 2-3 раза
в день, однако, при малейших признаках утомления паретичных мышц тренировка
прекращается.
3.5.4. Электростимуляция в бестриггерном
периоде поражения лицевого нерва
Лечение импульсными токами при периферическом
параличе n.
facialis весьма эффективно. Помимо
электрогимнастики мышц этот метод обладает выраженным гиперемирующим и
трофостимулирующим действием. Однако, его неправильное использование может
привести к развитию контрактуры мимических мышц, что является поводом для
некоторых врачей, вообще отказываются от электростимуляции (ЭС) в данном случае.
Удобно, когда аппарат для ЭС снабжён щипцеобразным
биполярным держателем с кнопкой-прерывателем. Обычно один электрод держателя
(анод) площадью 2 - 4 квадратных сантиметра устанавливается между наружным
слуховым проходом и сосцевидным отростком, а другой такой же электрод (катод) –
в зависимости от стимуляции конкретной группы мышц. Для воздействия на мышцы лба
– в область виска; круговой мышцы глаза – у внутреннего угла орбиты; мышцы
гордецов – на спинке носа; скуловых мышц – в области верхней губы; круговой
мышцы рта – в углу губ и т. п. (рис. 160).
Как правило, денервированные мышцы не реагируют на
короткие электрические импульсы, поэтому для их стимуляции индивидуально
подбирают токи длительностью от 100 до 600 мс [20]. Чем глубже парез, тем более
продолжительным должен быть импульс. Длительность паузы между отдельными
импульсами должна быть в 3-5 раз больше, чем сам импульс.
Это обстоятельство объясняет причину того, почему
аппараты, воздействующие диадинамическими (ДДТ), синусоидальными модулированными
(СМТ) токами, а также противоболевые чрескожные электронейростимуляторы (ЧЭНС)
не позволяют добиться сокращения грубо денервированных мышц.
Наиболее универсальной является прямоугольная форма
тока, наименее болезненной – трапециевидная. По мере восстановлении
нервно-мышечной возбудимости продолжительность импульса последовательно
уменьшается.
Нельзя стремиться усиливать сокращение мышцы
бесконечным повышением амплитуды сигнала – это делает сеанс ЭС неоправданно
болезненным. Сила тока должна быть минимальной при получении максимального
двигательного ответа, не распространяющегося на соседние мышцы (например,
жевательные), так как можно усугубить повышение тонуса в них. Если нельзя
избежать раздражения соседних здоровых мышц, следует применять более щадящие
трапециевидные импульсы. При сохранении минимальной произвольной активности, её
следует обязательно сочетать с сокращениями мышц, возникающими под влиянием ЭС.
Средняя продолжительность сеанса ЭС обычно не
превышает 10 - 20 минут. Необходимо следить, чтобы раздражаемые мышцы не
проявляли признаков утомления, которые выражаются в уменьшении силы их
сокращения. В этом случае следует увеличить продолжительность паузы между
пачками импульсов. Если утомляемость повышена во всех или части мимических мышц,
то сеанс ЭС ограничивается 20 - 40 их сокращениями, но повторять его желательно
несколько раз в день.
Проведение ЭС в холодном помещении ведёт к снижению
кожной температуры или даже вызывает озноб, что в свою очередь резко понижает
возбудимость и без того функционально ослабленных мышц.
Если же для электростимуляции всё же приходится
использовать аппараты типа «Амплипульс» показаны следующие параметры СМТ [22]:
режим переменный, род работы II, частота модуляции 100-70 Гц, глубина модуляции
– 75%, соотношение посылок и пауз – 2:3
сек, амплитуда тока – до получения сокращений средней силы (20 - 40 мА). Однако
очень вялые параличи СМТ стимулировать не стоит, так как эти токи более
приспособлены для анальгезии. При умеренно выраженном парезе ЭС можно проводить
и однополупериодными диадинамическими токами.
Если мышца никак не реагирует на импульсный ток –
назначают электрофорез прозерина, дибазола, проводят активное лечение
нейростимуляторами и нейромедиаторами, а затем вновь повторяют ЭС. Известно, что
под влиянием курса прозеринотерапии возбудимость пораженной мышцы увеличивается
почти в 1,5 раза.
Признаки положительной динамики от
электростимуляции могут проявляться возрастанием амплитуды и/или частоты фоновой
биоэлектрической активности мышц во время электромиографии, что свидетельствует
о включении новых двигательных единиц и улучшении функционального состояния
нервно-мышечного аппарата.
3.6. ОСОБЕННОСТИ РЕАБИЛИТАЦИИ НЕЙРОПАТИИ ЛИЦЕВОГО НЕРВА В ТРИГГЕРНОМ
ПЕРИОДЕ
Триггерный (основной) период обычно начинается с
10 –14-го дня заболевания и может продолжаться до 2-3-х месяцев. В этой стадии
как правило в той или иной степени наблюдается восстановление функции
поражённых мимических мышц, что находит отражение при проведении дальнейших
реабилитационных мероприятий.
Продолжительность постуральных упражнений и лечения
положением (см. раздел 3.5.1.) увеличивается до 4 - 6 часов в день, при этом
степень натяжения лейкопластырем усиливается, достигая гиперкоррекции со
значительным смещением мягких тканей лица в больную сторону, чтобы добиться
растяжения здоровых мышц. Позиционная терапия чередуется с ЛФК и массажем.
3.6.1. Особенности массажа в триггерном периоде прозопопареза
Основная цель массажа в условиях триггерного
периода заключается в профилактике возможного развития контрактур в паретичных
мимических мышцах. Единственным их генератором являются триггерные точки [57,
58, 64]. Поэтому в первую очередь он направлен на поиск и разминание болезненных
ТТ, а также пульсирующих пучков мышечных волокон.
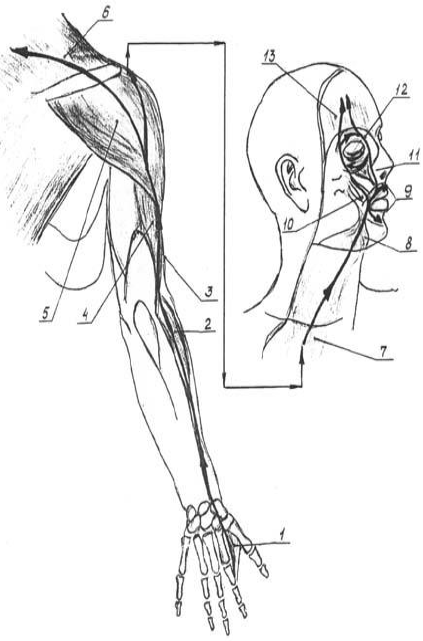
Рис. 77. Мышечно-сухожильный меридиан толстого кишечника:
1 – первая тыльная межкостная мышца кисти; 2 - длинный лучевой разгибатель
кисти; 3 - латеральная ме-жмышечная перегородка; 4 - латеральная головка
трёхглавой мышцы плеча; 5 - дельтовидная мышца; 6 - верхняя часть
трапециевидной мышцы; 7 - подкожная мышца шеи; 8 - депрессор угла рта; 9 -
круговая мышца рта; 10 - скуловые мышцы; 11- леватор верхней губы; 12 - круговая
мышца глаза; 13 - лобное брюшко апоневроза головы
В области щеки массаж
производится как с кожной поверхности, так и через слизистую оболочку. Если в
предыдущем (бестриггерном) периоде щёчная мышца пальпировалась как истончённое
дрябловатое образование, то в триггерную фазу она значительно утолщается,
становится резко болезненной и тяжистой на ощупь. Перетирая между пальцами ткань
щеки, желательно размять все эти гиперальгические образования.
Также, круговыми растирающими
движениями указательного пальца обрабатываются ТТ в области верхней губы, по
ходу носогубной складки, вокруг костного края орбиты и в толще лобного брюшка
апоневроза головы. Не следует при этом забывать и «интактные» жевательные мышцы
с обеих сторон.
Эффективность массажа лица значительно возрастает
если одновременно производить обработку ТТ, расположенных по ходу
заинтересованных мышечно-сухожильных меридианов руки (миотатических синкинезий
[63]) с той же стороны. Чаще всего в данном случае оказывается актуальным
мышечно-сухожильный меридиан толстого кишечника (рис. 77).
Он массируется по направлению от дистальных отделов верхней
конечности (кисть) – к проксимальным (надплечье).
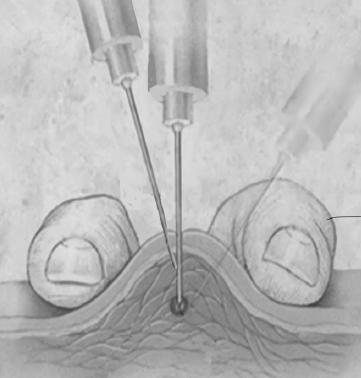
Рис. 78. Поисковые движение иглой для точного попадания в
эпицентр триггерной точки
Наиболее резистентные к массажу ТТ на руке и лице
помечаются фломастером и позже инактивируются инъекциями 0,5% прокаина или
акупунктурными иглами. Точность попадания иглы в эпицентр ТТ контролируется
предвиденными ощущениями больного. Для этого производят несколько поисковых
движений, перемещая иглу под различными углами наклона и на различную глубину
(рис. 78), пока у больного не возникнут субъективные ощущения в виде распирания,
ломоты или жжения в месте прокола. Наличие этих предвиденных ощущений является
обязательным и свидетельствует о том, что игла находится в непосредственной
близости от нервного окончания.
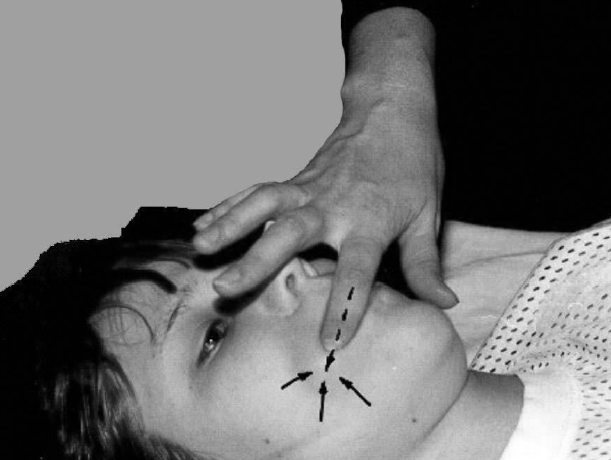
Рис. 79. Приведение щёчной мышцы в зону оптимальной длины
путём её растяжения на пальце, введённом в рот
пациента
3.6.2. Особенности лечебной гимнастики
в триггерном периоде паралича Белла
Основная цель ЛГ на этой стадии заболевания
заключается в вычленении из недифференцированных реакций, выработанных с
помощью смежных синкинезий, изолированных произвольных сокращений мимической
мускулатуры.
Ещё во время массажа,
предшествующего сеансу лечебной гимнастики, кинезитерапевт сближает или наоборот
отдаляет точки прикрепления той или иной мимической мышцы, прося больного
сокращать её. Таким образом, опытным путём подбирается «зона оптимальной
длины» для их наиболее успешной работы (см. главу 1). Там, где это возможно
мышца приводится в зону оптимальной длины путём её растяжения на пальце,
введённом в рот пациента (рис. 79). Иногда пациент сам упирает кончик языка в
щеку, пытаясь напряжением m. buccinator
адекватно противостоять этому давлению (рис. 80).
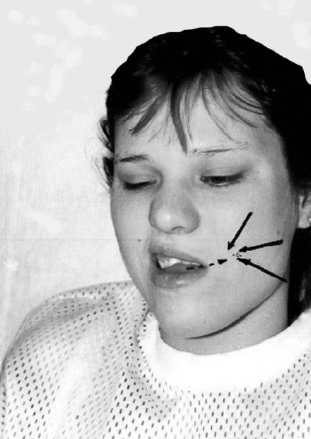
Рис. 80. Пациент упирает кончик языка в
щеку, пытаясь напряжением m. buccinator
противостоять этому давлению
Обособленные сокращения паретичных мышц тренируются
при помощи следующих упражнений.
Больной закрывает глаза. Если веки на поражённой
стороне лица полностью не смыкаются, то инструктор прижимает их своим пальцем
или небольшим грузом, например, монеткой. Даётся задание: медленно двигать
глазными яблоками вправо – влево, стараясь удержать веки плотно сомкнутыми
(рис. 81). Если это удаётся, то упражнение усложняется и пациенту при том же
условии предлагают перемещать глаза вверх – вниз. Кинезитерапевт на первых
порах может помогать тренирующемуся, оттягивая угол глаза с больной стороны
кнаружи.
- В положении лёжа на спине на лицо пациента накладывается какой-нибудь
небольшой лёгкий предмет: кусочек скомканной бумаги, поролона или ваты. Без
помощи рук или движений головой, сокращая одни лишь мимические мышцы,
больной пытается перемещать его по поверхности лица или сбросить с себя (рис.
82).
- Направленной струёй воздуха больной пытаться сдуть
сухой ватный тампон или скомканную бумагу с поверхности стола (рис. 154).
Задание усложняется постепенным увеличением расстояния до предмета.
- Больному рекомендуется пытаться выполнять перед зеркалом следующие
движения, напоминающие гримасничание:
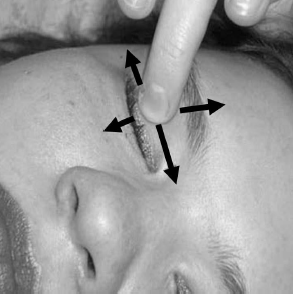
Рис. 81. Движение глазным яблоком под закрытыми веками
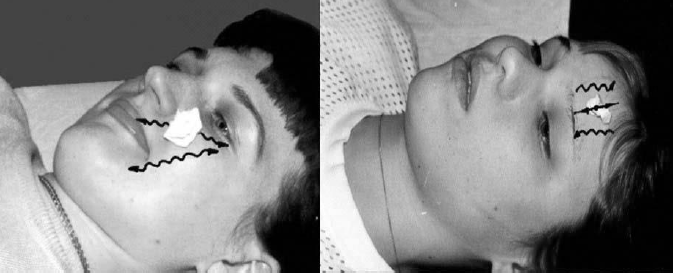
Рис. 82. Перемещение кусочка бумаги по поверхности лица
усилием мимических мышц
- улыбаться с закрытым ртом;
- щуриться, фыркать, расширять ноздри;
- поднимать верхнюю губу, обнажая верхние зубы;
- опускать нижнюю губу, обнажая нижние зубы;
- нахмуривать брови и поднимать их кверху;
- закрывание глаза и удерживать полностью сомкнутые
веки в течение 3 минут;
- опускать углы рта вниз при закрытом рте;
- высовывать язык и двигать им вперёд - назад,
вправо - влево;
- выпячивать губы «трубочкой», втягивать щеки при
закрытом рте;
- надувать щеки, перемещать воздух из одной
половины рта в другую;
- «полоскать» воду во рту, стараясь удержать губы
сомкнутыми.
После достижения паретичными мышцами силы в 4 балла
по шкале MRC начинают
использовать упражнения с отягощением. Этот своеобразный «бодибилдинг» позволяет
гипотрофичной мимической мускулатуре нарастить былую массу и объём.

Рис. 83. Преодоление резиновой тяги
усилием мимических мышц
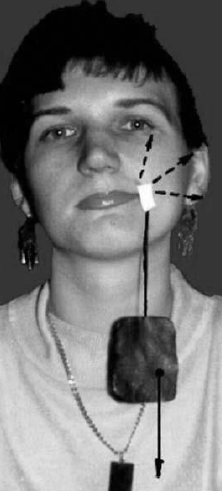
Рис. 84. Поднимание адекватного груза
усилием ми-мических мышц
- Инструктор с помощью липкого пластыря прикрепляет к щеке или крылу носа
пациента конец вырезанной из хирургической перчатки узкой резиновой полоски, а
её свободный конец удерживает рукой в натянутом состоянии. Тренирующийся
пытается растягивать рот в улыбке против этого сопротивления (рис. 83). В
дальнейшем для усиления отягощения «перчаточную» резинку можно заменить
канцелярской.
- К коже лба, крылу носа, верхней губе, носогубной складке и т. д. с помощью
лейкопластыря подвешивается адекватный груз, например, небольшой свинцовый
физиотерапевтический электрод, служащий отягощением при тренировке произвольно
сокращаемых паретичных мышц лица (рис. 84).
3.6.3. Биоуправление
Обучение дифференцированным мимическим реакциям в
значительной степени облегчается при использовании методик биологической
обратной связи (адаптивное биоуправление). Наглядная визуализация даже
минимальной произвольной активности паретичных мышц достигается с помощью
электромиографа.
В первой серии упражнений
биопотенциалы отводятся от симметрично расположенных гомологичных мышц,
например, накожные электроды прикрепляются к круговым мышцам глаза на здоровой и
пораженной половинах лица. Электромиограммы (ЭМГ) обеих мышц выводятся на экран
осциллоскопа, больному предлагают «любой ценой» увеличить амплитуду той кривой,
которая соответствует пораженной мышце. Затем пациент, наоборот, обучается при
произвольных мимических реакциях подстраивать (адаптировать) «высоту»
биоэлектрических осцилляций круговой мышцы глаза здоровой стороны под больную.
Во второй серии упражнений накожные электроды
накладываются на различные мышечные группы пораженной стороны, например,
круговую мышцу глаза и леватор верхней губы. Под контролем ЭМГ тренирующийся
стремится закрыть глаз без участия мышц рта и наоборот – растянуть губы в
улыбке, не напрягая глазных мышц (рис. 85).
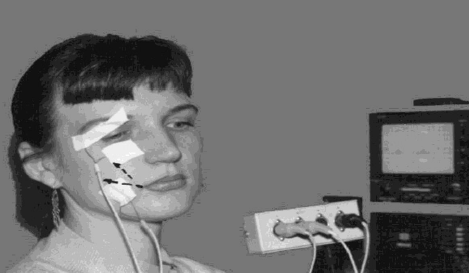
Рис. 85. Тренировка дифференцированного сокращения
мимических мышц при помощи биоуправления
3.6.4. Особенности электростимуляции в
триггерном периоде поражения лицевого нерва
Установлено, что в
бестриггерный период
нейропатии (первые 12 - 14 дней) электростимуляция, практически не влияя на
скорость восстановления невральной проводимости, существенно замедляет атрофию
мышц, однако, на более поздних этапах заболевания она способна значительно
ускорить процесс активной реиннервации [19, 83]. Поэтому, если в триггерном
периоде все ещё сохраняется выраженный прозопопарез – ЭС денервированных мышц
следует упорно проводить ежедневными 2 - 4 недельными курсами с перерывами в 2 -
3 недели, при необходимости – на протяжении нескольких месяцев, конечно, если
есть надежда на реиннервацию.
После появления произвольной активности ЭС
перестаёт быть основным видом реабилитации паралича Белла. Её используют для
воздействия на наиболее ослабленные мышцы (глаза, щеки) с целью получения в них
строго дозированных движений без распространения возбуждения на соседнюю
мускулатуру. Параметры тока при этом подбираются индивидуально, но с учётом
описанных выше принципов (см. раздел 3.5.4.). Как правило, силу тока,
длительность импульсов и продолжительность паузы между импульсами в данном
периоде заболевания уменьшают.
3.7. ОСЛОЖНЕНИЯ НЕЙРОПАТИЙ ЛИЦЕВОГО НЕРВА
Среди наиболее часто встречаемых осложнений
нейропатий n. facialis различают
контрактуры мимических мышц и патологические синкинезии. Некоторые
авторы не делают различий между этими клиническими формами, объединяя их под
термином «контрактура». Однако, учитывая, что каждое из упомянутых проявлений
требует индивидуальных реабилитационных подходов, и, по-видимому, имеет
различный патогенез, мы рассмотрим их по отдельности.
Одним из главных прогностических критериев
осложнений при нейропатиях лицевого нерва является длительность паралича
мимической мускулатуры. Если в течение четырёх и более недель не началось
спонтанного или индуцированного лечением восстановления, или оно крайне
незначительно, то вероятность развития контрактур или синкинезий очень велика.
3.7.1. Контрактуры мимических мышц
В начальном периоде по своим клиническим признакам
контрактура лишь количественно отличается от триггерного варианта нейропатии
лицевого нерва и в каком-то смысле является его дальнейшим этапом. ТТ, с одной
стороны – способствуют повышению тонуса паретичных мышц, с другой – служат
предпосылкой для формирования контрактур [65, 81].
Первым симптомом начинающейся
контрактуры является наличие легкой спонтанной боли в лице. Однако, в отличие от
тех болей, которые нередко наблюдаются в первые дни заболевания, сами мышцы
также оказываются болезненными при пальпации. Пациент отмечает незаметные на
глаз пульсирующие подёргивания отдельных мышечных пучков, а также ощущения
стягивания на пораженной половине лица. Эти пульсации легко определяются
приложенным пальцем. Чаще всего контрактура возникает на фоне неполного
восстановления паралича Белла.
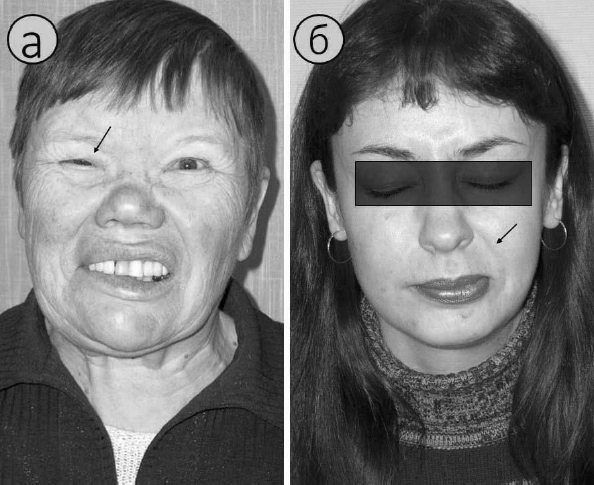
Рис. 86. Визуальные признаки контрактуры мимических мышц на
стороне пареза n. facialis:
а – сужение глазной щели; б – углубление носогубной складки
В далеко зашедших случаях при осмотре больного
создаётся впечатление, что парализованной является не больная, а здоровая
сторона. Обнаруживаются следующие визуальные признаки контрактуры: глазная щель
на стороне пареза n.
facialis становится уже (рис. 86 а), а
носогубная складка в покое выражена отчётливее (рис. 86 б); наблюдаются
спонтанные фасцикулярные подергиваний подбородка или век. Механическая
возбудимость мимических мышц резко повышается. Ощущения стягивания на пораженной
половине лица усиливаются, особенно при волнении, на холоде, при физических и
умственных нагрузках. Во время массажа ощущается, что щека явно толще, чем на
здоровой стороне.
При сформировавшихся контрактурах ТТ можно найти в
любой мимической мышце. Они прощупываются в виде уплотнений, болезненных при
давлении и растяжении. Наиболее грубые гипертонусы обнаруживаются в мускулатуре
щеки, скуловых мышцах, леваторе верхней губы.

Рис. 87. ПИР скуловых мышц
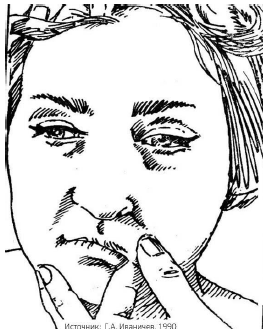
Рис. 88. ПИР мышцы, поднимающей
верхнюю губу
Следует отметить, что основой
профилактики развития контрактур является своевременная инактивация ТТ в
паретичной мимической мускулатуре. Некоторые специалисты, не уделяя должного
внимания контролю за формированием новых миофасциальных изменений на лице
пациента, склонны винить во всём электрофизиолечение. К сожалению, это ничем не
оправданное суеверие весьма распространено среди клиницистов.
Таким образом, тактика ЛФК,
массажа и пунктурной терапии в случаях, осложненных контрактурой, такая же, как
и в триггерную фазу прозопопареза. Дополнительно, по уже описанному принципу
(см. раздел 3.5.3.) проводится обучение больного дозированному расслаблению
паретичных мышц. Обычно паретичным мышцам доступны лишь две степени произвольной
активности: минимальная и максимальная. Пациента, в том числе и при помощи
методик биологической обратной связи, тренируют выделять 4-5 градаций
напряжения, а затем – и расслабления мускулатуры лица.
Специально для борьбы с мимическими контрактурами
Г. А. Иваничевым [32] были разработаны методики ПИР (см. раздел 3.5.3.) мышц
лица. Позволю себе привести их полностью.
- ПИР скуловых мышц и мышцы, поднимающей верхнюю губу
(рис. 87). Палец кинезитерапевта располагается на кусочке
лейкопластыря, приклеенного к углу рта. Изометрическая работа мышц заключается
в оскаливании зубов против сопротивления инструктора, в последующую фазу
производится растяжение угла рта вниз и кнутри.
При релаксации мышцы, поднимающей верхнюю губу,
последняя в фазу релаксации оттягивается вниз (рис. 88).
- ПИР мышц щеки
(рис. 89).
Большой палец методиста располагается в полости рта пациента с внутренней
стороны щеки под участком гипертонуса. Слегка оттянув щеку, ее фиксируют
натяжением на подушечке большого пальца. Изометрическая работа – давление
щекой на палец. Во время паузы пальцем увеличивают натяжение щеки.
- ПИР круговой мышцы глаза
(рис.
90). Большие и указательные пальцы обеих рук растягивают круговую мышцу глаза
во взаимно противоположных направлениях до ощущения легкого сопротивления.
Фиксация положения мышцы достигается придавливанием ее к костным краям
глазницы. Больному предлагают смыкать веки в течение 6-7 секунд против
сопротивления, затем следует дальнейшее их растяжение.
- ПИР мышц век
(рис. 91). Предварительно врач
оттягивает внешний угол глаза кнаружи. В фазу изометрического сокращения
пациент пытается сомкнуть веки против сопротивления. В фазу релаксации врач
усиливает тракцию век кнаружи.
- ПИР лобного брюшка апоневроза головы
(рис. 92). Предложив больному закрыть глаз, кинезитерапевт
смещает бровь вниз с помощью большого и указательного пальцев до появления
ощущения легкого натяжения. Изометрическая работа – взгляд вверх и поднимание
брови против сопротивления методиста. Во время паузы – взгляд вниз, закрывание
глаза и дальнейшее растяжение лобной мышцы.
- ПИР круговой мышцы рта
(рис. 93). Указательные и безымянные пальцы
обеих рук кинезитерапевта растягивают рот больного в обе стороны насколько это
возможно без боли и фиксируют его в таком положении. Изометрическая работа –
сокращение круговой мышцы рта против растяжения. Упражнение повторяется 3-4
раза.
- ПИР подбородочной мышцы
(рис. 94). Указательным, средним и безымянными
пальцами производится смещение нижней губы кверху и прижатие ее к зубам.
Изометрическое усилие – опускание губы вниз против сопротивления пальцев.

Рис. 89. ПИР мышц щеки

Рис. 90. ПИР круговой мышцы глаза

Рис. 91. ПИР мышц век
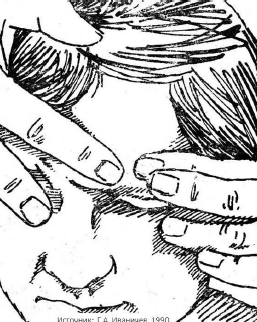
Рис. 92. ПИР лобного брюшка апоневроза головы

Рис. 93. ПИР круговой мышцы рта

Рис. 94. ПИР подбородочной мышцы
3.7.2. Патологические синкинезии лица
Данный вид содружественных движений скорее всего не
имеет ничего общего с рассматриваемыми нами кородинаторными и имитационными
синкинезиями лица (см. главу 2). Они возникают в поздних стадиях нейропатии
лицевого нерва и считаются её осложнением.
Наиболее признанной является аберрантная
теория постнейропатических синкинезий лица [53, 56, 55]. Гипотеза утверждает,
что после повреждения волокон лицевого нерва, его аксоны под влиянием спраутинга
со скоростью 1 миллиметр в сутки вновь прорастают по окружающим их
периневральным трубкам к контролируемым ими ранее мышцам. При этом часть нервных
волокон начинает свою регенерацию не от места повреждения, а от ядра
n. facialis
и вероятно могут попасть в «чужой» периневральный футляр, что приводит к
реиннервации ими «не своей» мимической мышцы.
Теория эфаптической передачи утверждает, что
за счёт нарушения изолирующих свойств миелина между аксонами, проходящими в
общей периневральной оболочке, может сформироваться так называемая эфаптическая
муфта, по которой электрические импульсы распространяются с одного нервного
волокна на другое, наподобие короткого замыкания, возникающего в кабеле при
пробое изоляции. В результате сигнал, адресованный, например, к мускулатуре
щеки, распространяется ещё и на подбородочную мышцу.
Наконец, гипотеза ядерной возбудимости
объясняет возникновение постненеропатических синкинезий нарушением
межнейронного взаимодействия в ядре лицевого нерва за счёт перевозбуждения на
фоне центральной сенситизации нейронных групп с повреждёнными аксонами.
Есть мнение, что обсуждаемый тип содружественных
реакций развивается за счёт сочетания нескольких из вышеперечисленных
механизмов.
Различают следующие постнейропатические синкинезии.
- Подбородочная синкинезия
– любая мимическая реакция сопровождается
сокращением подбородочной мышцы (рис. 95).
- Синкинезия Бенуа
– при открывании рта и жевании глаз на стороне
периферического паралича лицевого нерва закрывается.
- Веко-губная синкинезия
– при закрывании глаз поднимается угол рта на
стороне перенесённого неврита лицевого нерва.
- Веко-лобная синкинезия
– при закрывании глаз на стороне пареза
мимических мышц наморщивается лоб и приподнимается угол рта.
- Лобно-губная синкинезия
– содружественный подъем угла рта на
паретичной стороне лица при наморщивании лба.
- Веко-платизмальная синкинезия
–
при зажмуривании глаз на стороне перенесённого неврита лицевого нерва
сокращается подкожная мышца шеи.
- Веко-ушная синкинезия
– при зажмуривании глаз на стороне лицевой
нейропатии приподнимается ушная раковина.
- Губно-ланитная синкинезия
– при попытке надуть губы на стороне пареза
n. facialis происходит резкое западение щеки.
- Губно-пальпебральная
– глазная щель на стороне поражения сужается во
время еды, произношении слов, раздувании щёк, смыкании губ и их вытягивании в
трубочку.
- Синкинезия Гюё
– при зажмуривании глаз крыло носа гомолатерально
поражённому лицевому нерву приподнимается вверх и кнаружи.

Рис. 95. Подбородочная синкинезия
Для оценки мимических
синкинезий используется шкала Саннибрука «Sunnybrook
Facial
Grading
Scale» [52]. Она позволяет контролировать
реабилитационный процесс по трём признакам, выраженным в баллах: симметрии лица
в покое, симметрии лица при произвольных движениях, а также соотношению
произвольных и непроизвольных движений (рис. 96).

Рис. 96. Шкала оценки состояния мимических мышц Саннибрука
Купирование патологических синкинезий является
самой сложной задачей в реабилитации парезов лицевого нерва. Массаж,
электростимуляция, а также большинство других реабилитационных мероприятий в
данном случае малоэффективны. При их выявлении определённый эффект отмечен при
раннем использовании противосодружественных упражнений совместно с тренировкой
мышечной силы. Эти приёмы могут быть полупассивными и активными.
При полупассивных противосодружественных
упражнениях одна из вовлечённых в патологическую синкинезию групп мышц
плотно фиксируется рукой методиста (или самого больного), а другая – совершает
произвольные сокращения. Например, в случае веко-губной синкинезии при активном
закрывание или зажмуривание глаза пациент плотно прижимает пальцами одноименный
угол рта к зубам, препятствуя его содружественному приподниманию. И наоборот,
волевое растягивание угла рта при оскале зубов или улыбке сопровождается
фиксацией век в открытом положении, чтобы предотвратить их непроизвольное
смыкание.
Активные упражнения отличаются от полупассивных
только тем, что вместо фиксации рукой инструктора, больной совершает
произвольные противонаправленные движения. Например, при закрывании глаза
тренирующийся напрягает мышцы противоположного нижнего квадранта лица,
перетягивая ипсилатеральный угол рта в направлении здоровой стороны, а при
произвольном движении угла рта активно открывает ипсилатеральный глаз,
препятствуя смыкания его век.
Другим приёмом противодействия патологическим
синкинезиям является попытка расслабить одну из мышечных групп при одновременном
волевом напряжении другой. Например, в случае синкинезии Бенуа открывание рта
или жевание производится ровно с тем усилием, чтобы не вызвать непроизвольного
закрывание глаза.
Наглядность и эффективность переобучения с помощью
противосодружественных упражнений значительно повышается при их сочетании с
принципом биологической обратной связи (см. раздел 3.6.3.). В этом случае на
соответствующие участки лица прикрепляются накожные ЭМГ-электроды и степень
подавления патологических синкинезий отслеживается по экрану осциллоскопа.
3.8. ПРИНЦИПЫ РЕАБИЛИТАЦИИ В ПОЗДНЕМ И РЕЗИДУАЛЬНОМ ПЕРИОДАХ ПЕРИФЕРИЧЕСКОГО ПАРАЛИЧА ЛИЦЕВОГО НЕРВА
В последние десятилетия для борьбы с некоторыми
последствиями прозопоплегии активно используются препараты ботулинического
анатоксина (ботокс, диспорт, ксеамин и др.), которыми избирательно инактивируют
гиперактивные мышцы или отдельные мышечные пучки при патологических синкинезиях
и контрактурах (рис 97). Обычно в этих случаях требуется от 2 до 4 повторных
сеансов ботулинотерапии с обязательным использованием противосодружественных
упражнений и приёмов ПИР между ними. Есть сведения об успешном купировании
слезотечения у больных параличом Белла путём непосредственного введения этого
препарата в слёзную железу. При выраженном лагофтальме его используют для
создания индуцированного птоза, служащего механической защитой роговицы на
время частичного или полного восстановления функции n.
facialis [81, 53, 56, 52].
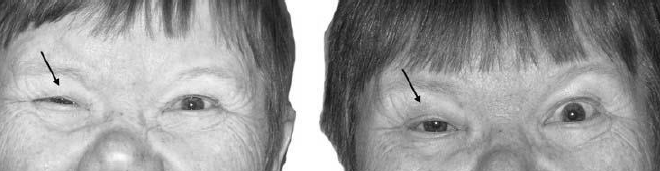
Рис. 97. Ширина глазной щели до и после введения
ботулотоксина при контрак-туре m. orbicularis oculi
В случаях сохранения выраженных асимметрий и
двигательных дефектов (стойкий лагофтальм, свисающая вывороченная нижняя губа и
т. д.) показано оперативное лечение. Обычно используется 2 типа операций:
декомпрессия и пластика лицевого нерва [82].
Основанием для проведения декомпрессирующей
операции нерва путём вскрытия фаллопиева канала служит отсутствие клинического
улучшения в течение 4 – 6 недель, или отрицательная динамика по ЭМГ. Обычно с
этой целью применяется транстемпоральный супрапирамидный экстрадуральный
доступ.
Полное нарушение анатомической
целостности лицевого нерва, а также отсутствие положительных результатов после
проводимого в точение 6 месяцев консервативного лечения и оперативной
декомпрессии служит поводом для пластики лицевого нерва. Её суть состоит в
сшивании периферического отрезка повреждённого нерва с нервом-донором, которыми
могут служить подъязычный (рис. 98), диафрагмальный или добавочный нервы [82,
28]. Такая операция за счёт явлений нейропластичности предусматривает создание в
коре головного мозга нового двигательного центра.
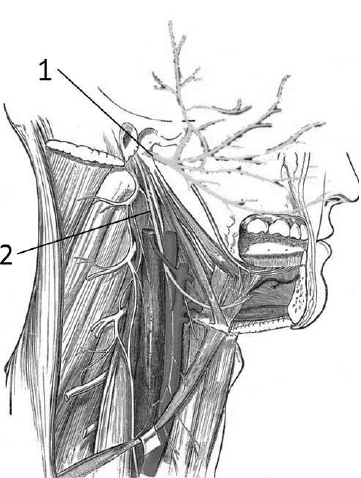
Рис. 98. Близость расположения лицевого и
подъязычного нервов:
1 – лицевой нерв; 2 – подъязычный нерв
Послеоперационная реабилитация на первом этапе
направлена на укрепление мышц языка (их односторонний парез развивается при
использовании в качестве донора подъязычного нерва) или дыхательных мышц (если
донорами являлись добавочный и особенно диафрагмальный нервы).
На втором этапе больному предлагают выполнять действия мимических
мышц активно на здоровой стороне и пассивно (с помощью руки) – на пораженной.
Занятия проводят перед зеркалом 2-3 раза в сутки по 10-15 мин. Все упражнения
стараются проводить на фоне движений, обслуживаемых ранее нервом-донором
(движения языком, плечевым поясом, дыхательные упражнения – соответственно).
На третьем этапе, когда спонтанно восстанавливающая
активность в лице больше похожа на патологические синкинезии, у пациента
вырабатывают способность произвольно сокращать мышцы лица без содружественных
напряжений языка или диафрагмы.
Четвёртый этап предусматривает восстановление
эмоциональной мимики [25]. Весь процесс послеоперационной реабилитации функции
мимических мышц занимает 18 – 20 месяцев. К сожалению, часто полностью не
удаётся преодолеть возникающие содружественные движения.
Среди других методов хирургического лечения
последствий периферического паралича лицевого нерва известна селективная
миоэктомия – избирательное иссечение гиперактивных мимических мышц. Это
вмешательство не отличается радикальностью и сопряжено с частыми осложнениями
[56].
* * *
Хотя ствол лицевого нерва и отличается повышенной
ранимостью в узком фаллопиевом канале височной кости, своевременное и адекватное
применение кинезитерапии при данной патологии имеет все шансы на успех.
Этому способствует два обстоятельства: во-первых,
иннервируемые им мимические мышцы работают в тесном функциональном единстве со
своими контрлатеральными гомологами в рамках эмоционально-волевых реакций,
во-вторых, мимика глубоко интегрирована в глазодвигательные, дыхательные,
жевательные, глотательные и другие жизненно важные функции организма, контроль
над которыми полностью сохранён.
С другой стороны, при прозопопарезе кинезитерапевт
встречается с рядом дополнительных трудностей, не свойственных параличам другой
локализации – это наклонность к сравнительно быстрому формированию осложнений:
контрактурам и патологическим синкинезиям.
Главной особенностью изложенной выше методики
реабилитации периферической лицевой нейропатии является деление её течения на
две клинико-патофизиологические стадии, что позволяет более дифференцировано
применять имеющиеся прирождённые содружественные реакции и указывает на ключевую
роль триггерных точек в развитии возможных осложнений.
|