Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
4. Диагностика
4.1. Первичный уровень оказания медицинской помощи (ЦСМ, ГСВ)
4.1.1. Жалобы
- При ЖКК основными жалобами больных являются:
- Рвота алой кровью (гематомезис) или по типу «кофейной гущи»;
- Головокружение;
- ощущения шума в ушах и мелькание «мушек» перед глазами;
- обильный жидкий дегтеобразный стул (мелена);
- Одышка;
- Сердцебиение;
- Холодный пот;
- Общая слабость.
4.1.2. Анамнез. При остром кровотечении из верхних отделов
желудочно-кишечного тракта прежде всего необходимо выяснить, имелись ли у
пациента рвота кровью или содержимым типа кофейной гущи, дегтеобразный стул,
кровь при пальцевом исследовании прямой кишки, симптомы хронической язвы желудка
или двенадцатиперстной кишки, принимал ли пациент нестероидные
противовоспалительные средстватипВ[2]. Также уточнить, страдает ли
пациент хронической язвой желудка или двенадцатиперстной кишки, были ли у него
прежде эпизоды кровотечений, головокружения или обмороки, употребляет ли
алкоголь и какие лекарственные препараты принимает в настоящее время. Обратить
внимание следует обратить на симптом Бергмана: усиление болей и диспептических
явлений до кровотечения, снижение или полное исчезновение в момент и после
кровотечения. [2,10,15,26].
4.1.3. Осмотр больного. Прежде всего необходимо оценить гемодинамические
показатели. Это осуществляется измерением центрального венозного давления,
артериального давления и пульсатип В, а также выявлением изменений,
обусловленных переходом пациента из лежачего положения в стоячее (так называемых
постуральных изменений). Пожилым больным обязательно снимают электрокардиограмму
[15,22].
Имеет значение такой диагностический показатель как цвет конъюнктивы. Для
определения его отводят нижнее веко, при легкой кровопотере - оно
светло-розовая, при кровопотере средней тяжести - бледно-оранжевая, если
кровопотеря тяжелая, то конъюнктива приобретает серый цвет [15,19,22].
4.1.4. Общий анализ крови. На первичном уровне оказания медицинской
помощи больным с ЖКК из верхних отделов ЖКТ необходимо провести общий анализ
крови (табл. 2) с целью первичной диагностики постгеморрагической анемиитип
В, характерными признаками которой являются: эритроциты, Hb, Tr, Ht –
снижаются. СОЭ - повышается.
Таблица 2 Показатели крови у здоровых людей
| Показатели |
Единицы СИ |
Гемоглобин:
М
Ж |
130,0-160,0 г/л
120,0-140,0 г/л |
Эритроциты:
М
Ж |
4,0-5,08*1012/л
3,9-4,7*1012/л |
| Цветовой показатель |
0,85-1,05 |
| Среднее содержание гемоглобина в
1 эритроците |
30-35 пг |
| Ретикулоциты |
2-10% |
| Тромбоциты |
180,0-320,0*109/л |
| Лейкоциты |
4,0-9,0*109/л |
Нейтрофилы:
палочкоядерные |
1-6% |
| сегментоядерные |
47-72% |
| эозинофилы |
0,5-5% |
| базофилы |
0-1% |
| лимфоциты |
19-37% |
| моноциты |
3-11% |
4.1.5. Определение гематокритного числа при острой кровопотере.
Гематокрит – выражает массу эритроцитов в процентах от общего объема крови.
Уменьшение гематокрита происходит только с уменьшением гемоглобина. У мужчин в
норме гематокритное число составляет 49-54%, у женщин 39-49%.
При остром кровотечении взаимодействуют многие факторы, влияющие на
гематокритное число. Интерпретация этого показателя при острой кровопотере
достаточно сложна. В начале кровотечения гематокритное число остается на
исходном уровнетип В. В дальнейшем его снижение зависит от объема
потерянной крови, количества, типа и скорости внутривенного введения инфузионных
препаратов, а также способности организма восстановить объем циркулирующей крови
за счет перехода интерстициальной жидкости в сосудистое руслотип В.
[6]. Наиболее быстрое снижение гематокритного числа наблюдается при быстром
внутривенном введении большого количества жидкостей. Когда кровотечение
останавливается, а инфузионную терапию уменьшают или прекращают совсем, часто
продолжается медленное нарастание компенсаторной гемодилюции [8]. Дальнейшая
тенденция к снижению гематокритного числа и положительные результаты
исследования кала на скрытую кровь могут привести к возникновению ошибочного
подозрения на наличие небольшого продолжающегося или рецидивного кровотечения.
Когда врач впервые видит пациента до начала инфузионной терапии, оценка
гематокритного числа может быть осуществлена на основании его нормального уровня
с учетом предположительной длительности кровотечения. [6,10]. Это позволяет
приблизительно рассчитать окончательное снижение гематокритного числа и объем
кровопотери. После остановки кровотечения, если инфузионная терапия не
проводилась, в течение первых 2 ч гематокритное число уменьшается на 25% от
максимального снижения его уровня, в течение последующих 8 ч - на 50%, и только
через 72 ч гематокритное число снижается максимально [6,8,10,23].
4.1.6. Пальцевое исследование прямой кишки. Цель – дифференциальная
диагностика высоты уровня кровотечениятипВ. Прежде всего необходимо
обратить внимание на цвет кала, полученного при пальцевом исследовании прямой
кишки. Он может быть обычным (коричневым), черным или красным. Мелена
(дегтеобразный кал), как правило, указывает на то, что источник кровотечения
находится проксимальнее тощей кишки и проявляется в тех случаях, когда объем
кровопотери составляет не менее 200 мл. Иногда мелена возникает и при наличии
источника кровотечения в правой половине ободочной кишки, если у пациентов
увеличено время пассажа кала по кишечнику (более 72 ч), как, например, у
пожилых, прикованных к постели пациентов [10,19]. Наличие неизмененной крови в
кале (кровавый или кровянистый стул) означает, что источник кровотечения
расположен либо в средних, либо в дистальных отделах желудочно-кишечного тракта,
или является признаком массивного кровотечениятип С.
4.1.7. Введение назогастрального зонда. Введение назогастрального зонда
производится с целью диагностики ЖКК и промывания желудка. В большинстве случаев
после того как желудок отмыт от оставшейся крови, повторные промывания желудка
позволяют определить, продолжается ли кровотечение или уже остановилосьтип
В. Поступление по зонду большого количества крови свидетельствует о
наличии кровотечения из верхних отделов желудочно-кишечного тракта [2].
Всегда следует помнить, что приблизительно у 10 % пациентов с кровоточащей
язвой двенадцатиперстной кишки при введении назогастрального зонда и эвакуации
желудочного содержимого крови не обнаруживается. Из желудка кровь при отсутствии
эпизодов свежего кровотечения проходит в кишку достаточно быстро, и при этом при
заведении назогастрального зонда также можно не обнаружить кровь [6,24].
Для удаления из желудка сгустков крови требуется желудочный зонд большого
диаметра (24 Fr или более). Для проведения эндоскопического исследования
необходимо, чтобы желудок как можно лучше был очищен от крови и сгустков.
Промывание желудка рекомендуется осуществлять водопроводной водой комнатной
температурытип С [2,6,8,24].
4.2. Вторичный уровень оказания медицинской помощи (ТБ, ООБ)
Если больной с ЖКК из верхних отделов ЖКТ поступил сразу на вторичный уровень
оказания медицинской помощи, минуя ее первичный уровень, то ему проводится весь
комплекс диагностических мероприятий первичного уровня оказания медицинской
помощи.
При поступлении больного на вторичный уровень с первичного уровня оказания
медицинской помощи возможно повторение некоторых диагностических мероприятий,
уже проведенных на первичном уровне, с целью изучения динамики состояния
больного.
4.2.1. Экстренные лабораторные исследования
Клинический анализ крови;
Протромбиновый индекс;
Время свертывания крови;
Количество тромбоцитов;
Концентрация электролитов сыворотки крови;
Печеночные пробы;
Группа крови и резус-фактор.
Общий анализ крови является ценным диагностическим методом. Падение уровня
гемоглобина, уменьшение числа эритроцитов, снижение гематокрита, лейкоцитоз
несомненно ориентируют в отношении тяжести кровопотеритип С. Однако в
первые часы от начала острого кровотечения все эти показатели могут меняться
несущественно и, следовательно, имеют относительное значение.
Истинная выраженность анемии становится ясной лишь по прошествии суток и более,
когда уже разовьется гемодилюция вследствие восстановления внутрисосудистого
объема за счет внесосудистой жидкости [19,22,24].
Исследование ОЦК и его компонентов позволяет более точно определять объем
кровопотери. Следует подчеркнуть, что для условий неотложной хирургии в ряде
случаев могут быть приемлемыми простые методы с использованием номограмм,
например, определение глобулярного объема (ГО) по данным гематокрита и уровня
гемоглобина. Среди получаемых показателей ОЦК наибольшее значение при остром
кровотечении имеет снижение ГО. Этот показатель является наиболее стойким. Так
как восстановление дефицита ГО происходит медленно, в то время как снижение
показателей ОЦП и ОЦК относительно быстро нивелируется благодаря гидремической
реакции, когда интерстициальная жидкость поступает в кровяное русло [22].
Важно помнить, что снижение показателя ГО при повторных исследованиях
свидетельствует о продолжающемся кровотечении. Таким образом, данные
клинического обследования больного и ряд лабораторных показателей позволяют
определить объём (степень тяжести) кровопотери (табл. 3).
Таблица 3 Ориентировочная оценка объема кровопотери и тяжести состояния
больного с кровотечением

Подчеркнём ещё раз, что значение этих показателей возрастает при их повторном
исследовании, ибо наряду с основным вопросом о степени тяжести кровопотери они
могут дать важную ориентировку в отношении эффективной гемостатической терапии и
рецидива кровотечения [6,8,10,28].
Определение скорости(V) кровотечения:
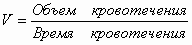
Скорость кровотечениятип В:
· быстрое > 300 мл/час – экстренное оперативное лечение;
· замедленное - от 100 до 300 мл/час – консервативное, если нет эффекта -
оперативное лечение;
· медленное < 100 мл/час – консервативное лечение.
По объему кровопотери различают кровотечениетип В:
· обильное (профузное) - 2 л;
· умеренное – 0,7-1,3 л;
· незначительное - до 0,5 л;
· микрокровотечение.
4.2.2. Шоковый индекс Альговера. Сложным является определение объема
кровопотери. Существуют прямые и непрямые методы оценки кровопотери, которые не
осуществимы на вторичном уровне оказания медицинской помощи больным с ЖКК [2,3].
Ориентировочно объем кровопотери может быть установлен путем вычисления
шокового индекса Альговера (отношение частоты пульса к уровню систолического
артериального давления, индекс более точен при возрасте больных от 20 до 60 лет)тип
С.
Шоковый индекс - Объем кровопотери (% ОЦК)
0,8 и менее - 10% (10% ОЦК =500 мл крови);
0,9-1,2 – 20% (20% ОЦК =1000 мл крови);
1,3-1,4 – 30% (30% ОЦК =1500 мл крови);
1,5 и более – 40%.(40% ОЦК =2000 мл крови).
Индекс Альговера от 0.8 и менее означает микрокровопотерю. От 0,9 до 1.2 –
легкая кровопотеря. От 1,3 до 1,4 - кровопотеря средней тяжести, от 1.5 и более
– тяжелая кровопотеря [2].
4.2.3. Шкала подсчета для выявления высокого риска рецидива кровотечения при
нестабильном гемостазе. При помощи этой шкалы подсчета определяются больные,
которым показано срочное оперативное лечение [2,6]. На основании признаков
определяется вероятный процент рецидива (%)тип В:
А. Клинические признаки:
1. Коллапс в анамнезе – 35,3%.
2. Когда кровавая рвота и (или) мелена за сутки была 2 и более раз – 16,6%.
Б. Лабораторные признаки:
1. Если гемоглобин, эритроциты в первые 48 часов от начала клиники
кровотечения стали: гемоглобин менее 100 гл, эритроциты менее 2,5Ч1012/л
то процент рецидива – 16%.
В. Эндоскопические признаки:
Размер диаметра язвенного дефекта:
а) для двенадцатиперстной кишки более 1,0 см – 31,4%
б) для желудка: если от 1,0 до 2,0 см – 12,7% , а если более 2,0 см – 50%
Локализация язв:
а) двенадцатиперстная кишка задняя стенка – 26,3%
б) желудка: верхняя треть или на задней стенке, или вдоль большой или малой
кривизны – 33%
При первичной эндоскопии:
а) признаки нестабильного гемостаза – 12,9%
б) признаки продолжающегося кровотечения, но остановлено эндоскопически –
26,8% .
Определить процент рецидива можно суммируя вышеперечисленные проценты (%) по
каждому признаку, и если сумма более 50% - то риск рецидива высокий, а если
сумма более 80% - то риск рецидива достоверный. При риске рецидива более 50% -
больному предлагать оперативное лечение в срочном порядке, но если больной
категорически отказывается, это должно быть занесено в историю болезнитип В
[2,3].
4.2.4. Исследование каловых масс на присутствие скрытой крови. Одним из
лабораторных исследований на ЖКК является исследование на присутствие скрытой
крови в каловых массах с целью диагностики наличия кровотечений легкой степени и
микрокровотеченийтип С. Объем кровотечения в ЖКТ менее 50 мл
достаточен, чтобы результаты анализа на скрытую кровь были положительные [6].
Положительный результат исследования кала на скрытую кровь сохраняется
приблизительно в течение 7-14 дней после однократного введения в желудок
большого количества крови [6,10,19].
4.2.5. Эндоскопическое исследование. Эзофагогастродуоденоскопия -
наиболее чувствительное и специфичное исследование для определения источника
кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный
источник кровотечения более чем в 80% случаевтип А[11,12]. В идеале
ФГДС должна быть проведена в течение 12 ч с момента возникновения кровотечения.
Могут возникнуть трудности с локализацией источника кровотечения в связи со
свернувшейся в желудке кровью, но все же эта процедура позволяет исключить ряд
возможных причин кровотечения, что может помочь в дальнейшей тактике ведения
пациента. Чем более заметно кровотечение, тем более вероятность обнаружения его
источника [13,14,24]. Нужно помнить что, кровотечения из верхних отделов ЖКТ у
пациентов, страдающих циррозом печени, имеют неварикозное происхождение
приблизительно в 30% случаев.
4.2.6. Диагностика кровотечения из варикозно расширенных вен пищевода.
Кровотечение из варикозно расширенных вен пищевода обычно бывает более тяжелым,
чем кровотечение из каких-либо других источников в верхних отделах ЖКТ. У
пациентов с алкогольными диффузными заболеваниями печени, поступающих в клинику
с ЖКК, в 30% случаев источником кровотечения являются не варикозно расширенные
вены пищевода. Поэтому для постановки точного диагноза у пациентов с ЖКК всегда
необходимо выполнять раннее эндоскопическое исследованиетип А.
Если при этом выявляются кровоточащие варикозно расширенные вены пищевода,
то диагноз ясен. Предположительный диагноз кровотечения из таких вен можно
поставить в тех случаях, когда в пищеводе выявляются варикозно расширенные вены
и не обнаруживается никаких других возможных источников кровотечения ни в
желудке, ни в двенадцатиперстной кишке [5,8,14,27].
Крупные варикозно расширенные вены пищевода склонны к кровотечениям. Следы от
свежих разрывов (пигментные пятна на поверхности варикозно расширенных вен)
являются дополнительным свидетельством недавнего кровотечения из варикозно
расширенных вен пищевода. Если во время эндоскопического исследования
обнаруживаются варикозно расширенные вены пищевода и, кроме того, другие
возможные источники кровотечения в желудке или двенадцатиперстной кишке, то для
того чтобы убедиться, что варикозно расширенные вены пищевода не кровоточат,
необходимо применить консервативную тактикутип С. Если у этих
пациентов после остановки кровотечения в ближайшее время наступает его рецидив,
следует выполнить повторное эндоскопическое исследование. [11,12,13,27].

