Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
ГЛАВА I. Классификация, этиология, патогенез. Современное
течение
1.1. Классификация
Инфекционный эндокардит – воспалительное поражение клапанов сердца и
пристеночного эндокарда, обусловленное прямым внедрением возбудителя и
протекающее чаще всего по типу сепсиса, остро или подостро, с циркуляцией
возбудителя в крови, эмболиями, иммунопатологическими изменениями и
осложнениями.
В международной классификации болезней 10-го пересмотра (1995) выделяют:
133.0. Острый и подострый инфекционный эндокардит:
- бактериальный,
- инфекционный без детального уточнения,
- медленно текущий,
- злокачественный,
- септический,
- язвенный.
Для обозначения инфекционного агента используют дополнительный код (В 95-96)
перечня бактериальных и других инфекционных агентов. Эти рубрики не используются
при первичном кодировании заболевания. Они предназначены для использования в
качестве дополнительных кодов, когда целесообразно идентифицировать возбудителя
болезней, классифицированных в иных рубриках.
В 95. Стрептококки и стафилококки как причина болезней, классифицированных в
других рубриках:
В 95.0. Стрептококки группы А как причина болезней, классифицированных в
других рубриках.
В 95.1. Стрептококки группы В как причина болезней, классифицированных в
других рубриках.
В 95.2. Стрептококки группы D как причина болезней, классифицированных в
других рубриках.
В 95.3. Streptococcus pneumoniae как причина болезней, классифицированных в
других рубриках.
В 95.4. Другие стрептококки как причина болезней, классифицированных в других
рубриках.
В 95.5. Неуточненные стрептококки как причина болезней, классифицированных в
других рубриках.
В 95.6. Staphylococcus aureus как причина болезней, классифицированных в
других рубриках.
В 95.7. Другие стафилококки как причина болезней, классифицированных в других
рубриках.
В 95.8. Неуточненные стафилококки как причина болезней, классифицированных в
других рубриках.
В 96. Другие бактериальные агенты как причина болезней, классифицированных в
других рубриках:
В 96.0. Mycoplasma pneumoniae как причина болезней, классифицированных в
других рубриках Pleura-pneumonia-like-organism.
В 96.1. Klebsiella pneumoniae как причина болезней, классифицированных в
других рубриках.
В 96.2. Escherichi coli как причина болезней, классифицированных в других
рубриках.
В 96.3. Haemophilus influenzae как причина болезней, классифицированных в
других рубриках.
В 96.4. Proteus (mirabilis, morganii) как причина болезней,
классифицированных в других рубриках.
В 96.5. Pseudomonas (aeruginosa, mallei, pseudomallei) как причина болезней,
классифицированных в других рубриках.
В 96.6. Bacillus fragilis как причина болезней, классифицированных в других
рубриках.
Б 96.7. Clostridium perfringens как причина болезней, классифицированных в
других рубриках.
В 96.8. Другие уточненные бактериальные агенты как причина болезней,
классифицированных в других рубриках.
Клиническая классификация ИЭ:
- по клинико-морфологической форме (первичная, возникающая на неизменённых
клапанах сердца; вторичная, развивающаяся на предшествующей патологии клапанов и
крупных сосудов),
- по этиологическому фактору (стрептококковый, стафилококковый,
энтерококковый, грибковый),
- по течению (острый – длительностью до 2 месяцев, подострый – более 2
месяцев, хронический рецидивирующий, затяжной – более 6 месяцев).
Острый (септический) ИЭ - воспалительное поражение эндокарда, вызванное
высоковирулентными микроорганизмами, протекающее с выраженными
инфекционно-токсическими (септическими) проявлениями, частым формированием
гнойных метастазов в различные органы и ткани, преимущественно без иммунных
проявлений, которые не успевают развиться из-за скоротечности болезни. Острый ИЭ
– осложнение сепсиса.
Подострый ИЭ – особая форма сепсиса, обусловленная наличием внутрисердечного
инфекционного очага, который вызывает рецидивирующую септицемию, эмболии,
нарастающие изменения в иммунной системе, приводящие к развитию нефрита,
васкулита, синовита, полисерозита. Этот вариант заболевания возникает при
маловирулентном возбудителе (энтерококке, эпидермальном стафилококке, гемофилюсе),
определённых соотношениях патогенности возбудителя и реактивности организма, а
также при недостаточно эффективной антибактериальной терапии.
Затяжной ИЭ является этиологическим вариантом подострого эндокардита. Его
вызывают зеленящий стрептококк или близкие к нему штаммы стрептококка.
Характеризуется пролонгированным течением, отсутствием гнойных метастазов,
преобладанием иммунопатологических проявлений, обусловленных поражением ЦИК.
Выздоровевшим следует считать пациента через один год после завершения
лечения по поводу ИЭ, если в течение этого срока сохранялись нормальная
температура тела, СОЭ, не выделялся возбудитель из крови. Рецидивы заболевания
классифицируют на ранние (в течение 2-3 месяцев после лечения) и поздние (от 3
до 12 месяцев). Повторным ИЭ считается развитие заболевания через один год и
более после завершения лечения или выделение из крови другого возбудителя в срок
до одного года. Особыми формами ИЭ являются: ИЭ протеза клапана, ИЭ у
наркоманов, ИЭ у пациентов с имплантированным электрокардиостимулятором, ИЭ у
пациентов с трансплантированным органом, ИЭ у лиц, находящихся на программном
гемодиализе, ИЭ у людей пожилого возраста.
1.2. Этиология, патогенез
Инфекционный эндокардит является полиэтиологичным заболеванием. В настоящее
время в качестве возбудителей болезни известны более 128 микроорганизмов. К
частым возбудителям современного ИЭ относят стафилококки, стрептококки,
грамотрицательные и анаэробные бактерии. В Европе стафилококки выделяют у 31-37
% больных, грамотрицательные бактерии – у 30-36 %, энтерококки – у 18-22 %,
зеленящий стрептококк – у 17-20 %. На преобладание стафилококков, стрептококков,
грамотрицательных бактерий в микробном пейзаже болезни указывают многие
американские и канадские авторы.
Исследования, проведенные в 90-е годы 20-го столетия в тридцати госпиталях
США, показали следующее соотношение возбудителей ИЭ: Staрh. aureus – 57 %, Str.
viridans – 31 %, Staрh. epidermidis – 13 %, энтерококки и другие бактерии – 6 %
случаев. По данным отечественных авторов, удельный вес стафилококков составляет
– 45-56 %, стрептококков – 13-26 %, энтерококков – 0,5-20 %, анаэробный бактерий
– 12 %, грамотрицательных бактерий – 3-8 %, грибов – 2-3 % от положительных
гемокультур.
Вид возбудителя во многом определяет уровень летальности при ИЭ. Если в
50-60-е годы преобладал зеленящий стрептококк, то в последние десятилетия 20-го
века основными возбудителями инфекционного эндокардита стали эпидермальный и
золотистый стафилококки, которые выделяют у 75-80% больных с положительной
гемокультурой. Смертность при ИЭ, вызванном золотистым стафилококком, составляет
60-80 %.
В последние десятилетия среди возбудителей ИЭ вырос удельный вес
грамотрицательных бактерий группы НАСЕК (4-21 %) и грибов (до 4-7 %). В качестве
возбудителей чаще выступают дрожжеподобные и истинные грибы (рода Candida,
Aspergillus), которые обладают выраженной тропностью к эндокарду. Смертность при
грибковом ИЭ достигает 90-100 %, а при ИЭ, вызванном грамотрицательной
микрофлорой – 47-82 %.
В 80-90-е годы увеличилось количество случаев ИЭ с анаэробной микрофлорой
(8-12 %). Анаэробный эндокардит характеризуется высокой активностью
инфекционного процесса, резистентностью к антибактериальной терапии, повышенной
госпитальной летальностью (46-65 %). К особенностям анаэробного эндокардита
относят частое развитие тромбофлебитов, тромбоэмболий сосудов лёгких, сердца,
головного мозга (41-65 %).
Патогенез ИЭ довольно сложен, окончательно не изучен. Принципиальную схему
патогенеза ИЭ можно представить следующим образом: врождённые, приобрётенные
дефекты клапанов сердца – увеличение скорости и появление турбулентности
трансклапанного потока крови – механическое повреждение эндотелия клапанов –
отложение тромбоцитов и фибрина на повреждённых участках эндокарда –
формирование хронического неинфекционного эндокардита с тромботическими
вегетациями – преходящая бактериемия на фоне снижения реактивности организма –
адгезия и колонизация патогенных бактерий в фибрино-тромбоцитарных вегетациях –
воспаление эндокарда, формирование микробных вегетаций, разрушение клапанов –
развитие СН, системного инфекционного процесса с эмболическим,
тромбогеморрагическим, иммунокомплексным поражением внутренних органов и тканей
(рисунок 1).
В качестве инициальных механизмов патогенеза выделяют повреждение эндокарда,
бактериемию, адгезию, размножение, колонизацию патогенных бактерий на клапанах.
Основная роль в развитии ИЭ принадлежит деструкции эндокарда, бактериемии.
Экспериментальные исследования свидетельствуют о том, что катетеризация сердца в
течение нескольких минут вызывает чувствительность эндокарда к микробной
агрессии на протяжении многих дней.
Данные электронной микроскопии позволили проследить последовательность
формирования патологического процесса. Выяснено, что под воздействием
регургитирующего потока крови изменяется форма и структура эндотелиоцитов,
увеличивается межклеточная проницаемость, происходит десквамация эндотелия.
Между эндотелиоцитами образуются поры, через которые проникают лимфоциты,
макрофаги. Увеличение размеров пор, снижение атромбогенных свойств эндокарда
усиливает адгезию бактерий. На месте отслоения дистрофически изменённых клеток
идёт интенсивное тромбообразование. Эндокард покрывается активированными
тромбоцитами, “прошивается” волокнами фибрина.
Повреждение, деэндотелизация эндокарда усиливают адгезию бактерий,
образование покрывающего слоя из тромбоцитов, фибрина. Создается недоступная для
фагоцитов “зона локального агранулоцитоза”, обеспечивающая выживание,
размножение патогенных микроорганизмов. В процессе продолжающейся бактериальной
колонизации, нарастания тромбоцитарно-фибринового матрикса формируются микробные
тромбы, вегетации, происходит повреждение, разрушение клапана.
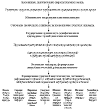
Рисунок 1. Патогенез инфекционного эндокардита.
Факторы, усиливающие адгезию бактерий к эндокарду, можно условно разделить на
местные, общие. В состав местных входят врождённые, приобретённые изменения
клапанов, нарушение внутрисердечной гемодинамики. Врождённые пороки увеличивают
риск трансформации бактериемии в ИЭ до 92 %. Предрасполагающие условия для
возникновения заболевания создают механические, биологические искусственные
клапаны. К общим факторам относят нарушения резистентности организма, выраженные
изменения иммунитета, развивающиеся при проведении иммунносупрессивной терапии,
у наркоманов, больных алкоголизмом, людей пожилого возраста и пациентов, имеющих
изменения в HLA-системе гистосовместимости.
Формирование ИЭ происходит на фоне бактериемии, травмы эндокарда, снижения
резистентности организма. Бактериемии принадлежит ведущая роль. Источниками
бактериемии могут быть очаги хронической инфекции, инвазивные медицинские
исследования, манипуляции (бронхоскопия, гастроскопия, колоноскопия,
хирургические вмешательства), тонзилэктомия, аденоидэктомия, вскрытие и
дренирование инфицированных тканей, стоматологические процедуры.
Развитие ИЭ зависит от массивности, частоты, видовой специфичности
бактериемии. Риск развития болезни особенно велик при повторяющихся
“минимальных” или “массивной” бактериемии вследствие хирургических операций.
Бактериемия staph. aureus является стопроцентным фактором риска ИЭ в связи
повышенной адгезией и связыванием пептидогликаном эндокарда этих бактерий.
Значительно меньшая вирулентность у эпидермального стафилококка, стрептококков.
Вероятность развития ИЭ при пневмококковой бактериемии составляет приблизительно
30 %.
Существуют определённые закономерности в локализации инфекции, обусловленные
нарушением внутрисердечной гемодинамики при формировании порока. Такими
анатомическими образованиями при недостаточности клапанов являются поверхность
МК со стороны левого предсердия, поверхность АК со стороны аорты, хорды. При
незаращении межжелудочковой перегородки чаще поражается эндокард правого
желудочка в области дефекта.
Персистирующая бактериемия стимулирует иммунитет, запуская
иммунопатологические механизмы воспаления. Изменения иммунитета при ИЭ
проявляются гипофункцией Т-лимфоцитов, гиперфункцией В-лимфоцитов, поликлоновой
продукцией аутоантител. Нарушаются механизмы активации комплемента, образуются
циркулирующие иммунные комплексы. В современных исследованиях подтверждается
значительная патогенетическая роль увеличения концентрации ЦИК с отложением в
органах-мишенях. Несомненного внимания заслуживает увеличение концентрации
интерлейкинов 1, 6, 8 и фактора некроза опухоли, провоспалительная активность
которых наряду с индукцией острофазового ответа, участвует в развитии системных
проявлений ИЭ.
Тромбоэмболии способствуют генерализации инфекционного процесса, формированию
инфарктов, некроза органов. У 52-67 % больных ИЭ с преимущественным поражением
правых камер сердца развивается тромбоэмболия лёгочной артерии. Обструкция
сосуда сопровождается гуморальными нарушениями, возникающими в результате
выброса биологически активных веществ из агрегатов тромбоцитов в тромбе (тромбоксан,
гистамин, серотонин).
При ТЭЛА образуются “мёртвые” пространства в лёгких (несколько сегментов или
доля), не перфузируемые венозной кровью. Значительно возрастает шунтирование
смешанной венозной крови в лёгких. Снижение градиента напряжения углекислого
газа между смешанной венозной и артериальной кровью, повышение концентрации
углекислого газа в артериальной крови вызывает артериальную гипоксемию.
Увеличение общего сосудистого лёгочного сопротивления кровотоку – один из
основных механизмов формирования артериальной лёгочной гипертензии у больных ИЭ.
Изменения гемодинамики, реологии крови вызывают неадекватную перфузию сосудистых
зон, расстройство газообмена. Снижение доставки кислорода к лёгочной ткани,
накопление тканевых метаболитов, токсичных продуктов являются причиной развития
инфаркта лёгкого.
В развитии хронической СН у больных ИЭ выделяют несколько патогенетических
механизмов: формирование недостаточности клапана, септическое поражение
миокарда, перикарда, изменения гемодинамики, нарушение ритма, проводимости,
задержка жидкости, связанная с нарушением функции почек. Важным звеном
патогенеза СН является увеличение постнагрузки при длительном повышении
периферического сосудистого сопротивления. Вазоконстрикция поддерживает
системное артериальное давление, оптимизирует сниженный сердечный выброс.
Недостаточность МК вызывает дилатацию, гипертрофию левых отделов сердца ->
повышение давления в сосудах малого круга кровообращения ->
декомпенсацию по левожелудочковому типу ->
гипертрофию правого желудочка ->
сердечную недостаточность по большому кругу. Повреждение аортального клапана
способствует развитию диастолической перегрузки левого желудочка ->
гипертрофии, дилатации левого желудочка ->
относительной недостаточности МК (“митрализация порока”) ->
гипертрофии, дилатации левого предсердия ->
застою крови в малом круге кровообращения, декомпенсации по левожелудочковому
типу -> гипертрофии, дилатации правых отделов сердца ->
правожелудочковой СН. Выраженная недостаточность трёхстворчатого клапана
вызывает дилатацию, гипертрофию правого предсердия дилатацию, гипертрофию
правого желудочка вследствие поступления в его полость увеличенного объёма крови
из правого предсердия венозный застой в большом круге кровообращения.
При ИЭ изменяются микроциркуляция, реологические свойства крови. Развивается
внутрисосудистое свёртывание крови. Первая стадия гиперкоагуляции и
компенсаторного гиперфибринолиза начинается в поражённом органе, из клеток
высвобождаются коагуляционно-активные вещества, активация коагуляции
распространяется на кровь. Вторая стадия нарастающей коагулопатии потребления и
непостоянной фибринолитической активности характеризуется уменьшением числа
тромбоцитов, концентрации фибриногена в крови. Третья стадия дефибриногенации и
тотального, но не постоянного фибринолиза (дефибриногенационно-фибринолитическая),
соответствует развёрнутому ДВС-синдрому. Четвёртая – стадия остаточных
тромбозов, окклюзий.
Причинами нарушения микроциркуляции являются микротромбозы, ремоделирование
микрососудов. Изменение геометрии сосудов начинается как адаптивный процесс при
нарушении гемодинамики, повышении активности тканевых, гуморальных факторов. В
последующем ремоделирование сосудов способствует прогрессированию расстройств
кровообращения. Изменения микроциркуляции также обусловлены повышенной
агрегацией тромбоцитов, эритроцитов. При левожелудочковой СН на фоне
периваскулярного отёка происходит агрегация эритроцитов, локальный эритростаз,
фрагментация кровотока.
Особая роль отводится повышенной активности плазменного гемостаза. Значение
гиперфибриногенемии, как самостоятельного фактора снижения реологических свойств
крови и прогрессирования ИЭ, обосновано в клинико-экспериментальных
исследованиях. Важное значение в нарушении микрогемодинамики имеет образование
микротромбов. Гемореологические изменения вызывают снижение перфузионных свойств
крови, усиливают расстройства гемодинамики на периферии. Нарастает тканевая
гипоксия, активизируется аэробный метаболизм. Гипоксия тканей при хронической СН
снижает сократительную способность миокарда, увеличивает пред - и постнагрузку.
В течении ИЭ различают несколько патогенетических фаз:
инфекционно-токсическую (септическую), иммуновоспалительную, дистрофическую.
Первая фаза характеризуется транзиторной бактериемией с адгезией патогенных
бактерий на эндотелий, формированием микробнотромботических вегетаций. Вторая
фаза проявляется полиорганной патологией (эндоваскулит, миокардит, перикардит,
гепатит, нефрит, диффузный гломерулонефрит). Под воздействием эндогенных
токсинов происходит декомпенсация органов и систем, нарушается метаболизм,
происходит дезинтеграция организма как биологического целого. Во время
дистрофической фазы формируются тяжёлые, необратимые изменения внутренних
органов.
Указанные патогенетические фазы типичны для всех клинико-морфологических форм
и вариантов течения болезни. Тем не менее, патогенез вторичного ИЭ имеет
некоторые особенности. Врождённый порок сердца увеличивает функциональную
нагрузку на сердечно-сосудистую систему и клапаны, повреждается эндотелий.
Функция органов, богатых ретикулоэндотелиальной тканью, подвержена угнетению.
Снижается неспецифическая резистентность организма. Преходящая бактериемия
вызывает образование первичного инфекционного очага. На фоне снижения общей
резистентности формируется хронический воспалительный процесс. Развивается
сенсибилизация организма бактериальными антигенами. Миокард повреждается
кардиальными антителами. Во время бактериемии из очагов хронической инфекции
происходит адгезия бактерий на изменённых клапанах. Формируется вторичный
септический очаг в сердце, являющийся основой для развития вторичного ИЭ.
Инфекционный эндокардит с поражением правых камер сердца развивается
после повреждения ТК подключичным катетером, при зондировании сердца,
продолжительном стоянии катетера Swan-Ganz, выполнении частых внутривенных
инъекций. Широкое применение катетеризации сосудов с целью интенсивной
инфузионной терапии увеличивает количество случаев тромбофлебита, тромбоза,
инфицирования с последующим развитием сепсиса.
Следует отметить, что 30 % катетеров подключичной вены достигают полости
правого предсердия сердца, травмирует створки ТК. Установка эндокардиальных
электродов для электрокардиостимуляции в ряде случаев является причиной
инфекционного поражения ТК. Причиной развития ИЭ в правых камерах сердца могут
быть пули, осколки огнестрельных снарядов, длительно находящиеся в сердце.
Вторичный ИЭ с поражением правых камер сердца чаще развивается при дефекте
межжелудочковой перегородки, открытом артериальном протоке (22 %). Развитие ИЭ
обусловлено повреждением эндокарда регургитирующим потоком крови. При небольших,
высоких дефектах межжелудочковой перегородки тонкая струя крови травмирует
септальную створку ТК. В случае открытого артериального протока травмируется
эндокардиальная поверхность лёгочного ствола в области дефекта. В последние
десятилетия наиболее частой причиной развития первичного ИЭ является сепсис,
внутривенная наркомания, а вторичного – врождённые пороки сердца.
Для развития ИЭ у наркоманов типично повреждение эндокарда во время частых
внутривенных инъекций самостоятельно изготовленных наркотических веществ.
Пузырьки воздуха повреждают эндокард трёхстворчатого клапана в 100 % случаев.
Травмируется эндокард, возникает его шероховатость. Повреждённые участки служат
местом адгезии, агрегации тромбоцитов с последующим формированием тромбов.
Нарушение асептики способствует развитию бактериемии, инфицированию повреждённых
участков эндокарда золотистым стафилококком (70-80 %). Причина его тропности к
эндокарду ТК у наркоманов не совсем ясна.
Изменения иммунитета, неспецифической резистентности являются ключевыми
механизмами патогенеза этой формы болезни. По данным исследования иммунного
статуса больных ИЭ с поражением правых камер сердца выявлено уменьшение
Т-хелперов, увеличение Т-супрессоров, снижение активности натуральных киллеров.
Эти изменения вызваны угнетением реактивности иммунной системы вследствие
истощения функциональных резервов. Зарегистрировано увеличение концентрации ФНО
– цитокина, играющего ключевую роль в развитии иммунновоспалительных реакций.
Среди многочисленных эффектов ФНО обращает на себя внимание его действие на
коллаген клапанов 1, 3, 4-го типов, составляющий 50-70 % его массы. Фактор
некроза опухоли ингибирует транскрипцию гена коллагена, тем самым, снижая синтез
последнего фибробластами. Кроме того, ФНО стимулирует продукцию коллагеназы,
которая участвует в деградации коллагена клапанов. Денатурированные фрагменты
коллагена индуцируют продукцию воспалительных медиаторов макрофагами, индуцируют
и поддерживают воспалительный процесс.
Число наркоманов и пациентов, у которых длительно используются катетеры
сосудов велико. Однако не у всех развивается ИЭ. В этой связи изучены
генетические аспекты предрасположенности. По данным исследования HLA-фенотипа
наиболее вероятными маркерами генетической предрасположенности к ИЭ с поражением
правых камер сердца являются антиген системы HLA В35, гаплотип А2-В35.
Структурной основой изменения реактивности иммунной системы у больных являются
нарушения пространственной организации комплекса: Т-клеточный рецептор –
иммуногенный пептид – белок главного комплекса гистосовместимости. В развитии
заболевания имеет значение сочетание генетической детерминированности дефекта
иммунной системы с модификацией антигенов гистосовместимости инфекционными
агентами, химическими веществами (наркотики, антибиотики), другими факторами.
Развитие ИЭ протеза клапана обусловлено многими причинами: травматизацией
эндокарда во время операции, бактериемией, снижением резистентности организма,
изменением иммунитета. При протезировании искусственных клапанов происходит
инфицирование, которое определяется физическими свойствами, химическим составом
имплантируемого клапана, адгезией бактерий на шовном материале. Повышенная
адгезия стафилококков на внутрисердечных швах определяет состав возбудителей
раннего ИЭПК (staphylococcus epidermidis, staphylococcus aureus).
В 50 % случаев раннего ИЭПК источником бактериемии является послеоперационная
рана. В патогенезе позднего ИЭПК ключевое значение имеет транзиторная
бактериемия, возникающая при интеркуррентных инфекциях (36 %), стоматологических
манипуляциях (24 %), операциях (12 %), урологических исследованиях (8 %).
Дополнительными источниками инфекции являются артериальные системы,
внутривенные, уретральные катетеры, сердечные заплаты, эндотрахеальные трубки.
Инфекция начинается с абактериальных тромботических наложений, которые затем
инфицируются при транзиторной бактериемии. Большие гемодинамические нагрузки
являются причиной развития ИЭ искусственного клапана, находящегося в митральной
позиции. Воспаление начинается с манжеты протеза, фиброзного кольца. Далее
образуются аннулярные, кольцевые абсцессы, формируются парапротезные фистулы,
происходит отрыв протеза.
Таким образом, развитие инфекционного эндокардита обусловлено первичным или
вторичным повреждением эндокарда, приходящей бактериемией, иммунодефицитом.
Дальнейшее течение болезни опосредовано комплексом патогенетических механизмов,
которые формируются в результате системного поражения сосудов, множественных
тромбоэмболий, иммуннокомплексных реакций, изменения центральной и
внутрисердечной гемодинамики, нарушения свёртывающей системы крови.
1.3. Современное течение
Полиморфизм современной клинической картины ИЭ определяется полиорганным
поражением. Для современного течения болезни свойственно развитие множества
осложнений, которые формируют ведущую органную патологию. Частыми осложнениями
ИЭ являются: со стороны сердца - миокардит, перикардит, абсцессы, нарушение
ритма, проводимости; почек - нефрит, инфаркт, диффузный гломерулонефрит,
нефротический синдром, острая почечная недостаточность; лёгких - ТЭЛА,
инфаркт-пневмония, плеврит, абсцесс, лёгочная гипертензия; печени - гепатит,
абсцесс, цирроз; селезёнки - спленомегалия, инфаркт, абсцесс; нервной системы -
острое нарушение мозгового кровообращения, менингит, менингоэнцефалит, абсцессы
головного мозга; сосудов - васкулит, эмболии, аневризмы, тромбозы. Фатальными
осложнениями инфекционного эндокардита являются: септический шок, респираторный
дистресс-синдром, полиорганная недостаточность, острая сердечная
недостаточность, эмболии в головной мозг, сердце.
В сравнении с серединой 20-го столетия, в последние десятилетия
увеличилось количество ТЭО. По-видимому, это обусловлено значительным
ростом первичных форм септического эндокардита (50-75 %). Если ранее ТЭО
наблюдали у 25-31 % больных, то в настоящее время – у 75-85%. Эмболии и инфаркты
внутренних органов определяются у 35 % больных, множественные эмболические
осложнения у - 38 %.
Структура ТЭО современного ИЭ следующая: инфаркт селезёнки – 41% случаев,
эмболии головного мозга – 35 %, эмболии в конечности – 25%, эмболии в коронарные
артерии – 16 %, инфаркты лёгких – 9 %, эмболии в артерии сетчатки – 3 %. В 2-9 %
случаев ИЭ развивается эмбологенный инфаркт миокарда, который в 50-60-е годы
выявлялся у 1 % больных. Их происхождение обусловлено попаданием в венечные
артерии тромботических частиц из МВ, обызвествлённых наложений клапанов.
В последние десятилетия ТЭО церебральных артерий стали наблюдаться
значительно чаще (22 %), чем в 50-60-е годы (8-11 %). В 80-90-е годы частота
выявления церебральных осложнений у больных ИЭ составила 7-41 %. Среди них чаще
встречались инфаркты головного мозга (24-65 %), внутримозговые гематомы (6-32
%), интракраниальные микотические аневризмы (17-24 %), менингиты (1-14 %),
субарахноидальные кровоизлияния и артерииты (4-8 %), абсцессы (3 %). Смертность
больных ИЭ с церебральными осложнениями достигает 39-74 %.
На развитие ТЭО оказывают влияние вид бактерий, локализация инфекционного
очага на клапанах сердца, размер, форма, степень подвижности МВ. Эмболические
осложнения чаще диагностируют при стафилококковом (65 %), несколько реже при
стрептококковом (35 %), энтерококковом ИЭ (33 %). В сравнении с серединой 20-го
столетия увеличилось количество инфарктов, абсцессов селезёнки. На современном
этапе их удельный вес в патологии органа составляет 12-46 % и 6 %
соответственно. Чаще развиваются ишемические (55 %), реже – геморрагические (45
%) инфаркты селезёнки, эмболии артерий почек развиваются у 9-17 % больных.
Значительно увеличилось количество эмболий лёгочной артерии, которые выявляют в
44-56 % случаев ИЭ у наркоманов. Как правило, это множественные лёгочные эмболии
c клиникой ТЭЛА, осложняющиеся инфаркт-пневмониями, абсцессами лёгких (12-27
%).Лёгочно-плевральные осложнения развиваются у 75 % больных ИЭ.
В настоящее время гломерулонефрит, являющийся одним из иммунных осложнений ИЭ,
встречается реже (40-56 %). Это осложнение диагностируется клинически у 8-32 %
больных. Значительно чаще патология почек проявляется умеренным мочевым
синдромом (67-78 %). Нефротический синдром, острая почечная недостаточность
развиваются редко. Спленомегалия регистрируется в 21-68 % случаев.
Миокардит при современном течении ПИЭ диагностируется клиницистами у 23-54 %
больных, а патологоанатомами – у 86 %.
Распространение новых клинических форм болезни (ИЭ протеза клапана, ИЭ у
наркоманов) вызвано увеличением числа кардиохирургических операций, эпидемией
внутривенной наркомании, иммунодефицитом. Заболеваемость ИЭ у наркоманов
составляет 2-6 % в год, что значительно превышает частоту встречаемости ИЭ в
общей популяции. Эта группа больных характеризуется преимущественным поражением
ТК, клапана лёгочной артерии, эндокарда правого желудочка, предсердия.
Выделение ИЭ у наркоманов в особую форму вызвано рядом особенностей:
атипизмом клинической картины, поражением лёгких в результате ТЭЛА,
выраженностью септических проявлений, ранним развитием сепсиса и полиорганной
недостаточности, резистентностью к АБТ.
Наиболее частым возбудителем ИЭ правых камер сердца является золотистый
стафилококк, при котором резистентность к АБ возникает у 90 % больных в течение
1-2-х недель. Многие авторы считают золотистый стафилококк специфическим
возбудителем ИЭ у наркоманов. Важность акцентирования внимания на этиологическом
факторе обусловлена высокой смертностью в этой группе больных – 70-80 %.
Причинами развития ИЭ с преимущественным поражением правых камер сердца могут
быть длительные катетеризации вен, внутрисердечные диагностические и лечебные
манипуляции (зондирование сердца, длительное использование катетера Svan-Ganz).
Чаще инфицируются гемодиализные шунты (57-61 %), внутривенные катетеры (21 %),
катетеры Svan-Ganz (18 %), реже – катетеры подключичной и ярёмной вен (10 %),
лёгочной артерии (8-9 %).
Клиническое течение ИЭ правых камер сердца весьма неспецифично, что
обусловливает частые ошибки и затруднения в диагностике. Типично начало болезни
с множественных лёгочных инфекционных очагов. Весьма характерна манифестация с
“лихорадки неясного генеза”, озноба с обильным потоотделением без улучшения
самочувствия больных (90-95 %). Приблизительно у одной трети пациентов
наблюдаются петехии. Изменения центральной гемодинамики при разрушении ТК менее
выражены, чем при поражении митрального и аортального клапанов, поэтому СН
III-IV ФК развивается на поздних стадиях болезни. Тромбоэмболии лёгочной артерии
часто осложняются инфаркт-пневмониями, абсцессами лёгких, двусторонним
пневмотораксом.
После хирургического лечения врождённых, приобретенных пороков сердца
развивается ИЭПК (11-18 %). Термин ИЭПК характеризует генерализованную реакцию
организма и подразумевает воспалительные изменения в эндокарде. Эта форма ИЭ
является вариантом ангиогенного сепсиса с первичным очагом в протезе клапана.
Риск развития ИЭ в течение первого года после имплантации искусственного клапана
составляет 2-4 %, значительно увеличивается у пациентов пожилого возраста.
Летальность при этой форме ИЭ составляет 23-80 %.
Частота возникновения ИЭ значительно выше при протезировании АК, что
обусловлено продолжительностью операции, большими гемодинамическими нагрузками и
турбулентным кровотоком на искусственном клапане. По времени возникновения
различают ранний (в течение 60 дней после операции) и поздний
(позднее 60 дней) ИЭПК. Деление на ранний и поздний ИЭ вызвано особенностями
микробиологических, клинических и диагностических данных, течением и прогнозом
заболевания.
За 20-30 лет этиология ИЭПК существенно изменилась. Основными возбудителями
рассматриваемой формы ИЭ являются эпидермальный, золотистый стафилококки. Всё
большее значение приобретает условно-патогенная микрофлора, грамотрицательные
аэробы, стрептококки, грибы. Их видовой состав сходен с ИЭ нативных клапанов.
Однако количество позитивных гемокультур выше: грамотрицательная микрофлора – 20
%, грибы – 10-12 %, стрептококки – 5-10 %, дифтероиды – 8-10 %, другие бактерии
– 5-10 %. Смертность при ИЭПК, вызванном Staph. aureus составляет 86-90 %, а при
ИЭ, вызванном Staph. epidermidis – 52-60 %. Инфекционный эндокардит протеза
клапана, вызванный грамотрицательными бактериями, встречается в 2-5 % случаев.
Грамотрицательные аэробы выделяются в 20 % случаев раннего и в 10 % случаев
позднего ИЭПК. Спектр грамотрицательных бактерий довольно широк: Hemophilus
species, Ech. coli, Klehsiella species, Proteus species, Pseudomoncis species,
Serratia, Alcaligenes feacalis, Eikenella corrodens.
Инфицирование во многом определяется физическими свойствами, химическим
составом имплантируемого клапана, способностью бактерий к адгезии на шовном
материале. При транзиторной бактериемии формируются абактериальные
тромботические наложения. За счёт адгезии стафилококков на внутрисердечных швах
развивается ранний послеоперационный ИЭПК. Дополнительными периоперационными
источниками инфекции являются артериальные системы, внутривенные и уретральные
катетеры, сердечные заплаты, эндотрахеальные трубки. При имплантации протеза
миокард становится более восприимчивым к инфекции. Воспаление начинается с
манжеты искусственного клапана, локализуется в фиброзном кольце. Далее
образуются аннулярные и (или) кольцевые абсцессы, которые вызывают формирование
парапротезных фистул, затем отрыв протеза. Такому осложнению чаще подвержена
аортальная позиция. Для этой локализации свойственно распространение абсцесса
фиброзного кольца на миокард, вовлечение в патологический процесс проводящих
путей сердца. Наибольшая частота ИЭ биопротезного клапана наблюдается в
митральной позиции, которая значительно труднее поддаётся консервативному и
хирургическому лечению. В 13-40 % случаев ИЭПК образуются тромбы на протезе,
являющиеся источниками ТЭО.
Частым симптомом ИЭПК является лихорадка (95-97 %). Сердечная
недостаточность, обусловленная инфекционно-токсическим миокардитом и
параклапанными фистулами, формируется у подавляющего большинства больных при
раннем и только у трети пациентов - при позднем ИЭПК. Септический шок
встречается у 33 % больных ранним и у 10 % - поздним ИЭПК. Нарушения
атриовентрикулярной проводимости регистрируются на ЭКГ в 15-20 % и 5-10 %
случаев раннего и позднего ИЭПК. Спленомегалию определяют у 26 % пациентов
ранним и у 44 % - поздним ИЭПК. Частота развития ТЭО составляет 10-32 %.
Наиболее характерны ТЭО для течения ИЭПК, вызванного грибами. При раннем ИЭПК
частота развития ТЭО не превышает 10-11 %, при позднем - 23-28 %.
Клиническое течение ИЭПК зависит от многих факторов: возбудителя, возраста
больного, эффективности антибактериальной терапии. При высоковирулентном
возбудителе (золотистый стафилококк, грамотрицательная микрофлора) преобладает
острое течение с развитием острой сердечной, полиорганной недостаточности,
тромбоэмболий. При маловирулентном возбудителе разворачивается классическая
картина ”sepsis lentа”, что более характерно для позднего ИЭПК.
* * *
Таким образом, увеличение заболеваемости инфекционным эндокардитом
обусловлено распространением нозокомиальных форм. За 30-40 лет изменилась
структура возбудителей болезни. По сравнению с серединой 20-го столетия
основными возбудителями стали золотистый, эпидермальный стафилококки. В
структуре возбудителей вырос удельный вес грамотрицательных, анаэробных
бактерий, грибов, которые в большинстве случаев резистентны к антибактериальной
терапии. Указанные обстоятельства определили рост первичного, острого
инфекционного эндокардита, распространение тромбоэмболических осложнений. В
последнее десятилетие госпитальная летальность при консервативной терапии
достигает 65-80 %.

