Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава 8. Терапевтическая и педиатрическая службы
самаркандского филиала РНЦЭМП
В 1999 году на базе Самаркандского филиала Республиканского научного центра
экстренной медицинской помощи были открыты терапевтические отделения: экстренная
кардиология на 24 коек, неотложная терапия на 25 коек, ранняя реабилитация на 15
коек и отделения экстренной педиатрии на 60 мест, из них 30 коек для
новорожденных и детей грудного возраста.
В июне 2002 года в Самаркандском филиале, наряду с другими научными
подразделениями, был создан терапевтический отдел, руководителем которого
назначена к.м.н. Э.Н. Ташкенбаева.
Анализ 4-х летнего опыта работы показал, что развернутые терапевтические
отделения не вполне отвечали требованиям экстренной медицины. С целью улучшения
оказания специализированной экстренной медицинской помощи, а также сокращения
среднего пребывания больных, проведена реструктуризация терапевтической службы
Самаркандского филиала. Организован блок интенсивной терапии (БИТ) на 35 коек, в
структуру которого входят реанимационные палаты с централизованной подачей
кислорода на 6 коек. Больным в течение 1-3 суток оказывают квалифицированную
экстренную медицинскую помощь с последующим переводом для долечивания в
отделение ранней реабилитации, расширенное в настоящее время до 24 коек.
Организация медицинской помощи больным с неотложными состояниями представлена на
схеме 1:
Схема 1
. Структура и преемственность экстренной
терапевтической помощи в Самаркандской области
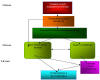
I этап- догоспитальная экстренная помощь на месте заболевания и во время
доставки в стационар
II этап- лечение в блоке интенсивной терапии и кардиореанимации.
III этап- дальнейшее лечение в отделении ранней реабилитации с дальнейшим
направлением больных на амбулаторное наблюдение специалистами по месту
жительства или в профильные стационары Самаркандской области.
Следовательно, работа отдела направлена на дальнейшее совершенствование и
повышение профессионального качества работы терапевтической службы в
Самаркандском филиале РНЦЭМП, поиск оптимальных методов лечения больных при
неотложных состояниях, налаживание преемственности догоспитального и
госпитального этапов оказания экстренной медицинской помощи.
Результатами работы терапевтической службы в Самаркандском филиале являются:
-снижение летальности и инвалидизации больных терапевтического профиля при
неотложных состояниях;
-повышение качества оказания скорой и неотложной медицинской помощи больным
терапевтического профиля на догоспитальном и госпитальном этапах;
-разработка и внедрение стандартов действия при неотложных состояниях больным
терапевтического профиля с дальнейшим улучшением преемственности оказания скорой
медицинской помощи;
-повышение готовности блока интенсивной терапии к оказанию экстренной
медицинской помощи при чрезвычайных ситуациях.
С момента создания филиала его коллективом были заложены организационные
формы специализированной медицинской помощи на госпитальном этапе. В организации
скорой медицинской помощи отсутствовала прямая взаимосвязь терапевтической
службы со станциями скорой помощи. В целях улучшения экстренной
специализированной помощи населению Самаркандской области в конце 2002 года
начинается реорганизация терапевтической службы Центра в плане объединения
отделений неотложной терапии, экстренной кардиологии и организации блока
интенсивной терапии. БИТ является связующим звеном между станциями ЭМП и
Центром, а также отделениями терапии и реанимации.
На БИТ в настоящее время возложены следующие функции:
1.Организационно-методическое руководство и оказание консультативной помощи
субфилиалам и специализированным бригадам подстанций скорой медицинской помощи
по вопросам диагностики и лечения, больных при неотложных состояниях
терапевтического профиля.
2.Изучение вопросов состояния ЭМП больным с острыми соматическими патологиями
на догоспитальном и госпитальном этапе с целью повышения качества
лечебно-диагностических мероприятий; участие в анализе причин внезапной смерти
при острой коронарной недостаточности и т.д.
3.Организация и проведение научных исследований в области неотложной терапии
и кардиологии.
4.Осуществление преемственности разработанных новых более эффективных
лечебно-диагностических стандартов.
5.Повышение квалификации врачей работающих в данной системе ЭМП.
Реанимационный зал приемного покоя специально оборудован для диагностики и
оказания неотложной помощи. Больные, нуждающиеся в интенсивной терапии
госпитализируются в БИТ. Экстренные больные с острый инфарктом миокарда, острым
коронарным синдромом госпитализируются в кардиореанимационное отделение.
Больные, не нуждающиеся в интенсивной терапии, остаются в палатах
приемно-диагностического отделения для дальнейшего наблюдения в течение суток.
После утреннего обхода директором, главным врачом, руководителями
реанимационного и терапевтического отделов осуществляется перевод больного в
профильное отделение или выписывается на амбулаторное лечение по месту
жительства.
Госпитализация больных с острым инфарктом миокарда и острой коронарной
недостаточностью производится минуя приемное отделение.
Создание в Самаркандском филиале специализированных кардиологических бригад,
оснащение их необходимым оборудованием обеспечили неотложную помощь в полном
объеме на догоспитальном этапе лечения и своевременную госпитализацию при остром
инфаркте миокарда, острой коронарной недостаточности, дыхательной
недостаточности и т.д.
Отличительная особенность БИТ заключается в том, что больному устанавливается
не только синдромный, но и клинический диагноз.
Эффективность работы специализированных кардиологических бригад связанные с
организацией КДС заключаются в следующем. Жалобы больных не всегда позволяют
дифференцировано использовать специализированные бригады. Первую помощь часто
оказывают врачи линейных бригад. Их помощь оказалась эффективной на месте в
69,8% случаев, в 31,2% потребовалась госпитализация больных. В результате помощи
проведенной специализированными бригадами улучшение состояния достигнуто на
месте у 87,5% пациентов.
Большинство больных, обслуженных специализированной бригадой, находились в
тяжелом (84,4%) или средней тяжести (39,1%) состоянии. Как на месте развития
острого приступа заболевания, так и во время доставки в стационар им оказывали
активную медицинскую помощь: непрямой массаж сердца, дефибриляцию и
кардиостимуляцию, искусственную вентиляцию легких, противошоковые мероприятия.
Летальность среди больных, госпитализированных кардиобригадой значительно ниже,
чем среди госпитализированных линейными бригадами.
Эффективность реанимационных мероприятий выполненных кардиологической
бригадой находится в прямой зависимости от времени прошедшего от начала
заболевания.
За 2003 год через блок интенсивной терапии прошли 2663 больных. Основную
группу составляли больные с острыми сердечно-сосудистыми заболеваниями. Среди
них 281 больных острым инфарктом миокарда. Ишемической болезнью сердца, острой
коронарной недостаточностью – 818, гипертонической болезнью сердца – 410,
бронхо-легочной патологией – 335 больных.
До 1999 года среднее пребывание терапевтических больных составляло примерно
15-20 дней. С организацией Центра этот показатель составил 7,0 дней. В блоке
интенсивной терапии среднее пребывание больных снизились до 5,0 дней (диаграмма
43). Летальность уменьшилась в 1,8 раз (диаграмма 44). Экономическая
эффективность лечения больных связана также с внедрением лечебно-диагностических
стандартов, внедрением новых методов лечения, лазеротерапии и т.д.
Диаграмма 43
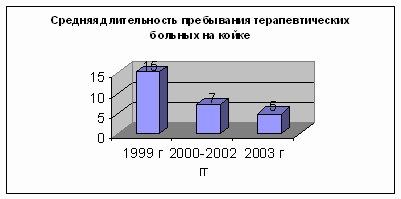
Диаграмма 44
Летальность в терапевтическом блоке
В практику начали внедряться принципы доказательной медицины (evidence based
medicine). Были разработаны, а затем утверждены Учёным Советом единые стандарты
(протоколы) клинических исследований, диагностики, лечения по нозологическим
единицам и синдромам.
Специфика работы Центра определила выделение нескольких приоритетных
направлений в деятельности отделений интенсивной терапии и педиатрии. В
частности было обращено внимание на больных с острым инфарктом миокарда,
нейроинфекциями вирусной этиологии. Актуальность проблемы определяется частотой
встречаемости данной патологии, тяжестью течения, высокой летальностью и угрозой
инвалидизации выживших больных.
Проблема повышения эффективности лечения и ранней реабилитации больных ОИМ
является одной из центральных в экстренной кардиологии и имеет огромное
медико-социальное значение. Поэтому нами был проведен анализ
клинико-морфологических признаков развития осложнений у больных ОИМ в
зависимости от срока доставки больных в Самаркандский филиал РНЦЭМП до
проведения реструкторизации кардиологической службы и внедрения новых лечебных
стандартов.
Нами исследовано 177 больных с подтвержденным диагнозом ОИМ,
госпитализированных в Самаркандский филиал Республиканского Научного Центра
Экстренной Медицинской Помощи в 2002 году. Количество мужчин составило 102
(57,6%) человека, женщин-75 (42,4%), средний возраст больных ОИМ составил
65,6+4,8 года. С повторными инфарктами поступило 44 больных, что составило 24,9%
из числа поступивших с ОИМ. Все больные были разделены на 3 группы в зависимости
от срока госпитализации в Самаркандский филиал РНЦЭМП:
1-ю группу составили 96 (54,2%) больных с ОИМ госпитализированных в первые 6
часов от начала заболевания;
2-ю группу- 48 человек (27,1%) госпитализированных до 12 часов от начала
заболевания;
3-ю группу- 33 больных (18,7%) сроком госпитализации позже 24 часов.
Как показали результаты исследования у 3-х (1,7%) больных первой группы
развился кардиогенный шок. В этой же группе больных, доставленных в Центр в
начале болезни летальных исходов не наблюдалось. У больных второй группы сроком
госпитализации до 12 часов у 6 больных наблюдалось развитие кардиогенного шока.
В группе, доставленных в сроки более суток у 27 (15,3%) больных развился
кардиогенный шок, у 3-х (1,7%) больных развилась острая левожелудочковая
недостаточность, отек легких и в одном случае нарушение ритма. Таким образом,
частота осложнений была наиболее высокой у больных, которым стационарное лечение
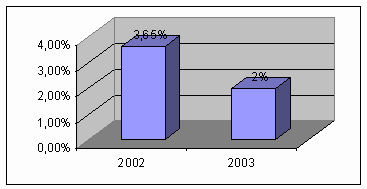
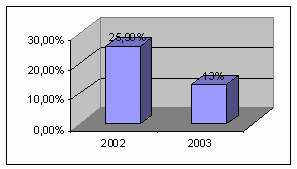
было начато через сутки после начала заболевания. Летальность за 2002 год
составил наиболее высокий уровень –25,9%, а среднее пребывание больных ОИМ на
койке – 11,5 суток (диаграмма 45).
Диаграмма 45. Средняя длительность пребывания больных с ОИМ на
койке
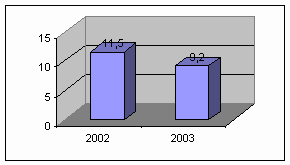
После проведения реструктуризации терапевтической службы, организации КДС,
специализированных кардиобригад, кардиореанимации, БИТ, утверждение новых
стандартов с включением НИЛИ, глубокий анализ каждого смертного случая. Все это
позволило сократить летальность от ОИМ в Самаркандском филиале в 2003 году
практически в 2 раза (диаграмма 46).
Диаграмма 46. Летальность при ОИМ
Экстренная педиатрическая служба существует со дня основания Центра. Она была
организована на базе плановых педиатрических отделений.
С начала 2002 года была начата реорганизация службы экстренной педиатрии.
Были организованы следующие отделения: блок интенсивной педиатрии, отделение
педиатрии с патологией новорожденных, что способствовало этапному лечению
педиатрических больных. Оказание помощи на догоспитальном этапе,
лечебно-консультативная помощь по линии санитарной авиации, оказание лечебной
помощи в филиале стало иметь общую координацию.
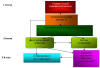
Схема 2.
Структура и преемственность экстренной
педиатрической помощи в Самаркандской области
Руководством Центра регулярно проводились совместные конференции с участием
врачей Центра и службы скорой медицинской помощи, на которых обсуждались
наболевшие вопросы экстренной педиатрической службы. Для улучшения связи между
скорой помощью и стационаром было решено, что врачи службы скорой помощи
определённое время будут проходит стажировку в отделении интенсивной педиатрии,
что позволяет им повысить свой профессиональный уровень, проследить за судьбой
доставляемого ими больного. Была организована отдельная выездная педиатрическая
бригада при отделении интенсивной педиатрии оснащенная оборудованием и
медикаментами для оказания реанимационной и интенсивной помощи для выездов на
тяжелые случаи, а также в отдалённые районы.
Блок интенсивной педиатрии рассчитанный на 25 коек тесно сотрудничает с
отделением детской реанимации. Ребенок, доставленный в приёмное отделение, сразу
осматривается педиатром, детским реаниматологом, а при необходимости узкими
специалистами: детским хирургом, нейрохирургом, отоларингологом,
челюстно-лицевым хирургом, невропатологом, инфекционистом. Здесь же проводятся
необходимые диагностические обследования. Практика показала необходимость
организации детского реанимационного зала при приёмном отделении для оказания
экстренной медицинской помощи детям при неотложных состояниях, не теряя времени
на транспортировку в отделение детской реанимации.
Таким образом, производится квалифицированная сортировка потока больных. Это
позволило уменьшить число диагностических ошибок, лучше оценить состояние
больного, сведены к единицам случаи перевода больных из отделения интенсивной
педиатрии в реанимационное из-за недооценки тяжести состояния больного. Больные
в детском реанимационном отделении ведутся совместно с педиатром. Большое
значение придается работе среднего медицинского звена. Введена практика ротации
медсестёр интенсивной педиатрии с медсёстрами детской реанимации.
В блоке интенсивной педиатрии была открыта палата интенсивной терапии с
централизованной подачей кислорода и оснащением, соответствующем оснащению
реанимационного зала. Организован круглосуточный пост медсестер. На больных
заводится лист интенсивного наблюдения. Организация палат интенсивной терапии
позволила разгрузить отделение реанимации не выпуская из под контроля тяжёлых
больных. Кроме того, сюда госпитализируются дети поступающие из приемного
отделения нуждающиеся в интенсивном лечении.
Специфика работы экстренной педиатрии Самаркандского филиала определила
выделение нескольких приоритетных направлений в деятельности отделений
интенсивной педиатрии. В частности было обращено внимание на больных с
нейроинфекциями вирусной этиологии, внутричерепными родовыми травмами,
энцефалопатиями.
Это послужило основанием для привлечения учёных и практических врачей Центра
– невропатологов, педиатров, реаниматологов, нейрохирургов, инфекционистов с
целью в систематизированном виде представить большинство заболеваний нервной
системы инфекционной этиологии, характерные для нашего региона.
Исследование этиологического агента проводится совместно с научно-
исследовательским подразделением ВМФ США. Обсуждение результатов проводится
регулярно в виде заседаний « круглого стола», научно-практических конференциях с
участием врачей Центра, научных сотрудников, врачей из субфилиалов, магистров,
клинических ординаторов, студентов.
Одной из сложных проблем в педиатрии является лечение энцефалитов.
Энцефалиты-острое воспалительное заболевание центральной нервной системы с
преимущественным поражением головного мозга , часто сопровождающееся поражением
его оболочек ( менингоэнцефалит). Выделяют две группы вирусных энцефалитов:
первичные энцефалиты, связанные с непосредственным поражением вирусом
ткани мозга;
вторичные постинфекционные, или параинфекционные, поствакцинальные
энцефалиты, при которых ЦНС страдает в результате аутоиммунных реакций.
Некоторые виды энцефалитов занимают промежуточное положение, обладая
признаками как первой, так и второй группы.
Первичные вирусные энцефалиты (клещевой, герпетический, японский,
полисезонные, чаще энтеровирусной этиологии) - это заболевания с
преимущественным поражением нейронов. Вторичные энцефалиты (на фоне экзантемных
и респираторных инфекций- кори,ветряной оспы,краснухи, свинки и др.)-
заболевание при которых основной патологический процесс затрагивает белое
вещество мозга. Наиболее опасны первичные энцефалиты.
Для оценки состояния тяжести больных, быстрой дифференциальной диагностики со
сходными заболеваниями, назначения адекватной терапии разработаны стандарты и
рекомендации по ведению больных с нейроинфекциями. Стандартами определено:
-бактериологический посев ликвора и крови
-серологические методы исседования ликвора и сыворотки крови на вирусы,
бактерии, грибы, микобактерии, протозойные инфекции.
-полимеразная цепная реакция для определения ДНК и РНК вирусов в ликворе и
сыворотке крови.
-эхоэнцефалоскопия, УЗИ мозга у маленьких детей, ЭЭГ, КТ мозга, контроль
глазного дна
-мониторинг электролитов крови, КОС, сатурации кислорода, внутричерепного
давления у больных с отеком мозга
-перевод всех больных с комой на ИВЛ
-при подозрении на герпетическую инфекцию назначение ацикловира
-не использовать гормоны при герпетической инфекции
-при подозрении на бактериальную инфекцию – ЦС III поколения с или без
ампициллина, амикацина
-назначение индукторов интерферона: неовир, циклоферон.
-в комплексной терапии отёка мозга: основа противоотёчной
терапии-осмотический диуретик, гипервентиляция, коррекция ВЭ баланса,
дексаметазон( кроме герпетического энцефалита)
-применение гипохлорита натрия у больных с тяжелым течением заболевания 0,03%
10 мл на кг в центральную вену
-внутривенное лазерное облучение крови с использованием гелий- неонового
лазера (длина волны 632,8 нм)
-адекватная нутритивная поддержка (всем больным в коме через зонд)
Для больных с нейроинфекциями выделена отдельная палата, так как после
перевода из реанимационного отделения больные нуждаются в особом уходе. Ранний
перевод их в неврологические стационары других больниц зачастую ухудшает их
состояние, делая дальнейший прогноз менее благоприятным. Совместно с врачом-
диетологом составляется рацион зондового питания с учётом тяжести состояния
больного. Ежесуточное определение веса, контроль сахара крови. Больные
перенесшие коматозную форму заболевания часто нуждаются в методах ранней
реабилитации - массаж, ЛФК, при патологических установках
конечностей-использование ортопедических укладок.
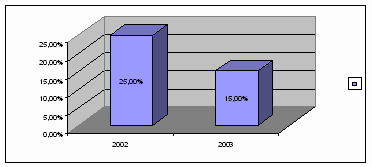
Применение указанной выше терапии способствовало тому, что в Самаркандском
филиале летальность при вирусных нейроинфекциях за 1,5 последних года снизилась
с 25% до 15%. Остаточные явления, которые сохранялись более 90 дней имели место
у 30 % детей в виде апалического синдрома, мнестико-интеллектуальных
расстройств, парезов конечностей, гиперкинезов. У всех детей с указанными
остаточными явлениями регистрировалась коматозная форма заболевания. Врачами
отделения прослеживается судьба этих больных после выписки из стационара.
Диаграмма 47. Летальность при вирусных нейроинфекциях
Следующим важным направлением в работе отделения является широкое внедрение
лазеротерапии у детей с бронхолегочными заболеваниями. В сочетании с
традиционными методами лечения это позволяет уменьшить количество применяемых
лекарств, снижает риск аллергилизации детей, уменьшить дительность пребывания в
стационаре. Отчетливый эффект заметен у больных с обструктивными синдромами, а
также у аллергичных больных.
Отделение педиатрии с патологией новорожденных (на 20 коек). Здесь
оказывается неотложная помощь больным новорождённым переведенными из родильных
домов и доставляемых из дома. Проводятся мероприятия по повышению организации
неотложной помощи новорождённым. С этой целью вызовы по санитарной авиации
обслуживаются только сотрудниками отделения, результатом работы которых явилось
увеличение числа своевременно переведенных из районов области в Центр.
Происходит преемственность оказания медицинской помощи.
В настоящее время проводится разработка новых способов диагностики, лечения
пневмоний, внутричерепных родовых травм, энцефалопатий и желтух у новорожденных
и детей раннего возраста при применении низкоинтенсивного лазерного излучения в
комплексной терапии заболеваний. Изучаются влияние лазерного излучения на
состояние метаболических процессов, антиоксидантных резервов и иммунной системы.
Проводимая отделением рабата направлена на дальнейшее совершенствование
организации и внедрения современных методов диагностики и лечения новорожденных
и детей при неотложных состояниях.
В клинической практике для обозначения перинатальной патологии мозга широко
применялся термин "внутричерепная родовая травма". С 1979 г. используется
терминология и клиническая классификация, предложенная Ю.А.Якуниным. в
соответствии с этой классификацией введен термин "перинатальная энцефалопатия" -
для новорожденных детей начиная с конца второй недели жизни (для детей первых
дней жизни сохраняется термин "гипоксия" и "асфиксия"). Классификация позволяет
определить преимущественный уровень и этиологию поражения (гипоксическую,
травматическую, смешанную; уровень - энцефалопатия, миелопатия,
энцефаломиелопатия), период течения заболевания и ведущий
клинико-неврологический синдром, от которого зависит посиндромная терапия.
Среди причин перинатальных поражений мозга ведущее место занимает
внутриутробная и интранатальная гипоксия плода, второе по значимости место
принадлежит фактору механической травматизации ребенка во время родов - как
правило, в сочетании с той или иной степенью выраженности предшествующей
внутриутробной гипоксии плода.
С внутричерепными родовыми травмами за 2003 год поступило – 27
больных.
Все дети поступали из родильных домов, при этом в срок до 3 дней - 13, от 3
до 5 дней - 12, более 5 дней – 2 больных. Средняя длительность пребывания в
стационаре – 7,2 койко-дня, в 2002 году – 6,4 койко- дня.
Критерями диагности заболевания являлись: данные анамнеза – наличие гипоксии
плода или асфиксия при рождении, механические факторы во время родов (затяжные
роды, применение акушерских пособий, наложение щипцов, крупный плод),
клинические симптомы- возбуждения или угнетения, синдромы дыхательной,
сердечно-сосудистой недостаточности и поражения нервной системы, которые
превалировали над остальными симптомами, снижение физиологических рефлексов. У -
7 детей выявлялась родовая опухоль, у – 9 кефалогематома.
У больных проводилось исследования: ликвор по данным которого судили о
внутричерепной гипертензии, и возможного кровоизлияния в субарахноидальное или
внутрижелудочковое пространства, эхоскопия мозга – 18 у больных, ультразвуковое
исследование мозга – 20 у больных, КМТ – 2 у больных. Ультразвуковое
исследование не всегда позволяло определять наличие кровоизлияний в мозге, при
этом локализация и размер не всегда соответствовали данным КМТ, которые
достаточно четко определяли патологический процесс в том числе и топографической
характеристике.
Больные получали лечение включавшие в себя: строгий покой, холод к голове в
остром периоде, викасол, седативные (фенобарбитал, диазепам, оксибутират натрия
и др.), кальций глюконат, дексаметазон, поссиндомную терапию, особенно часто
проводилась дегидратационная терапия. При необходимости проводилась люмбальная
пункция. Для профилактики нагноительного процесса в мозге проводилась
антибиотикотерапия, обязательным являлось применение оксигенотерапии и
эубиотиков. Важнейшее внимание оказывали оптимальному климату и рациональному
питанию. Летальность в данной группе составила – 7,4%. Лечение проводилось
соответственно стандартам имеющихся в отделении, однако, при необходимости
проводилась их коррекция.
С энцефалопатиями за 2003 год поступило – 102 больных. из родильных домов
–28, по направлениям , скорой помощью - 35 , без направления - 49. при этом в
срок до 3 дней - 34, от 3 до 5 дней - 40, более 5 дней – 28 больных. Средняя
длительность пребывания в стационаре - 5,6 койко-дня, в 2002 году – койко- 7,7
койко-дня. Исход заболевания: перевод в нейрохирургическое отделение – 6,
остальные дети выписаны домой под наблюдение поликлиники. У 6 больных
формировалась гидроцефалия, у 4 параличи Дюшена – Эрба.
Критериями диагностики заболевания являлись: данные анамнеза – гестозы
беременности, наличие гипоксии плода или асфиксия при рождении, механические
факторы во время родов (затяжные роды, применение акушерских пособий, наложение
щипцов, крупный плод). Клинические симптомы- возбуждения или угнетения, синдромы
вегето-висцеральных нарушений, гепертензионный, судорожный синдромы,снижение
физиологических рефлексов.
У больных проводилось исследования: эхоскопия мозга –95 у больных,
ультразвуковое исследование мозга – 98 у больных, КМТ – у 2 больных. На
эхоскопии мозга выявлялись отсутствие смешения мозга, объемных процессов,
наличие повышение ВЖК, гипертензионный синдром, в том числе и расширение
желудочков мозга. Данные ультразвукового исследования показывали отсутствие
очагов кровоизлияния, у части больных наличия отека мозга, и расширение
желудочков мозга.
Больные получали лечение включавшие в себя: строгий покой, холод к голове в
остром периоде, викасол, седативные (фенобарбитал, диазепам, оксибутират натрия
и др.), кальций глюконат, посиндромную и дегидратационную терапию. При
необходимости проводилась люмбальная пункция. Проводилась антибиотикотерапия,
обязательным являлось применение оксигенотерапии и эубиотиков. Важнейшее
внимание оказывали оптимальному климату и рациональному питанию. Лечение
проводилось соответственно утвержденным стандартам, однако, при необходимости
проводилась их коррекция. Летальности в данной группе больных не было.
Все это привело к дальнейшему совершенствованию и повышению профессионального
качества работы терапевтической и педиатрической службы в Самаркандском филиале,
поиску оптимальных методов лечения больных терапевтического профиля, налаживанию
догоспитального и госпитального этапов оказания экстренной медицинской помощи.
Таким образом, опыт организации трех этапной системы оказания терапевтической
и педиатрической помощи в Самаркандском филиале РНЦЭМП, наряду с введением
лечебно-диагностических стандартов, организации блоков интенсивной терапии и
педиатрии привели к снижению числа летальности и осложнений, уменьшению средней
длительности пребывания на койке, сокращению числа врачебных ошибок.

