Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава № 1. Общие вопросы транспортировки новорожденных
Как уже отмечалось, в настоящий момент технологии оказания реанимационной
помощи новорожденным, в том числе и транспортировка, позволили существенно
снизить неонатальную смертность в г. Санкт-Петербурге (таб. № 1).
Таблица № 1. Показатели младенческой , неонатальной и ранней
неонатальной летальности в г. Санкт-Петербурге в 1987-2002 г.г.
(данные Любименко В.А.).
| Годы |
Младенческая смертность (‰) |
Неонаталь ная смертность (‰) |
Ранняя неонаталь ная смертность (‰) |
Смертность в отделении реанимации
новорожденных ДГБ №1, СПб (%) |
Количест-во родов (тыс.) |
| 1987 |
18,2 |
13,7 |
9,6 |
28 |
71 |
| 1988 |
19,1 |
14,5 |
9,9 |
34 |
70 |
| 1989 |
18,2 |
13,8 |
8,9 |
32 |
63,3 |
| 1990 |
18,1 |
14 |
9,6 |
25 |
54,8 |
| 1991 |
17,8 |
11,8 |
8,2 |
25 |
46,5 |
| 1992 |
15,5 |
10,1 |
7,2 |
23 |
39 |
| 1993 |
18,3 |
12,6 |
6,5 |
24 |
33,6 |
| 1994 |
15,7 |
8,3 |
4,8 |
12 |
35,6 |
| 1995 |
14,1 |
7,1 |
4,3 |
11 |
34,4 |
| 1996 |
11,2 |
5,6 |
2,5 |
7,8 |
32,1 |
| 1997 |
10,8 |
5,5 |
3,3 |
9,3 |
31,7 |
| 1998 |
11,2 |
4,5 |
2,4 |
7,3 |
31,7 |
| 1999 |
10,4 |
4,3 |
2,1 |
6 |
29,8 |
| 2000 |
9,3 |
3,4 |
2,3 |
5,5 |
34,3 |
| 2001 |
9,3 |
4,3 |
2,7 |
7,5 |
33,2 |
| 2002 |
6,8 |
2,6 |
1,5 |
6,5 |
36,4 |
Как видно из представленной таблицы, наибольшие достижения отмечены в
снижении ранней неонатальной смертности, но, к огромному сожалению, этого нельзя
сказать про заболеваемость. Даже скорее наоборот, заболеваемость новорожденных
имеет неуклонный рост (Шабалов Н.П., 2000). На наш взгляд, данная проблема имеет
многофакторный «генез».
Как отмечали известные русские ученые еще в XIX веке: «Сила и здоровье детей,
кроме прямого влияния свойств родителей, во многом зависят также и от других
условий. Главнейшими из этих факторов являются: состояние здоровья родителей и
образ их жизни до брака, самый брак и условия его сопровождающие, состояние
родителей в момент зачатия и, наконец, образ жизни и состояние здоровья самой
матери во время беременности. Образ жизни отца до вступления в брак имеет
огромное влияние на состояние его здоровья, на его силы, а, следовательно, и на
его способность к воспроизведению. У нас сложилась поговорка –«быль молодцу не в
укор», видимо доказывающая, что народ не осуждает распутной жизни холостяков……
Дети подобных субъектов, в большинстве случаев отличаются крайней слабостью,
предрасположением ко всевозможным заболеваниям, страдают хроническими болезнями
или представляют из себя каких-то выродков, следовательно, ложатся тяжелым
бременем на то же общество» (Жук В.Н., 1900). Как актуально, на наш взгляд, эти
слова звучат сегодня и каким грозным предупреждением они являются. Формируется
впечатление, что здоровье новорожденных и детская смертность лишь в небольшой
степени зависит от уровня реанимационной помощи и ее развитие не единственный и
не лучший путь сохранения здоровья населения.
Огромное беспокойство вызывает снижение рождаемости в 2 раза за 10 лет, но
еще большие опасение вызывает возрастание числа патологических родов,
обусловленное ухудшением состояния здоровья беременных женщин (таб. № 2). К
сожалению, о здоровье отцов в настоящее время почти не упоминают. Косвенным
показателем состояния здоровья матерей является количество преждевременных
родов. Необходимо отметить, что этот показатель в нашей стране существенно выше,
чем во многих странах мира (см. таблицу в приложении 4).
Таблица № 2. Частота нормальных (без патологии) родов в РФ
(Фролова О.Г., Мельник Т.Н., 1996).
| Годы |
1992 |
1993 |
1994 |
1995 |
| Число принятых в стационаре нормальных родов
(%) |
45,3 |
40,2 |
37,9 |
36,0 |
Так же отмечается возрастание генитальной и экстрагенитальной патологии у
женщин и количества медицинских абортов, вредное действие которых трудно
переоценить. Так, например, обследуя детей с инфекционной патологией, мы
обнаружили, что подавляющее большинство матерей, чьи дети заболели сепсисом и
пневмонией, имели сочетание генитальной и экстрагенитальной патологии в виде
инфекций, соматических заболеваний, гестозов, нарушений питания и т.д.
(см.таблицу № 3).
Еще раз повторимся, что при анализе таблицы создается впечатление, что ни
один ребенок не попал на отделение реанимации «случайно», а все имели сочетание
антенатальных факторов риска, реализация которых в конечном итоге и привела к
необходимости реанимационных мероприятий. Поскольку цели и задачи данного
пособия другие, то мы не будем останавливаться на анализе факторов,
представленных в таблице, хотя, на наш взгляд, это представляет определенный
интерес.
Таблица № 3. Сравнительная клиническая характеристика течения
антенатального периода у обследованных групп новорожденных (Иванов Д.О., 2002).


Примечание: А* - гипоэргический вариант сепсиса. Б* - гиперэргический
вариант сепсиса. ♠ - Р <0,05 – между вариантом А и вариантом Б; ■ Р <0,05 между
вариантом А сепсиса и пневмонией; ☻- Р <0,05 между вариантом Б и пневмонией.
Единственный фактор на который хотели бы обратить внимание – количество
абортов в нашей стране (см. таблицы № 4-5).
Таблица № 4. Количество прерываний беременности (аборты) в
России (1990-1999)
(данные И.Н. Веселковой и Ю.М.Комарова, 2002).
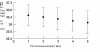
Как показывает анализ таблиц, хотя в России в последние 5-8 лет наметилась
обнадеживающая тенденция: снижение количества абортов, тем не менее, этот
показатель в России остается одним из самых высоких среди Европейских стран.
Кроме того, остается высоким показатель количества абортов среди женщин младше
20 лет и как правило, этим у них, к сожалению, заканчивается первая
беременность.
Таблица № 5. Количество абортов на 1000 рожденных, 1999 год
(данные И.Н. Веселковой и Ю.М.Комарова, 2002).
С нашей точки зрения, патогенное действие повторных искусственных абортов
реализуется через многие механизмы:
воспалительные процессы репродуктивных органов, с частой хронизацией
процесса;
изосенсибилизация (гестоз, ГБН, тромбоцитопенические пурпуры и т.д);
изменения иммунно-эндокринного статуса женщины, приводящие в дальнейшем к
нарушению иммунологического контроля репродукции, недонашиванию и порокам
развития, а также развития ИДС матери и плода. Такая точка зрения согласуется с
представлением о едином иммунно-нейроэндокринном уровне регуляции целого;
нарушение тонуса матки, способствующее возникновению нарушений сократительной
способности во время родов, возникновению слабости и дискоординированности
родовой деятельности, приводящей к затяжным родам;
5) микроранения стенки матки, вызывающие нарушения ее гистологической
структуры, приводящие к нарушениям прикрепления плаценты с последующим развитием
хронической гипоксии плода.
Следующий фактор, вносящий вклад в здоровье детей – воздействие неонатальной
реанимации, интенсивной терапии и последствия иатрогений. Что касается
реанимации, то, как известно вначале было замечено, что после оживления или
оказания каких-либо других реанимационных пособий возникает большое количество
осложнений. Поначалу казалось, что все эти осложнения связаны с несовершенством
используемой техники и методик. Затем, по мере их усовершенствования, стало
понятно, что дело обстоит сложнее.
Оказалось, что после купирования непосредственных эффектов повреждающего
фактора (травмы, ожога, эндотоксина и т.д.), на первое место в патогенезе и,
соответственно, в клинической картине выходят признаки уже не связанные с
повреждающим фактором, а обусловленные «неадекватным» ответом организма на этот
фактор и/или лечение. Так возникла концепция «постреанимационной болезни» (Неговский
В.А, 1954). И снова стало казаться, что, если учесть этот ответ организма и не
дать ему развиться или, по крайней мере, уменьшить его проявления, то и
нежелательных последствий реанимации будет меньше. И, конечно, снова медицинская
наука пошла по достаточно стандартному пути: разработка и внедрение в практику
новых методов лечения, которые, с одной стороны, более физиологичны, а с другой
– более инвазивны и агрессивны.
В 1997 году Ерюхиным И.А. была сформулирована концепция «экстремального
состояния организма», под которым автор, на примере травмы, понимает выполнение
организмом функциональной «сверхзадачи», то есть ситуации, когда возможность
срочной адаптации без вовлечения в адаптационно-компенсаторную реакцию базисных
механизмов, регулирующихся индивидуальной хронобиологической программой,
становится невозможной. Вероятно, это положение достаточно тесно примыкало бы к
понятию «стресс», если бы не одно обстоятельство. Автор подчеркивает, что в
последующем организм, перенесший экстремальное состояние, становится «иным», в
частности изменяется метаболизм, и, даже на незначительные по силе воздействия
следует неадекватный ответ. Вероятно, такие же изменения наблюдаются и при
других критических состояниях, в том числе и в неонатальной реанимации и
интенсивной терапии.
Таким образом, существует общая глобальная проблема реанимации: А как больной
живет после нее? Особенно эти проблемы актуальны для неонатальной реанимации,
потому что именно в этот период жизни человека, как известно, происходят
изменения в организме (приспособление к окружающему миру), определяющие в
дальнейшем во многом его жизнь (физическое и психическое здоровье, контакт с
родителями и окружающими) и заболеваемость.
Не является исключением и транспортировка неонатальных реанимационных и
интенсивных больных. Создается впечатление, что чем с большими отклонениями от
действующих стандартов она выполнена, тем более увеличивается не только
смертность, но заболеваемость, а самое главное последующая инвалидизация
больных. Подтверждением этого положения могут служить большое количество
рандомизированных исследований за рубежом, выполненных, начиная с 1985 года. В
результатах этих исследований показано, что если женщина рожает в центрах 3
уровня помощи, то есть новорожденный не транспортируется на значительные
расстояния, то смертность, особенно детей с экстремально низкой массой тела при
рождении снижается в несколько раз. Хотя следует отметить, что в обзорных
работах (von Loewenich V.C.H. et al., 1996; Truffert P. et al., 1998; Field D.
et al., 1999), посвященных данному вопросу, указывается на значительное
расхождение результатов в разных странах мира. Кроме того, авторы указывают, что
оценка воздействия транспортировки на последующее «качество жизни» больных
затруднена, из-за отсутствия длительных катамнестических исследований.
В связи с вышеописанными проблемами в Европе возникла необходимость анализа
опыты по транспортировке больных, которая реализовалось в проекте EUROPET.
ПРОЕКТ EUROPET.
Идея этого проекта возникла на конференции, посвященной регионализации
неонатальной помощи. Конференция проходила в Париже в ноябре 1994 года. Один из
докладов о том, как в Нидерландах организовано обслуживание глубоконедоношенных
детей, продемонстрировал французским акушерам и гинекологам, что организация
такой работы во Франции не единственно возможная.
Работа по осуществлению плана проекта была начата и проводилась группой
акушеров, педиатров и эпидемиологов, входящих в Европейскую Ассоциацию
Перинатальной Медицины (EAPM).
В эту ассоциацию входят специалисты многих специальностей; в начале создания,
интересы этой организация касались только Европы. Затем, ассоциация нашла
финансовую поддержку от Генерального Директората Исследований (DG 12)
Европейского Союза в рамках программы BOIMED II.
Данный проект обеспечивает анализ накопленного опыта работы, финансирует,
планирует и объединяет различные группы исследователей для улучшения службы
транспортировки.
Информация исследований по странам вносится в общую базу данных для обобщения
и интерпретации результатов. Проекты для совместной работы также разрабатываются
для регулирования стандартов оказания помощи и процедур на территории
Европейских стран.
Рабочие группы по транспорту. В 1988 году в Швеции была создана
Исследовательская Группа по Неонатальному Транспорту, целью работы которой
являлось обеспечение безопасности транспортировки для ребенка, медицинского
персонала и технического персонала, ответственного за транспортное средство. В
задачи данной группы входила исследовательская работа, разработка технических и
организационных стандартов в различных транспортных системах, используемых для
транспортировки больных.
В 1992 году была сформирована Исследовательская Группа Европейской Ассоциации
Перинатальной Медицины (EAPM), которая преследовала в основном такие же задачи.
Она анализировала транспорт беременных женщин и новорожденных, а также
разрабатывала требования к управлению и организации перинатального транспорта и
обеспечивала стандартизацию оборудования на транспортных средствах, используемых
для транспортировки.
Стандартизация работы для обеспечения безопасности: По просьбе групп,
названных выше, Европейский Комитет Стандартизации (CEN) согласился на
формирование Группы по Стандартизации Транспортировки Инкубаторов (CEN/ TC
239/WG4). В течение 1997-1998 годов группа CEN/TC 239/WG4 интенсивно работала
над формированием стандартных документов по транспортировке инкубаторов.
В связи с этим нужно отметить, что в России, как и в мире, не существует
единых подходов к организации «уровней» помощи и транспортировке новорожденных,
а также показаний к самой транспортировке.
Конечно, трудно учесть вклад транспортировки в показатели смертности,
особенно в России. Но как пример, приводим статистические показатели двух
крупных регионов России (Коми и Новгородской области), имеющих и не имеющих
перинатальных центров, то есть, значительно отличающиеся этапом транспортировки.
Примером организации перинатального центра и влияния его создания на
показатели летальности в нашей стране может служить республика Коми. В ней после
организации двух перинатальных центров в 1998 году летальность значительно
снизилась (см.таблицу № 6).
Таблица № 6. МЛАДЕНЧЕСКАЯ СМЕРТНОСТЬ В РЕСПУБЛИКЕ КОМИ И ЕЕ
СТРУКТУРА.
(Данные Мурашко М.А., Лыюровой Т.М., Комлева О.В., Кораблева
А.В., Ратушняк Г.Б., 2003).
| Годы/показатель |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
2001 |
2002 |
| Родилось живыми (тыс.) |
11894 |
11171 |
10859 |
10381 |
10816 |
9762 |
9753 |
10344 |
11211 |
| Из них недоношенных % |
6,6 |
6,5 |
6,2 |
6,9 |
6,7 |
7,0 |
5,9 |
5,6 |
5,0 |
| Умерли 0 – 6 сут |
99 |
118 |
68 |
71 |
67 |
49 |
42 |
36 |
28 |
| 7 – 28 сут |
60 |
84 |
51 |
39 |
41 |
46 |
37 |
18 |
32 |
| 0 – 28 сут |
159 |
202 |
121 |
110 |
105 |
95 |
79 |
54 |
60 |
| 29 сут – 1 год |
93 |
79 |
60 |
58 |
69 |
62 |
46 |
40 |
60 |
| 0 сут – 1год |
254 |
280 |
182 |
168 |
177 |
157 |
125 |
94 |
120 |
| Перинатальная смертность ‰ |
17,0 |
18,6 |
15,3 |
14,8 |
11,9 |
11,0 |
10,5 |
8,8 |
6,2 |
| Ранняя неонат. смертность ‰ |
8,3 |
10,6 |
6,3 |
6,8 |
6,8 |
5,0 |
4,3 |
3,5 |
2,5 |
| Поздняя неонат. смертность ‰ |
5,1 |
7,5 |
4,7 |
3,8 |
4,0 |
4,7 |
3,8 |
1,7 |
2,9 |
| Неонатальная смертность ‰ |
13,4 |
18,1 |
11,1 |
10,6 |
10,8 |
9,7 |
8,1 |
5,2 |
5,4 |
| Постнеонат. смертность ‰ |
8,1 |
7,2 |
5,7 |
5,6 |
6,4 |
6,4 |
4,8 |
3,9 |
5,4 |
| Младенч. смертность ‰ |
21,3 |
25,2 |
16,8 |
16,7 |
16,4 |
16,1 |
12,8 |
9,1 |
10,7 |
Мы не будем утомлять читателя сравнением статистических показателей. Хотим
обратить внимание только на один факт: показатели ранней неонатальной смертности
в Новгородской области, судя по 2002 году, остаются в 2 раза выше, чем в Коми.
Хотя авторы осознают, что данные различия могут быть обусловлены целым рядом
причин (материальными вложениями в отрасль, наличием оборудования, коек,
персонала и т.д.).
Таблица № 7. Основные качественные показатели работы
неонатальной службы Новгородской области.
| Показатель |
2002 |
2001 |
2000 |
| Родилось живыми (тыс.) |
6221 |
5796 |
5365 |
| Из них недоношенных |
321 (5,2%) |
319 (5,5%) |
293 (5,5%) |
| Умерло до 1 года |
76 |
73 |
75 |
| Показатель младенческой смертности |
12,2‰ |
12,6‰ |
14‰ |
| Умерло до года недоношенных |
34 (44,7%) |
28 (38,9%) |
38 (50,7%) |
| Умерло от 0 до 28 суток |
44 |
40 |
45 |
| Из них недоношенных |
28 (63,6%) |
21 (53,8%) |
13 (28,9%) |
| Показатель неонатальной смертности |
7,07‰ |
6,8‰ |
9,3‰ |
| Умерло от 0 до 7 суток |
34 |
31 |
32 |
| Из них недоношенных |
22 (64,7%) |
18 (60%) |
- |
| Показатель ранней неонатальной смертности |
5,46‰ |
5,2‰ |
6,3‰ |
| Удельный вес неонатальной смертности в
структуре младенческой |
57,9% |
54,2% |
60% |
В отличие от России, в большинстве стран Западной Европы существует
достаточно четкое разделение неонатальных отделений на три уровня по объему,
оказываемой помощи и две модели Службы Срочного Неонатального Транспорта (ССНТ).
Существуют службы специализированной помощи, занимающиеся всеми видами
транспортировки в регионе и службы транспортировки «по вызову», которые
обеспечиваются крупными отделениями реанимации и интенсивной терапии
новорожденных. Также объединения отделений интенсивной терапии новорожденных,
работающих вместе, могут обеспечивать ССНТ «по вызову». Каждая модель
организована по-разному (см. таблицы №№ 8-9):
Специализированная ССНТ (специализированное транспортное средство и
оборудование для неонатального транспорта):
а) связана с отделением интенсивной терапии новорожденных: бригада работает
по графику дежурств только для транспорта и оплачивается региональными
национальными службами скорой помощи;
б) основана на базе отделения интенсивной терапии новорожденных: бригада
работает по графику сменных дежурств в одном отделении интенсивной терапии
новорожденных и оплачивается госпиталем;
в) основана на дежурстве отделения интенсивной терапии новорожденных: все
отделения интенсивной терапии новорожденных в регионе поочередно дежурят для
обеспечения транспортной бригадой новорожденных, члены каждой бригады дежурят в
собственных отделениях интенсивной терапии новорожденных. Бригада оплачивается
региональными национальными службами скорой помощи.
ССНТ «по вызову» (в основном не имеют специализированного транспортного
средства, но имеют специализированное транспортное оборудование, которое
помещается в стандартную машину скорой помощи):
а) основана на базе отделения интенсивной терапии новорожденных:
индивидуальные отделения интенсивной терапии новорожденных, принимающие ребенка,
могут посылать свой собственный персонал забирать ребенка;
б) регионализированая: индивидуальные отделения интенсивной терапии
новорожденных могут принимать участие в совместном обеспечении транспортной
службы в регионе;
в) основана на базе направляющего госпиталя: персонал из направляющего
госпиталя может транспортировать ребенка в принимающее отделение интенсивной
терапии новорожденных.
Таблица № 8. Процесс срочной транспортировки
(данные европейской ассоциации неонатального транспорта (EUROPET), 1999).
| Вызов для трансфера: обсуждение, советы и поддержка
для врача, направляющего больного, план действий |
| Транспортная бригада отправляется из основного госпиталя:
продолжение консультаций и поддержки направляющего врача Транспортная
бригада прибывает в отправляющий госпиталь: оценка состояния и
стабилизация для транспортировки
Перевозка ребенка в принимающий госпиталь: мониторинг, постоянная
оценка состояния, специфическое лечение, если необходимо
Транспортная бригада прибывает в принимающий госпиталь: заключительная
оценка состояния, передача в руки, принимающей команде медперсонала |
Таблица 9. Характеристики двух моделей срочного неонатального
транспорта (данные европейской ассоциации неонатального транспорта (EUROPET),
1999).
| Показатель |
Специализированные |
дежурство по вызову
(on-call) |
| Время активации |
обычно короче |
обычно длиннее |
| Возможность |
круглосуточно |
по вызову |
| Покрываемые дистанции |
длиннее |
короче |
| Покрываемые зоны |
обычно больше |
обычно меньше |
| Принимающий центр |
все ОРИТ новорожденных (межгоспитальные
транспортировки) |
только ОРИТ новорожденных, где базируются
ССНТ |
| Индивидуальный специфический опыт
транспортировки |
больше, потому что в основном предназначены
для транспортной службы |
меньше, потому что временно востребуются из
какого-либо ОРИТ |
Выбор между двумя моделями зависит от числа транспортировок в год и от
госпиталей, принимающих детей (см.таблицу № 10):
специализированная служба: все транспортировки проводятся бригадой,
предназначенной специально для этого. Оптимальное количество транспортировок в
год должно быть 400-600. Количество транспортировок менее 400 увеличивает
стоимость, а более 600 снижает КПД;
служба «по вызову»: в такой организационной модели транспорт является одним
из аспектов работы определенного отделения интенсивной терапии новорожденных и
проводится персоналом этого отделения. Оптимальное количество транспортировок в
год - 150-200.
Таблица 10. Организация ССНТ в некоторых европейских регионах
(данные европейской ассоциации неонатального транспорта (EUROPET), 1999).

Примечание: Н - неонатолог, П- педиатр, М- медсестра, Д - врач, С - машина
скорой помощи, СС- специализированная машина скорой помощи, В - вертолет, *
- 5 бригад на дежурстве.
В Европе для оценки оптимального количества транспортировок в год и для
контроля стоимости существует, так называемый индекс неонатальных трансферов
(транспортировок).
Индекс неонатальных трансферов (ИНТ) выражает количество новорожденных,
транспортированных на 100 живорожденных, и может быть применен для сравнения
потока новорожденных между учреждениями в любой зоне. Низкий ИНТ (около 1%)
показывает хорошо действующее распределение перинатальных учреждений и хорошо
организованные службы материнских и неонатальных трансферов. Фактически, там,
где перинатальная помощь новорожденным высокого риска была регионализована,
например, в Нидерландах, ИНТ ниже 1%, в то время как в зонах с минимальной
организацией и гетерогенным распределением родильных отделений, ИНТ может
достигать 2,6%, например в Лацио (Италия).
В регионах с множеством небольших родильных домов нужда в транспортировках
новорожденных также может быть выше, потому что компетенция персонала в
диагностике перинатальных рисков и патологии снижается из-за спорадического
возникновения таких случаев и отсутствия опыта работы.
В городе Санкт-Петербурге существующая транспортная служба, хотя и напоминает
первую европейскую модель ССНТ, все же существенно отличается от нее.

