Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава № 6. Нарушения гемодинамики
Как известно (Зильбер А.П., 1984) гемодинамические нарушения и гиповолемия
той или иной степени выраженности сопровождают любую тяжелую патологию, и в том
числе патологию периода новорожденности. Почти всегда они присутствуют при
состояниях, требующих проведения реанимационных мероприятиях и интенсивной
терапии. Кроме того, они, как правило, плохо диагностируются и своевременно не
устраняются. Поскольку, по нашему мнению, трактовка причин нарушений
гемодинамики часто бывает ошибочной, то, перефразируя Зильбера А.П. (1984),
считаем необходимым указать на наиболее часто встречающиеся ошибки.
Во-первых, это бессознательное уравнивание понятий «давление», даже не
давление, а именно артериальное давление и кровоток, а также понятий
«артериальная гипотония» и «шок». При этом чаще всего врач не имеет объективных
методов оценки кровотока или просто не применяет их, считая артериальное
давление единственным показателем кровотока. Хотя, давно хорошо известно (Фолков
Б., Нил Э., 1976), что артериальное давление очень условный критерий состояния
гемодинамики, а ее главный показатель – объемный кровоток, прямо
пропорциональный артериальному давлению и обратно пропорциональный сосудистому
сопротивлению. Поэтому, увеличивая сосудистое сопротивление, например,
адреналином, мы чаще всего добиваемся снижения объемного кровотока и ухудшения
перфузии органов. В этом кроется суть второй ошибки.
Так как объемный кровоток зависит не от одной составляющей (давление), а от
двух (давление и сосудистое сопротивление), то и увеличить его можно, влияя на
обе эти составляющие. Например, повышением артериального давления и/или
снижением сосудистого сопротивления. Для того, чтобы вспомнить, как это чаще
всего происходит в клинической практике, позволим себе небольшую цитату из книги
Зильбера А.П. «Клиническая физиология в анестезиологии и реаниматологии»: «Выбор
пути зависит от конечной цели и применяющихся средств. Во всяком случае, принцип
«цель оправдывает средства» в приложении к реанимационной ситуации должен быть
на последнем месте, поскольку этот принцип есть свидетельство того, что не мы
ведем больного, а патология – нас. Например, в большинстве клинических
ситуаций использование для повышения артериального давления сосудосуживающих
средств, действующих путем увеличения периферического сопротивления, является
неоправданным и, как правило, вредным».
В-третьих, чаще всего наши неонатальные клиники не имеют возможности
измерения центрального венозного давления. Чаще всего это приводит к тому, что
венозным давлением просто пренебрегают, почему-то считая его равным норме (3-4
см.вод.ст.). Хотя вклад ЦВД в обеспечение адекватной преднагрузки сердца будет
определять адекватный выброс крови правым желудочком сердца. При низкой
преднагрузке (сниженное ЦВД) невозможно обеспечить увеличение сердечного выброса
и объемного кровотока, что особенно важно при инфекционно-токсическом или
постгеморрагическом шоке.
Недооценка степени преднагрузки (венозная перегрузка правого желудочка) может
быть фатальной: например, острая миокардиальная недостаточность при тяжелом
постгипоксическом синдроме, сопровождающаяся высоким ЦВД.
Особую сложность в диагностике нарушения гемодинамики в неонатологии
составляют еще и потому, что часто сочетаются с выраженными дыхательными
нарушениями и переходными состояниями периода новорожденности. Установлено, что
частота артериальной гипотензии увеличивается у детей с экстремально низкой
массой тела. Сразу же оговоримся о физиологическом различии понятий гипотензии и
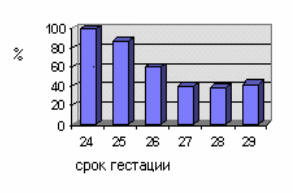
гиповолемии. У недоношенных со сроком гестации 24 недели частота гипотензии
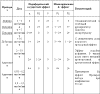
составляет около 100% (см. рисунок № 5).
Рисунок № 5. Частота артериальной гипотонии в зависимости от
срока гестации (
N.Evans, 1997).
По нашим данным нарушения гемодинамики и гиповолемия особенно часто
сопровождают инфекционную патологию у новорожденных (см. таблицу № 30).
Как известно, главным принципом диагностики гемодинамических нарушений и
гиповолемии должна быть комплексная оценка клинических, мониторных и
лабораторных показателей.
Для объективной оценки состояния кровообращения и диагностики гиповолемии у
новорожденных наряду с клиническими признаками, свидетельствующими об
адекватности или неадекватности тканевого кровотока (темп диуреза, симптом
«белого пятна») необходимо использовать мониторинг таких показателей
гемодинамики как АД, ЦВД, ЧСС, измерение ОЦК с помощью индикатора дефицита
циркулирующей крови, регистрация капиллярного кровотока.
Таблица № 30. Частота нарушений гемодинамики у детей с
различными формами инфекционного процесса в разгар заболевания (Иванов Д.О.,
2002).
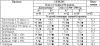
Примечание: А* - гипоэргический вариант сепсиса. Б* - гиперэргический
вариант сепсиса. ♠ - Р <0,05 – между вариантом А и вариантом Б; ■ Р <0,05 между
вариантом А сепсиса и пневмонией; ☻- Р <0,05 между вариантом Б и пневмонией.
К постановке диагноза гиповолемии следует подходить с большой осторожностью,
потому что и недооценка нарушений гемодинамики, так и излишняя активность и
агрессивность врача в терапии может вызывать трудно курабельные нарушения. Для
оценки системной гемодинамики в практической работе полезно ориентироваться на
номограммы артериального давления у новорожденных в первые 12 часов жизни, в
зависимости от массы тела (см. приложение № 7).
Для оценки патогенеза расстройств гемодинамики у конкретного больного следует
указать на отдельные факторы, приводящие к критическому уменьшению тканевого
кровотока у новорожденного ребенка (Меньшугин И.Н., 1993 с изменениями):
Снижение кровотока из-за недостаточного притока к правому предсердию :
А) гиповолемические состояния (патологические потери жидкостей организма,
кровопотеря, фето-плацентарная и фето-фетальная трансфузия, разрыв сосудов
пуповины);
Б) патологическая текучесть капилляров (секвестрация жидкости в тканях):
гидростатический компонент (при повышенном ЦВД);
гипопротеинемический компонент (становится значимым при общем белке сыворотки
крови < 50 г/л);
воспалительно-трофический компонент (каскад цепных воспалительных реакций Ю
прилипание активированных лейкоцитов и тромбоцитов к эндотелию сосудов
микроциркуляторного русла Ю выделение лейкотриенов, тромбоксанов,
протеалитических ферментов, свободных радикалов);
лимфатический компонент (нарушение оттока лимфы будет влиять на вышеуказанные
факторы);
Недостаточность периферического кровотока из-за нарушения сосудистого тонуса:
повышение сосудистого тонуса (I фаза шока, медикаментозные препараты,
термическая травма (охлаждение) и т.д.);
понижение сосудистого тонуса (II фаза шока, медикаментозные препараты,
термическая травма (перегрев), снижение чувствительности адренорецепторов к
эндогенным катехоламинам, глубокая кома и т.д.);
Снижение периферического кровотока из-за недостаточного сердечного выброса:
снижение диастолического наполнения желудочков из-за уменьшения венозного
возврата крови к сердцу;
снижение сократительной функции миокарда;
нарушение коронарного кровотока при низком артериальном давлении;
нарушение ритма и частоты сердечных сокращений (брадикардии или тахикардии,
нарушение координации в сокращении предсердий и желудочков);
тампонада перикарда;
высокая постнагрузка при артериальной и легочной гипертензии, сужении
магистральных сосудов, клапанном и подклапанном стенозе аорты;
- перегрузка «объемом» при септальных дефектах, сосудистых шунтах,
недостаточности клапанов с регургитацией;
Имеется несколько общих патофизиологических моментов, характерных для всех
видов нарушений центральной и периферической гемодинамики:
1. Дефицит ОЦК, абсолютный или относительный, сочетающийся с первичным или
вторичным поражением сердца и с повышением периферического сосудистого
сопротивления за счет гиперкатехоламинемии. Возникает, так называемый «большой
гемодинамический самоухудшающийся круг».
2 Главными стимуляторами выделения катехоламинов являются гиповолемия,
гипоксия, лактат-ацидоз и т.д. Особенно большое значение для дальнейшего
ухудшения состояния больного имеет несвоевременная коррекция указанных
нарушений, вызывающих за счет централизации кровообращения обеднение
периферического тканевого кровотока.
3. Реологические расстройства в области микроциркуляции представляют собой
главное патологическое явление при нарушении гемодинамики. При этом происходит
нарушение снабжения клеток энергией и другими необходимыми веществами для
жизнедеятельности.
4. Прогрессирующий ацидоз достигает критической точки. Прекращается
жизнедеятельность клеток, что приводит к появлению очагов некроза.
5. Тканевая гипоксия приводит к недостаточности энергогенеза. Возникает
сердечная недостаточность как частный случай энергодинамической недостаточности.
6. Артериальная гипотензия как симптом имеет второстепенное значение (при
нормальных цифрах АД может быть резко нарушена тканевая перфузия из-за
выраженной вазоконстрикции). По нашим наблюдениям, лучше иметь дело с пониженным
АД, если обеспечена удовлетворительная тканевая перфузия.
Таким образом, относительная или абсолютная гиповолемия будет непременным
спутником нарушений центральной и периферической гемодинамики. Для клинической
картины абсолютной гиповолемии характерны следующие клинические и лабораторные
признаки:
акроцианоз, бледность, «мраморный рисунок» кожных покровов;
симптом «белого пятна» более 3 секунд;
холодные дистальные отделы конечностей;
общая гипотермия;
синдром угнетения ЦНС, с выраженностью до комы;
при аускультации сердца определяются тахикардия и глухость сердечных тонов;
пульс на периферических артериях либо не определяется, либо малого
наполнения;
диурез снижен (менее 0,5 мл/кг/ч в первые сутки жизни или менее 1,0 мл/кг/час
в последующие);
системное АД снижено, однако, АД может быть снижено умеренно из-за увеличения
ОПСС и централизации кровообращения (номограмма АД для новорожденных детей
представлена в приложении 7);
ЦВД < 4 см.вод.ст (1 см вод.ст. = 0,74 мм рт.ст) (ЦВД измеряется через
катетер с внутренним диаметром не менее 1 мм, заведенный в нижнюю полую вену
через пупочную вену до уровня 1–2 см выше диафрагмы или катетер заведенный в
бедренную, подключичную, яремную вены; норма ЦВД 4-6 см.рт.ст.).
снижение капиллярного кровотока;
метаболический ацидоз;
снижение ОЦК.
При относительной гиповолемии симптоматика зависит от основного заболевания.
Общим правилом является длительная клиническая компенсация. Например, возможно
сочетание отечного синдрома с гиповолемией при генерализованных бактериальных
инфекциях.
Для простоты решения вопроса об этиологии гиповолемии рекомендуем таблицу,
основанную на ведущем нарушении параметров центральной гемодинамики при I фазе
шока.
ПАРАМЕТРЫ центральной гемодинамики: ОЦК,
АД, ЧСС, ЦВД при различных видах шока.

Терапия гемодинамических нарушений у новорожденных детей.
Нарушения тканевой перфузии у новорожденных детей требуют активной терапии,
так как длительная гипоперфузия внутренних органов (более 2 часов) может
приводить к возникновению значимых органных поражений. При подготовке к
транспортировке новорожденного крайне важно выявить факторы, вызвавшие
недостаточность кровообращения, для выбора приоритетов терапии (внутривенная
инфузия, инотропная поддержка, гормонотерапия и т.д.).
Последовательность основных мероприятий, направленных на восстановление
адекватного кровообращения у новорожденного ребенка:
1) Оценка состояния больного с выделением ведущего фактора, обуславливающего
недостаточность кровообращения. При наличии данных за наличие шока -
противошоковая терапия.
2) Устранение гипоксемии, ацидоза, гипотермии.
3) Обеспечение оптимального уровня глюкозы крови.
4) Обеспечение оптимального уровня гемоглобина и гематокрита.
Основные этапы устранение гемодинамических нарушений.
Инфузионная терапия (объемом) будет являться основным методом лечения
гемодинамических нарушений при наличии положительного ответа на проводимую
терапию в виде повышения артериального давления. В случае отсутствия такого
ответа основное место в терапии будет занимать инотропная поддержка.
Расчет объема инфузионной терапии будет зависеть от степени артериальной
гипотонии (см. таблицу № 31).
Таблица № 31. Расчет величины стартового объема инфузионной
терапии. (Меньшугин И.В., 1993).
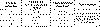
В практической работе чаще всего используется расчет, основанный на
эмпирических данных (Шабалов Н.П., 1996; B.L. Farris et al., 2002). Вводится
физиологический раствор (при гематокрите более 35%) из расчета 10 мл/кг в
течение 10-20 минут. Если же гематокрит менее 35%, то больному должна быть
перелита одногруппная эритроцитная масса 5-10 млкг в течение 30-40 минут.
При введении стартового объема инфузионной терапии через 1 час после введения
должна быть произведена оценка показателей центральной гемодинамики. Известны 4
возможных типа реакций центральной гемодинамики (Меньшугин И.Н., 1993 с
изменениями):
1. АД – нормализация; ЦВД – нормализация (вероятно, имела место гиповолемия;
нагрузка объемом быстро снижается; переход на поддерживающие инфузии; нет
показаний для назначения инотропных препаратов).
2. АД – нормализация; ЦВД – повышение выше нормы или его прирост > 5 мм.рт.ст.
(объем инфузионной терапии = ФП + назначение инотропных препаратов в
диуретической дозе (допмин или добутамин менее 3 мкг/кг/мин)).
3. АД – после кратковременного подъема, снижение ниже нормы; ЦВД – умеренное
повышение (значительные потери ОЦК, обусловлены патологической капиллярной
проницаемостью; необходимо продолжать нагрузку объемом; объем инфузионной
терапии превышает ФП + назначение инотропных препаратов в средних дозах (допмин
или добутамин 5,0-10,0 мкг/кг/мин)).
4. АД – снижение ниже нормы; ЦВД – повышение выше нормы или его прирост > 5
мм.рт.ст. (объем инфузионной терапии должен быть уменьшен до 30-70% ФП +
назначение нитратов и инотропных препаратов в высоких дозировках + назначение
α-адреномиметиков).
К сожалению, адекватная оценка терапии объемом возможна только при
одновременном измерении АД и ЦВД. При отсутствии измерении указанных показателей
гемодинамики терапия «вслепую» чревата большим количеством осложнений.
Физиологическая потребность новорожденного в жидкости.
Водный баланс организма поддерживается благодаря адекватному поступлению воды
в соответствии с ее потерями. Как известно, организм получает воду с пищей и в
результате обменных процессов. Потери воды происходят через легкие (путем
перспирации), кожу (потение), с калом и мочой. Суточная потребность организма в
жидкости зависит от ее потерь. В норме эти потери определяются: температурой и
влажностью окружающей среды, температурой тела, массой и поверхностью тела,
возрастом. У взрослого человека эта потребность колеблется от 1,0 до 3,0 литров
и более. Поскольку у новорожденного ребенка общее количество воды составляет 80%
от массы тела, то потребность в жидкости, в зависимости от внешних условий может
отличаться в несколько раз. На наш взгляд, в неонатальной медицине происходит
некоторое смещение понятий: в какой-то степени мы «путаем» физиологическую
потребность в жидкости ребенка, пусть даже и глубоко недоношенного, имеющего
физиологическое состояние и потребность в водной нагрузке больного
новорожденного с определенной нозологией.
Например, если здоровый ребенок нуждается в определенной температуре
окружающей среды (около 25-27 градусов Цельсия), определенном проценте кислорода
во вдыхаемом воздухе (21%), определенном количестве пищи и воды (зависит от
суток жизни), то нельзя механистически перенести эти показатели на больного
новорожденного и недоношенного, что по существу и не делается в клинической
практике. И хорошо известно, что в очень широком диапазоне может колебаться
потребность больного в кислороде во вдыхаемой воздушной смеси, потребность в
дополнительном обогреве или охлаждении, потребность в энергетической нагрузке.
Точно также разной будет потребность в водной нагрузке в зависимости от
патологии, ее тяжести и стадии развития.
По нашему мнению, большой диапазон физиологических потребностей в жидкости,
указываемых разными авторами (Цыбулькин Э.К., 1984, Гомелла Т.Л., 1998; Avery G
et al., 2000) определяется различием технологий ухода за новорожденными и
недоношенными, а также травматичностью первичного пособия после рождения (см.
таблицы №№ 32 -33).
Таблица № 32. СУТОЧНЫЕ ФИЗИОЛОГИЧЕСКИЕ ПОТРЕБНОСТИ В ЖИДКОСТИ
У НОВОРОЖДЕННЫХ (Цыбулькин Э.К., 1984).

Таблица № 33. Потребности в жидкости у новорожденных детей (G.
Avery, 2000).
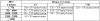
В настоящее время в г. Санкт-Петербурге при проведении инфузионной терапии,
по крайней мере, в ДГБ№1, отмечается тенденция к использованию меньших объемов,
чем это было 5-10 лет назад, руководствуясь следующими принципами инфузионной
терапии.
Общие принципы инфузионной терапии.
Инфузионная терапия – комплекс лечебных мероприятий, направленных на
сохранение гомеостаза (водно-электролитного и кислотно-основного баланса)
организма и коррекцию его нарушений.
В задачи инфузионной терапии входят:
Коррекция водно-электролитных нарушений, развившихся внутриутробно или
вследствие угрожающего состояния.
Сохранение водно-электролитного баланса посредством компенсации потерь
жидкости и электролитов, обеспечение энергетических нужд и течения пластических
процессов при невозможности энтерального питания (ранний период после
критического состояния, перенесенного в родах и адаптации глубоко незрелых
детей).
Показания для проведения инфузионной терапии у новорожденных:
Состояния, сопровождающиеся нарушениями процессов метаболизма и нарушения
функции жизненно важных органов (тяжелая интранатальная асфиксия, ГБН,
ДВС-синдром, сепсис, ОПН, декомпенсированная СН и др.).
Состояния, сопровождающиеся нарушенной толерантностью к энтеральной нагрузке
(кишечные инфекции, ЯНЭК, хирургическая патология ЖКТ).
Незрелость органов и систем регуляции водно-электролитного баланса и
толерантности к энтеральному питанию у глубоконедоношенных детей.
Естественно, что инфузионную терапию следует рассматривать как этап до
введения парентерального или энтерального питания.
При проведении инфузионной терапии необходимо учитывать следующие
анатомо-физиологические особенности новорожденного:
Новорожденные дети, имея низкую способность к концентрации мочи, очень
чувствительны к снижению объема поступающей жидкости;
Характерные для новорожденных большая величина отношения площади поверхности
тела и респираторного тракта к массе тела;
Тонкая и богато васкуляризированная кожа, высокое содержание воды на единицу
массы тела при частом дыхании, обуславливают значительный уровень «неощутимых»
потерь жидкости, вызванных испарением ее с поверхности тела и дыхательных путей
(см. таблицу № 25);
Почки новорожденного не способны быстро ответить на резкое увеличение водной
нагрузки немедленным выведением избытка внеклеточной жидкости;
Клиренс свободной воды может быть снижен в связи с повышением секреции
антидиуретического гормона при интранатальной асфиксии, ВЖК, СДР, проведении ИВЛ,
пневмотороксе. Его уровень тем выше, чем тяжелее состояние ребенка при рождении;
Несмотря на высокий уровень выведения натрия почками, недоношенные дети имеют
низкую способность к выведению избытка натрия при перегрузке;
Для новорожденных характерен более высокий уровень калия плазмы крови в
первые трое суток жизни, но способность к экскреции данного электролита тоже
низка.
При проведении инфузионной терапии у новорожденных необходимо
руководствоваться следующими принципами:
Объем жидкости является основным фактором, определяющим адекватность
инфузионной терапии;
Необходимость постепенности (поэтапности) (Цыбулькин Э.К., 1984) увеличения
водной нагрузки и введения в состав инфузионной программы новых компонентов с
учетом индивидуальных особенностей постнатального созревания функции почек или
ее востановления при патологических состояниях;
Необходимость проведения клинико-лабораторного контроля водно-электролитного
баланса для оценки адекватности инфузионной программы.
Факторы, определяющие потребности в жидкости у новорожденного, следующие:
«Неощутимые» потери жидкости, обусловленные испарением с поверхности тела и
дыхательных путей (см. таблица № 25). Величина этих потерь обратно
пропорциональна весу при рождении и гестационному возрасту. Как уже указывалось,
примерно 30% «неощутимых» потерь происходить при увлажнении газовой смеси в
дыхательных путях и 70% путем испарения с кожи.
Потери жидкости со стулом составляют 5-10 мл/кг/сутки. В первые дни жизни они
обычно не учитываются, так как потери жидкости с меконием незначительны.
Задержка жидкости в новых тканях в течении роста. Для недоношенных обычно
прибавка массы тела составляет 1-2% в сутки и 60-70% ее составляет вода.
Учитывается, начиная со второй недели жизни.
Безопасный для новорожденного ребенка объем диуреза определяется пределами
концентрационной способности почек. Осмолярность мочи около 300 мосмоль/л близка
к среднему уровню, который могут продуцировать почки новорожденного и является
показателем безопасной водной нагрузки. Таким образом, как указывает Зильбер
А.П. (1984) осмолярность, в том числе и мочи, является лабораторным показателем,
требующим контроля в практике ИТАР.
Патологические потери жидкости и электролитов: с желудочным содержимым при
срыгивании, ликворея, кровотечения, «хирургические потери» из ран, дренажей и
т.д.
Как видно из таблицы № 33 у новорожденных детей отмечают три периода, в
каждом из которых объем вводимой жидкости различен.
Первый период (1-2 сутки жизни) может быть назван переходным
.
Он характеризуется большими потерями жидкости, за счет значительных потерь
жидкости испарением и выведением значительного объема внеклеточной жидкости и
электролитов почками. В этот период расчет объема инфузионной терапии будет
определяться следующими обстоятельствами. Впервые двое суток жизни почки
доношенного новорожденного, получающего внутривенно жидкость и электролиты
должны экскретировать около 15 мосм/кг/сутки (Папаян А.В., Стяжкина И.С., 2002).
Объем диуреза 50 мл/кг/сутки и неощутимые потери воды 20 мл/кг/сутки,
обуславливают потребность в жидкости = 70 мл/кг/сутки. При этом расчете
пренебрегают потерей жидкости со стулом и задержкой воды в тканях. С учетом
отрицательного водного баланса 5-10 мл/кг/сутки истинная потребность в воде
составляет 60-65 мл/кг/сутки.
Естественно, что у недоношенных детей, имеющих большие «неощутимые» потери
воды потребность в жидкости больше. В течение первых дней жизни у недоношенных
детей экскреторная нагрузка почек мала и составляет 8 мосм/кг/сутки
электролитов, образующихся при тканевом катаболизме и 2 мэкв/кг/сутки хлорида
натрия (4 мосм/кг/сутки), вводимых с инфузионной терапией со 2-3 суток жизни.
Для экскреции этой нагрузки почками при осмолярности мочи = 300 мосм/л
достаточен диурез 40-50 мл/кг/сутки. Таким образом, недоношенные дети с массой
тела менее 1500 грамм требуют 80-100 мл/кг/сутки (60-70 мл – неощутимые потери
жидкости + 40-50 мл – диурез – 10-15 мл для негативного баланса) в первые-вторые
сутки жизни.
У глубоконедоношенных и детей с экстремально низкой массой тела при рождении
неощутимые потери жидкости еще выше. Их потребности в жидкости могут составлять
150-250 мл/кг/сутки.
NB: У новорожденных, особенно недоношенных, должен осуществляться тщательный
контроль водно-электролитного баланса, поскольку последствия жидкостной
перегрузки могут быть выражены и трудно исправимы.
С увеличением постнатального возраста и началом энтерального питания,
повышается экскреция электролитов почками и потери воды со стулом, начинается
задержка воды в новых тканях. Поэтому с 3-4 суток жизни потребность в жидкости
увеличивается.
Второй период (стабилизации) характеризуется стабилизацией массы тела.
Уменьшаются потери жидкости испарением за счет кератинизации кожных покровов. В
этот период обычно происходит осторожное введение и/или расширение энтеральной
нагрузки и компонентов парентерального питания. Начинается положительная
динамика веса.
Третий период (стабильного роста) начинается со 2-3 недели жизни. В
этот период потребности в жидкости и электролитах для детей различного
гестационного возраста одинакова.
Обращаем внимание, что при проведении инфузионной терапии должен
осуществляться клинико-лабораторный контроль за:
Весом тела (1-2 раза в сутки);
Количеством, поступивших всеми путями жидкости и электролитов;
Потерями жидкости и электролитов с диурезом и стулом;
Уровнем электролитов плазмы крови (1-2 раза в сутки);
Уровнем креатинина и мочевины плазмы крови;
Неощутимыми потерями воды;
Патологическими потерями воды и электролитов (желудочный застой, срыгивания,
диарея; дренажи и т.д.);
Функцией почек (удельный вес и осмолярность мочи).
Инотропная поддержка.
Единого мнения в литературе по поводу выбора стартового инотропного препарата
нет. В России, как правило, стартовым препаратом инотропной поддержки выбирается
допамин в дозе 2,5 – 5,0 мкг/кг/мин. Основные дозозависимые эффекты инотропных
препаратов представлены в таблице № 34.
За рубежом имеются рекомендации (Roze et al., 1993) проведения стартовой
инотропной терапии добутамином в дозах от 10 до 20 мкг/кг/мин., учитывая
редуцирующие влияние допамина на ренальный кровоток в дозе более 4 мкг/кг/мин.,
а также доказанное влияние допмина на сопротивление сосудов (повышение) и
сердечный выброс (уменьшение).
В нашей стране при отсутствии эффекта от допмина в дозе 5,0 – 7,5 мкг/кг/мин,
в условиях адекватной нагрузки объемом и рН не менее 7,25, принято увеличение
вводимой дозы более 7,5 – 10 мкг/кг/мин. Однако, повышение указанной дозы ведет
к снижению
b1- эффекта допмина. По этой причине, для сохранения и
усиления b1- эффекта, назначается добутамин в дозе 5 – 20 мкг/кг/мин.
При недостаточном эффекте или отсутствия эффекта от добутамина, третьим
препаратом назначается адреналин, лучше сохраняющий свои инотропные свойства при
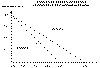
низком рН (см. рисунок № 6). Дозы адреналина колеблются от 0,025 до 1,0
мкг/кг/мин.
Таблица № 34 . Характеристика основных адренергических
препаратов (Меньшугин И.Н., 1998).
При лечении гемодинамических нарушений необходимо учитывать, что некоторые
дети, особенно недоношенные, имеют транзиторную надпочечниковую недостаточность,
что позволяет в качестве этапного лечения применять глюкокортикостероиды.
Препаратом выбора при этом является гидрокортизон (10-15 мг/кг/сутки) в течении
1-3 суток. Целесообразно внутривенное микроструйное введение препарата с
равномерным распределением дозы в течении суток. Так, Bourchier D et al. в 1997
показали, что введение гидрокортизона в дозе 2,5 мг/кг через каждые 4 часа
позволило увеличить АД у 81% детей. К сожалению, указанные авторы подчеркивают,
что отдаленные последствия такой терапии не известны.
Рисунок № 6.
Обеспечение венозного доступа должно быть проведено до начала транспортировки
больного, исходя из стандартов, принятых в конкретном регионе.
Для проведения инфузионной терапии могут использоваться следующие венозные
доступы (см. таблицу № 35).
Таблица № 35. Типы катетеров, используемых в неонатальной
реанимации (данные Бойковой М.В., 2000 с изменениями).
| тип катетера |
показания |
осложнения |
место постановки |
сестринский уход |
растворы |
| Периферич. венозный
катетер, тефлоно вая канюля 19-24 G размера; ставится процедур-ной
медицинс-кой сестрой |
Используется для введения лекарств и
парентерального питания, инфузий жиров и растворов глюкозы < 12,5 %, для
перелива-ния крови и плазмы. |
Инфильтрат, флебит, нарушение проходимости
катетера. Возможна экстраваза-ция. |
Последовательно от мелких периферических вен
к более крупным, т. к. вена может быть использована повторно. Не ставить в
вены головы ниже линии волосяного покрова. |
Наблюдение за конечностью, в которой
находится катетер: каждый раз при введении лекарств или переливании крови,
или каждый час. При появлении покраснения, отека, припухлости или утечки
катетер следует удалить. При закреплении катетера необходимо учитывать
возможность наблюдения за вовлеченной конечностью. |
Раствор глюкозы ≤ 12,5% ; Растворы
аминокислот ≤ 2%;
Растворы кальция ≤ 400 мг/100 мл. |
| Cиликоно-вый катетер
(линия), ставится процедур-ной меицинской сестрой |
Используется для дли-тельного
парентерального питания, введения жиров, лекарств. Может быть перифери
ческой или централь-ной. Не может быть использо вана для перелива-ния
крови или кровезаменителей и инфузии дилантина. Не рекомендуется также
использо-вать для взятия крови на анализы. Нельзя использо вать для
струйного введения растворов шприцы большого объема (10,20,50 мл). |
Центральная линия : сердечные аритмии,
венозный застой катетеризи-рованной конечности, нарушение проходимости
катетера. Периферическая -линия инфильтрат, флебит, нарушение
проходимости катетера. |
Центральная линия : конец катетера
должен находиться в верхней полой вене у входа в правое предсердие, в
подключичной или в яремной вене, если катетер поставлен с верхних
конечностей или с вен головы. Конец катетера должен находиться в нижней
полой вене на уровне диафрагмы, если катетер поставлен с ноги. Место
постановки должно быть подтверждено рентген-контрастным исследованием.
Количество контраста - 0,5 мл с учетом заполнения иглы-бабочки, если линия
не длиннее 35 см. |
Оценивать правильность фиксации, проверять
место введения на признаки инфицирования, экссудата. Если катетер
периферический, контроль за появлением признаков отека, флебита.
Переклеить пластырь, если закрепление его ненадежно. Для посева линии :
отрезать кусочек линии стерильными ножницами, поместить в стер. контейнер
со средой и отправить в лабораторию. В историю болезни необходимо
записывать, сколько было отрезано от линии для посева или при устранении
протечки в линии, или сколько сантиметров было подтянуто после
контрастирования. |
Центральная линия Нет лимита
концентрации глюкозы, в центральный катетер можно производить одновременно
инфузию допамина, в/в растворов для парэнтераль-ного питания и жировых
эмульсий.
Периферическая линия:
ограничения такие же как для периферического катетера. Все силиконовые
катетеры требуют гепариниза-ции (0,1 ЕД гепарина на 1,0 мл вводимой
жидкости, если скорость инфузии превышает 2,0 мл в час и 0,5 ЕД гепарина
на 1,0 мл вводимой жидкости, если скорость инфузии менее 2,0 мл в час. |
| Пупочный артериальный
катетер (размер 3.5, 5 Fr), ставится врачом. |
Катетер выбора для взятия крови на КЩР и
мониторинга артериального давления у детей с момента рождения до 1 недели
жизни. Детей со стоящим артериальным пупочным катетером не рекомендуется
кормить. |
Снижение перфузии в нижних конечностях и ЖКТ:
может развиться некроз тканей. Воздушная эмболия. Быстрая и большая
крово-потеря при негерметичности систем проводни-ков. Все пупочные
артериальные катетеры должны быть подсоединены к монитору измерения
прямого АД. Необходи мо отметить, что артерии вскоре после
катетириза-ции особенно предраспо ложены к спазму, что может потребовать
удаление катетера. |
Конец катетера должен находиться в аорте на
уровне L3 - L4. Местонахождение катетера должно быть подтверждено
рентгеновским снимком. |
Контроль безопасности и герметичности
соединений, осмотр пупка, наблюдение за перфузией на ягоди-цах и ногах,
проверка пульса на бедренной артерии и артерии стопы. Об изменении цвета
нижней половины тела и конечностей немедленно сообщать врачу. Катетер
должен быть удален, если симптомы ухудшения перфузии присутствуют в
течение 10 мин и не исчезают. Пульсовая волна на мониторе измерения
прямого артериального давления не должна быть сглаженной, а должна иметь
пики присущие нормальной сфигмограмме. Пациентов с артериальным пупочным
катетером не рекомендуется класть на живот из-за опасности кровотечения.
Для того, чтобы удалить катетер, необходимо прекратить вливание
физиологического раствора NaCl, вытянуть катетер до отметки 3 см,
дождаться исчезновения пульсации в катетере и удалить его. После удаления
катетера существует опасность кровотечения! |
Для введения лекарствен-ных средств не
используется. Обязательно постоянное микро-
струйное введение гепарина на физиологическом растворе NaCl (в 1мл- 1ед)
со скоростью не более 1 мл в час. |
| Венозный
пупочный катетер, ставится врачом. |
Катетер выбора для забора крови
и инфузии растворов в течение первой недели жизни. Детей с
катетеризи-рованной пупочной веной не рекомендуется кормить. |
Осложне-ния такие же, как при
катетеризации пупочной артерии, но риск снижения перфузии нижних конечнос
тей меньше. Риск развития портальной гипертензии. Возможна экстраваза ция. |
Конец катетера должен находиться
в нижней полой вене на уровне диафрагмы. Местонахожде ние катетера
обязательно подтверждается рентгенологи чески. |
Необходимо постоянное наблюдение
за ребенком, т. к. существует опасность кровотечения из пупочной вены! |
Нет лимита концентрации глюкозы,
в центральный катетер можно производить одновременно инфузию допамина, в/в
растворов для парэнтераль-ного питания и жировых эмульсий. |
| Катетер диаметром 0,6
мм.. Ставится врачом катетеризацией центральных вен по Сельдингеру.
Катетеризация периферических вен осуществляется процедур ной медицин ской
сестрой. Возможна секцион ная постанов ка врачом-хирургом. |
Используется у пациентов, у которых нет
других возможностей венозного доступа и которому не нужен Broviac. Одним
из показаний для постановки может служить необходимость контроля ЦВД.
Время использования периферического катетера не более 2-3 суток. |
Инфицирование места постановки, инфильтрат,
тромбофлебит, нарушение проходимости катетера. Возможна экстраваза ция. |
Место постановки зависит от типа катетера:
следовать руководству для центральных и периферических катетеров. Место
постановки центрального катетера должно быть подтверждено
рентген-контрастным исследованием. |
Следить за состоянием швов и местом
постановки катетера на признаки инфицирования и отека. Остальное
наблюдение такое же как и за всеми центральными и периферическими
катетерами. |
Предельная концентрация вводимых растворов
зависит от типа катетера: центральн. или периферический. |
| Перифе-рич..
артериальный катетер, тефлоно вая канюля 22- 24 G, ставится проц. м/c или
врачом |
Использу ется у пациентов при невозмож-ности
катетеризации пупочной артерии. Использу ется для взятия пробы на газовый
состав крови. Может использо ваться для мониторинга артериального
давления. |
Снижение перфузии в вовлеченной конечности,
опасность кровотече-ния. Все периферические артериаль-ные катетеры
должны быть подключены к монитору измерения прямого АД. |
Катетеризируется лучевая артерия. Лучше
использовать катетеры Jelco или Insyte. |
Оценивать перфузию в вовлеченной конечности,
безопасность соединений систем и тройников, в периферическую артерию не
рекомендуется вводить глюкозу. Следует наблюдать за пульсовой волной на
мониторе. Промывание катетера может вызвать спазм или эмболию сосуда.
Рекомендуется менять системы для вливания и переходники по необходимости
во избежание тромбоза и эмболии. |
В перифери-ческий артери-альный катетер
нельзя вводить лекарства и глюкозу, кроме раствора для промывания : на 1
мл 0,9 % раствора NaCl 1ED гепарина со скоростью 1 мл/час. |
Как известно, периодические ошибки внутривенного введения жидкостей и
препаратов неизбежны. В связи с эти, в справочнике «Современная терапия в
неонатологии» (2000) указаны десять золотых правил, снижающих опасность
внутривенных инфузий. Считаем необходимым привести их полностью:
Сведите к минимуму назначения лекарственных препаратов, при возможности
вводите их 1-2 раза в день.
При отсутствии абсолютной необходимости никогда не проводите инфузию ребенку
более чем через 2 внутривенных линии в одно и тоже время.
Не набирайте одновременно более 30 мл любой жидкости в любой шприц, который
используется для продолжительной инфузии препаратов или кормления новорожденного
с массой тела менее 1000 грамм.
Каждый час записывайте количество введенной через каждый шприцевой насос
внутривенно жидкости, наблюдая за движением шприца и проверяя место инфузии.
При проведении инфузии с использованием большого (500 мл) резервуара с
применением перистальтического насоса (или капельницы с пережимающим клапаном и
счетчиком капель) благоразумно поместить бюретку между основным резервуаром и
контрольной частью. Ограничение количества жидкости в бюретке приведет к
снижению опасности внезапной перегрузки жидкости, подсчет количества жидкости,
остающийся каждый час в бюретке, ускорит выявление любых ошибок введения.
Кроме редких причин, не меняйте режим кормления или инфузионной терапии более
чем 1-2 раза в день. Попытайтесь приурочить эти изменения к утреннему или
вечернему обходу.
Не «прогоняйте» введенный во внутривенную линию препарат или жидкость путем
временного изменения скорости работы шприцевого насоса. Существует опасность не
только того, что шприцевой насос не будет возвращен к прежнему режиму работы, но
небезопасно и болюсное введение ребенку с нормальным уровнем сахара в крови
неожиданно большого объема глюкозы. Небольшое число детей нуждается в введении
какого-либо препарата в виде быстрой болюсной инфузии (кроме случаев острого
коллапса).
Препараты, которые необходимо вводить в течение 30 минут и более, вводятся
отдельным шприцевым насосом через инфузионную систему, подключенную к
существующей внутривенной линии. Шприц никогда не должен содержать более чем 2
дозы препараты. При проведении такой дополнительной инфузии скорость основной
инфузии не должна изменяться.
Избегайте случайного введения маленьким новорожденным детям избыточных
количеств натрия. Применение для промывания катетера растворов Геплок, Гепсал
(Прим. растворы гепарина) или 0,9% раствора натрия хлорида иногда достаточно для
того, чтобы удвоить суточное поступление натрия маленькому новорожденному
ребенку.
Назначение потенциально токсичных или летальных препаратов (таких, как
хлорамфеникол или дигоксин) требует специальной осторожности. Существует только
относительно небольшое количество ситуаций, в которых показано применение таких
потенциально опасных препаратов.
Кроме того, в том же руководстве указаны, на наш взгляд, необычайно ценные
рекомендации для практической работы, которые можно охарактеризовать «если
что-то пошло не так»:
Взяли ли Вы тот препарат ? Проверьте название и содержание препарата на
ампуле (флаконе) и коробке.
Не истек ли срок годности препарата ? Проверьте маркировку препарата.
Правильно ли препарат разведен ? Прочтите рекомендации в руководстве.
Тому ли пациенту Вы вводите препарат ? Проверьте фамилию пациента.
Правильную ли дозу препарата Вы вводите ? Два человека, независимо друг от
друга, должны соотнести шаги 1-4 с формой назначения препарата.
Подсоединили ли Вы правильный шприц ? Работайте в один момент времени только
с одним пациентом.
Проходима ли внутривенная линия ? Правильную ли линию Вы выбрали ?
Необходимо ли введение разделяющего и промывающего раствора ? Два человека
должны проверить содержимое шприца для промывания катетера.
Избавились ли Вы от всех острых частей (например, от кончиков стеклянных
ампул) ?
Правильно ли Вы записали свои действия ?
При подозрении на неправильную работу шприцевого насоса или регулятора
капельной инфузии выключите оборудование и замените его без изменения установок
скорости инфузии.

