Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава III. Топографические изменения в глазу при его острой
гипотонии
В этом разделе мы остановимся на нарушениях нормальных топографических
взаимоотношений между тканями глаза, возникающих при декомпрессии глазного
яблока, а также на факторах, их вызывающих. При этом в ходе обсуждения мы, по
возможности, исключали те изменения, которые развиваются в результате
повреждения тканей от механической травмы.
Топографические изменения, являющиеся следствием острой гипотонии глаза,
проявляются в основном деформацией тканей и только в крайних случаях - их
повреждением. Понятие "деформация тканей глаза" в данном случае отражает
специфику топографических изменений. Мы использовали этот термин также потому,
что он в последнее время все шире употребляется офтальмологами [3,10,23,79].
В связи с тем, что гипотония оперированного глаза является следствием
хирургического вмешательства, представляют интерес также деформирующие факторы,
связанные со специфической технологией выполнения внутриглазных операций,
которые оказывают воздействие на глазное яблоко в условиях его острой гипотонии
и без учета которых анализ анатомических изменений был бы невозможен.
Для более последовательного изложения материала мы условно разделили факторы,
воздействующие на глазное яблоко в условиях острой гипотонии, на интраокулярные
(то есть проявляющиеся непосредственно в тканях и структурах внутри глаза) и
экстраокулярные (воздействующие на глазное яблоко извне).
Интраокулярные факторы
Существует мнение, что во внутриглазных тканях при падении офтальмотонуса
резко нарушается обмен жидкости, что ведет кизменению их естественной
анатомической конфигурации. По данным Gloor [130], вскрытие глазного яблока при
операции способствует быстрому снижению ВГД до нуля. Это приводит к изменению
соотношения между гидростатическим, осмотическим и коллоидоосмотическим
давлением в капиллярах хориоидеи и окружающих тканях.
С одной стороны, за счет разгерметизации глаз теряет часть объема жидкости из
полостей, а с другой - создаются условия для истечения жидкой части крови из
капилляров в окружающие ткани. Развивается их отек, а выпотевание жидкой части
крови в супрахориоидальное пространство способствует увеличению объема заднего
сегмента глаза, выталкиванию вперед иридо-хрусталиковой диафрагмы и
стекловидного тела.
Егоров В.В. [26] обращает внимание на неоднозначность реакции содержимого
глаза на острую гипотонию у разных больных.
После извлечения влаги из передней камеры возможно различное положение
иридо-хрусталиковой диафрагмы, что, по мнению автора, зависит от давления в
стекловидном теле. В тех случаях, когда давление в стекловидном теле выше, чем в
передней камере, происходит резкое смещение диафрагмы вперед. Такой же точки
зрения придерживаются и многие другие авторы [15,45,137]. Однако Glomaud и соавт.
[129] в эксперименте на кроликах не выявили корреляции между показателями общего
ВГД и давления в заднем отрезке глазного яблока.
Некоторые авторы указывают на значение нарушений гемодинамики в патогенезе
топографических изменений. По предположению Посаженникова А.П.[74] при операциях
на глазу после разгерметизации глазного яблока происходит увеличение объема
сосудистого тракта, что сказывается на изменении положения стекловидного тела и
других тканей. Как было указано выше, у ряда больных после внутриглазных
операций утолщение хориоидеи сохраняется и в раннем послеоперационном периоде
[138]. Однако из-за отсутствия достоверных данных об изменениях объемного
кровотока в полости глаза непосредственно в ходе оперативного вмешательства (за
исключением наших наблюдений) данная точка зрения еще не имеет достаточного
патогенетического обоснования.
Многие авторы придают значение исходному состоянию и последующим объемным
изменениям стекловидного тела в ответ на декомпрессию. По наблюдениям Писецкой
С.Ф. [71] положение передней гиалоидной мембраны во время операции зависит от
количества связанной воды (объема белковых мицелл) в стекловидном теле. Так, у
группы больных, которым перед операцией проводилась дегидратационная терапия, во
время операции выявлена выраженная гипотония с коллапсом склеральной капсулы и
увеличением глубины передней камеры, в то время как в контрольной группе в более
чем в половине случаев отмечено выстояние стекловидного тела в переднюю камеру.
Сидоренко Е.И. [82] высказал предположение, что при полостных операциях на
глазу на фоне низкого гидростатического давления происходит набухание
стекловидного тела и увеличение его объема. На отек стекловидного тела после
внутриглазных депрессивных операций указывает Корецкая Ю.М. и соавт. [49].
Егорова Э.В. и соавт. [27] описывают 41 случай парадоксальной реакции
содержимого глаза на вскрытие и опорожнение передней камеры у больных с
осложненными травматическими катарактами, заключающейся в развитии выраженного
коллапса глазного яблока после рассечения роговицы. По мнению авторов, причиной
такой реакции является нарушение структуры стекловидного тела в виде его
разжижения, распада фибриллярного остова, образования полостей, заполненных
свободной жидкостью. При операционной разгерметизации и декомпрессии глаза из
полостей в стекловидном теле выходит жидкость, что приводит к спадению оболочек
глазного яблока.
Появление полостей в стекловидном теле, по данным Карташевой Е.А. и
Розенфельд Е.Ф. [39],является одной из причин пролабирования стекловидного тела
в переднюю камеру на афакичном глазу в послеоперационном периоде.
* * *
Таким образом, по данным литературы, основными интраокулярными факторами
деформации внутриглазных тканей при его острой гипотонии являются: нарушение
гидростатики и гемодинамики, увеличение объема хориоидеи, выпотевание жидкости
через сосудистую стенку и отек тканей, скопление транссудата в межоболочечных
пространствах, набухание стекловидного тела, а при его деструкции - наоборот,
опорожнение интравитреальных полостей и ретракция фибриллярного остова.
Однако, по нашему мнению, не все существующие точки зрения на данную проблему
являются достаточно обоснованными. Так, широко распространенное в среде
офтальмохирургов мнение о том, что опорожнение передней камеры и смещение
кпереди иридо-хрусталиковой диафрагмы после вскрытия глаза являются
естественными и происходят за счет преобладания давления в заднем отрезке глаза,
не согласуются с законами гидростатики. Это становится очевидным, если учитывать
свойство жидкостей (в отличие от газов) сохранять свой первоначальный объем
независимо от величины гидростатического давления. То есть, если рассматривать
глаз как замкнутую изолированную гидростатическую систему, никаких изменений в
положении оболочек и иридохрусталиковой дифрагмы по причине изменения давления в
одном из отрезков глаза произойти не может (!) так как жидкости не сжимаются и
не расширяются при перепадах давления.
Точно также довольно логичные на первый взгляд (видимо потому, что наше
бытовое сознание невольно опирается на опыт существования в условиях открытой
воздушной среды), но чисто механистические теории развития отслойки сетчатой или
сосудистой оболочек, отслойки задней геалоидной мембраны, выпадения
стекловидного тела, иридохрусталикового блока и пр. за счет внутренних тракций
или изменения давления в том или ином отрезке глаза на самом деле мало что
проясняют т.к. изменение местоположения (формы) эластичных тканей и изменения
объема межтканевых пространств в жидкой среде возможно, независимо от градиента
гидростатического давления между ними , только при появлении условий для
дополнительного притока-оттока жидкости или разгерметизации одного из
межоболочечных пространств.
Мы должны иметь в виду, что, например, при разгерметизации передней камеры ее
измельчение и вытекание влаги, смещение вперед иридохрусталиковой диафрагмы,
стекловидного тела может произойти только при значительном уменьшении объема
всего глазного яблока или резком увеличении объема его содержимого. Стекловидное
тело не может подвинуться вперед только из-за того, что в передней камере упало
давление т.к. в противном случае в заднем отрезке глаза или в ретробульбарном
пространстве должно было бы мгновенно появиться эквивалентное смещенному объему
стекловидного тела дополнительное депо жидкости, газа, или образоваться
ваккуумная полость.
Практически нет данных о том, насколько сопоставимы в количественном
отношении объемные изменения в оболочках, стекловидном теле, например, с объемом
камер глаза. Не определена динамика этих изменений во времени и их связь с
конкретными этапами оперативного вмешательства. Слабо еще используются для
изучения указанных процессов неинвазивные, а потому высокоинформативные методы
исследования, как реоофтальмография, офтальмодоплерография, сканирующая
эхоофтальмография, компьютерная и магниторезонансная томография и пр..
Экстраокулярные факторы
В отличие от интраокулярных экстраокулярные факторы, приводящие к нарушению
нормальных топографических взаимоотношений тканей глаза в условиях острой
гипотонии, привлекают офтальмохирургов с давних пор.
Fucks [126], Андреев Л.А. [9] указывали на то, что течение операции во многом
зависит от состояния артериального давления и тонуса мышц орбиты. На роль
повышенного внутриорбитального давления в патогенезе операционных осложнений
обращали внимание также Duke-Elder [118], Sallman [158] и др..
Многие авторы [25,111] придавали большое значение полноценной релаксации век
с целью устранения их давления на глазное яблоко. Robinson [156],используя
специальный резиновый баллон с манометром, определил, что давление век на глаз
при сохранении ими мышечного тонуса может колебаться от 25 до 70 мм рт. ст.
Посаженников А.П. [73], проведя аналогичные исследования с
блефародинамометром собственной конструкции, получил следующие результаты: до
проведения акинезии сила сжатия век колеблется от 90 до 160 граммов; через 5
минут после анестезии, в зависимости от вида анестетика, от 13,4 до 26,1 грамма.
Автор также указывает на то, что у пациентов с развитой мускулатурой лица даже
после качественно проведенной акинезии возможно сжатие век и давление их на
глазное яблоко за счет сокращения мимической мускулатуры.
По мнению ряда авторов, одним из важных факторов деформации гипотоничного
глаза является давление векорасширителя [114,134]. Многие офтальмологи обращают
внимание на благоприятную роль уздечного шва, снижающего ВГД и предохраняющего
от выпадения стекловидного тела [38,87,102,112]. В то же время Карягин В.Ф. [41]
исследовал влияние средств иммобилизации глаза на анатомическое состояние
глазного яблока и пришел к выводу, что избыточное натяжение уздечного шва ведет
на вскрытом глазу к деформации глазного яблока, а сама деформация - к спазму
орбикулярных мышц и еще большему давлению на глазное яблоко.
Breslin и соавт. [106] наблюдали снижение ВГД у 50 больных после
ретробульбарной анестезии в среднем на 1,5 мм рт.ст., что они объясняют
релаксацией экстраокулярных мышц и уменьшением их давления на глазное яблоко.
Аналогичной точки зрения придерживается Шамсутдинова Р.А. [98].
По мнению Pohjampelto [152] снижение ВГД после ретробульбарной анестезии
связано с уменьшением пульсового объема глаза под влиянием механической
компрессии сосудов в орбите, вызываемой введением новокаина.
С целью более полной релаксации экстраокулярных мышц ряд авторов [41,119]
рекомендует вводить ретробульбарно до 5-6 мл анестетика. Другие же считают, что
большой объем анестетика в ретробульбарном пространстве сам по себе повышает
внутриорбитальное давление и усиливает деформацию глазного яблока [163].
Atkinson [101] указывает, что практическое значение "внутриорбитальной
акинезии" в результате ретробульбарной инъекции не менее важно, чем
анестезирующий эффект.
Причиной резкой деформации и смещения вперед глазного яблока может стать и
ретробульбарная гематома в результате повреждения сосудистых стволов
инъекционной иглой [99,119,120].
Наиболее полный анализ экстраокулярных факторов деформации глазного яблока
после его декомпрессии содержится в работе Шмелевой В.В. [99]. Автор выделяет
следующие причины такой деформации: давление век на глазное яблоко, давление
наружной спайки век, давление прямых мышц, давление инструментов, а также
приводит целый комплекс мероприятий по устранению воздействия этих факторов и
профилактике деформации глазного яблока.
* * *
Таким образом, по данным литературы, можно выделить следующие экстраокулярные
факторы, приводящие к нарушению нормальных топографических взаимоотношений
тканей глаза в условиях его острой гипотонии: 1) давление век и мимической
мускулатуры; 2)давление экстраокулярных мышц; 3)давление средств иммобилизации
глаза; 4) повышение внутриорбитального давления за счет введения избыточного
количества анестетика или развития ретробульбарной гематомы, 5) давление
инструментов при манипуляциях в полости глаза.
Все вышеприведенные факторы вызывают деформацию глазного яблока и, как
следствие, появление несоответствия между объемом полости глаза и объемом его
жидкого содержимого. Однако в литературе практически не разработан вопрос о
количественной оценке величины деформации и соответствующих изменений объема
полости глаза в условиях его острой гипотонии. Не определена динамика изменения
объема полости глаза после его декомпрессии за счет естественной сократимости
склеры. Не изучалось соотношение объемных изменений в фиброзной и сосудистой
оболочках глаза между собой и в сочетании с внешними деформирующими факторами.
Все это указывает на необходимость создания теории деформации глаза в
условиях острой гипотонии, аналогичной объемной теории Фриденвальда [124,125],
получившей широкое применение в исследовании гидродинамики глаза. Актуальность
таких исследований подтверждает экспериментальная работа Сахарова Ю.И. [79].
Автор обнаружил сложную структуру деформации эластических сферических
оболочек, близких по своим динамическим свойствам фиброзной капсуле глаза.
В частности, при деформации таких оболочек, по данным Ю.И. Сахарова, имеются
три существенные области: область докритической деформации, область
скачкообразной потери устойчивости и область закритической деформации. Наиболее
сложным является поведение сферы в момент скачкообразного изменения
устойчивости, так как участок сферы деформируется от выпуклой к вогнутой,
проходя, по-видимому, все стадии от трансфигурации, аппланации до сферической
импрессии. Несмотря на то, что работа автора касается закономерностей деформации
только фиброзной капсулы глаза, она существенно расширяет представления о
характере реакции содержимого глазного яблока на декомпрессию. Однако не
подлежит сомнению, что вопросы деформации глаза, как сложной целостной системы,
еще ждут своего разрешения.
Взаимосвязь между уровнем офтальмотонуса и объемом внутриглазной жидкости,
теряемой при разгерметизации глаза (собственное исследование).
Основным патогенетическим фактором развития острой гипотонии глаза при
внутриглазных операциях является его травматическая разгерметизация и потеря
части жидкого содержимого. Имеется прямая связь между уровнем офтальмотонуса и
объемом внутриглазной жидкости, содержащейся в камерах глаза. Однако
существующие таблицы для определения офтальмотонуса и показателей гидродинамики
глаза [68,77,124] не могут быть использованы для количественного анализа
нарушений гидростатики глаза в результате его травматической декомпрессии.
Это связано с тем, что имеющиеся таблицы рассчитывались только для
определения смещаемого при тонометрии объема камерной влаги, который остается в
полости глаза и существенно влияет на растяжимость его оболочек и величину
увеального кровотока. Кроме того, содержащиеся в указанных таблицах показатели
определялись для конкретных типов тонометров и "усредненного" глаза, имеющегося
передне-задний размер около 24,5 мм и радиус кривизны передней поверхности
роговицы 7,7 мм [17].
При травматической разгерметизации и декомпрессии глаза биомеханика объемных
изменений его полости иная. Падение внутриглазного давления обычно происходит в
течение нескольких секунд, при этом, под влиянием эластических свойств оболочек,
из глаза выходит (а не перераспределяется внутри) определенный объем жидкости.
Развивается гиперемия (утолщение) хориоидеи, начинает постепенно "сокращаться"
фиброзная капсула, лишенная гидравлической компрессии, возникает деформация
глазного яблока извне. В результате этих изменений глаз теряет еще какой-то
дополнительный объем жидкости.
Взаимосвязь между уровнем офтальмотонуса и объемом внутриглазной жидкости,
теряемой при разгерметизации глаза, изучена нами на трупных глазах человека.
Преимущество экспериментальных исследований на свежеэнуклеированных глазах
человека заключается в том, что при этом исключается влияние нарушений
гемодинамики (пределы гиперемии определены математически) и деформации глазного
яблока извне на характер объемных изменений глаза.
Результаты исследования для пяти размеров глазного яблока представлены в
таблице N2.
Итак, в физиологических условиях разница между внутриглазным и
гидростатическим давлением обусловлена определенным объемом внутриглазной
жидкости. Создаваемый данным объемом жидкости в полости глаза гидравлический
подпор уравновешивается некоторым натяжением оболочек глазного яблока. Если не
учитывать внешнюю деформацию глазного яблока и изменения кровенаполнения
хориоидеи, то именно этот объем жидкости станет "лишним" и покинет глаз сразу
после его травматической разгерметизации.
Расчеты показывают [подробно в публикации 68], что для падения офтальмотонуса
до нуля (если точно, то до уровня атмосферного давления + гидростатического,
которое создает в нижней точке глазного яблока его жидкое содержимое) глаз
средних размеров должен потерять всего около 65 куб.мм жидкости, что в 6-7раз
меньше реального объема камер глаза (!).
При этом складывающийся баланс давлений в разных отделах глаза и биомеханика
изменения объема межтканевых пространств таковы, что при рассечении роговицы
происходит потеря внутриглазной жидкости и падение офтальмотонуса
преимущественно за счет измельчания задней камеры. Измельчание передней камеры
(если это не связано с блоком зрачка и невозможностью опорожнения задней камеры)
возможно только при уменьшении объема самого глазного яблока за счет внешней
деформации. Никакие внутренние причины кроме внутриглазного кровоизлияния не
могут привести к измельчанию передней камеры даже при снижении ВГД до
атмосферного.
Таблица N2. Объем жидкости в мм3, теряемой глазом под
воздействием эластических свойств оболочек, при последовательном сниженииВГД на
1 мм рт. ст. в пределах офтальмотонуса от 40 до 2 мм рт. ст.
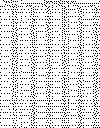
Представленная нами таблица позволяет заранее перед операцией определять
теоретически, на сколько кубических миллиметров уменьшится объем полости глаза
сразу после его декомпрессии (за 10-12 секунд) в результате сокращения упругих
оболочек, или какой объем жидкости необходимо извлечь из глаза, чтобы понизить
офтальмотонус до нужной величины. Таблица имеет важное значение для анализа
факторов, определяющих ту или иную реакцию содержимого глаза на декомпрессию в
реальных условиях проведения внутриглазных операций и в частности определения
объемов "закономерной" (связанной с характерными для состояния острой гипотонии
изменениями размеров внутриглазных оболочек и стекловидного тела) и "случайной"
(внешней) деформации, возникающей под воздействием давления окружающих глаз
тканей, хирургических инструментов или средств иммобилизации.
Таблица имеет некоторую систематическую погрешность, связанную с тем, что для
контроля величины внутриглазного давления использовался тонограф, электронный
преобразователь которого оказывал давление на глазное яблоко и деформировал
роговицу. В результате объем смещенной жидкости вызывал дополнительное
растяжение оболочек глаза и некоторое завышение показателей.
Динамика изменения объема полости фиброзной капсулы глаза после декомпрессии
(собственное исследование)
При выполнении полостных офтальмологических операций оболочки глаза в течение
длительного времени лишены естественной гидравлической компрессии. Проведенные
выше экспериментальные исследования показали, что при разгерметизации полости
глазного яблока, глаз уже в первые 10-12 секунд только за счет эластических
свойств оболочек теряет до 65 куб. мм жидкости (согласно таблице N3).
Естественным было предположить, что определенная "усадка" оболочек глаза
продолжается и в последующий период, а следовательно объем полости глаза в
течение операции постепенно сокращается. Это, в частности, подтверждает работа
В.И. Козлова [46], в которой автор исследовал эластические свойства оболочек
глаза при нормальном и повышенном ВГД и пришел к выводу, что при увеличении
офтальмотонуса происходит растяжение, а при уменьшении - сокращение фиброзной
капсулы глаза.
В связи с отсутствием в доступной нам литературе сведений о динамике
изменения площади поверхности и объема фиброзной капсулы глаза в течение 30-40
минут после его хирургической разгерметизации (т.е. времени, соответствующему
средней длительности внутриглазной операции и периоду наиболее глубокой
гипотонии глаза), мы провели собственные исследования.
Целью исследования было определение динамики изменения объема полости глаза
после его декомпрессии за счет сократимости фиброзной капсулы в течение
промежутка времени, соответствующего длительности внутриглазной операции.
Исследования проводили на трупных глазах человека, с давностью смерти не
более 24 часов с помощью специальной методики микрофильмирования маркированных
участков склеры [68].
Динамика изменения объема полости фиброзной капсулы глаза ( V) в течение 35
минут после его декомпрессии (t) представлена на графике (рис.7):
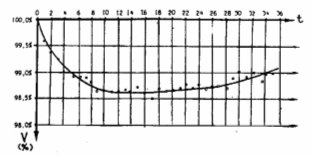
Рис.7
Как следует из рис. 7, сразу после декомпрессии глаза наблюдалось
прогрессивное уменьшение объема полости фиброзной капсулы вплоть до 14 минут,
когда объем достиг наименьшего уровня (98,63% от исходного). В дальнейшем
изменения объема полости фиброзной капсулы были несущественными вплоть до 24-27
минут, когда он вновь начал постепенно увеличиваться и к 35 минуте вырос на
0,44% от минимального уровня, тем не менее оставаясь на 0,93% ниже исходного.
Уменьшение объема полости глазного яблока в первые 14-15 минут после
декомпрессии показывает, что площадь эластичной склеры, лишившейся
гидравлического подпора изнутри, постепенно сокращается. Некоторое увеличение
объема, проявившееся с 24-27 минут видимо, связано c начинающимся набуханием
стекловидного тела, вызванным характерным для гипотонии ростом объема белковых
мицелл и депонирования дополнительного объема «связанной» воды, однако данное
предположение нуждается в дальнейшей экспериментальной проверке.
Если соотнести изменение объема полости глазного яблока с объемом
внутриглазной жидкости и камер глаза (что имеет важное значение для правильного
толкования топографических изменений, возникающих в глазу в ходе полостных
операций), то получим следующие данные. У глазного яблока диаметром 24 мм
(радиусом 12мм) к 14-й минуте после декомпрессии объем полости уменьшится с 5570
куб. мм до 5494 куб.мм, то есть на 76 куб.мм , что приблизительно равно 1/3
объема передней камеры.
Топографические изменения, возникающие в тканях и структурах оперируемого
глаза после его декомпрессии (собственное исследование)
Характер топографических изменений, возникающих в тканях и структурах глаза в
реальных условиях проведения полостной операции после его декомпрессии,
исследовался нами методом бесконтактно-капельной эхографии (БКЭ), разработанным
Б.Н.Алексеевым [4]. Мы модифицировали и упростили известную методику [67],
сделав ее более пригодной к использованию в условиях операционной [68].
Для более последовательного анализа полученных данных мы условно выделили
четыре вида топографических изменений глаза после его декомпрессии: 1)
деформация фиброзной капсулы глаза; 2) изменение глубины передней камеры; 3)
деформация хрусталика; 4) цилиохориоидальная отслойка. Рассмотрим каждый из
указанных видов топографических изменений.
Деформация фиброзной капсулы глаза
Как показали наши исследования [68], деформация фиброзной капсулы после
падения тургора глаза в основном проявляется уменьшением расстояния между
оболочками, однако в некоторых случаях имело место и его расширение.
Статистический анализ показал, что существует корреляционная связь между
отдельными типами деформации фиброзной капсулы глаза. Мы выделили три типа такой
связи: а) уменьшение размера в вертикальном меридиане - увеличение в
горизонтальном - сохранение передне-заднего размера (коэффициент корреляции 0,51
+/-0,12); б) уменьшение передне-заднего размера - сохранение или некоторое
увеличение размеров в остальных меридианах (коэффициент корреляции 0,30
+/-0,08); в) увеличение или сохранение передне-заднего размера - уменьшение
размеров в прямых меридианах - увеличение размера в косых меридианах
(коэффициент корреляции 0,44 +/- 0,16).
Это позволило выделить три основных типа деформации глазного яблока (рис.8).
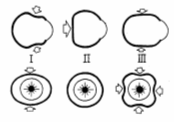
Рис. 8 Основные типы деформации глаза
Первый тип деформации наблюдался нами в 29,4% случаев, второй тип - в 11,8%
случаев, третий - в 14,7%. В 35,3% случаев имелось сочетание разных типов.
Только в 8,8% случаев существенная деформация фиброзной капсулы отсутствовала.
Анализ топографических взаимоотношений глазного яблока и окружающих тканей
показывает, что основным деформирующим фактором первого типа может быть давление
на глаз век и средств иммобилизации, второго типа - повышение внутриорбитального
давления вследствие введения ретробульбарно избыточного количества анестетика
или развития гематомы, третьего типа – остаточный тонус глазодвигательных мышц.
Это подтверждает и то обстоятельство, что в большинстве случаев при диагностике
в ходе исследования деформации I и III типов нам удавалось её устранить путём
ослабления уздечного шва, приподнимания петель векорасширителя (подложив под его
дужки марлевые шарики), дополнительной акинезии. Необходимо особо отметить, что
во многих случаях внешне форма глазного яблока казалась совершенно нормальной и
выявление существенной деформации его фиброзной капсулы с помощью БКЭ было для
нас подчас неожиданным. Это убедило нас в необходимости придавать большее
значение факторам внешней деформации во время внутриглазных операций.
Изменение глубины передней камеры
Динамика изменения глубины передней камеры после декомпрессии глаза
представлена в таблице N3.
Таблица N 3. Деформация передней камеры после декомпрессии
глаза
*) - Колебания размера в ту или иную сторону в пределах до 0,2 мм не
учитывались
У большинства больных (88,3%) мы отметили "типичную" реакцию
иридо-хрусталиковой диафрагмы на декомпрессию глаза, заключающуюся в измельчании
передней камеры. Однако не во всех случаях эта реакция была столь однозначной.
Многие авторы [15,26,45,137] считают смещение иридо-хрусталиковой диафрагмы
кпереди после разгерметизации передней камеры закономерным следствием
возникающего перепада между давлением в передней камере и стекловидном теле. Но
такая точка зрения не согласуется с законами гидростатики. Жидкое содержимое
глаза является несжимаемым и нерастяжимым (в отличие от газов), и изменение
давления в передней камере или стекловидном теле само по себе не может привести
к изменению объёма камерной влаги и стекловидного тела. Следовательно, потеря
глазом части жидкого содержимого после падения офтальмотонуса может произойти
только в том случае, если: а) уменьшится объём полости глазного яблока; б)
увеличится объём жидкого содержимого глаза [82].
Анализ результатов наших исследований и данных литературы позволяет сделать
заключение, что в условиях острой гипотонии в глазу имеют место оба указанных
процесса. Уменьшению объёма полости глазного яблока способствует постепенное
"сокращение" оболочек, лишенных гидравлической компрессии, и деформация глаза
извне в результате давления мышц, инструментов, внутриорбитальной клетчатки и
т.п.. Объём жидкого содержимого глаза увеличивается в результате притока в
сосуды хориоидеи дополнительного объёма крови и ее утолщения, избыточной
траннсудации в межоболочечные пространства, а также постепенного набухания
стекловидного тела.
В некоторых случаях снижение офтальмотонуса сопровождалось углублением
передней камеры. Мы связываем это с наличием интравитреальных полостей,
содержащих свободную жидкость, что обычно происходит при белковой деструкции
стекловидного тела. После вскрытия глаза и удаления хрусталика происходили
опорожнение полостей стекловидного тела и ретракция его фибриллярного остова,
что проявилось резким коллапсом глазного яблока после криофакии.
Деформация хрусталика
После декомпрессии глаза мы обнаружили увеличение передне-заднего размера
хрусталика в среднем на 0,5 мм, хотя такого рода деформация наблюдалась далеко
не во всех случаях.
Описания этого явления мы не нашли в доступной нам литературе.
Кроме того, после удаления хрусталика ориентировочно оценивалась степень его
плотности: I степень - небольшое ядро, желеобразное или жидкое корковое
вещество, форма хрусталика после удаления из глаза приближается к шарообразной,
при проколе капсула самопроизвольно разрывается; II степень - крупное ядро,
корковое вещество мягкое, но при разрушении капсулы не растекается, хрусталик
имеет форму выпуклого диска; III степень - хрусталик, как правило, небольших
размеров, уплощенной формы, восковой плотности.
Была выявлена выраженная корреляционная связь (коэффициент корреляции -0,6
+/- 0,14, р<0,001) между величиной деформации хрусталика и степенью его
плотности (таблица N 5 на стр.29) .
Особенностью явилось и то, что максимальная деформация хрусталиков I степени
плотности определялась обычно сразу после снижения офтальмотонуса, а хрусталиков
II степени плотности - через 5 минут.
Преимущественное увеличение толщины хрусталика при наличии "мягкой" катаракты
мы связываем с падением тургора глаза, деформацией оболочек, гиперемией
увеальных сосудов и утолщением цилиарного тела.
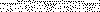
Таблица N 4. Деформация хрусталика после декомпрессии глаза
*) - колебания размера в ту или иную сторону в пределах 0,2 мм не учитывались
Все эти факторы приводят к сокращению диаметра цилиарного кольца и уменьшению
натяжения связок Цинна.
По-видимому, резкое нарушение гидростатического баланса между давлением
внутри хрусталика и давлением в камерах глаза, возникающее после декомпрессии
глазного яблока, приводит к своеобразному "взрывному эффекту", что не может не
повлиять на форму линзы и состояние её капсулы. Обнаруженная зависимость между
величиной деформации и консистенцией вещества хрусталика должна учитываться при
выборе метода экстракции катаракты (интра- или экстракапсулярный). Это
подтверждают данные литературы о случаях спонтанного разрушения хрусталика после
декомпрессии глаза [159].

Таблица N 5. Деформация хрусталика после декомпрессии глаза
в зависимости от степени его плотности
Цилиохориоидальная отслойка
Одним из неожиданных результатов нашего исследования была регистрация
отслойки цилиарного тела уже через 5 минут после декомпрессии в 23,5% случаев,
на что указывало четкое расщепление эхосигнала от оболочек переднего отрезка
глаза. Появление ЦХО оказалось статистически достоверным (р < 0,05).
В настоящее время существует мнение о том, что цилиохориоидальная отслойка
после полостных операций развивается в 100% случаев [130]. Однако в литературе
мы не встретили сведений о появлении ЦХО уже через несколько минут после
декомпрессии глаза (!), когда его фиброзная капсула ещё практически не
рассекалась и никаких манипуляций в полости глазного яблока не производилось.
Отсутствие механической травмы в момент появления ЦХО, с одной стороны, и
наличие резкой гиперемии хориоидеи, выявленной нами в первые минуты после
декомпрессии глаза, с другой, дают основание предположить, что появление
жидкости в супрацилиарном пространстве связано с её ультрафильтрацией через
переполненные кровью капилляры цилиарного тела под воздействием отрицательного
давления, возникающего между оболочками в результате линейной деформации
(см.стр.36). Этому способствуют обильная фенестрация эндотелия капилляров и
высокая проницаемость их стенок для жидкости [135].

