государственного характера предоставления медицинской помощи населению;
активного развития в здравоохранении профилактической направленности;
повышение структурной эффективности здравоохранения;
всемерное развитие видов амбулаторно-поликлинической помощи;
повышение качества медицинской помощи;
активное внедрение в практическую деятельность медицинских технологий,
эффективность которых доказана;
увеличение размеров финансирования здравоохранения;
совершенствование системы подготовки и последипломного образования
специалистов отрасли.
С целью повышения эффективности использования ресурсов требовался в течение
ближайшего времени переход на подушевой принцип планирования здравоохранения.
Переход на данный принцип планирования предполагал осуществление при условии,
когда ЛПУ работают со страховыми медицинскими компаниями, территориальными
фондами ОМС, органами управления здравоохранением субъекта Федерации и
муниципальных образований на основе договоров о финансировании за объем и
качество медицинской помощи.
В области повышения структурной эффективности отрасли предполагалось
устранить негативный дисбаланс в структуре видов медицинской помощи, который в
удельном весе объемов финансирования составлял в 2001 году:
скорая медицинская помощь - 9%;
амбулаторно-поликлиническая помощь - 27%;
стационарная помощь - 64%.
При этом следует констатировать, что имеющаяся стационарная база
использовалась крайне неэффективно. По итогам работы все имеющиеся больницы
России в последние годы не работали 25-30 дней из-за отсутствия пациентов,
однако коечная мощность по стране снижается крайне медленно. Значительной
по-прежнему остается средняя длительность лечения в больницах – более 14 дней.
Не намного, но увеличились объемы скорой медицинской помощи и составили в
среднем по России 362,6 вызова на 1000 населения. Но это при том, что один вызов
бригады скорой помощи по стране в среднем стоит 378 рублей, а в северных
территориях России на порядок выше.
Поэтому, например, задачей отечественной системы здравоохранения к 2005 году
являлось изменение структуры расходования средств:
на скорую медицинскую помощь - 6-7%;
амбулаторно-поликлиническую помощь - 40%;
стационарную помощь — 50%.
К сожалению, эта задача не была выполнена ни в 2005, ни в последующие годы.
Важнейшее место должно было быть отведено выполнению мероприятий по повышению
качества медицинской помощи на основании Концепции управления качеством
медицинской помощи и Государственной программы управления качеством медицинской
помощи, состоящей из разделов:
Организация управления качеством по уровням управления.
Оценка качества медицинской помощи по уровням управления.
Всероссийский мониторинг врачебных ошибок.
Система аккредитации и лицензирования медицинской деятельности.
В целях введения постоянной оценки качества медицинской помощи по уровням
управления планировалось внедрить показатели качества применительно к
медицинской организации, муниципальному образованию, субъекту Федерации и стране
в целом, с последующим введением государственной статистической отчетности.
Важнейшим аспектом повышения структурной эффективности системы здравоохранения
предполагалось придать развитию и активному внедрению экономических методов
управления ЛПУ.
Несоответствие между реальными потребностями отрасли здравоохранения и
сложившимся уровнем финансирования, с одной стороны, и отсутствием эффективных
механизмов стратегического планирования, управления объемами медицинской помощи
и контроля - с другой, является причиной поиска путей разрешения данного
противоречия и диктует необходимость создания гибкой модели управления
производства медицинских услуг. Тем более что при существующем информационном
обеспечении лечебно-диагностического процесса определить реальные потребности
медицинского учреждения в ресурсах не представляется возможным. Поэтому попытки
реформирования системы здравоохранения только за счет структурных преобразований
и улучшения финансирования, без повышения качества управления клинической
практикой, не позволяют достичь желаемых результатов и нередко приводят к
неоправданным потерям.
Парадокс современного управления в отечественном здравоохранении состоит в
том, что расходы медицинского учреждения планирует и контролирует его
руководитель, а основной объем затрат производит лечащий врач. Однако главный
врач при существующих в здравоохранении системах информационного учета не может
оценить правомерность действий лечащего врача (как правило, затратных). А
лечащий врач в силу отсутствия экономических стимулов в своей работе не
заинтересован ни в повышении качества медицинской помощи, ни в рациональном
использовании ресурсов. Данное противоречие является одной из главных причин
рассогласованности между клинической и экономической составляющими
лечебно-диагностического процесса.
Попытки административными рычагами заставить врача работать эффективно, то
есть при минимизации затрат достигать максимального клинического результата,
обычно приводят к еще более затратным действиям со стороны врача. Необходим
процесс вовлечения медицинского персонала в непосредственное управление
клинической практикой при помощи экономических регуляторов и алгоритмизации
лечебно-диагностического процесса.
На рубеже ХХ-ХХ1 веков здравоохранение России сделало несколько шагов в
направлении трансформации в высокотехнологичную отрасль с обширными
возможностями диагностики и лечения, с неограниченным выбором медицинских
технологий. В таких условиях на лечащего врача возложена личная ответственность
за уровень медицинской помощи. В качестве защитной реакции вырабатывается
нерациональность врачебных действий в виде стремления к перестраховке.
Во-первых, это проявляется в избыточных врачебных назначениях. С целью
предупреждения распространенного и обидного упрека — «не все было сделано для
больного» — врач идет на многочисленные диагностические и лечебные назначения -
«полное обследование».
Сегодня у врача зачастую нет стимулов к проведению анализа эффективности
пролеченного пациента по принципу «затраты - конечный результат». Не является уж
такой большой редкостью тот факт, что в 60-70% случаев применение дорогостоящих
медицинских исследований никакой патологии у пациентов не обнаруживают, а
недешевые биохимические анализы назначаются нередко ради самих анализов, а не
для постановки диагноза. При очевидной неэффективности физиотерапевтических
процедур очереди в физиотерапевтические кабинеты являются одними из самых
больших. Вполне естественно желание лечащего врача при медикаментозной терапии
достичь у пациента максимального клинического эффекта, но экономический эффект
всегда уходит на задний план.
Основной информацией, которой руководитель ЛПУ пользуется для управления,
являются сведения о потребностях в ресурсах, внедрении инновационных
лечебно-диагностических технологий, результатах лечения и т.д. Главный источник
такой информации - лечащие врачи, но при заведомой нерациональности их действий
такие сведения неизбежно ведут к искажению данных и о затратах, и о результатах
лечения. Неадекватна не только такая информация, но и способы ее получения, так
как нет в медицинском учреждении информационно-технической службы по учету и
медико-экономическому анализу деятельности конкретного лечащего врача, включая
учет трудозатрат различного медицинского персонала.
Забота о ресурсном обеспечении ЛПУ и о результатах лечения, несомненно,
является мощным стимулом к поиску эффективных методов управления клинической
практикой. Но при существующем информационном обеспечении механизмов управления
лечебно-диагностическим процессом, гарантирующих рациональность работы каждого
врача, у руководителя ЛПУ просто нет. При нынешнем информационном дефиците
медицинских технологий главный врач не в состоянии контролировать и
корректировать решения специалиста в своей области медицины.
Современная медицинская статистика искажена именно потому, что эффективно
управлять лечебно-диагностическим процессом невозможно, а отчитываться за
полученные результаты необходимо. Существующие официальные отчетные формы не
позволяют проводить анализ вклада каждого медицинского работника в конечный
результат и, следовательно, эффективно управлять клинической практикой. В
отчетных формах все сводится к сравнению отдельных показателей с такими же
показателями предыдущих лет или других медицинских учреждений.
При необходимости в условиях поразительного уровня децентрализации управления
отраслью здравоохранения последних лет можно манипулировать практически всеми
показателями ЛПУ. Если медицинскому учреждению платят за строго определенные
показатели, то эти показатели будут «улучшаться». При такой системе оплаты
медицинские услуги либо будут оказываться тем пациентам, которым они не
показаны, либо не будут оказаны тем пациентам, которым они необходимы.
Таким образом, стремление управлять лечебно-диагностическим процессом на
основе показателей, не в полной мере отражающих его сущность, улучшит «нужные
показатели», но не повысит качества медицинской помощи.
Когда на первый план в деятельности ЛПУ выходят финансовые расчеты за
пролеченного пациента, то на систему управления производством медицинских услуг
начинает оказывать влияние финансово-экономическая служба больницы. Она
отчитывается за финансы и, значит, должна контролировать доходность медицинских
услуг. Естественно, что в данной ситуации экономическая составляющая будет
значительно преобладать над клинической, и работа лечащего врача будет опять же
оцениваться не качеством оказанной медицинской помощи и рациональным
использованием ресурсов, а производством «нужных» экономических показателей, не
очень-то ему понятных.
По результатам анализа форм статистической отчетности установлено, что ЛПУ
ежегодно представляют более 100 тысяч всевозможных показателей. Казалось бы, что
такое изобилие информации решает проблемы по анализу деятельности медицинского
учреждения и создает надежную основу для планирования. Однако эта информация
оказывается практически бесполезной по причине отсутствия в ней ориентиров на
конкретные задачи в лечении конкретного больного.
Налицо явное противоречие между обилием учетно-отчетной информации и явной
недостаточностью информации, необходимой для эффективного управления клинической
практикой. Многие специалисты в области управления здравоохранением считают, что
до 90% управленческих бумаг, циркулирующих в отрасли, бесполезны, так как по ним
никаких решений не принимается.
Значит, одним из механизмов улучшения функционирования системы клинического
управления является оптимизация информационного обеспечения
лечебно-диагностического процесса применительно к учету и анализу трудозатрат на
уровне отдельно взятого медицинского работника с целью оценки его трудового
вклада в лечение конкретного пациента.
Сложную систему лечебно-диагностического процесса по видам деятельности
структурно можно разделить на ряд функциональных подсистем: организация
(производство), финансы, инновации, маркетинг, персонал и т.п. Для каждой
функциональной подсистемы характерны свои методы управления, отражающие их
специфику в постановке целей и определении задач, необходимых для достижения
планируемых результатов.
Лечебно-диагностический процесс можно расчленить на элементы, представленные
в виде пяти основных групп отношений:
«лечащий врач - пациент»;
«лечащий врач — зав. отделением»;
«лечащий врач - зав. отделением - ЛПУ»;
«зав. отделением - ЛПУ»;
«главный врач - ЛПУ».
Основными причинами неэффективности данных взаимоотношений являются
несовершенная информационная среда, отсутствие экономических регуляторов в
работе врача и заведующего отделением и отсутствие алгоритмизации
лечебно-диагностического процесса.
Лечебно-диагностический процесс, как и любая сложная система, может
развиваться, если он находится в динамическом равновесии со средой, окружающей
его. При этом среда разделяется на внутреннюю и внешнюю.
Внутренняя среда системы - это совокупность взаимосвязанных переменных:
целей, задач, структуры, технологии, ресурсов, людей. Внешнюю среду составляют
население, деловые партнеры, посредники (страховые медицинские организации),
властные структуры, финансовые организации, промышленные и деловые круги,
государственная политика, экология.
В условиях ограниченного финансирования и ярко выраженного управленческого
кризиса в отечественном здравоохранении создание системы клинического управления
обусловлено необходимостью обеспечения динамичного клинико-экономического
равновесия, контроля эффективности затрат на диагностику и лечение и для оценки
структуры и качества медицинской помощи.
Очень важным этапом анализа эффективности управления ЛПУ является выбор
критериев для оценки результатов работы системы. Известная триада Донабедиана
предписывает оценивать ресурсы, технологии и результаты.
В реальных условиях возникла потребность формирования структурных компонентов
системы управления производством медицинских услуг, призванной обеспечить
надлежащее качество и ресурсосбережение. Элементами этой структуры являются:
формуляры;
стандарты;
клинические протоколы;
клинический аудит, предполагающий ретроспективный анализ и оценку уровня
качества диагностики и лечения с целью совершенствования клинической практики;
экспертиза качества медицинской помощи;
оценка результатов.
Главный недостаток существующих в отечественном здравоохранении
информационных систем учета заключается в невозможности при их помощи определить
трудозатраты отдельно взятого медицинского работника, объем и качество его
работы. В отрасли до настоящего времени нет действенной системы учета
трудозатрат отдельно взятого медицинского работника, позволяющей дать оценку и
произвести анализ его количественного и качественного вклада в здоровье
конкретного пациента, а значит, нет механизма экономического стимулирования
врача за качественно выполненную работу. И как следствие этого - низкое качество
медицинской помощи.
Для нужд управления ЛПУ в рыночных условиях необходимо создание новой
информационной системы учета. Без применения его механизмов возникают
существенные трудности со стратегическим планированием, переходом на
экономические методы управления и повышением качества лечебно-диагностического
процесса, а значит - и качеством медицинской помощи. Новая информационная
система учета должна быть основана на калькуляции трудозатрат, которая может
быть выражена в единых нормах труда врача. Единая норма труда - это эталон
затрат труда на единицу его результата, основанная на использовании нормативов
трудовых и материальных затрат. Одной из разновидностей нормы труда могут быть
условные единицы трудоемкости (УЕТ). Если трудовая деятельность медицинского
работника будет оцениваться в УЕТ, то это может служить основанием для
дифференцированной оплаты труда, как например в стоматологии.
Существующая в здравоохранении повременная оплата труда основана на
единственном принципе - отработке рабочего времени, и не зависит от объема,
качества и сложности медицинской помощи. Действующие информационные системы
учета не позволяют в полном объеме оценивать трудозатраты конкретного
медицинского работника.
Поэтому информация для управления КМП должна отвечать следующим требованиям:
соответствовать существующей организационной структуре ЛПУ;
укладываться в единое информационное пространство;
предполагать единую технологию сбора, обработки и предоставления
информации;
соответствовать требованиям принципа однократного ввода данных;
предполагать наличие перспектив развития системы;
быть ориентированной на пользователя ─ медицинского работника.
Формирование информационной базы для управления КМП на уровне ЛПУ является
сложным процессом в несколько этапов.
Первый этап. Определение цели и задач. В идеологическом отношении
является самым важным и трудным. Необходимо осознанное желание менеджмента ЛПУ в
изменении финансово-управленческой деятельности учреждения. Стратегической целью
является социальная защита пациента (качественная медицинская помощь) и
медперсонала (оплата по труду), а задачами - механизмы реализации компонентов
новой системы учета.
Второй этап. Организация информационной системы. На этом этапе
создается информационно-аналитическое подразделение, для чего необходима
материально-техническая база, обученный технический персонал, адаптированный
компьютерный продукт и т.п.
Третий этап. Обучение медицинского персонала учету медицинских услуг.
Составляются справочники-классификаторы медицинских услуг, с персоналом
проводится тренинг.
Четвертый этап. Информационный анализ. Включает организацию обработки
необходимых для дальнейшего анализа информационных данных, то есть составляется
«меню» выходных информационных форм с учетом спроса пользователей.
Пятый этап. Оптимизация финансово-экономической деятельности ЛПУ.
Включает разработку и внедрение в деятельность ЛПУ следующих компонентов учета:
финансовое планирование;
договорные отношения и взаиморасчеты внутри ЛПУ;
управление использованием ресурсов;
планирование и исполнение муниципального заказа;
управление потоками пациентов.
Шестой этап. Разработка комплекса внутриучрежденческого хозрасчета.
Седьмой этап. Разработка и переход на дифференцированную оплату труда
медицинского персонала.
Восьмой этап. Организация медико-экономической экспертизы. Этот вид
экспертизы необходим только при дифференцированной оплате труда, когда за
высокий уровень качества производства медицинских услуг осуществляются
материальные и моральные поощрения. На данном этапе разрабатывается
классификатор поощрений и санкций, а также определяются уровни экспертизы в виде
самоконтроля, заведующего отделением, заместителя главного врача и комиссионная
медико-экономическая экспертиза в составе
главного врача, главного бухгалтера, экономиста, главной медсестры и т.п.
Стратегически важное значение в оценке результатов деятельности как
отдельного работника, так и подразделения в целом, принадлежит
медико-экономической экспертизе, отлаженная организация которой позволяет
сблизить медицинские и экономические аспекты качества медицинской помощи, а
значит не допустить снижения уровня качества в угоду борьбе за снижение
потребления ресурсов.
Необходимо учитывать, что не всегда работники могут влиять на объем
выполняемой ими работы (например, на количество вызовов скорой помощи, услуги
диагностических служб, нагрузки в приемном покое и пищеблоке и т.д.). А как
оценить объем работы административного аппарата, бухгалтерии? Нередко
эксперименты по новой системе оплаты труда тормозятся из-за его недооценки.
Сквозной принцип оплаты труда означает, что доходные или основные структурные
подразделения ЛПУ (в основном это лечебные подразделения стационара и частично
амбулаторно-поликлинические службы), выступающие производителями и продавцами
медицинских услуг, должны рассчитываться с теми службами, трудовой вклад которых
содержится в реализованной услуге.
Сквозной принцип формирования заработной платы можно реализовать при помощи
пошаговой методики ступенчатого распределения затрат вспомогательных служб
больницы на доходные подразделения, которая впервые была предложена в США в
рамках реализации программы «Медикейр». Переводу на дифференцированную оплату
труда в ЛПУ подлежит только персонал доходных отделений. Заработная плата
работников вспомогательных структурных подразделений, за небольшим исключением,
должна быть повременно-премиальной, при этом размер «премиального бонуса» для
всего персонала такого подразделения будет одинаковым и прямо пропорционален
доходам «лечебных» отделений. Дифференцированная оплата труда должна быть
двухсторонней, предполагающей не только поощрения за достижения, но и лишение
выплаты премии за нарушение в работе.
Несмотря на всю актуальность перехода медицинского персонала на новые формы и
методы оплаты труда, данная проблема остается одной из наиболее сложных в
дальнейшем реформировании отечественного здравоохранения вследствие многих
нерешенных вопросов структурной перестройки управления отраслью.
- От сбора информации к управлению КМП.
Сегодня можно утверждать,
что деятельность части медицинских учреждений в конце 80-х - начале 90-х годов
ХХ века в РФ начала строиться по производственно-ориентированной схеме (Вагнер
В.Д., Захаров В.А., 2001), а рыночные механизмы, реализуемые в отечественной
медицине вывели на ведущее место управления проблемы качества. Однако, как и
при реализации командно-административной системы хозяйствования в отрасли
здравоохранения бывшего СССР и до настоящего времени во многих ЛПУ продолжают
использоваться практически все показатели производства медицинских услуг,
определяемые сверху. Это число производимых услуг, ценовые и качественные
характеристики, рассчитываются объемы их производства и ресурсы (Нюняев В. О.,
1998, 1999; Солодкий В.А., 2000). Поэтому во многих медицинских учреждениях
муниципального уровня практически большинство маркетинговых функций
подменяется реализацией распорядительных документов органов исполнительной
власти. К сожалению, в этих условиях проблема повышения КМП не решается
(Вагнер В.Д. с соавт., 2001; Gronroos
Ch., 1984; Berwick D.,
Enthoven A.,
Bunker J., 1992; Berry
L., 1996; Mindak
M. T., 1996).
По мере насыщения рынка медицинских услуг потребители становились более
опытными и осторожными при выборе услуг, медикаментов, расходных материалов и
т.п., и для этого были причины (Дьяченко В.Г., Галеса С.А., 2004;
Ellison M. E.,
1995; Flynn R.,
Williams G., 1997; Harding
A., Preker A.
Ed., 2000). Огромное количество медицинских
бизнес-организаций и фирм, размещенных в крупных городах России в конце прошлого
века, предлагали на рынке медицинских услуг сходные товары по самым разным ценам
и самого разного качества. Такая ситуация вызвала резкое изменение конкуренции,
в результате которого местные товаропроизводители пришли к выводу о
необходимости активного продвижения своей продукции (Голухов Г. Н. с соавт.,
1996; Juran J.M.
et al., 1973;
Deming W., 1982; Schoenbaum
S. C., Murrey
K. O., 1991). На сегодняшний день
эта ситуация изменилась незначительно.
Сегодня во многих передовых ЛПУ мира используется идеология управление
качеством, в определенной мере соотносимая с моделью Фредерика У. Тейлора в
промышленном производстве (Аронов И., 2001; Fineberg
H. V., Funkhouser
A.. R., Marks H., 1985; Eisenberg J. M.,
1986 и др.). Большинство
специалистов по управлению здравоохранением считают, что метод всеобъемлющего
управления качеством (TQM) (т.е. комплекс подходов к качеству, эффективности и
руководству, который развивался последние несколько десятилетий в
промышленности) можно эффективно использовать в рамках системы медицинской
помощи населению в качестве мощного импульса для ее прогресса.
Управление качеством в здравоохранении имеет ряд особенностей, не позволяющих
напрямую перенести опыт управления качеством из промышленности в медицинскую
деятельность. Прежде всего, это связано с субъектом медицинской деятельности –
пациентом, на которого оказывают влияние множества переменных, часто трудно
поддающихся определению и измерению (Азаров
А.В., 2000; Кицул
И.С. с
соавт., 2001; Caplan C. M., 1993; De St. Georges J. M.,
1995; Ball R., 1996).
Оказание медицинской помощи – постоянно меняющийся сложный процесс, который
может содержать трудно определяемые отклонения. В управлении медицинской помощью
постоянно присутствуют две парадигмы: управленческая (администрация) и
клиническая (врачебные авторитеты и руководители подразделений), от правильного
взаимодействия которых очень сильно зависит качество произведенной медицинской
услуги (Прохончуков А.А., 1999; Mindak M.
T., 1996; Nasser F.
E., 1996).
Принятие решений и определение политики по повышению качества производимой
продукции - медицинских услуг должно базироваться на данных анализа
функционирования системы как отдельного ЛПУ, так и системы медицинской помощи
населению города, района и субъекта РФ в целом. Для этого необходим сбор
достоверной информации характеризующих качество производимых услуг и
причинно-следственные связи появления услуг ненадлежащего качества.
2.2. Источники информации, необходимые для оценки
качества медицинской помощи
Когда мы обсуждаем вопросы качества в отечественном здравоохранении, которые
не решаются из года в год, то всегда делается попытка найти аналог за рубежом и
использовать опыт реформирования систем здравоохранения экономически развитых
стран. В качестве примера довольно часто используется система здравоохранения
США. В этом имеется «рациональное зерно». Известно высказывание о том, что если
русский переехал в Англию или Швецию, то он никогда не станет англичанином или
шведом, но если он переехал в США, то вполне может стать американцем. И
действительно, американцы - это рафинированные индивидуалисты, да к тому же
выходцы, как отмечалось, из разных стран и континентов, принесшие с собой
национально-этнические привычки и другие особенности. Так, у немцев американцы
взяли привычку к рационализации и склонность к изобретательству, у англичан -
язык который по мнению англичан, сильно исковеркали, от ирландцев - набожность,
семейные и клановые традиции, от восточных и южных народов - разнообразную
кухню, от французов - вина, причем нередко одноименные калифорнийские вина могут
быть даже лучше французских, т.к. Калифорния не подвержена резким ежегодным
изменениям погодных условий.
Американцы - индивидуалисты, тщательно соблюдают индивидуальный суверенитет и
неприкосновенность, россияне же воспитаны на коллективных началах и на
общественном сознании. Среди ценностей американец почти всегда поставит на
первое место деньги, а для россиянина они, в большинстве случаев, не являются
самоцелью, а лишь средством для чего-либо. Основной установкой американской
нации является вера, прежде всего, в себя, опора и расчет на свои способности и
возможности, а никак не на помощь друзей, знакомых и государства.
Тем не менее, анализ статистической информации системы здравоохранения в
России и других странах позволяет выявить некоторые сходства и различия. В
частности, в России в 90-х годах обеспеченность населения больничными койками
составила 12,4 на 1000 населения, что сопоставимо с Японией (15,8), Норвегией
(14,5), Голландией (11,3), но существенно выше, чем в других развитых странах.
Средняя стоимость лечения в больницах США за последние десятилетия
значительно возросла и сейчас составляет более 1600 USD в
день. В целом наибольшее число коек (65,7%) сосредоточено в частных
некоммерческих больницах, затем в больницах штатов (17,1%), в частных прибыльных
больницах (10%) и в федеральных больницах (7,2%). Следует отметить, что процент
занятости коек невысок и в целом по стране составляет всего 65,1%, то есть койка
в среднем в США была занята 238 дней в году (в России в конце 90-х годов – более
310 дней). О невысокой интенсивности использования имеющихся коек в США, а,
значит, и о нерациональных затратах на стационарную помощь, свидетельствуют
результаты сравнения со странами Западной и Северной Европы, где койки работают
более эффективно (от 80,5% во Франции, до 88,6% - в Голландии).
В 1997 году в США были опубликованы результаты национального обследования
уровня и структуры госпитализации. Оказалось, что уровень госпитализации в
больницы краткосрочного пребывания составил 11,91, среднее число проведенных
койкодней составило 68,43 на 100 человек населения, а среднее пребывание на
койке уменьшилось до 5,7 дней (1970г. - 7,8; 1980г. - 7,3; 1990г. - 6,4).
В России этот показатель для больничных учреждений всех типов уже более 10
лет составляет 16,8 - 17,0 дней, что приближено к данным по Исландии (17,8) и
Люксембургу (16,5), но существенно выше, чем в других странах Западной Европы
(11-12 дней). Сопоставление этих данных позволяет осуществить систему сбора
сопоставимой информации о здравоохранении в тех или иных странах.
Имеется достаточно много способов идентификации данных и задач при
планировании обеспечения КМП в медицине. Мы предполагаем, что для разъяснения
потребности в тех или иных видах информации можно пользоваться концепцией
«ключевых вопросов», используя их как средство, характеризующее направление
получения информации, т. е. если мы знаем, на какие вопросы нам необходимо
получить ответы для принятия решения, продвигающие нас вперед к достижению цели
обеспечения достаточного уровня КМП, то эти ответы и будут той необходимой
информацией.
Перед обсуждением различных источников информации необходимо уточнить
проблему понимания концепции первичных и вторичных данных. Первичные данные —
это данные, специально собранные для определенных целей в момент возникновения
необходимости в них. Вторичные данные — это данные, существующие до того, как
возникла необходимость в них. Например, в ЛПУ собираются данные о
функционировании коечного фонда по отделениям челюстно-лицевой хирургии один раз
в год (вторичные данные) для органов управления здравоохранения территории, а
главным врачом в связи с потребностью оперативного анализа занятость коечного
фонда стала анализироваться один раз в месяц (первичные данные). В любой
управленческой ситуации важно рассматривать как первичные, так и вторичные
данные, оба типа важны для ответа на ключевые вопросы, стоящие перед
руководством ЛПУ.
Сбор первичной информации обычно обходится дороже и занимает больше времени,
чем поиски вторичной информации. Однако первичные данные точнее, гораздо яснее
отвечают на поставленные вопросы и дают более основательную базу для принятия
решений и планирования мероприятий по повышению КМП. Каждый раз, принимая
решение об использовании первичной или вторичной информации, менеджеры
различного уровня должны выбирать между высоким качеством информации и
дешевизной, быстрейшим ее получением.
В качестве примера следует привести несколько исследований по управлению
медицинской помощью, для осуществления которых использовался сбор первичной
информации о госпитализированных пациентах, в частности обзор состояния анализа
госпитальных затрат. На основании вышеуказанного исследования сформировалось
несколько направлений первостепенной важности в будущих НИОКР: использование
более общих и теоретически обоснованных функций затрат; использование явных
моделей множественных результатов; эмпирические исследования альтернативных
моделей поведения; роль врачей; влияние неопределенностей.
Весьма важно уточнить понятия субъективных и объективных данных. Объективные
данные представляют собой факты, а субъективные данные суждения или оценки. Если
говорить об объективных данных, то руководители ЛПУ нуждаются в фактической
информации о существующем положении, внутреннем и внешнем по отношению к своему
учреждению. Они получают ее в виде отчетов, справок, цифровых данных и пр., но в
определенных ситуациях они не могут получить фактической информации (объективных
данных), и тогда начинается поиск альтернативных источников «знания» нужных
фактов. В такие моменты становится востребованной субъективная информация в виде
сведений, полученных из мнений, суждений, восприятий и оценок.
Для получения субъективной информации можно пользоваться следующими приемами.
” Экспертное мнение — идентификация мнения одного или более лиц, опыт
и знания которых базируются на высоком уровне образования и профессиональных
качествах экспертов.
” Согласованное суждение — опрос наиболее связанных с ситуацией лиц об их
понимании проблемы и поиски консенсуса в их мнениях. При использовании этого
приема информацию можно собрать на общей встрече, путем письменного опроса или
комбинации этих двух подходов.
” Группа внимания — создание группы внимания включает формирование группы
представителей и опрос их по ключевым вопросам в специально созданном опросном
листе или анкете. Группа внимания отличается от группы, собранной для выработки
согласованного суждения тем, что группа внимания формируется из представителей
обследуемого ЛПУ.
” Обзор мнений - предполагает сбор опросных листов с широкого круга лиц и
получение в результате сведений в виде впечатлений, восприятий, мнений о
качестве оказанной медицинской помощи в ЛПУ.
Информация для руководителей учреждения имеется как внутри системы, так и за
пределами системы ЛПУ.
Внутренняя информация существует в виде отчетов, которые включают ежедневные,
месячные и годовые отчеты о потреблении, объемах ресурсов, персонале и пр. По
мере вовлечения ЛПУ в планирование с целью контроля качества и эффективности
медицинской помощи эти внутренние источники данных меняются и расширяются, чтобы
соответствовать потребностям руководства в информации.
Внешняя информация собирается вне системы ЛПУ, источниками данных могут быть
правительственные институты (органы исполнительной и законодательной власти),
медицинские сообщества, другие сторонние учреждения и организации, различного
рода НИИ и лаборатории, проводящие специальные исследования и пр. Часто
оказываются полезными исследования, проведенные совершенно посторонними
организациями.
Собранная информация должна представлять мнения различных сторон, участвующих
во взаимоотношениях пациента и врача. В этой связи необходимо отметить важность
учета такого обстоятельства в оценке КМП, как совмещение, а не
противопоставление профессиональных и непрофессиональных точек зрения, т. е.
практическое значение будет иметь комплексный подход, объединяющий
профессиональные, научные, общечеловеческие и политические аспекты проблемы.
Следует очень внимательно отнестись к тому, что уровень оказания медицинской
помощи сегодня весьма далек от оптимального, достаточно часто встречаются
серьезные дефекты оказания ее во многих ЛПУ. Общеизвестно, что серьезные дефекты
оказания медицинской помощи во многом обусловлены не недостатком квалификации
врачей и медицинских сестер, а дефектами структуры учреждений-производителей и
дефицитом финансовых и материальных ресурсов. Но в первую очередь низкий уровень
КМП ─ это отражение неудовлетворительной организации работы системы ЛПУ в целом,
начиная от руководства и заканчивая исполнительской дисциплиной самого, казалось
бы, незаметного работника. Поэтому ни в коей мере нельзя отождествлять
обеспечение качества с обучением врачей и персонала по вопросам методик и
методов лечения, важно в этой связи обеспечить организационную перестройку
практической деятельности врачей и персонала на всех уровнях оказания
медицинской помощи, исходя из главной задачи КМП — повышения уровня здоровья
населения.
Оценка уровня качества медицинской помощи может в определенной мере зависеть
от методов сбора и анализа информации. Это обстоятельство необходимо учитывать
при выборе источников и вида информации для анализа КМП. R. H. Brook еще в 1976
году классифицировал методы сбора информации для оценки КМП (табл. 2.1).
Судя по содержанию приведенной таблицы, наиболее перспективным методом сбора
информации для оценки КМП является их комбинация, поскольку оценка качества
стационарной и внебольничной медицинской помощи должна охватывать не отдельные
фрагменты, а всю совокупность и весь период лечения пациента, где бы оно ни
проводилось. Нельзя судить о КМП по анализу отдельных случаев оказания
медицинской помощи, оценка должна проводиться на репрезентативной совокупности
данных.
Сбор информации по КМП в значительной мере известен и отработан в
стационарах, где структура, процесс и результат оказания медицинской помощи
достаточно формализован и подробно расписан. Что же относительно информации о
медицинской помощи в амбулаторно-поликлинических условиях, то, в
противоположность стационарам, процесс и результат отражен в их медицинской
документации лишь частично, да и то иногда весьма условно может претендовать на
достоверность. В современной поликлинике в России не существует статистической
документации по типу «карты выбывшего из стационара». «Талон амбулаторного
пациента» к сожалению, повсеместно до сих пор не внедрен. Картотеки на пациентов
во многих поликлиниках были «уничтожены» указаниями высоких должностных лиц в
90-х годах под предлогом реформирования управления здравоохранением. Замены этих
картотек на базы данных о пациентах на магнитных носителях в большинстве
территорий ДВФО почему-то до сих пор не произошло.
Таблица 2.1 Методы сбора информации для оценки КМП
(R. H. Brook, 1976)
| |
| Методы сбора |
Структура |
Процесс |
Результат |
Комбинация данных |
| Отчетные данные |
ü |
ü |
ü |
ü |
| Карты выбывшего из стационара |
|
ü |
ü |
ü |
| Формы регистрации нуждаемости, заявки |
|
ü |
|
|
| Формы регистрации обращаемости |
|
ü |
ü |
ü |
| Формы, ориентированные на источники
информации |
|
ü |
ü |
ü |
| Проблемно ориентированные формы регистрации |
|
ü |
ü |
ü |
| Прямые наблюдения за работой врача |
|
|
ü |
|
| Методы моделирования |
ü |
ü |
|
|
| Экспертная оценка случаев госпитализации и
обращений |
|
ü |
ü |
ü |
| Стратегия слежения за развитием болезни |
|
ü |
ü |
ü |
| Опрос населения |
|
ü |
ü |
ü |
| Комбинация методов |
ü |
ü |
ü |
ü |
Старая система регистратур была подвергнута «модернизации», но сохранила
информацию на бумажных носителях. Новая информационная система повсеместно в
поликлиниках региона еще не создана. «Офис менеджеры» современных амбулаторных
медицинских учреждений, как в государственном, так и в коммерческом секторе
только частично перекрывают потери информационных потоков между производителями
и потребителями медицинских услуг. И до сих пор практически не получают
информации органы управления здравоохранением территорий Дальнего Востока из
коммерческого сектора производителей медицинских услуг.
Но даже если доступ к первичной медицинской документации где-то еще сохранен,
а поликлиники ввели в свою работу «Талон амбулаторного пациента» или его
электронный аналог, то все равно многие виды и элементы работы врача в
амбулаторных условиях в медицинской документации вообще не регистрируются. Это
обусловливает необходимость прибегать к специальным сложным методам сбора нужной
информации для оценки уровня КМП. Исключение здесь составляет регистрация
симптомов и жалоб, медикаментозные назначения, результаты лабораторных и
инструментальных исследований, в связи с чем амбулаторные карты мало приемлемы
для оценки КМП и совсем не приемлемы для оценки эффективности медицинской
помощи. Во многих случаях проведения экспертных оценок качества экспертам
приходится пользоваться комбинацией методов сбора достоверной информации в
сочетании с очным осмотром пациента и прямым наблюдением за работой врача
непосредственно на рабочем месте.
Важнейшим условием повышения качества работы поликлиник до настоящего времени
считается четкое ведение медицинской учетно-отчетной документации, умение
анализировать статистические данные и на их основе разрабатывать меры по
улучшению медицинского обслуживания.
Сбор информации о результатах деятельности ЛПУ — весьма сложная задача,
наибольшую ценность представляют долгосрочные результаты, позволяющие
всесторонне оценить эффективность различных вариантов организационных
технологий, что же касается краткосрочных результатов, особенно в ЛПУ
амбулаторного профиля, то потребуется разработка критериев краткосрочных научно
обоснованных результатов в соответствии с категорией ЛПУ.
2.3. Система регистрации и учета в лечебно-профилактических учреждениях
Поликлиника – это ЛПУ, в котором оказывается медицинская
помощь приходящим больным, а также больным на дому.
Городская поликлиника строит свою работу по территориальному принципу – для
оказания амбулаторно-поликлинической помощи населению, проживающему в районе ее
деятельности, и по цеховому (производственному) принципу – прикрепленным
работникам промышленных предприятий, строительных организаций, предприятий
транспорта и др.
Размеры территориального терапевтического участка по численности взрослого
населения в настоящее время составляют 1700 человек, цехового – 1600.
Цель поликлиники – сохранение и укрепление здоровья обслуживаемого населения.
В поликлинике ведется следующая оперативно-учетная документация:
«Медицинская карта амбулаторного больного» (форма № 025/у).
«Выписка из медицинской карты амбулаторного, стационарного больного»
(форма № 027/у).
«Статистический талон для регистрации заключительных (уточненных)
диагнозов» (форма № 025-2/у).
«Талон на прием к врачу» (форма № 025-4/у).
«Книга записи вызовов врачей на дом» (форма № 031/у).
«Дневник работы врача поликлиники (амбулатории), диспансера, консультации»
(форма №039/у).
«Контрольная карта диспансерного наблюдения» (форма № 030/у).
«Карта подлежащего периодическому осмотру» (форма № 046/у).
«Список лиц, подлежащих целевому медицинскому осмотру» (форма 048/у).
Листок нетрудоспособности.
Рецепт (взрослый; детский; на получение лекарства, содержащего
наркотические вещества; на получение лекарства бесплатно, с оплатой 50%,
стоимости) и др.
Основными показателями, характеризующими деятельность поликлиники, являются:
заболеваемость населения, нагрузка врача, «участковость», охват населения
медицинскими осмотрами, охват больных диспансеризацией, своевременность взятия
на диспансерный учет, эффективность диспансеризации (наличие или отсутствие
обострений заболеваний, динамика показателей ЗВУТ, показатель выхода на
инвалидность среди больных, стоящих на диспансерном учете, изменения в состоянии
здоровья – доля выздоровевших, с улучшением состояния, без перемен, с
ухудшением, умерших).
В регистратуре хранятся «Медицинские карты амбулаторного больного» (форма №
025/у), сгруппированные по участкам, улицам, домам и алфавиту.
Скорая медицинская помощь (СМП) оказывается сотрудниками станции СМП.
Неотложная медицинская помощь обычно оказывается сотрудниками
амбулаторно-поликлинических учреждений.
Станция СМП может функционировать как самостоятельное учреждение при
численности обслуживаемого населения свыше 50 тыс. человек. При меньшей
численности обслуживаемого населения станции СМП, как правило, являются
структурными подразделениями других ЛПУ (больниц, поликлиник), особенно в
сельской местности. В городах с численностью жителей свыше 100 тыс. человек
организуются подстанции СМП как структурные подразделения станций.
Основным структурным подразделением СМП является выездные бригады: линейные и
специализированная, включающая врача, фельдшера и санитара.
Документация станции скорой медицинской помощи:
«Журнал записи вызовов скорой медицинской помощи» (форма № 109/у);
«Карта вызова скорой медицинской помощи» (форма № 110/у);
«Сопроводительный лист станции скорой медицинской помощи» (форма № 114/у);
«Дневник работы станции скорой медицинской помощи» (форма
№ 115/у).
Основными показателями работы станции СМП являются:
Количество бригад (среднесуточное).
Количество выполненных вызовов (в т.ч. с оказанием медицинской помощи).
Количество вызовов по поводу внезапных заболеваний (в т.ч. по разным
нозологическим формам) и несчастных случаев.
Количество вызовов, переданных в амбулаторно-поликлиническое учреждение
для оказания неотложной помощи (и наоборот).
Количество направлений на госпитализацию.
Время выезда бригады от момента приема вызова.
Количество летальных исходов до прибытия и в присутствии бригады и
количество повторных вызовов и их исходы.
Число случаев расхождения диагнозов направления СМП и приемного покоя
принявшего больного стационара.
Неотложная помощь – это система экстренной медицинской помощи,
оказываемой больным при внезапных острых и обострении хронических заболеваний в
местах проживания.
Она должна оказываться специальными бригадами, работающими в отделении
неотложной помощи (территориальные поликлиники).
Задачи неотложной помощи:
обеспечение экстренной медицинской помощи (в т.ч. реанимационных
мероприятий);
вызов по показаниям скорой помощи;
госпитализация, которая осуществляется через диспетчерскую службу скорой
помощи;
обеспечение преемственности с поликлиникой (как правило, заведующий
отделением неотложной помощи на утреннем совещании докладывает о случаях
оказания неотложной помощи или непосредственно информирует заведующего
терапевтическим отделением);
выдача листков нетрудоспособности, выписка рецептов;
оказание неотложной помощи больным, непосредственно обратившимся в
поликлинику.
Стационарная медицинская помощь оказывается в госпитальных
учреждениях. Ведущим учреждением данного направления является муниципальная
больница. Это ЛПУ, обеспечивающее квалифицированное обслуживание населения на
основе достижений современной медицинской науки и практики.
По виду, объему и характеру оказываемой медицинской помощи и системе
организации работы больница может быть:
по профилю – многопрофильной и специализированной;
по системе организации – объединенной или не объединенной с поликлиникой;
по объему деятельности – различной коечной мощности.
По режиму работы стационары городских больниц делятся на стационары с
круглосуточным пребыванием больных, дневные стационары и стационары смешанного
режима работы.
Мощность и структура отдельных типов стационарных учреждений увязывается с
численностью обслуживаемого населения при условии: величина отделения должна
быть оптимальной (40 – 60 коек).
Основными структурными подразделениями стационара являются: приемное
отделение, профилированные лечебные отделения, отделения специальных видов
лечения, отдельные диагностические службы и др.
Основными учетными документами в стационаре (отделении стационара) служат:
1) документация процедурного кабинета:
- «Журнал учёта процедур» (форма №029/у);
- «Журнал врачебных назначений»;
- «Журнал учета взятия крови для биохимических исследований»;
- «Журнал учета взятия крови на RW»;
- «Журнал регистрации переливания трансфузионных сред, крови и
кровезаменителей» (форма №009/у);
- «Лист регистрации переливания трансфузионных сред» (форма №005/у);
- «Журнал учета работы сухожарового шкафа»;
- «Журнал учета качества предстерилизационной очистки»;
2) документация поста медицинской сестры:
- «Журнал сдачи дежурств»;
- «Журнал сдачи шприцев»;
- «Журнал регистрации больных, направленных на массаж, биохимический анализ
крови, сахар и протромбиновый индекс, общий анализ крови, R-графию,
УЗИ и т.д.»;
- «Журнал по санитарно-просветительской работе»;
- «Журнал движения больных»;
- «Стационарный журнал»;
- «Температурный лист» (форма №004/у);
- «Лист основных показателей состояния больного, находившегося в отделении
(палате) реанимации и интенсивной терапии» (форма №011/у);
3) документация старшей медсестры:
- «Листок учёта движения больных и коечного фонда стационара» (форма
№007/у);
- «Журнал учета листов нетрудоспособности»;
- «Журнал выписки лекарственных средств»;
- «Журнал учета шприцев»;
- «Журнал учета сильнодействующих лекарственных препаратов»;
- «Журнал учета перевязочных средств»;
- 4) основные документы врача:
- «Медицинская карта стационарного больного» (форма №003/у);
- «Направление скорой медицинской помощи»;
- «Направление амбулаторно-поликлинического учреждения»;
- «Выписка из медицинской карты амбулаторного, стационарного больного»
(форма №027/у).
- Документация хирургического отделения идентична таковой в стационаре.
Дополнением является «Журнал записи оперативных вмешательств в стационаре»
(форма №008/у).
Разработка данных из этих документов позволяет провести анализ деятельности
стационара по следующим показателям:
& Обеспеченность, доступность и структура стационарной помощи
(используются для анализа деятельности службы в целом):
1. Число коек на 10 000 населения;
2. Уровень госпитализации населения в расчете на 1000 жителей;
3. Уровень госпитализации детского населения;
4. Потребление стационарной стоматологической помощи в расчете на 1 жителя в
год и др.
& Показатели, относящиеся к использованию коечного фонда:
1. Среднее число работы койки в году;
2. Средняя длительность пребывания больного на койке;
3. Оборот койки;
4. Среднее время простоя койки;
5. Динамика коечного фонда и др.
& Показатели для оценки качества и эффективности хирургической помощи:
1. Летальность по нозологическим формам;
2. Удельный вес умерших в первые сутки (летальность в первые сутки);
3. Послеоперационная летальность;
4. Частота послеоперационных осложнений;
5. Структура оперативных вмешательств;
6. Показатель хирургической активности;
7. Совпадение клинических и патологоанатомических диагнозов и т.д.
В рыночных условиях при динамичном повсеместном росте числа негосударственных
медицинских учреждений практическая медицина пока еще не располагает простыми,
экономичными и информативными показателями, комплексно оценивающими уровень и
качество деятельности ЛПУ. Во многом это связано с отсутствием новых
статистических форм для сбора данных о медико-экономической деятельности ЛПУ, а
также классификацией расходов по «направлениям их использования и источникам
финансирования». Поэтому предметом особого внимания «экономики медицины»
является разработка эффективных механизмов сбора текущих
финансово-статистических данных и данных нефинансового характера (экономическая
отдача медицинского оборудования, их мощность, вводимые ресурсы и др.)
Традиционно используемая финансово-статистическая информация, к сожалению, пока
носит разрозненный, неполный и несистематизированный характер.
Процесс сбора данных по экономике медицинской службы в значительной мере
осложняют: интенсивное развитие хозрасчетных подразделений государственных ЛПУ,
ЛПУ частного сектора, внедрение системы медицинского страхования, расширение
ассортимента платных услуг и др. Выходом из сложившейся ситуации может стать
разработка системы национальных счетов, аналогичных тем, которые широко
используются в странах с развитой экономикой. В этих счетах содержится
информация о текущем производстве услуг и товаров медицинского назначения,
объемах их потребления и накопления; потребительских ценах на них и стоимостных
параметрах; производимых капиталовложениях и др.
Руководители медицинских учреждений должны располагать шкалой оценок
эффективности использования отдельных видов ресурсов с точки зрения объема и
динамики затрат живого труда, материалов и фондов на единицу услуг (работ,
результатов). Кроме того, следовало бы шире применять показатели трудо-,
материало- и фондоемкости. Для оценки эффективности деятельности практическое
значение имеет также анализ фондоотдачи, т.е. отношения достигнутого эффекта к
величине основных производственных фондов ЛПУ стоматологического профиля.
Использование комплекса названных показателей - это практическая задача,
поскольку в рыночных условиях преимущество получают те ЛПУ, в которых при
«минимизации» затрат «максимизируются» результаты.
Ресурсная база здравоохранения всех без исключения территорий ДВФО всегда
была ограниченной, а особенно в период экономических реформ 90-х годов, поэтому
анализ экономических аспектов деятельности медицинских учреждений позволит
создать базу для эффективного использования ресурсов в каждом ЛПУ. Таким
образом, эффективность в здравоохранении — это степень достижения поставленных
задач в области оказания медицинской помощи населению с учетом факторов
качества, адекватности, производительности. Если же сузить понятие эффективности
до отдельной поликлиники или ее подразделения, то эффективность ее деятельности
- есть степень установленных для данного учреждения целей при определенных
затратах.
В новых условиях хозяйствования большую актуальность для медицинских
учреждений, как государственного, так и не государственного секторов,
приобретают расчеты производительности труда, оценка получаемого эффекта
(натурального и стоимостного, прямого и косвенного, частного и общего) на уровне
отдельного работника, подразделения и учреждения в целом.
Для оценки эффективности медицинской помощи населению региона следует прежде
всего выбрать адекватные критерии и показатели, относящиеся к данному процессу и
отражающие его конечные результаты. Результаты (эффекты медицинской
деятельности) являются производными ресурсов и в определенной мере характеризуют
степень эффективности их использования. В связи с тем, что медицина относится к
непроизводственной сфере, и деятельность ЛПУ, как правило, не обретает товарную
форму, а представлена в форме «услуги», то часто возникают вопросы о
правомерности такого суждения, как эффективность затрат в здравоохранении. Тем
не менее, мы считаем, что товар (услуга), произведенный в ЛПУ, как и товар
(услуга), произведенный в условиях предприятий производственной сферы, обладает
двумя основными характеристиками, по которым он реализуется на рынке. Это цена и
качество. Следует отметить, что обе характеристики товара взаимосвязаны и
взаимообусловлены. Например, необходимость «доводки» некондиционной
(забракованной) продукции, сошедшей с «конвейера» по производству медицинских
услуг потребует дополнительных затрат на достижение установленного уровня
качества, что резко поднимет себестоимость и понизит эффективность их
производства.
Действительно, сегодня деятельность системы медицинской помощи населению
Дальневосточного региона характеризуется результатами и затратами,
соответственно, между этими категориями должны быть установлены взаимоотношения,
что сделать весьма трудно, поскольку, в отличие от производственной сферы, в
здравоохранении зачастую отсутствуют условия для измерения эффективности. Тем
более, что в отрасли здравоохранения чрезвычайно сложно выявить и измерить все
достигнутые результаты. Прежде всего, это касается повсеместной формализации
результатов, количественного выражения медицинских характеристик и признаков. Но
это не значит, что формализация и количественное выражение медицинских
характеристик невозможны. Примеры исследований последних лет как у нас в стране,
так и за рубежом показывают, что затраты это «уловимая» часть баланса, несмотря
на организационно-методические трудности учета и анализа.
Что касается результатов деятельности системы медицинской помощи, их
выявление и оценка сопряжены со значительными трудностями: слишком условны
стоимости и отделены от овеществленного труда, многие эффекты (снижение
психического перенапряжения, уменьшение и снятие боли, производство
профилактических и лечебных манипуляций и пр.) трудно поддаются количественному
измерению. И все-таки медицинская помощь – это раздел здравоохранения, где уже
сегодня возможен реальный учет видов и объемов услуг, стоимостных характеристик,
рентабельности и т.п.
Естественно, что существуют методологические проблемы, которые сегодня уже
решены или близки к решению. В частности, затраты труда (трудоемкость)
выражаются через время, расходуемое на единицу произведенных услуг. Среди
натуральных форм выражения показателей деятельности приоритет отдается тем из
них, которые учитывают не только количественно-качественные стороны
лечебно-диагностического процесса, но и сам факт оказания помощи. Например, в
отечественной стоматологии эти показатели намного точнее, информативнее и
определеннее, чем в общей клинической практике (например, «пролеченный»
пациент). Расширение масштабов применения стоимостных показателей
(характеризующих объем оказанных услуг через их денежное выражение) обусловлено
развитием рыночных отношений, внедрением принципов медицинского страхования.
Однако формирование новых стандартов технологий и совершенствование
существующих методов диагностики и лечения, как правило, не подкрепляется
обоснованными нормативами трудовых операций, а если и подкрепляются, то не
принимаются во внимание структурами регионального уровня, которые разрабатывают
систему ценообразования в здравоохранении субъекта РФ.
Эти и другие нерешенные проблемы накладывают отпечаток на решение
руководителями медицинских учреждений актуальной задачи – разработки критериев
эффективной системы оплаты труда персонала. Наиболее перспективная система
оплаты труда персонала, на наш взгляд, должна строиться на основании
соответствия выполнения плановых показателей видов, объемов и качества оказанных
медицинских услуг, в виде моделей конечных результатов (МКР) в числовом
выражении, фактически достигнутым показателям.
Существует множество методик оценки деятельности лечебно–профилактических
учреждений с точки зрения качества и эффективности. Наиболее перспективными, с
нашей точки зрения, являются методики, которые основаны на использовании моделей
конечного результата деятельности стоматологических ЛПУ.
Модели конечных результатов должны содержать:
набор показателей, характеризующих результаты деятельности;
нормативные значения, установленные по каждому показателю;
шкалу численной оценки достигнутых результатов (оценка норматива, знак
отклонения, оценка отклонения на единицу измерения).
Различают показатели деятельности и результативности, характеризующие
конечные результаты деятельности медицинского учреждения, и показатели дефектов.
Показатели деятельности и результативности, как и показатели дефектов,
индивидуальны для деятельности органов управления здравоохранением и различных
типов медицинских учреждений, объединений, подразделений. Нормативные значения
устанавливаются только для показателей деятельности и результативности, так как
показатели дефектов в идеальных условиях должны быть равны нулю.
При утверждении нормативов деятельности для конкретного ЛПУ должна
учитываться многолетняя динамика показателей аналогичных ЛПУ в данной
территории, муниципальном образовании или учреждении. Нормативное значение
должно быть таково, чтобы его достижение потребовало от любого оцениваемого по
МКР медицинского учреждения мобилизации ресурсов и формирования значительных
усилий для улучшения качества и эффективности медицинской помощи. Для получения
численной оценки каждому показателю результативности присваивается «стоимость»
выполнения норматива в баллах. Уровень такой «стоимости» устанавливается
экспертным путем и отражает ранговое значение этого показателя среди прочих.
Изменение каждого отдельного показателя МКР в сторону его улучшения не влияет
на суммарную оценку в баллах, ухудшение же показателя по отношению к стандарту
(нормативу) — уменьшает ее. Это исключает нивелировку отрицательной деятельности
ЛПУ за счет улучшения показателей работы по другим видам деятельности. Для
каждой категории ЛПУ определяется допустимая разница между суммой баллов оценки
норматива и фактически достигнутых результатов.
К сожалению, идеология дальнейшего развития здравоохранения России пока не
нашла отражения в механизмах повышения эффективности здравоохранения территорий
ДВФО. Хотя по ряду параметров, прежде всего экономического характера, ЛПУ могут
и должны весьма эффективно функционировать в условиях рыночной экономики, причем
не только потребляя финансовые ресурсы муниципальных бюджетов.
Здравоохранение региона в целом продолжает сохранять проблемы, накопленные в
период экономического спада и разрушения вертикали управления отрасли в
1993-2002 гг. по некоторым параметрам. Прежде всего, по структурным
диспропорциям ЛПУ, качеству и доступности медицинской помощи населению,
отсутствию координации между государственными и частными производителями
медицинских услуг. Большинство муниципальных ЛПУ неэффективно управляются,
особенно это касается финансовых потоков между ЛПУ и управляющими структурами и
системой ОМС, эффективности использования кадровых ресурсов в сельской местности
и отдаленных, северных зонах региона.
Измерение наиболее важных показателей процессов оказания медицинской помощи
населению ДВФО зачастую является даже более сложной задачей, чем оценка
результатов лечения, однако это возможно только в случае, когда врачи будут
обладать достаточной верой в важность этой работы.
Система медицинской помощи населению региона может позаимствовать у
эффективно функционирующих в условиях рынка промышленных предприятий простые
методы измерения конечных результатов деятельности. Прежде всего, это
использование достаточно простых статистических и графических приемов в виде
построения поточных диаграмм, гистограмм и текущих карт, а также более сложных
методов в виде карт контроля процесса оказания медицинской помощи, которые могут
помочь руководителям ЛПУ с минимальной подготовкой понять сущность изменений в
изучаемой системе. Эти статистические и графические средства, а также
положительное отношение к оценкам как результата лечения, так и процесса
оказания медицинской помощи, должны стать частью «клинического арсенала» врача,
относящего себя к медицинской школе будущего.
В США и в гораздо меньшей степени в Великобритании, Австрии, Германии и др.
существует конфликт между медицинским персоналом и администрацией ЛПУ. Началось
это тогда, когда сформировалась новая специальность – врач-администратор
(менеджер).
Эти талантливые и высококвалифицированные люди, у части которых имелось два
высших образования, часто обрекали себя на трудную жизнь, подвергаясь критике
коллег с обеих сторон, считавших терпимость с обеих сторон несбыточной мечтой.
Специальность врача-администратора (менеджера) еще довольно редка в России.
Процесс лечения в современной медицине сложен, и в нем часто пересекаются сферы
интересов врачей-лечебников, администраторов и экономистов, а совместимость
интересов не всегда учитывается. Для повышения эффективности процессов оказания
медицинских услуг необходимо сотрудничество. Основу для приобретения подобных
навыков сотрудничества составляет хорошая осведомленность каждой из сторон о
работе другой, причем обе стороны должны быть готовы пересмотреть (и, возможно,
изменить) свои давнишние привычки, предпочтения и технологию работы.
Администраторы (менеджеры) должны обладать практической информацией об
условиях, в которых врачи-лечебники принимают свои решения, работая
непосредственно на рабочих местах. Они должны понять меру ответственности
лечащих врачей и неопределенность научных знаний, на основе которых последние
должны принимать решения. Для формирования идеологии взаимопроникновения и
взаимопонимания как менеджеры и экономисты, так и врачи-лечебники должны изучить
системные методы оценки медицинской помощи, анализа затрат и пользы,
статистические методы клинических исследований, анализа решений и управления
результатами лечения, включающие методологию регулирования риска.
Для эффективного управления медицинскими учреждениями, принятия решений
необходимы навыки объективного сбора и анализа статистической информации. В
перспективе подготовка врачей и администраторов ЛПУ должна будет смещаться от
коллективных форм обучения к индивидуальным формам, сосредоточивая основное
внимание на экономике здравоохранения, статистике, информационных науках и
медицинской социологии. Специалисты, прошедшие обучение по этим программам,
займут ведущее положение в здравоохранении ДВФО.
В обозримом будущем отрасли здравоохранения региона будет недостаточно просто
иметь небольшое число высокообразованных и одаренных менеджеров. Врачи общей
практики и узкие специалисты также будут нуждаться в приобретении навыков
управления и количественного анализа результатов деятельности ЛПУ. Они должны
будут уметь извлекать преимущества из технологии использования
компьютеризованных медицинских информационных систем и доступа через них к
клиническим и прочим данным о пациентах для уточнения решений по выбору методов
профилактики, лечения и реабилитации с учетом высокой степени вероятности
получения положительных результатов.
2.4. Качество процесса, структуры и результата в медицине.
Системный анализ
В наше время многие специалисты по управлению здравоохранением в России плохо
знают потребителей, в т.ч. пациентов, налогоплательщиков и пр. Знание и
понимание потребителей продукции (услуг) ЛПУ должны приобретаться в ходе
осмысленного диалога с ними и информация должна проникать на все уровни
медицинских учреждений, которые стремятся удовлетворить нужды потребителей.
Применение статистического анализа технологических процессов
предусматривает преимущественное использование аналитической статистики по
сравнению с цифровой статистикой. Это статистическое мышление фокусируется на
будущей характеристике происходящих в настоящее время процессов и
функционирования систем, а не на описании или сравнении фиксированных
совокупностей прошлых данных.
Иными словами, каким образом можно понять происходящий процесс, чтобы быть в
состоянии предсказать его характеристики в будущем? Существует несколько
способов. Это, прежде всего, внедрение таких средств индикации и анализа данных,
как сетевые графики, контрольные технологические карты и др.
Фактически для этого и должен быть использован цикл Каору Ишикавы
«ПЛАНИРОВАТЬ ─ ДЕЛАТЬ ─ ПРОВЕРЯТЬ ─ ДЕЙСТВОВАТЬ».
Наконец, результаты, которых должны добиваться руководители ЛПУ,
делятся на три основные категории:
& Сокращение расходов, инициируемых администрацией ЛПУ.
& Удовлетворение запросов населения в целом и отдельных потребителей
медицинских услуг в частности.
& Вовлечение в процесс улучшения результатов как можно большего числа
специалистов ЛПУ.
Для наиболее полного представления о принципах обеспечения качественной
медицинской помощи необходимо рассмотреть системную схему обеспечения качества с
точки зрения классической работы Аведиса Донабедиана на основе трех простых
элементов системы: структура, процесс и результат.
Под системой мы понимаем совокупность объектов, взаимодействующих
подразделений для достижения общих целей в условиях действия социальных,
политических и экономических факторов (рис 2.1.).
Рис. 2.1. Общий принцип работы систем
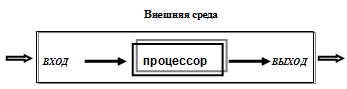
Любая система, в т.ч. система ЛПУ, должна работать в единой организационной
технологии отрасли здравоохранения региона, которая в свою очередь должна
соответствовать определенным принципам функционирования систем.
Система ЛПУ, как в государственном, так и в коммерческом секторе должна
решать определенные задачи для достижения цели/результата функционирования
отечественного здравоохранения. В частности, с точки зрения обеспечения
достаточного уровня здоровья населения региона система медицинских учреждений
должна стремиться к достижению определенных результатов деятельности. Однако эти
показатели не всегда являются критериями здоровья.
Тенденции развития здравоохранения на Дальнем Востоке в последние годы ставит
перед органами управления сложный комплекс проблем, который требует научных
подходов и теоретически осмысленных и взвешенных решений. Применять в ДВФО
общепринятые для России методики планирования и прогнозирования медицинской
помощи населению, а в конечном итоге и нормирования здравоохранения, следует с
определенной долей осторожности.
Кроме показателей здоровья, которые косвенно характеризуют и являются
отражением производства медицинских услуг того или иного уровня качества, а
также эффективности работы ЛПУ, необходимо рассмотреть работу системы
медицинской помощи с точки зрения условий стандартизации и выполнения
стандартов, которые определяют как качество, так и эффективность. Эти условия
следующие:
Структура системы (стандарт структуры).
Технологии системы (стандарт процесса производства).
Программа достижения результата функционирования системы или сам
результат (стандарты результатов).
На основании исследования этих трех основных условий функционирования системы
и строится ее анализ.

Субъекты системы делятся на две большие группы: группа управляющая и группа
исполняющая со своими, присущими только этой группе, функциями.
Любая система, в том числе и система медицинской помощи населению, должна
работать в единой организационной технологии, которая должна соответствовать
определенным принципам современного менеджмента. Эти принципы определяют
следующее: цель работы системы, задачи, ее субъекты, обязанности (функции),
ответственность, права субъектов системы, в рамках которых она функционирует, а
также время, в течение которого работает система (табл. 2.2).
При переходе к новой модели менеджмента обеспечения качества в стоматологии
три основные понятия, применявшиеся в прошлом, приобретают новые, дополнительные
оттенки. Вот эти понятия: клиент (потребитель медицинских услуг),
технологический процесс и результат.
Термин «потребитель» применяется для обозначения роли, которую играет
физическое или юридическое лицо при получении услуги или произведенного товара.
Потребитель определяет, чего он ожидает от услуги или товара. К сожалению,
оттенки понятий, связанные с коммерцией и включенные в новое толкование этого
понятия, представляют собой барьер на пути понимания для некоторых работников
здравоохранения и населения. В качестве субъектов, обозначаемых этим понятием,
могут быть и пациенты и врачи, и отдельные подразделения ЛПУ и ЛПУ в целом.
Таблица 2.2. Схема организационной среды обеспечения качества медицинской
помощи
| 1. Правительственные институты |
|
1. Организации планирования |
| 2. Финансирующие организации |
|
2. ЛПУ и лица, оказывающие медицинскую помощь |
| 3. Научно-исследовательские институты |
|
3. Общества защиты прав потребителей |
| 4. Отдельные лица |
|
4. Другие организации |
ВНЕШНЯЯ СРЕДА
| |
|
Субъекты управления системой КМП |
|
|
| |
|
|
|
|
| Субъекты обеспечения медицинских технологий
(основные
фонды, ресурсы: материальные, кадровые, интеллектуальные, финансовые) |
|
Медицинские технологии (хирургические
операции, терапевтическое лечение, уход за пациентами, питание и
гостиничные услуги) |
|
Результат деятельности
отдельного врача, м/с, отделения, ЛПУ, объединения ЛПУ и системы в
целом |
| |
|
|
|
|
| (Структура) |
|
(Процесс) |
|
(Результат) |
ВНЕШНЯЯ СРЕДА
| 1. Организации, предоставляющие ресурсы |
|
1. Индивидуальные представители |
| 2. Профессиональные ассоциации |
|
2. Пациенты |
Потребители (пациенты) часто представляют собой внешнюю по отношению к
системе здравоохранения сторону, и поэтому о них говорят как о внешних
потребителях. В учреждениях здравоохранения также есть внутренние потребители,
например, отделения больницы являются клиентами аптеки, отделы медицинских
архивов — клиентами отделений и т. д. Таким образом, понятие «потребитель»
применяется нами весьма специфическим образом. Понятие «технологический процесс»
относится к видам деятельности или действиям, регулярно повторяющимся с целью
превращения исходных материалов, предоставляемых поставщиками, в готовую
продукцию, получаемую потребителями (клиентами). Один из последователей Каору
Ишикавы в Японии, Геничи Тагучи поддержал идею последнего по разделению
потребителей на внутренних и внешних.
Например, пациент может получить медицинскую помощь в связи с переломом
нижней челюсти в отделении челюстно-лицевой хирургии больницы. Пациент является
«потребителем» всего того, что делается для фиксации, вправления и обезболивания
нижней челюсти - «внешний потребитель». Все, что происходит между «доставкой
сломанной челюсти» пациентом-поставщиком и получением зафиксированной шиной
нижней челюсти пациентом-потребителем, может быть определено как технологический
процесс (конвейер) оказания медицинской помощи. «Внутренним потребителем» в
данном примере может являться врач операционного блока, который находится на
следующем этапе оказания медицинской помощи (если пациенту требуется оперативное
вмешательство) после врача приемного отделения. Заметим, что употребление
понятия «технологический процесс» шире, чем ряд современных понятий этого
термина, и содержит ряд структурных элементов.
Понятие «результат» включает в себя как технически конечную продукцию, так и
суждение о пользе, полученной потребителем, получившим эту конечную продукцию.
Термин «исход», хотя и применяется широко в медицине, не имеет точной
взаимосвязи с понятием «результат», «конечная продукция технологического
процесса» или «выгода, извлеченная из технологического процесса». Этот термин по
иному определяется пациентом (или другими потребителями в данном процессе) в
отношении производимой услуги или товара - под оценкой выгоды пациентами, как
правило, подразумеваются как ожидания, так и ценность, установленные им для
себя. С позиции непрерывного улучшения качества медицинской помощи понятие
«результат» применяется для обозначения как технического выхода данного
процесса, так и выгоды, определенной потребителем медицинских услуг.
Совершенствование медицинских технологий и практика их применения в
современном здравоохранении – непременное условие научно-технического процесса
каждого отдельного ЛПУ. Поэтому перед тем, как рассматривать вопросы
производства качественных медицинских услуг, следует провести весьма подробный
анализ организационной среды обеспечения КМП учреждения или клиники с
применением системного подхода.
Характерными признаками сложных систем, к которым относится и система ЛПУ,
являются:
- сложность моделей процессов;
- большая размерность задач управления;
- иерархичность структуры;
- агрегирование частей;
- множественность связей элементов;
- неопределенность состояний;
- чувствительность к помехам (отклонениям).
Сущность системного подхода раскрывается в методике его организации, т. е.
выделении объекта системного анализа (структуры, процесса, результата), границы
раздела внешней и внутренней среды ЛПУ, целевой функции и структуры ЛПУ,
описания и критериев оценки состояния ЛПУ, классификации элементов и способов их
агрегирования.
Под системным подходом в анализе технологий производства медицинских услуг,
равно как и других объектов, понимают всестороннее, систематизированное, то есть
построенное на основе определенного набора правил, изучение сложного объекта в
целом, вместе со всей совокупностью его внешних и внутренних связей, проводимое
для выяснения возможностей улучшения функционирования объекта. Вполне
естественно, что системный анализ должен быть основан на правилах логики и
здравого смысла с привлечением методов количественных оценок связей (явлений),
попыток моделирования реакций объекта анализа различными средствами (имитация,
математическое описание, статистика, программирование).
Объекты анализа в технологиях производства медицинских услуг имеют различную
природу в зависимости от конкретной поставленной задачи и цели анализа.
В качестве примеров укажем некоторые из них:
- процесс реализации продукции (медицинских услуг);
- процесс труда одного врача, группы врачей или большого коллектива;
- информационный процесс в технической или организационной системе;
- процесс производства медицинской услуги на уровне кабинета, отделения, ЛПУ,
региона и т.п.
От правильного понимания и выбора объекта анализа зависят и его результаты,
их адекватность процессам развития производственных отношений в современной
медицине.
В рыночных условиях важное значение имеет выполнение системного анализа
деятельности ЛПУ по экономическим показателям в конкретных
организационно-технических условиях развития производственных технологий, что
превращает его в основной инструмент контроля систем управления ЛПУ.
Учитывая поливалентность взаимодействия процессов материально-духовного мира,
аналитики вынуждены всегда предварительно определять условия экономического
анализа и уточнять их для обоснования управленческих решений, рассматривать
процесс анализа относительно конкретного объекта, выделенного из множества
(врач, кабинет, отделение, служба, отрасль здравоохранения, процесс сбыта или
страхования и т.п.). Это важный принцип анализа, который, с одной стороны,
создает трудности в получении уточненной сопоставимой информации для объекта
анализа, а с другой – дает неоспоримые преимущества для творческого обоснования
управленческих решений. В соответствии с рассмотренным принципом
производственные технологии всех видов в стоматологии могут рассматриваться на
основе единого методического подхода, что обеспечивает универсализацию действий
менеджеров в обширной предметной области своей профессиональной деятельности
(рис. 2.2).
Анализ структуры медицинского учреждения (подразделения)
Структура ЛПУ представляется двумя основными разделами, это основные фонды
системы или учреждений здравоохранения и ресурсы.
Основные фонды (здания, сооружения, коммуникации и
техническое оборудование). Анализу подвергается состояние зданий и сооружений,
коммуникаций, техники, автотранспорта, технологического оборудования и пр. по
итогам истекшего года на соответствие стандартам (СНИПам, ГОСТам и т.п.).
Рис. 2.2. Производственные технологии в медицине как объект
управления
Ресурсы:
материальные,
кадровые,
финансовые.
В процессе этого анализа изучаются возможности ресурсной базы по
обеспечению технологических процессов избранного медицинского
учреждения/подразделения ЛПУ.
В результате структурного анализа системы ЛПУ должны быть получены ответы на
следующие вопросы:
существуют ли условия, которые могут представлять опасность для пациента и
персонала?
имеется ли достаточное количество ресурсов с соответствующим качеством для
обеспечения реализуемых организационных и медицинских технологий?
имеет ли место нерациональное использование ресурсов? и т.п.
Анализ медицинских и организационных технологий ЛПУ
За последние двадцать лет организационные и медицинские технологии в
системе здравоохранения претерпели коренные изменения, в значительной мере
выросла и обновилась фондовооруженность ЛПУ отрасли, резкими темпами внедряется
вычислительная техника, достижения физики, химии, биологии, генетики и пр. В
этих новых условиях анализ технологических процессов в ЛПУ представляет собой
весьма сложную задачу.
Критерии процесса (деятельности) разрабатывались в последние годы в
направлении уточненной и однозначной формализации. Как правило, качество
процесса производства медицинских услуг отождествлялось с его соответствием
определенному (стандартному) набору критериев. Такой подход увеличивает
достоверность критериальной оценки, но усложняет проблему воспроизводимости ее
результатов, так как большинство из наборов критериев рассчитано лишь на один из
множества возможных подходов достижения качества. Множественность подходов к
производству медицинских услуг характерна и для работы опытного
высококвалифицированного врача. Увязка критериев с реальной практикой работы,
процессом принятия решений врачом определяет не только сложность, но и
направленность совершенствования критериев, учета эффективности в обеспечении
качества. Условия для реализации отмеченных требований более благоприятны в ЛПУ,
где процесс производства медицинских услуг расписан и формализован в достаточной
степени подробно. Тем не менее и здесь критерии процесса не вполне
удовлетворительны и требуют совершенствования. Поэтому считается целесообразным
углубить подобные исследования, проводя их в ЛПУ различных мощностей и типов.
Процесс производства услуг в амбулаторных условиях, в
противоположность стационарным, отражен в медицинской документации лишь
частично. Многие виды и элементы работы врача в амбулаторных условиях в
медицинских документах вообще не регистрируются, что обуславливает необходимость
прибегать к специальным сложным методам сбора нужной информации, оценки и
соответственно обеспечения качества. Исключение, пожалуй, представляет
регистрация симптомов и жалоб, назначений медикаментов и результатов
параклинических исследований, в связи с чем амбулаторные карты не совсем
приемлемы в качестве источника информации для оценки технологий и их
эффективности.
Еще сложнее проследить весь процесс получения медицинской помощи пациентом от
начала до его окончания, достоверность оценки в этом случае потребует
использования фотохронометрических методов, что трудно осуществимо без
значительного ресурсного обеспечения. Сложно также вменить в обязанность врачам
регистрацию дополнительной информации, характеризующей их работу.
Стремительный прогресс медицинских технологий усилил стремление специалистов
в поисках систем критериев, обеспечивающих учет клинической и статистической
однородности случаев заболеваний. В этой связи как наиболее перспективный себя
зарекомендовал метод многомерной группировки данных.
Внедрение индустриальных подходов в медицину создает условия для
использования функционально-стоимостного анализа (ФСА). В самом общем виде
система ФСА заключается в том, что вся система медицинского обслуживания
расчленяется на составные (подсистемы всех порядков), выделяется функциональное
содержание каждой из них, анализируются затраты (стоимостные, материальные,
трудовые) и связанные с этим процессы, оценивается целесообразность всех функций
и способов их осуществления, разрабатываются оптимальные варианты функций и
структура системы, оптимальные методы их осуществления и соответственно
определяются оптимальные затраты на производство.
Таким образом, использование технологического подхода позволяет
осуществить перенос в область производства медицинских услуг основных
технологических принципов.
Этапы анализа организационных и медицинских технологий
1 этап. Анализ начинается с описания применяемых технологий
с выделением наиболее перспективных по программе достижения запланированных
результатов. Кроме того, производится анализ устаревших или неэффективных
технологий, которые не позволяют добиться даже удовлетворительных результатов. В
этом разделе следует привести структурное описание примера эффективных и
неэффективных технологий с указанием затрат ресурсов, необходимого
материально-технического обеспечения.
2 этап. Следующим этапом анализа должно стать
рассмотрение вариантов альтернативных технологий и вероятностная оценка
их экономической эффективности по сравнению с традиционными. Здесь анализу
подвергается стандартный пакет документов по избранному варианту медицинской
и/или организационной технологии производства медицинских услуг, как правило,
состоящий из следующих разделов:
1.Титульный лист, который определяет название медицинской
(организационной) технологии и перечень документов.
2.Инструкционная карта, которая содержит информацию по следующим
разделам:
показания к применению,
предполагаемый механизм действия на организм пациента,
рекомендуемые маршруты перемещения пациента во время реализации
технологии,
характеристика ожидаемого эффекта (время наступления, продолжительность),
характеристика изменений состояния здоровья пациента при сочетании данной
технологии с другими, наиболее часто применяемыми,
наиболее рациональное сочетание с другими технологиями,
характеристика возможных побочных эффектов (время наступления,
длительность и пр.),
характеристика возможных неблагоприятных воздействий на здоровье
персонала, рекомендуемые методы защиты.
3. Карта технологического процесса, где содержится информация
по ряду вопросов:
особенности воспроизводства технологического процесса при стандартных
состояниях и отклонениях от него,
перечень технологических операций,
исполнители технологического процесса и требования к ним,
материалы для руководства при исполнении (должны быть указаны источники
информации),
затраты времени в человекочасах на каждого исполнителя,
определение результата каждого этапа технологического процесса,
методы коррекции результатов при отклонении от стандарта,
наименование препаратов, реактивов и пр. для осуществления
технологического процесса,
стоимость технологической операции.
4. Маршрутная карта, где выделяется:
номер маршрута, четкое графическое изображение маршрута с указанием
времени на каждом этапе технологического процесса, примерная стоимость
маршрута,
определение варианта маршрута при различной патологии.
5. Технологическая инструкция, содержание которой определяется
степенью сложности оригинальных технологических операций, где включается
следующее:
содержание производимых работ,
целевое назначение отдельных этапов,
способы оценки результатов (предлагаемый алгоритм действий),
вспомогательные материалы (диаграммы, графики, чертежи, рисунки).
6. Карта эскизов, которая содержит:
изображение расположения пациентов относительно изделий медицинской
техники,
схему взаимного расположения различных приборов, аппаратов и пр.
7. Ведомость требований к персоналу, заработной плате, где имеются
следующие разделы:
наименование специальности медицинского персонала,
требуемое число специалистов на один технологический процесс,
сумма заработной платы (месячная, годовая) по каждой категории
специалистов,
перечень требуемых умений, навыков для специалистов каждой категории,
общая сумма необходимой заработной платы на проведение одного
технологического процесса при оказании помощи пациенту.
8. Ведомость необходимых изделий медицинской техники (приборы,
аппараты, оборудование, инструменты), которая содержит следующие разделы:
наименование изделий, изготовитель,
возможные варианты замены одних другими,
требуемое количество изделий для проведения одного технологического цикла,
срок службы изделий,
амортизационные отчисления на технологическое обслуживание и ремонт..
В ведомости оформляется в виде таблицы суммарная стоимость изделий в целом и
отдельно по группам.
9. Ведомость необходимых предметов медицинского назначения
(резиновые, перевязочные, полимерные, одежда и т.п.), которая содержит разделы
аналогично пункту 8.
10. Ведомость необходимых лекарственных средств, медицинских
иммунобиологических препаратов, химических реактивов, которая содержит разделы
аналогичные пункту 8.
11. Карта наладки (подготовки к работе) применяемых изделий
медицинской техники и предметов медицинского назначения, которая содержит
следующие разделы:
наименование изделий и предметов медицинского назначения,
перечень необходимых наладочных операций,
содержание операций,
исполнитель,
затраты времени чел/час.,
целевое назначение технологической операции,
методы коррекции результата при отклонениях,
необходимое оборудование для проведения работ.
12. Ведомость требований к помещению, которая содержит следующие
разделы:
общая характеристика помещения (тип здания, этажность,
подъемно-транспортные средства, кубатура, площадь),
требования к планировке,
требования к освещению, вентиляции, отоплению, сантехническому.
оборудованию и пр.
обеспечению безопасности пациента и персонала,
подготовка помещения к осуществлению технологического процесса,
капитальные затраты на помещение,
амортизационные отчисления,
затраты на текущий ремонт и содержание помещения (годовые и на один
технологический процесс).
3 этап. Анализ процесса по соблюдению соответствия реализуемых
технологий стандартам КСГ. На этом этапе эксперт (аудитор) проводит
исследования реализуемых технологий на основе анализа медицинской документации,
заключений экспертов, экспертных комиссий ЛПУ на соответствие существующим
стандартам медицинской помощи ЛПУ соответствующей категории и оформляет их в
виде таблиц, графиков, рисунков с соответствующими разъяснениями.
4 этап. Анализ процесса по соблюдению соответствия техническим
стандартам, где экспертом (аудитором) проводится исследование соблюдения
соответствия реализуемых технологий стандартам содержания зданий, сооружений,
техники, оборудования, систем жизнеобеспечения ЛПУ и т.п.
5 этап. Анализ процесса по соблюдению соответствия экономическим
стандартам. В результате анализу подвергаются:
зарплата, надбавки, материальная помощь и т.п. (стандарт ЕТС и инструкции
Министерства финансов РФ),
нормативы расходования ресурсов,
нормативы по обеспечению медицинских технологий (расходы лекарств,
продуктов питания, белья, расходных материалов и пр.),
нормативы объемов работы медицинского и прочего персонала,
нормативы хранения и расходования лекарств, дезинфекционных средств,
рентгеновской пленки, перчаток, шприцев и т.п.
6 этап. Определение перечня организационных и медицинских технологий,
которые могут быть реализованы при заключении договоров между ЛПУ и страховыми
медицинскими организациями, филиалами фонда ОМС, бизнес - организациями,
органами управления здравоохранения, отдельными пациентами и пр.
По мере того как проблемы со здоровьем жителей региона усложняются,
формируются два направления, которые способствуют росту нашей озабоченности по
поводу повышения спроса на производство медицинских услуг, причем эту
озабоченность не сможет сгладить прогресс внедрения индустриальных технологий в
отрасль здравоохранения Дальнего Востока. Первое направление - растет
информационный разрыв между пациентом и врачом, поскольку часто на помощь
призываются специалисты для проведения манипуляций, которые необходимы пациенту
только один раз в жизни. Второе направление — тариф обычно больше для сложных
заболеваний — таким образом, даже информированные потребители получают небольшую
отдачу от того, что тщательно взвешивают все возможности, прежде чем выбрать
конкретного врача или лечебное учреждение. Иногда нет вообще никакой отдачи.
Однако как раз в этих двух проблемных областях – неинформированность
потребителя и «моральный риск» – рынок услуг врачей с его растущей конкуренцией
и будет оказывать далеко идущее воздействие. Результат конкуренции на рынке
услуг врачей – возрастающее количество информации. Врач должен бороться за
пациентов, частично через предоставление информации, профилактику, направлений к
узким специалистам и даже через услуги, состоящие в анализе использования
ресурсов для работодателей своих пациентов. Врача первичной помощи все более
будут оценивать на основе его работы как лицо, обеспечивающее взаимодействие
между пациентом и системой здравоохранения.
2.5. Качество медицинской помощи и доказательная медицина
За период с конца XIX до начала XXI века отечественная
медицина прошла сложный путь совершенствования, реализации новых подходов в
лечении и профилактике заболеваний, что позволило достигнуть значительных
успехов в деле борьбы за здоровье населения. Но эти успехи были достигнуты путем
огромных экономических затрат. Сегодня даже неспециалистам ясно, что
производство медицинских услуг - это большой бизнес, и многомиллиардные
капитальные вложения требуют отдачи.
Например, различные оперативные и лечебные вмешательства, направленные на
восстановление функций различных органов и тканей проводятся во все больших
объемах. Параллельно эти вмешательства требуют значительных затрат, а расширение
показаний для этих вмешательств требует соизмерения вложенных финансовых
ресурсов с полезными эффектами от лечения.
Большим бизнесом, который сегодня действует в системе здравоохранения,
является производство медицинского оборудования, расходных материалов,
медикаментов и т.п. Фирмы ─ производители вкладывают огромные средства в
производство и разработку новых товаров для медицины. Снятие с производства
нового лекарственного препарата, его неэффективность или опасность для здоровья
могут стать причиной банкротства даже крупной фирмы. Поэтому фирмы –
производители стараются «выжать» из внедренных в производство медицинских
товаров все, что только возможно. На этом фоне проводится агрессивная рекламная
политика, специалисты по маркетингу стремятся представить технологическое
оборудование, расходные материалы и т.п. в наиболее выгодном свете, используя
для этого все новейшие разработки и психологические уловки. В таких условиях
врач и пациент, являющиеся мишенью рекламной кампании, должны выбрать в огромном
перечне товаров (аналогичного применения и действия) наиболее эффективные и
дешевые, а для этого необходимо объективное научное обоснование.
Любой практикующий врач, который ответственно относится к своему делу, всегда
задается вопросами: «Правильно ли я поставил диагноз? В соответствии со
стандартом, т.е. «правильно» ли было назначено и проводилось лечение?». Подобные
вопросы мучают и пациента, однако ответить на них не всегда возможно. Конечно, в
простых случаях эффект налицо: есть головная боль — проведено исследование
артериального давления – установлено его повышение – проведено лечение — боль
прекратилась. Но не всегда все так просто. Чаще всего, если даже лечебный эффект
удовлетворяет и врача, и пациента, остаются сомнения: «Какие последствия могут
возникнуть в результате лечения? Не возникнут ли осложнения? Как долго
сохранится эффект от проведенного лечения?». Как же ответить на эти вопросы?
Каждый врач имеет в запасе свой объем знаний, собственное мнение по каждому
конкретному случаю, принадлежит к той или иной «школе», находится под влиянием
какого-либо авторитета, имеет свою интуицию, здравый смысл и пр. Тем не менее,
для правильной постановки диагноза и назначения адекватного лечения врачу
необходима объективная информация. В настоящее время благодаря
научно-технической революции объем поступающей информации носит лавинообразный
характер. Сегодня медицинская информация публикуется в 2 млн статей, ежегодно
публикуемых в 40 тыс. биомедицинских журналов, и если врач займется прочтением
всех этих статей, то ему просто некогда будет лечить. Поэтому требовать от
врачей, чтобы они сами искали, оценивали и обобщали необходимую информацию, не
имеет смысла.
Решить эту проблему могли бы библиографические базы данных, Интернет, которые
позволяют практически мгновенно получить доступ к имеющейся информации.
Издаваемые руководства и справочники не всегда объективны из-за ряда причин, в
частности из-за так называемого эффекта запаздывания, обусловленного тем, что
перспективные методы внедряются в практику и становятся известными специалистам
спустя 5—10 лет после доказательства их эффективности; информация в учебниках,
руководствах и справочниках часто устаревает еще до их публикации. Все
перечисленное выше привело к тому, что лечащий врач стал терять четкие
ориентиры, базируясь на которых он мог бы быть уверен в правильности выбранной
тактики лечения, в том, что оказываемые им услуги приводят к улучшению прогноза
для больного.
В настоящее время средства массовой информации уделяют большое внимание
проблемам здоровья, лечению и профилактике заболеваний, в результате чего
сегодняшние пациенты, зачастую весьма «образованны» в вопросах диагностики и
лечения и приходят к врачу, уже имея свое мнение по поводу заболевания и тактики
лечения. Мало того, гуманизация общества, соблюдение прав пациента требуют
получения от пациента информированного согласия на лечение, т. е. врач должен
сообщить пациенту информацию о заболевании, помочь больному критически оценить
ее и согласовать тактику лечения.
А всегда ли врач в состоянии сделать это? Информирован ли врач обо всех новых
препаратах и методах лечения, которые известны из литературы самому больному?
Ведь может возникнуть ситуация, когда больной, который, естественно,
интересуется своим заболеванием и старается получить всю последнюю информацию по
этому поводу, знает больше врача. Раньше основными источниками информации для
больного и его семьи были врачи, медицинский персонал, сегодня дело обстоит
по-другому, поэтому и практикующие врачи и организаторы здравоохранения стали
остро нуждаться в полной, своевременно поступающей, современной, критически
оцененной информации.
К сожалению, до сих пор проводимые в России исследования в подавляющем
большинстве случаев не соответствуют международным стандартам. Американский
врач-эксперт, который несколько лет проработал в России, S.
Dg. Tillinghast справедливо
заметил: «...развитие российской медицины будет зависеть от западных знаний и
технологий до тех пор, пока современные методы критической оценки информации не
изменят культуру медицинских исследований, образования и научных публикаций».
Решить эти проблемы поможет внедрение идеологии доказательной медицины в
преподавание и повседневную деятельность врачей и научных работников.
Таким образом, к концу 80-х годов прошлого века многие передовые врачи в
России стали понимать, что для успешной диагностики и лечения им крайне
необходима доступная, сжатая и объективная информация о лучших и достоверных
результатах клинических исследований. Информация, объективно доказывающая
преимущества того или иного метода лечения, преимущества того или иного
лекарственного препарата и т.п. Практикующим врачам и организаторам
здравоохранения необходимо было решить вопросы: «Результатам каких именно работ
следует доверять? Какие результаты использовать в качестве рекомендаций для
практического применения?». Все это и явилось базисом, на котором возникла так
называемая научно-доказательная медицина.
Прежде всего, о самом термине. Впервые в 1990 году группой канадских ученых
из университета Мак-Мастер было предложено интегрировать наилучшие научные
данные с клиническим опытом и с индивидуальными предпочтениями пациента. Этот
научно-практический раздел медицины они предложили назвать «Evidence-Based
Medicine» (ЕВМ). Термин быстро прижился и успешно
тиражируется в англоязычной среде и литературе. При попытках перевести его на
русский язык возникли трудности, но чаще в отечественной литературе применяется
аналог «доказательная медицина».
Потенциальные возможности применения доказательной медицины заключаются в
том, что с ее помощью интуиция и квалификация врача дополняется мнением
экспертов и рекомендациями популярных руководств и справочников по клинической
медицине новейшей и достоверной информацией о наиболее эффективных, безопасных и
экономичных современных подходах к диагностике и лечению.
Вполне естественно возникает и еще один вопрос: доказательная медицина — это
что-то новое или нечто давно позабытое старое? Ведь во все времена от любого
научного исследования требовалось внедрение его в практику, доказательство
преимуществ перед другими методами и т. д. Сторонники доказательной медицины
поднимают вопросы: «На основании каких фактов мы считаем, что данная методика
лечения лучше другой; почему надо применять именно эту диагностическую методику,
а не иную?».
Например, в России новорожденным очень часто ставятся два диагноза:
перинатальная энцефалопатия и внутричерепная гипертензия, в то время как в США
такие диагнозы ставятся весьма редко и лишь в тех случаях, когда имеет место
опухоль головного мозга или тяжелая травма. При этом симптомы и данные
инструментального обследования, которые служат основанием для постановки
подобных диагнозов в России, в США таковыми не являются. По мнению американских
ученых, многие новорожденные с перинатальной энцефалопатией и внутричерепной
гипертензией в России вполне здоровы, однако им проводятся многочисленные и
многолетние курсы лечения препаратами, которые могут нанести вред здоровью. По
мнению этих ученых, такие пациенты чувствуют себя гораздо лучше без тех
медикаментов, которые им назначают при указанных диагнозах. Где же
доказательства того, получают ли дети пользу или вред от подобной терапии?
Ответить на этот вопрос и призвана доказательная медицина.
Вопрос соотношения пользы и вреда от вмешательств обычно ассоциируется у
врачей и населения с сильнодействующими современными лекарствами. Однако в
последнее время были выявлены случаи, когда даже столь простые вещи, как обычные
витамины, приносили пациентам больше вреда, чем пользы. Бета-каротин — одна из
форм витамина А. Долгие годы считалось, что он обладает сильным
противоокислительным действием, а значит должен, теоретически, способствовать
снижению вероятности развития рака. Было предпринято несколько статистических
клинических исследований с целью определить влияние бета-каротина на
заболеваемость и смертность от рака. В числе первых были опубликованы результаты
клинических испытаний, проведенных в Финляндии. Курящим мужчинам назначали
витамин Е (также антиоксидант) и бета-каротин в целях профилактики рака легких.
К великому изумлению исследователей — и всех нас, кто уже вовсю предлагал
пациентам переходить с липидопонижающих лекарств на бета-каротин, —
заболеваемость раком легких и общая смертность оказалась выше по группе
пациентов, принимавших бета-каротин. Результаты исследования всё-таки оставляли
открытой возможность того, что они стали следствием случайных факторов (при
95%-ном доверительном интервале такое возможно в одном из двадцати
исследований). Не вполне понятно было, каким образом показатели исходов могли
ухудшиться за столь короткий срок.
Но затем были опубликованы результаты другого крупного исследования «Physicians
Health Study». Как и в финском исследовании, риск заболевания раком по
бета-каротиновой группе оказался выше, чем в контрольной. Тут уже тем из врачей,
кто рекомендовал пациентам профилактическую диету и витаминные добавки, не
оставалось ничего иного, как перестать рекомендовать бета-каротин.
В 1972 г. британский эпидемиолог Арчи Кокран (A.Cochrane)
обратил внимание на то, что «общество пребывает в неведении относительно
истинной эффективности лечебных вмешательств. Досадно, что медики до сих пор не
создали системы аналитического обобщения всех актуальных рандомизированных
клинических испытаний по всем дисциплинам и специальностям с периодическим
обновлением обзоров». Он предложил создавать научные медицинские обзоры на
основе систематизированного сбора и анализа фактов, а затем регулярно пополнять
их новыми данными.
Для этих целей в 1992 г. в Оксфорде был открыт такой центр, который получил
название Кокрановского, и в том же году Дж. Чалмером была организована
Ассоциация Кокрана, которая в настоящее время насчитывает более 3000 участников.
Ассоциация действует в виде сети сообщающихся центров в различных странах. Целью
ее функционирования является подготовка систематических обзоров на основании
исчерпывающего регистра всех рандомизированных клинических испытаний.
Систематические обзоры (систематизированные обзоры центров Ассоциации
Кокрана) — это научные исследования с заранее спланированными методами, где
объектом изучения служат результаты ряда оригинальных исследований. Они
синтезируют результаты этих исследований, используя подходы, уменьшающие
возможность систематических и случайных ошибок. Эти подходы включают в себя
максимально глубокий поиск публикаций по определенному вопросу и использование
точно воспроизводимых критериев отбора статей для обзора.
Систематические обзоры лишь отдаленно напоминают те обзоры, которые мы
привыкли видеть в журналах и диссертационных работах. Обычные обзоры
рассматривают широкий круг проблем, а в систематическом обзоре все силы брошены
для поиска ответа на достаточно узкий клинический вопрос, как правило, об
эффективности клинического вмешательства, а не просто для изложения клинической
проблемы, напоминающее главу из учебника.
Помимо систематических обзоров, всемирное кокрановское сотрудничество
формирует реферативную базу данных, включающую рефераты публикаций о
контролируемых рандомизированных клинических испытаниях, отвечающих современным
стандартам качества их проведения, результаты которых, следовательно, являются
научно обоснованными или доказательными. Конечно, пока в России еще нет
соответствующего аналога на русском языке, но требования времени неумолимы и до
создания всеобъемлющей отечественной базы данных по доказательной медицине
осталось совсем недолго ждать.
Таким образом, готовится еще один вторичный информационный продукт,
освобождающий врача от необходимости критической оценки большого количества
публикаций и предоставляющий «отфильтрованные» исследования.
Как и любое научное исследование, составление обзоров строится из нескольких
последовательных этапов:
определение основной цели обзора;
определение способов оценки результатов;
систематический информационный поиск данных;
суммирование количественной информации;
суммирование доказательств с использованием адекватных статистических
методов;
интерпретация результатов.
Каждый из этапов должен фиксироваться в протоколе и состоять из определенного
набора правил и методов.
Цель систематического обзора должна быть четкой и ясной. Она
позволяет структурировать проблему, с которой сталкивается врач. Обычно цель
можно отнести к одной из четырех категорий: диагностика, лечение, этиология,
прогноз.
Определение способов оценки результатов. Это один из самых сложных
этапов обзора, в результате следует определить стандартный критерий, по которому
будет оцениваться методическое качество исследования. Способ оценки результатов
зависит от цели исследования. Оптимальным считается сравнение полученных данных
с так называемым «золотым стандартом».
Систематический информационный поиск следует начинать с поиска
«золотого стандарта». Информационный поиск требует опыта, и пока не будет усвоен
системный подход, многие нужные исследования могут быть пропущены. Плохое
индексирование компьютерной базы приводит к тому, что даже при тщательном
компьютерном поиске не всегда могут быть найдены необходимые сведения. Поэтому
компьютерный отбор следует дополнять ручным поиском исследований, описание
которых отсутствует в электронных базах данных, отслеживанием списков литературы
из найденных статей и запросами исследователям и производителям лекарств.
Фильтрация публикаций. После того как необходимая информация найдена,
необходимо провести тщательную сепарацию отобранного по формальным признакам
материала, так как многие работы могут оказаться непригодными для дальнейшего
анализа из-за недостаточной полноты изложения полученных данных или
несопоставимости с остальными по оцениваемым параметрам, т. е. качественных
различий конечных результатов.
Реферирование информации. «Сепарированную» информацию необходимо
представить стандартным образом в виде структурированных рефератов, включающих
цель исследования, тип испытания, характеристику клинической базы, описание
больных, виды лечения, критерии оценки исходов, основные результаты (желательно
в виде таблиц) и заключение. Необходимость стандартизации этого этапа следует из
общеизвестной истины, что все познается в сравнении, которое лучше проводить при
прочих равных условиях. Из рефератов и будет формироваться в дальнейшем
систематический обзор по проблеме, т. е. это и будет основной продукцией центров
доказательной медицины.
Обобщение доказательств. Обобщение доказательств всегда должно
включать критическую оценку сравниваемых работ, поскольку иногда опубликованные
работы настолько скудны или несопоставимы с остальными, что не могут пройти этот
этап. Количественное обобщение, позволяющее представить совокупные результаты в
цифровом или графическом виде, проводят с помощью специально созданного для
доказательной медицины статистического подхода, который получил название «мета-анализа».
Идея мета-анализа достаточно проста - при увеличении количества данных
сужаются доверительные интервалы и возрастает достоверность различий, что
обеспечивает большую надежность при принятии решения. При этом крайне важно,
чтобы количественные данные были статистически однородны, для чего мета-анализ
располагает соответствующими критериями проверки.
Интерпретация результатов. Систематические обзоры составляются для
того, чтобы обобщать доступные доказательства и распространять их среди врачей в
понятном для чтения виде. Это не всегда просто.
В последнее время в практическую деятельность врачей внедряются так
называемые протоколы ведения больных, для разработки которых используются
достижения доказательной медицины. Эти протоколы являются для врачей
своеобразными клиническими алгоритмами профилактики, диагностики, лечения и
реабилитации больных с различными заболеваниями. Таким образом, основной задачей
протоколов ведения больных является предоставление пациентам научно
обоснованных, апробированных, безопасных и эффективных методов диагностики и
лечения различной патологии.

