Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава 4. Основы оценок эффективности затрат при производстве
медицинских услуг
… Нереально надеяться и ждать, что по мере расширения
исследовательских работ, увеличения ассигнований на нужды здравоохранения,
увеличение числа врачей, медсестер, больниц и лекарств заболеваемость снизится,
а плата за медицинскую помощь и расходы на нее со временем уменьшатся
Джон Фрай
Современное положение в здравоохранении России характеризуется все
возрастающей насущной необходимостью снижения затрат и работы над улучшением
качества медицинской помощи. Такая ситуация требует оценки результатов лечения
пациентов и проведения мероприятий, направленных на достижение этой цели.
Главная задача отрасли здравоохранения — достижение хороших результатов
профилактики, диагностики и лечения больных, которые измеряются такими
факторами, как улучшение физиологического и функционального состояния,
отсутствие физической и психологической боли. Информация, полученная при
проведении оценки результатов лечения и мероприятий, связанных с определением
степени удовлетворенности пациентов, а также затрат, соотносимых с результатами
лечения, важна для всех, кого это затрагивает.
Сведения о качестве медицинских услуг и их рентабельности необходимы как
пациентам, так и врачам в момент принятии решений, касающихся стратегии лечения.
Эти сведения полезны покупателям услуг (страховщики, органы исполнительной
власти, пациенты), которые в сегодняшней ситуации должны уметь распознать
квалифицированных поставщиков качественных медицинских услуг. Участие в
затратах, заставляющих пациента оплачивать определенную долю расходов на оплату
медицинских услуг из своего кармана – это одна из возможных стратегий
ограничения затрат на здравоохранение. Тому, кто разрабатывает территориальные
программы государственных гарантий в здравоохранении, следует знать, каким
образом соплатежи пациентов влияют на потребление медицинских услуг.
«Экономичная» система здравоохранения должна обеспечивать медицинскую помощь
высокого качества при минимальных затратах. К сожалению, на сегодняшний день
нередко реализуются модели оказания медицинской помощи, при которых затраты на
оказание медицинской помощи оказываются гораздо больше расчетных, а объем и
качество медицинской помощи оказываются ниже, чем могли бы быть при таких
вложениях (Линденбратен А.И., 2003). В условиях рыночной экономики существенное
значение приобретают индикаторы, отражающие экономическую эффективность
оказываемой медицинской помощи (Кучеренко В. З. с соавт., 2002). Для ее оценки
предложен анализ эффективности затрат (Celeste
Gaspari K., 1983 ,
Maisel M.N.
et al, 1984; Barnes
B.A., 1997). Показателями
экономической эффективности лечебно-диагностического процесса и адекватности
использования ресурсов являются стоимость лечения 1 пациента, количество
исследований на 1 больного, среднее количество лекарственных препаратов на 1
больного и т.п. в сопоставлении с достигнутыми результатами (Быкова Ж. Е. с
соавт., 2000).
Следует оговориться, что в отечественной экономике для учреждений,
находящихся на государственном финансировании, снижение затрат на лечение не
всегда отражает оптимизацию использования ресурсов учреждения, а может быть
следствием неоправданного сокращения финансирования отрасли, в результате чего
сокращается стоимость лечения в пересчете на 1 больного (Кучеренко В. З. с соавт.,
2002). Основными причинами, повышающими сверхнормативную стоимость лечения,
являются: высокие средние сроки одного законченного случая лечения,
полипрагмазия, высокий удельный индекс инструментальной и лабораторной
диагностики. Фармакоэкономический анализ в ряде регионов России, а также в
некоторых госпиталях США, показал, что расходы лечебно- профилактических
учреждений на медикаменты составляют от 23 до 40% всех расходов ЛПУ (Бойков В. с
соавт., 2000).
Говоря об участии пациентов в повышении экономической эффективности
медицинской помощи, необходимо отметить, что они могут разумно отказаться от
дорогого лечения или лечения, которое на истраченный рубль даст меньше пользы,
но только в том случае, если они полностью или частично оплачивают помощь «из
своего кармана». Если помощь оплачивается из коллективных средств (бюджетов,
страховых накоплений и пр.), то пациенты склонны потреблять максимум возможного,
т.е. максимизировать свою пользу независимо от цены (Власов В.В., 2001).
Необходимо признать на законодательном уровне, что без соплатежа пациента при
оказании медицинской помощи решить главных проблем отрасли здравоохранения
последнего десятилетия и реального финансового обеспечения системы охраны
здоровья граждан невозможно.
4.1. Предпосылки к экономическим оценкам эффективности затрат при оказании медицинской помощи населению
Стратегия принятия решений в здравоохранении России должна подчиняться
принципу: «Достижение максимальной эффективности от каждой единицы сил и
средств, вложенных в сферу здравоохранения»- единственно реальный путь в
условиях реформ. Следует отметить, что руководствоваться этим принципом выражают
желание не многие из руководителей ЛПУ, привыкшие за долгие годы работы к тому,
что вся интеллектуальная деятельность по анализу, планированию и принятию
решений уходит в верхние эшелоны управления, а главному врачу отводится роль
исполнению «указаний свыше». В этой связи эффективная деятельность отдельного
ЛПУ и системы здравоохранения в целом в значительной мере наталкивается на
«рифы» неспособности многих административных работников действовать в условиях
экономической самостоятельности. Для решения проблемы требуется подготовка
специалистов-управленцев новой формации, способных принимать решения в условиях
рыночных отношений, динамичного изменения внешнего окружения системы
здравоохранения.
В настоящее время, по оценкам различных экспертных групп, от 15 до 40%
производственных мощностей ЛПУ занято доработкой «произведенной продукции» ─
медицинских услуг до требуемого уровня качества, т.е. долечиванием пациентов,
которым на предыдущих этапах оказания медицинской помощи эти услуги были оказаны
без должного уровня качества или в неполном объеме. Если в промышленности около
30% ресурсов тратится на восполнение потерь в связи с низким качеством
выпускаемой продукции, то экономисты в здравоохранении затрат на устранение
«брака» при производстве медицинских услуг стараются не замечать, мотивируя это
сложностями учета затрат в медицинских учреждениях. Исследования зарубежных
коллег показывают, что затраты на медицинскую помощь низкого качества всегда
выше, чем затраты на высококачественную помощь, потому что первая дает до 30-50%
брака, на устранение которого требуются значительные дополнительные расходы.
Непрестанные попытки обеспечить всеобщую доступность качественной медицинской
помощи за счет введения в действия специальных законодательных и подзаконных
актов, предпринимавшиеся «демократами» в современной России, до сих пор ни к
чему не приводили. И вот очередная волна преобразований в отечественном
здравоохранении достигла своего апогея, а ее идеологи полны решимости полностью
завершить осуществление запланированной реформы в обозримом будущем. В общих
чертах описание предлагаемых мер можно найти в текстах многих выступлений
Президента РФ в ходе избирательной кампании, членов кабинета Правительства РФ о
«Национальных проектах в здравоохранении». Основные элементы реформы взяты из
модели, которая сформирована еще в 1997 году и одобрена соответствующим
Постановлением Правительства РФ. К сожалению, т.н. «Национальный проект» в части
охраны здоровья населения, который будет соответственно поддержан финансовыми
ресурсами федерального уровня, не носит системообразующего характера. Дело в
том, что мероприятия этого проекта вырваны из общей концепции реформирования
отрасли, и, самое главное, его реализация все равно не решит проблем всеобщей
доступности россиянам качественной медицинской помощи и не «помирит»
производителей и потребителей медицинских услуг.
Аналогичной по своей сути была попытка реформы здравоохранения США в период
президентства Билла Клинтона, основная задача которой сводилась к достижению
всеобщей доступности медицинского страхования через регулируемую конкуренцию в
рамках глобального бюджета, что, по мнению ее авторов, потребовало бы коренной
перестройки отрасли здравоохранения США на основе создания «кооперативов»
покупателей медицинского страхования.
Изменения потребовались бы беспрецедентные, но реформаторы считали, что
другого способа достичь всеобщей доступности медицинской помощи на фоне
сокращения расходов на здравоохранение попросту не существует. К сожалению,
американская внутренняя политика не преуспела в достижении подобного рода
«волшебных» программ в ходе реформы системы здравоохранения. Более четверти века
прошло с момента поступления первых предложений по поводу того, как достичь
всеобщей доступности медицинской помощи, но и сегодня более тридцати шести
миллионов американцев не имеют медицинской страховки; более того, небывалыми
темпами растущие затраты «душат» и общественный, и частный сектор отрасли
здравоохранения США. И даже несмотря на то, что и политические лидеры, и
заинтересованные группы населения признали серьезность стоящих проблем, им не
удается перекинуть мост через разделяющие их интересы пропасть. Им не удастся в
будущем достичь компромисса между властями и широкими слоями населения.
Смогут ли политики достичь всеобъемлющего компромисса и перестроить
систему здравоохранения так, чтобы охватить всё население медицинским
страхованием и одновременно поставить под контроль затраты? Аналогичная не
решаемая со времени начала «горбачевской перестройки» проблема стоит и перед
политиками в России в начале XXI века.
В общих чертах план одного из возможных способов достижения такого
всеобъемлющего компромисса: обязательное и добровольное медицинское страхование,
регулируемая конкуренция и многоканальное финансирование производителей
медицинских услуг (бюджеты всех уровней, средства страхования и прочие
источники). Такой подход – регулируемая конкуренция при фиксированном бюджете –
может не устроить как адептов свободного рынка, так и сторонников
централизованного финансирования, но в целом он не должен вызвать возражений.
Консерваторы останутся довольны наличием свободы потребительского выбора и
конкуренции между программами добровольного медицинского страхования. Либералам
понравится идея всеобщей доступности медицинской помощи при фиксированных
местных ставках, широком спектре медицинских услуг и особом упоре на защиту прав
потребителя и его информированность. Что же касается общественности России,
программа реформирования отрасли сулит выход из тупика, в который зашла реформа
отечественного здравоохранения в начале XXI века.
- Все политические дебаты относительно отечественного здравоохранения были
изначально «отравлены» ошибочным противопоставлением друг другу понятий
«конкуренция» и «регулирование». Управляемая конкуренция не просто приводит к
«высвобождению» рыночных сил; она призвана реконструировать рынок медицинских
услуг.
По мере того, как реформа здравоохранения и элементы управляемой конкуренции
проникают в существующую систему здравоохранения, производители медицинских
услуг будут поставлены перед необходимостью реагировать на «требования времени»,
обязывающие их предоставлять адекватные, обширные, всесторонние, эффективные с
точки зрения минимизации затрат медицинские услуги высокого качества. Изменения
в финансовом риске, повышенная роль отчетности и возросшая необходимость ее
предоставления вместе с оценкой результатов деятельности повысят ответственность
производителей медицинских услуг за результаты их деятельности. Прилагая усилия
для достижения поставленных целей и реагируя на вероятные изменения,
производители медицинских услуг должны будут обращаться к системам
интегрированных данных для выяснения существующих возможностей в сфере более
эффективного управления и оценки эффекта обеспечения медицинской помощью
пациентов, обращающихся в ЛПУ.
Реформа здравоохранения и управляемая конкуренция являются, безусловно,
самыми часто употребляемыми терминами в здравоохранении экономически развитых
стран мира 90-х годов. В то время как окончательный вариант реформы даже в США
еще подлежит шлифовке, определенные ее элементы уже оставили свою «отметину» на
рыночном механизме системы здравоохранения России. В результате этого процесса
отрасль отечественного здравоохранения склоняют акцентировать внимание лишь на
трех приоритетных направлениях:
Возложение большей части ответственности за финансовый риск на
производителей медицинских услуг, а не на потребителей;
Формирование условий, при которых эти производители будут в большей
степени подотчетны за качество предлагаемых ими услуг;
Усиление внимания к критериям эффективности услуг, при увеличении
ответственности производителей за отражение в соответствующей документации
результатов их деятельности.
Следует отметить, что финансовый риск не является существенно новым понятием
для производителей медицинских услуг не только в России, но и за рубежом. Вопрос
о перенесении бремени финансового риска на производителей медицинских услуг в
США был впервые поставлен с появлением Акта о налогообложении и налоговой
ответственности в 1983 году, когда правительство США ввело «Систему
предварительных платежей для пользователей системы медицинского страхования».
Данный законодательный акт положил начало коренным изменениям этой системы.
Во-первых, произошел переход от традиционной системы оплаты за услугу к
системе фиксированной компенсации, основанной на группах. Во-вторых, была
введена система контроля потребления, при котором производители медицинских
услуг не получат вознаграждения, если предоставленные услуги не были необходимы
или адекватны при данной тяжести заболевания или интенсивности критериев
качества услуги. В то время как законодательство 1983 года относилось в основном
к стационарной помощи, предоставляемой клиентам программы «Medicare», ее
концепции были в скором времени применены и для других категорий плательщиков,
причем как за стационарную, так и за амбулаторную помощь. Большая часть этих
мероприятий стимулировалась изменениями в стратегии компенсации и протоколах
применения, принятых в альтернативных медицинских организациях, таких, как
Организация поддержания здоровья, Организации эксклюзивных производителей
медицинских услуг, и т.п.
По мере того, как все больше и больше платежей переводилось на систему
фиксированных вознаграждений иили подушевого тарифа оплаты, по мнению
реформаторов в США, производители медицинских услуг будут стремиться более
эффективно лечить пациентов в соответствии со стандартами КСГ и нормативов
потребления ресурсов. Заметим, что в каждом из этих случаев ЛПУ не получает
дополнительной компенсации за вспомогательные ресурсы, задействованные во время
лечения. Каждый производитель медицинских услуг должен определить свои
собственные области высокого риска и разработать определенные стратегии для
решения своих проблем.
Неуклонный рост расходов на оказание медицинской помощи практически во всех
странах мира в последние десятилетия вызвал необходимость не только ее оценки с
точки зрения качества и безопасности для пациента, но и анализа ее
эффективности. В настоящее время в реальных условиях реформирования производства
медицинских услуг населению России, формирования значительного числа
негосударственных ЛПУ, финансовый риск, как и в любой другой отрасли народного
хозяйства, где «поднимает голову» частный сектор, ложится в первую очередь на
плечи потребителей медицинских услуг. Что же относительно производителей, то их
риски сегодня минимальны, поскольку отечественное здравоохранение сохраняет
высокий уровень монополизации. Тем не менее, рост расходов и первых и вторых
требует комплексной оценки эффективности формирующихся затрат.
Оценка и анализ результатов медико-экономических исследований в медицине
Идя в ногу с современной философией обеспечения должного уровня качества
производства медицинских услуг, мы должны совершенствовать медицинские
технологии, улучшать стандарты оказания медицинской помощи, а не искать
виноватых в отклонениях от стандартов. В реальных условиях мы стремимся
использовать такие показатели качества, которые служили бы серьезными
ориентирами для врачей, а не средством их наказания за плохие результаты (если,
конечно, они не повторяются раз за разом, не влекут за собой серьезных
последствий для здоровья пациентов и не выходят за всякие пределы допустимого).
Уровень зарплаты врачей не следует напрямую ставить в зависимость от достижения
неких плановых показателей качества.
Есть такая английская пословица: «Умному одного слова достаточно». Поскольку
среди врачей ум не редкость, практика показала, что почти всегда достаточно
уведомить человека о том, что по такому-то показателю у него недостаточный
уровень результатов, — и положительные сдвиги не замедлят проявиться. Как
правило, рост медицинской результативности сопровождается улучшением
экономической эффективности деятельности ЛПУ в целом и отдельного врача в
частности.
Безусловно, чтобы подтвердить или отвергнуть это утверждение, необходимо
проведение медико-экономических исследований. Оценка результатов
медико-экономических исследований основана на критериях улучшения состояния
здоровья населения. Поэтому достоверность экономической оценки зависит, в первую
очередь, от достоверности клинических данных об эффективности применяемых
технологий производства медицинских услуг.
К сожалению, в РФ сегодня экономические исследования в отрасли
здравоохранения в значительной степени затруднены отсутствием или
малочисленностью достоверно доказанных клинических подтверждений эффективности
той или иной технологии производства медицинских услуг (особенно сравнительной
эффективности).
Для оценки эффективности в медицине в настоящее время используется ряд
подходов:
1. Оценка прямых клинических данных.
Например, восстановление функции прямохождения при устрани
последствий дисплазии тазобедренного сустава у ребенка 1,5 лет, или
ликвидация хромоты как результат успешного лечения врожденного вывиха бедра.
2. Оценка отдаленных клинических эффектов - снижение риска развития
определенных осложнений или заболеваний.
Например, применение для профилактики атеросклероза статинов, что
снижает риск формирования осложнений в виде инфарктов и инсультов
3. Оценка изменения уровня нетрудоспособности.
4. Расчет полученных дополнительно в результате медицинского вмешательства
лет жизни.
5. Расчет показателя качества приобретенных лет жизни.
При оценке уровня клинической эффективности в мировой практике применяются
методы интегральной оценки качества того или иного вида медицинской помощи.
Пришло время разработки интегральных показателей качества и эффективности,
которые позволяли бы со значительной долей достоверности производить оценку КМП
того или иного ЛПУ.
При организации технологической цепочки (конвейера) оказания медицинских
услуг формируется комплекс мероприятий по согласованию и утверждению всех
вопросов, связанных с функционированием ЛПУ. Вопросы могут быть любые,
позволяющие предотвратить как можно больше недоразумений в дальнейшем.
Процесс организации функционирования технологического конвейера производства
медицинских услуг составляет неотъемлемую часть цикла управления. Он заключается
в следующем:
согласование организационной схемы;
согласование плана эффективности;
поиск инвестора;
подготовка и согласование нормативных документов;
определение форм оповещения, взаимодействия, воздействия;
подписание договоров;
назначение менеджера по управлению работой конвейера;
получение денежных средств и начало функционирования.
Одним из видов организационной схемы является горизонтальная корпорация.
Такая организация производственного процесса позволяет избежать таких негативных
проявлений, как глубоко укоренившаяся бюрократия, которая тянула производство
медицинских услуг в государственном секторе здравоохранения в прежние годы
назад.
В поисках более высокой эффективности и производительности крупные ЛПУ
начинают менять схему организационной иерархии, которая определяла недостаточно
эффективную работу в предыдущий период времени. На протяжении нескольких
последних лет предпринимались попытки подобных изменений: «управление всеобщим
качеством», «реинжениринг или редизайн бизнес-процессов» и т.п. Независимо от
того, как это назвать, тенденция состоит в стремлении показать рост преимуществ
организаций со «сквозной» структурой управления перед структурой управления
«вверх и вниз» в вертикально ориентированной иерархии.
Качество услуг в здравоохранении на определенной стадии развития клиники
требует значительных инвестиций как в подготовку специалистов, так и в решение
вопросов материально-технического обеспечения. Растущая необходимость иметь
более обобщающие данные о систематически получаемых результатах лечения
потребует от ЛПУ сначала понять прогрессивные подходы к управлению качеством с
использованием ресурсов и риском, а затем поддерживать информационные системы,
интегрирующиеся с системами управляемого лечения. ЛПУ, которые могут
продемонстрировать такие возможности, будут иметь преимущества в заключении
контрактов со страховыми компаниями или крупными предприятиями и фирмами,
особенно важно это в конкурентной среде.
Менеджеры ЛПУ государственного сектора в России периодически подвергаются
критике за высокие административные накладные расходы, но даже в этих условиях
они признают тенденцию роста расходов на формирование и содержание
информационных систем. В результате оказываемого в последнее время целого ряда
случаев экономического давления на ЛПУ со стороны системы ОМС, растущей
конкуренции с альтернативными (негосударственными) системами медицинского
обслуживания, повышается зависимость ЛПУ от информационных систем, которые
помогают избежать ошибок при принятии оперативных и стратегических решений. Но
информационные системы дороги для приобретения, установления и управления. Как
следствие, администрация ЛПУ постоянно оценивает, как примирить их потребность в
информации с бюджетными ограничениями. В то же время в большинстве ЛПУ Дальнего
Востока имеется значительное число ПВЭМ, не объединенных в информационные
системы сетями, что резко ограничивает использование информационных потоков для
эффективного управления качеством медицинских услуг.
Следует отметить, что расходы на информационные системы должны быть оправданы
положительной чистой стоимостью прироста потоков денежных средств, в условиях их
функционирования. По этому критерию информационные системы выгодны, поскольку
они увеличивают доходы ЛПУ или в значительной степени уменьшают его затраты на
информационное обеспечение управленческих решений, и самое главное в
значительной мере снижают уровень финансовых рисков. Полезность
уменьшений риска широко признана всеми отраслями народного хозяйства. Сегодня
менеджерам ЛПУ важно понимать, что уменьшение риска при выборе альтернативных
вариантов производства качественных медицинских услуг формирует определенный
уровень экономической результативности.
Когда люди, определяющие политику в отечественной медицине, говорят о
реформах, то они на самом деле подразумевают реформы финансирования оказания
медицинской помощи, а не реформирование медицинской помощи как таковой.
Значительная часть финансирования отрасли здравоохранения в России имеет дело с
потоком денежных средств от российских налогоплательщиков в бюджеты всех
уровней, в социальные внебюджетные фонды, чьей обязанностью является
распределение этих средств между различными производителями. Программа
государственных гарантий бесплатного оказания медицинской помощи обезличивает
источники финансирования производства медицинских услуг. Аналогичные процессы
происходят и в экономически развитых странах мира, в частности в США.
Как остроумно отметил один из американских экономистов Уве Рейнхардт:
«Американские работодатели (страхователи) являются «насосными станциями» для
потока денежных средств. «Какой бы вклад частные работодатели не внесли в
американское здравоохранение, картина все равно смазана обманом, умышленным или
нет, который сыграл свою роль, внушив миллионам американских рабочих твердую
веру в бесплатный обед».
Миф о «бесплатном обеде», т.е. о том, что работодатели должны платить за
услуги здравоохранения для своих рабочих – является основой для «непристойного
па-де-де работодателей и их сотрудников, которые запросто могут быть одними из
основных нагнетателей цен в американском здравоохранении». Средства,
затрачиваемые американскими бизнесменами на здравоохранение, компенсируются в
форме более высоких цен на продукцию, более низкой отдачи или снижения зарплат.
Каковы бы ни были их недостатки, работодатели занимают твердое положение в
системе американского здравоохранения. Уве Рейнхардт утверждает, что при таком
положении дел их обязанности следует ограничить тем, что они хорошо могут
делать: собирать высчитываемые с заработной платы страховые взносы и передавать
их в фонды страхования здоровья. Государственный план поддержки обеспечил бы
всеобщее покрытие страховкой планируемой медицинской помощи.
Когда американцы говорят о реформе системы здравоохранения, они, как правило,
не думают о пересмотре групп врачей и учреждений, которые оказывают помощь.
Напротив, они думают о том, как финансируется отрасль здравоохранения в целом.
Они обеспокоены отсутствием собственной медицинской страховки или, если у них
таковая имеется, перспективой потерять ее вместе с потерей рабочего места. Они
могут также быть рассержены тем, что их работодатель просит их выплачивать
постоянно возрастающую часть страхового взноса, который до сей поры полностью
выплачивался компанией. И, наконец, они могут быть расстроены постоянно
повышающейся суммой доплаты, которую их могут попросить добавить из своего
кармана, когда их застигнет болезнь, и они будут вынуждены получать медицинскую
помощь.
С другой стороны, эксперты по реформе здравоохранения уверены, что система
оказания помощи сама по себе испытывает определенную нужду в изменениях. Однако
даже эксперты в основном думают о реформировании финансирования здравоохранения,
когда говорят о реформе здравоохранения, надеясь, что финансовые потоки в
здравоохранении могут быть перестроены таким образом, чтобы автоматически
придать системе оказания помощи более желательную конфигурацию.
К сожалению, отношение к реформированию отечественного здравоохранения
выглядит аналогично и со стороны политиков, и со стороны производителей услуг, и
со стороны потенциальных потребителей медицинской помощи. Все подразумевают
реформу финансирования, откладывая на поздние сроки проблемы лицензирования и
аккредитации, стандартизации, управления качеством, экономическую эффективность
ЛПУ, особенно в государственном секторе и т.п. В рыночных условиях в основе всех
направлений реформирования здравоохранения России, так или иначе, должно
просматриваться главное направление реформ – это эффективность. В реальных
условиях эффективность - это достижение максимального результата при возможно
минимальных затратах функционирования системы медицинской помощи населению на
региональном и муниципальном уровнях, а так же отдельного ЛПУ, его подразделения
или отдельного специалиста.
4.2. Принципы реформы финансирования производства медицинских услуг в условиях рынка
С конца в 80-х годов в нашей стране предпринимаются попытки реформирования
отечественной системы здравоохранения. Главным объектом нововведений является
система финансирования медицинского обслуживания. В 1988-1990 годах происходило
внедрение в ряде регионов так называемого нового механизма хозяйствования,
менявшего порядок финансирования государственных лечебно-профилактических
учреждений и их хозяйственной деятельности. С 1991 года начался процесс введения
новой системы финансирования здравоохранения – системы обязательного
медицинского страхования, был дан старт развитию добровольного медицинского
страхования и платным услугам населению.
Некоторые специалисты считают, что отрасль здравоохранения России оказалась
единственной из отраслей социально-культурной сферы, где к 2005 году произошли
реальные масштабные преобразования, которые сильно изменили организацию
медицинского обслуживания населения. Появились новые источники и каналы
финансирования, новые субъекты – фонды обязательного медицинского страхования и
страховые медицинские организации, новые формы финансирования
лечебно-профилактических учреждений и … новые проблемы.
В преддверии коренной реформы финансирования отрасли
Изменения в системе финансирования происходили в условиях сокращения
государственных расходов на здравоохранение, вызванного длительным экономическим
кризисом, децентрализации государственного управления и снижения его
дееспособности. В итоге система обязательного медицинского страхования была
введена частично и лишь потеснила, но не заменила прежнюю систему
финансирования. Ожидания медицинских работников, что реформа как-то улучшит
положение дел в отрасли, сменились разо-чарованием и критикой деятельности
страховщиков и фондов обязательного медицинского страхования.
Как медицинские работники, так и пациенты задают вопрос о том, какая польза
от этих посредников из системы ОМС. Для больных вообще несущественно, кто именно
перечисляет деньги ЛПУ, пациентов волнуют возможности доступности медицинских
услуг, качество которых за последние годы, мягко говоря, не улучшилось. Пациенты
вынуждены платить за то, что еще недавно они получали бесплатно, и с их точки
зрения лучше тратить финансовые средства на оказание реальной медицинской
помощи, чем на содержание чиновников, персонала фондов ОМС и страховых
медицинских компаний.
Неуправляемые масштабы повсеместной платности медицинской помощи, связанные с
этим экономические потери для населения и государства диктуют необходимость
пересмотра системы государственных гарантий в здравоохранении. Необходимо искать
более рациональные варианты привлечения средств населения в систему
здравоохранения.
Все направления стратегии развития отечественного здравоохранения, взятые в
отдельности, не решают проблемы финансового покрытия Программы государственных
гарантий оказания бесплатной медицинской помощи населению РФ. Стратегия
умеренной реструктуризации ЛПУ, несомненно, должна быть
принята к реализации, что требует некоторой радикализации
«Концепции развития здравоохранения и медицинской науки» в сторону более четкого
обоснования линии на вывод из системы финансово необеспеченных мощностей (ЛПУ)
общественного здравоохранения. В то же время расчеты экономистов показывают, что
реализация стратегий бюджетного финансирования в сочетании со средствами ОМС и
ДМС может дать эффект только наряду с другими мерами, направленными на
привлечение личных средств граждан. Иными словами, необходимы комплексные меры
по упорядочению финансирования отрасли отечественного здравоохранения.
Государственное регулирование рынка и цен на платные услуги (прямое и
косвенное) при всей его важности не решает проблемы обеспечения доступности
медицинской помощи для наиболее нуждающейся части населения и поэтому может
рассматриваться только как дополнительные меры стратегии финансирования,
причем только на среднесрочную перспективу (3-5 лет). В более долговременном
плане сегодня целесообразно взять курс на оказание прямых платных услуг
преимущественно работающему населению в сети как негосударственных, так и
государственных ЛПУ, и 100% финансовое обеспечение программы государственных
гарантий для детей, пенсионеров, инвалидов и т.п. Но даже при реализации этой
стратегии сохраняется необходимость более четкого определения границы между
бесплатной и платной медицинской помощью, как в целом для отрасли
здравоохранения, так и отдельного ЛПУ.
Экономическая природа т.н. «бесплатной» медицинской помощи
Экономическая природа существовавшей до недавнего времени бесплатной и
общедоступной медицинской помощи была следующей. Средства, выделяемые на
здравоохранение из бюджета, были конечны и составляли немногим более 3%
внутреннего валового продукта (ВВП). Эти средства обеспечивали содержание
государственных медицинских учреждений и оплату труда работающего в них
персонала. Это было возможно лишь
при планировании объемов потребления — числа койкодней в стационарах и
посещений в поликлиниках;
при жестком нормировании численности и оплаты труда персонала;
при жестком нормировании всех затрат — на медикаменты, питание, мягкий
инвентарь и других.
Заставить пациентов «выполнять» запланированные койкодни и посещения можно
было, лишив их каких-либо выбора и информации о качестве оказываемых услуг.
Судьба и жизнь человека зачастую определялась его местом жительства, так как
именно от этого зависело, в какое ЛПУ и к какому врачу он попадет. При этом врач
решал, нуждается ли пациент в направлении в больницу, альтернативы которой, как
правило, также не было. Качество оказываемых услуг зависело от оснащения данного
медицинского учреждения и, если, например, выходил из строя какой-то аппарат, то
пациент в большинстве случаев не получал услуг необходимого уровня качества.
Таким образом, «крепостное право» прикрепления к тому или иному ЛПУ и врачу
обеспечивало каждому человеку доступную и бесплатную медицинскую помощь, но ее
адекватность и качество не соответствовали долженствующему уровню.
Невысокий уровень качества медицинской помощи не мог устраивать властные
структуры, богатые министерства и ведомства, и в середине ХХ века в СССР
развилась дублирующая сеть спецбольниц для партактива, чиновников, работников
различных ведомств и т.п. Система «спецполиклиник и спецбольниц» существует в
тех или иных вариантах и поныне, между прочим, в рыночных условиях, зачастую на
средства бюджетов всех уровней и ОМС, т.е. на средства налогоплательщиков. Эти
учреждения оборудованы самой современной техникой, их медперсонал имеет
определенные льготы и сравнительно высокие заработки, что, естественно,
отражается и на качестве услуг.
Итак, с экономической точки зрения, в СССР действовала система, в которой
ограниченные ресурсы здравоохранения, сформированные за счет всего населения
(бюджет) предоставлялись практически неограниченно и бесплатно узкому
контингенту населения, большинству же доставался остаток, причем не обеспеченный
никакими гарантиями. При этом врачи получали мизерную зарплату по сравнению с
работниками других отраслей и не были заинтересованы в высоком уровне здоровье
пациента. К сожалению, в течение истекших 15 лет мало что изменилось в этом
плане, медицинские работники в государственном секторе продолжают получать
мизерную заработную плату чаще всего за время, проведенное на рабочем месте, а
не за количество и качество произведенных медицинских услуг.
Анализ деятельности экономических служб органов управления здравоохранением и
ЛПУ в ДВФО в последние 15 лет показывает, что когда квалифицированные экономисты
общего профиля берутся рассуждать или управлять финансовыми ресурсами в
здравоохранении с общеэкономических позиций, не учитывая природы здоровья и
здравоохранения, они впадают в опасные заблуждения. Например, большинство
экономистов преувеличивают роль рыночных отношений в здравоохранении. Так,
многие из них считают, что если начать платить врачам за оказанные услуги, то
все проблемы здравоохранения будут решены, достаточно лишь разработать множество
точнейших методик ценообразования.
В настоящее время, когда прошло более 12 лет после введения в РФ системы ОМС
в уродливом и бессистемном виде стало ясно, что эта система не принесла ни
врачам, ни пациентам ожидаемого «блаженства». У некоторых специалистов возникли
предложения вернуться к прежней дореформенной системе экономических отношений,
т.е. финансирования отрасли из одного «консолидированного» источника, будь то
бюджет или средства страхования. В то же время, многие из производителей и
потребителей медицинских услуг понимают, что этого возврата в прошлое не будет,
какими розовыми красками оно не было бы окрашено.
Здоровье, здравоохранение
и рынок медицинских услуг
Ни у кого не вызывает сомнения, что здоровье — одна из высших ценностей для
человека. Плохое здоровье не дает человеку в полной мере наслаждаться жизнью.
Само по себе здоровье не продается и не покупается, покупаются товары и
услуги, которые позволяют его сохранить или восстановить. При этом многие
обычные товары и услуги вызывают у человека положительные эмоции — хорошее
питание, отдых, занятия спортом. Но услуги здравоохранения специфичны — в
большинстве случаев они являются «отрицательным» товаром, который заболевший
человек, тем не менее, вынужден использовать, поскольку ему требуется
восстановить или сохранить здоровье.
В классическом рынке пациент покупает медицинские услуги по рыночным ценам,
выбирая любого устраивающего его производителя. Совершая эту покупку (например,
услугу врача-косметолога), он руководствуется собственными соображениями о
ценности для него этой покупки по сравнению, например, с посещением сауны или
фитнес-центра. Его выбор будет определяться системой координат цена-качество.
Чем ниже цена, тем больше услуг готов оплатить пациент, и только после этого он
формирует свои требования к качеству.
В классической рыночной модели принято, что, в свою очередь, производители
медицинских услуг могут неограниченно увеличить количество услуг (при появлении
спроса на услуги косметолога растет число лиц, обучающихся производству этих
услуг). Количество предлагаемых услуг будет тем больше, чем выше прибыль,
получаемая от их реализации.
При увеличении спроса на какие-либо услуги производители увеличивают
количество производимых услуг и одновременно взвинчивают цены. Но покупатели
отрицательно на это реагируют — они начинают думать, что «услуги
врача-косметолога — это не всегда целесообразно и безопасно, лучше поплавать в
бассейне». Спрос падает, производители начинают снижать цены, часть врачей
срочно меняет специализацию, то есть уходят с уже освоенного сегмента рынка
медицинских услуг.
Действительно, все желающие могут получить какие-либо медицинские услуги без
всякой очереди и по тем ценам, за которые они могут купить эти услуги без
дополнительных расходов государства. К сожалению, такая модель действует только
на идеальных рынках, для которых должны соблюдаться следующие условия:
определенность; отсутствие внешних эффектов; полные знания; свобода потребителей от советов врачей, имеющих
собственные интересы и действие на рынке большого числа мелких
производителей медицинских услуг.
Для того чтобы идеальный рынок функционировал, на нем должны появляться и
исчезать мелкие производители под влиянием изменений спроса и цен. Но медицина
всегда требовала глубоких специальных знаний, и удостоверять наличие этих знаний
(лицензировать и сертифицировать) в России стали чиновники (лицензионно -
аккредитационные комиссии и палаты), а не такие же профессионалы-врачи, как в
экономически развитых странах, где процессы аккредитации контролируются
профессиональными общественными организациями - врачебными палатами или
ассоциациями врачей-профессионалов. Таким образом, в реальной ситуации чиновники
от здравоохранения в России получили возможность ограничивать доступ на рынок
медицинских услуг новых производителей, то есть исчезла свободная конкуренция.
Кроме того, как правило, в большинстве субъектов РФ ДВФО врачи большинства
специальностей работают пока еще в составе крупных муниципальных поликлиник,
владельцами которых являются муниципалитеты, что еще больше ограничивает свободу
мелких производителей медицинских услуг негосударственного сектора.
На рынках других товаров на Дальнем Востоке России тоже не выполняется ряд
условий, характеризующих свободный (классический) рынок, но на рынке медицинских
услуг эти ограничения особенно заметны. Поддерживаемая региональными
чиновничьими элитами монополия на производство медицинских услуг и страхование
здоровья в большинстве субъектов РФ региона резко тормозит внедрение современных
медицинских технологий в ЛПУ. Монополия не способствует совершенствованию знаний
медицинского персонала, внедрению оптимальных методов оплаты медицинских услуг,
внедрению современных методов управления качеством и т.п., что в конечном итоге
формирует общую отсталость отрасли здравоохранения Дальнего Востока по сравнению
с регионами Сибири и Европейской части России. Вполне естественно, что
торможение реализации рыночных механизмов в здравоохранении региона делает
отрасль здравоохранения экономически несостоятельной, поскольку на фоне роста
общих расходов на медицинскую помощь наблюдается снижение качественных атрибутов
здоровья населения – физического развития, заболеваемости, инвалидности,
смертности и пр.
Риск и неопределенность рынка страхования здоровья населения
Для определенного периода времени можно статистически достоверно установить
количество лиц, которым потребуется медицинская помощь, и сумму, необходимую для
оплаты услуг, то есть оценить риск. Тогда отдельные лица могут объединиться,
сложить вместе относительно небольшие суммы, и из этого страхового резерва
оплачивать помощь тем, кому она потребуется. Таким образом, страхование
здоровья — модель, соответствующая природе рынка медицинских услуг, связанной с
риском и неопределенностью.
Эта модель предполагает, что все застрахованные имеют равный риск заболеть.
Однако в реальной жизни чем старше человек, тем больше для него риск заболеть,
кроме того, риск зависит от профессии, наличия хронических заболеваний или
предрасположенности к ним.
Поэтому на частном рынке медицинского страхования (в России рынок ДМС)
происходит отбор рисков. Это означает, что из группы застрахованных уходит
подгруппа с меньшим риском и образует страховое сообщество, в котором
застрахованные платят меньше. Оставшиеся же в первом сообществе вынуждены
собирать теперь большую сумму с каждого, чтобы оплатить требуемую медицинскую
помощь. Этот процесс продолжается и во втором сообществе — из него вновь
выделяется группа застрахованных с меньшими рисками. В конечном итоге развитие
частного рынка медицинского страхования приводит к тому, что из него выпадают
две группы — очень богатые, которые могут купить любые медицинские услуги лично,
и слишком бедные, которые не могут вложить требуемую сумму в страховое
сообщество.
Примером является система частного медицинского страхования в США, где не
охвачено страхованием более 10% населения. Правительство США вынуждено
финансировать две страховые медицинские программы для бедных и пожилых лиц,
чтобы обеспечить им медицинскую помощь.
Частные рынки вовлекают в процесс медицинского страхования множество мелких
страховщиков, деятельность которых также требует затрат. В США эти затраты
достигают 20% всех средств здравоохранения, то есть имеет место неэкономичность
из-за малых масштабов страховых организаций.
На Дальнем Востоке России ситуация прямо противоположная. Рынок страховых
услуг в сфере охраны здоровья очень жестко монополизирован, в большинстве
субъектов РФ ДВФО работают 1-2 страховые компании по ОМС и от 5 до 7 по ДМС.
Мелкие страховщики на рынок не допущены сегодня и конечно не будут допущены
завтра. Сегменты рынка медицинского страхования региона фактически разделены
властными структурами между «своими» страховыми медицинскими организациями.
Выбора для работодателей и населения не существует, что делает систему как ОМС,
так и ДМС на Дальнем Востоке регулируемой из кабинетов чиновников, действующих в
своих интересах.
Во многих системах медицинского страхования существует проблема «перепотребления»
медицинской помощи, известной как «моральные издержки». Моральные издержки
бывают двух типов — моральные издержки пациента (потребителя) и моральные
издержки врача (производителя).
Моральные издержки потребителя связаны, в основном, с двумя факторами.
Во-первых, человек, застраховавшись на случай заболевания, перестает
его опасаться, меньше заботится о здоровом образе жизни и профилактике, в
результате чего у него могут развиться хронические заболевания и потребление
медицинских услуг возрастет.
Во-вторых, застраховавшись, пациент получает медицинские услуги
бесплатно в момент потребления или с небольшими доплатами. Таким образом,
исчезают ценовые сигналы, действующие между производителем и потребителем на
рынке, и происходит перепотребление «бесплатных» медицинских услуг (то есть
пациент обращается за медицинской помощью и тогда, когда мог бы без нее
обойтись, затягивает лечение и т. д.).
Моральные издержки производителей возникают, прежде всего, там, где
производители (государственные и муниципальные ЛПУ при производстве платных
услуг и негосударственные ЛПУ) получают вознаграждение по гонорарному принципу,
и у врачей возникают стимулы рекомендовать пациенту необязательные или даже
ненужные обследования и процедуры. Таким образом, перепотребление медицинских
услуг — неизбежная черта рынка в условиях реализации программ ДМС.
Способы компенсации моральных издержек пациента (перепотребления медицинских
услуг) следующие:
использование соплатежей в момент потребления медицинской помощи;
ограничение выбора для пациента (создание стимулов использовать
ограниченное число производителей медицинских услуг);
неценовое ограничение процедур врачам;
листы ожидания для некоторых видов лечения и обследования в ЛПУ;
использование сострахования;
неполная компенсация расходов (для схемы возмещения).
Следует отметить, что ценовые регуляторы (сострахование, соплатежи, неполное
возмещение) широко применяются в системах частного и обязательного медицинского
страхования за рубежом. Что же относительно ценовых регуляторов в системе
медицинского страхования Дальнего Востока России, то чаще всего в системе ДМС
применяются соплатежи населения.
Неценовые регуляторы (ограничение выбора, доступа, листы ожидания) чаще
применяются в государственных (интегрированных) системах здравоохранения, в том
числе во всех без исключения субъектах РФ ДВФО.
Способы компенсации моральных издержек производителей медицинских услуг
(поведение врачей, при котором они стимулируют излишний спрос на медицинские
услуги) в региональном здравоохранении используется достаточно часто. Например,
выплата заработной платы врачам по жестким ставкам, жесткий контроль за
деятельностью производителей медицинских услуг, ограничение перечня выписываемых
(бесплатных) медикаментов. В то же время, положительно зарекомендовавшие себя в
ряде экономически развитых стран способы оплаты медицинской помощи не
используются в регионе. Это применение подушевого финансирования ПМСП,
премирование производителей за достижение требуемых результатов, финансирования
медицинских услуг методом глобального бюджета, применения методов оплаты по типу
тарифа DRG (клинико-статистических групп), использования схем фондодержания,
интегрирования схем управления ресурсами и т.п.
Асимметрия информации и лицензирование
Поскольку в отрасли здравоохранения России информация распределена
асимметрично между врачами и пациентами, возникает вопрос, являются ли врачи
идеальными посредниками, действующими исключительно в интересах пациентов. Ведь
по своим возможностям оказывать влияние на спрос на медицинские услуги роль
врачей уникальна. Это явление называется «спрос, стимулируемый производителями».
Теоретически лечащий врач (участковый врач, врач общей практики), как
идеальный посредник, должен дать пациенту всю информацию, чтобы тот мог сам
принять решение. Фактически врачи зачастую руководствуются собственными
экономическими интересами, особенно при гонорарной системе оплаты, которая
повсеместно доминирует в коммерческом секторе медицинской помощи населению
региона. Поэтому в большинстве случаев медицинские услуги в интересах пациентов
должны приобретать квалифицированные посредники – страховщики, но вот их–то как
раз на Дальнем Востоке и мало, что продолжает формировать политику патернализма
в отношениях врача и пациента.
Другая форма защиты пациентов — это лицензирование врачей, удостоверяющее,
что их знания и умения соответствуют установленным стандартам.
Основные способы
финансирование систем здравоохранения
Практически все системы здравоохранения имеют сложные смешанные системы
финансирования и предоставления медицинской помощи. Поэтому их можно
классифицировать по преобладающему виду финансирования и предоставления помощи,
например: по способу финансирования — общественный/частный; по производителям
медицинских услуг – частные / государственные или некоммерческие.
Применение методов оплаты медицинских услуг возможно с точки зрения решения
следующих задач:
ограничения излишнего спроса, стимулируемого врачами;
повышения заинтересованности врачей в удовлетворении потребностей
пациентов, повышении производительности и качества труда, а также
квалификации.
Эти требования внешне противоречивы, однако в целом их можно определить как
создание стимулов для врачей и медицинских учреждений в экономически эффективном
(с позиции общества) поведении. Система оплаты медицинской помощи — один из
важнейших механизмов обеспечения эффективности функционирования системы
здравоохранения и ограничения роста затрат.
Ключевым элементом системы оплаты медицинской помощи являются методы оплаты
амбулаторно-поликлинического звена. Как уже отмечалось,
амбулаторно-поликлиническая помощь, в том числе и стоматологическая, является
самым массовым видом помощи, к которой в течение года обращается подавляющая
часть населения. Стоимость завершенного случая лечения при этом виде помощи
относительно невелика, поэтому затраты на ее оплату (слабо зависящие от вида
помощи) могут составить значительную долю общих расходов.
Звено ПМСП должно выполнять не только лечебную, но и профилактическую работу,
а также обеспечивать организацию медицинской помощи прикрепившемуся населению на
всех этапах. Если же звено не выполняет должным образом организационные задачи,
то эти функции (организации медицинской помощи застрахованным) вынуждены брать
на себя страховщики, что ведет к росту затрат и конфликтам с органами управления
здравоохранением. Система финансирования этого звена должна предусматривать
оплату организационной деятельности и, соответственно, ответственность звена за
недостатки в этой работе. Очень опасно, если система финансирования этого звена
построена таким образом, что чем больше пациентов болеет (и чем больше
пролеченных больных), тем больше получают работники первичного звена. В этом
случае система финансирования всей медицинской помощи приобретает затратный
характер.
Таким образом, с точки зрения экономических интересов общества и страховщиков
звено ПМСП должно быть экономически заинтересовано в том, чтобы его пациенты
меньше болели, а средства на оплату медицинской помощи им использовались
наилучшим образом. Если создать такую систему стимулов у врачей этого звена,
лучше всех знающих состояние здоровья своих пациентов и организующих оказание им
медицинской помощи, это будет способствовать эффективному расходованию средств
во всей системе здравоохранения.
В то же время необходимо учитывать, что на выбор системы оплаты медицинских
услуг влияет значительное число факторов, в том числе уровень конкуренции на
рынке тех или иных услуг, степень экономической подготовленности персонала
медицинских учреждений и страховых компаний и ряд других.
В последние годы на Дальнем Востоке России при условии значительного снижения
ассигнований на профилактические программы большая часть врачей охотно выполняет
услуги, связанные с лечением заболеваний и выполнением реставрационных работ.
Для системы здравоохранения это экономически не выгодно, поскольку стимулируется
рост числа заболеваний и, соответственно, формируется необоснованный рост затрат
как в целом по отрасли, так и отдельного пациента. Особенно в сложном положении
оказалось большинство субъектов РФ ДВФО, где весьма низкий уровень плотности
населения и укомплектованности ЛПУ штатных должностей ограничивает доступность
квалифицированной помощи жителям сельских и отдаленных северных районов. В этих
районах в рамках программы государственных гарантий оказания бесплатной
медицинской помощи населению субъекта РФ возможно применение подушевого
финансирования услуг врачей общей практики преимущественно профилактической
направленности (коллективная и индивидуальная профилактика) и др.
Следует отметить, что за рубежом, в частности в США, все большая часть
здравоохранения финансируется через подушевую оплату, при которой производитель
медицинских услуг получает фиксированную оплату в обмен на обеспечение помощи
«при необходимости». Примерами могут служить:
частные организации по поддержанию здоровья (ОПЗ) (Health Maintainance
Organization, HMO);
эксперименты Medicaid и Medicare по подушевой оплате.
Однако, несмотря на важность этого вопроса, до сих пор проработанных до конца
теоретических моделей подушевой оплаты нет. Существует много интересных
предположений относительно подушевой оплаты. Имеется ряд работ, которые
представляют собой попытку разработки такой модели, где изучается оптимальный
для потребителя выбор возмещения производителю затрат. При некоторых упрощающих
предположениях формируется мнение о том, что существует логика смешанной оплаты,
которая может быть успешно распространена на подушевую оплату. В территориях
ДВФО подушевое финансирование в здравоохранении внедряется неоправданно
медленно.
Исходя из общих принципов оплаты медицинских услуг, систему оплаты
производителя в медицине следует строить так, чтобы она в целом отвечала
вышеперечисленным задачам. Следует обеспечивать экономический интерес поликлиник
в переносе части помощи, оказываемой в стационарных ЛПУ на свой уровень. Это,
например, означает, что услуги поликлиник, замещающие аналогичные услуги
стационаров, следует оплачивать за законченный случай лечения (а в ряде
случаев — и по гонорарному методу).
В будущем, по-видимому, придется шире использовать элементы фондодержания
средств врачами общей (семейной) практики, направляя эти средства в большей мере
на профилактику, раннее выявление заболеваний у детей и социально необеспеченных
групп населения, передавая им часть средств на оплату специализированной помощи
и реабилитацию.
Для интегрированных производителей медицинских услуг, оказывающих и
амбулаторную, и стационарную помощь, можно применять метод глобального бюджета с
разделением подушевого норматива между структурными подразделениями
пропорционально объему и стоимости планируемых к оказанию услуг. Вариантом этого
способа является частичное финансирование подразделений по подушевому нормативу
с формированием резервного объема средств в страховой компании или фонде ОМС, из
которого страховщик оплачивает случаи, которые может лечить как поликлиника, так
и стационар в рамках внутриотраслевой конкуренции.
Затраты на оказание
медицинской помощи и их калькуляция
По-видимому, самой большой и тщательно скрываемой «тайной» российской модели
реформирования здравоохранения является то, что на самом деле активно
эксплуатируемая «проблема недофинансирования» не является главной причиной
неисполнения Основ законодательства РФ по охране здоровья граждан.
Сегодня уже многие специалисты по управлению понимают, что те принципы
отношений в здравоохранении, которые Правительство РФ активно внедряет в
последние годы, мягко говоря, не стимулируют отрасль работать в интересах
общества. Несоответствие формальных функций и реальных мотиваций участников
процесса реформ (производители и потребители, посредники и собственники) будет и
в будущем негативно влиять на систему нашего здравоохранения независимо от
состояния экономической конъюнктуры и размеров бюджета как РФ в целом, так и
субъектов РФ в частности. Многие специалисты по реформе отечественного
здравоохранения связывают следующие шаги с модернизацией системы медицинского
страхования, особенно с программами добровольного медицинского страхования.
Ахиллесовой пятой этих предложений с ориентацией на рынок является смещенный
отбор. Предоставление людям возможности выбора между конкурирующими программами
ДМС приводит к неравномерному распределению рисков между этими программами.
Некоторые программы вовлекают непропорциональное число лиц со средним низким
уровнем риска, а в других программах оказываются люди, у которых риск
использования медицинской помощи выше среднего. Если не предпринять действий по
коррекции, программы с благоприятным составом пациентов получат незаработанные
прибыли, а программы, страдающие от неблагоприятного отбора, понесут
незаслуженные убытки и, возможно, будут вынуждены покинуть рынок.
Растет общее согласие в отношении того, что смещенный отбор составляет
большую проблему на рынке медицинских услуг и становится все более серьезным по
мере возрастания конкуренции цен. Существует мнение, что проблемы смещенного
отбора можно смягчить, если медицинские программы, получающие участников с
непропорционально большим риском, будут получать также непропорционально большие
доходы от взносов, а программы с участниками с малым риском получат,
соответственно, малые взносы.
В США Управление Финансирования Здравоохранения (Health Care Financing
Administration) уже с конца 80-х годов прошлого века корректирует свои взносы в
систему Medicare в соответствии с возрастом, полом, общественным положением,
благосостоянием и округом проживания. Наниматели, однако, не спешат с введением
аналогичной коррекции взносов с учетом риска, частью – из-за отсутствия методики
предсказания медицинских расходов по имеющимся обычным данным..
Не так давно, когда нам
все чаще приходилось участвовать в дискуссиях о пределах затрат в
здравоохранении региона, мы иногда приходим к заключению, что очень многие
рассматривали подход к решению проблемы сдерживания роста стоимости медицинских
услуг как совершенно новый и используемый впервые, по крайней мере, в России. А
данный подход состоит прежде всего в диктуемом здравым смыслом рассуждении о
том, что доля внутреннего валового продукта, которая используется на цели
здравоохранения, должна быть не менее 7-8%. При этом имелось в виду, что
принятый предел затрат будет ограничивать уровень используемой доли ВВП заранее
определенным объемом средств.
Некоторые политики не соглашались с этой идеей, поскольку она предусматривала
признание принципа регулирования, в то время как другие восхищались ею, так как
она в значительной мере избегала именно детального регулирования. Должно быть,
многие сегодня удивились тому, что самым сведущим людям в России до сих пор не
приходила на ум столь «блестящая» и, самое главное, «оригинальная идея», которая
относительно недавно пришла на ум правительственным чиновникам самого высокого
уровня в России - ограничить расходы на здравоохранение уровнем 2,5% от ВВП. И
не важно, что в результате этой «оригинальной» идеи более 30% населения родного
отечества были лишены доступной и качественной медицинской помощи. На Дальнем
Востоке России появились населенные пункты, где основным медицинским работников
ПМСП стал фельдшер, а налогоплательщики последний раз видели «живого» врача лет
5-7 назад.
По мере того, как дискуссии о сдерживании расходов на здравоохранение
продолжались, все больше и больше специалистов начинали понимать, что пределы
затрат не сводятся исключительно к сдерживанию стоимости медицинских услуг, а
скорее представляют собой механизм отработки параметров, лежащих в основе
политики сдерживания. Например, если политика сдерживания стоимости медицинских
услуг заключается в нормировании тарифов на услуги, то лимитирование затрат
влияет на уровень расходов.
Лимитирование расходов является одним из ключевых компонентов предложений по
реформированию системы здравоохранения России, разработанных ещё в недрах
Правительства РФ, возглавляемого премьер–министром М.М. Касьяновым.
Использование принципа ограничения расходов на уровне национального и
региональных бюджетов влечет за собой разработку целого ряда мер по ограничению
роста расходов на финансирование программ государственных гарантий косвенным
путем за счет снижения тарифов производителей медицинских услуг. Члены этого
правительства представляли бюджет здравоохранения как фактор, ограничивающий
рост стоимости медицинского обслуживания населения, что может быть достигнуто
только при условии значительных ограничений финансирования производителей
медицинских услуг.
В условиях жесткого лимитирования финансирования отрасли здравоохранения за
счет средств бюджета и ОМС важное значение приобретает формализация составления
финансового плана ЛПУ. Естественно, что формирующуюся нехватку средств на
производство медицинских услуг высокого качества ЛПУ компенсировали за счет
потребителя, «исследуя» содержимое его карманов при обращении за медицинской
помощи. В некоторых учреждениях здравоохранения Дальнего Востока уже не один год
бытует спорный с точки зрения потребителя лозунг «Хочешь жить – плати!». Следует
отметить, что население платит, однако уровень качества медицинских услуг, к
сожалению не поднимается.
4.3. Экономическая оценка эффективности производства медицинских услуг
Анализ затрат отрасли здравоохранения и их соотношение с получаемыми
атрибутами здоровья сопряжен с определенными сложностями и допущениями. Однако
вопрос о результатах производства качественных медицинских услуг не менее
сложен. И хотя обычно считается, что результаты различных медицинских
воздействий известны, на деле это не совсем так. Часто выбор лечения
основывается на мнениях авторитетов, традициях, существующей практике. По многим
регулярно оказываемым видам помощи конкретные технологии лечения либо не
протестированы на клиническую действенность в полном объеме, либо
протестированы, но информация плохо распространена и понята врачами, которые
непосредственно участвуют в лечении пациентов.
Оценка результативности
В конечном итоге результаты оказанной медицинской помощи при одних и тех же
заболеваниях для аналогичных групп пациентов различны. Различия наблюдаются не
только по отношению к методам, применение которых лимитируется отсутствием
высокотехнологического оборудования или дороговизной, но и к достаточно дешевым
и доступным вмешательствам. Это наблюдается практически во всех странах мира.
Некоторый субъективизм в оценках результативности диагностики и лечения
практическими врачами неизбежен, тем более что результаты, получаемые различными
методами, часто качественно идентичны, хотя существуют количественные различия.
Однако результаты экономического анализа критично зависят от оценки
результативности медицинских вмешательств, и необходимы достаточно точные и
обоснованные данные, на основании которых пользователь сможет сделать
квалифицированный вывод о применимости представленных результатов к своим
конкретным условиям.
Оценка результативности медицинской помощи, то есть получение ответа на
вопрос о том, действительно ли предлагаемое вмешательство приносит пациентам
больше пользы, чем вреда, и оценка этой пользы разбивается (явно или неявно) на
два этапа: выбор одного или нескольких критериев оценки (показателей, по которым
будет оцениваться результат) и собственно оценка достижения поставленных целей
через эти показатели. Корректный подход к решению обеих этих задач одинаково
важен.
Результаты медицинских программ можно разбить на три основные группы. Первая
группа связана с изменениями физического и эмоционального состояния пациента.
Эти результаты можно оценить при помощи множества таких разнородных, но
измеримых показателей, как число сохраненных жизней, увеличение
продолжительности жизни, уменьшение числа осложнений, снижение числа эпизодов
боли и так далее. Выбор показателей и критериев оценки в каждом случае зависит
от целей, которые ставят перед собой конкретные программы. Так, если программа
направлена на профилактику и лечение гипертонической болезни, в качестве
показателей результата могут быть выбраны уровень распространенности инфарктом
миокарда, инсультов и т.п.
При несложных хирургических вмешательствах, в зависимости от их цели, можно
выбрать в качестве показателей результата число дней нетрудоспособности после
операции, а при более сложных - число сохраненных жизней или число
дополнительных лет жизни, приобретенных в результате операции. Эти показатели
легко использовать в экономических оценках при сопоставлении программ оказания
медицинской помощи, преследующих однотипные цели (анализ
затраты-результативность). Надо только помнить, что измеряя и сопоставляя
основные результаты лечения, не следует забывать о побочных эффектах — как
положительных, так и отрицательных. Когда программа приводит к нескольким
результатам, необходимо оценить каждый из них, а затем (при экономическом
анализе) — либо выбрать наиболее важный показатель (описав хотя бы качественно
остальные), либо оценить изменение всех показателей сразу, возможно приписав им
некоторые весовые коэффициенты в соответствии с важностью результатов.
Перечисленные выше показатели описывают конечный результат лечения. Однако
есть ряд программ, направленных на достижение промежуточных результатов, в
частности, программы ранней диагностики злокачественных новообразований.
Результаты этих программ оказывают лишь опосредованное влияние на конечную цель
лечения, поэтому для них удобнее использовать такие показатели, как число верно
поставленных диагнозов, процент выявленных на ранней стадии заболеваний и т.п.
Вторая группа результатов программ направлена на изменение деятельности
медицинских учреждений и системы здравоохранения в целом. Внедрение в практику
одноразовых инструментов, шприцев и другого оборудования не только снижает
вероятность заболевания гепатитом или ВИЧ инфекцией, но и существенно
облегчает труд медицинских работников. Для оценки этих результатов можно
использовать такие показатели, как время выполнения процедуры или услуги,
число пациентов, которым можно оказать услуги за определенное время, и так
далее.
Наконец, третий тип результатов связан с изменением качества жизни
пациентов. Качество жизни может определяться множеством показателей -
отсутствием болевого синдрома, возможностью полноценной работы, способностью к
самообслуживанию. Проблема оценки качества жизни достаточно сложна, однако
разрешима.
Большинство научных разработок, посвященных изучению результатов тех или иных
медицинских вмешательств, выполнены в близких к идеальным клинических условиях.
Идеальной формой клинического испытания (например, проверки клинической
действенности нового способа лечения гипертонической болезни) является
контрольное испытание на случайных выборках. Такое испытание обладает следующими
характерными чертами:
Пациенты отбираются в соответствии со строгими критериями включения в
выборку, основанными на таких факторах, как пол, возраст и тяжесть
заболевания, наличие сопутствующих заболеваний.
Пациенты случайным образом разбиваются на группы, одна из которых
получает лечение, а вторая является контрольной, для того чтобы смещения
результатов (известные и неизвестные) распределялись по группам
равномерно. Теоретически испытание на случайных выборках дает возможность
сравнить результаты полученного лечения и его отсутствия при прочих равных
условиях. На основании этого определяется эффективность лечения.
Эксперты, оценивающие результаты, не знают, к какой группе принадлежал
пациент, и поэтому их ожидания не влияют на оценки.
Становится понятно, что условия таких испытаний достаточно жестки и
трудновыполнимы. При практическом проведении испытания может возникнуть
множество факторов, влияющих на «чистоту» результата, К некорректным выводам
приводят, например, загрязнение результатов (когда по ошибке контрольная группа
получает активное лечение), некорректный отбор (когда разбиение на группы в
действительности не случайно) или некорректная оценка результатов (когда
эксперты заинтересованы в конкретном результате).
Тем не менее, если в работе достаточно обоснованно описано контрольное
испытание на случайных выборках в клинических условиях, его результаты могут
служить довольно надежной основой для дальнейшего экономического анализа.
Необходимо помнить только, что близкие к идеальным клинические условия дают
наибольшую эффективность медицинского вмешательства. Поэтому было бы полезно
оценить технологическую результативность исследуемого вмешательства в условиях
реального ЛПУ с конкретной и, возможно, более низкой, чем в условиях клиники,
квалификацией врачей, небрежностью среднего медицинского персонала, не слишком
усердного выполнения пациентом предписаний врачей. Эта результативность может
оказаться значительно ниже, поэтому, примеряя к своим условиям результаты,
опубликованные в той или иной научной работе, аналитикам и менеджерами,
принимающим решения, следует помнить о возможных различиях клинической
действенности и результативности в реальных условиях.
Там, где контрольное испытание на случайных выборках невозможно, лучшим
методом является контрольное испытание на неслучайных выборках. В этом случае
распределение по группам не контролируется исследователем, и поэтому
существует риск неявных смещений, хотя можно учесть очевидные смещения, такие
как тяжесть заболевания. В то же время, результат может оказаться почти столь
же достоверным, как и в испытаниях на случайных выборках, если исследуемые
группы близки по половозрастному составу.
Иногда данные по результативности лечения можно получить из обычных
документов медицинской статистической отчетности или из аналитических обзоров,
выполняемых компаниями, осуществляющими медицинское страхование. Особенно это
относится к новым дорогостоящим технологиям (использование и результативность
которых тщательно контролируются). Однако использовать такие данные необходимо с
осторожностью. Во-первых, в некоторых случаях для получения от страховщиков
большей оплаты ЛПУ намеренно искажают статистику (например, выбирая из всех
возможных диагнозов наиболее тяжелый) и завышают результативность лечения.
Во-вторых, каждая страховая компания страхует определенный контингент населения
(например, жителей определенной территории или работников определенного
предприятия), и потому результативность может оказаться выше или ниже, например,
в силу социальных условий или профессиональной заболеваемости.
Иногда ожидаемый медицинский результат от внедрения той или иной технологии
можно оценить, даже не прибегая к контрольным испытаниям, на основе одних лишь
статистических данных. Так, нетрудно понять, что повсеместное использование
одноразовых инструментов вместо многоразовых полностью устраняет вероятность
заражения из-за плохой стерилизации, и, зная статистику таких заражений, можно
оценить ожидаемый результат.
Следующий по точности метод заключается в наблюдении за предварительно
выбранными случаями (когда заранее отбираются пациенты, за лечением которых
будет установлено наблюдение в течение определенного промежутка времени). Это
исследование является более надежным, чем ретроспективное описание уже
пролеченных случаев, при котором увеличивается вероятность преднамеренного
отбора на основе результатов или иных факторов.
В действительности для оценки результатов того или иного метода лечения
часто используются экспертные оценки опытных врачей. Однако этот метод менее
надежен по следующим причинам:
опытные врачи помнят одни случаи лучше других, что может привести к
ошибкам в их заключениях;
опытные врачи могут быть лично заинтересованы в результатах лечения;
в некоторых случаях врачам сложно определить, чем вызвано улучшение
здоровья пациента — проведенным лечением или какими-то другими факторами;
отношения врачей с пациентами могут влиять на результат лечения;
размеры групп, с которыми имеют дело врачи, могут быть слишком малыми,
чтобы делать заключения.
Следует понимать, однако, что в ряде случаев экспертные заключения врачей —
это единственный путь получения хотя бы какой-то оценки. Поэтому если иных
источников информации нет, можно воспользоваться экспертными оценками нескольких
специалистов, а затем выполнить анализ чувствительности.
Несколько западных научных организаций, к числу которых относится «Кокрановское
сотрудничество», ведут работы по обобщению международного опыта исследований
однотипных вмешательств, составлению систематических обзоров этих
исследований, распространению этих обзоров при помощи бюллетеней или баз
данных. Такой метод объединения данных различных исследований при помощи
статистических и вычислительных методов называется мета-анализом. Однако к
данным мета-анализа также надо относиться с достаточной осторожностью.
Читающему результаты мета-анализа необходимо оценить, надежны ли исходные
данные, обоснован ли метод их объединения (например, достаточно ли однородны
данные, чтобы такое объединение было допустимо), являются ли данные
результатами клинических испытаний на случайных выборках, существенны ли для
практики малые различия между объединенными мета-анализом методами лечения. И
если ответы на эти вопросы положительны, мета-анализ может служить ценным
источником информации для экономических оценок.
Одним из методов обобщения данных по эффективности лечения является
составление клинических руководств или протоколов лечения конкретных
заболеваний, обобщающих опыт лучших лечебных учреждений и врачей. Одной из
целей составления протоколов является улучшение координации работы врачей.
Однако лишь немногие клинические рекомендации последних лет основываются на
принципах доказательной медицины.
Решение вопроса о применимости результатов, полученных в одной стране, к
условиям других стран, зависит от типа лечения и метода его осуществления на
местном уровне. Необходимо также отметить, что большинство исследований на
случайных выборках имеют строгие критерии отбора пациентов (по возрасту и полу,
тяжести случая), что ограничивает приложение результатов к пациентам других
категорий.
В настоящее время в здравоохранении используется пять основных видов
экономических оценок:
- анализ "стоимость болезни" (COI -
cost of illness);
- анализ "минимизации затрат" (СМА - cost-minimization
analysis);
- анализ "затраты - эффективность" (СЕА - cost-effectiveness
analysis);
- анализ "затраты - полезность (утилитарность)" (CUA -
cost-utility
analysis);
- анализ "затраты - выгода (польза)" (СВА - cost-benefit
analysis).
Для упорядочения понимания методов, уровней и задач анализа эффективности
следует привести вышеперечисленные методы анализа в виде таблицы, что позволит
представить картину в целом (табл. 4.1).
В конечном итоге тот или иной вид анализа требует стоимостного выражения, что
является, на наш взгляд, сильной стороной методического подхода и дает
возможность описать связи между медицинскими мероприятиями и результатами. Как
никакой другой из методов анализа, применяемых в здравоохранении, анализ
эффективности напрямую связан с КМП, только высокий уровень КМП обеспечит
эффективное использование ресурсов в системе медицинской помощи населению.
Таблица 4.1. Методы, уровни и задачи анализа эффективности
| Методы анализа эффективности |
Задачи
анализа |
Оцениваемые эффекты в зависимости от уровня
анализа |
Показатели для соизмерения вариантов |
| Анализ продуктивности затрат |
Определение приоритетных мер по экономии
затрат, повышению производительности труда |
Полезные эффекты или мед. услуги (случай
госпитализации, амбулаторного обслуживания и т. п.) |
Коэффициент продуктивности (себестоимость ед.
услуги), затрат (затраты/услуги) |
| Анализ эффективности затрат |
Определение приоритетных методов оказания
медицинской помощи |
Изменение состояния здоровья или результаты
(снижение уровня заболеваемости и т. п.) |
Коэффициент эффективности затрат (затраты/
результаты) |
| Анализ полезности затрат |
Определение приоритетов системы медицинской
помощи населению |
Изменение здоровья в стоимостном выражении
(ущерб от заболеваемости, инвалидности и др.) |
Коэффициент полезности затрат (затраты/польза) |
Перечисленные выше методы анализа эффективности являются основными, но это не
исключает наличия альтернативных вариантов этого анализа. Следует отметить, что
альтернативные варианты анализа эффективности рассматривают в большей мере не
баланс затрат и результатов, а количественные и/или качественные связи этого
баланса, более углубленную зависимость затрат и результатов от нескольких или
множества факторов.
К этим методам можно отнести метод линейного программирования и исследования
операций, метод системного анализа и экономического моделирования. Эти методы
позволяют уйти от одномерности и статичности анализа состояния здоровья
населения, но требуют значительных затрат на обучение персонала, обеспечение
высококачественной вычислительной техникой и программными продуктами, подготовки
высокообразованных системных программистов и т.п.
4.4. Практическая реализация анализа качества и эффективности в ЛПУ
В качестве примеров практической реализации некоторых подходов к анализу
экономических аспектов производства медицинских услуг приводим данные,
полученные в рамках выполнения плана НИР научно-исследовательской лаборатории
общественного здоровья и организации здравоохранения ДВГМУ по проблеме «Качество
и доступность медицинской помощи населению Дальнего Востока».
В условиях перехода железнодорожного транспорта к рыночным отношениям,
реорганизации ведомственного здравоохранения и ликвидации бюджетного
финансирования ЛПУ, перед службой медицинского обеспечения ДВЖД сформировалась
задача обеспечения женщин дороги качественной акушерско-гинекологической помощью
в условиях ограниченных ресурсов.
В соответствии с законами РФ «О медицинском страховании граждан в РФ», «О
защите прав потребителей», приказом № 363/77 от 24.10.96 «О совершенствовании
контроля КМП населению РФ» от 23.04.01, Министерством путей сообщения России был
издан отраслевой приказ № ЦУВС 6-18 МПС от 23.04.01г. «О ведомственном контроле
обеспечения качества медицинской помощи в ЛПУ МПС РФ», согласно которому на
уровне врачебно–санитарных служб МПС РФ (третий уровень контроля КМП) проводился
постоянный мониторинг основных показателей деятельности ЛПУ дороги по вопросам
КМП, с передачей информации в службу медицинского обеспечения ОАО «РЖД» - на
четвертый уровень контроля КМП (рис.4.1).
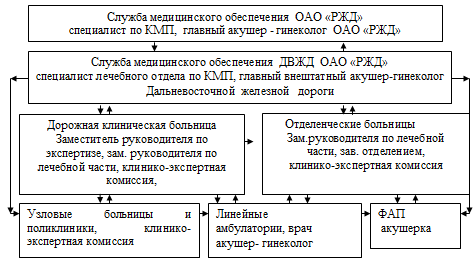
Рис. 4.1. Структура службы контроля качества оказания
акушерско-гинекологической помощи в ЛПУ ДВЖД
Стандартизация методических и организационных подходов в оценке КМП
акушерско-гинекологической службы дороги осуществлялась по принципу изучения:
показателей результативности, характеризующих уровень достижения целей и
показателей дефектов деятельности акушерско-гинекологической службы, когда не
соблюдаются разработанные стандарты, отрицательно сказывающиеся на конечных
результатах.
Контроль КМП позволяет эффективно использовать имеющиеся ресурсы при
минимальных временных, трудовых и материальных затратах. С этой целью в ЛПУ
дороги внедряются ресурсосберегающие технологии; приведен в соответствие коечный
фонд и штаты медицинского персонала; исключены дублирующие с территориальными
ЛПУ виды медицинской помощи.
Оптимальное использование ресурсов, введение современных медицинских
технологий в лечении гинекологических больных, рост квалификации и
профессионального мастерства врачей, средних медицинских работников- позволили
снизить риск осложнений для пациентов, повлиять на снижение прямых и косвенных
затрат при оказании акушерско-гинекологической помощи прикрепленному контингенту
женщин.
Мониторинг соотношения нормативных и фактических затрат проведен по расчетным
средним затратам условно постоянных и условно переменных расходов законченного
случая госпитализации в гинекологические стационары дороги. За нормативную
длительность стационарного обслуживания женщин в ЛПУ ДВЖД была взята сложившаяся
средняя длительность лечения (за последние пять лет) от 8 до 12 койкодней.
Законченные случаи госпитализации свыше 14 дней в гинекологические стационары
формируют фактические затраты выше нормативных и связаны с ошибками диагностики,
осложнениями лечения и отклонениями от принятых стандартов оказания медицинской
помощи женщинам в ЛПУ ДВЖД (рис.4.2).
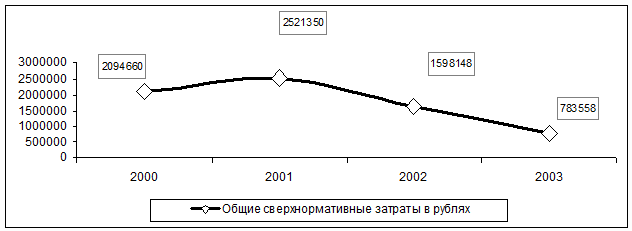
Рис. 4.2. Динамика сверхнормативных затрат в рублях по случаям госпитализации в гинекологические стационары ЛПУ ДВЖД
Данные табл. 4.2 показывают: случаи госпитализации с длительностью свыше 30
дней связаны с комплексом причин - дефектами структуры в сочетании с дефектами
организационных и медицинских технологий, которые формируют позднюю диагностику
заболеваний у женщин на амбулаторно-поликлиническом этапе, утяжеление течения
этой патологии и расширение объема терапевтических и оперативных вмешательств в
специализированных стационарах.
Низкие качественные показатели работы формируют значительный уровень
сверхнормативных затрат, хотя в 2003 году по сравнению с предыдущими годами
число таких случаев было достоверно ниже (р< 0,01).
Таблица 4.2. Сравнительный анализ сверхнормативных затрат по законченным случаям
госпитализации в гинекологические стационары ЛПУ ДВЖД.
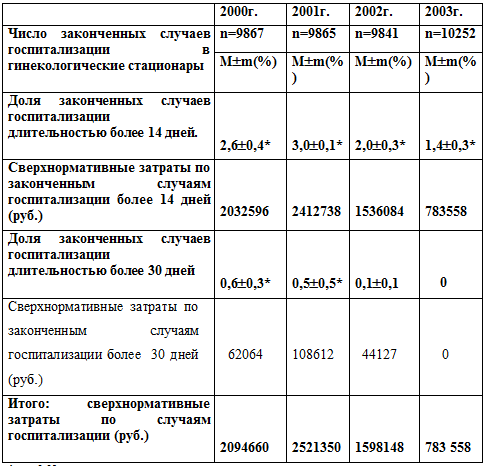
* р < 0,01
Показатель сверхнормативных затрат имел тенденцию к снижению с 2,521 млн.
рублей в 2001 году до 0,783 млн. рублей в 2003 году. Резервами повышения КМП в
ЛПУ ДВЖД, с точки зрения проведенного анализа, является создание новых
экономических и моральных стимулов работы медицинского персонала, в частности
лечащего врача первого и второго уровня обслуживания женщин.
Сегодня в службе медицинского обеспечения ОАО РЖД разрабатываются механизмы
экономического и морального стимулирования качественного труда медицинских
работников и ведется подготовка к внедрению современной технологии управления
качеством продукции (медицинских услуг).
Анализ формирования сверхнормативных затрат при оказании медицинской помощи в 301 ОВКГ МО РФ
Реформирование здравоохранения: децентрализация, расширение самостоятельности
ЛПУ, становление систем обязательного и добровольного медицинского страхования,
изменение социально-экономических условий усиливают актуальность проблемы
управления качеством и эффективностью медицинской помощи в различных медицинских
учреждениях. На сегодняшний день действующие административные методы управления
в системе ЛПУ МО РФ приводят лишь к выявлению недостатков и наказанию
«виновных». По нашему мнению, администрация медицинского учреждения, будучи
заинтересована в повышении качества, должна создавать атмосферу, направленную на
поиск истинных причин ненадлежащего качества и стремиться выявить причины
экономических потерь и устранить их.
Оценка и анализ экономической эффективности законченных случаев лечения в 301
Окружном военном клиническом госпитале Министерства обороны РФ проводился с
учетом соотношения фактических и нормативных расходов для каждого отделения и
нозологических форм. Средние нормативные сроки лечения для каждого отделения
рассчитывались исходя из средних показателей сложившихся к 2003 году.
Анализировались причины сверхнормативных затрат в случаях превышения сроков
лечения (более чем средние нормативные сроки + 2s ), повторных операций,
длительных сроков лечения в отделениях реанимации и интенсивной терапии. Для
оценки экономической эффективности разработана «Карта оценки экономической
эффективности законченного случая». В исследовании проведена оценка 1236 карт.
Для мониторинга клинической результативности и продуктивности
лечебно-диагностического процесса использовались показатели (индикаторы),
отражающие качество медицинской помощи. Оценка этих показателей в динамике
проводилась ежеквартально. Для сбора информации и системного анализа
использовались: «Книги учета хирургических операций» (Форма №16), «Книги учета
больных, находящихся на стационарном лечении» (Форма №13), «Книга учета
специальных диагностических исследований» (Форма №17), «Книга учета лабораторных
исследований» (Форма №18); годовые, ежеквартальные, ежемесячные отчеты (Форма
№14 - «Сведения о деятельности стационара», №30 - «Сведения о
лечебно-профилактическом учреждении»); журнал заключений КЭК (Форма № 035у);
«Акты заключений КИЛИ»; «Журнал комиссии по профилактике ВБИ и СПИД» и пр.
В 10 отделениях (5 терапевтических и 5 хирургических) для анализа
формирования сверхнормативных затрат были отобраны законченные случаи,
превышающие средние сроки лечения, в среднем сложившиеся в этих отделениях. При
этом сроки лечения, укладывающиеся в пределы «средние сроки + 2σ», мы
рассматривали как вариант нормальных средних сроков лечения, рассчитанных для
каждого отделения. Случаи со средними сроками лечения меньше М-2σ, связанные со
случаями необоснованной и непрофильной госпитализации, со случаями летальности
на раннем этапе госпитализации, мы не рассматривали. Анализу подверглись
законченные случаи со сроками лечения, превышающими М+2σ (рис. 4.3).
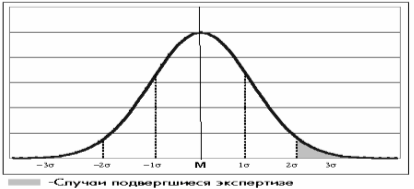
Рис. 4.3. Принцип отбора законченных случаев лечения для проведения анализа сверхнормативных затрат
Из 1855 проанализированных законченных случаев в 101 имело место превышение
средних сроков лечения свыше Р+2σ. Распределение основных причин
сверхнормативных затрат показано в табл. 4.3.
Таблица 4.3. Причины сверхнормативных затрат в 301 ОВКГ МО РФ
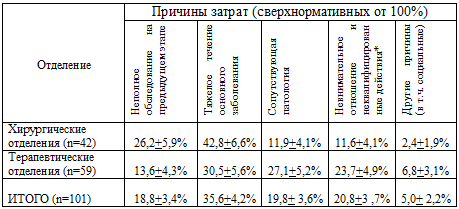
Основными причинами увеличения сроков лечения явились тяжесть течения
основного заболевания, неполное обследование на амбулаторном этапе и тяжелая
сопутствующая патология. Однако обращает внимание, что в каждом пятом случае
причиной является необоснованное увеличение сроков лечения за счет обследования
больного сверх стандарта диагностики, установленной для данной нозологической
формы.
В отделениях хирургического профиля в 26,2% случаев увеличение сроков лечения
связано с неполным обследованием на амбулаторном этапе больных, поступающих на
плановое оперативное лечение. Совершенствование преемственности в работе между
поликлиническим и стационарным звеном является, на наш взгляд, резервом
повышения экономичности медицинской помощи за счет совершенствования системы
отбора пациентов для госпитализации, максимального амбулаторного обследования
плановых пациентов, направляемых на госпитализацию, развития ресурсосберегающих
технологий в амбулаторно-поликлинических ЛПУ.
Основной причиной увеличения дооперационного пребывания в стационаре связано
с недостаточным обследованием плановых больных на амбулаторном этапе и с
тяжестью больных, поступающих на плановое оперативное лечение, требующих
компенсации по сопутствующей патологии. Работа, проведенная нами с
амбулаторно-поликлиническим звеном и другими госпиталями в зоне ответственности,
позволили добиться снижения сроков дооперационного пребывания пациентов в
госпитале.
Проведенный анализ позволил сформировать группу причин сверхнормативных
затрат в виде незапланированных возвратов в операционные и отделения интенсивной
терапии (рис. 4.4, 4.5). Прежде всего это связано с недооценкой риска
послеоперационных осложнений и отклонениями от технологических стандартов
оказания медицинской помощи послеоперационным больным.
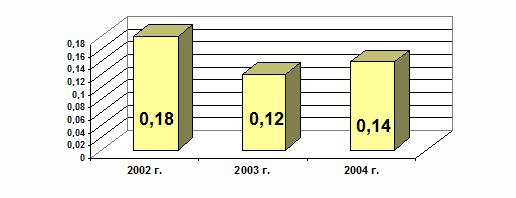
Рис. 4.4. Незапланированные возвраты в операционные в 301 ОВКГ в 2002-2004 гг.
В значительной мере увеличивал уровень сверхнормативных затрат показатель
незапланированных регоспитализаций. Он в большей степени отражает не качество
медицинской помощи в ЛПУ, а рецидивирующий характер течения заболевания и
дефекты преемственности в работе стационарного и амбулаторно-поликлинического
этапов медицинской помощи. По сути дела имеющиеся показатели повторных
госпитализаций не полностью отражают ситуацию. Поскольку нам не удалось учесть
случаи повторной госпитализации наших пациентов в региональные и муниципальные
ЛПУ.
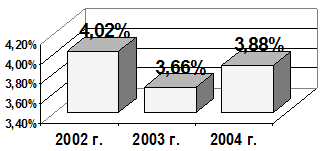
Рис. 4.5. Незапланированные переводы в 301 ОВКГ в отделение интенсивной терапии в 2002-2004 гг.
Динамика показателя незапланированных регоспитализаций показана на рис.4.6.
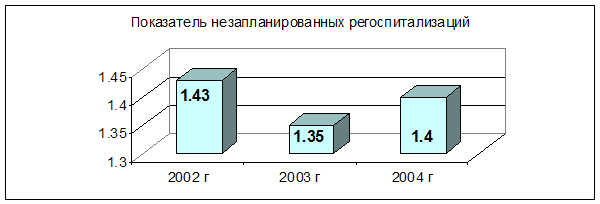
Рис. 4.6. Динамика показателя незапланированных регоспитализаций в 301 ОВКГ в 2002-2004 гг.
Начиная с 2003 года, по мере углубления анализа качественных показателей
работы учреждения и его подразделений, администрацией 301 ОВКГ был предпринят
ряд мер, направленных на снижение затрат, основными направлениями которых
явились сокращение средних сроков лечения и снижение необоснованных направлений
на диагностические инструментальные и лабораторные методы исследования. На
первом этапе эта работа была направлена на анализ обоснованности направления
пациентов на дорогостоящие методы исследования, т.е. нарушение технологических
стандартов оказания медицинской помощи принятых в учреждении, и была
проанализирована эффективность предпринятых мер. Одним из таких отделений было
отделение функциональной диагностики, уровень инвестиций в перевооружение
которого был достаточно велик (рис. 4.7).
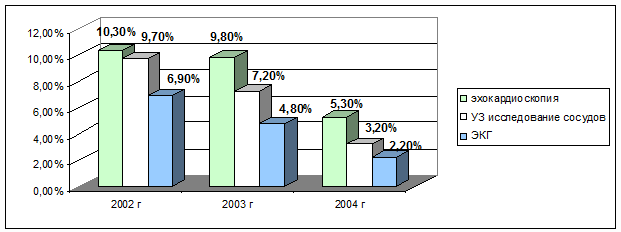
Рис. 4.7. Динамика необоснованных назначений исследований в отделении
функциональной диагностики за 2002-2004 гг.
На примере работы отделения функциональной диагностики видно, как анализ
обоснованности направления на функциональные методы исследования и устранение
причин таких необоснованных направлений привели к экономии финансовых средств на
сумму 54046,4 руб. в 2003 году и на сумму 147198,3 руб. в 2004 году.
Аналогичный анализ проведен и по отделению радиоизотопной диагностики (рис.
4.8).
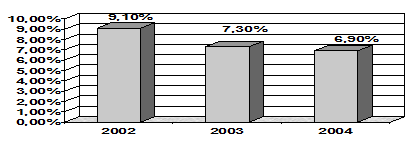
Рис. 4.8. Динамика доли необоснованных направлений в отделение
радиоизотопной диагностики в 2002-2004 гг. (%).
Сокращение числа необоснованных направлений на радиоизотопные методы
исследования из отделений 301 ОВКГ позволило не только сэкономить бюджетные
средства, но и направить высвободившиеся материальные и кадровые ресурсы на
развитие внебюджетной деятельности отделения радиоизотопной диагностики. На
протяжении 2002-2004 гг. отделение радиоизотопной диагностики вносит наибольший
вклад во внебюджетную деятельность 301 ОВКГ, что указывает на повышенный спрос
на этот вид медицинских услуг на рынке.
Таблица 4.3. Анализ экономической эффективности работы отделений 301 ОВКГ в системе ОМС в
2004 году.

*Без учета стоимости нахождения в отделении реанимации и
оперативного лечения.
** Без учета стоимости нахождения в палате интенсивности
Сокращение средних сроков лечения в госпитале по большинству отделений за
счет оптимизации лечебно-диагностического процесса и более активного
использования амбулаторного этапа лечения и других ресурсосберегающих технологий
позволит снизить расходы.
На примере отделений функциональной и радиоизотопной диагностики видно, как
активная работа по снижению необоснованных направлений на диагностические
исследования привела к снижению финансовых затрат. Вместе с тем на протяжении
2002-2004 гг. при стабильном количестве пролеченных больных наблюдается
тенденция к увеличению числа лабораторных и диагностических исследований
(постоянный рост индексов инструментальной нагрузки и лабораторных
исследований).
Тем не менее в силу ряда объективных причин, в частности ─ сметного
финансирования учреждения, отсутствия мотивационных механизмов у сотрудников в
повышении экономической эффективности своей работы в связи с оплатой труда,
ориентированной на единую тарифную сетку, и т.п., перспективы внедрения
идеологии рентабельности и ресурсосбережения медицинской помощи пациентам далеки
от оптимистичных.
В 301 ОВКГ на протяжении последних лет сохраняется тенденция к завышению
стоимости лечения за счет предельно удлиненных нормативов средних сроков
лечения, отсутствия стратегии реформирования коечного фонда лечебных отделений
по уровню интенсивности лечебно-диагностического процесса.
На наш взгляд, в реальных условиях данного многопрофильного стационара
требуется разработка и планирование мер по следующим направлениям:
- разработка механизмов ресурсосбережения;
- реализация мер по формированию моделей конечных результатов деятельности
учреждения в целом и его отдельных подразделений;
- разработка механизмов, позволяющих участвовать пациенту в повышении
экономической эффективности медицинской помощи;
- формирование позитивных мотиваций медицинского персонала к повышению
экономической эффективности своей работы.
В конечном итоге проблема повышения уровня качества производства медицинских
услуг и эффективности деятельности ЛПУ в рыночных условиях должна решаться с
помощью целевой подготовки и переподготовки руководителей ЛПУ по вопросам
менеджмента, экономики, финансирования и управления персоналом, по вопросам
эффективного использования ресурсов. Только с приходом руководителей нового типа
возможно надеяться на то, что основные производственные фонды региональных,
муниципальных и ведомственных ЛПУ будут полностью загружены «полезной» для
населения работой и появятся предпосылки для снижения заболеваемости,
инвалидности и смертности населения Дальнего Востока России.

