 |
|  |
| Медицинская библиотека / Раздел "Книги и руководства" |
|
|
|
| 3. Экспертиза качества и эффективности медицинской помощи |
|
Медицинская библиотека / Раздел "Книги и руководства" / Экспертиза качества медицинской помощи / 3. Экспертиза качества и эффективности медицинской помощи
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Cлов в этом тексте - 41372; прочтений - 76228
Размер шрифта:
12px |
16px |
20px
3.1 Основные методы оценки качества и
эффективности медицинской помощи населению
Качество и тесно зависимая от него эффективность деятельности
медицинских учреждений в условиях экономических преобразований в России
-ключевые проблемы в управлении здравоохранением. И если проблемам
качества медицинской помощи в последние годы уделяется все больше
внимания, то эффективность деятельности медицинских учреждений остается
«за кадром». А между тем это взаимосвязанные понятия, не существующие
друг без друга.
Если эффективность деятельности медицинского учреждения определяется
степенью достижения установленных для данного ЛПУ целей при определенных
затратах, то главной целью деятельности медицинского учреждения является
оказание качественной и безопасной медицинской помощи населению, т. е.
медицинской помощи надлежащего качества, которая определяется как
соответствие оказанных медицинских услуг современным представлениям о ее
необходимом уровне и объеме при данном виде патологии с учетом
индивидуальных особенностей пациента и уровня конкретного медицинского
учреждения.
Достижению надлежащего уровня КМП должна быть подчинена вся идеология
управления ЛПУ любого уровня, органов управления здравоохранением. По
мере формирования системы обязательного медицинского страхования в
России определились и приоритеты системы ОМС, основным из которых стала
необходимость обеспечения КМП застрахованным гражданам.
Для оценки качества и эффективности медицинской помощи необходимо
разработать систему критериев, показателей и понятий, относящихся к
данному процессу и отражающих его конечные результаты. Многочисленные
попытки оценить КМП через призму уровня состояния здоровья населения не
всегда корректны, поскольку уровень состояния здоровья населения в
большей мере зависит от социально-экономической политики государства,
состояния окружающей среды, образа жизни населения,
санитарно-эпидемиологического благополучия, генетического риска и пр.
Главным фактором, влияющим на уровень состояния здоровья населения,
является здоровый образ жизни, и в модели, представленной
Ю. П. Лисицыным, Ю. М. Комаровым и др., он обусловливает от 50 до 55%
удельного веса всех факторов, определяющих уровень состояния здоровья
населения, в то время как доля здравоохранения составляет около 10%.
Оценивать КМП следует с помощью показателей, относящихся к объекту
«медицинская помощь», а не к другому объекту «состояние здоровья», а
это, прежде всего, медицинская результативность, удовлетворенность
потребителя, а при оценке эффективности еще и произведенные затраты.
Оценивая качество и эффективность медицинской помощи, необходимо
опираться на две группы факторов.
Первая - это выбор медицинских технологий, обусловленных исходным
состоянием основных фондов ЛПУ, обеспеченностью кадровыми, финансовыми,
материальными и интеллектуальными ресурсами, организационными формами
работы.
Вторая - это адекватность медицинских и организационных технологий,
их соблюдение, что в первую очередь зависит от профессионального уровня
врачей и медицинских работников, включающего квалификацию, моральные
принципы, призвание, деонтологические установки.
Зависимость эффективности и качества медицинской помощи от выбора
технологий несомненна, а выбор последних, в свою очередь, зависит от
материально-технической оснащенности ЛПУ, обеспеченности кадрами.
Система оценки качества и эффективности медицинской помощи должна
включать в себя набор универсальных показателей, имеющих количественное
выражение, что позволит в дальнейшем подвергнуть их сравнению, подсчету,
математической обработке и пр. Набор универсальных показателей позволяет
применять их на уровне отдельного ЛПУ, его подразделения, персонально
для отдельного врача, возможно, для оценок на территориальном уровне.
В России в последние годы применяются на практике три основных метода
оценки качества и эффективности медицинской помощи. Рассмотрим
последовательно каждый из них.
1. Коллектив ВНИИ им. Семашко несколько лет назад предложил систему,
основанную на единых для всех типов ЛПУ принципах в виде специального
показателя качества и эффективности интегрального коэффициента
эффективности (Ки), представляющего собой произведение коэффициентов
медицинской эффективности (Км), социальной эффективности (Кс) и
коэффициента соотношения затрат (Кз):
Ки = Км ´ Кс ´ Кз,
где
Км = (число случаев достигнутых медицинских результатов)/(общее число
оцениваемых случаев оказания медицинской помощи);
Кс = (число случаев удовлетворенности потребителя)/(общее число
оцениваемых случаев оказания медицинской помощи);
Кз = (нормативные затраты)/(фактически произведенные затраты на
оцениваемые случаи оказания медицинской помощи).
Основным элементом этой системы является определение степени
достижения конкретного результата, которым в зависимости от оцениваемого
объекта могут быть:
- показатели динамики состояния пациентов при оценке эффективности
лечебно-диагностического процесса;
- показатели динамики их здоровья при оценке здоровья определенных
контингентов;
- удовлетворенность пациентов, врача, медицинского работника;
- создание гуманных условий больному в терминальной стадии
заболевания;
- степень социальной (социально-экономической) адаптации пациента и
пр.
Для того чтобы система работала, на всех уровнях должно
осуществляться планирование конкретных результатов деятельности, а для
сбора необходимой информации могут быть использованы «Карты оценки
качества и эффективности медицинской помощи» или «Карты экспертного
контроля качества и эффективности медицинской помощи», анкеты для
изучения удовлетворенности пациента оказанными медицинскими услугами,
врачей работой параклинических и других вспомогательных служб и т. п.
Функционирование такой или подобной системы должно предусматривать
соблюдение нескольких условий:
- прежде всего, это наличие нормативной стоимости (тарифов) на
медицинские услуги;
- возможность подсчета фактических затрат;
- постоянное планирование конечных результатов деятельности на
месяц, квартал, год;
- контроль за правильностью планирования результатов деятельности;
- исследование удовлетворенности пациента оказываемой медицинской
помощью;
- исследование удовлетворенности врачей работой смежных
(вспомогательных) служб;
- составление аналитических материалов с подробным и четким
анализом;
- зависимость фонда оплаты труда от достигнутых результатов и т.п.
В конечном итоге необходимо получить ответы на вопросы: «Каков объем
оказанной медицинской помощи?», «Каковы затраты ЛПУ на выполнение объема
оказанной медицинской помощи?», «Каков уровень качества и эффективности
медицинской помощи данного врача, подразделения ЛПУ, ЛПУ в целом?».
Ответы на поставленные вопросы явятся основанием для принятия
управленческих решений, краткосрочного или долгосрочного планирования,
распределения фонда оплаты труда и т. п.
2. Коллективами Санкт-Петербургского НИИ кардиологии МЗМП РФ, НВМО
«Центр качества и квалификации» и АО «Россгострах Санкт-Петербург»
предложена система «Автоматизированной технологии экспертизы качества
медицинской помощи», которая базируется на исследовании взаимоотношений
между врачом и пациентом. Но этот метод представляет собой не способ
определения отклонений от заранее обоснованных стандартов медицинской
помощи и результатов, а технологию экспертизы как средство регистрации,
описания врачебных ошибок, обоснования экспертных мнений и сравнения их
содержания. Этот метод учитывает положения теории репрезентации,
исследования операций и современных представлений о непроизводственных
технологиях.
Авторами АТЭКМП удалось решить две взаимосвязанных задачи: создать
формализованный язык экспертизы качества медицинской помощи и
разработать соответствующее программное обеспечение. Создание
формализованного языка экспертизы явилось средством, с помощью которого
обеспечен единый подход к экспертизе КМП и возможность общения и
взаимопонимания между экспертами, а также описания врачебных ошибок и
регистрации экспертного мнения по большому кругу вопросов. Этот круг
вопросов отражает, в первую очередь, негативное влияние врачебных ошибок
на:
- состояние пациента;
- процесс оказания медицинской помощи;
- финансовые, медицинские, социальные ресурсы;
- управление ЛПУ.
Следует отметить, что анализ врачебных ошибок и негативных влияний на
КМП сопровождается специально созданной семантикой экспертного языка и
проходит с соблюдением традиционных принципов клинического разбора,
способствующих развитию профессионального мышления. Реальная клиническая
ситуация оценивается с помощью формализованного экспертного протокола, в
который входит как алгоритм экспертизы, так и формализованный вариант
заключения эксперта с указанием на врачебные ошибки, их влияние на исход
заболевания и расходование ресурсов ЛПУ. По данным экспертного
заключения делаются конкретные предложения для администрации.
Что касается специальных программных средств, то они дают возможность
применять технологию АТЭКМП для решения следующих задач:
- регистрация врачебных ошибок, описание их содержания и
обоснование экспертного мнения;
- архивирование данных и сравнение содержания экспертиз;
- корректировка результатов собственной экспертной работы;
- формулировка содержательных и качественных экспертных протоколов;
- освоение технологии экспертизы любым врачом не зависимо от его
специальности и должности;
- самостоятельная или с участием другого специалиста оценка
собственного уровня врачебной или экспертной квалификации;
- самостоятельное или с участием другого специалиста повышение
квалификации.
Таким образом, АТЭКМП открывает новые возможности получения
интегрированных результатов оценки КМП, совместим с другими методами
оценки КМП и не является антагонистичным ни способу экспертизы КМП по
отклонениям от стандартов, ни какому-либо другому методу экспертизы и
может применяться в комплексе с ними.
3. Наиболее распространенным в России в последние годы методом оценки
качества и эффективности медицинской помощи стал метод, основанный на
сравнении фактически оказанной медицинской помощи с медико-экономическим
стандартом (МЭС, КСГ). В определенной мере этот метод разработан,
адаптирован для практической деятельности и внедрен сотрудниками
Института социально-экономических проблем здравоохранения г. Кемерово,
Кемеровским облздравотделом и Кемеровской областной больничной кассой
«Кузбасс», хотя многими территориями России достаточно эффективно
используются аналогичный или подобные методы оценки КМП, адаптированные
к конкретным условиям.
С целью внедрения метода в Кемеровской области были разработаны МЭС
оказания медицинской помощи населению, которые соответствуют
гарантированному объему медицинской помощи и дифференцированы по уровню
и задачам. МЭС - это унифицированные эталоны гарантированного объема
диагностических, лечебных и профилактических процедур, а также
требований к результатам лечения конкретных нозологических форм
(заболеваний) с учетом категории сложности (трудозатрат) и экономических
нормативов. Таким образом, МЭС несет на себе двойную смысловую нагрузку:
с одной стороны, он является эталоном требований, предъявляемых к
качеству профилактики, диагностики и лечения, с другой стороны, он
выполняет роль единицы учета оказанной медицинской помощи и единицы для
взаиморасчетов.
Для оценки уровня КМП отдельного врача, подразделения ЛПУ, ЛПУ в
целом используется следующая формула:
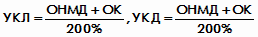 ,
где ,
где
УКЛ - уровень качества лечения,
УКД - уровень качества диспансеризации,
ОНМД - оценка выполненного набора диагностических,
лечебно-оздоровительных, реабилитационно-профилактических мероприятий и
правильности постановки диагноза,
ОК - оценка качества лечения (диспансеризации), т. е. состояния
здоровья пациента по окончании лечения, реабилитации, диспансеризации.
ОНМД = ОДМ + ОД + ОЛМ, где
ОДМ - оценка выполненного набора диагностических мероприятий,
ОД - оценка диагноза,
ОЛМ - оценка выполнения набора лечебно-оздоровительных, реабилитационно-профилактических и др. мероприятий.
Интегральная оценка уровня качества лечения (диспансеризации) должна
проводиться с учетом значимости составляющих его компонентов с акцентом
на конечный результат деятельности - состояние здоровья пациента после
лечения, реабилитации, диспансеризации.
В последующем в эти понятия были внесены «весовые» коэффициенты, для
ОНМД - 1,0; ОДМ - 0,5; ОД - 0,2; ОЛМ - 0,3 и ОК - 1,0, после чего
формула определения УКЛ (УКД) приобрела следующий вид:
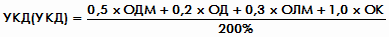 . .
Во многих территориях России, в т. ч. в Хабаровском крае,
используются подобные формулы для оценки уровня КМП с определенными
коррективами. Корректировке, как правило, подвергается понятие сложности
курации или операции, поскольку это позволяет, на взгляд авторов, более
точно оценивать КМП, а также дифференцировать оплату труда персонала ЛПУ.
Все три метода оценки качества и эффективности медицинской помощи в
той или иной мере повторяют или дополняют друг друга, следовательно,
наиболее рациональной следует признать комбинацию всех трех с
дальнейшими коррективами и усовершенствованиями, особенно в области
автоматизации процесса экспертных оценок, формирования заключений и
анализа полученных результатов.
3.2 Экспертиза качества медицинской помощи.
Организация экспертной работы, вопросы технологии экспертизы
Экспертиза качества медицинской помощи в силу определенной специфики
проблемы затрагивает интересы многих государственных, общественных,
частных и прочих организаций и учреждений, а также отдельных граждан.
Если попытаться представить систему защиты пациента от некачественной
медицинской помощи, то она окажется весьма сложной и во многих разделах
законодательно не обеспеченной, тут и субъекты медицинского страхования,
и ЛПУ, и органы управления здравоохранением, и научно-исследовательские
и образовательные медицинские учреждения и многие другие, которые имеют
определенные функции в подготовке, обеспечении, оказании и оценке уровня
доступности и качества медицинской помощи.
Вся эта сложная система состоит из достаточного числа элементов,
которые представляют одну из трех сторон:
1. Производители медицинских услуг, по функциональным признакам их
представляют ЛПУ, аптечные учреждения, органы управления
здравоохранением, местная администрация, профессиональные медицинские
ассоциации, научно-исследовательские учреждения медицинского профиля.
2. Потребители медицинских услуг, их представляют пациенты-граждане
РФ, страхователи работающих и неработающих граждан, профсоюзы и другие
общественные организации, в т. ч. Союз потребителей РФ.
3. Страховые медицинские организации - Фонды ОМС, территориальные
комитеты по антимонопольной политике, а также территориальные отделения
Госстандарта РФ.
Таким образом, в сложившейся ситуации в России выполнение функций
защиты прав граждан на оказание качественной и безопасной медицинской
помощи возлагается на представителей всех трех сторон:
- органы государственного управления;
- профсоюзные организации;
- общественные организации, в т.ч. Союз потребителей РФ;
- страховые медицинские организации;
- Госстандарт РФ;
- Государственный комитет по антимонопольной политике РФ.
Органы государственного управления осуществляют свои функции в
соответствии со статьей 6 Закона РФ «О медицинском страховании граждан в
РФ» и статьей 42 Закона РФ «О защите прав потребителей».
В соответствии с существующим законодательством России органы
управления здравоохранением отвечают за готовность медицинских
учреждений оказывать медицинскую помощь надлежащего качества. Они несут
ответственность в области охраны здоровья населения территории, для чего
имеют определенные ресурсы, которые должны обеспечить следующее:
- профессиональную подготовку медицинских кадров;
- необходимый уровень научных исследований по проблемам оказания
медицинской помощи населению и охраны его здоровья;
- развитие и поддержание функционирования на должном уровне
материально-технической базы учреждений здравоохранения;
- субсидирование конкретных территорий с целью выравнивания условий
оказания медицинской помощи в рамках территориальной базовой
программы;
- оплату дорогостоящих видов медицинской помощи и обеспечение
оказания их на должном уровне;
- финансирование медицинских учреждений, оказывающих помощь при
социально-значимых заболеваниях;
- организацию оказания медицинской помощи при массовых
заболеваниях, в зонах стихийных бедствий и пр.
Таким образом, органы управления здравоохранением территории
обеспечивают внутриведомственный контроль КМП, параллельно координируя
деятельность сети ЛПУ и лицензионно-аккредитационной комиссии по
соответствию потребностям населения тех или иных видов и объемов
медицинской помощи. Что касается непосредственно ЛПУ, то в них
проводится также внутриведомственный контроль КМП с опорой на методы
самоконтроля на каждом рабочем месте.
Фонды ОМС и страховые медицинские организации осуществляют
вневедомственный контроль качества медицинской помощи в основном с целью
объективизации соответствия затрат результатам оказанной медицинской
помощи.
Лицензионно-аккредитационные комиссии (ЛАК) осуществляют
государственный контроль за соблюдением стандартов медицинской помощи и
сертификационной деятельностью. ЛАК проводит объективизацию соответствия
структуры (основные фонды, ресурсы) медицинским и организационным
технологиям.
Что касается обществ защиты прав потребителей, антимонопольного
комитета, то эти структуры осуществляют контроль с позиции
объективизации КМП и осуществляют гарантии демонополизации медицинской
помощи населению.
Профсоюзы могут реализовать свое участие в обеспечении КМП населению
с помощью многосторонних соглашений с органами управления и
работодателями, а также через свое представительство в Правлении Фонда
ОМС, ЛАК, согласительной комиссии по тарифам на медицинские услуги и пр.
Территориальные органы Госстандарта РФ осуществляют свои функции по
контролю за КМП через обеспечение требований по безопасности медицинских
услуг, осуществление координационной деятельности с органами управления
по безопасности медицинской помощи населению.
В связи с тем, что работа Лицензионно-аккредитационных комиссий
сегодня достаточно регламентирована как на уровне России, так и на
уровне отдельных территорий, а также создана достаточная нормативная
база для работы экспертов ЛАК, то в последующем изложении материала по
экспертизе КМП мы будем рассматривать в основном внутриведомственную и
вневедомственную экспертизу.
3.3 Внутриведомственная система экспертизы
качества
медицинской помощи
Внутриведомственная система КМП осуществляется органами и
учреждениями здравоохранения. Эта система реализуется через достаточно
сложную структуру обеспечения КМП, где существует три уровня контроля.
Первый уровень контроля КМП анализирует взаимоотношения в системе
врач-пациент (медицинская сестра-пациент), которые разбиты на
значительное число отдельных элементов, складывающихся в целом в
организационную или медицинскую технологию (процесс). Разделение
процесса на отдельные элементы, операции позволяет контролировать, в
первую очередь, отдельные элементы, а в конечном итоге, и весь
технологический процесс. При этом отдельные элементы процесса необходимо
выразить в числовом выражении, что позволит проводить и статистический
контроль технологического процесса.
Благодаря этому появляется возможность влиять на результат любой
работы в ЛПУ, направленной на обслуживание пациента, т. е. на достижение
конечного результата в виде состояния здоровья при выписке или окончании
лечения. Главную роль на этом уровне играет самооценка и самоконтроль
каждого врача, медицинской сестры, лаборанта и пр., на втором месте
стоит контроль КМП, осуществляемый заведующим отделением и старшей
медицинской сестрой.
На основании ежедневного самоконтроля врач (медицинская сестра)
определяют интегральный коэффициент качества оказанной медицинской
помощи. В наших примерах это будет «Уровень качества лечения» (УКЛ). На
основании ежедневного выборочного контроля элементов, процесса и
результата со стороны заведующего отделением формируется УКЛ каждого
работника за месяц, квартал, год. При таком подходе качество работы
отделения будет выражать усредненная оценка всех индивидуальных уровней
данного подразделения, а также достижение модели конечных результатов.
Диагностические службы также осуществляют контроль качества на основе
критериев в соответствии с организационными стандартами.
Самоконтроль на входе предполагает, что в приемном отделении ЛПУ
анализируется состояние пациента при поступлении в стационар или при
принятии на лечение в поликлинику, ретроспективно оцениваются
предшествующие медицинские услуги, повлиявшие или не повлиявшие на
состояние пациента. Это, прежде всего, анамнестические данные и
объективный статус при первичном осмотре, своевременность поступления на
лечение, правильность тактики предыдущего обследования, лечения и пр.
Контроль на входе предполагает анализ длительности предыдущего лечения,
времени пребывания в приемном отделении до госпитализации.

Рис. 4. Контроль процесса и результатов на первом уровне
Самоконтроль процесса и результатов осуществляется на основании
стандартов обследования, лечения и исходов заболевания, т. е.
стандартов, характеризующих состояние пациента при выписке или переводе
на следующий этап оказания медицинской помощи.
Экспертный контроль заведующего отделением может быть на входе как в
поликлинике, так и в стационаре, во время оказания медицинской помощи, а
также во время выписки пациента или при переводе в другое лечебное
подразделение или ЛПУ.
Второй уровень контроля КМП оценивает деятельность по оказанию
медицинской помощи на уровне ЛПУ, причем оценка деятельности
складывается из интегральной оценки деятельности всех индивидуальных
уровней, а также степени достижения утвержденной модели конечных
результатов деятельности ЛПУ. Этот уровень контроля осуществляется
заместителем главного врача ЛПУ по экспертизе КМП и Клинико-экспертной
комиссией ЛПУ. На этом уровне контроля КМП целесообразно использовать
три основных направления экспертизы:
оценка КМП по случаям законченного лечения выписанных пациентов;
оценка выявленных дефектов оказания медицинской помощи (грубые
дефекты диагностики и лечения, приведшие к развитию нового
патологического состояния или резкому ухудшению основного
заболевания; внутрибольничные инфекции; неоправданные оперативные
вмешательства; нарушение санитарно-эпидемиологического режима);
оценка уровня летальности как в целом по ЛПУ, так и по его
подразделениям.
Третий уровень контроля КМП оценивает деятельность системы
здравоохранения на уровне территории (город, район, край). На этом
уровне весьма целесообразно проводить оценку по отдельным службам систем
здравоохранения (охрана здоровья матери и ребенка, терапевтическая,
хирургическая, онкологическая и пр.). Критериями оценки, интегральными
показателями всех служб должны являться коэффициенты достижения конечных
результатов деятельности службы.
Для обеспечения функционирования трехуровневого контроля качества
необходимо создание в крае специально ориентированной структуры
управления КМП, наделенной достаточно большими полномочиями для
реализации целевой программы, которая могла бы стимулировать некоторые
подходы к управлению КМП на уровне края с внедрением современных
математических и графических методов анализа качества, а именно:
- использование пакета «BMDP» или подобных ему статистических
пакетов прикладных программ;
- диаграммы алгоритма, которая позволяет демонстрировать реальную
или оптимальную последовательность этапов технологического процесса;
- листа подсчета, который используется для сбора выборочных данных
с целью обнаружения закономерности функционирования процесса;
- диаграммы Парето - разновидности столбчатой диаграммы, которая
позволяет верно определить, какие проблемы и в какой
последовательности необходимо решать для обеспечения КМП;
- диаграммы Ишикавы, или «елочки», позволяющей установить,
объяснить и наглядно представить взаимосвязь многих факторов,
которые способствуют или препятствуют достижению желаемого
результата;
- гистограмм, которые используются для выявления и изображения
характера статистического распределения данных;
- графиков корреляции, которые позволяют наглядно представить, как
изменяется одна переменная по мере изменения другой, а также
проверить предположение о том, что эти переменные взаимосвязаны;
- контрольных графиков, позволяющих выяснить, какая доля
вариативности процесса обусловлена случайными причинами и какая доля
-особыми причинами, отдельными событиями и т.п.
Комплексная система управления эффективностью и качеством
деятельности медицинских учреждений предполагает четкую работу всех
звеньев управления и совпадения их интересов по обеспечению КМП на всех
уровнях. На основе стандартизации медицинских технологий и операций
следует обеспечить четкую организацию медицинского обслуживания,
регламентации труда исполнителей, структуры, объема помощи на всех
этапах реализации медицинского технологического процесса, оптимального
размещения всех видов ресурсов и контроля за их использованием.
Для решения этой проблемы необходимо расширение комплекса стандартов
не только на планирование и учет деятельности ЛПУ, но и на всю систему
хозрасчетных взаимоотношений, включая основные положения:
- организация внутриучрежденческого хозрасчета;
- планирование медико-экономических показателей деятельности
основных, вспомогательных и хозяйственных служб;
- определение результатов производственно-хозяйственной
деятельности структурных подразделений ЛПУ;
- планирование системы фондообразования.
Таким образом, комплексную систему управления КМП следует
рассматривать как организационную форму управления не просто в виде
набора стандартов, а как систему рационального использования
ограниченных ресурсов здравоохранения на обеспечение медицинской помощи
должного уровня на территории края.
В системе здравоохранения Хабаровского края при создании службы
контроля КМП был изучен опыт работы в этом направлении многих территорий
России и стран дальнего зарубежья. В итоге была принята система оценки
КМП, основанная на сравнении стандарта с фактически оказанной
медицинской помощью. Интегральным показателем КМП принят уровень
качества лечения (УКЛ).
3.4 Алгоритм экспертизы качества медицинской
помощи
Основой разработки алгоритма анализа качества медицинской помощи
послужил «Пакет документов для аккредитации медицинских учреждений»,
подготовленный в 1993 году НПО «МЕДСОЦЭКОНОМИНФОРМ», и инструкция из
указанного выше «Пакета...» по проведению проверки качества медицинской
помощи, где процедура контроля КМП сводилась к последовательным
сравнениям фактических параметров со стандартами, а также оценке
компонентов, задействованных в обеспечении КМП.
Алгоритм экспертизы качества медицинской помощи представляет собой,
по сути дела, подробную технологию экспертизы КМП, разбитую на отдельные
этапы с описанием исходов анализа каждого этапа. Основным источником
сведений для экспертизы КМП служит стандартная медицинская документация
(медицинская карта амбулаторного пациента, история болезни, история
родов, история новорожденного, операционный журнал и другие аналогичные
документы), а также, при необходимости, осмотр пациента экспертом и
группой экспертов, проведение дополнительного обследования.
Что касается анализа структуры ЛПУ (основные фонды и ресурсы), то он
проводится при лицензировании и аккредитации ЛПУ, и повторный анализ ее
при каждой текущей внутриведомственной экспертизе КМП нецелесообразен,
хотя в некоторых случаях к анализу структуры ЛПУ приходится
возвращаться, особенно, когда это касается нерационального расходования
ресурсов.
Таким образом, в нашем понимании алгоритм экспертизы КМП
представляется в виде последовательной процедуры анализа шести базовых
блоков:
1. Оценка анамнеза и диагностических процедур (ОАДП).
2. Оценка диагноза (ОД).
3. Оценка консультаций специалистов (ОКС).
4. Оценка набора лечебных мероприятий (ОНЛМ).
5. Оценка достигнутого результата (ОДР).
6. Оценка удовлетворенности пациента (ОУП).
Реализация данного алгоритма охватывает практически все
взаимоотношения между больным и медицинским персоналом и позволяет
стандартизировать подходы к определению УКЛ в различных ЛПУ края, причем
базовые блоки уже сегодня можно отобразить в числовом выражении, что
делает показатель УКЛ достаточно измеримым.
Оценка качества
сбора анамнеза и проведения диагностических процедур ОАДП
0 баллов - анамнез не собран, диагностические мероприятия и
обследования не проводились.
1–3 балла - анамнез собран бессистемно с частичными или полными
упущениями по основным составляющим (аллергологическая часть,
гемонтрансфузионная часть, перенесенные заболевания, генеалогическое
дерево и пр.), диагностические мероприятия отрывочные,
малоинформативные, имеют неправильную трактовку или последняя
отсутствует.
4–6 баллов - анамнез собран полно, системно, но без выделения
существенных деталей, имеющих важное значение в трактовке данного
случая, диагностические мероприятия неполные, без правильной трактовки,
отсутствуют важные для конкретного случая диагностические исследования.
7–9 баллов - анамнез собран полно с незначительными упущениями,
диагностические мероприятия соответствуют стандарту, трактовка
результатов диагностических мероприятий имеет минимальные недостатки.
10 баллов - анамнез собран полно и качественно, диагностические
мероприятия проведены в соответствии со стандартом, трактовка
результатов правильна.
Поправочные баллы со
знаком плюс:
1–3 балла - диагностические процедуры и мероприятия по стандарту не
проведены из-за технической неисправности оборудования, но на
последующие технологические этапы осуществления медицинской помощи
невыполнение стандарта по обследованию влияния не оказало.
4–7 баллов - сбор анамнеза и диагностические процедуры затруднены
из-за крайней тяжести состояния больного и экстренных показаний к
реанимационным мероприятия или оперативному пособию.
8–10 баллов - больной в бессознательном состоянии, сбор анамнеза
невозможен, выбор диагностических процедур оптимален, трактовка полная.
Поправочные баллы со знаком
минус:
1–5 баллов - чрезмерный набор диагностических процедур и
дополнительных исследований с высоким, неоправданным риском для
состояния здоровья пациента, вызвавших ухудшение течения основного
заболевания.
6-10 баллов - чрезмерный набор диагностических процедур, отрицательно
повлиявших на состояние здоровья пациента и не принесших информации для
постановки правильного диагноза.
Оценка диагноза (ОД)
0 баллов - диагноз поставлен неправильно, диагноз отсутствует.
1–3 балла - диагноз неполный, не выделен ведущий патологический
синдром, определяющий тяжесть течения заболевания, не распознаны
сопутствующие заболевания, а также осложнения, диагноз только частично
соответствует принятой классификации заболевания.
4–6 баллов - диагноз правильный, но неполный, не выделен ведущий
патологический синдром, хотя выделены осложнения, но не распознаны
важные для исхода сопутствующие заболевания, диагноз частично
соответствует принятой классификации.
7–9 баллов - диагноз основного заболевания правильный, однако не
диагностированы сопутствующие заболевания, важные для результата
лечения, диагноз полностью соответствует принятой классификации.
10 баллов - диагноз исчерпывающе полон, соответствует принятой
классификации заболевания.
Поправочные баллы со знаком
плюс:
1–3 балла - казуистика, редко встречающиеся осложнения, сопутствующие
заболевания, не определяющие исхода в момент диагностики, но имеющие
значение для выработки тактики лечения в дальнейшем.
4–5 баллов - атипичное течение основного заболевания, завуалированное
наличием тяжелого сопутствующего заболевания, казуистика на уровне
нескольких десятков случаев в мировой литературе.
Оценка консультаций
специалистов (ОКС)
0 баллов - консультации не проведены, что привело к ошибочной
трактовке симптомов и синдромов и отрицательно повлияло на исход
заболевания.
1–3 балла - консультации проведены с опозданием, мнение консультанта
не учтено при постановке правильного диагноза, что отрицательно повлияло
на исход заболевания.
4–6 баллов - консультации проведены вовремя, мнение консультанта не
учтено при постановке правильного диагноза, что частично повлияло на
исход заболевания.
7–9 баллов - консультации проведены вовремя, мнение консультанта
учтено при определении правильного диагноза, но не выполнены
рекомендации консультанта по лечению, что частично повлияло на исход
заболевания.
10 баллов - консультации проведены вовремя, мнение консультантов
учтено при постановке диагноза и определении тактики лечения, что
положительно повлияло на исход заболевания.
Поправочные баллы со знаком
плюс
1–3 балла - консультации проведены с опозданием, поскольку в данном ЛПУ и других ЛПУ территории специалисты такого профиля отсутствуют,
однако это не повлияло на исход заболевания.
Оценка набора лечебных
мероприятий (ОНЛМ)
0 баллов - лечение не проводилось.
1–3 балла - малоэффективные лечебные процедуры без учета особенностей
течения заболевания у данного пациента, проводимые бессистемно, без
учета сопутствующих заболеваний, осложнений, значительные отклонения от
стандарта КСГ.
4–6 баллов - лечебные мероприятия выполнены не полностью, без учета
функциональной недостаточности органов и систем, особенностей механизма
действия лекарственных веществ, имеются незначительные отклонения от
стандарта КСГ.
7–9 баллов - лечебные мероприятия выполнены почти полностью по
стандарту КСГ, обосновано назначение медикаментов, оперативного
вмешательства и т. п., однако допущены несущественные ошибки,
неточности, не повлиявшие на исход лечения.
10 баллов - лечение проводилось исчерпывающе полно, согласно
стандарту КСГ, на уровне категории данного ЛПУ.
Поправочные баллы со знаком
плюс
1–3 балла - проведение эффективных лечебных мероприятий было
затруднено из-за нахождения больного вне ЛПУ, в условиях, не позволяющих
оказывать эффективную медицинскую помощь.
4–5 баллов - проведение эффективных лечебных процедур было невозможно
из-за нахождения больного вне ЛПУ, в условиях, не позволяющих оказывать
медицинскую помощь.
Поправочные баллы со знаком
минус
1–3 балла - неправильное лечение, значительное отклонение от
стандарта КСГ, наличие элементов полипрагмазии без тяжелого побочного
действия лекарств и развития нового патологического синдрома.
4–5 баллов - неправильное лечение, полное отклонение от стандарта КСГ,
наличие полипрагмазии, приведшее к развитию нового патологического
синдрома и ухудшению состояния пациента.
Оценка достигнутого
результата (ОДР)
0 баллов - летальный исход или значительное ухудшение состояния
больного, набор критериев исхода по стандарту КСГ не достигнут.
1–3 балла - состояние больного не изменилось, набор критериев исхода
по стандарту КСГ достигнут частично.
4–6 баллов - состояние больного несколько улучшилось, набор критериев
исхода по стандарту КСГ выполнен наполовину.
7–9 баллов - состояние больного улучшилось, набор критериев исхода по
стандарту КСГ достигнут почти полностью.
10 баллов - состояние больного улучшилось, набор критериев исхода по
стандарту КСГ достигнут полностью.
Поправочные баллы со знаком
плюс
1–3 балла - отсутствие достижения набора критериев исхода по
стандарту КСГ связано с наличием тяжелого сопутствующего заболевания.
4–5 баллов - отсутствие достижения набора критериев исхода по
стандарту КСГ связано с поздним обращением пациента и/или нарушениями
режима, отказа от лечения.
Оценка удовлетворенности
пациента (ОУП)
0 баллов - пациент не удовлетворен оказанной медицинской помощью и
имеет значительное число претензий к персоналу ЛПУ.
1–3 балла - пациент частично удовлетворен медицинской помощью, но
имеет претензии к персоналу ЛПУ.
4–6 баллов - пациент в целом удовлетворен медицинской помощью и имеет
незначительные претензии к персоналу ЛПУ.
7–9 баллов - пациент полностью удовлетворен медицинской помощью, но
имеет незначительные претензии к персоналу ЛПУ.
10 баллов - пациент полностью удовлетворен медицинской помощью,
претензий к персоналу ЛПУ не имеет.
Расчет уровня качества лечения пациента проводится по следующей
формуле:
УКЛп = (ОАДП + ОД + ОКС + ОНМЛ + ОДР + ОУП)/60.
В случаях, когда оценка консультации специалистов (ОКС) не
подвергается анализу, в знаменателе формулы используется цифра 50.
Показатель УКЛ всегда меньше 1,0.
Расчет уровня качества лечения отдельного врача, подразделения ЛПУ и
ЛПУ в целом проводится по следующей формуле:
УКЛвр = Сумма УКЛп ´ n, где
n - число случаев лечения, подвергнутых экспертной оценке.
Использование УКЛ в качестве интегрированного показателя качества и
эффективности медицинской помощи в течение нескольких лет в Хабаровском
крае показало его состоятельность при оценке оказания медицинской помощи
отдельному пациенту, группе пациентов. Что касается оценок деятельности
ЛПУ в целом, службы и/или территориального органа здравоохранения, то
использование УКЛ имеет определенные пределы и ограничения. Прежде всего
это проблемы оценки деятельности службы, органа здравоохранения по
итогам временного периода (месяца, квартала, года), поскольку здесь
оценка качества и эффективности медицинской помощи должна осуществляться
по модели конечных результатов (МКР) деятельности службы, органа
здравоохранения территории, которые не заложены в стандартах КСГ и
требуют доработки и систематизации на территориальном уровне.
В России существует достаточно много методик разработки моделей
конечных результатов, но все они используют три основных подхода
формирования МКР:
- набор показателей, характеризующих результаты деятельности;
- нормативные значения основных показателей;
- шкала численной оценки результатов деятельности.
Мы считаем наиболее целесообразным в условиях реформы здравоохранения
использовать два вида показателей деятельности:
1. Показатели результативности (ПР), характеризующие уровень
достижения целей той или иной службой, ЛПУ, территориальным органом
управления здравоохранения.
2. Показатели дефектов (ПД) деятельности службы, ЛПУ,
территориального органа здравоохранения.
При формировании перечня показателей результативности деятельности
производится отбор таких показателей, которые несомненно отображают
результат: при оценке службы это состояние здоровья определенных
контингентов населения, в охране здоровья которых принимает участие
данная служба, при оценке ЛПУ это показатели эффективности деятельности
и результаты лечения больных при выписке, при оценке деятельности
территориального органа здравоохранения это прежде всего показатели
состояния здоровья населения на территории (смертность, заболеваемость,
сохранность и восстановление трудоспособности, инвалидизация и пр.) и
затраты ресурсов. Нормативные показатели результативности
устанавливаются на основании:
- многолетней динамики показателя, характерного для данной
категории ЛПУ, для данной территориальной зоны края;
- среднекраевого уровня;
- темпов предполагаемой динамики данного показателя в результате
того или иного типа планирования и изменения системы управления,
формирования прогнозных моделей и пр.
Нормативные показатели результативности должны быть такими, чтобы их
достижение потребовало от исполнителей концентрации ресурсов, изменения
стиля управления, резкого улучшения КМП. Следует учитывать при
установлении норматива, чтобы последний не менее чем на 5% превышал
наилучший уровень, достигнутый к настоящему моменту. В дальнейшем, когда
в процессе использования норматива МКР улучшится и установленный
норматив будет достигнут, норматив МКР должен быть опять повышен. Таким
образом, практически это бесконечный процесс. При установлении норматива
не применяются абсолютные значения, а используются относительные
показатели: в процентах, на 1000, на 10000, на 100000 и т. п.
Что касается показателей дефектов, то следует учитывать наиболее
грубые нарушения и отклонения от стандартов в деятельности служб, ЛПУ и
органов управления здравоохранением. Желательно подготовить
соответствующий классификатор дефектов и придать последним ранговое
значение.
Оценочные шкалы следует сформировать таким образом, чтобы в них нашли
отражение условные показатели и их значения в следующем порядке:
- наименование показателя;
- единица измерения;
- норматив;
- оценка в баллах норматива;
- оценка в баллах отклонения.
В качестве примера, рассмотрим МКР службы охраны здоровья женщин и
детей Хабаровского края на 1996 год.
Таблица 4
Модель конечных результатов
службы
охраны здоровья женщин и детей
Хабаровского края в 1996 году |
| Наименование |
Единица |
Норматив |
Оценка в баллах |
| показателя |
измерения |
|
Норматива |
Отклонения |
| |
|
|
|
знак |
за единицу измерения |
| Показатель результативности: |
|
|
|
|
|
| 1. Младенческая смертность |
случаи на 1000 род. живыми |
17,0 |
5 |
– |
1,0 |
| 2. Перинатальная смертность |
случаи на 1000 род. живыми |
21,5 |
4 |
– |
0,7 |
| 3. Больничная летальность |
% |
0,5 |
2 |
– |
0,5 |
| 4. Эффективность диспансеризации детей |
% |
5,9 |
4 |
+ |
0,5 |
| 5. Грудное вскармливание |
% |
50,0 |
4 |
+ |
0,4 |
| Исходы беременности: |
|
|
|
|
|
| 6. Роды в срок |
% |
91,0 |
3 |
+ |
0,6 |
| 7. Преждевременные роды |
% |
4,0 |
2 |
– |
0,4 |
| Показатель дефектов: |
|
|
|
|
|
| 8. Смертность детей первого года жизни на дому |
один случай |
– |
0 |
– |
0,1 |
| 9. Материнская смертность |
один случай |
– |
0 |
– |
0,5 |
| 10. Досуточная летальность детей |
случаи на 100 выбывших |
– |
0 |
– |
0,5 |
| 11. Досуточная летальность женщин в
гинекологических стационарах |
случаи на 100 выбывших |
– |
0 |
– |
0,5 |
| 12. Обоснованные жалобы |
на 1000 детей |
– |
0 |
– |
0,3 |
| 13. Обоснованные жалобы |
на 1000 женщин фертильного возраста |
– |
0 |
– |
0,3 |
«Стоимость» достижения нормативов (4-я колонка) устанавливается
индивидуально для каждого показателя и отражает ранговое значение
данного показателя среди прочих. Следовательно, установив в приведенном
примере для детской смертности показатель 5 баллов, а для перинатальной
4 балла, мы тем самым соотнесли «стоимость» этих показателей, отдав
предпочтение первому.
Что касается показателей дефектов, то последние могут измеряться как
в относительных, так и абсолютных величинах. Ранговые значения отдельных
показателей дефектов определяются оценкой единицы отклонения.
В приведенном примере для первого показателя нормативное значение
17,0 оценивается в 5 баллов. Отклонение, равное 1 на 1000 родившихся
живыми оценивается в 1 балл. При этом знак плюс или минус в 5 колонке
означает, что при увеличении значения показателя относительно норматива
оценка будет, напротив, уменьшена. Таким образом, если младенческая
смертность составит, к примеру, 19,6, то оценка этого показателя
составит:
5 – (19,6 – 17,0) ´ 1 = 2,4.
В этом же примере при наличии трех обоснованных жалоб оценка
показателя «дефекта» составит:
–0,3 ´ 3 = –0,9 балла.
Коэффициент достижения результата (КДР) определяется соотношением
реально достигнутой суммы баллов (за вычетом баллов по показателям
дефектов) к сумме оценок нормативных значений показателей.
КДР = [(ОПР1 + ОПР2 + ОПР3 + ... ОПРn) (ОПД1 + ОПД2 + ОПД3
+ ... ОПДn)]/[ОНЗ1 + ОНЗ2 + ... + ОНЗn],
где
ОПР - оценка показателей результативности,
ОПД - оценка показателей дефектов,
ОНЗ - оценка нормативных значений показателей результативности.
В связи с тем, что, как ранее уже говорилось, нормативные значения
показателей результативности труднодостижимы, а показатели дефектов
всегда имеют отрицательное значение, то результатом расчета во всех
случаях будет десятичная дробь.
Пример расчета
интегральной оценки результативности деятельности службы охраны
материнства и детства Хабаровского края
Показатели результативности:
1. Младенческая смертность - 19,6.
5 – (19,6 – 17,0) ´ 1,0 = 2,4.
2. Перинатальная смертность - 22,7.
4 – (22,7 – 21,5) ´ 0,7 = 3,16.
3. Больничная летальность - 0,65.
2 – (0,65 – 0,5) ´ 0,5 = 1,925.
4. Эффективность диспансеризации - 7,5.
4 + (7,5 – 5,9) ´ 0,5 = 4,8.
5. Грудное вскармливание - 39,0.
4 + (39,0 – 50,0) ´ 0,4 = –1,04.
6. Роды в срок - 86,0.
3 + (86,0 – 91,0) ´ 0,6 = 0,0.
7. Преждевременные роды -6,0.
4 ´ (6,0 – 4, 0) х 0,4 = 3,2.
Показатели дефектов:
8. Смертность детей первого года жизни на дому - 56.
0,1 ´ (56) = 5,6.
9. Материнская смертность - 12.
0,5 ´ (12) = 6,0.
10. Досуточная летальность детей - 0,3.
0,5 ´ (0,3) = 0,15.
11. Досуточная летальность женщин в гинекологических стационарах -
0,3.
0,5 ´ (0,3) = 0,15.
12. Обоснованные жалобы, на 1000 детей - 0,6.
0,3 ´ (0,6) = 0,18.
13. Обоснованные жалобы, на 1000 женщин фертильного возраста - 0,8.
0,3 ´ (0,8) = 0,24.
Сумма оценок показателей результативности:
2,4 + 3,16 + 1,925 + 4,8 + (–1,04) + 0 + 3,2 = 14,445.
Сумма оценок показателей дефектов:
(5,6 + 6,0 + 0,15 + 0,15 + 0,18 + 0,24) = 12,32.
Итоговая балльная оценка (ИБО) деятельности службы охраны здоровья
матери и ребенка:
14,445 – 12,32 = 2,125.
Сумма оценок нормативных значений показателей результативности (СОНЗ):
5 + 4 + 2 + 4 + 4 = 19,0.
Коэффициент достижения результатов (КДР) составляет:
ИБО/СОНЗ = 2,125/19,0 = 0,112.
Таким образом, коэффициент достижения результатов весьма низок, что
зависит в первую очередь от весьма существенных дефектов по уровню
смертности детей первого года жизни на дому и материнской смертности.
Весьма похожим способом можно рассчитывать КДР для различного рода
ЛПУ, но там следует в систему показателей результативности обязательно
включать уровень качества лечения (УКЛ) и уровень качества
диспансеризации (УКД) в процентном отношении к стандарту для данной
категории ЛПУ.
Следует понимать, что как УКЛ, так и УКД можно рассчитать только на
основе экспертного метода анализа КМП. Он позволяет сопоставить реальные
действия оказывающего медицинскую помощь врача с мнением эксперта о том,
какой она должна быть. В то же время мнение эксперта формируется не
только на основании стандарта, а и на основании современных
представлений об оптимальном объеме медицинской помощи при данном
заболевании с учетом индивидуальных особенностей больного и конкретными
условиями оказания медицинской помощи. В связи с этим экспертный метод
не только не исключает подхода к оценке КМП по соответствию стандартам,
но и подразумевает его использование на начальном этапе проведения
экспертизы КМП. Наибольший эффект дает сочетание экспертного метода с
методом стандартизированных коэффициентов, показателей и пр., что
позволяет избежать чрезмерных затрат на проведение экспертизы и добиться
максимальной отдачи от ее результатов.
В определенных обстоятельствах возникает необходимость корректировки
оценки результативности, связанная с особыми условиями деятельности ЛПУ,
службы здравоохранения территории. Это, прежде всего, отдаленность
района, низкая плотность населения, разрушенные транспортные связи,
низкая укомплектованность врачами, неудовлетворительное состояние
основных фондов ЛПУ и пр. В этих случаях с целью объективизации оценок
следует применять т. н. выравнивающие коэффициенты, на которые
умножается сумма оценок показателей результативности. Эти коэффициенты
могут вводиться вышестоящим органом здравоохранения. Для городов и
районов края - управлением здравоохранения администрации края, для ЛПУ -
отделами здравоохранения территории.
Внутриведомственная экспертиза не должна ограничиваться рамками
исследования определенного технологического процесса и его результатов.
Важное значение имеет проведение внутриведомственной экспертизы по таким
направлениям, как:
контроль за распространением внутрибольничных инфекций;
контроль за назначением и использованием лекарственных
препаратов;
контроль за деятельностью лабораторий ЛПУ.
Таким образом, внутриведомственная экспертиза качества и
эффективности медицинской помощи может реализовываться с помощью
нескольких направлений.
3.5 Экспертиза распространения внутрибольничных
инфекций
В течение многих лет известно, что внутрибольничные инфекции (ВБИ)
являются одной из самых серьезных проблем современного здравоохранения.
По данным исследований последних лет, в некоторых ЛПУ гнойно-септические
осложнения возникают у каждого из 1520 прооперированных пациентов.
Известны трагические вспышки внутрибольничного сальмонеллеза, вирусного
гепатита, СПИДа и других инфекций, когда одновременно пострадали десятки
детей и взрослых. Борьба с ВБИ требует системного подхода к решению
проблемы.
Значительное число руководителей учреждений здравоохранения уже
несколько лет назад ввело в штат ЛПУ должности заместителя главного
врача по санитарно-эпидемиологическим вопросам, больничного
эпидемиолога, помощника эпидемиолога. Эта практика была одобрена МЗМП РФ
письмом № 116/0241 от 14.04.93, в котором разъяснялся порядок
назначения, увольнения, оплаты труда, требования к должностной
инструкции указанных выше сотрудников. Организация в ЛПУ службы
эпиднадзора за ВБИ позволяет обеспечить непрерывность процесса
эпидемиологического наблюдения, индивидуального подхода при разработке
противоэпидемических мероприятий с учетом особенностей
эпидемиологического процесса, характерных для конкретного ЛПУ в нужный
момент.
Распространенность ВБИ фактически имеет весьма значительный уровень,
но отсутствие системы регистрации и расследования каждого случая ВБИ в
России, а также в Хабаровском крае значительно занижает
распространенность ВБИ. Если уровень ВБИ в России в 90-х годах
регистрировался на уровне 1,5-1,9 на 1000, то в таких развитых странах,
как США, Нидерланды, Бельгия и др., регистрация случаев ВБИ находилась
на уровне 29-98 на 1000 пациентов. В Хабаровском крае в течение
последних нескольких лет идет беспрецедентный рост уровня
распространенности парэнтеральных гепатитов. Какая часть из них является
сферой ответственности ЛПУ, где не на должном уровне контроль за
распространением ВБИ, остается в сфере догадок, поскольку попытки
эпидемиологического анализа этих случаев Хабаровским краевым Центром по
борьбе и профилактике СПИД не являются системой непрерывного контроля, а
в большей мере выполняют роль дежурных мероприятий.
По материалам 1 и 2 Международной конференции по госпитальным
инфекциям (Лондон 1990, 1994), на рубеже 80-х и 90-х годов показатели
ВБИ на 1000 пациентов составляли в Испании 98,7, в Индии - 97,0, в США
от 50,0 до 100,0, в Нидерландах - 59,0, в Бельгии - 29,0. Показатели ВБИ
на 1000 операций в таких странах, как Финляндия, Турция, Австралия,
Великобритания, соответственно составляли 108,0; 102,0; от 76,0 до 93,0;
67,0. Показатель по внутрибольничным инфекциям мочевыводящих путей, по
разным сообщениям, колеблется от 108,0 до 17,9 на 1000 пациентов с
мочевым катетером. В России в целом уровень таких ВБИ чрезвычайно низок
(так, по Москве за весь 1993 год зарегистрирован всего один случай).
Таблица 5
Некоторые абсолютные и
интенсивные показатели регистрируемой заболеваемости ВБИ в России
в 1990–1993 годах |
| Заболевания |
Показатели |
Годы |
| |
заболеваемости |
1990 |
1991 |
1992 |
1993 |
| ГСИ у новорожденных |
абс. число |
29746 |
21255 |
20734 |
17638 |
| |
на 1000 новорожд |
10,6 |
12,1 |
13,2 |
12,6 |
| ГСИ у родильниц |
абс. число |
7989 |
7420 |
6238 |
5754 |
| |
на 1000 родов |
4,1 |
4,3 |
4,0 |
4,2 |
| Послеоперационные |
абс. число |
– |
– |
7912 |
7227 |
| инфекции (в стац.) |
на 1000 операций |
– |
– |
1,2 |
1,1 |
| Все регистрируемые ВБИ |
абс. число |
51946 |
50006 |
61536 |
56647 |
| |
на 1000 пациентов |
1,5 |
1,5 |
1,9 |
1,7 |
В целом в 1993 году по сравнению с 1992 годом в России
зарегистрировано заболеваний ВБИ на 8% меньше, однако снижение
гнойно-септических инфекций (ГСИ) у новорожденных и родильниц
происходило на уровне значительного падения рождаемости со значительным
разуплотнением родильных домов/отделений и уменьшением нагрузки на
персонал. Однако даже в этих условиях уровень неонатальных ГСИ либо не
снижался, либо снижался темпами значительно более медленными, чем темпы
снижения рождаемости.
Таблица 6
Структура регистрируемых
заболеваний ВБИ
в России в 1993 году |
| Заболевания ВБИ
|
Абс. число |
% |
| ГСИ у новорожденных: |
|
|
| Бактериальный менингит, сепсис, остеомиелит |
730 |
1,3 |
| Омфалит |
2106 |
3,7 |
| Пиодермия, импетиго, мастит |
3883 |
6,9 |
| Коньюнктивит |
8790 |
15,5 |
| Другие ГСИ |
2129 |
3,8 |
| ГСИ у родильниц: |
|
|
| Сепсис |
73 |
0,1 |
| Мастит |
1063 |
1,9 |
| Послеродовые инфекции |
4591 |
8,1 |
| Другие ГСИ |
27 |
0,04 |
| Послеоперационные инфекции |
7533 |
13,3 |
| Инфекции мочевыводящих путей |
150 |
0,26 |
| Острые кишечные инфекции |
4602 |
8,1 |
| Сальмонеллезы |
1724 |
3,0 |
| Вирусный гепатит В |
5526 |
9,8 |
| Грипп и ОРВИ неуточненной локализации |
3142 |
5,5 |
| Другие инфекционные заболевания |
1781 |
3,5 |
| Всего |
56647 |
100,0 |
В 1993 году в России зарегистрировано 19 вспышек ВБИ, из них три
вспышки среди новорожденных, пострадал 606 человек, в том числе и 49
новорожденных, с общей летальностью - 2,5, а среди новорожденных - 8,0.
Большая часть приходилась на вспышки кишечных инфекций (68,4%), в
основном сальмонеллезной и шигеллезной этиологии, остальными были
дифтерийные вспышки, обусловленные чаще биоваром gravis, реже биоваром
mitis C. diphtheriae.
Фактически уровень ВБИ в ЛПУ в нашей стране значительно выше, и
поскольку параллельно с учетом налаживается анализ причин ВБИ, в
обозримом будущем следует ожидать реальных цифр их распространенности.
Опыт экспертной работы, практическая деятельность, анализ расходов ЛПУ
различного уровня показывает, что уровень ВБИ в ЛПУ Хабаровского края
значительно превышает показатели по России в целом. Анализ медицинской
документации пациентов, находящихся на лечении в стационарах
хирургического профиля, показывает, что в группе пациентов с превышением
сроков лечения более чем на 50% от стандарта довольно часто выявляются
ВБИ. К сожалению, следует констатировать, что внутриведомственная
экспертиза, касающаяся вопросов ВБИ, еще не нашла своего места в системе
обеспечения качественной и безопасной медицинской помощи.
Для изучения причин возникновения и распространения инфекционных
заболеваний в госпитальных условиях необходимо использовать систему
приемов и способов, которые были бы приемлемы и эффективны в
специфических условиях ЛПУ. Объектами изучения в условиях стационарных
отделений ЛПУ являются контингенты персонала и больных, микроорганизмы и
окружающая среда, причем каждый из этих компонентов имеет более
ограниченный диапазон составляющих элементов, чем объекты изучения в
других социально-бытовых условиях. Таким образом, схему экспертизы
распространения ВБИ можно представить в следующем виде:
1. Объекты изучения:
- персонал;
- пациенты;
- микроорганизмы;
- окружающая среда.
2. Методы, способствующие эпидемиологической диагностике:
- клинические;
- иммунологические;
- микробиологические.
3. Задачи эпидемиологической диагностики:
- оценка роли больных и носителей, как источников инфекции;
- выявление и ранжирование факторов риска;
- выявление факторов, положительно влияющих на снижение
заболеваемости;
- выявление госпитальных штаммов;
- выявление ведущих факторов передачи.
4. Методы диагностики эпидемического процесса:
- проспективное наблюдение, эпидемиологическое обследование,
моделирование эпидемического процесса, оперативный анализ;
- ретроспективный, корреляционный и регрессионный анализ;
- эпидемиологическое обследование;
- экспериментальный метод.
В настоящее время при проведении экспертной работы широко
используется понятие «риск», то есть речь идет о вероятности поражения
пациентов или вероятности действия чего-то в определенных условиях.
Формирование «групп риска» по ВБИ это выделение в общем массиве
пациентов той части, которая в большей мере подвержена опасности
поражения по сравнению с другими (новорожденные дети и родильницы,
пациенты урологических хирургических клиник, пациенты клиник, где широко
используется полихимиотерапия и т. п.).
В качестве примера развития ВБИ у пациентов из группы риска
рассмотрим вспышку гнойно-септических заболеваний, произошедшую в одном
из родильных домов г. Комсомольска-на-Амуре весной 1996 года. У
пациентки, поступившей в родильный дом для родоразрешения 27 февраля
1996 года, после операции «кесарева сечения» развился послеоперационный
эндометрит, у второй пациентки, поступившей для родоразрешения 29
февраля 1996 года, после операции «кесарева сечения» также развился
послеоперационный перитонит. Несмотря на развитие таких грозных
осложнений, родильный дом продолжал работать, анализа эпидемиологической
ситуации не проводится, и у пациенток, поступивших 1 марта, 5 марта, 6
марта, 8 марта и 12 марта 1996 года, развиваются послеродовый и
послеоперационный эндометриты, разлитой перитонит на фоне
несостоятельности швов.
Только после развития тяжелых проявлений ВБИ у седьмой родильницы
родильный дом прекращает прием пациентов, и делается попытка экспертной
оценки ситуации, которая привела к выявлению применения в качестве
шовного материала кетгута в заводской упаковке со сроком годности до
1990 года, причем при бактериологическом исследовании кетгута в одной из
трех проб выделен эпидермальный стафилококк.
Исходы лечения у всех женщин, несмотря на тяжесть проявлений ВБИ,
относительно «благоприятные». У пациенток, имевших проявления
перитонита, проведены релапаратомии и экстирпации матки. Что касается
стоимости лечебных и других мероприятий, потребовавшихся для
восстановления функционирования родильного дома, восстановления
утраченного здоровья пациенток, то эти расходы не анализировались и были
отнесены за счет общих расходов родильного дома, который финансируется
из бюджета города Комсомольска-на-Амуре. По случаю ВБИ в родильном доме
изданы «наказующие» приказы городского отдела здравоохранения и
управления здравоохранения администрации Хабаровского края, информация о
вспышке ВБИ передана в Главное управление охраны здоровья матери и
ребенка МЗМП РФ и во все территории Хабаровского края. Проведены
выборочные проверки сроков годности применяемого шовного материала в ЛПУ
края.
Ретроспективный анализ позволяет сделать заключение, что вопросам
внутриведомственной экспертизы в Комсомольске-на-Амуре не уделяется
должного внимания, особенно вопросам экспертизы распространения
внутрибольничных инфекций. Вспышка ВБИ могла бы быть предотвращена на
уровне самоконтроля операционной медицинской сестры при анализе шовного
материала (контроль срока годности), старшей акушерки или заведующей
отделением. Распространение ВБИ после должного анализа первого случая
могло ограничиться только одним случаем ВБИ (пациентки, поступившей 27
февраля 1996 года). Отсутствие в штате родильного дома эпидемиолога еще
более усугубило сложившуюся ситуацию и привело к тяжелым последствиям
для пациентов.
Таким образом, в комплекс методов для диагностики эпидемического
процесса в госпитальных условиях должны быть включены ретроспективный и
оперативный анализ, проспективное наблюдение, метод эпидемиологического
обследования и экспериментальные методы, включая моделирование
эпидемического процесса.
Ретроспективный анализ
Ретроспективный эпидемиологический анализ ВБИ осуществляется по
итогам года, нескольких лет и/или по эпидемическим показаниям.
Потребность установления причинно-следственных связей обусловливает сбор
большого массива информации, которая при соответствующей статистической
обработке позволит установить группы высокого риска ВБИ среди пациентов
и персонала. Следует отметить, что традиционные инфекции (сальмонеллезы,
колиэнтериты и пр.) возникают в стационарах эпизодически, как правило, в
результате заносов.
Однако ретроспективный анализ позволяет установить связи ВБИ с
характером работы приемного отделения, выявить наиболее опасное время
заносов или возникновения вспышек, связи между возникновением вспышек и
степенью загрузки коечного фонда, укомплектованностью персоналом и т. п.
Собранный материал для анализа группируется по видам инфекций, причинам
их возникновения, кроме того, проводится группировка по данным
микробиологических исследований больных, персонала, внешней среды, при
этом, если есть возможность, учитываются данные внутривидовой маркировки
культур (фаговар, серовар, бактериоциновар, антибиотиковар и т. д.) и
суммируются результаты иммунологических исследований больных и
персонала.
При ретроспективном анализе обязательно используют интенсивные
показатели заболеваемости, бактериологических данных, иммунологических
сдвигов, уровней контаминированности внешней среды и пр. Причем все
показатели рассчитываются в отношении различных групп пациентов,
дифференцированных по полу, возрасту, отделению, сестринскому посту,
тяжести болезни, наличию хирургического вмешательства. Аналогичные
расчеты показателей проводятся относительно персонала ЛПУ.
В связи с относительной трудностью анализа ВБИ, низкой степенью
манифестации инфекционного процесса у пациентов стационарного профиля,
зачастую получающих антибактериальную терапию, следует вести активный
поиск косвенных сведений о ВБИ. Это могут быть категории длительно
лихорадящих больных, категории пациентов, которых переводят из отделения
в отделение для «уточнения диагноза» и пр. Кроме того, в стационарах
хирургического профиля врачи привыкли к достаточно большому количеству
проявлений нетяжелых форм гнойно-септических заболеваний (ГСИ), и,
забывая об инфекционной сущности процесса, не регистрируют ГСИ. Активный
поиск косвенных признаков ГСИ следует вести с помощью анализа различной
медицинской документации, в т. ч. историй болезней, где следует обращать
внимание на:
- расхождение краев операционной раны;
- гиперемию, припухлость раны;
- развитие воспалительных инфильтратов;
- заживление операционной раны вторичным натяжением;
- применение антибиотиков или антисептиков при обработке
послеоперационной раны и многое другое.
Ретроспективный эпидемиологический анализ позволяет выявить наиболее
существенные и стабильные факторы риска в стационарах различного профиля
и оценить эффективность проводимых противоэпидемических мероприятий.
Данные ретроспективного анализа должны систематически вноситься в
санитарно-эпидемиологический паспорт лечебных отделений.
Оперативный
эпидемиологический анализ
Этот анализ представляет собой достаточно подвижную систему слежения
за всеми изменениями эпидемической ситуации в ЛПУ. Чаще всего основой
для проведения оперативного эпидемиологического анализа являются данные
ретроспективного эпидемиологического анализа, в некоторых случаях
различные отклонения в санитарно-противоэпидемическом режиме ЛПУ.
Основными разделами оперативного анализа ВБИ являются:
- динамическое слежение за заболеваемостью ВБИ;
- оперативное обследование очагов ВБИ с целью выявления причин и
условий их возникновения;
- оперативное обследование очагов ВБИ с целью выявления причин
формирования госпитального штамма;
- разработка дополнительных противоэпидемических мероприятий.
Одной из основных задач оперативного эпидемиологического анализа
стало выявление нарушений противоэпидемического режима и тех изменений в
лечебном отделении, которые привели к активизации эпидемического
процесса. Еще одной, не менее важной задачей этого анализа является
динамическое слежение за факторами, влияющими на заболеваемость, включая
результаты бактериологического обследования персонала и результаты
бактериологических исследований объектов окружающей среды (воздух,
смывы, стерильные материалы).
Эффективность эпидемиологического надзора можно повысить за счет
внедрения в процесс оперативного эпидемиологического анализа достоверных
«сигнальных тестов», которые помогут принять меры по предотвращению ВБИ.
К таким «сигнальным тестам» можно отнести метод «пеленочного» теста,
предложенный С. Ю. Усачевой в 1986 году для индикации неблагополучия
эпидемиологической ситуации в отделениях родильных домов. Этот тест
предусматривает определение микробной обсемененности соприкасающихся с
поверхностью живота внутренних пеленок новорожденных и рассматривается
как предвестник эпидемиологического неблагополучия при выявлении 50%
случаев и более массивно обсемененных условно-патогенными
микроорганизмами пеленок.
Оперативное слежение за заболеваемостью ВБИ и влияющими на нее
факторами позволяет своевременно провести анализ собранного материала, а
в необходимых случаях подключить метод эпидемиологического обследования
очагов.
Метод эпидемиологического
обследования очагов
Этот метод достаточно известен в практике и проводится с помощью
общепринятых приемов. При этом в первую очередь определяется возможное
место заражения внутри или вне стационара. Если очаг заражения выявлен
внутри стационара, то тогда решается вопрос о том, единственное ли это
заболевание или оно представляет собой одно из звеньев в цепи
заболеваний; выявленные случаи служат исходным материалом для анализа
развития эпидемиологического процесса в очаге, причем одновременно
используются как микробиологические, так и эпидемические методы
исследования.
Для установления причины возникновения и распространения ВБИ
необходимо решение следующих задач:
- доказательство этиологической и эпидемиологической роли
предполагаемого возбудителя ВБИ;
- выявление источников ВБИ и факторов передач;
- выявление условий, способствующих возникновению и распространению
ВБИ.
При эпидемиологическом обследовании очага эксперту обязательно
необходимо иметь план отделения, карту технологических процессов и
маршрутную карту (описания технологий и вариантов перемещений пациента
внутри отделения и за его пределами при определенных нозологических
формах и состояниях), которые позволят уточнить возможные пути
дальнейшего распространения ВБИ. Кроме того, следует применять
логический прием в виде метода согласования, т. е. сопоставления
теоретических выкладок по технологической и маршрутной карте с
фактическим положением дел в отделении ЛПУ, а также сопоставления
микробиологических, клинических, серологических данных с характером
проводимых манипуляций, учитывая возможности контакта в перевязочной,
процедурной пациентов с больными ВБИ. Чем больше признаков исследуется
экспертом, тем выше вероятность уточнения причинно-следственной связи.
К сожалению, в большинстве случаев установление причинно-следственных
связей весьма затруднено, поскольку регламентация технологических
процессов, маршрутов перемещения пациентов внутри ЛПУ находится на
достаточно низком уровне. В качестве примера следует привести случай ВБИ,
произошедший в ЦРБ г. Николаевска-на-Амуре в 1995 году.
Больная И. 20 лет поступила в гинекологическое отделение ЦРБ 12.05.95
с жалобами на боли внизу живота по направлению врача женской
консультации. При поступлении установлен диагноз: беременность 5 недель,
угрожающий самопроизвольный выкидыш, киста правого яичника.
Пациентке назначено лечение в виде инъекций витаминов, спазмолитиков
внутримышечно. Через 5 дней на месте инъекций появились боли, инфильтрат
4 ´
4 см, присоединилась лихорадка до 37,8°
С. На следующий день произведено вскрытие «гематомы». В последующие дни
лихорадка на фебрильных цифрах, 20.05.95 назначена антибактериальная
терапия парентерально. В этот же день пациентка консультирована
хирургом, который диагностировал воспалительный инфильтрат ягодичной
области и оставил больную в гинекологическом отделении.
21.05.96 состояние больной ухудшилось, после чего она переведена в
хирургическое отделение ЦРБ, где ей произведена операция наложения
послабляющих разрезов в области флегмоны, туалет и дренирование раны.
22.05.96 по клиническим признакам диагностирована анаэробная флегмона
ягодичной области, начато введение противогангренозной сыворотки. В
последующие дни состояние больной продолжало ухудшаться, и 25.05.96 она
была переведена в хирургическое отделение Краевой клинической больницы
№ 1 г. Хабаровска, где и наступил летальный исход 01.06.95.
Бактериологическое исследование биологического материала пациентки,
взятого 30.05.95, подтвердило наличие Clostridium perfringens, серовар
не уточнен.
Заключительный диагноз: постинъекционная анаэробная (клостридиальная)
флегмона ягодичной области слева с распространением на левое бедро,
туловище. Анаэробный сепсис. Острая почечная недостаточность.
Сердечно-сосудистая недостаточность.
Этот случай уникален еще и тем, что 14.06.95, т. е. через две недели
после гибели больной, в адрес МЗМП РФ главным врачом ЦРБ направлено
«Внеочередное донесение», где данный случай ВБИ трактуется как «Постинъекционный
абсцесс, осложненный неклостридиальной флегмоной туловища, бедра
слева...» Приведенный пример указывает на то, что уровень
эпидемиологического расследования и выявление причинно-следственных
связей в этой больнице весьма низок, а фактические расходы на лечение
данной пациентки или подобных ей, когда новый патологический синдром
является следствием нарушения технологий в ЛПУ, также не подвергается
анализу не только внутри ЛПУ, но и финансирующей организацией.
В условиях стационара метод эпидемиологического обследования может
быть весьма эффективным, поскольку возможен исчерпывающий учет всех
контактных в окружении больного, имеются сведения о пациентах в
медицинской документации, а кроме того, небольшой размер наблюдаемых
коллективов позволяет в короткий промежуток времени собрать
исчерпывающую информацию об источнике ВБИ и очаге.
Проспективное наблюдение
В основе проспективного наблюдения лежат методики, позволяющие
анализировать взаимодействия больных, персонала, популяции
микроорганизмов и окружающей среды с помощью набора определенных тестов.
Этот метод предназначен для выявления источника ВБИ, вероятных мест
заражения, путей передачи. Проспективное наблюдение может быть
эффективным только в случае хорошего микробиологического обеспечения,
применения унифицированных микробиологических диагностических приемов.
Сегодня существуют достаточно хорошо проработанные положения системы
микробиологического изучения ВБИ:
- унификация бактериологических и санитарно-бактериологических
исследований;
- расширение диапазона и углубление бактериологических исследований
в плане уточнения внутривидовой дифференциации, позволяющей
установить госпитальный штамм и эпидемиологические связи;
- обязательность установления этиологической роли обнаруженных
микроорганизмов с помощью количественных и/или динамических
исследований;
- обязательность идентификации всех микроорганизмов, входящих в
ассоциацию (если таковая выявляется), и определения их
этиологического значения.
Особую роль играет система микробиологического изучения ВБИ в
родильных отделениях и домах, а также в отделениях для новорожденных.
При проспективном наблюдении каждый поступающий в стационар подвергается
тщательному микробиологическому, иммунологическому, клиническому
обследованию и эпидемиологическому наблюдению в динамике с момента
поступления до выписки. Персонал отделения обследуется
ежеквартально -посевы материала из зева, полости носа, кишечника, взятие
крови для иммунологических исследований.
Для изучения обсемененности окружающей среды следует еженедельно
проводить одновременные исследования проб воздуха, смывов с различных
предметов во всех помещениях отделения. При проспективном анализе, в
отличие от ретроспективного, могут быть установлены не только группы
риска, время риска, но и место риска и факторы риска ВБИ. Выявление
факторов риска и их ранжирование по значимости позволяют
дифференцировать мероприятия по видам ВБИ различной этиологии.
Применение методов математического анализа и прогнозирования в
большинстве случаев позволит обеспечить индивидуальное прогнозирование,
т. е. для каждого больного можно определить вероятность возникновения
ВБИ и клинические формы вероятной инфекции.
Экспериментальные методы
Эти методы в меньшей мере применяются в практике экспертизы
распространения ВБИ, чем ранее описанные, хотя экспериментальные методы
широко используются для изучения эпидемического процесса. Возможна
постановка экспериментов по устойчивости различных возбудителей во
внешней среде, постановка экспериментов на животных по выявлению
вирулентности выделенных штаммов, постановка экспериментов по
определению эффективности действия различных дезинфектантов и
антисептиков.
В стационарных отделениях ЛПУ весьма важно знать уровень
чувствительности госпитальных штаммов микроорганизмов к действию
различных антибиотиков и препаратов антимикробной направленности,
которые широко используются в данном отделении ЛПУ. При ретроспективном
анализе, особенно при выявлении источника и путей передачи возбудителя,
целесообразно пользоваться моделями эпидемического процесса, используя
вместо возбудителя какой-либо безвредный штамм.
Следует отметить, что проспективное наблюдение и моделирование
эпидемического процесса периодически доступны для эпидемиолога ЛПУ и для
сотрудников специализированных научно-практических лабораторий
(центров), в том числе центров по профилактике и борьбе со СПИД и
Госсаннадзора.
Во многих ЛПУ диагностика, экспертиза и учет различных форм ВБИ
страдают бессистемностью и неполнотой, а любые попытки наладить эту
работу встречают определенную настороженность врачей и администрации. В
этих условиях для пользы дела необходимо объединение усилий
профессионалов эпидемиологов, клиницистов, администраторов на базе
сотрудничества по снижению уровня ВБИ и, соответственно, снижению
расходов ЛПУ на лечение последствий ВБИ. Уровень расходов на
профилактику ВБИ несоизмеримо ниже.
3.6 Экспертиза назначения и использования
лекарственных препаратов
Последние десятилетия характеризуются все возрастающим потреблением
лекарственных препаратов населением всех стран мира. В России
сохраняются мировые тенденции увеличения потребления населением
лекарственных средств, причем зачастую сомнительного качества.
Обеспечение населения эффективными, высококачественными лекарственными
средствами всегда было, есть и будет актуальной проблемой, решение
которой во многом зависит от уровня стандартизации лекарственных средств
и методов их контроля. Особо важное значение приобретает анализ и
стандартизация лекарственных средств в процессе их государственного
контроля, осуществляемого Государственным НИИ по стандартизации и
контролю лекарственных средств МЗМП РФ.
Уровень государственного контроля этой сферы в значительной мере
снизился в 1991 году, но в течение 1994 и последующих лет система
государственного контроля качества лекарственных средств была
восстановлена и стала завоевывать новые позиции, связанные, в первую
очередь, с сертификацией. Это было обусловлено практической реализацией
новых нормативных документов: приказ № 53 от 25.03.94 «Об усилении
контроля качества лекарственных средств»; приказ № 52 от 21.03.94 «О
регистрации зарубежных субстанций»; приказ № 118 от 14.06.94 «Об
аккредитации региональных (территориальных) контрольно-аналитических
лабораторий (центров контроля качества лекарственных средств) и
сертификации лекарственных средств в Российской Федерации»; Инструкция
от 10.10.94 о порядке экспертизы клинических испытаний и регистрации
зарубежных лекарственных средств.
Рост уровня государственного контроля позволил вскрыть проблему
качества самих препаратов: из общего количества проконтролированных в
1994 г. серий забраковано более 13%, из числа зарубежных - 25%.
Закупленные препараты инсулина производства фирмы «Биобрас» не прошли
экспертизы качества и 40% их было забраковано, аналогично выглядела
ситуация с препаратами индийской фирмы «Гималаи Дарк» (цистон, Лив52,
Энзистал).
Жизнь подтвердила необходимость конструктивного подхода в том, что
касается сохранения, поддержки и развития контрольно-разрешительной
системы в реально сложившихся экономических условиях, но следует
отметить, что проблема, связанная с качеством поступающих в Россию
лекарственных средств, еще далека от решения. Поэтому в значительной
мере возрастает значимость контроля качества назначения и использования
лекарственных средств непосредственно в ЛПУ.
Если же проблема государственного контроля за лекарственными
средствами решается с методических позиций, нарабатывается
нормативно-правовая база, то контроль качества назначения и
использования лекарственных средств внутри ЛПУ различного профиля пока
не имеет отработанных методик, закрепленных нормативными документами
МЗМП РФ.
О том, каково фактическое положение вещей с назначением и
использованием лекарственных препаратов в ЛПУ сегодня можно только
предполагать, поскольку не собирается информация о фактах полипрагмазии,
не анализируются реакции на лекарственные препараты, повсеместно бытует
практика неконтролируемой химиотерапии и т. п. Сложившееся положение
недопустимо в связи с тем, что дальнейшая практика неконтролируемой
лекарственной терапии не обеспечит качественной и безопасной медицинской
помощи населению.
Непоколебимая вера большинства больных и многих врачей в
чудодейственную силу лекарств, во многих случаях их необоснованное
назначение, применение сочетания препаратов-антагонистов, отсутствие
индивидуального подхода в дозировании и многое другое привели к
массовому распространению лекарственной болезни. Применение одного
препарата, как правило, позволяет прогнозировать побочные явления,
давать им правильную оценку, но в том-то и дело, что число назначений в
истории болезни пациента любой терапевтической, педиатрической,
неврологической и пр. клиники г. Хабаровска выходит за рамки назначения
8-10 препаратов одновременно. Аналогичное положение вещей бытует и в
амбулаторной практике. При назначении нескольких препаратов одновременно
весьма сложно оценивать побочные реакции, а результаты лечения довольно
часто непредсказуемы. Индивидуальные реакции на медикаменты в ряде
случаев ведут к тяжелым осложнениям даже при применении отдельных,
хорошо изученных препаратов.
Генетически обусловленное, меняющееся от возраста, пола,
физиологического состояния организма восприятие лекарств в каждом
отдельном случае не позволяет предвидеть опасные для жизни и здоровья
пациента осложнения. Возможно, развитие института «семейных врачей»,
длительно наблюдающих больного и всех членов его семьи, позволит более
индивидуально проводить лекарственную терапию. А пока следует реально
представлять, что многие госпитализированные в больницы пациенты
страдают заболеваниями, причиной возникновения которых является
применение тех или иных лекарственных препаратов, т. е. ятрогенными
заболеваниями. Во всяком случае, данные исследований, проведенные за
рубежом, указывают на то, что ятрогенные заболевания занимают первое
место в списке причин госпитализации, поддающихся предупреждению и
устранению.
Собственные исследования, проведенные несколько лет назад, позволяют
нам утверждать, что в большинстве случаев назначения антибиотиков и
сульфаниламидных препаратов при острых респираторных вирусных инфекциях
у детей в Хабаровском крае было необоснованным, а зачастую приносило
вред здоровью ребенка в виде развития аллергических реакций различного
типа, дисбактериозов, токсических анемий и т. п. Типичной ошибкой
лекарственной терапии ОРВИ было назначение сульфаниламидных препаратов в
сочетании с кислотами (ацетилсалициловая, аскорбиновая и др.), что
приводило в последующем к развитию тяжело поддающихся лечению
расстройств тубулярного аппарата почек - тубулопатиям и зачастую
требовало стационарного обследования и лечения.
С особой остротой встает проблема проявления отрицательных
лекарственных эффектов в последующих поколениях. Исследования,
проведенные многими учеными, убеждают, насколько велики репродуктивные
потери на разных сроках беременности и в какой прогрессии увеличивается
число врожденных аномалий. В практической работе выделяют 5 групп
факторов, повреждающих плод, и первое место занимает группа
лекарственных препаратов (андрогенные гормоны, некоторые антибиотики,
сульфаниламидные препараты, производные нитрофурана,
противотуберкулезные и др.), причем проницаемость плаценты для ряда из
них достигает 60-70%.
Мнение многих клиницистов сходится на том, что врач зачастую 30%
своего времени отдает назначению лекарственных препаратов, а 70%
исправлению их действия. Все чаще результатом фармакотерапии становится
замена одного патологического синдрома другим, нередко еще более тяжелым
и требующим для своей коррекции применения новых препаратов. Формируется
порочный круг. За проблемой полипрагмазии и ятрогенных болезней и
состояний зачастую стоит низкая квалификация врача, откровенное незнание
или недобросовестность и халатность. Решение проблемы в создании службы
по контролю за обоснованностью, терапевтической эффективностью и
безопасностью лекарственных препаратов, применяемых в ЛПУ, т. е. службы
клинической фармакологии, позволяющей внедрить технологии контролируемой
терапии по направлениям:
- фармакодинамика;
- фармакокинетика;
- взаимодействие лекарств;
- нежелательные эффекты лекарств и методы их профилактики;
- контроль эффективности и безопасности лекарственных средств;
- клинические испытания лекарственных средств.
Создание лабораторий клинической фармакологии в крупных ЛПУ это
первый шаг на пути к контролируемой терапии; что касается ЛПУ, где
подобные лаборатории не создаются, то в них необходимо выделить
должностное лицо, ответственное за контроль за эффективностью и
безопасностью лекарственных средств, и возложить на него обязанности по
внедрению технологий контролируемой терапии.
Лаборатории клинической фармакологии обеспечивают лечащего врача
сведениями о фармакологическом статусе пациента, особенностях его
метаболических реакций и, при необходимости, уровне концентрации
лекарственного препарата в плазме в различные временные периоды,
добиваясь максимального терапевтического эффекта с минимальным риском
формирования побочных реакций. В то же время они призваны осуществлять
контроль за качеством и безопасностью фармакотерапии, т. е. за качеством
лекарственной помощи. Для того чтобы помочь лечащему врачу добиться
максимального терапевтического эффекта при назначении лекарственной
терапии, сотрудники лаборатории клинической фармакологии должны иметь
следующую информацию:
- о возрасте пациента, т. к. в зависимости от возраста может
меняться фармакокинетика и фармакодинамика препарата;
- о массе пациента, поскольку дозирование зачастую увязывается с
массой;
- о всех лекарствах и терапевтических процедурах, назначенных
пациенту, для определения потенциала взаимодействия лекарственных
препаратов, которое может повлиять на концентрацию их в плазме, об
уровне совокупной ежедневной дозы препарата, что необходимо для
корреляции с концентрацией последнего в плазме;
- о критических периодах, т. е. времени введения последней дозы и
времени забора крови, что необходимо для интерпретации уровней
препарата в плазме во временные промежутки;
- о настоящем клиническом статусе пациента, что особенно важно для
пациентов, страдающих поражениями печени и почек.
Наличие указанной выше информации в сочетании с показателями
концентрации препарата в плазме в определенные периоды времени позволит
индивидуализировать медикаментозную терапию. Проводимая же
медикаментозная терапия по так называемым средним дозам оказывается
эффективной у менее чем половины пациентов, что вполне объяснимо с точки
зрения индивидуальных особенностей фармакологического статуса у каждого
пациента. Это важно в условиях, когда пациент получает несколько
лекарственных препаратов разнонаправленного действия, и между ними идет
борьба за приоритеты метаболизма и, соответственно, весьма трудно
предположить фактическую концентрацию препарата в плазме. Кроме того,
индивидуальный фармакологический статус связан с метаболическим статусом
пациента, который генетически детерминирован.
Созданные лаборатории клинической фармакологии в ЛПУ или группы по
контролю за качеством лекарственной помощи должны руководствоваться
программой управления, целью которой должно стать обеспечение
необходимого уровня качества лекарственной помощи. Цель должна быть
реализована при условии выполнения определенных задач. Руководители
лабораторий или групп по контролю за качеством лекарственной помощи
призваны разработать эти программы и внедрить их, используя общие
принципы поддержания и улучшения качества:
- создание обстановки, которая способствует активному участию всего
персонала в процессе обучения и совместной работы;
- определение приоритетов, разработка системы поощрений за
достигнутые успехи;
- создание системы информации, которая позволяла бы получать все
необходимые сведения;
- поиск новых возможностей для улучшения качества;
- планирование и распределение работы таким образом, который
позволил бы максимально использовать знания и опыт персонала;
- разработка системы взаимоотношений, которая предполагает
уважительное, справедливое и честное обращение с персоналом.
Вопрос, на который должен ответить руководитель программы по качеству
лекарственной помощи, состоит в следующем: «Будет ли стоимость программы
по обеспечению качества перевешивать экономические эффекты, полученные
при реализации программы?». Правильно построенная программа,
обеспеченная поддержкой администрации ЛПУ, должна дать результаты
следующего порядка:
- снижение продолжительности госпитализации;
- снижение уровня ятрогенных заболеваний;
- уменьшение числа повторных госпитализаций;
- снижение госпитальной летальности;
- снижение затрат на приобретение лекарственных средств;
- снижение общей стоимости лечения.
Вероятно, результаты внедрения программы по качеству лекарственной
помощи следует трактовать еще шире, т. е. с позиций сохранения здоровья,
продолжительности жизни, но и указанные выше результаты являются весьма
впечатляющими.
Таким образом, внутриведомственный контроль назначения и
использования лекарственных препаратов является одной из составляющих
программы по обеспечению качества лекарственной помощи в ЛПУ. Эта
программа должна выглядеть убедительно. Разрабатывая критерии оценки,
следует учитывать интересы страховщиков, администраторов управлений,
руководителей ЛПУ и отдельных пациентов. Подготовка и внедрение
технологии экспертизы назначения и использования лекарственных
препаратов это задача здравоохранения сегодняшнего дня.
3.7 Экспертиза
лабораторной диагностики
По мере развития экспертизы КМП в России у администраторов и
специалистов ЛПУ все чаще появляется потребность в оценке качества
лабораторной диагностики. По мере внедрения наукоемких технологий в
лабораторной службе возрастает значимость результатов лабораторной
диагностики. Все чаще и чаще сложные для диагностики случаи опираются на
результаты исследования биологических сред организма человека.
Мировая медицинская общественность давно осознала необходимость
изучения погрешностей лабораторных методик, вариантов нормативных
показателей и контроля за качеством лабораторной диагностики.
Специалистам известно, к каким серьезным для пациента последствиям могут
привести ошибки в лабораторных исследованиях.
Первые программы обеспечения качества лабораторной диагностики начали
внедряться в 50-х годах, причем их инициаторами были
врачи-профессионалы. В последующие годы программы внутриучрежденческого
контроля стали широко сочетаться с программами внеучрежденческого
контроля лабораторных исследований. Как у нас в стране, так и за рубежом
этими программами были охвачены сотни, тысячи лабораторий ЛПУ различного
профиля. Хотя следует отметить, что слова «контроль», «экспертиза» до
настоящего времени вызывают негативную реакцию у специалистов,
реализующих эти программы. Программы контроля лабораторных исследований
основываются на нескольких принципах организации работы клинических
лабораторий:
- принципы унификации и стандартизации методов исследования;
- основные правила производства лабораторных анализов (подготовка
рабочего места и реактивов, мытье посуды, приготовление реактивов и
проверка их чистоты, отмеривание растворов, взвешивание и
центрифугирование);
- использование системы единиц СИ;
- оценка аналитической надежности клинических лабораторных методов
исследования (воспроизводимость, правильность, статистическая оценка
правильности результатов, специфичность, чувствительность,
определение допуска погрешностей результатов).
Внутрилабораторный контроль
качества
Этот контроль весьма специфичен по форме, но подчиняется общим
правилам сравнения фактически полученных результатов с нормативными или
стандартными по содержанию. Прямой контроль качества в лаборатории
возможен в виде самоконтроля сотрудников за соблюдением технологического
процесса производства клинических, биохимических и прочих анализов. Этот
контроль наиболее эффективен, поскольку его высокий уровень дает
прекрасные результаты в динамике. С другой стороны, прямой контроль за
уровнем исследуемого параметра в биологических результатах невозможен,
т. к. его уровень заранее не известен и весьма индивидуален. Для решения
этой проблемы проводится контроль точности и правильности техники
анализа путем исследования пробы специального контрольного материала.
Такие образцы биологических препаратов именуются стандартными. Они
изготавливаются большими партиями, что позволяет использовать их во
многих лабораториях, применяя унифицированные методики (слитая сыворотка
замороженная или лиофилизированная, сыворотка, изготовленная
промышленным путем с неисследованным и исследованным содержанием
компонентов).
При экспертизе качества лабораторных анализов наиболее часто
применяется контроль воспроизводимости или метод контрольных карт. При
приготовлении контрольной сыворотки устанавливают содержание в ней
компонентов. В связи с тем, что существуют определенные колебания
изменчивости лабораторных результатов, определяют контрольные пределы
исследования. Для этого каждое вещество или компонент определяют в
контрольной сыворотке 20 раз в течение 23 недель. Полученный ряд
показателей подвергают вариационной статистической обработке с
вычислением следующих показателей:
М - среднее значение показателя;
S - среднее квадратическое отклонение или коэффициент дисперсии
вариационного ряда;
V - коэффициент вариации.
После вычисления показателей, характеризующих вариационный ряд,
производится вычисление контрольных пределов М плюс/минус 2S, в которых
находится 95% всех значений вариационного ряда.
Рис. 5. Карта контроля качества (значения исследования хлоридов
в ммоль/л)
После установления статистических параметров необходимо подготовить
карту контроля качества, откладывая на оси абсцисс дни исследования, а
на оси ординат концентрацию компонента в единицах. Через середину
ординаты параллельно абсциссе проводят прямую, которая означает среднее
значение М, а вверх и вниз от средней параллельно ей проводятся прямые
по значениям +1S, +2S, +3S, –1S, –2S, –3S. Каждый результат, полученный
при исследовании контрольного материала той же серии в последующие дни,
отмечается на карте в виде точки и служит для оценки вопроизводимости
лабораторных исследований.
Таким образом, 95% полученных результатов при должном выполнении
требований технологии лабораторных исследований будут находиться в
пределах М плюс/минус 2S, т. е. результаты 19 анализов из 20 должны
находиться в таблице значений М плюс/минус 2S. При варианте нормального
распределения Гаусса-Лапласа результаты должны равномерно распределяться
выше и ниже значения М.
Контрольная карта дает возможность в достаточно наглядной форме
выявлять ошибки в технологии производства анализов даже в тех случаях,
когда результаты не выходят за принятые границы.
Кроме слитой сыворотки собственного производства, лаборатории могут
использовать контрольные сыворотки промышленного приготовления с
исследованным и неисследованным содержанием компонентов. Сыворотка с
исследованным содержанием компонентов используется так же, как и
неисследованная, различие состоит в том, что в ней М и S определяет
фирма-изготовитель, и все исследованные значения теста с указанием
метода исследования прилагаются в паспорте (например, изготовитель МП
«АГАТ», набор контрольных растворов гемоглобина «Биоконт ГД»).
Аналогичные наборы можно заказать по следующим разделам лабораторной
диагностики:
- гематология;
- коагулология 1 и 2;
- биохимия 1 и 2;
- анализ мочи;
- анализ гормонов;
- микробиология.
Таким образом, сегодня существуют весьма реальные возможности
проводить и контроль правильности с помощью сывороток со стандартным
содержанием компонентов и уровнем параметров вариационного ряда этих
компонентов. Экспертизу правильности целесообразно проводить в условиях
хорошей сходимости результатов. Этот контроль осуществляется специально
выделенным работником лаборатории в следующих случаях:
- если результаты исследования контрольного материала выходят за
пределы М плюс/минус 2S;
- если внедряется новая методика лабораторной диагностики;
- если начато использование новой измерительной аппаратуры, новой
партии реактивов и пр.
При этом следует сделать не менее 10 параллельных исследований
методом, указанным в прилагаемой к контрольной сыворотке инструкции.
Контроль правильности должен проводиться во всем диапазоне
прямолинейного хода калибровочного графика, для этого используется
контрольная сыворотка с нормальным и патологическим содержанием
компонентов. Статистическим критерием в этом случае является средний
показатель М и ее ошибка m. Кроме того для оценки правильности можно
использовать следующие методы:
- добавок (внесение в биологическую жидкость точно взвешенного
количества анализируемого вещества и последующее его определение);
- смешивания проб (смешивания в разных соотношениях биологической
жидкости с низкой и высокой концентрацией компонентов);
- исследования биологических сред совершенно здоровых людей.
- Кроме описанных ранее, можно применять методы, не требующие
контрольных материалов:
- исследование параллельных проб (проводят исследование 10
случайных проб, причем каждую пробу исследуют дважды);
- исследование случайной пробы (исследуются повторно 12 случайных
параллельных проб в неделю);
- исследования повторных проб (повторное исследование нескольких
случайно отобранных проб);
- исследование смешанной пробы (проводится исследование случайно
выбранных из группы образцов А и В, производят смешение их
одинаковых объемов (образец С) и проводят исследование всех трех
образцов);
- использование постоянных величин (использование карты со
значением показателя концентрации компонента в пределах М плюс/минус
S);
- использование метода средних нормальных величин (использование
карты со значением концентрации компонента в пределах М
плюс/минус m);
- межлабораторный эксперимент по контролю качества (лаборатории,
систематически участвующие в межлабораторном эксперименте по
контролю качества исследований, используют результаты эксперимента
для оценки качества своей работы).
Межлабораторный контроль
качества
Целью межлабораторного контроля качества является выявление
систематических и случайных ошибок при контрольных исследованиях. Анализ
контрольных проб должен включаться в обыденный ход работы лабораторий,
производиться тем же персоналом, который выполняет повседневные
исследования, и методами, аналогичными тем, которые используются
лабораторией в повседневной практике. В системе межлабораторного
контроля достаточно широко используется также статистическая обработка
результатов исследования, целью которой является определение пределов
выполнения контрольных исследований и выявление систематических и
случайных ошибок. Кроме того, статистическая обработка материала
экспертных исследований необходима для сравнимости участвующих
лабораторий. Статистическая обработка проводится по следующим
направлениям:
- группировка результатов по методам, используемым для определения
того или иного компонента;
- расчет в каждой группе средней арифметической (М),
среднеквадратического отклонения (S), расчет пределов М
плюс/минус 2S;
- все результаты, выходящие за пределы М плюс/минус 2S, исключаются
из дальнейших расчетов, а остальные служат для повторного вычисления
новых М и S;
- вычисленные таким способом средняя арифметическая и среднее
квадратическое отклонение множества результатов служат для оценки
сравнимости всех лабораторий в целом, а также для отдельных
лабораторий.
Результаты, полученные из каждой лаборатории, оцениваются по
параметрам путем сравнения их значений с допускаемыми пределами М
плюс/минус 2S, рассчитанному для всего множества результатов после
окончательного исключения. Критерием оценки могут служить паспортные
данные контрольного материала и результаты референтной лаборатории. В
настоящее время существует метод количественной оценки качества
результатов отдельных лабораторий, для чего результат каждой лаборатории
выражается в единицах среднеквадратического отклонения по формуле:
IS = (Млаб – Ммнож.)/Sмнож.,
где
IS - индекс среднеквадратического отклонения,
Млаб. - результат данной лаборатории,
Ммнож. - средняя арифметическая величина, полученная для
множества результатов исследуемого компонента после последнего
исключения,
Sмнож. -значение среднеквадратического отклонения для
множества результатов (после исключения).
Принята следующая система оценки по величине IS:
0 = IS < 1 - результат хороший;
1 > IS < 2 - результат удовлетворительный;
IS > 2 - результат непригоден.
Таким образом, чем ближе величина IS к нулю, тем лучше сравнимость
лаборатории с другими участниками, тем лучше качество результатов. По
данным IS для отдельных лабораторий и компонентов можно установить
рейтинг лабораторий по качеству выполнения контрольных исследований.
Альтернативой предыдущему методу является графическое изображение
результатов межлабораторного исследования, которое позволяет лаборатории
сравнить свои данные с результатами референтных лабораторий в виде
графика Юдена.
Система межлабораторного контроля начала свое становление в 70-е
годы. В СССР вопросы качества лабораторной диагностики
регламентировались приказом МЗ СССР № 380 от 16.04.75, и он касался
большей частью внутрилабораторного контроля качества, хотя частично в
нем определялись принципы организации внешнего контроля. В эти годы
предполагалось создать систему региональных организационно-методических
центров по лабораторному делу, которые бы взяли на себя проведение
выборочных проверок качества результатов лабораторной диагностики.
Руководство работой региональных центров вменялось в обязанности
Всесоюзному научно-методическому и контрольному центру по лабораторному
делу. Следует заметить, что деятельность и территориальных, и
Всесоюзного центров не получила достаточной оценки и распространения, а
результаты проделанной работы в этом направлении не освещались в
достаточной мере, положительный опыт не обобщался.
Сложившееся положение вещей не устраивало специалистов, и в 1985 году
МЗ СССР издало приказ № 545 от 23.04.85 «О дальнейшем совершенствовании
контроля качества клинических лабораторных исследований», где
содержались требования об участии всех клинико-диагностических
лабораторий в межлабораторном контроле качества не реже одного раза в
квартал. В настоящее время ситуация сложилась так, что неизвестно, какое
количество лабораторий охвачено контролем. В это же время в ВКНЦ АМН
СССР создается отдел стандартизации биохимических исследований, целью
которого было обеспечение достоверности лабораторных анализов в ходе
эпидемиологических исследований факторов риска атеросклероза. В 1991
году этому отделу вместе с лабораторией проблем клинико-лабораторной
диагностики ММА им. Сеченова МЗМП РФ доверено создание единой
общероссийской программы внешнего контроля качества
клинико-биохимических исследований. В основе программы лежит
ежеквартальное сравнение своих результатов с результатами, полученными в
референтных лабораториях или лабораториях других ЛПУ, использующих те же
методики определений.
С долей сожаления приходится констатировать, что если
внутриучрежденческий контроль еще сохранен во многих ЛПУ Хабаровского
края, то вопросы межлабораторного контроля практически не
координируются. В 1996 году с выходом Приказа МЗМП № 60 от 19.02.96 «О
мерах по дальнейшему совершенствованию Федеральной системы внешней
оценки качества клинических лабораторных исследований» появились
определенные надежды на возобновление системы внешнего контроля качества
лабораторной диагностики в крае. Однако в связи с этим вызывает
недоумение решение МЗМП РФ о финансировании Федеральной системы внешней
оценки качества (ФСВОК) за счет ограниченных средств ЛПУ или средств
бюджетов здравоохранения территорий России, поскольку приобретение
стандартных наборов образцов для контроля качества и сам контроль
качества оплачивается за счет ЛПУ или территориального органа управления
здравоохранением. Такое решение МЗМП РФ ставит под сомнение
жизнеспособность этой и любой программы федерального уровня, а тем более
программы ФСВОК на Дальнем Востоке и, в частности, в Хабаровском крае.
Причем участие той или иной лаборатории ЛПУ в ФСВОК, независимо от
результата, дает право на получение сертификата участника ФСВОК, наличие
которого обязательно для аккредитации. Неукоснительное выполнение этого
положения может затормозить начавшийся процесс аккредитации лабораторий
ЛПУ - весьма положительного явления реформы здравоохранения края.
3.8 Система вневедомственной экспертизы качества
медицинской помощи
Введение в России Закона «О медицинском страховании граждан в
Российской Федерации» позволило предположить реализацию действенных
механизмов контроля за качеством медицинской помощи. Между пациентом,
который стал застрахованным по программе обязательного медицинского
страхования, и ЛПУ появились страховые медицинские организации (СМО),
призванные отстаивать права пациентов в получении ими качественной и
безопасной медицинской помощи, т. е. обеспечить вневедомственный
контроль КМП.
Трехлетний опыт работы здравоохранения Хабаровского края в условиях
медицинского страхования свидетельствует о том, что усилия филиалов
Хабаровского краевого фонда ОМС, временно выполняющих роль СМО, в
области контроля качества медицинской помощи ограничиваются сферой их
экономических интересов и в меньшей мере распространяются на другие
аспекты качества. Анализ работы филиалов Фонда ОМС по вопросам
экспертизы КМП показывает, что несмотря на отсутствие в России в течение
длительного времени стратегии внедрения современных методов контроля КМП,
позволяющих эффективно и с минимальными затратами сил и средств
осуществлять отслеживание объемов и содержания работы ЛПУ по оказанию
медицинской помощи населению, уровень экспертной работы стал весьма
значительным.
Экспертами системы вневедомственной экспертизы качества стали, в
первую очередь, сотрудники кафедр Дальневосточного медицинского
университета, ведущие специалисты крупных ЛПУ края. В течение двух
последних лет на базе Дальневосточного учебно-методического центра
подготовки специалистов Федерального фонда ОМС ведется обучение
экспертов КМП по специально разработанным программам. Объем экспертиз,
осуществляемый страховщиками в 1994 году, составил 5,1% от числа
оплаченных реестров (счетов) за оказанные медицинские услуги, в 1995
году объем экспертиз увеличился до 5,6%. Вся экспертная работа
регламентирована «Временным положением об экспертизе качества
медицинской помощи в Хабаровском крае». С помощью этого документа
обеспечено единообразие в подходах экспертов к тем или иным проблемам
оценок, внедрены практика разрешения взаимных претензий между ЛПУ и
филиалами Фонда ОМС, а также досудебное разбирательство конфликтов между
субъектами ОМС.
Организация
проведения вневедомственной экспертизы качества медицинской помощи
Технология вневедомственной экспертизы имеет свои особенности и, в
отличие от внутриведомственной экспертизы КМП, не носит сплошного
характера. Отбор страховых случаев для экспертизы начинается на уровне
Расчетно-экспертного центра (РЭЦ) филиала фонда ОМС (СМО) с первичного
анализа реестров (счетов) за оказанные услуги. Деятельность РЭЦ
регламентируется временным положением и специальной инструкцией. Этой
инструкцией предусмотрены три уровня анализа реестров.
1. На первом уровне осуществляется технический контроль анализа
реестров, в основном он касается полноты и правильности заполнения граф
реестра, анализа маркировки номера и серии страхового полиса и выявления
реестров пациентов, застрахованных в других территориях России и
иностранных граждан. Не прошедшие первого уровня контроля по той или
иной причине реестры не возвращаются в ЛПУ для доработки, реестры
граждан России, застрахованных по ОМС в других территориях, передаются в
отдел межтерриториальных расчетов Хабаровского краевого фонда ОМС для
дальнейшего анализа. Все реестры маркируются по направлениям потоков их
дальнейшего движения.
2. На втором уровне осуществляется анализ и сортировка реестров по
классификатору отклонений, включающему несколько параметров:
- отклонения от стандартов качества по длительности лечения;
- отклонения от стандартов стоимости лечения;
- отклонения от стандартов исхода лечения (страхового случая).
В результате анализа длительности лечения отбираются реестры с
короткими сроками пребывания, и их оплата осуществляется за фактически
проведенные койко-дни; отделяются также реестры с длительными сроками
пребывания, и часть из них отбирается для медико-экономической
экспертизы первичных документов, а возможно, и очного осмотра пациента
врачом-экспертом. Оплата реестров с длительными сроками пребывания
осуществляется, как правило, по среднепрофильному тарифу. Отклонения от
стандартов стоимости наблюдается весьма редко, чаще всего это страховые
случаи редких заболеваний и состояний, нуждающихся в мобилизации сил и
средств ЛПУ; оплата этих случаев рассматривается индивидуально.
Отклонения от стандартов исхода заболевания рассматриваются в основном с
позиции наличия летального исхода и ухудшения состояния пациента в том
или ином страховом случае. Эти реестры в своем большинстве также
подвергаются медико-экономической экспертизе. Основная же часть реестров
после анализа второго уровня идет на оплату по среднепрофильным тарифам,
утвержденным на текущий отрезок времени Краевым тарифным комитетом
программы ОМС Хабаровского края.
3. На третьем уровне осуществляется анализ реестров, не прошедших
второго уровня и отобранных по тем или иным причинам для возможного
проведения медико-экономической экспертизы. На этом уровне решается
вопрос о цели, задачах и направлениях проведения экспертизы по
конкретным реестрам, отбираются реестры для проведения комиссионных
экспертиз с участием трех и более специалистов разного профиля, включая
экономистов, ревизоров, бухгалтеров и т. п.
После анализа реестров третьего уровня часть из них оплачивается, а
вторая (большая) часть передается в отдел организации медицинской помощи
застрахованным Филиала фонда ОМС, в составе которого работают
специалисты по организации и реализации вневедомственной экспертизы КМП.
Все они профессионалы, получившие подготовку по экспертизе качества и
безопасности медицинской помощи, и имеют большой практический опыт
работы в этом направлении. В отделах работают как врачи, так и
специалисты других профилей, в частности, экономисты. Специалистами
отдела уточняются цели, задачи, направления и осуществляется
планирование сроков предполагаемых экспертиз, формируются экспертные
группы, каждой из которых дается индивидуальное экспертное задание с
четко сформулированными целями, задачами, направлениями и сроками
проведения экспертизы.
Наиболее частым поводом для проведения экспертизы служат следующие
варианты отклонений:
- нарушение договорных объемов медицинской помощи застрахованным
гражданам;
- жалобы и заявления застрахованных граждан, страхователей, отделов
защиты прав потребителей и т. п. на нарушения договорных
обязательств при оказании медицинской помощи;
- отклонения от нормативов расходов на обеспечение пациентов
лекарственными препаратами, изделиями медицинского назначения и
диетическим питанием, установленными на данный период времени
Тарифным комитетом территориальной программы ОМС;
- несоблюдение правил и условий безопасности при оказании
медицинской помощи застрахованным гражданам;
- случаи повторных госпитализаций;
- летальные исходы пациентов в трудоспособных возрастных группах;
- формирование новых патологических синдромов или состояний у
пациентов в процессе оказания медицинской помощи и/или как ее
следствие;
- сроки лечения, превышающие стандартные на 30% и более.
Необходимо указать, что перечисленные варианты оснований для
проведения экспертизы КМП следует рассматривать как основные, т. к.
существующий опыт экспертной работы показывает, что оснований для
проведения экспертизы КМП на самом деле значительно больше, и решение по
ее проведению принимает, как правило, начальник отдела организации
медицинской помощи застрахованным (начальник отдела вневедомственной
экспертизы КМП).
В обязанности сотрудников этого отдела входит согласование сроков и
объема проведения экспертизы с администрацией ЛПУ и/или управлений
органов здравоохранения, согласование условий работы экспертных групп в
ЛПУ и за его пределами.
На каждый страховой случай, подвергаемый экспертизе, эксперт обязан
представить «Акт экспертной оценки качества лечения больного в системе
ОМС», где указываются виды экспертизы, экспертная выборка, паспортные
данные пациента, клинический и другие виды диагнозов, даты начала и
окончания лечения, анализ выполнения стандартов диагностики, лечения,
результатов, УКЛ лечащего врача, УКЛ эксперта, подробное экспертное
заключение, предлагаемые меры воздействия. Руководитель экспертной
группы готовит общее (обобщающее) заключение по экспертному заданию в
целом и все материалы экспертизы представляет начальнику отдела
организации медицинской помощи застрахованным Филиала фонда ОМС, которым
эти материалы утверждаются, а затем планируются сроки проведения
совещания с администрацией и врачами ЛПУ, где проводилась экспертиза.
В проведении совещания принимают участие руководитель группы
экспертов, при необходимости отдельные эксперты по направлениям
экспертизы и, естественно, представители ЛПУ. Участники совещания
знакомятся с результатами экспертизы, выслушивают взаимные предложения и
замечания. При отсутствии соглашения по тем или иным Актам экспертной
оценки администрация ЛПУ готовит «Претензию», в которой обосновывает
свое несогласие с выводами экспертной группы. «Претензия» направляется в
Межведомственную экспертную комиссию, где и принимается окончательное
решение. Практика экспертной работы показывает, что число «претензий»
невелико, от 1 до 2 на каждые 100 случаев Актов экспертной оценки.
Таким образом, схему проведения вневедомственной экспертизы можно
представить следующим образом (рис. 6).
Рис. 6.
Схема проведения межведомственной экспертизы КМП
По итогам вневедомственной экспертизы могут быть назначены т. н.
экономические санкции к ЛПУ, которые учитываются при ежемесячных
взаиморасчетах по условиям договорных обязательств заказчика и
исполнителя на оказание медицинской помощи застрахованным по программе
ОМС в Хабаровском крае. Таким образом, экономические санкции являются
формой ответственности за несоблюдение договорных обязательств о
предоставлении застрахованным гражданам медицинских услуг должного
объема и качества. Размеры экономических санкций к ЛПУ разрабатываются и
утверждаются Тарифным комитетом территориальной программы ОМС.
Нерешенным на сегодня остается вопрос, из каких фондов выплачиваются
экономические санкции, предъявленные к ЛПУ. Практика последних двух лет
показала, что в условиях дефицита финансовых ресурсов руководители ЛПУ
при предъявлении им экономических санкций по результатам экспертиз
стараются решать проблемы за счет пациентов, уменьшая установленные
Тарифным комитетом территориальной программы ОМС и без того низкие
нормативы на питание и медикаменты, но ни в коем случае не за счет фонда
оплаты труда.
В 90-х годах здравоохранение столкнулось с растущим дефицитом
средств. Несмотря на все усилия органов управления здравоохранением,
территориальных фондов ОМС, медицинских учреждений по пополнению
ресурсной базы здравоохранения, дефицит средств нарастает, продолжается
резкое ограничение ресурсов на оказание медицинских услуг. Именно
поэтому руководители здравоохранения различного уровня должны
сосредоточить свое внимание на выработке стратегии сохранения
стабильного функционирования ЛПУ в условиях жесткого ограничения
ресурсов. В этих условиях определенные надежды должны быть связаны с
генеральными направлениями вневедомственной экспертизы, которая поможет
выявить места неэффективного использования ресурсов здравоохранения и
предоставить возможности разработки и внедрения ресурсосберегающих
технологий в ЛПУ, работающих в системе ОМС в договорных отношениях.
Вневедомственная экспертиза КМП в Хабаровском крае проходит этапы
становления, совершенствования и развития одновременно, поэтому в
течение календарного года появляются нововведения, разрабатываются новые
подходы, документы, меняются планы проведения экспертиз в тех или иных
ЛПУ. Требует изменения и структура подразделений, осуществляющих
экспертизу КМП застрахованных граждан. Наиболее целесообразной нам
представляется построение следующей схемы службы вневедомственной
экспертизы КМП:
| Исполнительная дирекция Территориального
фонда ОМС
Отдел организации медицинской помощи
застрахованным |
Начальник отдела 1 Главный специалист (врач,
юрист) 2
Ведущий специалист (экономист, бухгалтер-ревизор) 2 |
| |
|
|
Филиалы фонда ОМС (Страховая медицинская организация)
Отдел вневедомственной экспертизы КМП |
Начальник отдела 1 Главные специалисты
(врач-терапевт, врач-хирург, врач-педиатр, юрист) 4
Ведущий специалист (экономист, бухгалтер-ревизор) 2 |
На уровне исполнительной дирекции территориального фонда ОМС должны
решаться три основные проблемы:
- разработка концепции вневедомственной экспертизы КМП на
территории субъекта федерации, обобщение опыта экспертной работы,
разработка новых систем оценки КМП;
- разработка программ подготовки специалистов для системы
вневедомственной экспертизы КМП и обучение специалистов-экспертов по
направлениям экспертизы;
- управление системой вневедомственной экспертизы КМП на территории
субъекта Федерации.
Что касается филиала фонда ОМС (СМО), то на этом уровне должны
решаться проблемы, вытекающие из цели Отдела вневедомственной экспертизы
КМП и критериев эффективности его функционирования:
- защита прав пациентов на получение должного объема и качества
медицинской помощи;
- реализация механизмов возмещения ущерба здоровью и
трудоспособности застрахованных граждан, нанесенного по вине ЛПУ;
- реализация механизмов рациональной, эффективной системы контроля
за использованием финансовых средств ЛПУ.
В 1994 году в Хабаровском крае проведено 9566 вневедомственных
экспертиз, а в 1995 году - 14400 экспертиз. Более 2/3 вневедомственных
экспертиз составляют случаи оказания медицинской помощи в стационарных
медицинских учреждениях, в то время как более 2/3 населения получают
медицинскую помощь в ЛПУ амбулаторного профиля. В чем же дело? А дело в
том, что если в стационарах налажен учет пролеченных больных, то в
амбулаторно-поликлинических ЛПУ сегодня по сути дела нет полицевого
учета застрахованных и нет индивидуального учета оказанных медицинских
услуг. Сформировалась парадоксальная среда для того, чтобы максимально
затруднить вневедомственный контроль за оказанием медицинской помощи
пациентам амбулаторного профиля не только по качественным показателям,
но и в большей мере по количественным (объемам оказанных услуг). Почти
трехлетний опыт работы здравоохранения Хабаровского края в условиях
реализации Закона «О медицинском страховании граждан в РФ» показывает,
что эффективный вневедомственный контроль КМП застрахованным жителям
Хабаровского края может быть осуществлен при скрупулезно налаженном
индивидуальном учете застрахованных как страховщиками, так и
территориальными поликлиниками, а также индивидуальном учете оказанных
медицинских услуг. Такая система учета возможна только в
автоматизированном режиме с применением автоматизированных рабочих мест
в ЛПУ амбулаторного профиля.
Итоговые данные вневедомственной экспертизы КМП указывают на то, что
система здравоохранения края финансируется по остаточному принципу, но
функционирует по затратному. Для иллюстрации вышесказанного следует
привести несколько примеров структурной диспропорции в здравоохранении
края:
- на долю стационарной помощи приходится до 76% от объема расходов
на здравоохранение в отличие от стран с передовыми системами, где
эти расходы составляют от 35 до 50%;
- доля врачей, работающих в системе первичной медико-санитарной
помощи (ПМСП), в крае составляет от 23 до 27% от общего числа
врачей, в то же время в странах с передовыми системами
здравоохранения их доля доходит до 70%;
- уровень госпитализации в крае составляет от 20 до 24 на 100
жителей, в развитых странах этот показатель не превышает 17 на 100
жителей;
- частота направлений пациентов участковыми врачами к узким
специалистам составляет около 35% от числа первичных посещений, в
развитых странах этот показатель составляет от 5 до 10%;
- чрезмерное число госпитальных учреждений и больничных коек,
высокая средняя длительность госпитального лечения (до 18 дней),
перевод амбулаторных видов помощи в стационары, выполнение
медицинскими учреждениями роли социальных учреждений (дома ребенка,
дома престарелых, дома инвалидов) и многое другое увеличивают
дефицит финансирования этой важной отрасли хозяйства Хабаровского
края почти до 50%.
В то же время, несмотря на очевидные структурные диспропорции в
системе здравоохранения края, продолжают оставаться приоритетными два
вопроса:
1. Как и где найти дополнительные источники финансирования отрасли
здравоохранения Хабаровского края? И в этой ситуации многие руководители
ЛПУ вновь и вновь обращают внимание на тощие кошельки жителей края,
пытаясь поправить свои дела за счет оказания платных медицинских услуг.
2. Кто и как будет контролировать расходы ЛПУ? И в этой ситуации
появляется масса специалистов вновь и вновь проводить ревизионные
проверки в ЛПУ, Территориальном фонде ОМС, контролировать бюджетный
источник финансирования здравоохранения и т. п.
В то же время проблема преодоления структурных диспропорций в отрасли
здравоохранения края остается на втором плане. Продолжаются «вялые»
обсуждения структурных диспропорций, но не принимаются никакие реальные
решения, хотя совершенно очевидно, что какого-либо существенного
поступления средств в отрасль в ближайшее время ждать не приходится.
Единственный выход из сложившегося положения - изменение структуры
отрасли здравоохранения края с целью поисков источников экономии внутри
системы, внедрение ресурсосберегающих организационных технологий,
сохраняя при этом достойный уровень социальных гарантий населению края.
В качестве примера структурных диспропорций следует привести
материалы внешней экспертизы КМП в Николаевском районе, где в 1994 году
отношение расходов на стационарные виды помощи к амбулаторным составляло
89% к 11%, где в городских поликлиниках уже почти нет постоянных
участковых врачей, работают совместители, в то же время стационарная
служба укомплектована не в пример амбулаторной.
В качестве другого примера можно привести здравоохранение района
им. Лазо, где в течение девяти месяцев в связи с аварией котельной не
работает центральная районная больница, персоналу выплачивается
заработная плата, а уровень профилактической работы в районе остается
таким же низким, как и в предыдущие годы, роды принимаются в учреждениях
г. Хабаровска, куда пациентки доставляются автотранспортом за 80-100 км.
Внешняя экспертиза КМП показала и то, что ретроспективный метод
оплаты стационарной помощи за законченный случай госпитализации заставил
стационары работать более интенсивно, но сразу увеличилась и доля
госпитализированных пациентов амбулаторного профиля. По разным оценкам,
эта доля составляет от 30 до 40% больных стационаров. Материалы
экспертной проверки присутствия в стационарных отделениях ЛПУ края
пациентов в воскресенье 22.05.95 показали, что в ЦРБ Буреинского района
в отделениях находилось всего 76% пациентов от списочного состава,
остальные были отпущены домой, в ЦРБ Ульчского района - 71,4%, в ЦРБ
Хабаровского района - 69,5%, в Краевой клинической больнице № 1
г. Хабаровска, в сосудистом отделении - 72%, в 10-й городской
клинической больнице г. Хабаровска, в пульмонологическом отделении -
56%. Аналогично выглядели многие другие ЛПУ стационарного профиля края.
Эти материалы подтверждают то, в чем руководители ЛПУ не хотят
признаться даже самим себе, т. е. что доля пациентов амбулаторного
профиля в стационарах действительно составляет около 30-40%. В
результате доля дорогостоящей стационарной помощи растет, а ПМСП, на
уровне которой должно заканчиваться подавляющее число случаев лечения,
финансируется рутинным методом, который дискредитировал себя много лет
назад. Выход из создавшегося положения - в финансировании ПМСП по
дифференцированному подушевому нормативу и повышении внимания структуре
расходов и потерь средств системы здравоохранения, связанных с
несбалансированностью уровней оказания медицинской помощи.
Анализ платежных документов (реестров) в 1995 году, проведенный на
втором уровне анализа РЭЦ филиалов фонда ОМС, показал, что 72,3%
пролеченных больных находились на стационарном лечении меньше, чем
указано в стандартах КСГ. Таким образом, фактический материал указывает
на то, что стандарты КСГ сегодня необходимо пересмотреть, поскольку уже
в прошлом году средняя длительность стационарного лечения была занижена.
По результатам внешней экспертизы реестров с занижением сроков
госпитализации ниже 50% от стандарта КСГ, ЛПУ края в 1995 году
предъявлены акты возвратных счетов на общую сумму 2,2 млрд. рублей.
Кроме того, за низкое качество медицинской помощи в 2667 страховых
случаях в 1995 году ЛПУ края предъявлено экономических санкций на сумму
267,739 млн. рублей.
Как должны быть использованы средства, не поступившие в ЛПУ в связи с
низким качеством оказания медицинской помощи?
В соответствии с Методическими рекомендациями по установлению
территориальными фондами ОМС нормативов финансовых резервов и расходов
на ведение дела СМО, осуществляющих обязательное медицинское
страхование, утвержденными Федеральным фондом ОМС 13.01.95 № 142,
средства, полученные от экономических санкций, т. е. средства,
остающиеся в СМО в виде неоплаченных счетов за некачественно оказанную
медицинскую помощь застрахованным в системе ОМС, рекомендуется
использовать:
для устранения причин неудовлетворительного качества медицинской
помощи в ЛПУ (повышение квалификации персонала, приобретение
оборудования, внедрение новых технологий и пр.); эти средства не
разрешается использовать на оплату труда персонала ЛПУ;
- для направления в резерв оплаты медицинских услуг;
- для оплаты расходов на ведение дела страховой медицинской
организации, и первую очередь, на организацию и проведение
экспертизы КМП.
К сожалению, существующие в Хабаровском крае СМО не работают по
обязательному медицинскому страхованию, и, следовательно, на них не
распространяются нормативы указанной выше инструкции. В то же время
филиалы Территориального фонда ОМС на территории Хабаровского края
выполняют функции СМО, но на них также не распространяются нормативы
указанной выше инструкции. Таким образом, изымаемые средства за
некачественную работу ЛПУ в обезличенном порядке поступают на оплату
медицинской помощи. Парадоксальность ситуации и в том, что в течение
последних двух лет резко снизились ассигнования из бюджета на подготовку
и переподготовку врачей и медицинских сестер, что не прибавит
стабильности достигнутому уровню КМП в крае, не говоря о его росте.
Что касается нарушения стандартов КСГ по обследованию, лечению и
правильности постановки диагноза, то уровень отклонений от стандартов,
по данным внешней экспертизы, составил соответственно 43,2, 33,2 и
23,6%. Осложнения, где четко установлена причинно-следственная связь с
медицинским вмешательством, составляют 2% от всех проведенных экспертиз,
что значительно меньше, чем в предыдущем году.
Структура осложнений
медицинских вмешательств
1. Осложнения произведенного аборта - 124 случая (42%), в том числе:
- остатки плодного яйца - 108 случаев;
- послеабортный эндометрит - 6 случаев;
перфорация матки - 2 случая.
2. Нагноение послеоперационной раны - 73 случая (25%).
3. Постинъекционный абсцесс - 46 случаев (16%).
4. Прочие осложнения - 41 случай (13,9%), в том числе:
- послеродовые кровотечения - 8 случаев;
- экстирпация матки - 2 случая;
- перфорация кишечника - 2 случая;
- пневмоторакс после плевр. пункции - 1 случай.
5. Постинъекционная флегмона - 3 случая (1,55%).
6. Осложнения фиброгастроскопии - 3 случая (1,55%).
В 1995 году в РЭЦ филиалов Территориального фонда ОМС поступило 3080
реестров с летальным исходом, что к общему числу оплаченных реестров
стационарных больных составило 1,6%. Проведено по случаям летальных
исходов 812 экспертиз, что ко всему объему внешних экспертиз составило
26,4%.
По результатам внешней экспертизы в 1995 году выявлены наиболее
типичные дефекты оказания медицинской помощи, предопределившие летальные
исходы страховых случаев.
Лечебные и диагностические дефекты оказания медицинской помощи:
- несвоевременная диагностика заболеваний, неадекватное лечение;
- необоснованно длительное пребывание пациента в приемном отделении
без оказания должной медицинской помощи, недиагностированные
заболевания;
- проведение не показанных лечебных манипуляций.
- Организационные дефекты оказания медицинской помощи:
- транспортировка нетранспортабельных больных;
- отсутствие преемственности при оказании помощи больным с
отравлениями неизвестным ядом, патологией беременности и родов,
хирургической патологией;
- недостаточный уровень организации переливания крови и ее
препаратов.
В виде эффекта проведения вневедомственной экспертизы качества
медицинской помощи в ЛПУ края хотелось бы видеть создание и внедрение
новых программ по ресурсосбережению, усиление внутриведомственного
контроля за расходованием медикаментов, улучшение диетического питания
больных, внедрение автоматизированных рабочих мест по учету оказанных
услуг в ЛПУ амбулаторного профиля и т. п. К сожалению, пока этого не
происходит. Главным препятствием сегодня в этом вопросе становится
кадровый состав руководителей многих ЛПУ Хабаровского края.
Таким образом, дальнейшее развитие системы вневедомственной
экспертизы КМП является ведущей проблемой обязательного медицинского
страхования как с позиции защиты прав застрахованных, так и с позиции
рационального использования финансовых средств в ЛПУ. Вневедомственный
контроль КМП не должен подменять внутриведомственный контроль КМП, а в
определенной мере дополнять последний. Практика же последних трех лет
показывает, что во многих ЛПУ края внутриведомственный контроль по сути
дела отсутствует, и незаполненную «нишу» занимает экспертиза
страховщиков.
Акт экспертизы,
экспертное заключение, выводы эксперта, экспертные рекомендации
Основным условием эффективной работы экспертов КМП является наличие
единой методики оценки КМП, позволяющей выявить врачебные ошибки,
нерациональное использование ресурсов ЛПУ, отступление от стандартов
организационных и медицинских технологий, а также определить и устранить
разногласия между сторонами экспертизы КМП, т. е. между экспертами СМО и
врачами ЛПУ.
Для единообразия подходов к технологии экспертизы создается Акт
(протокол) экспертизы в виде формализованного документа, в котором
заложен алгоритм экспертизы КМП. В начале Акта должен быть указан
инициатор (заказчик) экспертизы КМП, вид экспертизы, фамилия, имя и
отчество пациента, его пол, возраст, время и место оказания медицинской
помощи, фамилия, имя и отчество лечащего врача, наименование и номер
медицинского документа, диагноз заболевания, фамилия, имя и отчество
эксперта. Затем следуют поэтапное, формализованное описание экспертизы,
экспертное заключение, экспертные рекомендации, меры экономического
воздействия по результатам экспертизы страхового случая. Акт экспертизы
скрепляется личными подписями эксперта/экспертов и копия его хранится в
архиве отдела вневедомственной экспертизы КМП СМО. Акт экспертизы может
быть предъявлен по официальному запросу суда, органа управления
здравоохранения территории и профессиональной ассоциации врачей. Акт
экспертизы может являться основой для последующих экспертных документов,
использоваться при проведении повторной экспертизы страхового случая.
Акт экспертизы, как правило, заканчивается экспертным заключением, в
котором выделяются наиболее значительные врачебные ошибки и
перечисляются их последствия. Выводы эксперта указывают на
причинно-следственные связи врачебных ошибок и изменений состояния
пациента. Что касается рекомендаций эксперта, то эта часть Акта
экспертизы заполняется не всегда в каждом акте, а зачастую эти
рекомендации делаются по результатам экспертизы нескольких десятков
страховых случаев. В случае комиссионных экспертиз КМП рекомендации
даются в каждом акте.
Акт экспертизы может применяться как аналог первичного документа для
статистического контроля технологического процесса (СКТП) в ЛПУ,
поскольку является формализованным отражением медицинских технологий,
где концентрируются данные о большинстве отклонений от соблюдения
стандарта процесса и результата в связи с особенностью отбора страховых
случаев для экспертизы.
Внедрение обязательного медицинского страхования в крае подразумевало
привлечение дополнительных и экономию имеющихся ресурсов здравоохранения
для обеспечения застрахованных граждан медицинской помощью достаточного
объема и надлежащего качества. Одной из главных причин нерационального
использования имеющихся ресурсов здравоохранения, как ни парадоксально,
являются врачебные ошибки, причинам возникновения которых до настоящего
времени не уделялось достаточного внимания. Практика вневедомственной
экспертизы высветила проблему врачебных ошибок, появилась потребность в
соответствующем классификаторе, выявлении причинно-следственных связей
между врачебными ошибками и затратами на оказание медицинской помощи
отдельным пациентам, персонификации врачебных ошибок в связи с
аттестацией врачей и сертификацией врачебной деятельности и многое
другое. В этой связи проблема врачебных ошибок, как одна из причин
низкого КМП, требует пристального внимания и отдельного рассмотрения в
контексте вневедомственной экспертизы КМП.
[ Оглавление книги | Главная страница раздела ] |
|
| Поиск по медицинской библиотеке |
|
|
|
|  |
| 
|

