Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
2.1. Условия оказания первичной медицинской помощи населению
Дальнего Востока России
Дальневосточный регион представляет собой «Тихоокеанский пояс» России,
обеспечивая непосредственный выход в Мировой океан, реализацию ее глобальных
интересов и прямой контакт со странами Азиатско-тихоокеанского региона. В ДВФО
входят Республика Саха (Якутия), Хабаровский, Камчатский и Приморский края,
Амурская, Еврейская автономная, Камчатский край, Магаданская, Сахалинская,
Читинская области и Чукотский автономный округ. Плотность населения от 14
человек на 1 кв. км. в Приморском крае до 0,2 человек на 1 кв. км. в Чукотском
автономном округе. В начале 90-х годов ХХ века на Дальнем Востоке России
проживало более 8,5 млн. населения, за годы реформ регион «потерял» около 2,0
млн. населения за счет роста уровня миграции, снижения рождаемости и роста
смертности. Регион характеризуется экстремальным климатом, огромными
расстояниями между населенными пунктами в северных территориях, сложными
транспортными связями. Большая его часть граничит с Китайской народной
республикой на юго-западе, Северной и Южной Кореей, Японией на юге, США на
востоке.
При всем накопленном за последнее столетие опыте хозяйствования устойчивая
жизнедеятельность человека в регионе остается сложной проблемой. Учитывая тот
факт, что в любом случае численность жителей Дальнего Востока будет
несопоставима с народонаселением стран Азиатско-Тихоокеанского региона (АТР),
сохранить регион в составе России можно реализуя установку на его опережающее
экономическое, технологическое и социальное развитие. Для того, что бы
реализовать этот вектор развития, Дальнему Востоку России необходима некая
концепция, как у ближайшего сосед по региону - Китая «джинхуа минцьзу»:
концепция единой нации, которая объединяет всех китайцев - и правительство, и
депутатов, богатых и бедных людей, причем, как внутри страны, так и за рубежом.
Если исключить из рассмотрения огромные потери населения региона от так
называемых неестественных причин смерти (рубрика МКБ 10 - травмы и отравления),
связанные с ростом уличной преступности, числа убийств, самоубийств, травм на
производстве, автотравм, последствий повальной алкоголизации населения и т. п.
Затем исключить смертность от онкопатологии, которая отошла на третье место в
структуре смертности, то ведущее место среди людских потерь займет смертность от
сердечно-сосудистых заболеваний, в частности от их осложнений - инфарктов и
инсультов. Значительное сокращение профилактических мероприятий, особенно
мероприятий первичной и вторичной профилактики сердечно-сосудистых заболеваний
на Дальнем Востоке в последние годы, как причины роста заболеваемости, не
позволяет надеяться на снижение смертности.
Для определения места врача стоматолога - общей практики, необходимо понять
принцип «семейного врача» первичной помощи. Возникновение и развитие
специалистов «общей направленности», как в общей медицине, так и в стоматологии
во многих развитых странах мира обусловлено признанием приоритета профилактики и
предупреждения осложнений. Изменения в философии организации общей медицинской
помощи радикальным образом отразятся на структуре стоматологических учреждений.
Рассмотрим общий подход организации первичной медицинской помощи.
На вопрос, почему же не проводится первичная и вторичная профилактика
заболеваний, ответ достаточно простой. При наличии интенсивно работающих четырех
региональных медицинских вузов, до 70% выпускников оседает в ЛПУ городов, в
основном в стационарном секторе. В амбулаторно-поликлиническим секторе сегодня
формируется значительный дефицит специалистов, особенно участковых врачей и
врачей общей практики, которые и должны как раз заниматься этой самой
профилактикой (рис. 2.1).
Безусловно, по мере реализации приоритетного национального проекта «ЗДОРОВЬЕ»
с 2006-2007 гг. кривая падения числа участковых врачей снизилась, но это не
значит, что нам удалось добиться стабилизации процесса.
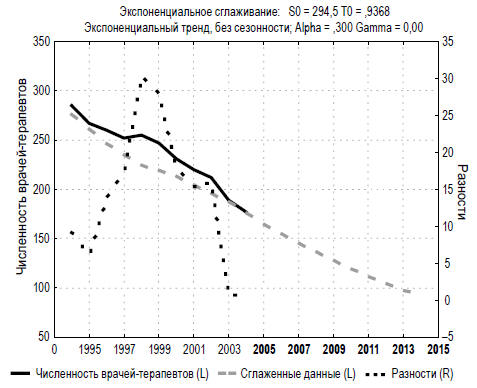
Рис. 2.1. Прогноз численности участковых врачей (физических
лиц) в территориальных поликлиниках г. Хабаровска на 2005-2015 гг.
В настоящее время территориальное здравоохранение в своем развитии опирается
большей частью на мнение региональных руководителей, а не на результаты НИОКР и
здравый смысл. Поэтому приоритеты развития отрасли довольно часто сопровождаются
высоким уровнем затрат и низким уровнем результатов. Как ни странно, но в
экономически депрессивных регионах, к которым относится весь Дальний Восток
России, приоритеты формируются по весьма затратным направлениям.
- Строительство высокотехнологичных специализированных стационарных
медицинских центров в ущерб инвестициям в технологии профилактики, где на
вложенный рубль можно получить полезных атрибутов здоровья на 5-7 рублей, а
высокие технологии чаще всего сопровождаются удорожанием программ
государственных гарантий.
- Формирование дорогостоящих дублирующих структурных образований, таких как
МУЗ «Городской онкологический диспансер» (Комсомольск-на-Амуре) в дополнение к
ГУЗ «Краевой клинический центр онкологии» МЗ ХК; ГОУ ДПО ИКПСЗ МЗ ХК в
дополнении е к ГОУ ВПО ДВГМУ Росздрава и пр.
- Дублирующие закупки сложного дорогостоящего медицинского оборудования
(например, ЯМР и компьютерных томографов, автоматических биологических
анализаторов и т. п.), эффективность использования которых в условиях низкой
плотности населения в провинции обеспечить достаточно проблематично.
Большинство территорий ДВФО пытается развивать в каждой своей провинции
высоко затратные технологии, такие, как кардиохирургия, протезирование суставов,
трансплантация органов и др. Это только увеличивает затраты отрасли без
какого-то реального положительного результата. Строительство специализированных
медицинских центров в каждой территории решает проблемы здоровья десятков
пациентов в ущерб здоровью сотен тысяч жителей региона. Значительное количество
финансовых и кадровых ресурсов отвлекается на производство дорогостоящих, но
малоэффективных технологий диагностики и лечения заболеваний в поздней стадии
или их осложнений, от производства малозатратных, но высокоэффективных
медицинских технологий профилактики, ранней диагностики заболеваний на
донозологической стадии и лечения распространенных болезней на ранней стадии
патологического процесса.
Отсутствие стратегии концентрации и координации ресурсов на уровне региона,
раздробленность направлений инвестиций, местничество приводит к тому, что по
числу ЯМР и компьютерных томографов, ультразвуковых сканеров на 100 тыс.
населения регион может сравниться с экономически развитыми странами мира. Зато
уровень здоровья дальневосточников значительно ниже уровня здоровья соседей по
АТР - Японии, Китая, Кореи и др.
В опережающем темпе деградирует система ПМСП, 90% видов и объемов
производимых услуг которой должны составлять услуги связанные с профилактикой
заболеваний. Она давно потеряла престиж у населения, а так же свой кадровый и
ресурсный потенциал. Значительно уменьшился уровень проводимых видов и объемов
профилактических мероприятий, снизилось качество и доступность медицинской
помощи, выросли показатели заболеваемости, инвалидности, смертности и т. п.
Штатные должности участковой службы в значительном числе поликлиник и врачебных
амбулаторий лишь на половину или две трети укомплектованы физическими лицами
врачей. В провинции работа фельдшеров на должностях участковых врачей уже давно
никого не удивляет. На фоне этих кадровых диспропорций выпускники четырех
дальневосточных государственных медицинских вузов, продолжают трудоустраиваться
не туда, где они требуются в первую очередь, т. е. на должности участковых
врачей или врачей общей (семейной) практики. Сегодня они заполняют должности
врачей в стационарах, в коммерческих ЛПУ или, в крайнем случае, должности
«узких» специалистов в поликлиниках городов. С завидным постоянством в последние
годы обсуждается вопрос о реализации технологии врача общей (семейной) практики,
как одного из стратегических вариантов выхода из кадрового кризиса в ЛПУ ПМСП.
Однако до практической реализации дело так и не дошло.
Негативные результаты деятельности отрасли здравоохранения региона проявились
еще вчера, но в еще большей мере они проявятся в обозримом будущем, причем, если
предсказать время наступления кризиса достаточно легко - это 2010-2015 гг., то
его глубину - сложнее. Большинство из нас надеются на осуществление
реформирования отрасли, на переход от слов к делу, когда у каждого жителя
Дальнего Востока появится свой «лечащий врач». И совсем не важно как он будет
называться - врач общей (семейной) практики, участковый врач или по-другому, для
пациента важно, что бы у него появился специалист, отвечающий за сохранение и
приумножение его здоровья, а не за заполнение отчетов о том, какие и когда
процедуры были отпущены пациенту. Смогли же немцы в свое время реформировать за
несколько лет здравоохранение в т. н. «восточных землях» ФРГ (бывшая ГДР) или
эстонцы в начале 90-х годов за достаточно короткий промежуток времени успешно
перешли на новую модель организации медицинской помощи населению, т. е. на
технологию врача общей практики.
Плановые показатели наличия врачебных должностей в ЛПУ большинства территорий
ДВФО выглядят благополучно (44,0 на 10000 населения). Но в целом по округу
укомплектованность физическими лицами врачебных должностей составляет всего
62,8%, а в Чукотском автономном округе - менее 53%, Магаданской и Сахалинской
обл. - менее 49%. Еще в 60-х годах в России соотношение врач/медсестра
выглядело, как 1 к 4,1, сегодня же это соотношение в отрасли здравоохранения
территорий ДВФО колеблется в рамках 1 к 1,8-1 к 2,1. Уровень совместительства
врачей составляет от 1,4 до 1,6 в городской, и от 1,8 до 2,2 в сельской
местности. Зачастую до 30% рабочего времени врача уходит на выполнение работы
медицинской сестры.
К 2008 году проблема кадрового дисбаланса в отрасли здравоохранения
продолжает нарастать. На Дальнем Востоке сложилась парадоксальная ситуация,
когда в некоторых региональных столицах наблюдается избыток профессионально
подготовленных врачей, а в большинстве сельских и отдаленных северных ЛПУ - их
дефицит. Расчетные прогнозы кадрового обеспечения усугубляются формирующимся
постарением кадрового потенциала отрасли, когда число врачей предпенсионного и
пенсионного возрастов приближается к 40%, а в возрастной структуре участковых
врачей их уровень превышает 70%. А ведь именно там концентрируются
профессионалы. Что же будет, когда в силу биологических причин они не смогут
выполнять свою работу, кто придет к ним на смену?
Не добавляют оптимизма данные социологического опроса врачей на Дальнем
Востоке в 2000-2007 гг. Около половины опрошенных специалистов оценивают
нынешнее положение дел в здравоохранении как плохое или кризисное. Большинство
врачей (67,2%) считают, что в ближайшие 5 лет ситуация в системе здравоохранения
не изменится или даже ухудшится. Основными проблемами здравоохранения, среди
прочих причин, было названо полное равнодушие исполнительной и законодательной
власти региона к проблемам отрасли. По его данным более 41% опрошенных врачей
планируют переехать в центральные регионы России, а более 15% - за рубеж.
Параллельно проводимый опрос выпускников региональных медицинских ВУЗов показал,
что более 46% из них планируют работать в ЛПУ центральных регионов России, а
более 29% рассчитывают получить работу за рубежом.
Отрасль здравоохранения Дальнего Востока с катастрофической скоростью
приближается к «критической точке», когда количество практикующих врачей,
фельдшеров и медицинских сестер не сможет в полной мере обеспечить
предоставление населению региона необходимых видов и объемов медицинской помощи,
гарантированных государством, даже на сегодняшнем, далеко не высоком, уровне.
По мнению анкетируемых врачей и организаторов здравоохранения, структурная
реорганизация здравоохранения не должна вести к сокращению числа
лечебно-профилактических учреждений, коечного фонда, штатов ЛПУ, большинство
респондентов негативно относятся к внедрению в здравоохранение системы врача
общей практики. Около половины анкетируемых врачей высказались за внедрение
стационар замещающих технологий и процессы стандартизации в здравоохранении.
Большинство врачей (66,3%) высказываются за возвращение системы обязательного
распределения выпускников вузов на рабочие места, видя в ней один из вариантов
решения кадровой проблемы. По мнению специалистов, привлечь врачей в сельское
здравоохранение можно путем значительного повышения заработной платы, улучшения
материально-технической базы ЛПУ, создания оптимальных социально-бытовых
условий.
При ответе на вопросы, касающиеся удовлетворенности врачей своей работой,
респонденты высказывались практически единодушно: врачей в целом удовлетворяет
работа по выбранной специальности, а также такие ее компоненты, как
психологический климат в коллективе и отношение с руководством. Большинство
анкетируемых врачей не удовлетворены условиями и уровнем оплаты труда,
перспективой продвижения по службе, престижностью медицины в обществе. Вызывает
обеспокоенность тот факт, что большинство врачей оценивают свой уровень жизни
как «ниже среднего» и «нищенский», а также указывают на проблемы со здоровьем.
В течение последнего десятилетия чаще приводится в качестве положительного
примера весьма богатые экономически развитые страны АТР, в частности США.
Экономические и политические успехи этого государства в XIX - ХХ веке связаны с
принципами, о которых коротко, но весьма определено сказал известный экономист и
социолог Макс Лернер: «... Свобода, капитализм и индивидуализм, объединившись,
обеспечили успех американского эксперимента». А в отношении индивидуализма
американцев и перспектив его влияния на американское общество следует привести
высказывание Пола Гринберга: «Америка это место, где индивидуализм и
самодостаточность достигли своего пика, но продолжают развиваться». Следует ли
нам копировать опыт, наработанный в США в XlX - ХХ веке,
что бы стать самодостаточными и добиться успехов? Следует ли врачам в России
строить свои взаимоотношения с пациентами, так же, как они строятся в США?
На эти животрепещущие вопросы у нас не может быть однозначных ответов,
поскольку вектор развития здравоохранения США направлен от «индивидуализма к
коллективизму». Что касается вектора развития здравоохранения России, то он
имеет противоположную направленность. От коллективного, планового, жестко
управляемого по вертикали социалистического здравоохранения в сторону
индивидуализации деятельности отдельных врачей в частных медицинских практиках и
учреждениях.
Более десяти лет российское общество идет по выбранному им пути либерализации
экономики и рыночных реформ, имея в качестве примера экономически развитые
страны. Конечно, в целом на этом пути преобразований есть издержки, нарушения
экономических и этических принципов и многое другое, но и у российского общества
в целом, и у медицинских работников сегодня нет альтернативы, - «необходимо
выжить!». В этой плоскости в рамках изменившихся экономических, политических и
нравственных ориентиров сегодня следует рассматривать весь комплекс проблем
взаимоотношений медицинских работников и населения. Каким образом медицинские
работники должны зарабатывать себе на достойную жизнь, на питание, обучение и
воспитание своих детей и сколько требовать от общества и пациентов
вознаграждения за свою профессиональную работу?
Более 10 лет назад, лидеры бывшего СССР разного ранга в мановение ока
превратились в предпринимателей и чиновников, проповедующих вместо вчерашних
идей всеобщего равенства принципы либеральной экономики, рынка, приватизации
государственной собственности, формирования прибыли и т. п. В своем большинстве
медики не вписывались в общую концепцию «капиталистических» реформ, поэтому у
чиновников в обиходе появились выражения «социальная сфера», «бюджетники», куда
и была отнесена отечественная медицина и огромная армия медицинских работников.
Эти чиновники подразумевали, что врачи, фельдшера, медицинские сестры и пр. не
приносят ощутимой пользы для государства, а только потребляют скудные финансовые
ресурсы, да еще делают свою работу некачественно.
Казалось бы, что в этой ситуации руководителям отрасли необходимо было
сделать непростой, но решительный шаг, увязать количество и качество
производимых медицинских услуг, конечный результат деятельности медицинских
работников и оплату труда в единое целое и «процесс пошел», как любил говорить
один из реформаторов современной России. Но многие годы даже этот, достаточно
скромный, шаг по реформе здравоохранения почему-то не делается. Повышение
заработной платы «понемножку и всем одинаково» в рамках единой тарифной сетки
выглядело в виде подачки или неких безадресных социальных выплат и не решало
проблему эффективности функционирования отрасли здравоохранения в целом и оценки
труда отдельного медицинского работника в частности. Последние решения о
повышении минимальной оплаты труда «бюджетникам» следует рассматривать с позиций
«безадресных социальных выплат», т. е. всем помалу и одинаково.
В конечном итоге, сохранение социалистических размеров и принципов оплаты
труда врачей в рамках единой тарифной сетки в условиях строительства российского
капитализма, рыночных отношений никак не повлияет ни на количество, ни на
качество медицинской помощи. Кроме того, в этой связи следует отметить, что
оценка труда медицинских работников достаточно неоднозначная процедура в силу
того, что этот труд является сочетанием как прагматических, так и этических
принципов. С одной стороны, труд врачей - это служба обществу, измеряемая
объемом и качеством услуг, масштабами рабочего времени, уровнем заработной платы
и т. п., а с другой стороны это труд избранных, благородных людей, освященных
общечеловеческими нормами нравственности, сочувственным отношением к боли,
страданию, несчастью, болезни другого человека. Мы убеждены, что гуманность,
бескорыстие, альтруизм и есть те качества, которыми обладают большинство из
наших коллег. Большинство из них убеждено, что в профессии врача определяющей
является идея гуманизма, изложенная в этическом кодексе Гиппократа: «В какой дом
я ни вошел, я войду туда для пользы больного... Я направляю режим больных, к их
выводе... воздерживаясь от причинения всякого вреда и несправедливости...».
Во взаимоотношения врач - пациент в последние годы стали постепенно
внедряться и доминировать понятия «доступность медицинской помощи», «стоимость
услуг», «легальный и теневой рынок медицинских услуг» и т. п., что отодвинуло на
второе место этические принципы. Если рассматривать те случаи, когда у
медицинского работника в силу каких-либо причин возникает чувство неприязни,
антипатии к пациенту или его родственникам, то они могут быть подлинным
моральным испытанием, т. е. насколько одинаково гуманно он может относиться к
каждому пациенту, независимо от его платежеспособности. Отражением этого
является решение проблемы «равенства» доступности тех или иных медицинских
услуг. Внеочередной прием кого-либо из пациентов в обход принципов «равенства»
является неизбежным злом рынка в здравоохранении.
Тем не менее, пациенты должны знать истинное положение вещей в отечественном
здравоохранении и главную проблему, которая очень негативно влияет на
взаимоотношения врача и пациента - хронический недостаток средств на медицинскую
помощь, особенно на муниципальном уровне. Недостаток средств на медицинскую
помощь во всех странах мира приводит к рационализации и рационированию
применения медицинских вмешательств. Как бы нам не хотелось сохранить
романтические представления о профессии врача, как о профессии некоего
«сообщества альтруистов», следует признать реалии сегодняшнего дня. А они
достаточно прозаичны. Товарно-денежные отношения и суровая действительность
сегодняшнего дня показывает, что медицинская услуга, несмотря на всю ее
специфичность, все же является особым «продуктом» с присущими ему экономическими
характеристиками (ценой, качеством и т. п.) в системе рыночных координат новой
экономической модели развития нашего общества.
Традиционно в реальных условиях отношения врача и пациента одновременно
являются патерналистскими (врач «знает», что надо делать и сделает всё к
лучшему, даже против воли пациента) и признающими свободный выбор пациента
(пациент распоряжается своим телом). Это справедливо и для представления о
должном характере этих отношений. Противоречивые мотивы не являются уникальными
для медицины, а свойственны всем областям общественной жизни. Одним из важнейших
мотивов, которые также оказывают влияние на медицину, являются принятые в
обществе представления о соотношении общественных интересов субъекта. В
сопоставительном анализе международного и русского исторического опыта
патернализм связан, хотя и не жестко, с представлениями о преобладающей важности
общественных интересов. Тем не менее, патернализм в чем-то сродни рабству, когда
в силу обстоятельств пациент вынужденно зависит от врача.
Известный японский писатель начала ХХ века, Акутагава Рюноске рассуждая о
вероятных перспективах борьбы с рабской психологией писал: «Уничтожить рабство
значит, уничтожить рабское сознание. Но нашему обществу без рабского сознания не
просуществовать и дня». Патернализм является классическим образцом медицинской
практики. С ним связаны важные для представлений о «хорошем враче» признаки:
способность врача сопереживать больному; делать ему во благо и только во благо
всё, что возможно, и даже против его воли; право на сокрытие некоторой
информации от больного. Эти представления остаются весьма распространенными до
сегодняшнего дня.
Последовательное развитие принципов индивидуальной свободы и их фактическое
признание сопровождалось в странах западной культуры применительно к медицине
также признанием примата свободы человека распоряжаться своим телом. Поскольку
«современная российская медицина» ассоциируется с практикой и технологией
западной (европейской и американской медицины), во всех странах происходит
импорт также этических интерпретаций и юридического регулирования. Если понимать
прогресс в медицине как вектор наращивания технических возможностей сохранения
жизни больным, улучшения качества их жизни, а также предотвращения болезней, то
«импорт» идей представляется столь же естественным, как импорт технологий.
В большинстве территорий Дальнего Востока России наблюдается повсеместный
рост платных услуг в здравоохранении в виде т. н. «соплатежей» населения на фоне
достаточно «скромного» уровня финансирования производства медицинских услуг за
счет средств бюджетов всех уровней и средств ОМС. Судя по уровню ежегодных
«коммерческих» достижений муниципальных ЛПУ г. Хабаровска можно с уверенностью
сказать, что «соплатежи» населения за медицинские услуги будут расти (рис. 2.2).
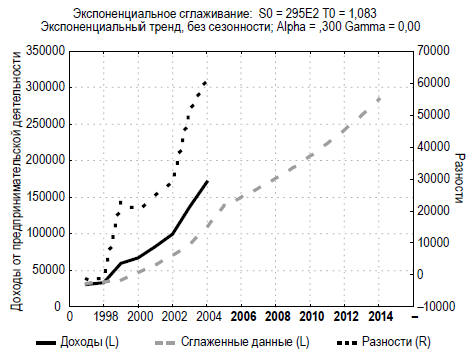
Рис. 2.2. Прогноз доходов ЛПУ г. Хабаровска от
предпринимательской деятельности на 2006-2014 гг.
Проблема роста уровня предпринимательской деятельности ЛПУ имеет множество
аспектов. Из них наиболее важная сегодня для России экономическая эффективность
медицинских вмешательств и, в более широком смысле - достижение максимального
эффекта от вмешательств в рамках доступных средств. Важно, что никто, и, прежде
всего - граждане России, доходы бюджета которой увеличиваются достаточно
медленно, - никто не может ждать, пока состояние экономики позволит выделять на
медицинскую помощь достаточно средств. Сколько бы ни было средств, они должны
расходоваться разумно, и чем меньше средств, тем больше оснований для
критического анализа того, как они расходуются.
Медицинская услуга - услуга особого свойства. Соответственно, язык и принципы
потребительского подхода к ней должны применяться с некоторыми оговорками.
Пациенты обычно не могут «хорошо» оценивать потребительские свойства медицинской
помощи, поскольку она слишком сложна для оценки её качества и даже для оценки её
важности. Лишь в самом общем смысле можно сказать, что важность медицинской
помощи огромна. Поэтому пациенты вынуждены доверять врачам. С другой стороны,
влияние такого рода «пациентов-потребителей» на рынок медицинских услуг является
почти непредсказуемым. Потребители создают спрос, которому врачи вынуждены
подчиняться с большей или меньшей готовностью. Примером является широкое
вовлечение врачей в оказание услуг на платной основе.

