Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
1.5. СОВРЕМЕННЫЕ ВАРИАНТЫ ТЕЧЕНИЯ
Острый инфекционный эндокардит
Клиническая картина заболевания имеет свои особенности при разных вариантах
течения. Клиника ОИЭ характеризуется тяжёлым течением, выраженными клиническими
синдромами и симптомами. На первый план выступают проявления высокой активности
инфекционного процесса, дополняемые симптомами СН III-IV
ФК, многочисленными осложнениями, гепатоспленомегалией, нарушением центральной
гемодинамики. При ОИЭ проявления осложнений самые выраженные, что обусловлено
наибольшей активностью сепсиса и выраженностью СН. Частота встречаемости
основных симптомов, синдромов, осложнений ОИЭ представлена в таблице 3.
Таблица 3. Симптомы, синдромы, осложнения острого ИЭ
| Клинические проявления |
Больные, % |
| Инфекционно-токсический синдром |
100 |
| Лихорадка свыше 390С |
92-100 |
| Сердечная недостаточность |
90-100 |
| Тромбоэмболические осложнения |
59-85 |
| Спленомегалия |
84 |
| Гепатомегалия |
81 |
| Миокардит |
41-51 |
| ДВС-синдром |
46 |
| Пневмония |
44 |
| Поражение почек |
41 |
| Инфекционно-токсический гепатит |
30-40 |
| Поражение суставов |
37 |
| Поражение кожи и слизистых |
34 |
| Полисерозит |
32 |
| Плеврит |
22 |
| Перикардит |
19,5 |
| Менингит |
7 |
| Абсцесс селезёнки |
6,8 |
| Абсцесс лёгкого |
5 |
У больных ОИЭ в клинической картине превалируют явления интоксикации,
лихорадка, септические осложнения (пневмония, гепатит, спленомегалия, менингит),
поражения кожи и слизистых. Гнойные осложнения (абсцессы лёгких, селезёнки)
сочетаются с многочисленными поражениями висцеральных органов. Важным
клиническим проявлением ОИЭ являются ТЭО, с которых нередко манифестирует
заболевание. Гепатоспленомегалия регистрируется более чем у трети больных.
Спленомегалия является постоянным признаком ОИЭ. Выявляется у 85-98 % умерших
больных. Инфаркты и абсцессы селезёнки обнаруживается в 23,6 % и 10,5 % случаев
соответственно. Септическая пневмония наблюдается у 21-43 % больных ОИЭ с
поражением левых камер сердца и у 66,7 % больных ОИЭ с поражением правых камер
сердца.
Поражение почек проявляется острым нефритом с умеренным мочевым синдромом.
Довольно часто развиваются инфаркты почек (30-60 %). Эмболии почечных артерий
манифестируют резкими болями в поясничной, эпигастральной областях, тошнотой,
макрогематурией, повышением уровня АД. При ОИЭ довольно часто развивается
инфекционно-токсический гепатит (30-40 %), проявляющийся желтушностью кожи,
склер, гепатомегалией, увеличением концентрации билирубина, трансаминаз крови.
ДВС-синдром с тромбозом сосудов, образованием острых язв в желудке, луковице
двенадцатипёрстной кишки, желудочно-кишечным кровотечением возникает в 45,8 %
случаев.
По данным лабораторных исследований обнаруживают выраженные явления
интоксикации. Отмечается лейкоцитоз с палочкоядерным сдвигом, токсическая
зернистость нейтрофилов, значительно ускоренная СОЭ (45-60 мм/ч), тяжёлая
гипохромная анемия.
Немаловажное значение имеет увеличение концентрации острофазовых белков (С-реактивного
белка, серомукоида, сиаловых кислот, фибриногена), ЦИК, иммуноглобулинов,
снижение количества Т и В-лимфоцитов, диспротеинемия, повышение показателей
интоксикации крови (лейкоцитарного индекса интоксикации в 2,5-5 раз, ядерного
индекса в 3-4 раза, индекса воспаления в 3-6 раз).
Подострый инфекционный эндокардит
Общими симптомами этого варианта течения ИЭ являются повышение температуры
тела (79-95 %) с ознобом и проливными потами. Длительная постоянная или
повторяющаяся волнообразная лихорадка неопределённого типа и озноб являются
типичными признаками (68-74 %).
Суточные колебания температуры тела нередко превышают 10С. В
пользу ПИЭ свидетельствует быстрое прекращение лихорадки после кратковременного
курса АБТ. У больных пожилого возраста с хронической СН, гломерулонефритом,
нефротическим синдромом температура тела остаётся нормальной. Встречаемость
основных признаков ПИЭ приведена в таблице 4.
Таблица 4. Симптомы, синдромы, осложнения ПИЭ
| Клинические проявления |
Больные, % |
| Сердечная недостаточность |
90-92 |
| Лихорадка 38-390С |
89 |
| Инфекционно-токсический синдром |
69-73 |
| Гломерулонефрит |
67 |
| Поражение суставов |
56 |
| Миокардит |
43 |
| Тромбоэмболические осложнения |
33 |
| Полисерозит |
33 |
| Гепатит |
28 |
| Поражение кожи и слизистых |
25 |
| Плеврит |
17 |
| Перикардит |
17 |
| Пневмония |
15 |
| Спленомегалия |
13 |
Сравнительная характеристика распространения симптомов, осложнений ПИЭ в
50-60-е и 80-90-е годы 20-го столетия представлена в таблице 5.
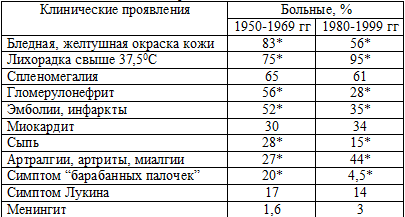
Таблица 5. Частота встречаемости симптомов, синдромов,
осложнений ПИЭ во временном аспекте
Примечание: * - различие статистически достоверно (р < 0,05).
В последние десятилетия признаки поражения кожи, слизистых встречаются реже
(7-8 %). У 30-56 % больных кожа бледная или с жёлтоватым оттенком вследствие
анемии и нарушения функции печени. Наиболее частыми проявлениями иммунного
поражения являются васкулиты, артралгии (артриты), миалгии, гломерулонефрит,
миокардит. Васкулит периферических сосудов проявляется петехиями, узелками
Ослера, пятнами Рота и Дженеуэя. Узелки Ослера представляют собой мелкие
болезненные, величиной с горошину узелки красноватого цвета (9-12,3 %). Они
располагаются на подушечках пальцев рук и ног в области тенора и гипотенара.
Пятна Рота - округлые ретинальные кровоизлияния с центром белого цвета (2,5-5,5
%). Пятна Дженеуэя - красные или безболезненные красно-фиолетовые пятна
диаметром до 5 мм на коже ладоней, ступней (2,5-13 %). Симптом Лукина - точечное
кровоизлияние на конъюнктиве или переходной складке век (9,3-13,7 %).
Петехиальная сыпь представлена мелкоточечными геморрагиями с преимущественной
локализацией на боковых поверхностях туловища, предплечьях и голенях. Более
крупная геморрагическая сыпь на коже туловища и конечностей встречается при
стафилококковом ПИЭ (10-19 %).
Артралгии, артриты, миалгии беспокоят 25-44 % больных ПИЭ. У 42,8 % больных
вторичным ПИЭ моложе 30 лет регистрируются артралгии крупных суставов, которые
проходят при АБТ. Довольно часто (62,2 %) поражается опорно-двигательный
аппарат. Снижение массы тела на 7-16 кг характерно для этого варианта течения
заболевания.
Клиническими признаками поражения клапанов при ПИЭ (АК: 62-65,5 %; МК:
15-49,8 %; ТК: 1,3-5 %; МК и АК: 13 %) являются сердечные шумы, ослабление
звучности тонов сердца. Для миокардита (23-46 %) характерны сердцебиение,
тахикардия, глухие тоны сердца, ритм галопа. Основными признаками миокардита
являются: нарушение атриовентрикулярной проводимости 1-2-й степени (33-45 %),
частая политопная желудочковая экстрасистолия (30-40 %), пароксизмы мерцания и
трепетания предсердий (чаще при недостаточности АК), пароксизмы
суправентрикулярной тахикардии, изменение конечной части комплекса
QRS, развитие СН при отсутствии выраженной деструкции
клапанов. В результате окклюзии коронарных артерий микробными вегетациями АК
развивается эмболический некроз миокарда (5-6,8 %), проявляющийся ангинозным
приступом в горизонтальном положении больного.
Множественные ТЭО, инфаркты в последние десятилетия 20-го века развивались
реже, чем в 50-60-е годы (35 % и 52 % соответственно). Чаще диагностировались
эмболии сосудов головного мозга и селезёнки (40 %), несколько реже - артерий
почек (26 %), конечностей (23 %).
Значительно реже встречались эмболии коронарных артерий (16 %), лёгких (8,5
%), центральной артерии сетчатки глаз (3 %). Типичным признаком тромбоэмболии
головного мозга является острое нарушение мозгового кровообращения с
периферической неврологической симптоматикой различной степени выраженности.
Реже диагностируются внутримозговые гематомы (2 %). Частота обнаружения
инфарктов селезёнки варьирует от 13 % до 46 %, абсцессов - до 42 %.
Клиника тромбоэмболий артерий конечностей зависит от размера тромба и
диаметра поражённой артерии. Как правило, проявляются внезапной острой болью,
бледностью и похолоданием кожи, отсутствием пульса в дистальных отделах
конечностей. Клиническая картина эмболического (5-7 %) инфаркта миокарда в 50-65
% случаев бывает атипичной, безболевой. Тромбоэмболия лёгочной артерии у больных
ПИЭ (44-49 %) с преимущественным поражением правых камер сердца характеризуется
развитием двусторонней инфаркт-пневмонии, плевральными болями, лихорадкой 38-390С,
ознобом, кровохарканьем.
Поражение нервной системы (7-41 %) проявляется клиникой инфарктов (24-65 %),
абсцессов (до 3 %) головного мозга, внутримозговых гематом (6-32 %), менингита
(1-14 %), интракраниальных микотических аневризм (17-24 %), субарахноидальных
кровоизлияний (12-16,5 %), артериитом (72-85 %). Нарушение кровообращения в
спинном мозге вследствие тромбоэмболии с последующим формированием нижнего
парапареза развивается исключительно редко (0,5-1 %).
Клиника вышеуказанных неврологических осложнений развивается в первые
несколько недель терапии, редко рассматривается врачами как проявление ПИЭ.
Наиболее частым экстракардиальными признаками ПИЭ являются гломерулонефрит (до
50-62 %), спленомегалия (21-78 %). Обычно селезёнка пальпируется в левом
подреберье, имеет мягкопластичную консистенцию, выступает на 3-4 см из-под края
рёберной дуги.
Инфекционный эндокардит у наркоманов
Для клинической картины ИЭ у наркоманов (с преимущественным поражением ТК)
характерна полисиндромность. Частота встречаемости симптомов, осложнений
приведена в таблице 6.
Таблица 6. Симптомы, синдромы и осложнения ИЭ у наркоманов
| Клинические проявления |
Больные, % |
| Лихорадка до 38-400С с ознобом, обильным
потоотделением |
93-100 |
| Инфекционно-токсический синдром |
92-100 |
| Инфекционно-токсический гепатит |
90-100 |
| Вторичная нефропатия |
89-100 |
| Спленомегалия |
75-100 |
| Сердечная недостаточность |
62-81 |
| Тромбоэмболические осложнения |
65-78 |
| Пневмония |
76 |
| ДВС-синдром |
75 |
| Плеврит |
44 |
| Миокардит |
20-26 |
| Поражение кожи, слизистых (петехии, геморрагическая сыпь,
узелки Ослера, геморрагии конъюнктивы, пятна Джейнуэя, Лукина) |
8-25 |
| Поражение суставов |
10-22 |
| Перикардит |
5-14 |
Под воздействием антибактериальной терапии клиника заболевания нередко бывает
стёртой, с незначительными инфекционно-токсическими проявлениями, более
выраженными признаками иммунновоспалительных реакций. Характерно начало
заболевания с множественных лёгочных инфекционных очагов. Иногда ТЭО лёгких
вызывают двусторонний гидроторакс (9 %).
Типичны лихорадка “неясного генеза” и озноб (90-95 %), возникающие в
результате массивного поступления в кровь бактерий, токсинов. В последующем
появляется обильное потоотделение. Улучшения самочувствия больных после
потоотделения, как правило, не происходит.
При осмотре обращает на себя внимание бледность и желтушность кожи,
обусловленная септической анемией и инфекционно-токсическим гепатитом,
характерным для наркоманов (76-85 %). Приблизительно у 30% больных наблюдаются
петехии, геморрагическая сыпь на коже ног. Пятна Лукина встречаются реже (11-13
%), подногтевые линейные геморрагии - у 25 % больных. Узелки Ослера, пятна
Джейнуэя определяются довольно редко (5-8 %). Отёки голеней обусловлены
развитием недостаточности кровообращения по большому кругу на поздних стадиях
заболевания, так как изменения гемодинамики при недостаточности ТК
незначительны.
При ИЭТК сердечны шумы определяются только у 10-20 % больных. Недостаточно
активная АБТ способствует прогрессированию сепсиса, формированию септического
миокардита. Для диффузного миокардита характерны: сердцебиения, тахикардия, реже
- брадикардия; ослабление тонов сердца, нарушение ритма и проводимости.
Экстрасистолия встречается у одной трети пациентов. У 20-30 % отмечаются
различные нарушения ритма и проводимости.
Для ИЭТК весьма характерно развитие патологии лёгких. Как правило, это
множественные септические эмболии c клиникой ТЭЛА (65 %), инфаркт-пневмонии (61
%), абсцессов лёгких (12-19 %). В клинической картине ИЭТК значительное место
занимает поражение почек. Как правило, это ДГН, обусловленный поражением ЦИК.
При подостром течении ИЭТК диффузный гломерулонефрит встречается у 8-15 %
пациентов. У больных ИЭ с ХПН (22,5 %) гломерулонефрит протекает с нормальной
температурой тела в 10 % случаев. Поражение селезёнки встречается в 75-100 %
случаев, проявляется увеличением её размеров. Вовлечение печени происходит при
декомпенсации СН и/или формировании инфекционно-токсического гепатита. Однако
выраженная печёночная недостаточность бывает редко.
У значительной части больных ИЭТК встречается сопутствующая патология,
которая утяжеляет течение и исход заболевания. В 75 % случаев в крови выявляются
маркеры вирусов гепатита В и С. Часто определяется смешанная форма инфекции. У
20-35 % больных ИЭТК выявляется ВИЧ-инфекция. Клиническое течение ИЭ у
ВИЧ-инфицированных пациентов характеризуется длительной фебрильной лихорадкой,
нерассасывающимися воспалительными инфильтратами лёгких, развитием полиорганной
недостаточности, выраженной нейтро- и лимфопенией.
Изменения показателей лабораторных исследований малоспецифичны. В анализах
крови определяется тяжёлая гипохромная анемия, лейкоцитоз со сдвигом влево,
тромбоцитопения, значительное ускорение СОЭ, увеличение концентрации альфа- и
гаммаглобулинов, иммуноглобулина М, С-реактивного белка, сиаловых кислот,
серомукоида, фибриногена, ЦИК. В анализах мочи выявляются признаки ДГН:
протеинурия, гематурия, умеренная лейкоцитурия и цилиндрурия. Определяемые при
ИЭТК признаки иммунодефицита (78-92 %) могут быть первичными и вторичными.
Инфекционный эндокардит протеза клапана
Особенности клиники ИЭПК определяются возбудителями (стафилококки,
грамотрицательные бактерии), преимущественным поражением протеза АК с
формированием парапротезных фистул и (или) отрывом протеза, развитием тяжёлых
осложнений. На первый план выступают признаки сепсиса, дополняемые СН и
осложнениями.
Клиническое течение заболевания различно. При раннем ИЭПК, вызываемом
высоковирулентными возбудителями, преобладает острое течение, частое развитие
острой сердечной и полиорганной недостаточности, ТЭО. При маловирулентном
возбудителе разворачивается классическая картина sepsis
lentа, свойственная для позднего ИЭПК. Частота
встречаемости симптомов, осложнений приведена в таблице 7.
Таблица 7. Симптомы, синдромы и осложнения ИЭПК
| Клинические проявления |
Больные, % |
| Сердечная недостаточность |
86-100 |
| Лихорадка до 38-400С с ознобом, обильным
потоотделением |
65-97 |
| Инфекционно-токсический синдром |
50-89 |
| Нарушение ритма, проводимости |
64-81 |
| Миокардит |
41-63 |
| Спленомегалия |
32-60 |
| Плеврит |
24-59 |
| Вторичная нефропатия |
39-40 |
| Отёк лёгких |
28-39 |
| Септический шок |
10-33 |
| Тромбоэмболические осложнения |
10-32 |
| Поражение суставов |
20 |
| Инфекционно-токсический гепатит |
11-20 |
| Поражение кожи, слизистых (петехии, узелки Ослера, пятна
Джейнуэя) |
3-16 |
| Пневмония |
9-12 |
Наиболее частым симптомом ИЭПК является лихорадка с ознобом (65-97%). На фоне
повышения температуры тела 20 % больных беспокоят полиартромиалгии. Сердечная
недостаточность III-IV ФК
вследствие параклапанной недостаточности, обструкции, септического миокардита
наблюдается у 86-100 % и 30 % больных ранним и поздним ИЭПК соответственно.
Септический шок встречается у 33 % и 10 % больных. В 81 % и 64 % случаев
соответственно регистрируются нарушения ритма и проводимости. Спленомегалию
отмечают у 32 % и 60 % больных. Петехии, пятна Джейнуэя, узелки Ослера - у 3-16
% больных. Их сочетание со спленомегалией связывают с вовлечением аутоиммунных
механизмов. Частота развития ТЭО составляет 10-32 %. Характерны ТЭО, вызванные
грибами. При раннем ИЭПК частота ТЭО составляет 10-11 %, а при позднем - 23-28
%. Экстрацеребральные ТЭО чаще встречаются при позднем ИЭПК (25-36%).
Ранняя форма ИЭПК характеризуется выраженными клиническими проявлениями.
Больные предъявляют жалобы на одышку, приступы удушья, кардиалгии, сердцебиение,
перебои в работе сердца, артромиалгии, отсутствие аппетита. При осмотре
определяются бледность и желтушность кожи, иктеричность склер, признаки
аутоиммунного васкулита (петехии, геморрагическая сыпь),
симптомы декомпенсации СН (отёки ног, асцит, набухание шейных вен).
Для больных ранним ИЭПК характерно тяжёлое, крайне тяжёлое общее состояние.
При объективном обследовании классическим признаком является изменение
аускультативной картины сердца. Более чем у 2/3 больных выслушиваются новые шумы
сердца, изменяются ранее существовавшие. Для больных с протезом АК типично
появление диастолического шума параклапанной недостаточности.
У пациентов с протезами МК и ТК выслушивается систолический шум параклапанной
недостаточности. Значительно реже определяется шум, вызванный обструкцией
искусственного клапана тромботическими массами или крупными МВ. Частым
клиническим признаком раннего ИЭПК является спленомегалия (86 %). У 38% больных
определяются эмболии артерий рук и ног, сосудов почек, лёгких, головного мозга.
Довольно часто (80-90 %) тромбоэмболии вызывают формирование метастатических
абсцессов в сердце, печени, селезёнке, почках, лёгких, головном мозге.
Для позднего ИЭПК свойственно подострое течение. Симптомы сепсиса слабо
выражены у 56 % больных. В 21 % случаев наблюдается безлихорадочное течение, у
42 % пациентов происходит повышение температуры тела до субфебрильных цифр. В 38
% случаев лихорадка имеет классическую картину: подъём температуры в виде
“свечи”, сопровождающийся потрясающим ознобом, проливным потом. В отличие от
раннего, при позднем ИЭПК менее выражены одышка, сердцебиение, слабость,
артромиалгии. Проявления иммунновоспалительных реакций в виде системного
васкулита (20 %), спленомегалии (66 %), гломерулонефрита (41 %) выявляются чаще.
Артериальные эмболии (25 %), абсцессы органов (50 %) встречаются реже. Появление
новых шумов, изменение их характеристик выявляется у 63 % больных ИЭПК.
Инфекционный эндокардит у детей
Клиническая картина ИЭ у детей трансформировалась под влиянием изменяющихся
биологических факторов, широкого применения АБ. Современное течение ИЭ в детском
возрасте характеризуется многообразием клинических признаков. Преобладают
стёртые, атипичные формы с малосимптомным началом. Это в значительной степени
затрудняет своевременную диагностику. Некоторые симптомы, считавшиеся ранее
классическими, в настоящее время утратили свое диагностическое значение.
Уменьшилась выраженность симптомов сепсиса, преобладают токсико-аллергические
синдромы заболевания.
В последние десятилетия 20-го столетия начальные признаки, характер течения
ИЭ во многом определяются видом и вирулентностью возбудителя. Немаловажное
значение имеют иммунологическая реактивность организма, фоновые заболеваниями,
локализация поражения эндокарда. У больных вторичным ИЭ, развивающегося на фоне
ревматизма и врождённых пороков поражаются АК и МК, значительно реже - ТК.
Эндокардит развивается при дефекте межжелудочковой перегородки, незаращении
артериального протока, стенозе лёгочной артерии.
Есть характерные признаки, свойственные течению ИЭ у детей. Они определяются
выраженностью токсико-аллергических проявлений, системным поражением внутренних
органов. У большинства детей дошкольного возраста клиника ИЭ начинается с
синдрома интоксикации. Появляются слабость, недомогание, быстрая утомляемость,
потливость, исчезает аппетит, уменьшается масса тела. Дети предъявляют жалобы на
боли в области сердца, суставах, мышцах, костях.
Относительно постоянными признаками ИЭ является субфебрильная лихорадка,
кратковременные подъёмы температуры в дневные или вечерние часы до 39-400С,
озноб, обильное потоотделение. Иногда фебрильная лихорадка держится в течение
нескольких дней. Затем сменяется безлихорадочным периодом такой же
продолжительности. Особенностью температурной реакции является вариабельность
температуры тела в течение суток (более чем на 1,5-20С). В начале
лихорадка имеет бактериальный генез, в более поздних стадиях вызывается
асептическим рассасыванием некротической ткани после тромбоэмболий.
Безлихорадочное течение болезни встречается при грибковом эндокардите.
Кожа бледная с сероватым оттенком, далее появляется субиктеричность.
Классический желтовато-землистый цвет кожи (“кофе с молоком”) в последнее время
встречается редко. Изменение цвета кожи обусловлено анемией, гемолизом
эритроцитов, септическим поражением печени, нарушением функции надпочечников.
Клиническими признаками поражения сосудов являются геморрагические
проявления, подкожные узелки, сыпь. На голенях, предплечьях, шее, на локтевых
сгибах, боковых поверхностях туловища, слизистой полости рта, конъюнктиве и
переходных складках век появляется мелкая геморрагическая сыпь (симптом
Лукина-Либмана). В связи с повышенной проницаемостью сосудов положительны
симптомы “щипка”, Румпеля-Лееде-Кончаловского. Бывают носовые и кишечные
кровотечения, кровоизлияния в сетчатку глаз. Изредка встречаются узелки Ослера,
являющиеся признаком тромбоваскулита. Они сохраняются в течение нескольких дней
при ЗИЭ. Поражение суставов не характерно для течения ИЭ у детей. Иногда
появляется боль в суставах и мышцах, значительно реже - припухание суставов.
Артралгии, миалгии обусловлены поражением сосудов мышц и периневрия.
При развитии вторичного ИЭ на фоне пороков сердца изменяется характеристика
тонов и шумов сердца, появляются новые шумы (при недостаточности АК, МК).
Прежние шумы на фоне инфекционно-токсического миокардита становятся более
тихими. У детей регистрируется значительная изменчивость, динамичность данных
физических методов исследования. Нередко появляется шум другого тембра,
интенсивности, продолжительности, обусловленный тромботическими наложениями или
перфорацией клапанов.
Довольно часто формируется миокардит, проявляющийся на ранних стадиях ИЭ
тахикардией, нарастающим ослаблением тонов сердца и имеющихся ранее сердечных
шумов. На ЭКГ регистрируется изменение формы зубца Р, депрессия сегмента
ST, снижение амплитуды или появление отрицательного зубца
T. Нарушения ритма и проводимости (экстрасистолия,
нарушение атриовентрикулярной проводимости) встречаются редко.
Миокардит, недостаточность клапанов, множественные тромбоэмболии коронарных
артерий являются причинами развития быстро прогрессирующей СН. Сначала
появляются признаки левожелудочковой СН: одышка, застойные явления в лёгких.
Затем присоединяется СН по правожелудочковому типу с застоем по большому кругу
кровообращения (увеличение печени, периферические отёки). Сердечная
недостаточность отличается рефрактерностью к проводимой терапии, является
основной причиной смерти.
Развитие тромбоэмболических осложнений весьма характерно для течения ИЭ у
детей. Клинические признаки ТЭО зависят от локализации септических инфарктов.
Чаще поражаются селезёнка, почки, головной мозг, лёгкие, миокард, сосуды
конечностей. Тромбоз сосудов сопровождается приступами резкой боли с
соответствующей инфаркту локализацией, коллапсом, повышением температуры тела,
лейкоцитозом. При инфарктах почек появляются гематурия, протеинурия, при
инфаркте лёгких - кровохарканье, шум трения плевры.
Важным ранним признаком ИЭ является увеличение селезёнки, обусловленное
реакцией мезенхимы на сепсис, эндоваскулитом, тромбоэмболией. Характерно
умеренное увеличение печени, нарушение её функций в результате
инфекционно-септического поражения, эмболий. Диффузный гломерулонефрит, как
правило, имеет хроническое течение с умеренной протеинурией, гематурией,
цилиндрурией. Внепочечные симптомы отсутствуют или не выражены. В последние
десятилетия 20-го века это осложнение встречалось реже.
Характерными признаками ИЭ являются гипохромная железодефицитная анемия,
анизоцитоз, пойкилоцитоз. В крови увеличивается количество ретикулоцитов,
появляются нормобласты и эритробласты. При ЗИЭ умеренный лейкоцитоз сменяется
лейкопенией. Происходит сдвиг лейкоцитарной формулы влево до юных гранулоцитов.
Возможны лейкемоидная реакция, моноцитоз, эозинопения. Скорость оседания
эритроцитов увеличивается до 40-70 мм/ч, но может не превышать нормальных
величин.
Клиническая картина ОИЭ характеризуется быстрым развитием сепсиса, высокой
интермиттирующей или гектической лихорадкой, ознобом, профузным потом, наличием
менингиальных признаков. Довольно быстро развиваются анемия, бледность кожи с
желтушно-сероватым оттенком, геморрагическая сыпь. Определяются смещение границ
сердца кнаружи, тахикардия, ослабление тонов сердца. При аускультации
регистрируются признаки поражения АК и МК, реже - ТК. Тембр, интенсивность,
протяжённость сердечного шума изменяются быстро, могут одновременно появляются
несколько шумов. Иногда шумы выслушиваются через 1-2 недели от начала болезни.
Клиническими признаками ОИЭ являются множественные эмболии сосудов селезёнки,
почек, брыжейки, головного мозга, кожи. Рано обнаруживаются симптомы ДГН,
увеличение селезёнки, печени. Селезёнка имеет мягкую консистенцию, поэтому не
всегда пальпируется. Данные лабораторного исследования свидетельствуют о
выраженном воспалительном процессе (тяжёлая гипохромная анемия, нейтрофильный
лейкоцитоз, увеличение СОЭ до 50-70 мм/ч, диспротеинемия, гипергаммаглобулинемия).
Необходимо отметить, что у детей чаще развивается ПИЭ, характеризующийся
интермиттирующей лихорадкой, ознобом, симптомами поражения АК и МК, признаками
иммунокомплексного поражения внутренних органов, умеренной сплено- и
гепатомегалией, геморрагическим синдромом, ДГН, значительным изменением
острофазовых показателей крови. При ЗИЭ начальная клиническая симптоматика, как
правило, стёртая. Заболевание развивается медленно, менее выражены признаки
системной патологии. Проявления интоксикации незначительны, температура тела
нормальная или субфебрильная. Этот вариант ИЭ вызывается зеленящим
стрептококком, чаще развивается при врождённых, ревматических пороках сердца,
имеет рецидивирующее течение.
Следовательно, инфекционный эндокардит у детей имеет подострое, затяжное
течение с поражением аортального и/или митрального клапана. Чаще развивается на
фоне врождённых, ревматических пороков сердца. Клиническая картина малосимптомна,
складывается из признаков быстро прогрессирующей сердечной недостаточности,
сепсиса, системного поражения органов в результате множественных тромбоэмболий,
иммуннокомплексных реакций.
Инфекционный эндокардит у пожилых людей
В конце 20-го и в начале 21-го столетия увеличилась частота развития ИЭ у
людей пожилого и старческого возраста. Рост заболеваемости обусловлен наличием в
данной возрастной группе предрасполагающих факторов.
К ним относят ишемическую болезнь сердца, сахарный диабет, инфицированные
кожные язвы, частые медицинские манипуляции на мочевыводящих путях и толстой
кишке, длительную катетеризацию вен, наличие искусственных клапанов сердца. У 23
% пожилых людей ИЭ имеет нозокомиальный генез. В качестве возбудителей чаще
выступают энтерококки, streptococcus bovis.
Для клинической картины эндокардита характерна малосимптомность. Типично
безлихорадочное течение (12-28 %), раннее развитие СН, вызванное
атеросклеротическим (24 %), ревматическим (32 %) изменением клапанов и миокарда.
Формирование неврологических, тромбоэмболических осложнений регистрируется в 38
% и 37 % случаев соответственно. Ведущие клинически признаки, осложнения ИЭ
представлены в таблице 8.
Таблица 8. Симптомы, синдромы и осложнения ИЭ у пожилых
людей
| Клинические проявления |
Больные, % |
| Лихорадка свыше 380С |
71 |
| Сердечная недостаточность |
60 |
| Инфекционно-токсический синдром |
58,5 |
| Спленомегалия |
51 |
| Тромбоэмболические осложнения |
37 |
| Инфекционно-токсический гепатит |
36 |
| Гломерулонефрит |
26 |
| Пневмония |
23 |
| Миокардит |
21 |
| Острый инфаркт миокарда |
14 |
| Острая почечная недостаточность |
11 |
| Перикардит |
10 |
| Артралгии, артриты |
8,6 |
| Поражение кожи, слизистых |
6,7 |
Менее выраженные иммунопатологические проявления, преобладание
инфекционно-токсического синдрома у больных старше 60 лет вызвано “cтарением”
иммунной системы. Развитие СН (60 %) обусловлено разрушением клапанов, снижением
систолической функции ЛЖ вследствие септического миокардита, протекающего на
фоне атеросклеротического и постинфарктного кардиосклероза. Часто встречаются
тромбоэмболии селезёнки (17 %), коронарных артерий (14 %), головного мозга (9
%), артерий рук и ног (8,6 %), почек (6 %), лёгких (4 %), артерий сетчатки (3
%). В 50-53 % случаев регистрируется безболевая форма эмболического инфаркта
миокарда. Пневмония в большинстве случаев (72 %) развивается при СН
III-IV ФК.
Выделяют клинические ситуации, при которых следует предположить о развитии ИЭ.
К ним относятся: лихорадка с необъяснимой сердечной или почечной
недостаточностью, лихорадка с цереброваскулярными расстройствами или болью в
спине, анемия неясного генеза и потеря массы тела, впервые появившийся сердечный
шум, госпитальная инфекция, лихорадка у больных с внутривенными катетерами,
гипотензия.

