Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
4.3 Состояние резистентности к АМП микроорганизмов, наиболее
часто встречающихся в амбулаторных условиях
Болезни органов дыхания инфекционной природы занимают одно из первых мест по
заболеваемости и распространенности среди населения, что отражает общемировые
тенденции. Острые респираторные инфекции (ОРИ) протекают относительно легко и,
как правило, не дают осложнений. Однако, в последнее десятилетие в некоторых
случаях «банальная» ОРИ через несколько дней от начала, вдруг трансформируется в
достаточно тяжелое заболевание в виде острого бронхита, а иногда и пневмонии.
Несмотря на значительные успехи клинической микробиологии в ДФО в течение
последнего десятилетия, этиотропная терапия, по крайней мере, на начальном этапе
лечения продолжает оставаться эмпирической. Она в большей степени основывается
на клинических аспектах и интуиции врача, поскольку большинство ЛПУ в нашем
регионе не обладают достаточной лабораторной базой экспресс диагностики
возбудителей вызывающих инфекции дыхательных путей и своевременного определения
их чувствительности к антибиотикам.
Для эффективной эмпирической терапии инфекционных заболеваний дыхательных
путей необходимо знать этиологическую структуру потенциальных возбудителей,
осуществлять их регулярный мониторинг и динамику резистентности к АМП, что, в
свою очередь, приведет к повышению качества лечения и снижению экономических
потерь медицинских учреждений.
4.3.1. Анализ носительства потенциальных возбудителей заболеваний
дыхательных путей в амбулаторной практике.
Основная особенность инфекционных заболеваний дыхательных путей состоит в
том, что в качестве возбудителей в большинстве случаев выступают микроорганизмы,
являющиеся условно-патогенной флорой, которые могут менять свое соотношение под
влиянием общепринятой, стандартной антибактериальной терапии, уровнем иммунного
ответа, общей резистентности организма человека. Проведение мониторинга
носительства условно-патогенной пневмотропной флоры позволит прогнозировать
этиологическую структуру инфекционных заболеваний дыхательных путей и правильно
выбирать начальную эмпирическую антибактериальную терапию на догоспитальном
этапе.
Нормальная микрофлора носоглотки не препятствует ее заселению пневмококком,
стафилококком и гемофильной палочкой. Эти же возбудители наиболее часто
высеваются у детей, посещающих детские дошкольные учреждения из носоглотки.
Частота носительства пневмококка здоровыми лицами в развитых странах составляет
от 11,5 до 50%, в то время как у детей развивающихся стран она составляет
80-97%. Частота назофарингеального носительства H. influenzae у детей в возрасте
от 3 до 12 лет составила во Франции 43%, Швейцарии 39,1%, в Пакистане – 28,6%,
Коста-Рике 27,9%. Гемофильная палочка колонизирует дыхательные пути с частотой
зависящей от возраста: она минимальна 7,7 % у детей до 6 месяцев, затем
повышается к 2-6 годам, достигая 30-60 %, и снова уменьшается у взрослых.
Следует отметить, что периодически возникают вспышки ОРИ и острых пневмоний у
лиц молодого возраста. Острые инфекционные заболевания дыхательных путей, в том
числе и пневмония, являются одной из основных причин обращения за медицинской
помощью и обусловливают наибольший процент потребления антибактериальных
препаратов в армейских колективах. Так, по данным медицинского
исследовательского центра Военно-Морских Сил США, в структуре инфекционной
патологии 25–30% госпитализаций обусловлено пневмонией. До внедрения вакцинации,
а также практики длительной антибиотикопрофилактики азитромицином и
пролонгированными пенициллинами, до 20% новобранцев в первые 2 месяца службы
требовали стационарного лечения в связи с острыми инфекциями нижних дыхательных
путей, пик которых приходился на периоды эпидемий гриппа. В отдельных учебных
отрядах/центрах России заболеваемость пневмонией среди молодого пополнения
достигает 300%.
Военнослужащие являются одной из категорий, в наибольшей степени подверженных
респираторным инфекциям, в том числе и эпидемическим вспышкам пневмоний.
Наибольшую проблему, связанную с относительно длительной потерей
трудоспособности и большей летальностью, представляет пневмококковая пневмония.
Меры по контролю за распространением инфекций и их лечение, достаточно
эффективные в прошлом, в настоящее время требуют пересмотра. Это связано с
изменением спектра и вирулентности возбудителей, их чувствительности к
антибактериальным препаратам, снижением коллективного иммунитета.
В данной ситуации крайне необходимым становится выполнение исследовательских
программ, направленных на своевременное выявление изменений в этиологическом
профиле инфекционной патологии. Конечная цель этих программ заключается в
определении путей профилактики и лечения респираторных инфекций. Несомненно,
основой профилактики должна стать вакцинация и санация носителей в условиях их
массового скопления.
С этой точки зрения весьма актуальным является периодические (1 раз в 5 - 7
лет) исследования микробного «пейзажа» дыхательных путей у лиц в организованных
коллективах, в частности у детей различных возрастных групп, в различных
регионах, подобранных методом случайной выборки, что позволит экстраполировать
результаты на популяцию отдельного или группы населенных пунктов изучаемой
территории.
Учитывая высокий удельный вес носительства пневмококка, нами проведено
обследование здоровых детей в типичной для ДФО территории ─ Хабаровском крае, на
носительство пневмококка и других потенциальных возбудителей респираторных
инфекций. Забор материала проводился в детских дошкольных коллективах и домах
ребенка региона. Бактериологическое исследование полученных материалов выполнено
на кафедре клинической фармакологии и антимикробной химиотерапии Смоленской
государственной медицинской академии (зав. кафедрой проф. Л.С. Страчунский) в
рамках многоцентрового исследования (таб. 4.4).
Таблица 4.4. Частота обнаружения штаммов Str. pneumoniae у
детей посещающих дошкольные учреждения
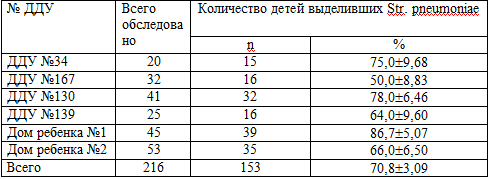
Было обследовано 216 детей в возрасте от 1 до 5 лет. Полученные данные
свидетельствуют о высокой обсемененности верхних дыхательных путей здоровых
детей Str. pneumoniaе (n=153) 70,83± 3,09 %
(р<0,05). Поскольку основная масса острых пневмоний в данном возрасте
обуславливается пневмококками, то связь с носительством данного микроорганизма
является очевидной.
Для обоснования рекомендаций по включению в формулярный список
антибактериальных препаратов и их комбинаций, у детей из организованных детских
коллективов был проведен анализ чувствительности выделенных штаммов Str.
pneumoniae (табл. 4.5).
Из 144 штаммов Str. рneumoniaе выделенных от этих детей, все были
чувствительны к амоксициллину, амоксициллину/клавунату, моксифлоксацину,
ванкомицину (n=144) 100%. Высокая частота резистентности отмечалась к
тетрациклину (n=104) 72,22± 3,73 % (р<0,05),
ко-тримоксазолу (n=79) 54,86± 4,14 % (р<0,05),
хлорамфениколу (n=29) 20,14± 3,34 % (р<0,05).
За последние 10 лет в Хабаровском крае наблюдается повышение чувствительности
пневмококка к аминопенициллинам, так в 1993 г. к ампициллину были чувствительны
60 % штаммов (Козлов В.К., 1993), что обусловлено снижением частоты назначения
данных антибактериальных препаратов и более широким применением антибиотиков
группы макролидов и фторхинолонов.
Полученные данные носительства пневмококка в организованных коллективах
здоровых детей региона ─ 70,83 %, позволяют нам рассматривать пневмококк, как
наиболее частый возбудитель инфекционных заболеваний дыхательных путей.
Таблица 4.5. Уровень резистентности назофаренгиальных
штаммов Str. pneumoniae у детей из организованных коллективов г. Хабаровска.
| Антибиотик |
Чувствительность (штаммов) |
Умеренная резистентность (штаммов) |
Резистентность
(штаммов) |
| |
Абс. пок-ль |
Отн. пок-ль |
Абс. пок- ль |
Отн. пок-ль |
Абс. пок-ль |
Отн. пок-ль |
| Пенициллин |
100 |
69,44±3,83 |
44 |
30,56±3,84 |
0 |
0 |
| Амоксициллин |
144 |
100 |
0 |
0 |
0 |
0 |
| Амоксициллин/ клавуланат |
144 |
100 |
0 |
0 |
0 |
0 |
| Имипенем |
111 |
77,08±3,50 |
20 |
13,89±2,88 |
13 |
9,03±2,39 |
| Цефотаксим |
141 |
97,92±1,19 |
3 |
2,08±1,19* |
0 |
0 |
| Цефепим |
132 |
91,67±2,30 |
12 |
8,33±2,30 |
0 |
0 |
| Клиндамицин |
136 |
94,44±1,91 |
0 |
0 |
8 |
5,55±1,91 |
| Эритромицин |
119 |
82,64±3,16 |
0 |
0 |
25 |
17,36±3,16 |
| Азитромицин |
118 |
81,94±3,21 |
1 |
0,69±0,69* |
25 |
17,36±3,16 |
| Кларитромицин |
119 |
82,64±3,16 |
0 |
0 |
25 |
17,36±3,16 |
| Мидекамицина ацетат |
131 |
89,12±2,38 |
4 |
2,78±1,37* |
9 |
6,25±2,02 |
| Тетрациклин |
34 |
23,61±3,53 |
6 |
4,17±1,67* |
104 |
72,22±3,73 |
| Ко-тримоксазол |
25 |
17,36±3,16 |
40 |
27,78±3,73 |
79 |
54,86±4,14 |
| Хлорамфеникол |
115 |
79,86±3,34 |
0 |
0 |
29 |
20,14±3,34 |
| Левофлоксацин |
144 |
100 |
0 |
0 |
0 |
0 |
| Моксифлоксацин |
144 |
100 |
0 |
0 |
0 |
0 |
| Ванкомицин |
144 |
100 |
0 |
0 |
0 |
0 |
* р>0,05
4.3.2. Анализ этиологической структуры инфекционных заболеваний
дыхательных путей в амбулаторной практике.
Рассмотренное выше исследование о носительстве и чувствительности к
антибактериальным препаратам Str. pneumonia в организованных детских
коллективах, не отвечало на вопросы: Какова этиологическая структура
респираторных инфекций в регионе? Какова этиологическая структура каждой
нозологической формы внебольничной инфекции дыхательных путей? В конечном итоге
перед каждым лечащим врачом стоит вопрос выбора наиболее эффективного в каждой
конкретной ситуации АМП, т.е. какая антибактериальная терапия должна проводиться
больным с острой пневмонией в случае неудачи стартовой антибактериальной терапии
на догоспитальном этапе.
В связи с этим было проведено изучение этиологии наиболее часто встречающихся
нозологических форм инфекции дыхательных путей Дальневосточного региона. Был
проведен ретроспективный анализ первичной медицинской документации с последующей
выкопировкой данных микробиологических результатов исследовании. Идентификация
микроорганизмов производилась на основании тинкториальных (окраска по Граму),
морфологических и минимального набора биохимических тестов с последующей
окончательной идентификацией стандартными методами.
Этиология острого тонзиллита. Был проведен анализ 374 мазков из зева
на флору и чувствительность к антимикробным препаратам от больных острым
тонзиллитом в амбулаторно-поликлинических условиях. Микрофлора выделена у 166
(44,4±2,6 %) из 374 пациентов. Отрицательный результат отмечен у 208 (55,6±2,6
%) больных. Высокий удельный вес отрицательных результатов микробиологического
исследования объясняется ролью вирусных агентов в этиологии острых
тонзилофарингитов.

Рис. 4.14 Этиологическая структура возбудителей вызывающих
острый тонзиллофарингит.
Всего было идентифицировано 166 штаммов бактерий. Наиболее частым
возбудителем являлся Str. pyogenes на долю которого приходилось 88 (53±3,9 %)
(рис. 4.14). Гораздо реже острый тонзиллофарингит вызывает штаммами St. aureus
42 (25,3±3,4 %) и Str. agalactiae 22 (13,3±2,6 %).
Полученные данные о этиологической структуре основных возбудителей острого
тонзиллофарингита в Дальневосточном регионе практически соответствуют
центральным регионам РФ, где также основным возбудителем являлся Str. pyogenes.
Острый средний отит. Был проведен анализ 169 мазков из зева и носа на
флору и чувствительность к антибактериальным препаратам от больных с острым
отитом в амбулаторно-поликлинических условиях.
Микрофлора выделена у 96 (56,8±3,8 %) из 169 пациентов. Бактериальный
этиологический агент не выделен у 73 (43,2±3,8 %) больных, что объясняется
возможной ролью вирусной этиологией данной нозологической формы.
Лидирующие позиции по частоте выделения занимает St. aureus, который выделен
у 39 (40,6±5,0 %) больных, второе место занимает St. epidermidis выделенной от
31 (32,3±4,8 %) больного, третье место занимает Str. pneumoniae выделенный от 23
(24,0±4,4 %) (рис. 4.15).

Рис. 4.15 Этиологическая структура возбудителей вызывающих
острый средний отит.
Известно, что слизистая оболочка ротоглотки не является стерильной средой
даже в норме, и заселена бактериями, в том числе условно-патогенными. В
настоящее время не существует корректных методик забора биологического материала
у больных с острым средним отитом на догоспитальном этапе, так как в
амбулаторных условиях острый средний отит, как правило, не сопровождается
перфорацией барабанной перепонки, и произвести забор материала из полости
среднего уха не возможно. Поэтому забор биологического материала, как правило,
производится из носа и зева.
Это во многом это объясняет высокий удельный вес выделения условных патогенов
таких как St. aureus и
St. epidermidis. Однако в то же
время данные возбудители могут являться этиологическим фактором острого отита.
По сравнению с проводимыми аналогичными исследованиями в РФ, на Дальнем Востоке
отмечается полное отсутствие выделения H.
influenzae, что объясняется отсутствием высококачественных сред и особых
условий культивирования.
Острый бактериальный синусит. При изучении роли возбудителей
вызывающих острый синусит, при оказании медицинской помощи в
амбулаторно-поликлинических условиях, были отмечены трудности с выбором
биологического материала для идентификации этиологических агентов. Наиболее
достоверные результаты для идентификации возбудителя острого синусита при
микробиологическом исследовании можно получить, используя в качестве золотого
стандарта исследование аспирата из полости придаточных пазух носа. В
существующих на сегодняшний день рекомендациях и стандартах оказания медицинской
помощи больным с острым синуситом в амбулаторно-поликлинических условиях
проведение пункционной биопсии синусов показано только при неэффективности
консервативной терапии и угрозе тяжелых осложнений, в среднем частота
встречаемости подобной ситуации составляет 3%. В то же время консервативная
терапия подразумевает использование АМП, а проведение забора биологического
материала после использования АМП, очень сильно искажает результаты
микробиологического исследования. Другим вариантом верификации возбудителей
острого синусита является культуральное исследование образцов из полости носа
или носоглотки, однако оно не является показательным, так как результаты его
плохо коррелируют с выделением возбудителей, находящихся в просвете синусов. Тем
не менее для утверждения выше сказанного, был проведен бактериологический анализ
101 мазка из зева и носа на флору и чувствительность к антимикробным препаратам
от больных с острым синуситом в амбулаторно-поликлинических условиях выполненных
по назначению оториноларинголога.
Положительный бактериологический ответ был получен у 77 (76,2±4,2 %) из 101
пациентов. Бактериальный этиологический агент не выделен у 24 (23,8±4,2 %)
больных. Наиболее часто в амбулаторно-поликлинических условиях при остром
синусите выделялся Str. рneumoniaе у 23 (29,9±5,2 %) пациентов, в равных
соотношениях были выделены условно патогенная микрофлора - St.
aureus и St.
epidermidis по 11 (14,3±4,0 %) (рис. 4.16).
Рис. 4.16 Этиологическая структура возбудителей вызывающих
острый синусит.
H
.
influenzae выделен только у 8 больных
(10,4±3,5 %). Обращает на себя внимание выделение грам–отрицательных
возбудителей, таких как P. aeruginosa и K
l. pneumonia у 9
(11,7±3,7) больных. В то же время по данным Российского многоцентрового
исследования
SSSR, биологический материал в котором
получен пункционным способом, более 50% всех случаев острого бактериального
синусита вызывается
Str.
pneumonia
и
H.
influenzae. Таким образом, в
упомянутом исследовании подтверждается предположение о недостаточной
достоверности рутинного использования микробиологического исследования мазков из
носа и зева на флору у больных с острым синуситом.
Обострение ХОБЛ. Для изучения этиологического спектра возбудителей
вызывающих обострение ХОБЛ, был проведен анализ 131 посева мокроты на флору от
больных с обострением ХОБЛ в амбулаторно-поликлинических условиях. Отсутствие
роста микрофлоры было выявлено у 34 (26,0±3,8 %) больных. У 97 (74,0±3,8 %)
пациентов были выявлены бактериальные агенты, которые представлены на рисунке
4.17.
Из выделенных микроорганизмов наибольший удельный вес приходится на Str.
рneumoniaе, который обнаружен у 30 (30,9±4,7 %) больных. Второе место занимает
Str. viridans выделенный от 19 (19,6±4,0 %) пациентов, третье и четвертое место
делят по частоте выделения Kl. pneumonia и Str. pyogenes, на долю которых
приходиться по 14,4±3,6 %. Обращает внимание высокий удельный вес выделения P.
aeruginosa, которая выделена от 7 (7,2±2,6 %) больных.

Рис. 4.17 Этиологическая структура возбудителей вызывающих
обострение ХОБЛ.
По литературным данным частота бактериального обострения ХОБЛ оценивается в
пределах 50-80%. Наиболее часто основными возбудителями обострения ХОБЛ являются
H. influenzae (30-70%),
M. catarrhails (8-13%),
представители семейства Enterobacteriaceae (К.
pneumoniae и Е. coli) и
S. pneumoniae (10-15%). И,
наконец, менее чем в 5% случаев выделяются P.
aeruginosa и представители семейства
Enterobacteriaceae, преимущественно К.pneumoniae и
Е. coli. Роль К. pneumoniae
возрастает у лиц, страдающих алкоголизмом и имеющих выраженные структурные
изменения бронхолегочной системы. Ведущее значение H.
influenzae подтверждается не только при обострении ХОБЛ,
но и при других нетяжёлых инфекций дыхательных путей, что показано в
исследовании RESP в США.
Таким образом, в Дальневосточном регионе отмечается отличие в выделенной
микрофлоре при обострении ХОБЛ на догоспитальном этапе, что обусловлено с одной
стороны недостаточным качеством бактериологического обследования больных с одной
стороны, что демонстрируется более чем в 30% случаев выделением Str. pyogenes и
Str. viridans и сниженным выделением H.
influenzae, а с другой стороны неблагоприятным социальным уровнем больных
и не доступностью качественной медицинской помощи пациентам с низкими доходами с
другой. Что подтверждающимся более высоким суммарным выделением у последних
Грам-отрицательной флоры более чем в 20% - К. pneumoniae
и P. aeruginosa.
Острая внебольничная пневмония. Для изучения возбудителей
внебольничной пневмонии был проведен анализ 170 посевов мокроты на флору у
детей, 244 посевов мокроты на флору от взрослых больных получавших медицинскую
помощь в амбулаторно-поликлинических условиях. Помимо этого произведен анализ
результатов 230 посевов мокроты на флору от военнослужащих с острой
внебольничной пневмонией (ОВП), получавших медицинскую помощь в стационарных
условиях, поскольку оказание медицинской помощи военнослужащим с ОВП, в
соответствии с регламентирующими документами всегда проводиться только в
стационарных условиях. Отрицательные результаты посевов чаще всего наблюдались у
военнослужащих ─ 121 (52,6±3,3 %), что обусловлено высоким удельным весом
выделения атипичных возбудителей M.
pneumoniae и С. pneumoniae, которые обнаруживаются
от 3,4 % до 43 % случаев. Данный факт также косвенно подтверждается
одномоментным поступлением молодых людей в возрасте от 18 до 24 лет из закрытых
коллективов (одной военной части) в виде эпидемических вспышек. Эти пациенты,
как правило, при высокой лихорадке имеют нормальную лейкоцитарную формулу и
слизистую мокроту (рис. 4.18).
Аналогичная ситуация отмечается у детей, где количество отрицательных
микробиологических исследований отмечено у 86 (50,6±3,8 %) пациентов, во многом
это связано с трудностью качественного сбора мокроты.
Наименьшие количество отрицательных показателей результатов мокроты на флору
отмечено у 117 (48,0±3,2 %) взрослых больных получавших медицинскую помощь в
амбулаторных условиях.
Наиболее частым возбудителем острой внебольничной пневмонии во всех группах
пациентов на амбулаторно-поликлиническом этапе оказания медицинской помощи
является Str. рneumoniaе, на долю которого приходилось от 40,9±4,4 % в группе
взрослых больных и до 78,9±3,9 % в группе военнослужащих (рис. 4.19). У
военнослужащих второе место по частоте встречаемости была H.
influenzae, которая была выделена у 11 (10,1±2,9 %)
пациентов, третью позицию занимала M. catarrhalis, которая выделена у 8 (7,3±2,5
%) больных.

Рис. 4.18 Уровень отрицательных микробиологических
исследований при посеве мокроты от больных с острой внебольничной пневмонией.
Таким образом, этиологическая структура острых внебольничных пневмоний у
военнослужащих практически идентична спектру возбудителей описываемых в
руководствах по лечению ОВП в закрытых коллективах у лиц молодого возраста.
У детей лидирующие позиции в по частоте выявления занимает Str. рneumoniaе,
который был выделен у 58 (69,0±5,0 %) больных, второе место занимает M.
catarrhalis, которая выделена у 8 (9,5±3,2 %) больных и третье место занимает
H. influenzae выделенная у 6
(7,1±2,8 %) пациентов. Структура этиологических возбудителей ОВП у детей в
Дальневосточном регионе на амбулаторно-поликлиническом этапе соответствует
этиологической структуре возбудителей пневмоний у детей старше 6 месяцев, где
основной удельный вес приходиться на Str. рneumoniaе до 60%, реже встречается
H. influenzae (до 10%).
В структуре возбудителей ОВП у взрослых больных значительный удельный вес
приходится на грам-отрицательных возбудителей выделенных у 39 (30,7±4,1 %)
пациентов, таких как M. catarrhalis у 13 (10,2±2,7 %) пациентов,
H. influenzae у 5 (3,9±2,7 %) и представителей
семейства Enterobacteriaceae у 20 (15,7±3,2 %) пациентов.
Полученные данные по этиологической структуре ОВП в регионе соответствуют
международным результатам исследований представленных в национальных
рекомендациях Швейцарии и Британского торакального общества, где на долю
Str. рneumoniaе приходиться от 20
до 60 %, , H. influenzae - от 3 до
10 %, на грамотрицательные палочки - до 10%.
Рис. 4.19 Этиологическая структура возбудителей вызывающих
ОВП у разных категорий пациентов.
Единственной отличительной характеристикой полученных результатов
этиологического исследования ОВП у взрослых в регионе является высокое выделение
условно-патогенных возбудителей до 25,2±3,9 % (St.
aureus и Str. viridans по 8,7±2,5 %. У 6 (4,7±1,9 %)
пациентов выделен Str. pyogenes и St. еpidermidis,
который идентифицирован у 4 (3,1±1,5 %) больных), что во многом объясняется
частым использованием пациентами АМП до осмотра врача и забора биологического
материала.
На основании вышеизложенного, можно сделать вывод, что бактериологическая
флора внебольничных инфекций дыхательных путей в Дальневосточном регионе,
аналогична флоре регистрируемой в центральных регионах России и в мире, с
некоторыми девиациями частоты в зависимости от качества микробиологического
исследования и применения АМП до проведения специфической терапии антибиотиками.
4.3.3. Показатели резистентности микроорганизмов к АМП у больных с
инфекционной патологией дыхательных путей.
Резистентность микроорганизмов к АМП может существенно отличаться в различных
странах и регионах, что во многом связано с использованием принятых в территории
стандартов антимикробной терапии, объемом финансирования программы
государственных гарантий оказания медицинской помощи, количеством случаев
неадекватно проводимой фармакотерапии, распространенностью самолечения,
экономическим достатком населения. В РФ существуют значительные территориальные
вариации частоты резистентности возбудителей внебольничных инфекций к АМП. В
этой связи при планировании политики антимикробной терапии в регионе более
рационально опираться на локальные данные, полученные в конкретном регионе.
Streptococcus рneumoniaе. По нашим данным наиболее частым
возбудителем вызывающим инфекции дыхательных путей в региональной амбулаторной
практике является Str. рneumoniaе выделенный у 272 (19,2±1,0 %) пациентов.
Биологический материал (мокроту) подвергали стандартному бактериологическому
исследованию с определением чувствительности к антибиотикам методом дисков.
Полученные данные демонстрируют высокие уровни резистентности Str. рneumoniaе
к тетрациклину 41,3±4,5 %, эритромицину 27,6±3,0 %, линкомицину 27,6±8,1 %,
ко-тримоксазолу 31,9±6,8 %. В то же время низкий уровень резистентности
отмечается к группе β-лактамных антибиотиков от 0 % для цефалоспоринов
IV поколения до 7,1±1,6 % для пенициллина (таб. 4.6).
Формирования резистентности Str. рneumoniaе к макролидным антибиотикам обычно
обусловлено активным выведением антибиотиков из бактериальных клеток и
изменением мишени действия (метилирование рибосом). В результате мутаций в
V домене 23S рРНК, рибосомальных
белков L4 снижается сродство к антимикробным препаратам и формируется
клиническая значимая устойчивость ко всем макролидам и линкозамидам. Данным
механизмом резистентности, по-видимому, объясняются практически идентичные
показатели резистентности Str. рneumoniaе к эритромицину 27,6±3,0 %,
азитромицину 23,8±6,6 %, кларитромицину 26,5±7,6 %.
Результаты международных исследований, проведенных в последние годы,
показывают, что частота выявления нечувствительных к пенциллинам штаммов
S. pneumoniae в Западной Европе
составляет 25-30%.
Таблица 4.6. Показатели резистентности Str. pneumoniae от
больных с внебольничными инфекциями дыхательных путей получавших медицинскую
помощь в амбулаторно-поликлинических условиях г. Хабаровска.
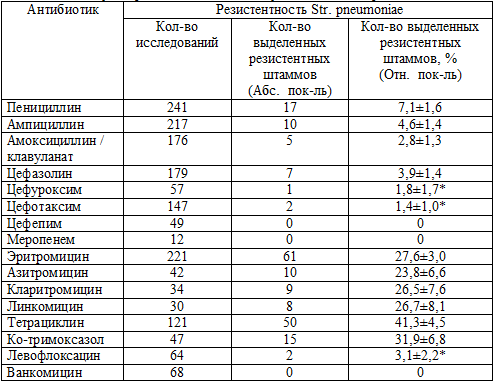
*- р>0,05
Анализ результатов исследований, выполненных в 1999-2000 гг., свидетельствует
о значительной вариабельности частоты обнаружения нечувствительных к пенициллину
штаммов S. pneumoniae в Европе.
Наиболее высокая распространенность таких штаммов зафиксирована во Франции
(45%), Израиле (39%) и Испании (35%), а наиболее низкая (меньше 3%) - в
Нидерландах, Швеции и Норвегии. За период с 1999 по 2001 г. в Европе общая
резистентность инвазивных штаммов S.
pneumoniae к эритромицину составляла 17,6%. Наиболее высокая (более 30%)
частота обнаружения нечувствительных к эритромицину штаммов S.
pneumoniae наблюдалась в Италии, Франции, Бельгии, а
самая низкая (меньше 3%) ─ в Чехии, скандинавских странах, Нидерландах,
Германии, Австрии и Исландии (3-10%). Данные исследования
PROTEKT, проведенного в 1999-2000 гг. в Европе, показали, что средняя
частота выявления штаммов S. pneumoniae,
нечувствительных к макролидам, ко-тримоксазолу, тетрациклинам и фторхинолонам,
составляет 25,1%, 33,7%, 24,1% и 0,1% соответственно (Gruneberg
R.N. et al., 2002).
При сравнении уровней резистентности Str. рneumoniaе в РФ с данными
полученными в выше указанном исследовании, обращает внимание отличие по частоте
выделения резистентных штаммов к макролидным антибиотикам. Так в среднем по РФ
уровень резистентности Str. рneumoniaе к эритромицину составляет 6,6 %. Имеются
достоверные отличия этого показателя от уровня резистентности к эритромицину
17,36±3,16 % в группе носителей Str. рneumoniaе из организованных детских
коллективов территорий ДФО (р<0,03). Также статистически достоверные отличия
выявлены с показателями резистентности к эритромицину 27,6±3,0 % в группе
амбулаторных больных с инфекциями дыхательных путей в ДФО (рис. 4.20).
При анализе резистентности Str. рneumoniaе к ко-тримоксазолу, отмечаются
достоверные отличия между показателями резистентности в РФ 29,6 % и уровнем
резистентности среди носителей пневмококка в Дальневосточном регионе -
54,86±4,14 % (p<0,03).
В Дальневосточном регионе отмечается более высокая частота резистентности Str.
рneumoniaе к ампициллину 4,6±1,4 % и амоксициллину / клавулановой кислоте
2,8±1,4 %, по сравнению с показателями полученных в РФ соответственно по 0,3%,
без выявления достоверных отличий (p>0,05).

Рис. 4.20 Резистентность штаммов Str. рneumoniaе к АМП в РФ
и ДФО, полученных от детей из детских дошкольных учреждений (ДДУ), амбулаторных
больных с внебольничными инфекциями дыхательных путей, %.
При сравнении уровней резистентности пневмококка к АМП между группой
амбулаторных больных с внебольничными инфекциями дыхательных путей и между
группой больных с внебольничной инфекцией дыхательных путей получавших
медицинскую помощь в условиях 301 ОВКГ, не было обнаружено достоверных отличий
по показателям резистентности (p>0,05).
Streptococcus pyogenes. Он занимает второе место по частоте выделения
от больных с инфекциями дыхательных путей в амбулаторно-поликлинической
практике. Данный возбудитель отмечался у 118 (8,3±0,7 %) пациентов. На
сегодняшний день Str. pyogenes в ДФО демонстрирует полное отсутствие
резистентности к β-лактамным антибиотикам. В то же время отмечаются высокие
уровни резистентности к тетрациклину 22,2±4,2 %, эритромицину 21,9±4,6 % (таб.
4.7)
При сравнении полученных результатов с данными многоцентрового исследования
ПеГАС (проект организован НИИ Антимикробной химиотерапии (руководитель Л.С.
Страчунский)) проведенного в РФ, - структура резистентности Str. pyogenes к АМП
практически соответствуют центральным регионам РФ, где также отсутствовала
резистентность к β-лактамным АМП (Рисунок 4.8). Отмечается более высокий уровень
резистентности (p>0,05) к макролидным антибиотикам в
Дальневосточном регионе 21,9±4,6 %, чем Центральных регионах РФ 11,7 %.
Таблица 4.7. Показатели резистентности Str. pyogenes от
больных с внебольничными инфекциями дыхательных путей получавших медицинскую
помощь в амбулаторно-поликлинических условиях г. Хабаровска.
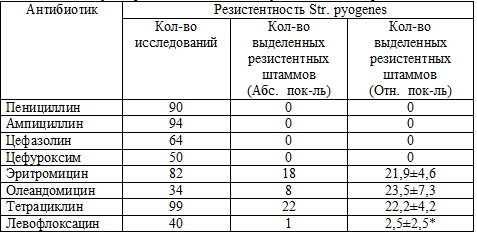
*- р>0,05
Данная проблема является актуальной во многих регионах, где уровень
резистентности к макролидным препаратам превышает 30%.
В то же время в Дальневосточном регионе по сравнению с РФ, отмечено
достоверно более низкие уровни резистентности к тетрациклину 22,2±4,2 % и 46,6%
соответственно (p<0,05).

Рис. 4.21 Резистентность Str. pyogenes к антимикробным
препаратам.
Haemophilus influenzae
Одну из лидирующих позиций в этиологической структуре возбудителей
внебольничных инфекций дыхательных путей занимает H. influenzae, которая была
выделена от 33 (2,33±0,4 %) больных. Низкая выявляемость гемофильной палочки
связана с тем, что данный возбудитель является прихотливым и требует особых
условий для выделения и идентификации.
Из результатов исследования можно сделать вывод, что устойчивость H.
influenzae к антимикробным препаратам не является терапевтической проблемой в
регионе, так как не был обнаружен не один штамм H. influenzae резистентный к
защищенным аминопенициллинам, цефалоспоринам II-IV
поколений, фторхинолонам. Отмечаются недостоверные показатели резистентности к
ампициллину 6,7±6,4 %, тетрациклину 12,5±11,7 % и эритромицину 18,8±9,8 % (таб.
4.8).
В публикациях посвященных вопросам устойчивости к микроорганизмов АМП
встречаются спорные сведения о высокой частоте устойчивости H. influenzae к ряду
антибактериальных препаратов, в том числе к аминопенициллинам, цефалоспоринам и
макролидам. Так резистентность к ампициллину в Испании составляет 30,6 %, а в
Германии - 0,6 %. По данным отечественных авторов резистентность колеблется от
5,2 % до 12,8 %. Таким образом, полученные результаты резистентности H.
influenzae к ампициллину в Дальневосточном регионе достоверно не отличается от
данных представленных исследователями по РФ (p>0,05)
(рис. 4.22).
Таблица 4.8. Показатели резистентности H. influenzae от
больных с внебольничными инфекциями дыхательных путей получавших медицинскую
помощь в амбулаторно-поликлинических условиях г. Хабаровска.
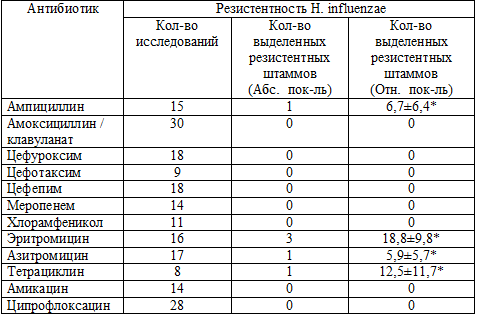
*- р>0,05
Макролиды – это один из наиболее часто применяемых классов АМП для лечения
заболеваний вызываемых H. influenzae. Наиболее активным препаратом в данной
группе является азитромицин.
В соответствии с современными представлениями, определение чувствительности к
макролидам представляет нерешенную проблему во всем мире, не существует
достоверных критериев чувствительности, и тестирование как таковое носит
субъективный характер. Поэтому представляемые данные в исследованиях проведенных
в мире и РФ имеют спорное значение и толкование. Показатель резистентности H.
influenzae к азитромицину в РФ составляет 1,5 %, при сравнении с полученными
данными в Дальневосточном регионе 5,9±5,7 %, не было отмечено достоверных
отличий.
Рис. 4.22 Резистентность H. influenzae к АМП в ДФО и РФ.
Заключение. Носительство пневмококка в организованных коллективах
здоровых детей Хабаровского края составляет 70,83 %, все штаммы были
чувствительны к аминопенициллинам, что сопоставимо с результатами в других
регионов России. Исследования колонизирующих штаммов дают представление об
уровне резистентности в популяции данного вида микроорганизма в регионе и
возможности проведения рациональной эмпирической терапии. Что же относительно
структуры возбудителей острых внебольничных инфекций дыхательных путей в ДФО, то
полученные нами данные соответствует результатам многоцентровых исследований в
центральных регионах России и в мире, с некоторыми девиациями частоты в
зависимости от качества микробиологического исследования.
Результаты исследований биологических сред проведенные для верификации
этиологических агентов при остром среднем отите и остром бактериальном синусите
показали, что забор материала из носа и зева для бактериологического
исследования характеризуется низкой информативностью результатов.
Основные возбудители (Str. pneumoniae, Str. pyogenes и H.influenzae)
вызывающие инфекции дыхательных путей в амбулаторно-поликлинических условиях
Дальневосточного региона показывают низкий уровень резистентности к β-лактамным
антимикробным препаратам, но высокие показатели резистентности микрофлоры
отмечены к группе макролидных антибиотиков, что должно стимулировать проведение
переоценки клинического значения этих препаратов и пересмотр политики их
назначения. На основании результатов структуры возбудителей внебольничных
респираторных инфекций в ДФО и резистентности основных этиологических агентов
можно рекомендовать использовать аминопенициллины и защищенные аминопенициллины
для стартовой антимикробной терапии при лечении респираторных инфекций в
амбулаторных ЛПУ ДФО.

