Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
5.1. На пути к безопасной, качественной и доступной антимикробной
терапии распространенных заболеваний
Большинство ЛПУ Дальневосточного региона находится в собственности
муниципальных органов власти, а остальные принадлежат региональным властям или
многочисленным ведомствам, акционерным обществам, частным лицам и т.п.
Государственные (муниципальные) ЛПУ продолжают управляться «традиционным»
образом, когда отсутствует увязка затрат с результатами работы. Это противоречит
духу рыночных реформ, в рамках которых интегрированная модель здравоохранения
региона должна быть заменена на договорные отношения между отдельным
«покупателем» и «производителем» услуг. На деле, разделения на покупателей и
производителей еще почти не существует, и лишь небольшое количество медицинских
учреждений выступают в роли конкурирующих друг с другом независимых или
самоуправляемых организаций, при этом их выживание не связано с существованием
единственного покупателя, монополизирующего рынок. Существующие производители
услуг зачастую выигрывают от монопольного положения в большинстве муниципальных
образований территорий ДВФО, поскольку им не приходится действовать в условиях
конкурентного рынка.
Если провести анализ заболеваемости по обращаемости любой территориальной
поликлиники обслуживающей все возрастные группы населения, причем совсем не
важно, где она расположена ─ в центре «региональной столицы» Дальнего Востока
или в маленьком, затерянном среди тайги рабочем поселке, то первое место займут
пациенты, которые обращаются со вполне стандартным набором симптомов: лихорадка,
кашель, насморк, общее недомогание, головная боль и пр. Это, как правило,
болезни органов дыхания ─ МКБ-10 Класс Х (J00 ─
J99). Причем чаще всего врачу приходится иметь дело с так
называемыми острыми респираторными инфекциями (ОРИ). Последующие места занимают
пациенты, которые обращаются по поводу различных сердечно-сосудистых
расстройств, повышения артериального давления и сопутствующих ему болям в
области сердца, головной боли и пр. ─ МКБ-10 Класс IX
(100-199) Болезни системы кровообращения, а так же болезни костно-мышечной
системы, мочеполовой системы, органов пищеварения и т.п. Тем не менее, во многих
случаях распространенных заболеваний перед лечащим врачом стоит проблема ответа
на вопрос: «Назначать или не назначать антибактериальную терапию?». Именно на
этом этапе совершается значительное число отклонений от существующих
рекомендаций и технологий оказания медицинской помощи.
Проблема врачебных ошибок при проведении фармакотерапии, которая весьма остро
стоит при изучении причинно-следственных связей формирования осложнений, в
значительной мере зависит от уровня обеспечения врачебными кадрами ЛПУ в первую
очередь и лишь во вторую очередь зависит от уровня их подготовки. В регионе пока
не сформирована система регистрации неблагоприятных побочных реакций при
применении ЛС, хотя в России имеется первый опыт такой работы. Так в Российской
детской клинической больнице (РДКБ) с 2007 года начала работать внутрибольничная
система спонтанных сообщений о неблагоприятных побочных реакциях. Динамика
поступлений спонтанных сообщений о неблагоприятных побочных реакциях применения
ЛС с мая 2006 по февраль 2008 года выглядела следующим образом: больше всего
сообщений было получено на антибактериальные препараты – 43, на втором месте –
антиконвульсанты (17 сообщений), что совпадает с общемировыми тенденциями (рис.
4.1.)
По мнению значительного числа специалистов и пациентов применение АМП
является вполне рутинной процедурой и число осложнений при их применении велико.
Только по данным предварительного мониторинга они выходят на первое место в
структуре неблагоприятных эффектов при применении ЛС.
Региональный оттенок снижению эффективности применения АМП
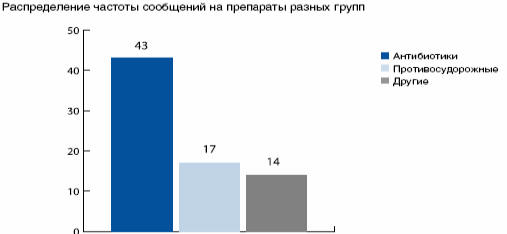
Рис. 4.1. Структура спонтанных сообщений о неблагоприятных
побочных реакциях применения ЛС в РДКБ.
(Приведено по «С.К. Зырянов, А.Н. Грацианская, Ю.Б. Белоусов. Фармаконадзор.
// Менеджмент качества в сфере здравоохранения и социального развития № 3, 2008.
С. 169.»)
придает кадровая ситуация в ЛПУ отрасли, которая далеко не оптимальна, не
только в России, но и в экономически развитых странах мира. Рынок труда в
отрасли здравоохранения Дальнего Востока уже многие годы имеет несколько
свободных сегментов, в частности это сегмент первичной медико-санитарной помощи.
В реальной ситуации ЛПУ первичного уровня имеют дефицит врачебных кадров до 50%
и никакие среднесрочные планы по типу приоритетного национального проекта
«Здоровье» ситуацию пока не исправили. Все чаще и чаще в условиях региона
первичная медико-санитарная помощь оказывается специалистами со средним
медицинским образованием − фельдшерами, зубными врачами и медицинскими сестрами.
Вполне естественно, что требовать от специалистов доврачебного уровня
современных подходов при назначении АМП, не представляется возможным.
Интенсивная интеграция России в мировую экономику и предстоящее вступление
нашей страны в ВТО обусловливают необходимость тщательного изучения рынков
здравоохранения. По оценкам ведущих специалистов, на долю медицинских услуг
приходится около 82% мирового рынка здравоохранения, лекарственные средства
занимают 10% оборота, инновации — 5%, медицинская техника — 2,3%,
образовательные услуги — 0,6%. Возрастание объемов рынков медицинских услуг
играет стимулирующую роль — влечет за собой рост товарного сегмента,
активизирует разработку новых технологий и спрос на медицинское образование.
Интегрирующими же факторами мирового рынка здравоохранения являются его
инновационный и товарный сегменты, глобализация медицинского страхования и, с
другой стороны, узкая специализация национальных рынков здравоохранения. В этих
условиях большое значение приобретает эффективность функционирования
национальной системы подготовки и распределения медицинских кадров.
По оценке экспертов ВОЗ, без дополнительных 4 миллионов медицинских
работников глобальная борьба со СПИДом, малярией, туберкулезом и другими
распространенными, в том числе и инфекционными, заболеваниями может оказаться
безуспешной. На фоне бедности, политической нестабильности и неравномерного
экономического роста все больше распространяется СПИД и другие болезни,
происходит утечка «медицинских мозгов» из бедных в богатые страны и из сельских
районов в города, из провинциальных регионов в центральные.
В первой половине 90-х годов прошлого века здоровье большей части населения
Дальнего Востока значительно ухудшилось. Рыночные реформаторы в первую очередь
связывают эти процессы с застарелыми недостатками советского здравоохранения,
которое не было подготовлено к изменению эпидемиологической обстановки и не
уделило должного внимания неинфекционным заболеваниям, значение которых
значительно возросло. После продолжающей деградации экономики региона в начале
XXI века показатели здоровья населения Дальнего Востока ухудшились еще больше.
Представители региональных элит снижение уровня здоровья населения связывают с
политическими и экономическими потрясениями, которые отразились на системе
медицинского обслуживания населения и качестве фармацевтических услуг.
По нашему же мнению, гораздо важнее прямое влияние социально-экономических
реформ последних десятилетий на здоровье человека в виде нарушения работы
системы санитарной безопасности территории, неуверенности земляков в завтрашнем
дне, ухудшении материального положения семьи, чувства тревоги и состояние
хронического стресса, заглушаемых повальным пьянством. В такой ситуации решить
проблемы кризиса регионального здравоохранения только за счет повышения
доступности, качества и безопасности медицинской помощи ─ задача на грани
утопии, но и, тем не менее, эта задача требует своего неотложного решения.
Под обеспечением качества и эффективности медицинской помощи подразумевается
не только определенная степень мастерства и сокращение неравноправия в
укреплении здоровья, но и решение вопросов организации медико-санитарной помощи
широким слоям населения. За последнее время диапазон параметров качества заметно
расширился и ориентирован не только на достижение наиболее оптимального исхода
заболевания, но и на создание условий для равноправия, безопасности,
результативности, эффективности, адекватности, наличия, доступности и
приемлемости помощи, а также на предоставление права выбора пациенту.
Проводимые реформы, делая систему медицинской помощи населению региона более
рациональной, должны были освободить средства, которые позволили бы эффективнее
отвечать потребностям населения. Тем не менее, показатели здоровья все так же
удручают, а реформы, которые должны были вызвать переориентацию здравоохранения
на первичное медицинское обслуживание и профилактику, чтобы быстрее добиться
видимых улучшений в здоровье населения, в этих вопросах не преуспели.
Там, где интересами медицинских учреждений управлять действительно удается,
экономическая эффективность медицинской помощи возрастает. Однако делать общие
выводы об изменениях в этой области чрезвычайно сложно, поскольку многие из
современных проявлений порождены попытками выйти из критической ситуации. Как бы
то ни было, улучшить экономическую эффективность до ожидаемого уровня не
удалось. В значительной мере это обусловлено неполным исполнением закона о
медицинском страховании и тем, что страховые компании выполняют лишь часть
возложенных на них функций. Возможности выбора у потребителей не изменились,
хотя реформы и намеревались их расширить. По сути, выбор сегодня есть только у
пациентов, способных платить за медицинские и фармацевтические услуги. Судя по
всему, и качество медицинского обслуживания, если говорить об его структурной
составляющей, улучшилось лишь в коммерческих — частных медицинских учреждениях.
Территориям Дальнего Востока следует определить для себя и выбрать
соответствующий набор параметров, лежащих в основе планирования программ по
доступности, качеству и безопасности лекарственной помощи, отвечающих
региональным приоритетам и специфике социально-экономического контекста.
Важнейшим подходом в данном случае является введение в повседневную практику
работы персонала ЛПУ принципов медицины, основанных на доказательствах.
Медицинские и фармацевтические услуги — услуги особого свойства. Соответственно
язык и принципы потребительского подхода к ним должны применяться с некоторыми
оговорками. Потребители медицинских и фармацевтических услуг, впрочем, так же,
как и те, кто их производит, нередко весьма приблизительно представляют
соответствующие ценности. Это касается, конечно, ценностей здоровья, но, в
первую очередь, — ценностей приобретаемых ЛС и вмешательств. В этом отношении
наметились изменения лишь с восьмидесятых годов ХХ века, по мере формирования
принципов «доказательной медицины», но пока в медицинской практике остаётся
много ЛС и вмешательств, относительная и абсолютная ценность которых до сих пор
неизвестна, а иногда и просто сомнительна.
Опыт экономически развитых стран мира с жестко централизованными, частично
централизованными и децентрализованными системами охраны здоровья позволяет
говорить о необходимости реструктуризации системы здравоохранения России на
основе разумной централизации с целью рационального использования ресурсов
системы здравоохранения и обеспечения населения максимально возможным уровнем
КМП.
Поскольку финансирование отрасли здравоохранения обеспечивается из многих
источников, оценка возможностей обеспечения всех слоев населения медицинской
помощью одинакового качества становится проблематичной. Малообеспеченные группы
населения в реальной ситуации не смогут получить медицинские и фармацевтические
услуги надлежащего уровня качества по причине дефицита ресурсного обеспечения
программы государственных гарантий оказания бесплатной медицинской помощи.
В преобразованиях в системе здравоохранения Дальнего Востока слишком большое
значение придавалось введению нового метода финансирования. Вероятно, это
объясняется тем, что основной причиной сформировавшихся проблем отрасли
здравоохранения считали недостаток средств. В итоге вопросам улучшения здоровья,
качества производства медицинских и фармацевтических услуг, эффективности и
целесообразности использования средств уделяли крайне мало внимания, а ведь
каждый из этих вопросов чрезвычайно важен сам по себе и каждый требует особого
подхода. Это не означает, что вопросами качества, безопасности и доступности
медицинской и фармацевтической помощи на Дальнем Востоке вовсе не занимались.
Просто считалось, что они разрешатся косвенно и сами собой под влиянием рыночных
отношений, которые возникнут, когда будет введено медицинское страхование. В
рынке видели спасение от всех бед — и от недостатка средств, и от прочих пороков
системы. Все оказалось не так, и сегодня российскому здравоохранению в целом и
здравоохранению Дальнего Востока в частности в условиях крайней неопределенности
и жесточайших ограничений предстоит попытаться сохранить здоровье населения.
Внутренние резервы отрасли здравоохранения дальневосточного региона
фактически исчерпаны, так как в течение последних 10-15 лет количественные и
качественные характеристики кадровых ресурсов резко ухудшились. Мониторинг
состояния здоровья трудовых ресурсов системы здравоохранения, как основы
медицины региона показывают, что состояние здоровья медицинских работников ниже,
чем у дальневосточников в целом. Если же рассматривать показатели обеспечения
кадрами систем здравоохранения субъектов РФ ДФО, то они должны внушать оптимизм.
Число врачей составляет от 36,4 до 81, 0 на 10 тыс. населения. Однако при
системном анализе обеспеченности кадрами ЛПУ бросается в глаза значительные
структурные диспропорции, которые заключаются в том, что значительная часть
врачебных кадров достигла предпенсионного и пенсионного возраста и
концентрируется в областных/краевых больницах. А уже на уровне муниципальных
поликлиник «региональных столиц» ощущается недостаток врачей. Но самый острейший
кадровый дефицит сформировался в ЛПУ районных центров, сельских участковых
больницах и врачебных амбулаториях.
Дальний Восток России в начале XXI века, являясь зоной
экономической депрессии, продолжает испытывать трудности в обеспечении трудовыми
ресурсами ЛПУ отрасли здравоохранения. Причем качество имеющихся трудовых
ресурсов с точки зрения их физического и психического здоровья значительно ниже,
чем в соседних странах АТР. В этой связи не следует рассчитывать на то, что
формирующийся дефицит квалифицированных кадров в отрасли здравоохранения, как в
других отраслях региона, будет покрыт за счет граждан Китая – выпускников
российских вузов и колледжей, поскольку соседи по АТР ведут свою, весьма
эффективную кадровую политику, стимулирующую возвращение на родину студентов
обучающихся за границей.
Амбиционные планы по поступательному экономическому развитию Дальнего Востока
«торпедировались» ранее дефицитом инвестиций в «человеческий фактор», в том
числе и в развитие медицины. Это привело к тому, что, в течение последних 10—15
лет наблюдается рост заболеваемости населения региона практически во всех
группах нозологий, особенно высоки темпы прироста по болезням системы
кровообращения, болезням костно-мышечной системы, травмам и отравлениям. На этом
фоне наблюдается рост показателей временной нетрудоспособности в различных
категориях работающего населения связанный с увеличением числа случаев и дней
нетрудоспособности по поводу простудных и инфекционных заболеваний, основой
стратегии лечения которых является применение АМП.
В течение последнего десятилетия проблема кадрового дисбаланса в отрасли
здравоохранения региона не решается, а отказ от нормирования кадров в системе
здравоохранения на фоне повсеместного сокращения коечного фонда ЛПУ,
сопровождается сокращением должностей производителей медицинских услуг – лечащих
врачей, медицинских сестер и прочего медицинского персонала. Еще более усиливает
диспропорции и то, что вопреки здравому смыслу и принципам эффективности
производства медицинских услуг во многих ЛПУ растет число должностей
административно-хозяйственного и управленческого аппарата, а это в свою очередь
увеличивает уровень себестоимости медицинских услуг и непроизводительные
расходы. Неудержимые темпы роста кадровой численности непроизводительного
сектора ЛПУ заслуживают пристального внимания контрольно-ревизионных органов
исполнительной власти региона.
Не добавляют оптимизма данные мониторинга социологических опросов врачей
проводимых нами в течение последнего десятилетия. Около половины опрошенных
специалистов оценивают нынешнее положение дел в здравоохранении как плохое или
кризисное. Большинство врачей (более 67,2%) считают, что в ближайшие годы
ситуация кадрового обеспечения отрасли здравоохранения не изменится к лучшему.
По данным социологических опросов, проводимых нами в последние годы, более ⅓
молодых врачей планируют переехать в центральные регионы России, а около 5% - за
рубеж. Параллельно проводимые опросы выпускников региональных медицинских вузов
показал, что 36,7% из них планируют работать в ЛПУ центральных регионов России,
а 9,4% рассчитывают получить работу за рубежом.
На сложившуюся кадровую ситуацию в ЛПУ региона накладывает свой отпечаток
значительное число пациентов, страдающих заболеваниями, вызванными различными
медицинскими услугами и неблагоприятными реакциями на лекарственные средства.
Эти неблагоприятные эффекты, которые могут быть достаточно серьезными и даже
смертельными, связаны с любым аспектом современной медицины, включая лекарства,
диагностические процедуры различные хирургические манипуляции и др. Усугубляет
кадровые диспропорции в ЛПУ региона и тесно связанная с ними идеология
самолечения. В частности − это самостоятельное применение антибиотиков
населением, в т.ч. использование без консультации с врачом антибиотиков,
оставшихся от предыдущих назначений. На Дальнем Востоке проблема самолечения
антибиотиками стоит особенно остро: АМП можно свободно купить в аптеках, и
население приобретает антибиотики самостоятельно, применяя последние без
рекомендации врача и при отсутствии четких показаний.
В настоящее время в России различают девять групп ЛС (наркотические,
психотропные, прекурсоры, ядовитые, сильнодействующие, список А, список Б, общий
список, ОТС-препараты). Все антибактериальные препараты (включая ряд АМП для
местного применения) в настоящее время входят в список Б и являются рецептурными
препаратами однако, поскольку не существует реально действующих регуляторных мер
на государственном и тем более региональном уровнях по отпуску АМП, их можно
свободно приобрести в государственных и коммерческих аптечных учреждениях
региона.
Таким образом, кадровые диспропорции системы здравоохранения региона, в
сочетании с неблагоприятными эффектами бесконтрольного применения ЛС,
формируют значительное число проблем политического, экономического и
социального плана. Отрицательный отпечаток на них накладывает и то, что
отечественное здравоохранение в начале XXI века, не имеет
единой и ясной цели. Одновременно система преследует несколько целей. Во первых,
это реализация т.н. «национального проекта». Это, так и не доведенная до своего
логического конца «Концепция развития здравоохранения и медицинской науки в
Российской Федерации». Это реализация достижений научно-технического прогресса в
отечественной медицине, включая нанотехнологии и др. Многие пациенты убеждаются
в том, что отечественное здравоохранение пока полностью не вышло из состояния
хронического кризиса конца прошлого века, последствия которого выражаются в
одном из главных критериев – снижении уровня доступности, качества и
безопасности медицинских и фармацевтических услуг.
Вполне естественно, что государство пытается осуществлять перечень мер по
обеспечению качества и безопасности услуг в отечественном здравоохранении, не
нарушая прав производителей с помощью соблюдения основных принципов организации
лицензионного контроля определены Федеральным законом от 08.08.2001№ 134-ФЗ «О
защите прав юридических лиц и индивидуальных предпринимателей при проведении
государственного контроля (надзора)». Предметами мероприятий по контролю
соблюдения лицензионных требований и условий для/при осуществлении медицинской
деятельности являются:
наличие у соискателя лицензии (лицензиата) принадлежащих ему на праве
собственности или на ином законном основании зданий, помещений, оборудования и
медицинской техники, необходимых для выполнения работ (услуг), соответствующих
установленным к ним требованиям;
наличие у руководителя или заместителя руководителя юридического лица либо
у руководителя структурного подразделения, ответственного за осуществление
лицензируемой деятельности, соискателя лицензии (лицензиата) высшего (среднего
– в случае выполнения работ (услуг) по доврачебной помощи) профессионального
(медицинского) образования, послевузовского или дополнительного
профессионального (медицинского) образования и стажа работы по специальности
не менее 5 лет;
наличие у индивидуального предпринимателя − соискателя лицензии
(лицензиата) высшего (среднего – в случае выполнения работ (услуг) по
доврачебной помощи) профессионального (медицинского) образования
послевузовского или дополнительного профессионального образования и стажа
работы, по специальности не менее 5 лет;
наличие в штате соискателя лицензии (лицензиата) или привлечение им на
ином законном оснований специалистов, необходимых для дополнения работ
(услуг), имеющих высшее или среднее профессиональное (медицинское) образование
и сертификат специалиста, соответствующие требованиям и характеру выполняемых
работ (услуг);
повышение квалификации специалистов, осуществляющих работы (услуги), не
менее одного раза в 5 лет;
соблюдение лицензиатом медицинских технологий при осуществлении
медицинской деятельности, разрешенных к применению в порядке, установленном
законодательством Российской Федерации;
соблюдение лицензиатом санитарных правил при осуществлении им медицинской
деятельности;
обеспечение лицензиатом при осуществлении медицинской деятельности
контроля за соответствием качества выполняемых медицинских работ (услуг)
установленным требованиям (стандартам);
соблюдение лицензиатом правил предоставления платных медицинских услуг,
утвержденных в установленном порядке;
наличие в штате соискателя лицензии (лицензиата) специалистов,
осуществляющих техническое обслуживание медицинской техники, или наличие у
соискателя лицензии (лицензиата) договора с организацией, имеющей лицензию на
осуществление этого вида деятельности;
ведение лицензиатом при осуществлении медицинской деятельности учетной и
отчетной медицинской документации.
При этом существует достаточно четкая система планирования проведения
мероприятий по контролю со стороны лицензионного органа. Контроль за соблюдением
лицензионных требований и условий осуществляется путем проведения плановых и
внеплановых проверок. В отношении юридического лица или индивидуального
предпринимателя плановое мероприятие по контролю может быть проведено не чаще
чем один раз в два года. К плановым мероприятиям по контролю не относится
проверка возможности выполнения лицензионных требований и условий (т.н. «предлицензионный
контроль»). План мероприятий по контролю за соблюдением лицензионных требований
и условий при осуществлении медицинской деятельности разрабатывается и
утверждается ежеквартально. Срок мероприятия по контролю в отношении одного
юридического лица или индивидуального предпринимателя не должен превышать одного
месяца. В отношении субъекта малого предпринимательства плановое мероприятие по
контролю может быть проведено не ранее чем через три года с момента его
государственной регистрации.
Внеплановые проверки проводятся:
- в случаях получения информации от юридических лиц, индивидуальных
предпринимателей, граждан, органов государственной власти о нарушениях
лицензионных требований и условий и о фактах нарушений, которые могут
непосредственно причинить вред жизни, здоровью людей, окружающей среде и
имуществу граждан, юридических лиц и индивидуальных предпринимателей,
- при получении иной информации, подтверждаемой документами и иными
доказательствами, свидетельствующими о наличии признаков нарушений;
- в целях проверки устранения нарушений, выявленных при проведении
предшествующих мероприятий по контролю.
Обращения, не позволяющие установить обратившееся с жалобой лицо, не могут
служить основанием для проведения внеплановой проверки.
И, тем не менее, на практике нередки случаи производства медицинских и
фармацевтических услуг неудовлетворительного качества, последствием которых
может явиться безрезультатное лечение или причинение вреда жизни и здоровью
пациента. С точки зрения юридической оценки качества оказанной медицинской
помощи (с целью установления оснований для привлечения к ответственности
медицинских работников или ЛПУ) принято делить неблагоприятные последствия
лечения на врачебные ошибки, несчастные случаи и наказуемые упущения
(профессиональные правонарушения).
В этих условиях следует согласить с мнением некоторых специалистов, которые
считают, что, несмотря на важность глобальных целей отечественной медицины,
особое значение сегодня следует придавать решению проблем качества медицинских и
фармацевтических услуг населению, и как отдельному направлению − снижению числа
врачебных ошибок, несчастных случаев и профессиональных правонарушений при
применении АМП. Злоупотребление антибиотиками привело к тому, что прежде
восприимчивые к уничтожению микроорганизмы стали более стойкими. Серьезное
беспокойство было вызвано большим количеством потенциальных эпидемий, с которыми
трудно справиться из-за устойчивости их возбудителей. Пример этому − появление
форм туберкулеза, возбудитель которого имеет высокую устойчивость к АМП. Кроме
того, многие антибиотики имеют побочные эффекты, достаточно серьезные, чтобы
вызвать вторичное заболевание, требующее дополнительного лечения. Эти и другие
проблемы снижают эффективность лечения инфекционных заболеваний.
Снижение эффективности применения АМП связано со способностью микроорганизмов
вырабатывать ферменты бета-лактамазы (пенициллиназы или цефалоспориназы).
Поэтому при индивидуальном подходе к назначению АМП отдается предпочтение тем из
них, которые обладают устойчивостью к бета-лактамазам, а также соединениям −
ингибиторам бета-лактамаз, способным защищать антибиотик от разрушающего
воздействия микробных ферментов. Следует отметить, что АМП воздействуют не
только на микроорганизмы, но влияют на процессы обмена веществ в организме
человека, включаясь в этот процесс и вызывая тем самым различные нежелательные
эффекты. В ряде случаев применение АМП вызывает сдвиг микрофлоры, дисбактериоз,
снижение резистентности макроорганизма к различным факторам и т.п.
В различных регионах России уровень проявлений этих эффектов неоднозначен,
поскольку, чем дальше от федеральных научных центров, тем уровень регистрация
числа случаев полипрагмазии, различных вариантов антибиотикорезистентности и
ятрогении становится ниже. По нашему мнению, это связано в первую очередь с тем,
что в такой отдаленной от центра провинции, как Дальний Восток, практически
отсутствует система выявления, наблюдения и мониторинга нежелательных эффектов
применения ЛС. В этой связи следует отметить, что в России в целом до последнего
времени отсутствовала система контроля за побочными действиями лекарственных
препаратов, находящихся в обращении.
Только в 2007 году в России создан и начал свою работу Федеральный центр
мониторинга безопасности лекарственных средств. Задачей центра, расположенного
на базе ФГУ «Научный центр экспертизы средств медицинского применения»
Росздравнадзора, служит организация деятельности по раннему выявлению
лекарственных осложнений и разработке мер их предупреждения. За первый месяц
работы этого центра, возглавляемого членом-корреспондентом РАМН, проф. В.К.
Лепахиным, было получено более 400 сообщений о нежелательных побочных реакциях
на препараты. Помимо Федерального (национального) центра делаются попытки
создания региональных центров контроля безопасности ЛС. Именно через эти центры
должна будет формироваться база данных с помощью специальных «карт −извещений»,
которые планируется обязать заполнять медицинских и фармацевтических работников.
Мы полагаем, что пока эта работа пока напоминает «протокол намерений», поскольку
мотиваций для четкой регистрации случаев осложнений фармакотерапии не
существует, что сопровождается полным отсутствием нормативно-правовой базы
регионального уровня.
В ЛПУ экономически развитых стран, таких, как США, существуют аналогичные
проблемы применения АМП. Согласно данным исследователей из медицинского центра
университета Duke (Северная Каролина, США) около 40% пациентов с инфекциями
сердечно-сосудистой системы или с глубокой хирургической раневой инфекцией,
которые были вызваны метициллинорезистентными штаммами Staphylococcus aureus,
лечившиеся в муниципальных больницах Виржинии и Северной Каролины, не получали
рациональной антимикробной терапии. По данным когортного исследования, лечение,
как хирургической раневой инфекции, так и инфекций сердечно-сосудистой системы
в муниципальных больницах было менее эффективным, чем в специализированных
клиниках.
Еще в мае 2004 года в Праге (Чехия) состоялся 14 Европейский конгресс по
клинической микробиологии и инфекционным болезням (14th European
Congress of Clinical Microbiology - Infectious Diseases), собравший около 7000
участников, в том числе и россиян, на котором были рассмотрены вопросы подходов
к диагностике и лечению инфекций, вызванных грамположительными бактериями, а так
же решению проблем связанным с ростом резистентности этих возбудителей к
традиционно используемым АМП. Специальная интерактивная сессия была посвящена
механизмам антибиотикорезистентности у грамотрицательных бактерий.
В последующие годы число форумов с аналогичной повесткой дня только
увеличивалось, однако до принципиального решения проблем безопасного применения
АМП еще очень далеко, поскольку проблема формирования механизмов осложнений
применения ЛС разработана не в полной мере. Однако большинство экономически
развитых стран приняли стратегию ВОЗ по сдерживанию резистентности к
противомикробным препаратам. В реализации этой стратегии должны принять участие
все, кто в той или иной мере имеет отношение к применению или назначению
антибиотиков − от пациентов до врачей, от руководителей больниц до министров
здравоохранения. Эта стратегия - результат 3-летней работы экспертов ВОЗ и
сотрудничающих организаций. Она направлена на содействие разумному применению
антибиотиков с целью минимизировать резистентность и дать возможность следующим
поколениям применять эффективные антимикробные препараты.
Россия так же не осталась в стороне от этой инициативы, однако особенности
отечественного здравоохранения заключаются в том, что в экономически
депрессивных регионах России, к которым можно отнести все субъекты РФ Дальнего
Востока, принятие решений во многом зависит от того, насколько та или иная
инициатива обеспечена финансовыми ресурсами. Поэтому региональные аспекты
стратегии антибактериальной терапии, включающие целенаправленную
антибиотикотерапию, основанную на микробиологическом определении
чувствительности выделенного у больного возбудителя к антибиотикам in vitro, и
эмпирическую — комбинированную монотерапию, деэскалационную терапию, реализуются
с великим трудом.
Несмотря на значительные успехи клинической микробиологии в Дальневосточном
регионе, этиотропная, целенаправленная терапия, по
крайней мере, на начальном этапе всё равно остается эмпирической и, вероятно,
будет таковой в обозримом будущем. Основой режимов эмпирической
антибактериальной терапии являются данные о природной
чувствительности к АМП наиболее вероятных возбудителей. Однако
проблема значительно осложняется распространением, как во внебольничных, так и
особенно в госпитальных условиях, приобретенной резистентности.
Естественный процесс селекции под воздействием АМП среди микроорганизмов,
циркулирующих в человеческой популяции, устойчивых штаммов, их последующего
широкого распространения проходит в несколько этапов.
На первом этапе начинается выделения отдельными группами микробиологов
единичных устойчивых к конкретному АМП микроорганизмов.
На такие сообщения обращают внимание лишь немногочисленные профессионалы. Они
начинают целенаправленно искать подобные штаммы и изучать биохимические, а также
генетические механизмы их устойчивости. Как правило, на этом этапе к процессу
изучения этих штаммов подключается фармацевтические фирмы, которые начинают
поиск новых ЛС, способных преодолевать сформировавшуюся устойчивость.
На втором этапе, когда выделение устойчивых микроорганизмов
перестает быть редким явлением, появляются публикации о частоте
распространения резистентности. Однако широкую аудиторию
врачей-клиницистов эти публикации, как правило, не интересуют. Они живут старыми
представлениями о высокой эффективности применяемых АМП. На неудачи реализации
устаревших схем лечения они обращают внимание в тех случаях, когда уровень
летальных исходов или тяжелых осложнений преодолевает все разумные пределы. Но в
большинстве случаев в этом периоде АМП применяют при легких и среднетяжелых
инфекциях, когда хороший исход без лечения является скорее правилом, чем
исключением, то зафиксировать снижение эффективности гораздо сложнее, даже при
проведении специальных исследований. Длительность второго этапа предсказать
сложно, поскольку приходится подвергать анализу значительное число факторов.
По мере роста частоты распространения резистентности и
достижения некоего критического уровня, для многих лечащих врачей «вдруг
становится очевидным», что «модный» и эффективный еще вчера АМП стал
неэффективным. Тогда и возникает необходимость в пересмотре применяемых годами
схем лечения. В большинстве наших наблюдений антибиотикорезистентность сначала
проявлялась в госпитальных условиях, а затем распространялась на
микроорганизмы, циркулирующие у пациентов
амбулаторно-поликлинических ЛПУ.
В этой связи следует отдавать себе отчет о том, что мы живём среди огромного
количества микроорганизмов. Мир микробов насчитывает сотни тысяч видов бактерий,
грибов, вирусов, простейших. Они повсюду, создавая условия для существования
всего живого на планете, формируя микроэкологию каждого человека. Считается, что
на каждую клетку человеческого организма приходится до 10 клеток бактерий. Мы не
можем существовать без микробов, но и в определенных условиях они становятся
нашими врагами вызывая инфекционные поражения, поэтому инфекционные
болезни остаются второй по частоте причиной смерти в мире, а
борьба с ними требует разумного применения АМП.
Содержание понятия «разумное применение АМП» включает в себя несколько
позиций.
- Применение пенициллина в 40-е годы ХХ века в историческом плане было
разумным для лечения всех больных пневмониями, поскольку пневмококки — основные
возбудители пневмоний того времени — имели высокий уровень чувствительности к
нему. В настоящее время применение пенициллина будет разумным только в случае
пневмонии, вызванной чувствительными к пенициллину штаммами пневмококков.
- Применение АМП в «географическом плане» обусловлен существенными
региональными различиями в резистентности ключевых возбудителей многих инфекций
к антибиотикам. Указанные различия диктуют необходимость разработки национальных
(Россия), региональных (Дальний Восток) и локальных (отдельное муниципальное
образование, ЛПУ) протоколов по разумному применению антибиотиков при инфекциях
разных локализаций.
- Применение АМП с «экологических» позиций несет в себе множество вариантов.
Так пенициллинопрофилактика ревматизма продемонстрировала возможность эрадикации
ревматогенных штаммов S. pyogenes в отдельных популяциях. Или применение АМП
подавляет рост и размножение не только возбудителей заболеваний, но и всех
чувствительных к ним микроорганизмов, что сопровождается нежелательными
последствиями в виде изменения этиологической структуры заболеваний; появления и
распространения резистентных к антибиотикам штаммов микроорганизмов;
формирования среди возбудителей заболеваний ранее «нейтральных», устойчивых, а,
возможно и новых микроорганизмов.
- Использование антибиотиков в сельском и водном хозяйстве приводит к
развитию резистентности у бактерий в экосистемах, подвергающихся подобному
воздействию. Такая резистентность может передаваться различным видам
микроорганизмов, включая бактерии, вызывающие инфекционные заболевания у
человека.
В то же время следует отметить, что общепринятое (рутинное) восприятие
разумного применения АМП не всегда совпадает с научным содержанием этого
понятия. По нашему мнению оно должно включать в себя:
излечение пациента в клиническом и микробиологическом плане;
предупреждение формирования или ограничение формирования резистентности в
процессе лечения АМП;
предупреждение распространения резистентных штаммов микроорганизмов в ЛПУ
и за их пределами.
В условиях большинства ЛПУ Дальневосточного региона значительная часть
врачей-клиницистов, а так же администраторов не отдает себе отчета в том, что
значительная часть случаев летальности в хирургических и других стационарах
является следствием нарушения принципов инфекционного контроля, отсутствию
системы управления качеством производства медицинских услуг. Значительная часть
из них до сих пор искренне убеждена в том, что основная часть гнойно-септических
осложнений является следствием ошибок отдельных врачей или медицинских сестер.
Выпускаемые Международным обществом по инфекционным болезням (ISID)
руководства по инфекционному контролю остаются не востребованными, хотя
адресованы широкому кругу госпитальных эпидемиологов, врачам различных
специальностей, бактериологам, организаторам здравоохранения и преподавателям
медицинских ВУЗов. В то же время распространению внутрибольничных инфекций (ВБИ)
не уделяется должного внимания, а случаи ВБИ в медицинских учреждениях Дальнего
Востока России, которые сопровождаются тяжелыми последствиями или летальными
исходами, предаются забвению без квалифицированного анализа
причинно-следственных связей. Анализ отчетных данных нескольких десятков
многопрофильных ЛПУ региона, проведенных нами в течение последних лет указывает
на то, что в большинстве из них отсутствует даже упоминание о ВБИ, хотя
длительные фактические сроки послеоперационного лечения отдельных пациентов и
высокий уровень послеоперационной летальности свидетельствуют об обратном.
Параллельно, следует всем избавиться от иллюзий о том, что ВБИ − это
проблема пациентов. Ведь еще д
о недавнего времени
считалось, что заражение медицинского персонала происходит, главным образом, в
результате повреждения кожных покровов или слизистых иглой или инструментом.
Однако даже при тщательном соблюдении мер предосторожности кровь, сыворотки или
биологическая жидкость, попадая на одежду медработника, поглощается ею и
проникают далее вглубь, а если на теле имеются порезы или мелкие травмы, наличие
которые может вообще не фиксироваться, или имеются поражение кожи в виде
банального дерматита, то риск заражения резко возрастает. Кроме того,
небезопасен и процесс дальнейшей обработки белья и одежды, на которую попала
кровь, ее компоненты, либо иные выделения.
Ни один медицинский работник, занимаясь профессиональной деятельность, не может
быть уверен в том, что он не подвергнется заражению ВБИ сегодня или завтра.
В этой связи, хотелось бы избавить коллег от сложившихся под влиянием
представителей управляющих структур заблуждений по данному вопросу −
нозокомиальные инфекции представляют собой серьезную проблему современной
региональной медицины. Не стоит думать о том, что ВБИ - беда только
отечественных ЛПУ. По сообщению национального центра контроля и предотвращения
заболеваний США, как минимум 90 тысяч американцев погибают ежегодно из-за ВБИ.
Немцы регистрируют 450 - 650 тысяч случаев госпитальных инфекций каждый год и
оценивают ущерб от них в 3 миллиарда немецких марок. Французы конкретизируют
ситуацию, заявляя, что на совести медперсонала, который недостаточно тщательно
моет руки, в 2001 году уже 4 миллиона лишних койко-дней. Мы склонны поддержать
мнение авторов определенных документов, в которых указывается на то, что высокий
уровень ВБИ весьма характерная особенность отечественных стационаров, требующая
своевременных оценок, профилактических мероприятий по борьбе с ней.
Следует уточнить, что к ВБИ также относятся случаи суперинфицирования в ЛПУ;
носительство возбудителей традиционных инфекций также учитывается как внутри
больничное заражение, если доказано, что его не было у пациента до поступления в
стационар. В конечном итоге, каждый случай ВБИ имеет свое «микробиологическое
лицо», характерное именно для данного стационара.
Рост резистентности нозокомиальной флоры опережает разработку новых
препаратов для эффективного лечения инфекций. В этих условиях необходимы
взвешенные меры по повышению эффективности применения антибактериальных
препаратов и ограничению роста резистентности нозокомиальной флоры. К сожалению,
в Дальневосточном регионе системной проработкой таких мер пока никто не
занимается, а отрывочные, единичные НИОКР по данной проблеме, как правило,
проводятся под патронажем фармацевтических фирм, которые заняты реализацией
«своих» АМП, поэтому результаты многих подобных НИОКР заранее предсказуемы.
Многими экспертами в области антибактериальной терапии поддерживается
концепция деэскалационной терапии и необходимости применения адекватной
антимикробной терапии для стартовой терапии тяжелых инфекций. Учитывая то, что
концепция деэскалационной терапии выдвинута сравнительно недавно, крупных
систематических исследований по оценке ее клинической эффективности в России
пока проведено недостаточно. Однако аргументы и логика применения этого подхода,
имеющиеся клинические данные вписываются в объективную необходимость
совершенствования глобальной стратегии антибактериальной терапии и заслуживают
самого внимательного изучения и применения в региональной клинической практике.
В течение последних десятилетий для борьбы с тяжелыми проявлениями
инфекционных поражений органов и тканей, особенно с нозокомиальными инфекциями
разработана стратегия деэскалационной терапии в виде четырех основных принципов:
безотлагательный старт антибактериальной терапии,
выбор АМП с учетом его способности проникать в ткани,
высокие и индивидуально подобранные дозы АМП,
начало терапии АМП широкого спектра действия.
Деэскалация предполагает сначала назначение стартового антибиотика (или
комбинации антибиотиков) широкого спектра действия для охвата наиболее вероятных
возбудителей, а затем переход на терапию АМП основанной на результатах
микробиологического исследования. Несмотря на то, что пациенты с тяжелыми
нозокомиальными инфекциями требуют комплексного лечения, именно неадекватная
антимикробная терапия инфекции является неблагоприятным прогностическим фактором
и достоверно увеличивает вероятность неблагоприятного исхода инфекции.
Концепция деэскалационной терапии содержит доказательства необходимости
применения у пациентов с тяжелыми нозокомиальными инфекциями наиболее
эффективных антимикробных препаратов в режиме стартовой терапии и объясняет
причины недостаточной эффективности эксалационного принципа лечения, который
предполагает применение в режиме стартовой терапии препаратов, которые обычно
обладают высокой эффективностью в отношении внебольничных инфекций. Основным
различием возбудителей вне– и внутрибольничных инфекций является их
резистентность к антимикробным препаратам и, следовательно, выбор антимикробных
препаратов является ключевым моментом, способным оказывать влияния на исход
лечение больных тяжелыми нозокомиальными инфекциями.
Именно на уровне выбора АМП и совершается значительное число ошибок, которые
и приводят к осложнениям, а в более позднем временном промежутке и к печальным
последствиям для пациента. В этой связи следует отметить, что проблема
осложнений терапии АМП становится все более актуальной во всем мире. Это
связано, прежде всего, с внедрением в медицинскую практику большого числа ЛС,
обладающих высокой биологической активностью, сенсибилизацией населения к
биологическим и химическим веществам, нерациональным использованием лекарств,
ошибками врачей и применением не качественных и фальсифицированных препаратов.
Результаты проведенных за последние годы фармакоэпидемиологических исследований
позволяют говорить о том, что недооценка и запоздалое решение этой проблемы
чреваты развитием самых серьезных последствий.
Растущая обеспокоенность безопасностью пациентов при оказании медицинской
помощи обусловила возникшее стремление международного сообщества развить
культуру безопасности в общественном здравоохранении. Пятьдесят пятая сессия
Всемирной ассамблеи здравоохранения (2002 г.) приняла резолюцию, обязывающую
страны уделять пристальное внимание вопросам безопасности пациентов и укреплять
системы безопасности и мониторинга. За прошедший с того времени период в
национальных системах здравоохранения возникло множество инициатив, связанных с
проблемами безопасности пациентов, под эгидой ВОЗ начал свою деятельность
Всемирный альянс за безопасность пациентов. В ряде стран была также проведена
значительная работа по изучению различных аспектов управления безопасностью
пациентов. На одном из последних форумов (ЕРБ ВОЗ, 2005 г.) были рассмотрены
накопленный опыт и нерешенные проблемы в области управления безопасностью
пациентов, стоящие перед европейскими странами. Его участники поставили перед
собой задачу обменяться опытом в решении вопросов безопасности пациентов и
извлечь из него полезные уроки, выявить пробелы в знаниях по проблемам
управления безопасностью пациентов, а также поддержать стремление международного
сообщества к повышению уровня безопасности пациентов в Европейском регионе ВОЗ.

