Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
3.1. Организация первичной медико-санитарной помощи
Достаточно давно, еще в 70-х годах ХХ века в СССР была сформирована стройная
система первичной медико-санитарной помощи, которая при минимальных затратах на
здравоохранение (менее 4% от ВВП), позволяла добиваться высоких результатов. По
уровню здоровья населения и развития здравоохранения СССР занимал 26 место в
мире. В особо сложном положении с точки зрения охраны здоровья населения и
развития инфраструктуры здравоохранения всегда находись отдаленные провинции,
такие, как Дальний Восток России.
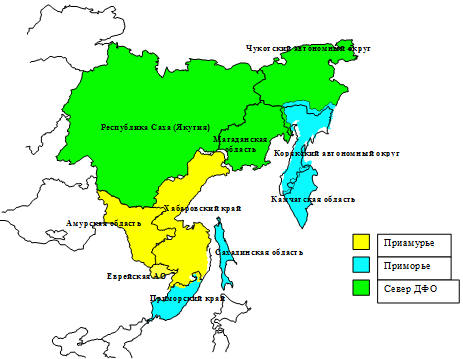
В общей численности населения России население субъектов РФ ДВФО составляет
4,91 %, плотность населения - 1,14 человека на км2 против 8,48
человека на км2 в среднем по России (рис. 3.1).
Рис. 3.1. Дальний Восток России (зонирование территорий
региона).
Приморский край, занимающий всего 2,5% территории Дальневосточного региона,
является самым густонаселенным (12,99 человека на км2). В большинстве
субъектов РФ ДВФО основная масса населения (от 1/3 до 2/3) сосредоточена в 1-2-х
крупных городах, как правило – в административном центре территории. Всего в
ДВФО насчитывается 70 городов, из которых более половины (45) –
республиканского, краевого, областного и окружного подчинения (Онищенко Г.Г. с
соавт., 2001, 2002).
Реформы регионального здравоохранения сегодня осуществляются в условиях,
когда при значительном дефиците финансовых ресурсов, требуется планировать
сокращение объемов медицинской помощи в дорогостоящем стационарном секторе,
ломая привычный для определенной части населения стереотип. Но параллельно этим
сокращениям, необходимо решать проблемы социального плана на фоне значительного
роста категорий населения, объективно нуждающихся в медико-социальной поддержке.
Медицинские учреждения недополучают финансовых ресурсов в объеме 30-40 % от
минимального расчетного уровня, на что указал Президент РФ В.В. Путин в своем
докладе Федеральному собранию еще в 2001 году. Сегодня существует колоссальный
разрыв между огромными потребностями Дальневосточного региона в качестве
ресурсов здоровья населения и неспособностью социальных институтов
трансформировать и привлекать полученные доходы в виде эффективных инвестиций в
здоровье подрастающего поколения – будущие интеллектуальные и трудовые ресурсы
региона.
При сохранении в регионе той же продолжительности жизни (мужчины — 57 лет,
женщины — 72 года) и «нездоровой» ориентации экономики была выполнена прогнозная
оценка потерь ресурсов здоровья к 2010 году. Если по прогнозу население региона
к 2010 году уменьшится на 7,7%, то ресурсы здоровья снизятся более чем на треть
(З6,1%). Такое существенное уменьшение ресурсов здоровья обусловлено низким
качеством здоровья трудоспособного населения (снижение на 33%) и — особенно —
детского населения (снижение на 44%).
Казалось бы, что при таких пессимистичных прогнозах, отрасль здравоохранения
региона должна работать все более эффективно, устраняя структурные диспропорции,
накопленные в предыдущие годы, считая каждый рубль. Однако сегодняшняя
действительность демонстрирует совершенно другие реалии. Это, прежде всего,
сохраняющиеся структурные диспропорции отрасли, сформированные в прошедшие
десятилетия в виде «перекоса» коечного фонда на региональный
(специализированный) уровень, не обоснованные длительные сроки стационарного
лечения, чрезмерная специализация медицинской помощи населению даже там, где
требуется только участковый врач или врач общей практики и т.п.
Общие подходы коммунальной (муниципальной) медицины к организации лечения и
профилактики болезней
Если принять определение Всемирной Организации Здравоохранения, гласящее, что
здоровье — это «состояние полного физического, психического и социального
благополучия, а не только отсутствие болезни», то немногие из нас могут,
считаться полностью здоровыми хоть какое-то время. К. Даннел и А. Картрайт и М.
Е. Дж. Уодсворт, В. Дж. Г. Баттерфилд и Р. Блени, еще в начале 70-х годов ХХ
века в Великобритании, изучив ответы на вопросы, которые дала общественность,
считают, что население страны может быть следующим образом распределено на
группы (согласно их собственной оценке):
Полностью здоровые люди (по определению ВОЗ) ─ 10 %
Люди с отличным здоровьем ─ 25 %
Люди с хорошим здоровьем ─ 30 %
Люди с посредственным здоровьем ─ 25 %
Люди со слабым здоровьем ─ 10 %
Вывод о том, здоров он или болен, человек в первую очередь делает сам и на
основании этого вывода он либо прибегает к самостоятельному лечению и уходу за
собой, либо требует квалифицированной медицинской помощи. Рассмотрение типов
встречающихся болезненных состояний позволяет установить определенные уровни
здоровья, неполноценного здоровья и болезни (рис. 3.2).
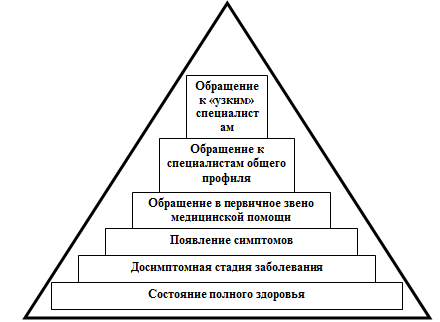
Рис. 3.2. Пирамида здоровья и болезни
Основу пирамиды составляют здоровые люди, ибо, хотя только 10% из них
относятся к полностью здоровым, 25% считают, что они обладают отличным
здоровьем.
Следующий уровень - это неполноценное здоровье, или досимптомная стадия
болезни, когда самые ранние объективные показатели заболевания могут быть
выявлены при диспансеризации и обследовании даже до появления каких-либо
симптомов. На этой стадии уже нужны диспансерные обследования и профилактические
осмотры, однако важность массовых осмотров и их эффективность в системе
медицинской помощи еще не доказаны.
В большинстве случаев (более 80 % обращений за медицинской помощью) первичную
квалифицированную медицинскую помощь окажет участковый врач или врач общей
(семейной) практики. В процессе болезни могут возникнуть проблемы, требующие
комплексной помощи от узких специалистов — нейрохирургов, невропатологов,
хирургов-кардиологов, пульмонологов, специалистов по пластической хирургии,
детских хирургов и др.
Следует тщательно отбирать больных для госпитализации, ибо случай, кажущийся
редким на уровне участкового (семейного) врача, на уровне специалиста может
оказаться обычным распространенным заболеванием.
В организации медицинской помощи имеется пересечение множества линий: между
больным и домашним (семейным) врачом; между домашним врачом и специалистом
общего профиля (терапевтом, педиатром и хирургом), между узкими специалистами
(отоларингологом, офтальмологом, нейрохирургом, онкологом, кардиохирургом и
т.п.) и теми, кто направляет к ним пациентов, независимо от возраста.
Путь, который проходит пациент снизу вверх от уровня участкового врача до
узких специалистов, зависит от выраженности и сложности заболевания. Конечно,
встречаются и переходы от одного врача к другому врачу на том же уровне, если
врач сочтет нужным прибегнуть к помощи более опытного и квалифицированного
коллеги.
Однако мы мало знаем о факторах, обусловливающих описанный выше переход
больного с одного уровня медицинской помощи на другой. Почему больной решает
обратиться к врачу или вообще в систему здравоохранения? Почему и на каком этапе
участковый (семейный) врач решает, что его больному необходима
специализированная помощь? Причины, влияющие на то или иное решение, зависят от
взглядов, обычаев, привычек, надежд, связанных с особенностями больного, его
семьи, а также от местного и национального культурного уровня. Если оставить в
стороне социологические аспекты проблемы, то представляется, что причины, по
которым больной обращается за медицинской помощью, зависят от того, как он
понимает следующие вопросы.
Что такое норма? Представление людей о понятии «норма» нередко бывает
неясным и ошибочным. Некоторые заболевания встречаются столь часто, что
воспринимаются почти как нормальное состояние. Определенные индивидуальные
ощущения, неудобства, расстройства также могут считаться нормой. Действия
заболевшего зависят от того, насколько больным он себя считает. А это в свою
очередь зависит от воспитания и социального положения человека, качества и
характера медицинского просвещения и информации.
Что такое индивидуальная переносимость? Люди по-разному переносят те
или иные неприятные ощущения. Во многом это обусловлено индивидуальными или
семейными особенностями человека, его умением «мобилизовать» свой организм в
надежде на улучшение.
Можно ли вылечиться? То, как человек понимает этот вопрос, зависит от
его культуры, жизненного опыта и влияет на его решение, следует ли прибегать к
медицинской помощи.
Можно ли предотвратить заболевание? Решение этого вопроса зависит от
возможностей человека самостоятельно поддерживать свое здоровье. Однако он часто
делает это, не отдавая себе отчета, между тем как в вопросе о том, обратиться ли
к врачу, проявляет осторожность.
Распространенные болезни.
Конечно, тяжелые заболевания со смертельными исходами относятся к числу
наиболее серьезных, но помимо них есть множество острых и хронических болезней,
которые хотя и не заканчиваются смертью, но доставляют больным большие
неудобства, расстройства, длительные страдания. Широкое распространение таких не
смертельных заболеваний с самыми различными неприятными последствиями, которые
они за собой влекут,— серьезная проблема для здравоохранения и профилактики.
Смертельные заболевания. При рассмотрении основных причин смерти
следует проводить различия между населением развитых и развивающихся стран.
Сейчас средняя продолжительность жизни в России от 60 до 70 лет. В большинстве
высокоразвитых стран основная масса смертельных заболеваний связана с процессами
старения. В развивающихся странах причины смерти многообразны. И на жизнь, и на
особенности смерти там влияют социальные условия: недоедание, многодетность,
перенаселенность, невежество, предрассудки. Действие этих факторов, усугубляемое
различными ограничениями и национальными проблемами, приводит к тому, что
продолжительность жизни во многих развивающихся странах не превышает 50 лет;
особенно высок уровень смертности среди новорожденных и маленьких детей. От
одной трети до половины детей умирает, не достигнув пяти лет.
Объем обслуживания врача ПМСП. Как уже отмечалось, картина
распространенных болезней зависит от того, где и кто их наблюдает. Имеет
значение и субъективная оценка заболевания. К числу наиболее распространенных
болезней и синдромов с которыми пациенты обращаются к врачу общей (семейной)
практики, участковому врачу (участковому врачу-педиатру) относятся:
респираторные инфекции, болезни бронхолегочной системы, эмоциональные и нервные
расстройства, патология костономышечной системы, расстройства
желудочно-кишечного тракта, аллергия и пр. К распространенным заболеваниям,
кроме респираторных инфекций, инфекций желудочно-кишечного тракта, инфекционных
заболеваний с поражениями кожи, относятся заболевания, связанные с нарушением
обмена веществ и старением, которые сопровождаются атеросклеротическими
изменениями сосудов, что в свою очередь ведет к развитию инфарктов и инсультов.
К распространенным заболеваниям также относятся состояния, связанные с
возрастными изменениями суставов, органов зрения, слуха и др. Для оказания
медицинской помощи при распространенных заболеваниях все чаще и чаще применяется
антибактериальная терапия.
Средний объем практики английского семейного врача (или врача общей практики)
составляет около 2500 человек всех возрастов, тогда, как в России ─ всего 1700
человек. Объем обслуживания детей в возрасте от 0 до 17 лет включительно
врачом-педиатром в России составляет 800 человек. При этом учтены социальные
проблемы и влияние окружающей среды. Прежде чем мы перейдем к рассмотрению
построения медицинской помощи населению региона, необходимо четко определить
место, которое занимает первичное звено медицинской помощи, и характерные его
черты. На рис. 3.3 представлены перспективные уровни медицинского обслуживания и
его организации на Дальнем Востоке.
Как можно видеть, в этой системе участковый (семейный) врач по своему
положению находится между ЛПУ первичной медико-санитарной помощи и пациентом.
Именно к участковому врачу впервые обращаются родители или члены семьи (дети и
подростки), когда им требуется медицинская помощь.
В любой системе, независимо от варианта построения медицинской помощи всегда
должно быть лицо, выполняющее функции врача общей (семейной) практики и
вступающее в первый контакт с больным. В Великобритании — это врач общей
практики. В США — домашний врач общей практики, специалист (терапевт или
педиатр) или же персонал кабинета неотложной помощи при местной больнице. В
России — участковый врач - педиатр или терапевт (врач общей практики), или врач
на производстве (цеховой врач). В развивающихся странах, в сельских районах
России и Дальнего Востока такую функцию зачастую выполняет помощник врача
(фельдшер), работающий в периферийном медицинском учреждении – ФАПе, как
правило, не имеющий достаточной квалификации и хорошего контакта с участковым
врачом.
Сегодня пока еще трудно однозначно ответить даже на такие основополагающие
вопросы, как, например: Что должен представлять собой «врач общей практики»
применительно к специфическим российским условиям? Действительно ли советская
система поликлинического обслуживания безнадёжно устарела? Так ли уж безупречна
схема первичной помощи населению европейских стран и США? И стоит ли повсеместно
заменять общими врачебными практиками ту модель амбулаторно-поликлинического
обслуживания населения, которая на Алма-Атинской конференции, проводимую под
эгидой ВОЗ в 1978 году была признана лучшей в мире?
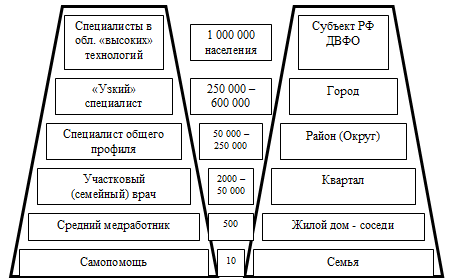
Рис. 3.3. Двойная пирамида организации медицинской помощи
населению

