Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
4.1. Организационные
проблемы охраны здоровья матери и ребенка в условиях социально-экономического
кризиса
Политические и экономические реформы последних лет, связанные с
реформированием здравоохранения в Российской Федерации на региональном уровне
носят динамичный характер. Органы исполнительной власти на местах вынуждены
принимать организационно-управленческие решения, способствующие устойчивости
функционирования системы здравоохранения, зачастую не опирающиеся на федеральные
нормативные акты. Они создают на уровне субъекта федерации нормативно-правовую
основу реформы здравоохранения именно для этой территории, принимая законы об
охране здоровья населения в целом и его отдельных групп, в частности, об охране
здоровья матери и ребенка. Эти действия не следует рассматривать как местный
изоляционизм, поскольку это необходимая система мер по социальной защите
населения. Кроме того, нужно иметь в виду, что происходящие в регионах процессы
в значительной мере закономерны.
В то же время процесс выработки региональной политики в социальной сфере
сталкивается с двумя существенными проблемами.
А). Схема распределения предметов ведения, полномочий и ответственности в
социальной сфере между уровнями власти, являясь стройной и логичной по форме,
крайне противоречива по существу. Более того, суть этих противоречий следует из
ключевых компонентов законодательной системы - из Конституции Российской
Федерации и определяется, прежде всего, неадекватным распределением социальных
обязательств и финансовых источников их выполнения между федеральным,
региональным и муниципальными уровнями.
Б). Механизмы распределения полномочий и ответственности в социальной
сфере пока еще находятся в стадии разработки. Идет процесс установления
количественных параметров и качественных характеристик тех социальных
обязательств (минимальных социальных стандартов), выполнять которые обязаны, -
каждый в своей части, - федеральные, региональные и местные органы власти.
В особенно сложном положении в этой ситуации оказались отделённые от
центральной России огромными расстояниями, часовыми поясами, дезорганизованными
транспортными потоками территории Восточной Сибири и Дальнего Востока. Эти
субъекты федерации имеют, как правило, огромный потенциал природных ресурсов,
позволяющий предполагать в будущем их интенсивное развитие.
Исторически сложилось так, что в эти территории ввозились трудовые ресурсы из
других регионов бывшего СССР для реализации проектов интенсивного освоения
огромных незаселенных пространств. Таким проектом, например, стало строительство
Байкало-Амурской магистрали в 70-80-х годах XX века,
реализация которого была бы невозможна без привлечения большого числа людей из
других регионов. Аналогичные не менее грандиозные проекты по формированию
промышленности выше указанных регионов были реализованы и в предыдущие годы. И
все они сопровождались привлечением трудовых ресурсов из других регионов России.
На фоне роста промышленного потенциала этих территорий, наблюдался дисбаланс
роста социальной сферы, особенно отрасли здравоохранения. При планировании
инфраструктуры здравоохранения этих территории сохранялся единый подход для
всего государства в целом, что ставило отдаленные от центра субъекты федерации в
весьма невыгодное положение. С одной стороны в отдаленных, северных и
приравненных к ним районах этих субъектов РФ плотность населения была
значительно меньше, чем 1 человек на квадратный километр, что требовало создания
особой структуры и организации медицинской помощи не предусмотренной отраслевыми
нормативами и стандартами. С другой стороны суровые климатические условия,
слабая транспортная инфраструктура, нерешенные экологические проблемы,
неравномерность расселения в сочетании с низкой плотностью, неадекватные условия
труда и быта формировали более высокий уровень заболеваемости, инвалидизации,
смертности пришлого населения, особенно беременных женщин и детей всех
возрастных групп.
Эти и многие другие особенности Сибири и Дальнего Востока требовали особых
подходов к планированию структурных элементов систем здравоохранения, разработки
и реализации иных, чем в России в целом, типов организационных технологий
оказания медицинской помощи женщинам и детям, что, в конечном итоге, требовало
дополнительных затрат не предусмотренных существовавшими нормативами
финансирования отрасли. Перед органами исполнительной власти этих
субъектов РФ при планировании программы государственных гарантий населению по
оказанию бесплатной медицинской помощи, в течение последних нескольких лет стоит
неразрешимая проблема: несоответствие желаний населения реальным потребностям в
оказании видов и объемов медицинской помощи, а потребностей – реальным
возможностям бюджетов всех уровней. В особом положении в этой ситуации находятся
матери, дети и подростки, которые определяют будущее как государства в целом,
так и отдельных его территорий.
Для реализации государственной политики по охране здоровья матери и ребенка в
Сибири и на Дальнем Востоке необходимо принятие программных документов на уровне
субъекта РФ. Эти документы должны отражать меры по выходу из демографического и
социального кризиса с минимальными потерями и сохранением перспектив дальнейшего
совершенствования службы ОЗМиР с учетом усиления федерализма и управляемости
системы здравоохранения как на уровне государства в целом, так и на уровне
субъектов федерации и муниципальных образований в частности. В конечном итоге,
приоритетность охраны здоровья матери и ребенка необходимо закрепить
законодательными актами субъекта федерации, принимая соответствующие программы в
виде законов территориального уровня.
Региональную модель организации медицинской помощи женщинам и детям следует
выражать в виде следующих параметров:
- объемных величинах структуры службы ОЗМиР, т.е. числа учреждений, числа
коек в стационарах, мощности учреждений амбулаторно–поликлинического профиля и
скорой медицинской помощи,
- объемных величинах всех видов ресурсов (кадровых, материально-технических и
финансовых),
- объемных величинах медицинской помощи этой группе населения в виде числа
пролеченных больных в стационарах, числа посещений в
амбулаторно-поликлинические учреждения и числа вызовов скорой медицинской
помощи,
- объемных величинах структуры, ресурсов и медицинской помощи распределенных
по отдельным зонам региона и уровням оказания медицинской помощи.
В большей мере на фоне социально-экономических реформ общества страдают семьи
из групп социального риска, которые нуждаются в сомато-психическом благополучии
и удовлетворении их повышенных требований в отношении питания, обеспечения
нормальных условий труда, отдыха и медико-социальной помощи. Это
малообеспеченные семьи, беременные женщины, роженицы, родильницы, кормящие
матери, новорожденные, дети всех возрастов и подростки.
Отрицательная динамика показателей здоровья выше перечисленных групп
населения в большинстве своем однотипны и заключаются в основном в увеличении
расстройств, которые являются отражением нарушений компенсаторных и защитных
реакций организма и яркими проявлениями процессов дезадаптации и декомпенсации у
женщин, детей и подростков.
- Беременные женщины: анемии, токсикозы беременности, фетоплацентарная
недостаточность, внутриутробные инфекции, обострение хронических заболеваний
(системы кровообращения, воспалительные заболевания мочеполовых органов),
самопроизвольное прерывание беременности.
- Роженицы: аномалии родовой деятельности, несвоевременное отхождение
околоплодных вод, эклампсия.
- Родильницы: последовые и послеродовые кровотечения, прогрессирование
анемии, родовая инфекция.
- Плоды: проявления дезадаптации и декомпенсации в виде хронической гипоксии
и гипотрофии, морфофункциональная незрелость, задержка и аномалии развития,
антенатальная гибель.
- Новорожденные: затрудненное формирование дыхания, гемодинамические,
неврологические, гемические, кардиореспираторные, метаболические нарушения,
конъюгационная желтуха, энергетическая недостаточность.
- Дети раннего возраста: длительно текущие фоновые состояния и заболевания,
задержка физического и психомоторного развития, часто повторяющиеся острые
заболевания.
- Дети дошкольного и школьного возраста: функциональные рассройства органов и
систем, нарушения питания и соматопсихические нарушения, кариес, близорукость,
нарушения осанки.
- Подростки: задержки психического и полового развития, астенизация,
неустойчивость психического состояния, снижение социальной адаптации.
В большинстве территорий Восточной Сибири и Дальнего Востока России
зарегистрированы негативные тенденции физического развития детей и подростков в
части формирования «грацильности» телосложения, формирования сниженных
характеристик массы тела по возрастам. Характерным для периода
социально-экономических реформ на рубеже XX ─ XXI веков становится т.н. «трофологический
синдром», проявляющийся дисгармоничным физическим развитием, снижением
функциональных резервов и задержкой полового созревания подростков.
Вместе с повышением уровня непсихотических расстройств и реактивных психозов
в среде детей и подростков, как и в других возрастных группах населения России,
наблюдается значительное увеличением алкоголизации, наркотизации и табакокурения
(особенно у девушек), что не всегда находит своего отражения в материалах
официальной статистики, а выявляется с помощью специальных моноцелевых
исследований. Кроме того, выше указанное отрицательно сказывается на сопряженной
с ним степени социальной адаптации, способствует росту числа социально
дезадаптированных детей и подростков, девиантного их поведения и росту
преступности среди несовершеннолетних и т.д.
Перед тем, как модернизировать стратегию изменений процесса производства
медицинских услуг и женщинам и детям в условиях рынка, необходимо провести
несколько этапов диагностики системы ОЗМиР. Довольно часто огромные материальные
затраты на создание высокотехнологических региональных перинатальных центров не
дают результатов по обеспечению беременных женщин и детей раннего возраста
доступной качественной и безопасной медицинской помощью. А организованные
учреждения работают на корпоративные интересы их персонала и руководителей
отрасли. Основой для разработки стратегии изменений в региональной педиатрии
явился диагностический процесс, в результате которого был сформирован перечень
проблем службы ОЗМиР Дальневосточного федерального округа (рис.4.1.). В основу
диагностических процедур положен системный анализ службы медицинской помощи
женщинам и детям.
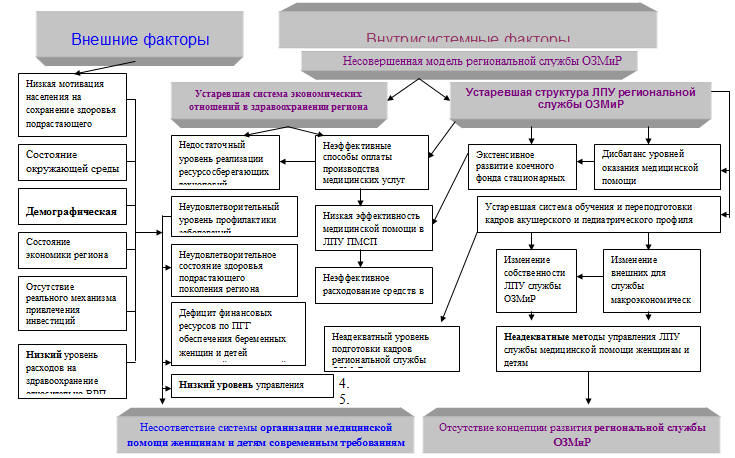
Рис. 4.1. Диагностика проблем региональной службы охраны здоровья матери и
ребенка
К внешним факторам мы отнесли стагнацию экономического развития
Дальнего Востока, низкую мотивацию населения региона по сохранению своего
здоровья, неблагоприятное состояние окружающей среды, депрессивный прогноз
демографической ситуации, недостаточный уровень использования экономического
потенциала (природные ресурсы), неблагоприятный инвестиционный климат и
недостаточный уровень расходов на охрану здоровья подрастающего поколения
относительно ВРП.
К проблемам внутрисистемного характера были отнесены:
Во-первых, устаревшая система экономических отношений в
здравоохранении региона, в частности: недостаточный уровень реализации
ресурсосберегающих технологий, неудовлетворительный уровень профилактики
заболеваний, неудовлетворительное состояние здоровья подрастающего поколения,
дефицит финансовых ресурсов по ПГГ обеспечения беременных женщин и детей
бесплатной медицинской помощью, низкий уровень управления качества медицинской
помощи, неэффективные способы оплаты производства медицинских услуг, низкая
эффективность работы ЛПУ службы ОЗМиР и неадекватный требованиям сегодняшнего
дня уровень подготовки кадров врачей акушеров-гинекологов, врачей-педиатров и
среднего медицинского персонала для ЛПУ службы ОЗМиР.
Во-вторых, устаревшая структура ЛПУ службы ОЗМиР, в частности:
экстенсивное развитие коечного фонда стационарных ЛПУ, дисбаланс уровней
оказания медицинской помощи беременным женщинам и детям, устаревшая система
обучения и переподготовки кадров, отсутствие перспективы изменение собственности
ЛПУ службы ОЗМиР, изменение, внешних для службы, макроэкономических факторов,
неадекватные методы управления службой, недостаточное развитие рыночных
отношений в медицине региона и рынков (труда; медикаментов; оборудования и
т.д.).
Кроме того, по результатам НИОКР последних лет посвященных охране здоровья
матери и ребенка в ДФО были выявлены определенные тенденции. В частности, анализ
заболеваемости детей всех возрастных групп показывает существующую зависимость
между частотой и тяжестью заболеваний у детей и величиной дохода, материальной
обеспеченностью семьи. В семьях с низким доходом чаще рождаются дети с
врожденными пороками, регистрируется частая заболеваемость пневмониями, анемией,
рахитом, патологией костно-мышечной системы, органов чувств. Они чаще пропускают
занятия в школе, чаще госпитализируются для стационарного лечения. В этих семьях
значительно чаще, чем в других, наблюдается склонность к асоциальному поведению
в подростковом возрасте.
Анализ состояния здоровья матерей, детей и подростков в ДФО позволяет сделать
выводы о причинах его ухудшения и выделить наиболее типичные проблемы.
Неблагоприятные социально-экономические и экологические условия жизни
семей, имеющих детей.
Недостаточный уровень гигиенической культуры населения в области
формирования здорового образа жизни. Ухудшение положения ребенка в семье.
Нарушение основ здорового образа жизни.
Высокие показатели материнской и младенческой смертности.
Сокращение первичной медико-санитарной помощи, профилактических
мероприятий в отношении женщин фертильного возраста.
Недостаточный уровень борьбы за естественное вскармливание детей первых
месяцев жизни.
Недостаточное обеспечение беременных, детей, подростков необходимыми
лекарственными средствами, витаминами.
Высокая распространенность зубного кариеса.
Увеличение числа врожденных и хронических заболеваний в детском и
подростковом возрасте, приводящее к ранней инвалидизации.
Увеличение числа несчастных случаев, травм, отравлений, самоубийств среди
детей и подростков.
Ослабление работы по диспансерному наблюдению за беременными женщинами и
детьми из групп социального и биологического риска.
Низкий уровень организационных и медицинских технологий перинатальной
профилактики и лечебно-профилактических мероприятий в учреждениях службы
охраны здоровья матери и ребенка.
Несоблюдение санитарно-гигиенических требований к организации
воспитательного и учебного процесса в организованных коллективах.
Слабая материально-техническая база школ, в т.ч. недостаточная
оснащенность медицинских кабинетов, недостаточная обеспеченность классов
школьной мебелью и др.
Неадекватное возрастным потребностям, несбалансированное по основным
пищевым ингредиентам, бедное витаминами питание детей и подростков, как в
семье, так и в условиях организованных детских коллективов.
Отсутствие унифицированного общедоступного социологического, медицинского
и экологического мониторинга и их взаимосвязи.
Недофинансирование службы ОЗМиР региона и сворачивание ряда целевых
программ по планированию семьи, безопасному материнству, борьбы с детской
инвалидностью и пр.
Отсутствие разработанных структурно-организационных стандартов по
организации медицинской помощи беременным женщинам, детям и подросткам в
малонаселенных сельских и отдаленных районах региона.
Несовершенная система подготовки врачей-педиатров и акушеров-гинекологов
для ЛПУ первичной медико-санитарной помощи.
Отсутствие должной законодательной базы и межведомственных целевых
программ по охране здоровья матери, ребенка и семьи на уровне субъекта
федерации.
Результатом серьезных экономических проблем в службе ОЗМиР стал износ зданий
и сооружений, несоответствие основных фондов и материально-технической базы
современным требованиям санитарно-гигиенических норм и правил. Имеется большое
количество стационарных коек, которые размещены в приспособленных, порой
аварийных помещениях, что не позволяет оказывать лечебно-профилактическую помощь
на современном уровне.
В соответствии с приказом МЗ РФ от 05.05.1999 № 147 «О совершенствовании
медицинской помощи детям подросткового возраста» в 2000 году начат и к
настоящему времени завершен поэтапный перевод подростков для медицинского
обслуживания в детскую амбулаторно-поликлиническую сеть. Однако этот процесс в
значительной степени осложнен до настоящего времени, несмотря на реализацию в
2006-2009 гг. приоритетного национального проекта «Здоровье», слабой
оснащенностью детских поликлиник современным медицинским диагностическим
оборудованием и отсутствием средств на приобретение расходных материалов.
Тем не менее, отечественная служба ОЗМиР продолжает функционировать в
привычном для населения и медицинских работников режиме, не претерпевая ни
структурных, ни организационных изменений, выполняя запланированные виды и
объемы медицинской помощи матерям и детям. В то же время результаты НИОКР,
посвященные оценке эффективности медицинской помощи показывают, что ЛПУ службы
ОЗМиР, продолжая финансироваться по остаточному принципу, функционирует по
затратному. Основу этим процессам дает сложившаяся система структурных
диспропорций:
высокий уровень дорогостоящей стационарной помощи, охватывающий до 70 %
затрат службы ОЗМиР;
высокий уровень числа врачей - узких специалистов в
амбулаторно-поликлинических учреждениях, по отношению к участковым
врачам-педиатрам и акушерам-гинекологам;
значительная средняя длительность стационарного лечения, высокий уровень
направления «первичных» пациентов к узким специалистам участковыми врачами;
высокие цены на лекарства и продукты детского питания и нерациональное их
назначение,
чрезмерное количество стационарных учреждений и чрезмерный коечных фонд в
них.
Все вышеизложенное свидетельствует о необходимости реализации системы
мероприятий, направленных на организационные и структурные изменения службы
охраны здоровья женщин и детей, которые обеспечат возможность использования
современных высокоэффективных профилактических и лечебно-диагностических
технологий, создадут основу для дальнейшего развития службы охраны здоровья
женщин и детей.
Серьезная ответственность за жизнь и здоровье женщин и детей при низкой
оплате труда медицинских работников создает предпосылки для высокой текучести
кадров, приводит к низкой укомплектованности лечебно-профилактических учреждений
специалистами службы ОЗМиР. Особенно тяжелая ситуация сложилась с
обеспеченностью медицинскими кадрами в отдаленных северных районах и сельской
местности, где возраст большинства врачей-педиатров достиг предпенсионного и
пенсионного уровня.
В связи с неэффективной работой ПМСП как в городской, так и в сельской
местности растет нагрузка на скорую медицинскую помощь, повышается ее
затратность, неэффективно используются врачебные кадры, в то же время
увеличиваются сроки доставки пациентов в медицинское учреждение, снижается
возможность сохранения его жизни, здоровья и трудоспособности. Кроме того,
специализированные педиатрические бригады используются крайне не эффективно,
простаивая большую часть времени суток или выполняя непрофильные вызовы. При
этом, в отдельных городах складывается тенденция возрастания числа
специализированных бригад, при уменьшении фельдшерских. Негативно сказывается на
конечных результатах оказания скорой медицинской помощи женщинам детям и
подросткам отсутствие системы подготовки населения по оказанию первичной само- и
взаимопомощи, ее приемами не владеют даже работники экстренных служб ─ милиции,
ГИБДД, пожарной службы.
Введение обязательного медицинского страхования в 1993 году не добавило
стабильности функционирования системы ОЗМиР. Основное внимание страховщиков было
обращено на финансирование стационарных учреждений службы, где был успешно
апробирован «прогрессивный» принцип оплаты за пролеченного больного, который
стимулировал стационарные ЛПУ в выполнении объемов, в том числе и для
необоснованной госпитализации пациентов амбулаторного профиля. Финансирование
первичного звена службы ускользало от внимания страховщиков, продолжала бытовать
оплата медицинской помощи в амбулаторно-поликлинических условиях за посещение,
росли эфемерные объемы этой помощи параллельно с повсеместным свертыванием
объемов профилактики заболеваний.
Финансирование ЛПУ отечественной службы ОЗМиР в течение 1994-2009 гг.
осуществлялось из двух источников: средств бюджетов, а так же средств
обязательного медицинского страхования. Система оплаты видов и объемов
оказываемой подрастающему поколению медицинской помощи осуществлялась по двум
принципам, в стационарных условиях – за законченный случай лечения в рамках
клинико-статистических групп, в амбулаторных условиях ─ за «посещение».
Таким образом, в системе стационарной помощи детям этот способ оплаты
стимулирует выполнение количественных показателей и круглосуточную
госпитализацию пациентов амбулаторного профиля. По данным предварительного
анализа в стационарные отделения детских больниц госпитализируется до 30%
пациентов, которые покидают их в воскресные и праздничные дни, т.е. именно эта
группа пациентов вполне может получать медицинскую помощь в условиях детских
поликлиник в стационарах на дому, дневных стационарах и т.п. В системе
амбулаторной помощи принятый способ оплаты стимулирует количественные показатели
числа пролеченных больных. Что же относительно решения проблем ранней
диагностики функциональных отклонений или диагностики донозологического уровня,
а так же всех форм профилактики заболеваний и медицинских технологий сохранения
или преумножения здоровья детей, то именно эти направления весьма неохотно
оплачиваются страховыми компаниями.
В условиях такой системы оплаты видов и объемов производства медицинских
услуг женщинам и детям, ЛПУ стационарного профиля пытались в максимальной мере
увеличивать объемы пролеченных больных, что же относительно
амбулаторно-поликлинических ЛПУ службы ОЗМиР, то объемные показатели их работы в
динамике существенно не изменились.
Данные вневедомственной экспертизы качества медицинской помощи указывают на
повсеместное снижение качества медицинских услуг в основном за счет свертывания
профилактических программ в условиях центральных районных больниц, сельских
участковых больниц, врачебных амбулаторий, ФАПов, а самое главное, за счет
свертывания работ профилактической направленности в женских консультациях, как в
городской, так и в сельской местности. Это привело к росту тяжелых форм
патологии у беременных женщин и снижению качества здоровья новорожденных детей.
Все это усугублялось сохранением экономического дисбаланса, где финансовые
приоритеты отдавались развитию других служб здравоохранения (эндоскопической
хирургии, кардиоваскулярной хирургии, уронефрологии, диабетологии), что не
позволяло обновлять основные фонды, медицинское оборудование в ЛПУ службы ОЗМиР,
внедрять современные технологии, готовить кадры и т.п.
В сложившихся условиях необходимо изменить подходы к планированию
региональной семейной политики, прежде всего за счет перехода от
технократического типа мышления многих глав администраций и руководителей систем
здравоохранения территорий к социальному, когда семья перестает быть средством
для достижения глобальных целей, а становится целью функционирования системы
социальной защиты населения, ее центром.
В сложившейся в России социально-экономической ситуации в начале третьего
тысячелетия важное значение приобретает следующее:
Формирование и претворение в жизнь политики исполнительной и
законодательной власти в области организации медицинской помощи матерям и
детям с точки зрения единых принципов управления и финансирования службы
ОЗМиР.
Последовательное проведение органами исполнительной власти всех уровней и
органами местного самоуправления единой государственной политики в области
охраны здоровья женщин, детей и подростков.
Обеспечение механизмов реализации государственных гарантий обеспечения
видов и объемов бесплатной медицинской помощи беременным женщинам, детям и
подросткам независимо от места их проживания.
Поэтапное повышение доли средств, направляемых на охрану здоровья детей и
подростков за счет средств бюджетов всех уровней, средств обязательного и
добровольного медицинского страхования, а так же иных внебюджетных
источников.
Повышение эффективности использования ресурсов всеми ведомствами
исполнительной власти, направляемых на охрану здоровья матерей, детей и
подростков.
Проведение эффективной инвестиционной политики, внедрение новых
медицинских и организационных технологий с обеспечением высокий
эффективности вложений (достижения максимальных медицинских, социальных и
экономических результатов на единицу затрат).
Формирование единой политики в области лекарственного обеспечения и
обеспечения медицинским и прочим оборудованием медицинских, социальных и
образовательных учреждений с ориентацией на приоритет отечественных
производителей.
Формирование единой политики в области подготовки кадров для учреждений
службы ОЗМиР, образования и социальной защиты, а так же единой политики в
области поддержки научных исследований, направленных на улучшение охраны
здоровья матери и ребенка.
Повышение социальной защищенности учителей, социальных и медицинских
работников обеспечивающих государственную политику в области охраны здоровья
матери и ребенка путем поэтапного увеличения среднего заработка до уровня,
превышающего средний показатель оплаты труда в народном хозяйстве,
страхования профессионального риска.
Охрана здоровья матери и ребенка остается одной из важнейших задач
государства в условиях социально-экономичяеских реформ. Вместе с тем, материалы
проверок и представления Генеральной прокуратуры Российской Федерации,
региональных прокуратур свидетельствуют о нарушениях законодательства в части
охраны здоровья и защиты прав детей, в т.ч. детей-сирот, детей, оставшихся без
попечения родителей.
Большинством ЛПУ, оказывающим медицинскую помощь матерям и детям, повсеместно
не обеспечиваются бесплатный отпуск медикаментов и расходных материалов льготным
категориям женщин и детей. Органами исполнительной власти всех уровней
приоритетными в этом вопросе определены ветераны, пенсионеры и инвалиды труда,
на обеспечение льгот которых расходуется большая часть средств бюджетов
предназначенных для обеспечения этой части государственных гарантий.
Из-за недостаточно активной работы органов опеки и попечительства при сборе
документов и/или из-за отсутствия мест в интернатных учреждениях имеют место
случаи длительного пребывания детей в стационарах, нарушения порядка устройства
детей в дома ребенка и другие воспитательные учреждения, порядка хранения,
оформления и выдачи женщинам в родильных домах (родильницам, усыновительницам)
листка нетрудоспособности и «Медицинского свидетельства о рождении». Эти и
другие нарушения свидетельствуют об отсутствии должного уровня правовой защиты
женщин и детей.
Укрепление правовой защиты матери и ребенка в первую очередь должно быть
обеспечено на региональном и муниципальном уровня, поскольку именно на этих
уровнях концентрируется наибольшее число нарушений законодательных прав женщин и
детей. Укрепление правовой защиты должно концентрироваться на следующих
направлениях:
Приведение регионального законодательства в соответствие с положениями
Конвенции ООН о правах ребенка, Конституцией Российской Федерации.
Усиление защиты личных и имущественных прав детей и подростков в
соответствии с меняющимися социально-экономическими условиями и отношениями
собственности.
Организация правовой помощи женщинам и детям в учреждениях
здравоохранения, образования, социальной защиты, органах опеки и т.п. по
направлениям деятельности.
Подготовка и принятие регионального Закона «Об охране здоровья матери и
ребенка», учитывающего географические, социальные и экономические
особенности территории, а так же предусматривающего реализацию механизма
финансового обеспечения и ответственности должностных лиц за невыполнение
параметров этого закона.
Поддержка семьи как естественной среды жизнеобеспечения детей. Семья
является микросоциальной средой, где формируется и наследуется здоровье будущих
поколений региона. В этих условиях поддержка семьи как естественной среды
жизнеобеспечения детей должна формироваться по следующим направлениям:
Обеспечение регионального банка данных социопатических семей и
организация их мониторинга.
Создание условий для улучшения материального положения семей с детьми,
организация адресной социальной помощи.
Развитие системы социального обслуживания семьи, увеличение видов
предоставляемых семье социальных услуг.
Обеспечение условий семейного воспитания детей.
Определение приоритетов в медико-социальном обслуживании семей (семьи с
ребенком-инвалидом, с ребенком раннего возраста, страдающего тяжелыми
хроническими заболеваниями, многодетные семьи и т.п.).
Организация помощи добровольным сообществам членов семей, имеющих
детей-инвалидов.
Создание в каждой детской поликлинике единого регистра «Дети-инвалиды»,
на основе которого осуществляется оперативный учет, наблюдение за состоянием
здоровья и обеспечение адресной медико-социальной помощью.
Привлечение средств массовой информации для формирования положительного
общественного мнения в отношении детей-инвалидов.
Информационное обеспечение общества, семей детей-инвалидов, тяжелобольных
детей доступной популярной литературой по вопросам, касающимся юридических,
медицинских, психологических, педагогических аспектов заболеваний,
обуславливающих инвалидизацию детей и подростков.
Улучшение питания беременных женщин и детей. Проблема нерационального
и несбалансированного питания от недостаточности до избытка потребления с
последующим формированием патологически зависимых состояний усугубляется
формированием полигиповитаминозов и микроэлементозов у значительных контингентов
беременных женщин, детей и подростков. Часть беременных женщин, детей и
подростков элементарно недоедает. Для улучшения организации питания беременных
женщин, детей и подростков в крае следует в ближайшем будущем формировать меры
по следующим основным направлениям:
Обеспечение полноценного питания новорожденных детей, основой которого
должна стать организация нормального питания беременных женщин и борьба за
естественное вскармливание после рождения каждого ребенка.
Предотвращение недоедания и голода среди детей и подростков, беременных
женщин и кормящих матерей.
Совершенствование системы контроля, в том числе лабораторного, за
качеством и безопасностью продовольственного сырья и пищевых продуктов.
Повышение ответственности производителей и поставщиков за качество и
безопасность продовольственного сырья и пищевых продуктов для детского
питания, в том числе и поступающих по импорту.
Создание экономических условий для увеличения производства высокоценных
продуктов детского и лечебно-профилактического питания на основе
экологически чистого сырья с добавлением витаминов, витаминно-минеральных
премиксов, биологически активных веществ и добавок.
Повышение качества и безопасности потребляемой питьевой воды и пищевых
продуктов.
Применение молочных или специальных продуктов детского питания
обогащенных витаминами, минералами и микроэлементами для профилактики и
предотвращения хронических заболеваний.
Пересмотр и разработка новых нормативных актов на уровне субъекта
федерации, предусматривающих безопасность пищевых продуктов и
продовольственного сырья для детского питания.
Совершенствование системы сертификации продукции детского питания и
лицензирования предприятий по их производству и реализации.
Введение за счет средств местного бюджета, промышленных предприятий или
иных источников финансирования адресных дотаций для улучшения питания детей
в возрасте до 3 лет, беременных женщин, кормящих матерей из малообеспеченных
слоев населения.
Обеспечение горячим питанием учащихся школ, средних учебных заведений,
организация витаминизации готовых блюд в детских дошкольных, оздоровительных
и лечебно-профилактических учреждениях.
Разработка механизма финансового обеспечения мер по борьбе с недоеданием
детей, подростков и беременных женщин.
Обеспечение воспитания, образования и развития детей. Способность к
обучению и здоровье – две неразрывно связанные и друг на друга влияющие
категории. Существующее положение вещей в организованных детских коллективах
показывает, что забота о здоровье сегодня имеет чисто медицинскую направленность
и исходит из парадигмы «лечение болезни», а не сохранение здоровья и
предупреждение возникновения заболеваний, т.е. профилактики. До настоящего
времени отсутствуют интегральные подходы и совместные организационные формы
работы (между представителями педагогических, медицинских, социальных и других
структур). Для устранения накопившихся проблем воспитания, образования и
развития детей необходима реализация структурных, организационных и средовых
изменений, включающих в себя следующие направления:
Обеспечение реального доступа всех детей региона, независимо от места их
проживания к получению образования.
Развитие системы дополнительного образования, создание условий для
духовного и нравственного развития детей, освоения ценностей культуры.
Развитие системы профессиональной ориентации, содействие адаптации
подростков к новым социально-экономическим условиям.
Создание системы способной объединять, координировать и направлять
широкий спектр бюджетных ресурсов на укрепление здоровья и благополучия в
образовательных учреждениях.
Создание интегральной системы, объединяющей вопросы укрепления здоровья,
профилактики и заботу о детях со слабым здоровьем.
Создание системы получения образования, направленной на параллельное
изменение школьной образовательной программы, школьной среды, школьного
обслуживания в целях укрепления безопасности и здоровья детей.
Создание системы вовлечения учителей и родителей в программу укрепления
безопасности и здоровья детей.
Создание условий для устойчивого функционирования системы организации
досуга и оздоровительного отдыха детей.
Поддержка детей и подростков, находящихся в особо трудных
обстоятельствах. Чрезмерные психологические нагрузки, ухудшение
социального статуса семей имеющих детей. Это способствует росту числа социально
дезадаптированных детей и подростков, девиантного их поведения и росту
преступности среди несовершеннолетних. Наблюдается рост безнадзорности,
бродяжничества и детской проституции, наркомании и токсикомании. Для решения
проблем возникающих у детей в условиях чрезвычайных ситуаций и особых условий
необходима разработка мер по следующим направлениям:
Обеспечение действенной защиты детей в условиях стихийных бедствий,
катастроф, политических, межнациональных и иных, в том числе вооруженных
конфликтов.
Создание эффективной системы профилактики безнадзорности и правонарушений
несовершеннолетних.
Обеспечение реального права детей с аномалиями развития и детей-инвалидов
на особую заботу государства, создание условий для их нормальной
жизнедеятельности, реализации индивидуальных возможностей.
Обеспечение детям-сиротам, детям-беженцам, детям малочисленных народов
Севера, детям, пострадавшим от радиационных и экологических катастроф,
условий для полноценного духовного и физического развития.
Формирование целевых программ по принципу «Школа свободная от табака»,
«Школа свободная от наркотиков» и т.п.
Разработка и реализация межведомственных программ противодействия
распространения наркомании и токсикомании среди детей и подростков.
Обеспечение санитарно-эпидемиологического благополучия окружающей среды
семьи, матери и ребенка. Данные проведенных исследований в 1998-2009 гг.
показывают наличие симптомов экологической дезадаптации у большинства детей
территорий ДФО, выражающихся в повышенной утомляемости, раздражительности,
головных болях, носовых кровотечениях, снижения интереса к учебе, вегетативных
дисфункций, гипертрофии миндалин, повторных респираторных заболеваниях.
Аналогичная ситуация с влиянием на здоровье детей края природно-обусловленных
геохимических эндемий, в частности дефицита йода.
Микробиологическое загрязнение воды, продуктов питания, распространение в
природе возбудителей природно-очаговых инфекций формирует значительный уровень
инфекционной заболеваемости детей, в том числе и в виде эпидемических вспышек
острых респираторных и кишечных инфекций, гепатитов, вирусных менингитов,
псевдотуберкулеза, клещевого энцефалита, борелиоза и т.п. Обеспечение
санитарно-эпидемиологического благополучия ДФО и исключения массовых заболеваний
детей требует проведения целенаправленной работы по следующим направлениям:
Четкое разделение функций между учреждениями службы ОЗМиР и учреждениями
Роспотребнадзора.
Разработка и внедрение в практическую работу передовых форм и методов
организации санитарно-гигиенического надзора в образовательных, медицинских
и интернатных учреждениях.
Разработка и внедрение мониторинга санитарного состояния окружающей среды
и здоровья женщин, детей и подростков, особенно в местах потенциального
загрязнения.
Разработка и внедрение современных форм гигиенической и
эпидемиологической экспертизы.
Укрепление санитарных границ субъекта Российской Федерации и формирование
международного сотрудничества в деле обеспечения
санитарно-эпидемиологической безопасности населения, семьи, матери и
ребенка.
Таким образом, в рамках повышения эффективности охраны здоровья матери и
ребенка в первую очередь необходимо решить проблему обеспечения максимально
возможного уровня результативности и доступности медицинской помощи. Основные
усилия при формировании новой модели службы ОЗМиР необходимо направить
на формирование новой общественной политики отношения к здоровью подрастающего
поколения в виде рационализации системы оказания медицинской помощи, обеспечения
финансовой устойчивости ЛПУ и др. Многие из планируемых задач потребуют
изменения нормативно-правовой базы, в связи с чем потребуется координация
действий всех ветвей власти и гражданского общества России.

