Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
§ 63. Клинические симптомы остеохондрозов и радикулитов.
Прежде чем начинать лечение врач должен поставить диагноз, то есть узнать –
какая болезнь вызывает боли и другие патологические симптомы. Так как
остеохондрозы хорошо лечатся мануальной терапией, а радикулиты нет, то у
невропатолога возникает практическая необходимость в точной дифференциальной
диагностики радикулитов от остеохондрозов. Невропатологи хорошо знают, что 90 %
симптомов этих болезней идентичны. Этот параграф посвящён симптомам, которые
могут точно указать, где врач имеет дело с остеохондрозом, а где – с
радикулитом.
1. Как дифференцировать радикулит от остеохондроза. Каждой лечебной
процедуре должна предшествовать мануальная диагностика, так как состояние
биомеханики позвоночника и отдельных позвоночных двигательных сегментов
(межпозвоночных дисков) под влиянием различных факторов и в процессе лечения
может значительно меняться. Итак, причина возникновения остеохондрозов
совершенно иная, нежели у радикулита. Радикулит – это туннельная невропатия, а
остеохондроз – это воспаление межпозвоночного диска. При радикулитах боли
возникают по причине увеличения диаметра воспаленного нерва и при последующем
зажатии его в фасциальном отверстии. При остеохондрозе боли возникают при
изменении высоты межпозвоночного диска, при сползании, при соскальзывании диска
с клиновидного межпозвоночного диска и при его ротации, так как всё это вызывает
натяжении корешков нервов в фасциальных отверстиях и окружающих позвоночник
связок. Исходя из отличий этиопатогенеза радикулита и остеохондроза можно
сделать очень важные выводы о клиническом диагностировании этих двух патологий.
При помощи расспроса больного (сбора анамнеза) никогда не удастся
дифференцировать радикулит от остеохондроза. В обоих случаях будут болезненны
движения в больном сегменте позвоночника, объем активных движения снижен из-за
боли, ухудшена тактильная чувствительность на конечностях и так далее. По
ощущениям боль от остеохондроза ничем не отличается от боли по причине наличия
радикулита. Дифференцировать эти две патологии можно только клинически
(пальпацией) и рентгенологически. Необходимо выявлять и учитывать наличие
функциональных блокад, гипермобильности и всего спектра патологических изменений
позвоночника, имеющихся у больного в момент выполнения лечебной процедуры.
Рентген, анализы, клиническое обследование (пальпация, исследование объема
движений) дополняют информацию о диагнозе. Кроме того, врач должен обязательно
провести дифференциальную диагностику радикулитов и остеохондрозов от болезней
внутренних органов. Только после установления правильного диагноза врач может
приступать к лечению. Пациент может вылечить остеохондроз, но у него
останутся болевые симптомы от наличия радикулита. Возможна и противоположная
ситуация – излечен радикулит, но остаются боли от наличия остеохондроза.
Отличительные особенности радикулита от остеохондроза следующие.
1) Диагностика остеохондроза. Для обнаружения остеохондроза надо положить
пациента на живот и на твердую и ровную поверхность (на кушетку или лучше на
пол). Руки пациент располагает вдоль туловища и полностью расслабляется. Далее
мануалист нажимает пальцем на пространство между остистыми отростками и
спрашивает пациента, не усилилась ли боль при нажатии. У полных людей нажатие
лучше проводить «клином», который образуется из сжатых в кулак пальцев. «Клин»
образует вторая и третья фаланга второго и третьего пальца кисти. Верхний и
нижний остистый отросток пациента располагают между согнутыми в «клин» вторым и
третьем пальцем руки. Смотрите рисунок 34 – 5.
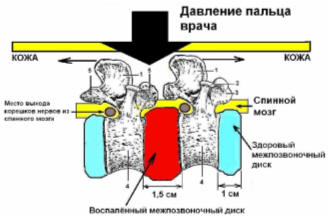
Рисунок 34 - 5. Диагностика остеохондроза.
Если клин образуется левой кистью, то ладонь правой кисти ложится на тыл
левой кисти и производится давление сверху вниз. При давлении между остистыми
отростками возникает незначительное раздвижение тел позвонков друг от друга (на
0,3 – 0,5 миллиметра). Итак, если нажать пальцем в область между остистыми
отростками, то произойдет незначительное смещение тел позвонков: один позвонок
сместится к голове, а другой к тазу. Воспалённые ткани межпозвоночного диска (и
окружающий диск связки) очень чувствительны к вытяжению, и по этой причине
пациент (больной остеохондрозом), сразу ощущает резкую боль при надавливании
пальца врача. Так врач «проходит» по межостистым промежуткам от шейного отдела
до крестца, и точно определяет диски, подверженные воспалению, то есть
определяет наличие остеохондрозов у пациента. Если при таком нажатии пациент
нигде не ощутил усиление болей, то можно утверждать, что остеохондроза у
пациента нет. Кроме того, врач должен помнить, что ощущение болей при давление
на остистые отростки позвоночника могут давать ушибы.
a) Рассмотрим ещё один отличительный признак радикулита от
остеохондроза: при остеохондрозе симптом Лермитта будет отрицателен, а при
радикулите – положителен. Симптом Лермитта очень простой в проведении: врач
наклоняет голову пациента кпереди вплоть до прикосновения подбородка с грудной
клеткой. Этим действием вытягивает (на 2 – 4 миллиметра) сначала спинной мозг, а
потом все корешки нервов, которые выходят из спинного мозга. Если пациент болен
остеохондрозом в грудном и поясничном отделе (но не в шейном отделе), то
он не испытывает никакой боли. Если пациент болен радикулитом
(воспалением корешков нервов, начинающихся от спинного мозга) грудного или
поясничного отделов, то больной испытает боль в виде удара тока с иррадиацией в
руку или в ногу. Если у пациента поражён поперечник всего спинного мозга
(вирусное или микробное воспаление в виде миелита, раковая опухоль,
эпидурит или арахноидит – воспаление твёрдой или паутинной оболочки, окутывающей
спинной мозг, рассеянный склероз – медленная вирусная инфекция, разрушающая
поперечник спинного мозга и особенно его задние столбы), то пациент ощущает
резкий «удар тока» с иррадиацией вдоль позвоночника. Однако нужно помнить, что в
13 % случаях остеохондроз провоцирует возникновение радикулита, поэтому в этом
случае применение симптома Лермитта не поможет отличить остеохондроз от
радикулита.
b) Важен ещё один симптом - объём движений в поражённом остеохондрозом
межпозвоночном диске не будет снижен.
c) При остеохондрозе в 12% случаев бывает одновременно болезненно
нажатие между остистыми отростками, и нажатие на паравертебральную мышцу.
Следовательно, в этом случае можно утверждать, что пациент болен одновременно
и остеохондрозом и радикулитом.
d) Внешний осмотр позвоночника. При осмотре в положении стоя
раздетого пациента иногда выявляется искривление оси туловище с наклоном
туловища вправо, влево, назад или вперёд. Искривление оси туловища, его наклон в
какую-то сторону, является абсолютным признаком остеохондроза. При радикулитах в
положении больного стоя туловище будет иметь совершенно симметричный вид, без
отклонения от центральной оси, но наблюдается атрофия и спазм мышц при
хроническом течении радикулита.
e) Рентгенологически также можно дифференцировать радикулит от
остеохондроза. При радикулите на рентгеновском снимке (компьютерной
томограмме, ядерно-магнитно-резонансной томограмме и так далее) не удастся
выявить никаких изменений в хрящевых тканях межпозвоночного диска, наблюдается
нормальная форма позвонков. В то же время при наличии остеохондроза
рентгенологических изменений будет очень много: снижение прозрачности хрящевых
тканей дика, спондилез, остеофиты, грыжи диска, снижение или увеличение высоты
межпозвоночного диска, пороз (низкое содержание кальция в кости) и так далее.
f) Блокада (препятствие) движений в межпозвоночных суставах – это
симптом наличия остеохондроза в межпозвоночном диске, а не радикулита.
Блокады (препятствия) движения в межпозвонковых суставах в мануальной терапии
относится к одному из основных клинических симптомов, к главному объекту
лечебных мероприятий для мануальных терапевтов. Вот почему блокирование
«больного» межпозвонкового сустава относится к специфическому и самому важному
синдрому в мануальной терапии, так как это является прямым показанием для
лечения методом мануальной терапии. Только при остеохондрозе выявляется
симптом полного или частичного блокирования межпозвоночного сустава. При
радикулите (без сопутствующего остеохондроза) не бывает признаков блокирования
межпозвоночного сустава, потому что межпозвоночный сустав при этой патологии
остаётся полностью здоровым. Итак, при остеохондрозе подвергаются
дегенеративному разрушению гиалиновые хрящи межпозвоночных дисков, и объем
движения в этих суставах снижается или вообще ликвидируется. Через 3 - 5 лет
непрерывных дегенеративно-дистрофических процессов происходит почти полное
уничтожение хрящевой ткани в межпозвоночном диске. Возникает симптом
функциональных блокад для всех видов движений в диске, симптом гипомобильности,
где приставка hypo – с латинского переводится как
«снижение, уменьшение», mobile – «движение».
Противоположная по значению приставка «hyper» означает
наличие какого-то чрезмерного увеличения (например, «гипермобильность сустава»
есть чрезмерно увеличенная подвижность сустава, его разболтанность). Благодаря
наличию межпозвоночных суставов (дисков), например, в шейном отделе позвоночника
человек может повернуть голову и посмотреть вверх, вниз, вправо или влево. При
блокировании суставов шейном отделе позвоночника пациент не сможет повернуть
голову вверх, или вниз, или вправо или влево. Например, если какой-то здоровый
межпозвоночный диск дает возможность развернуть два соседних позвонка на 15 є,
то «больной» диск может развернуть позвонки только на 5 є. Для увеличения объема
движения необходимо применить усилие в виде манипуляций, которые в выражаются в
небольшом смещении взаиморасположения внутрисуставных соединительных тканей в
виде хрящей. В 87 % случаев у пациента возникают функциональные блокады
межпозвоночных суставов. Функциональная блокада - это обратимое ограничение
подвижности двигательного сегмента позвоночника. Лёгкие дегенеративные поражения
хряща дают возможность мануальному терапевту полностью восстановить подвижность
в суставе и одновременно ликвидировать патологический участок «кристалла»
деструктивной ткани внутри диска. При исследовании позвоночника функциональную
блокаду надо отличать от анкилозирующей блокады (например, при болезни
позвоночника в виде болезни Бехтерева), которая полностью ликвидирует движение
между соседними позвонками, и при попытке силового смещения позвонков возникают
переломы тел позвонков и разрывы связок.
Для определения уровня ограниченности объема движения в межпозвонковом
суставе мануальные терапевты пользуются классификацией мануального терапевта А.
Стоддарта, который предложил очень удобную для практической деятельности
классификацию степеней подвижности в «суставах позвоночника».
Первая степень — это анкилозирующая блокада в суставе, полная
неподвижность в сочленении на фоне выраженного болевого синдрома, которая может
быть обусловлена, например, сильным воспалительным процессом. В таком случае
проведение любых манипуляций часто бывает противопоказано. Тактика мануального
терапевта должна быть направлена на снижение интенсивности воспалительного
процесса при помощи медикаментозного лечения, иглотерапии, физиотерапии.
Ликвидация воспалительного процесса в межпозвоночном диске обязательно приведёт
к возникновению безболезненных движений позвонков друг относительно друга.
Вторая степень — это блокада сочленения с частичным анкилозом,
когда на фоне средней интенсивности болевого синдрома можно ощутить определенное
«шевеление» в группе «больных» межпозвоночных суставов на 1 є – 5 є. Дальнейшая
ротация позвоночника болезненна. Лечение методом мануальной терапии показано.
При такой подвижности врачу нужно проявить крайнюю осторожность при проведении
тракций (вытяжений), мобилизации и манипуляций. Щадящую мануальную терапию надо
сочетать с массивным медикаментозным лечением, иглотерапией, физиотерапией.
Третья степень — это относительно легкая функциональная блокада
движения (незначительное уменьшение объёма движения из-за болей) суставов,
которая создает ситуацию, наиболее подходящую для мануальной терапии.
Обоснованно проведение в полном объеме всех манипуляционных приемов.
Четвертая степень представляет собой нормальную суставную
подвижность, когда мануальная терапия, естественно, не нужна.
Пятая степень — сверхподвижность (гипермобильность) сочленений. В
этом случае проведение мануальной терапии противопоказано.
Чешско-словацкая школа мануальной терапии, используя методы физиотерапии и
медикаментозное лечение, рекомендует перевести тяжелые блокады суставов (1 и 2
степень) в блокады третьей степени, а затем применять в полном объеме приемы
мануальной терапии. Другими словами, при тяжелых блокадах суставов (1 и 2
степень) предлагается подключать физиотерапевтические, массажные, инъекционные,
медикаментозные виды лечения с целью ненасильственного восстановления хотя бы
минимальных объемов движения в межпозвоночных дисках. Только после этого можно
начинать щадящую мануальную терапию.
k)
2. Диагностика радикулита. Объём движений в поражённом радикулитом
межпозвоночном диске будет сильно уменьшен (от 50% до 90%). При наличии у
пациента радикулита возникает сильная боль при нажатии большим пальцем руки на
паравертебральные мышцы на расстоянии 1,5 - 2 сантиметров латеральнее от
остистых отростков позвонков. Смотрите рисунок 34 – 6.
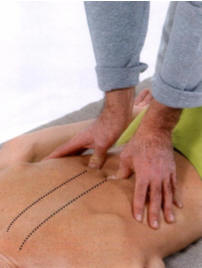
Рисунок 34 – 6. Диагностика радикулита.
Правда, в этом месте у грудных позвонков находятся и рёберно-позвонковые
суставы, которые могут воспаляться и давать боли при надавливании на них. Но
вирусное (а тем более микробное и ревматоидное) воспаление рёберно-позвонковых
суставов возникает редко. Действительно, если прижать пальцем воспаленные
корешки нервов, выходящие из спинного мозга, то обязательно возникнут сильные
боли. Существует ещё один простой метод диагностирования радикулита –
постукивание кулаком по паравертебральным мышцам, которые расположены на
расстоянии двух сантиметров латеральнее от остистых отростков позвонков, что
вызывает резкую боль в месте туннельной невропатии (компрессии) корешка нерва.
Неврологические симптомы наличия радикулита и ишиаса. Остеохондроз никогда не
даёт симптомов воспаления седалищного нерва (ишиаса). При радикулите
поясничного отдела позвоночника в 65 % случаев протекает с туннельной
невропатией и воспалением седалищного нерва (с ишиасом), который диагностируется
следующими методами:
Симптом Ласега — боль при натяжении нерва — один из самых постоянных
признаков ишиаса. Он встречается почти во всех случаях седалищной невралгии.
Исследуют симптом Ласега таким образом. Больной лежит на спине с разогнутыми
ногами. Врач сгибает больную ногу в тазобедренном суставе, поднимая её вверх.
В коленном суставе нога также должна быть предельно согнута.
Это не вызывает боли, ибо при таком положении ноги больной нерв
расслаблен. Затем врач, оставляя ногу согнутой в тазо-бедренном суставе,
начинает разгибать ее в коленном, вызывая этим натяжение n.
ischiadicus, что проявляется интенсивной болью.
Перекрестный симптом Ласега (иначе называемый симптом Бехтерева):
сгибание в тазобедренном и одновременное разгибание в коленном суставе здоровой
ноги вызывают острые боли в пояснице и больной йоге.
Симптом Дежерина: усиление болей в пояснице и по ходу седалищного нерва
при чиханье и кашле.
Симптом Hepи: резкое пригибание головы к груди
больного, лежащего на спине с выпрямленными ногами, вызывает острые боли, в
пояснице и по ходу седалищного нерва.
Симптом Сикара: болезненность в подколенной ямке при подошвенном сгибании
стопы.
Симптом Минора: больному предлагают подняться с пола из положения, лёжа
на спине. Для этого больной ишиасом упирается руками позади спины, затем сгибает
больную ногу в колене и, наконец, балансируя рукой больной стороны, при помощи
другой руки и разгибая здоровую ногу, медленно поднимается.
Симптом Эрбена: понижение кожной температуры на больной ноге связано с
поражением вегетативных волокон седалищного нерва. Температурная разница может
быть установлена при прикасании тыльной поверхностью руки врача до симметричных
участков обеих ног больного.
Симптом Бехтерева: боль при форсированном прижатии колена к постели у
больного, лежащего на спине с разогнутыми ногами (при этом натягивается
седалищный нерв).
3. Мануальная терапия абсолютно не эффективна при радикулите. Врачу важно
обратить внимание на следующее правило: при радикулитах мануальная терапия
абсолютно не эффективна и даже вредна, а при остеохондрозах – является самым
эффективным методом лечения из всех существующих!!! Действительно, если
пациент болен радикулитом и у него воспалены корешки нервов, выходящие из
спинного мозга, то невозможно вылечить эту патологию, смещая позвонки друг
относительно друга, растягивая здоровые ткани межпозвоночного диска!!!
Совершенно другая ситуация возникает при остеохондрозе. При остеохондрозах
вытяжение воспаленного диска и другие манипуляции снимают чрезмерное сжатие
тканей хряща и улучшают их кровоснабжение. Поэтому происходит быстрое
выздоровление. Однако, нужно помнить, что в 13% случаев встречается ситуация,
когда пациент одновременно болен и остеохондрозом, и радикулитом!!!
Необходимо обратить внимание, что похожие симптомы (например, в виде болей в
области позвоночника) возникают при наличии многих других болезней, а не только
при наличии радикулитов и остеохондрозов. Боли в позвоночнике могут давать
травмы, раковое поражение тела позвонка (очень редкая патология - 1 больной
радикулитом из 10000), миелит – воспаление поперечника спинного мозга вирусной
или микробной этиологии, гнойный эпидурит – воспаление твёрдой мозговой
оболочки, окружающей ЦНС, арахноидит – воспаление паутинной оболочки,
обволакивающей ЦНС и т.п. Острые нарушения спинномозгового кровообращения
(спинальные инсульты, дискогенная, посттравматическая, атеросклеротическая,
токсическая миелопатия), пенетрирующие язвы желудка и двенадцатиперстной кишки,
острые нарушения мозгового и венечного кровообращения (инсульты, инфаркты,
эмболии артериальные окклюзии), туберкулёз лёгких, острые вирусные и микробные
инфекции (грипп, менингит, энцефалит), атеросклероз почечных артерий и другие
болезни также сопровождаются симптомом болей в области позвоночника.
4. Диагностика патологии в шейном отделе позвоночника для
мануального терапевта. Диагностику
остеохондроза лучше проводить у
пациента в сидячем положении с согнутой вперед головой.
Важно отметить,
что в шейном отделе позвоночника фактически отсутствуют межпозвоночные диски
между C.1 – C.2, C.2
– C.3 и C.3 – C.4.
Между этими позвонками располагаются твердые, белые, суставные хрящи. Поэтому
неправильным будет диагноз в виде «остеохондроза (воспаления межпозвоночного
диска) верхнего, шейного отдела позвоночника». Здесь могут быть только
радикулиты!!! Остеохондрозы могут быть в дисках ниже 4 шейного позвонка, и их
можно легко определить следующим образом. Усаживают пациента на стул.
Голову наклоняют вперед и тогда расстояния между остистыми отростками
увеличиваются. После этого врач плотно прикладывает большой палец руки в
расширенное пространство между позвонками, надавливает в пространство между
остистыми отростками. При наличии остеохондроза боли усиливаются. Кроме того,
врач может продолжать давить подушечкой большего пальца на межостистое
пространство и одновременно он может медленно запрокидывать голову пациента
назад. На шейном отделе позвоночника проводится следующие специфические
исследования с целью определения блокад в межпозвоночных суставах.
1) Исследования пассивного наклона головы пациента назад, вперед, влево,
вправо. Исследование в положении больного сидя выполняется при свободно
опущенных им на колени руках, врач при этом фиксирует своими руками надплечья
пациента для исключения возможности движений в плечевом поясе. Больной проводит
активные движения в направлении наклона кпереди, кзади, вбок. Вращательные
движения в обе стороны проводятся больным в положении наклона головы кпереди,
кзади и в среднем положении, что может указать врачу на наличие функциональных
блокад в верхнем или нижнем регионе шеи.
2) Исследование вращения шеи с одновременной пальпацией позвонков врачом.
Врач «вилкой», образованной 1-м и 2-м пальцами рук, фиксирует дужку какого-либо
позвонка. Больной при этом вращает головой в одну из сторон. По степени
подвижности позвонка врач определяет степень подвижности в том или ином
позвоночно-двигательном сегменте, наличие функциональных блокад или
гипермобильности и их направление (справа, слева). Изучение движений в этом
отделе позвоночника с сопротивлением врача движению проводится в такой же
последовательности. Врач, пассивными движениями пальпируя межостистые промежутки
одной рукой, второй рукой проводит пассивные наклоны головы кпереди и кзади,
определяя степень подвижности в позвоночно-двигательных сегментах. При
определении функциональных блокад между 1-м и 2-м позвонками врач пальпирует
остистый отросток 2-го позвонка, который находится под затылочным бугром. Другой
рукой проводится пассивное вращение головы на 20 — 25 ° в обе стороны.
Отсутствие движения остистого отростка свидетельствует о наличие функциональной
блокады. Наличие функциональной блокады в этом позвоночно-двигательном сегменте
можно установить также принудительным вращением 2-го позвонка при боковом
наклоне головы. Для этого врач пальцем фиксирует остистый отросток С.2,
одновременно производя пассивный наклон головы вбок. Перемещение остистого
отростка в противоположную сторону свидетельствует о нормальной подвижности в
этом сегменте. При исследовании вращательными движениями исключаются боковые
наклоны головы. Для этого врач локтем фиксирует надплечье больного, а ладонью
этой же руки фиксирует теменную часть головы. Второй рукой врач, взяв больного
за нижнюю челюсть, производит вращательные движения; изменив положение рук,
производит вращение в противоположную сторону. Наклон головы в сагиттальной
плоскости позволяет направить действия врача на верхний или нижний регион шеи.
При наклоне головы кпереди блокируются сегменты ниже С.2. В нормальных условиях
вращение в этой позиции составляет примерно 45°. При наклоне головы кзади более
четко выявляется ограничение вращения в нижележащих
позвоночно-двигательных сегментах. При этом с увеличением наклона головы кзади
исследуются сегменты, расположенные более каудально. Из среднего положения
головы проводится ориентировочное исследование вращательных движений в шейных
позвоночно-двигательных сегментах. Объем движений в этой позиции в среднем равен
90°.
Исследование подвижности атланта относительно затылочной кости черепа
проводится при максимальном вращательном движении головой. Врач, стоя сзади
больного, прижимает его голову к себе и усиливает вращение, оказывая пружинящее
давление на поперечный отросток С.1, расположенный между сосцевидным отростком и
восходящей ветвью нижней челюсти. В норме определяется минимальная подвижность
поперечного отростка. Возникновение боли и отсутствие какого-либо движения
свидетельствуют о наличии функциональной блокады.
3) Для исследования подвижности в сегментах С.7 — D.1
(= С.7 — Th.1) врач, стоя сзади больного,
накладывает ладони на плечи пациента, и большие пальцы упирает в боковые
поверхности его остистого отростка какого-либо из указанных позвонков. Больной
активно поворачивает голову в обе стороны, а врач по степени давления,
оказываемого остистым отростком на палец, определяет наличие или отсутствие
ограничения движения в соответствующем направлении. Таким способом
последовательно определяется подвижность в верхнегрудных сегментах.
Одновременно с наклонами кзади целесообразно установить топику 7-го шейного
позвонка. Как известно, этот позвонок чаще всего является наиболее выступающим в
шейном регионе, однако в некоторых случаях таковым бывает 6-й позвонок. Для
уточнения этого необходимо одновременно с пальпацией выступающего остистого
отростка произвести пассивный наклон головы кзади. Если пальпируемый отросток
уходит из-под пальца кпереди, это свидетельствует о том, что пальпируется 6-й
шейный позвонок, если отросток имеет минимальную подвижность — значит это 7-й
позвонок.
Для исследования пассивных боковых наклонов в положении больного сидя врач,
стоя сзади него, рукой, приложенной к боковой поверхности головы, наклоняет ее в
сторону исследуемого сустава. Боковой поверхностью 2-го пальца другой руки врач
упирается в боковую поверхность щей в месте проекции межпозвоночных промежутков
и создает этим точку опоры, через которую происходит сгибание.
4) Наличие грыжевого выпячивания (или сильного воспаления межпозвоночного
сустава) определяется с помощью нагрузки, создаваемой по оси
позвоночного столба, которая приводит к возникновению или усилению болевого
синдрома. Для выполнения приема больного усаживают на кушетку, голова и шея его
находятся в среднефизиологическом положении. Врач, стоя сзади, оказывает
давление по вертикальной оси позвоночника (сверху вниз, от головы к крестцу)
руками, сцепленными «в замок» и положенными на голову пациента. В то же время
легкая тракция, вытяжение шеи вверх (подъём головы сидячего пациента), при
наличии остеохондроза приводит к ослаблению боли.
5) Исследование пассивных движений в положении лежа имеет
преимущество в связи с тем, что здесь шейные сегменты освобождаются от мышечного
влияния. Изучение боковых наклонов в этой позиции связано, прежде всего, с
сегментом С.1—С.2, однако данный прием удобен и для исследования нижележащих
сегментов. При изучении сегмента С.1— С.2 голова пациента лежит на ладонях
врача, боковые поверхности указательных пальцев его фиксируют поперечный
отросток. Врач вращает голову пациента относительно оси, проходящей через кончик
носа, чем и совершает наклон в исследуемом сегменте. Вторым пальцем руки врач
создает точку опоры, через которую совершается сгибание, а также препятствует
распространению этого движения на другие сегменты. При необходимости
исследования боковых наклонов в более каудальных (то есть ниже расположенных)
сегментах, пальцы врача последовательно смещаются каудально, упираясь в
межпоперечные промежутки изучаемого сегмента, и голова пациента наклоняется в
эту сторону.
Для определения боковых наклонов между С.0 — С.1 голова максимально отводится
в сторону и лежит на ладони врача, средний палец этой руки пальпирует промежуток
между поперечным отростком атланта и затылочной костью. Вторая рука врача лежит
сверху, на боковой поверхности головы больного. Делая синхронные вращательные
движения, ось которых проходит через кончик носа, врач определяет подвижность
между пальпируемыми структурами. При изучении подвижности в сегменте С.О — С.1 в
сагиттальной плоскости (кивки вперед и назад) рука врача, подведенная под голову
снизу, «вилкой» из 1-го и 2-го пальцев охватывает дужку 1-го позвонка и
фиксирует его поперечные отростки. При создании пассивного кивка вперед голова
немного наклонена вперед, и другой рукой, упирающейся в лоб или подбородок
пациента, врач производит небольшой толчок в каудальном направлении. При
создании пассивного кивка кзади положение рук такое же, но перед выполнением
приема голова наклонена несколько назад и толчок выполняется в краниальном
направлении.
5. Диагностика патологии в грудном отделе позвоночника для мануального
терапевта. На грудном отделе позвоночника проводится следующие специфические
исследования с целью определения блокад в межпозвоночных суставах. Исследование
проводится в различных позициях. Ориентировочным, но весьма информативным тестом
является исследование так называемой дыхательной волны. Пациент
при этом лежит на кушетке лицом вниз. Врач располагается рядом таким образом,
чтобы его глаза находились на одном уровне с туловищем пациента. Когда пациент
делает несколько глубоких дыхательных движений, врач в этот момент может увидеть
место ограничения движений в сегменте, которое возникает во время вдоха или
выдоха, то есть увидеть направление функциональной блокады. Кроме того,
визуально можно определить нарушения движения ребер при дыхании, сравнивая
движения в грудной клетке с двух сторон. Следует отметить, что блокады реберных
движений могут выявляться на вдохе или выдохе.
1) Изучение активных и пассивных движений в грудном отделе
позвоночника проводится преимущественно в положении исследуемого пациента сидя.
При этом пациент выполняет активные наклоны вперед, назад, вращательные движения
и боковые наклоны. Для исследования пассивных движений в сагиттальной плоскости
пациент закладывает свои руки «в замок» на шее, а врач, одной рукой удерживая
локти больного, поднимает их, исследуя движения в позвоночно-двигательных
сегментах при разгибании, или опускает, изучая пассивное сгибание. Другой рукой
он пальпирует межостистые промежутки сверху вниз, определяя наличие подвижности
между остистыми отростками.
2) Вращательные движения исследуются в том же положении пациента.
Врач плотно прижимает его туловище к своему, захватив противоположное плечо
рукой, пропущенной под локтем ближней к нему руки пациента. Вращение туловища
пациента вокруг вертикальной оси проводится движением туловища врача. Важным
условием является исключение боковых наклонов исследуемого, но допустим легкий
наклон вперед, особенно у полных пациентов. Это улучшает доступ к остистым
отросткам. Другой рукой врач пальпирует остистые или поперечные отростки смежных
позвонков. При пальпации остистых отростков он отмечает уменьшение объема
движения в блокированном сегменте в начале движения, а при пальпации поперечных
отростков (с противоположной стороны) — в момент максимального вращения. Для
изучения боковых наклонов пациент скрещивает руки на груди, а врач прижимает его
туловище к себе, фиксируя противоположное плечо рукой, пропущенной под руками
пациента. Своим туловищем врач производит небольшие толчковые движения, наклоняя
туловище пациента в противоположную сторону. Другой рукой он проводит пальпацию
двух смежных остистых отростков, определяя подвижность между ними.
3) Исследование подвижности в реберно-поперечных суставах проводится
в тех же позициях врача и пациента, что и при изучении вращения. Здесь врач
пальпирует проекцию реберно-поперечных суставов, находящихся на расстоянии 3 -
3,5 см от остистых отростков. Одновременно с пальпацией врач проводит пассивное
движение туловища пациента. При этом вначале делается наклон назад, затем
вращение в противоположную сторону от исследуемого сустава и, наконец, наклон
вперед. В момент выполнения движения врач должен ощутить некоторую подвижность
головки ребра.
Определение подвижности ребер можно проводить в положении пациента сидя или
лежа. Рукой врач проводит пальпацию межреберных промежутков и определяет наличие
ограничения подвижности между ребрами, которое может возникать на вдохе или
выдохе.
6. Диагностика патологии в поясничном отделе позвоночника для мануального
терапевта. На поясничном отделе позвоночника проводится следующие
специфические исследования с целью определения блокад в межпозвоночных суставах.
1) Исследование подвижности в межпозвоночных дисках при пассивном сгибании.
Положение пациента лежа на спине. Врач одной рукой захватывает обе ноги
пациента, при этом одна нога заброшена на другую. Врач, приподнимая ноги
пациента и приближая их к его брюшной стенке, другой рукой проводит пальпацию
межостистых промежутков, определяя наличие подвижности. Пациент лежит на боку
лицом к врачу с согнутыми в коленных и тазобедренных суставах ногами. Врач
бедрами прижимает колени пациента и, производя качающие движения, подтягивает их
кпереди, к брюшной стенке. Проводится пальпация межостистых промежутков для
определения подвижности в межпозвоночных дисках.
2) Исследование подвижности в межпозвоночном суставе (диске) при пассивном
разгибании. Изучая пассивную экстензию в нижне-грудном регионе,
врач укладывает пациента на живот, располагая его руки вдоль туловища. Одной
рукой врач захватывает ноги пациента несколько выше коленных суставов и
приподнимает их, производя качающие движения. Свободной рукой производится
пальпация межостистых промежутков. Для облегчения нагрузки врач может
производить упор коленом в кушетку. Исследование при пассивном боковом сгибании
проводится в таком же положении больного, но при соблюдении условия, что его
ноги согнуты в коленном и тазобедренном суставах под прямым углом так, что
голени расположены параллельно туловищу. Врач, захватывая ноги пациента в
области колена или голени, поднимает их кверху, одновременно производя пальпацию
остистых отростков позвонков с вогнутой стороны, то есть сверху.
3) При исследовании вращения в сегменте L.5 -
S.1, где движения в этом направлении могут
составлять 15° — 16°, И. Дворжак с соавторами (1987 год) указывает на
возможность их обследования следующим способом. Пациент сидит верхом на кушетке,
руки сцеплены за головой. Врач одной рукой прижимает туловище пациента к себе,
удерживая его за плечи. Этой же рукой проводится пассивное вращение. Двумя
пальцами другой руки врач пальпирует остистый отросток L.5
позвонка и верхнюю точку остистости гребня крестца. Смещение пальцев,
фиксирующих данные точки, во время пассивного вращения будет указывать на объем
движения в L.5 — S.1. Чтобы
правильно оценить состояние межпозвоночного сустава (диска), все пассивные
движения (приемы) необходимо проводить безболезненно, чтобы избежать возможной
рефлекторно-мышечной реакции, а значит, ограничения подвижности в межпозвоночный
сустав (диск) и неправильной оценки его состояния.
4) Исследования угла наклона во всем поясничном отделе позвоночника.
Поясничный отдел позвоночника состоит из пяти позвонков и люмбо-сакрального
перехода. Все пять позвонков имеют крупные размеры, а межпозвоночные диски здесь
высокие (13 тела позвонка). По данным разных авторов, суммарный
наклон вперед (сгибание) в этом отделе достигает 60 - 80 °, разгибание — 30 - 35
°. Боковые наклоны во фронтальной плоскости проводятся в пределах 20 — 30 °.
Вращение здесь резко ограничено и составляет примерно 10 — 15 °, однако оно в
обязательном порядке сопровождает боковой наклон. Позвонки при этом вращаются
без наклона в противоположную сторону. Функциональное исследование
поясничного отдела позвоночника начинают с активных движений, которые
выполняются пациентом в положении стоя. При наклоне вперед при выпрямленных
ногах (без развода колен) врач определяет расстояние от опущенных рук до пола.
При этом определяется не только увеличенное положительное расстояние от пальцев
до пола, но и отрицательное расстояние, если пациент касается пола всей ладонью.
Это может указывать на признаки гипермобильности в двигательном сегменте или на
способность к перерастяжению ишио-круральной мускулатуры (К. Левит, 1973). При
пробе Шоберга измеряется расстояние между остистыми отростками двух позвонков,
чаще всего L.5 и L.4. При наклоне
вперед это расстояние в норме должно увеличиваться. При наличии патологических
изменений в этом регионе оно остается без изменений. Наклон назад позволяет
предположить наличие признаков артроза дуговых суставов, в случае если
это движение вызывает болевую реакцию. Усиление лордоза в момент наклона кзади
может свидетельствовать о наличии локальной гипермобильности. При боковом
наклоне необходимо обращать внимание на то, чтобы пациент не сгибал коленные
суставы и не отклонялся вперед и назад. Следят также за тем, до какого места
ноги пациент достанет кончиками пальцев (чаще всего — несколько ниже колена),
плавно ли происходит изгиб в динамике движения или в каком-либо месте возникает
как бы «надлом», свидетельствующий о наличии функциональной блокады. При
нормальном объеме бокового сгибания вертикальная линия, опущенная от задней
подмышечной складки, должна проходить через межъягодичную складку. Отклонение
этой линии до противоположного гребня подвздошной кости является признаком
гипермобильности. Необходимо обращать внимание на вращательную синкинезию таза,
которая в нормальных условиях возникает при боковых наклонах туловища. Таз при
этом производит сложное движение: при наклоне до уровня тораколюмбального
перехода он вращается в противоположную от наклона сторону, а при достижении
люмбосакрального перехода вновь вращается в противоположную сторону. Отсутствие
синкинезии указывает на наличие функциональной блокады в каком-либо из этих
отделов.
5) Симптом глубокой пальпации паравертебральных мышц. При наличии
радикулита поясничного отдела позвоночника всегда будет болезненно давление
большего пальца врача на паравертебральные мышца, осуществляемое сзади спины
пациента и спереди, через брюшную стенку.
7. Диагностика патологии в крестцово-копчиковым сочленении для мануального
терапевта. Исследование крестцово-копчикового сочленения начинают с наружной
пальпации, надавливая на конец копчика, подтягивая его в вентродорсальном
направлении. Нужно также пальпировать боковые его поверхности. При наличии
болезненности проводится пальпация через прямую кишку. Здесь необходимо
пальпировать крестцово-копчиковую связку и мышцу, поднимающую анус, напряжение
которых приводит к блокаде копчика. Исследования связок, фиксирующих тазовые
кости, проводятся в положении больного лежа на спине. При этом для определения
степени нагруженности подвздошно-поясничной связки (lig.
iliolumbalis) врач сгибает ногу пациента, расположенную с
противоположной от него стороны, в коленном и тазобедренном суставах на 90°,
приводит колено пациента кнутри и производит толчок по оси бедра. Возникновение
неприятных ощущений или боли в поясничном регионе говорит о патологическом
состоянии связки. Для исследования крестцово-подвздошной связки (lig.
iliosacralis) врач приводит колено в направлении к
противоположному плечу. Толчок оказывается также по оси бедра. Исследование
крестцово-бугорной связки (lig.
sacrotuberalis) проводится таким же образом, однако колено здесь
приводится к гомолатеральному плечу.

