Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Глава 11. ПАТОЛОГИЯ НЕРВНОЙ СИСТЕМЫ И
СОЦИАЛЬНО-ПСИХОЛОГИЧЕСКИЕ ПРОБЛЕМЫ
Несколько перефразируя высказывание А.И. Болдырева (1978), можно утверждать,
что «несмотря на положительные результаты фармакотерапии и других видов лечения,
помощь больным не может считаться оказанной без рассмотрения социального
аспекта. Успех лечения может быть достигнут лишь в том случае, если будут решены
вопросы реабилитации больных».
Компьютерный банк данных, имеющийся в Свердловском областном клиническом
психоневрологическом госпитале для ветеранов войн, содержит в себе сведения о
ветеранах боевых действий в Афганистане, на Северном Кавказе и в других регионах
не только чисто медицинской, но и ярко выраженной социальной направленности. Эти
данные постоянно обновляются, отслеживается их динамика. В результате мы
располагаем достаточно подробными сведениями, связанными с медико-социальной
сферой.
Продолжает оставаться проблемой высокий уровень инвалидизации среди лиц,
принимавших участие в боевых действиях. Как уже указывалось нами ранее (Мякотных
В.С., 1994), из более шести тысяч бывших воинов-«афганцев» только 47 вернулись
домой, уже имея группу инвалидности, или получили ее спустя недели - месяцы
после демобилизации. Через 1-3 года число инвалидов увеличилось еще на 54
человека, через 4-5 лет - на 67, позднее к ним прибавилось еще 185 бывших
участников боевых действий. По состоянию на начало 1994 г. инвалидами являлись
424 человека - около 7% от всего количества бывших воинов-«афганцев»,
проживавших тогда в Свердловской области, и число лиц, которым определялась та
или иная группа инвалидности, продолжало расти. Это свидетельствовало о том, что
последствия афганской войны сказываются и будут продолжать сказываться на
состоянии здоровья ее участников через много лет после окончания боевых
действий. В этом плане бывшие участники войны в Афганистане как бы повторяют
нелегкий послевоенный путь, пройденный участниками Великой Отечественной войны.
Тем не менее, несмотря на наличие у них группы инвалидности, подавляющее
большинство ветеранов Афганистана продолжали и продолжают работать, хотя нередко
работа дается им с трудом, приходится менять профессию, специальность, условия
труда и т.д. Больные люди, хотя и пользующиеся обещанными им социальными
льготами, подчас становились первыми кандидатами на увольнение при сокращении
штатов предприятий, учреждений, так часто производимых в тяжелые для страны 90-е
годы. Для того, чтобы обеспечить себе и своим семьям относительно безбедное
существование, бывшие участники боевых действий нередко устраивались на работу в
коммерческие структуры. По данным декабря 1993 года, там работало 1498 человек,
т.е. около четверти ветеранов. Очень часто их конкретной задачей являлась и
является охранная деятельность, связанная с определенным риском, но дающая
приличный заработок. В целом же для бывших участников современных вооруженных
конфликтов наиболее частыми мирными профессиями оказываются профессии водителя
автомобиля, предпринимателя, в сельской местности - механизатора, тракториста. В
государственных правоохранительных органах служат очень немногие.
Практически сразу после демобилизации из рядов вооруженных сил 2383 человека
– бывших участников войны в Афганистане поступали в высшие и средние специальные
учебные заведения. Из них смогли получить высшее или среднее специальное
образование только 78 (3,3%), и только 12 (15,4%) из них работали по
специальности. Профессии, сфера деятельности менялись не только в связи с
экономическими, финансовыми мотивами. Сказывались уже описанные нами и
замеченные другими исследователями трудности в практическом использовании
приобретенных знаний, навыков, что связано с болезненным состоянием
нервно-психической сферы. Человеку, страдающему почти постоянными головными
болями, астенией и другими болезненными проявлениями, трудно сидеть над
чертежами, за компьютером, работать учителем в школе и т.д. Сколько раз
приходилось слышать от ветеранов Афганистана, выбравших профессию учителя, о
том, что поведение детей раздражает их, иногда им с трудом приходится себя
сдерживать, не применять крика, рукоприкладства. И это несмотря на то, что детей
они любят и профессию учителя выбирали сами, с учетом своих привязанностей,
склонностей, своей мечты, наконец. Но болезнь меняет человека, накладывает свой
отпечаток на его личность, характер, поведение, особенности реагирования. И
бывший участник боевых действий вдруг начинает понимать, что он более неспособен
быть тем, каковым представлял себя в мечтах, делать то, что как будто составляло
цель его жизни. Так, на первичный стресс войны накладываются вторичные стрессы
мирного времени. Суммируясь с травматическим стрессом войны, они формируют
известные посттравматические стрессовые расстройства - ПТСР (Киндрас Г.П.,
Тураходжаев А.М., 1992). Приведенный пример с профессией учителя - лишь крупица
в огромном конгломерате социально-психологических проблем, возникающих у
ветеранов. Большинство из них до призыва на военную службу вообще не имели
мирной профессии, либо она носила «временный» характер. Вернувшись с войны и не
находя себе применения в мирной жизни, многие люди просто растерялись, затаили в
себе обиду на окружающих, на начальников и руководителей всех рангов, на тех,
кто «хорошо устроился, пока мы там воевали». Подобные лица, вышедшие из войны,
зачастую не понимали, что они просто больны, что их переживания, притязания
носят зачастую болезненный характер. По данным, приводимым О. Dodwell (1988),
социальные осложнения травм головы должны рассматриваться как основное
проявление болезни, ухудшения и недееспособности и как исход психических
расстройств. Простейшим и наиболее общим путем оценки социальных исходов травм
головы является время прекращения трудовой деятельности. Но, с другой стороны,
бывшие воины зачастую не хотели и не хотят признавать себя больными, и это не
является чем-то исключительным, характерным только для них. В последние годы
несогласие на лечение или неспособность лиц, перенесших стресс, начать и
продолжать лечение стали актуальной проблемой. Частота отказов от лечения
возрастает по мере удаления во времени от перенесенной психотравмы. По
результатам исследования, проведенного А. Вuгstеiп (1986), при начале лечения в
первые 9 недель после стресса отказ от лечения наблюдался всего в 26,9% случаев,
через 40 и более недель этот показатель равнялся уже 81,8%. Больные, поздно
начавшие лечение, еще непосредственно после получения травмы были крайне
негативно к нему настроены (вспомните синдром «боевой экзальтации»); лишь потом
появились причины, побудившие их к обращению за медицинской, в том числе
психиатрической, помощью.
Крайне негативные последствия из-за состояния здоровья может вызывать
предпринимательская деятельность, которой, как уже говорилось, занялись многие
бывшие воины. Е. Kringlen (1986) произведены психосоциальные исследования в
области этиологии ишемической болезни сердца. Указывается на отчетливую связь
ИБС с образом жизни, поведением человека, жизненными событиями, а также
принадлежностью к определенному социальному классу и определенному
экономическому кругу (бизнесмены). Последнее способствует возникновению массы
психотравмирующих, стрессовых ситуаций. И вновь стрессы военного времени
объединяются в своем патогенном влиянии со стрессами мирной жизни. Ветеран
боевых действий выбирает себе сферу деятельности, но вместе с ней он вступает в
сферу выраженной потенциальной опасности для своего здоровья.
Считается, что психореактивные расстройства имеют многофакторный генез, хотя
психосоциальные факторы играют решающую роль (Kafka J., Nawka Р., 1990). По
данным исследований B.I. Goderez (1987), у лиц, вернувшихся с театра военных
действий, остается привычка оценивать окружающее с точки зрения потенциальной
опасности. Возникающая дисфория снижает работоспособность и может приводить к
алкоголизации и внезапной агрессии, в том числе по отношению к близким. Но
занятия предпринимательством и без того достаточно психогенны, тем более для
людей, перенесших физические травмы и моральные лишения. Только постоянное
лечение, контакты с психологом помогут избежать при этом выраженных
психосоциальных конфликтов. Даже при малейшей возможности возникновения
антисоциальных тенденций необходимо как можно быстрей прибегнуть к стационарному
лечению, психотерапии как основе комплексного лечения (Dittert J., 1981).
Вопросы выбора профессии, сферы социальной деятельности бывшими участниками
вооруженных конфликтов должны в большинстве случаев обсуждаться с медиками,
психологами. Только при этом условии многим из пациентов не придется метаться в
поисках приложения своих сил и возможностей, менять специальности, начинать и
бросать учебу и т.д. Необходимо отчетливо себе представлять, что то, что
подходит для больных, страдающих эпилептическими припадками; то, чем может
заниматься человек с наличием хронического болевого, корешкового синдромов на
основе остеохондроза, совершенно неприемлемо для больного с поражением вещества
спинного мозга, например. Вопросы трудоустройства должны решаться сугубо
индивидуально, но с учетом склонностей и желаний больного. Нам кажется, что даже
инвалидов 2-й, а иногда и 1-й группы ни в коем случае нельзя лишать возможности
попытаться найти для себя работу. Путь запретов приводит при этом только к
негативным последствиям. Высокий уровень социальных притязаний, часто
наблюдающийся в среде ветеранов боевых действий, приводит к конфликтам с
администрацией предприятий и учреждений, где они работают. Поэтому многие
руководители с неохотой берут на работу этих людей. Именно указанные факты
являются одной из причин создания бывшими участниками боевых действий «своих»
корпоративных объединений различной направленности в разных сферах деятельности.
При психологическом и социальном обследовании больных бросаются в глаза
отчетливые различия между лицами, попавшими в Афганистан или же в иные зоны
боевых действий в возрасте 18 лет, не имеющими специального образования и
прочной гражданской специальности, и людьми, окончившими к моменту призыва в
армию средние специальные учебные заведения и старшими по возрасту на два-три
года. Последние значительно легче пережили социально-психологическую адаптацию
перехода к мирной жизни, среди них у значительно меньшего числа лиц отмечаются
выраженные характерологические сдвиги, они зачастую успешно продолжают начатое
до службы продвижение вверх по социальной лестнице. К сожалению, подобного рода
возможные различия в последствиях не были учтены в свое время при призыве на
военную службу в «горячие точки».
Очень актуальными для ветеранов являются проблемы семьи. Характерными стали
многочисленные браки и разводы. Мы наблюдали пациентов, которые всего за 6-10
лет успевали официально вступить в 4-5 браков и столько же раз развестись. Число
разводов растет. Еще в 1991 г. в семьях ветеранов Афганистана, имеющих детей,
разводов было всего 18, в 1992 г.- 54, а в 1993 г.- уже 123. В бездетных семьях
- 23, 64 и 88 соответственно. И это только те данные, которые нам удалось
выяснить и ввести в компьютерный банк. А сколько осталось и невыясненного
Причины разводов, непрочности семейных отношений самые разнообразные, но
связь этого процесса с болезненным состоянием бывших участников войн совершенно
очевидна. Сейчас мы возвращаемся к проблеме социопатий, о которых в доступной
медицинской литературе еще 20-30 лет тому назад практически не встречалось
публикаций. Социопатии и депрессии в семьях часто сочетаются с алкоголизмом,
причем первичность тех или иных нарушений не ясна, в чем мы полностью согласны с
мнением D.W. Goodwin (1981). В 70-х годах за рубежом появились публикации, в
которых указывалось, что стрессы военной жизни могут вызывать психические
заболевания в семьях военнослужащих. Исследования J. Morrison (1981) не
подтвердили этого, но автором приводились только сравнительные сопоставления
воспитания детей военнослужащих и детей гражданских лиц. Нам думается, что
болезненные проявления имеющие место у ветеранов войн все же накладывают
отпечаток на формирование отношений в семье, причем в самом широком понимании
ее.
Семья - это не только муж, жена и дети. Это и родители мужа и жены, сестры,
братья, многочисленные родственники. Затяжные конфликты между отдельными
представителями семейного клана почти облигатны для рассматриваемого нами
контингента. Но, с другой стороны, не редки случаи, когда некритично
относящегося к своему поведению, своей болезни ветерана буквально насильно за
руку приводят в госпиталь мать, жена, брат и другие родственники. И такую
активность родных необходимо всемерно поддерживать.
Совершенно прав А.В. Hatfleld (1986), утверждая, что в языке профессионалов
часто смешиваются факты и их интерпретация, в нем отражается тенденция оценивать
любую семью по типу «плохая» - «хорошая», без промежуточных оценок, и отмечается
преобладание негативных оценок. Семья в этом случае обычно оказывается
подавленной авторитетом врача, что затрудняет развитие активности родственников
по отношению к больному в дальнейшем. Помощь родственникам в лечении больного, в
сохранении семьи может оказаться неоценимой. Z. Waryszak (1982), например,
считает, что улучшение состояния больных не всегда приводит к более активной
социальной деятельности. Автор отмечает трудности методологического порядка в
оценке социального статуса и социальных планов больных с различными, в основном
психическими, заболеваниями. Указанные трудности, вероятно, были бы значительно
меньшими при условии хорошо налаженного контакта не только с самим больным, но и
с членами его семьи. Именно они могут предоставить врачу наиболее полную и
объективную информацию об изменениях в социальной активности. И правильную
оценку этих изменений возможно сделать только в совокупности с учетом мнения
родственников, живущих бок о бок с пациентом. В психологические, социальные
конфликты оказываются вовлечены не только сами бывшие участники войн и
вооруженных конфликтов, но и их ближайшее окружение - семья, дети. Последние
очень часто оказываются невротизированными, требующими нередко, также, как и их
отцы, применения корригирующих поведение мер воздействия. Имеются даже сведения
о том, что в семьях бывших «афганцев» чаще, нежели в общей популяции, рождаются
дети с пороками развития или с предрасположенностью к нервно-психической
патологии. Это вполне объяснимо сточки зрения неблагоприятного психогенного
влияния на организм будущих матерей в период беременности и неумеренного
потребления будущими отцами алкоголя, а нередко и наркотических средств,
токсических препаратов. Вероятно, эти стороны проблемы должны стать особым
объектом внимания психологов, наркологов, акушеров-гинекологов, педиатров,
обещая дать положительные сдвиги по мере увеличения возраста наших больных, их
взросления, нарастания закономерного стремления к созданию здоровой семьи.
Важной медико-социальной проблемой является, как уже указывалось в предыдущих
главах, хроническая алкогольная зависимость и политоксикомании. Подобного рода
патология, по нашим данным (Мякотных В.С.., 1993, 1994), уже в первые годы после
окончания войны в Афганистане встречалась среди ветеранов этой войны не менее
чем в 30-35%. Это значительно превышало данные московских авторов (Цыганков Б.Д.
с соавт., 1992) - 15%, но значительно уступало частоте подобного рода
расстройств у американских ветеранов войны во Вьетнаме - до 80%. Даже легкая,
казалось бы, степень опьянения у «афганцев» и «чеченцев» приводит к значительным
расстройствам сознания, развивается так называемый эпилептиформный тип
опьянения, протекающий с ярко выраженными элементами агрессивности, но затем - с
полной амнезией происшедшего в этот период. Мы уже упоминали о том, что как
бывшие «афганцы», так и американские участники вьетнамской войны пытаются
нередко с помощью алкоголя устранить ряд симптомов, характерных для так
называемого травматического невроза - хроническую тревогу, беспокойство,
бессонницу, устрашающие сновидения, даже головную боль. Но симптомы отмены
алкоголя клинически сходны с мотивами, побудившими к его употреблению. Возникает
«порочный круг», алкогольная зависимость, очень и очень трудно поддающаяся
терапии. При этом становятся неэффективными различные методы
эмоционально-стрессового воздействия, при которых отрицательное отношение к
алкоголю формируется за счет переживания комплекса неприятных для больного
последствий, вызванных пьянством. Возникает необходимость использования
опосредованной психотерапии, которая формирует в сознании больного сугубо
запретительные формулировки, позволяющие выработать у пациента стойкое опасение
неминуемого возникновения тяжелых расстройств здоровья, вплоть до смерти, при
потреблении алкоголя. Нередко отдается предпочтение хирургическим методам с
предшествующей им длительной, до одного месяца, и мощной терапевтической
подготовкой, даже с использованием пирогенных препаратов. Агрессивность, легко
возникающая у ветеранов в симптомокомплексе патологического опьянения, по данным
М. Berglund, К. Тuvпiпg (1985), увеличивает риск смертности у больных
алкогольной зависимостью в 3,3 раза. По склонности к самоубийству алкоголизм
может увеличить вероятность реализации суицидальной попытки в 1,9 раза.
Агрессивные алкоголики вообще склонны к суицидам, что еще более увеличивает риск
последних. Таким образом, клиническая оценка больного алкоголизмом как
агрессивного имеет важное прогностическое значение в витальном аспекте.
Прогноз возможной суицидальной попытки крайне затруднен. Р.В. Schneider
(1982) указывает, что при оценке «пресуицидального синдрома» следует уделять
особое внимание факту совпадения во времени наметившегося улучшения психического
состояния и появления какой-нибудь конфликтной ситуации в жизни больного. В.
Armbruster (1986) считает, что суицидальный риск повышают определенные стадии
болезни, сопровождающиеся депрессивными расстройствами; опасен и период
интенсивной реабилитации, когда возрастает самостоятельность и активность
больных, к ним предъявляются значительные требования, что может приводить к
переживанию своей неполноценности. Наличие в семье больного случаев
суицидального поведения также должно настораживать клинициста в отношении
повышенного суицидального риска для данного больного (Murphy G.E., Wetzel R.D.,
1982). М. Berglund et al., (1987) обсуждают две группы факторов предакций и
суицидов при алкоголизме: 1) особенности психического состояния; 2) социальные и
личностные обстоятельства в предшествовавший суициду период. Из 55 наблюдавшихся
авторами больных содержание алкоголя в крови свыше 0,1% было обнаружено в
основном у лиц с чертами психологической хрупкости. У лиц с дисфорическими
расстройствами алкоголь в крови отсутствовал, даже если суициду предшествовал
запой, 36% больных совершили суициды в периоды психотравмирующих ситуаций.
Стратегия раннего вмешательства и предупреждения суицида, вытекающая из данной
модели, уже существует. В нее входят как социальные, :гак и здравоохранительные
меры (Holinger Р.С. et al., 1988). В нашей стране, по данным статистики,
серьезного спада самоубийств пока не отмечено. Лица, составляющие контингент
ветеранов боевых действий, как явствует из вышеизложенного, особо подвержены
суицидальному риску. Их постоянное диспансерное наблюдение, лечение, проведение
мероприятий медицинской и социальной реабилитации помогут снять «суицидальное
напряжение».
В процессе многолетнего наблюдения за поведением лиц, воевавших на территории
Афганистана или в других «горячих точках», при неизбежном столкновении
медицинских работников не только с чисто лечебно-диагностическими, но и с
социально-психологическими аспектами проблемы полипатологии нами было выделено
два наиболее часто встречающихся варианта патохарактерологического развития
личности, важных для социального устройства.
Первый вариант - неустойчивый тип изменений личности, характера. При этом
больному предельно трудно управлять своими поступками, правильно их расценивать
и мотивировать. Подобная личность за счет «паралича воли»не может противостоять
дурному, зачастую криминогенному, влиянию, оказывается пассивно вовлеченной в
различные антисоциальные действия. Очень часто такой человек, даже не слишком
злоупотребляя алкоголем, тихо спивается, становится обузой для семьи, источником
постоянных переживаний родителей, жены, детей. Больные нередко бросают работу,
даже не пытаясь устроиться на другую, приобрести специальность. Обладая
достаточными способностями, такие люди могут успешно поступать в высшие учебные
заведения, но, как правило, довольно быстро оставляют учебу, находя для этого
массу «причин». Нами наблюдались лица, которые, даже сумев закончить ВУЗ, не
пытались устроиться на работу по специальности, очень быстро, за счет
астенического радикала, утрачивали знания и навыки, приобретенные в период
учебы. Указанные лица не в состоянии решать задачи, достигать цели, требующие
активной жизненной позиции, преодоления препятствий в самом лучшем
морально-нравственном понимании этого вопроса. Хотя периодически, особенно в
состоянии легкого алкогольного опьянения, у них возникает комплекс
«заслуженности», они начинают требовать повышенного к себе внимания, добиваться
льгот и привилегий. Но подобный всплеск активности быстро проходит, больные
вновь замыкаются в себе, становятся на путь пассивного повиновения
обстоятельствам, а вся их духовность часто теряется глубоко на дне бутылки
спиртного или в наркотическом опьянении.
Второй вариант - личность с истеро-эксплозивным типом реагирования, с
агрессивностью, вызовом всему окружающему. Подобные лица нередко уже вполне
сознательно идут на уголовные преступления, стремясь показать свою
исключительность, продемонстрировать неординарность. Уже совершив преступления,
даже тяжкие, эти лица часто не раскаиваются в содеянном и даже в зале суда ведут
себя необдуманно, вызывающим образом. Рассматриваемые личности в силу
необходимости реализации агрессивного потенциала могут устраиваться на работу в
силовые структуры. Они также замечены в числе участников многочисленных
межнациональных, региональных конфликтов. Часты суициды как способ демонстрации,
обращения внимания к себе, но даже сами суицидальные попытки носят нередко
демонстративно-шантажный характер. Суициды возможны также за счет дистимий,
дисфорий с депрессивным выходом, при этом облегчает суицид и способствует его
завершенности алкогольное опьянение.
Можно возразить, сказав, что определенный патохарактерологический вариант
личности формируется с детства и что он не может сформироваться у взрослого
человека, прошедшего войну. Тем не менее, это так, и нами уже было показано
ранее (Мякотных В.С., 1994), как в воинские формирования ограниченного
контингента советских войск в Афганистане попадали люди, заведомо больные, с
психопатологически отягощенной наследственностью и т.д. По данным исследований
Г.П. Киндрас и А.М. Тураходжаева (1992), оценка преморбидных качеств бывших
«афганцев» выявила патологические черты характера у 9,1% обследованных. До
направления в Афганистан только 68,1% лиц определяющими чертами своего характера
считали «доброту, жизнерадостность» и т.д. Остальные 31,9% подобного у себя не
отмечали. Можно сказать, таким образом, что афганские события во многом не
определили, а лишь завершили формирование личности по патохарактерологическому
типу. Социальные последствия упущений, имевших место в ходе призыва на военную
службу как в Афганистан, так и на Северный Кавказ мы во многом наблюдаем теперь.
Наша задача - помочь исправить. недостатки, как можно полней осуществлять не
только медицинскую, но и неразрывно связанную с ней социально-психологическую
реабилитацию.
Конечно, с течением времени, прошедшего от периода непосредственного участия
в боевых операциях, меняются как медицинские, так и психологические и социальные
проблемы, возможности социально-трудовой адаптации. Нами были проведены
пролонгированные исследования в этом плане, результаты которых приводятся в
следующих разделах. При этом в соответствии с общей направленностью настоящего
издания акцент был сделан на исследование лиц, получивших боевую ЧМТ в условиях
ХПЭС боевой обстановки (n=132) при сравнении их с лицами,
участвовавшими в боевых операциях, но не получившими при этом ранений и травм (n=65),
и с лицами, перенесшими бытовые ЧМТ (n=50). В качестве
модели использовались участники боевых действий на территории Афганистана, так
как в силу прошедшего значительного периода времени именно этот контингент
является наиболее иллюстративным.
11.1. Динамика социально-трудовой адаптации больных – участников боевых
действий на территории Афганистана
Сравнительные данные участия в трудовой деятельности и показатели уровня
образования через 1- 7, 4 - 15 и 10 - 20 лет после травматического воздействия у
больных с последствиями боевой ЧМТ, ХПЭС и последствиями бытовой ЧМТ
представлены в таблице 11.1.
Как видно из таблицы, у всех бывших «афганцев» через 4 - 15 лет после ЧМТ или
ХПЭС произошло достоверное (р<0,05) уменьшение количества работающих с 90% до
68%, что, возможно, связано с определением им группы инвалидности, а также с
изменением социальных связей, процессом образования «анклавов». В дальнейшем у
лиц, перенесших боевую ЧМТ, какой-либо динамики в отношении участия в трудовой
деятельности не наблюдается, в то время как у больных, перенесших исключительно
ХПЭС, через 10 - 20 лет имеется тенденция (р<0,05) к увеличению количества
работающих с 69% до 90%. Это, скорее всего, зависит от того, что до сего времени
изолированный ХПЭС военного времени не считается работниками медико-социальных
экспертных комиссий (МСЭК) травмирующим фактором, и группа инвалидности,
связанная с пребыванием в зоне боевых действий, при этом не определяется.
Количество работающих больных после получения бытовой ЧМТ постепенно
увеличивается в течение отдаленного периода травматической болезни мозга, но
изменения носят недостоверный характер (р>0,05).
Таблица 11.1. Динамика показателей работы и учебы
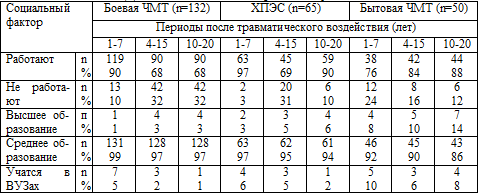
Относительно чаще (р<0,05) обучались в ВУЗах больные в первые годы после
получения боевой травмы или ХПЭС, затем количество учащихся среди бывших
«афганцев» снижалось с 7% до 1% у больных, получивших боевую ЧМТ, и с 6% до 2% у
пациентов, перенесших только боевой стресс. Количество же больных, продолжавших
образование после перенесенной бытовой ЧМТ, в течение всего отдаленного периода
травмы было примерно одинаковым - от 8 до 10%. Это связано, возможно, с
отсутствием у данной категории лиц стадии «оцепенения», столь выраженной у
ветеранов войн, а также с необходимостью самостоятельно «вливаться» в социум,
из-за отсутствия государственной программы социальной реабилитации. Для
«афганцев» в целом характерен низкий образовательный уровень: высшее образование
на момент последнего, катамнестического исследования, получили всего 8 (4%)
ветеранов войны в Афганистане, в то время как учебу в ВУЗах закончили 7 (14%)
больных с последствиями бытовой ЧМТ (р<0,05).
Также своеобразно выглядит динамика инвалидизации у бывших участников войны
на территории Афганистана. Указанная динамика, наблюдавшаяся у наших больных
через 1 - 7, 4 - 15, 10 - 20 лет после травматического воздействия приведена в
таблице 11.2. Варианты распределения группы инвалидности в зависимости от
ведущего неврологического синдрома представлены в таблице 11.3.
Таблица 11.2. Динамика показателей инвалидизации
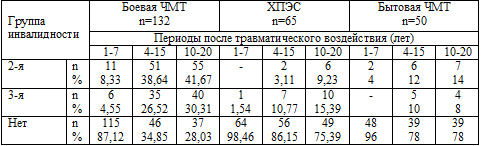
Таблица 11.3. Зависимость глубины инвалидизации от варианта
ведущего неврологического синдрома
| Варианты неврологических
синдромов |
2-я группа инвалидности (n=68) |
3-я группа инвалидности (n=54) |
Не имеют инвалидности (n=125) |
| Психовегетативный (n=125) |
n % |
- |
30 55,56 |
95 76 |
| Дискоординаторный (n=46) |
n % |
3 4,41 |
13 24,1 |
30 24 |
| Гипертензионный (n=45) |
n % |
40 58,8 |
5 9,26 |
- |
| Эпилептический (n=31) |
n % |
25 36,77 |
6 11,11 |
- |
Достоверно чаще (р<0,05) по сравнению с больными, перенесшими только боевой
ХПЭС или бытовую ЧМТ, у больных с последствиями боевой ЧМТ определена 2-я и 3-я
группы инвалидности в отдаленном периоде травмы. Независимо от вида
травматического воздействия, 2-я группа инвалидности достоверно чаще (р<0,05)
определена у больных с эпилептическим и гипертензионным синдромами, 3-я - с
психовегетативным и дискоординаторным. Это, вероятно, в целом отражает степень
тяжести данных вариантов неврологических синдромов и их влияния на возможность
участия пострадавших в различных видах трудовой деятельности.
Среди больных, перенесших боевую ЧМТ, на момент катамнестического наблюдения
2-ю группу инвалидности имели 55 (41,67%) человек, 3-ю – 40 (30,31%), не имели
группы инвалидности – 37 (28,03%). У 14 (25%) человек 2-я группа инвалидности
определена специализированной (психиатрической) МСЭК в связи с выраженностью
астено-эксплозивного варианта психоорганического синдрома. Среди больных,
перенесших только боевой ХПЭС, на 2-й группе инвалидности находились 6 (9,23%)
человек, на 3-й - 10 (15,39%). У данных больных группа инвалидности была связана
либо с последствиями внечерепных боевых ранений, либо с психосоматической
патологией - язвенной болезнью 12-пестной кишки, бронхиальной астмой,
ишемической болезнью сердца, гипертонической болезнью.
В группе лиц с последствиями бытовой ЧМТ 7 (14%) больных находились на 2-й
группе инвалидности и 4 (8%) - на 3-й. В этой группе не работали 6 (12%) человек
из 50, при этом 4 инвалида и 2 больных, не имевших группы инвалидности, не могли
найти работу по специальности.
Все больные – участники войны в Афганистане, находившиеся на 2-й группе
инвалидности, формально не работали. Однако, большинство из них (55 человек,
90,1%) временно или постоянно занимались трудовой деятельностью в корпоративных
объединениях бывших воинов - интернационалистов. Работа в таких «анклавах»
носила разнообразный характер - от предпринимательской деятельности до водителей
автомобилей. Все инвалиды 3-й группы (50 человек, 100%) работали: 12 (24%)
человек – на обычных, «неафганских» предприятиях, 38 (76%) - в объединениях
ветеранов войны. Популярностью пользовалась работа охранников, заправщиков АЗС,
шоферов. Нигде не работающие 7 (9,9%) человек из числа инвалидов 2-й группы
проживали в отдаленных районах области и объясняли, что «работать негде, потому
и не работаем».
Таким образом, большинство (105 человек, 94,6%) бывших участников войны в
Афганистане, находясь на группе инвалидности, предпочитает работать в совместных
корпоративных предприятиях. Характер, выраженность клинических проявлений
травматической болезни мозга не оказывают существенного влияния на возможность
работы в корпоративных «анклавах». Можно говорить о том, что образование
«анклавов» для ветеранов войны в Афганистане является формой своеобразной
социальной адаптации в условиях мирного времени.
11.2. Семейные проблемы ветеранов войны в Афганистане
Анализ семейного положения выявил, что все бывшие участники боевых действий в
Афганистане хотя бы один раз вступали раз в брак. Динамика семейного положения
через 1 - 7, 4 - 15 и 10 - 20 лет после травматического воздействия и
распределение вариантов семейного положения на момент последнего исследования в
группах наблюдаемых больных представлены в таблицах 11.4.и 11.5.
Отмечено, что бывшие «афганцы» достоверно чаще (р<0,05) состоят в браке,
первичном или повторном, нежели больные с последствиями бытовой ЧМТ. Но
сохраняется первый брак чаще (р<0,05), наоборот, среди больных с последствиями
бытовой ЧМТ, нежели среди лиц, перенесших боевую ЧМТ или ХПЭС боевой обстановки.
Таблица 11.4. Динамика семейного положения больных
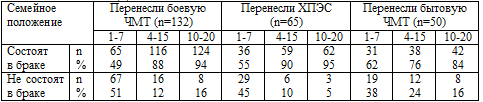
Таблица 11.5. Варианты динамики браков на момент последнего
исследования
| Семейное
положение |
Перенесли боевую ЧМТ (n=132) |
Перенесли ХПЭС (n=65) |
Перенесли бытовую ЧМТ (n=50) |
| 1-й брак |
n % |
47 35,61 |
42 64,62 |
40 80 |
| 2-й брак |
n % |
69 52,27 |
17 26,14 |
2 4,0 |
| 3-й и > брак |
n % |
8 6,1 |
3 4,62 |
- |
| Холост (разведен) |
n % |
8 6,1 |
3 4,62 |
8 16,0 |
Таким образом, брачные отношения у ветеранов войны в Афганистане являются
значительно менее стабильными, чем у лиц, не участвовавших в боевых действиях
даже при условии перенесения ими бытовой ЧМТ. Вероятно боевой ХПЭС,
сопутствовавший боевой ЧМТ, оказывает негативное влияние на и на формирование
психосоциальных основ семейных отношений, и это должно учитываться в
реабилитационной работе с бывшими участниками боевых действий.
11.3. Особенности развития нервно-психической патологии детей больных,
перенесших современную боевую ЧМТ
Учитывая тот факт, что те или иные психопатологические расстройства
характерны для всех больных, перенесших боевую ЧМТ в условиях ХПЭС, можно
предположить, что бывшие участники войн могут невротизировать членов своих
семей, создавая своим поведением в семье хронический психотравмирующий фактор,
оказывающий негативное воздействие на формирование нервно-психической сферы
детей, которые воспитываются в данной семье.
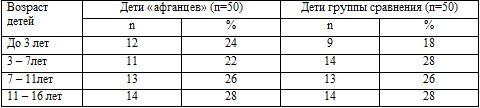
В связи с данным предположением были обследованы 50 детей, отцы которых
перенесли боевую ЧМТ в Афганистане. Дети родились в течение ближайших 5 - 8 лет
поле получения их отцами травмы.
Состояние здоровья детей изучали на основании данных амбулаторных карт (форма
№112), отражающих перинатальный анамнез, результаты клинического обследования с
учетом показателей физического и нервно-психического развития в различные
возрастные периоды, перенесенные заболевания. Всем детям проведено углубленное
исследование неврологического статуса, выполнены ЭхоЭС и ЭЭГ, некоторым -
краниография, исследование состояния глазного дна, МРТ головного мозга. Для
оценки уровня развития когнитивных функций детям 6 – 15-летнего возраста
проводилось нейропсихологическое тестирование по стандартизованной схеме
общественного госпиталя Монро (США). Для сравнения было привлечено 50 детей
(группа сравнения), сопоставимых с основной группой наблюдений по возрасту и
полу, но отцы которых не получали боевую ЧМТ. Мальчиков и девочек было равное
количество в обеих группах. Возрастной спектр обследованных детей представлен в
таблице 11.6.
Таблица 11.6. Возрастной спектр обследованных детей
У отцов, перенесших боевую ЧМТ, ведущие неврологические синдромы
распределились следующим образом: гипертензионно-гидроцефальный - 12 (24%)
наблюдений, эпилептиформный - 22 (44%), психовегетативный – 6 (12%),
дискоординаторный – 10 (20%). Среди отцов, страдавших посттравматической
эпилепсией, больные с простыми парциальными «височными» припадками составили 14
(63,6%) наблюдений, вторично-генерализованными – 8 (36,4%). Припадки
дебютировали: в течение первого года после получения ЧМТ у 8 (36,4%) больных,
через 1-5 лет – у 11 (50%), спустя 5 и более лет – у 3 (13,6%). Психические
расстройства у всех отцов детей основной группы наблюдений были представлены
хроническим посттравматическим стрессовым расстройством (ПТСР), из них у 45
(90%) человек диагностирован психоорганический синдром - в форме
астено-эксплозивного (19 больных, 38%) и эксплозивного (26 больных, 52%)
вариантов; у остальных 5 (10%) отцов детей основной группы наблюдений выявлены
умеренные астено-невротические расстройства. Это свидетельствует о том, что
посттравматические психические расстройства у всех отцов наблюдавшихся нами
детей были достаточно выраженными и несомненно могли оказать свое негативное
влияние на формирование взаимоотношений в семье.
При изучении пренатального, натального и раннего постнатального анамнеза
патогенные факторы зарегистрированы у всех (100%) детей из обеих групп. Факторы
риска формирования нервно-психической и соматической патологии наблюдавшихся
нами детей в соответствии с предложенной И.А. Камаевым с соавт.(1999)
классификацией приведены в таблице 11.7. Надо сказать, кроме того, что в группу
сравнения не привлекались дети из особо благополучных, так называемых «элитных»
семей.
Таблица 11.7. Факторы риска формирования нервно-психической
и соматической патологии детей
| Факторы риска |
Основная группа (n=50) |
Группа сравнения (n=50) |
| Наследственно-семейный анамнез (хронические и
гинекологические заболевания матери, профессиональные вредности у
родителей, злоупотребление алкоголем в семье, невынашиваемость в анамнезе
матери, длительное бесплодие в анамнезе матери, возраст матери старше 30
лет) |
44
(88%) |
48
(96%) |
| Антенатальный период развития ребенка (обострение
хронических заболеваний матери во время беременности, анемия, экзогенные
интоксикации, гестоз, вирусные инфекции, угрожающий выкидыш) |
49
(98%) |
47
(94%) |
| Интранатальный период развития ребенка: А) Осложнения
со стороны матери (слабость родовой деятельности, несвоевременное излитие
околоплодных вод, нефропатия, применение родостимулирующей терапии)
Б) Осложнения со стороны плода (преждевременные роды,
неправильное предлежание плода, применение общей анестезии в родах,
применение оперативных вмешательств и пособий, патология пуповины) |
43
(86%)
|
45
(90%) |
| Неонатальный период развития ребенка (асфиксия при
рождении, обнаружение неврологических нарушений при оценке статуса
новорожденного, задержка внутриутробного развития или признаки
недоношенности, наличие родовой травмы) |
43
(86%) |
42
(84%) |
Как видно из представленных в таблице 11.7 данных, частота нарушений течения
беременности и родов, отклонений в состоянии периода новорожденности, а также
неврологические расстройства на первом-втором годах жизни, уточненные по данным
из амбулаторных карт, являлись распространенной патологией и одинаково часто
диагностировались как у детей бывших «афганцев», так и у детей группы сравнения.
Так, на первом и втором году жизни наблюдались неврологом по поводу
восстановительного периода перинатального поражения центральной нервной системы
в форме гипертензионно-гидроцефального синдрома 8 (16%) детей основной группы и
7 (14%) детей группы сравнения; с задержкой психомоторного развития наблюдались
по 5 (10%) детей из обеих групп; с миатоническим синдромом на фоне пирамидной
недостаточности вследствие натальной травмы шейного отдела позвоночника – 14
(28%) детей основной группы и 17 (34%) группы сравнения. Кроме того, у 14 (28%)
детей основной группы выявлены аномалии развития, такие как аномальная хорда
левого желудочка – 5 детей, дисплазия тазобедренного сустава - 2 детей, дистопия
и патология чашечно-лоханочной системы почек - 8 детей, короткая уздечка языка -
3 детей. Аналогичные аномалии развития выявлены у 10 (20%) детей 2-й группы.
Среди соматической патологии преобладали частые заболевания верхних
дыхательных путей - 29 (58%) детей основной группы и 30 (60%) детей группы
сравнения; ларингиты со стенозом гортани - соответственно 4 (8%) и 6 (12%)
детей; пневмонии - по 6 человек (12%) из обеих групп; патология
желудочно-кишечного тракта - дисбактериоз кишечника, гастродуоденит,
энтероколит, дискинезии желчевыводящих путей - по 41 (82%) ребенку из обеих
групп; пиелонефриты - 6 (12%) и 7(14%) детей соответственно; аллергодерматозы (стрептодермии)
- 10 (20%) и 12 (24%) детей соответственно. У 23 (46%) и 21 (42%) детей обеих
наблюдавшихся групп выявлены нарушения осанки, у 5 (10%) и 7(14%) соответственно
- плоскостопие.
Таким образом, в целом, показатели физического развития детей ветеранов
Афганистана и частота выявления у них соматической патологии не отличаются от
аналогичных показателей детей произвольно взятого педиатрического участка.
Указания на эпилептиформные пароксизмы в раннем детстве (до трехлетнего
возраста) в виде расстройств сна, тиков, заикания отмечались у 17 (34%) детей
основной группы и 15 (30%) группы сравнения (р>0,05). В школьном же возрасте
(данную возрастную категорию представлял 31 ребенок из каждой группы наблюдения)
пароксизмальные расстройства сна, энурез, тики, заикание, абсансоподобные
состояния диагностированы уже у 19 (38%) детей основной группы и у 9 (18%)
группы сравнения (р<0,05). Трудности адаптации ребенка к детским дошкольным
учреждениям отмечали 30 (60%) родителей детей основной группы и 18 (36%) -
родителей детей группы сравнения (р<0,05), к школе - соответственно 27 (54%) и
14 (28%) родителей детей обеих групп (р<0,05). Конфликтность, агрессивность в
поведении, гипервозбудимость, повышенная эмоциональная лабильность выявлены у 39
(78%) детей основной группы и у 20 (40%) - группы сравнения (р<0,05). При опросе
и клиническом осмотре детей больных, перенесших боевую ЧМТ, типичной фразой
ребенка было следующее выражение: «Когда папа приходит домой, я забиваюсь под
кровать».
Неврологическое исследование выявило у всех детей основной группы рассеянную
микросимтоматику, представленную в различных сочетаниях наличием пирамидных
знаков – у 41 (82%) ребенка, легкого верхнего парапареза – у 24 (48%) детей,
умеренно выраженной статико-моторной недостаточности – у 18 (36%) детей,
гиперчувствительности и гипервозбудимости – у 40 (80%) детей, а также задержкой
созревания высших корковых функций головного мозга - у 32 (64%) человек. В
группе сравнения пирамидные знаки выявлены у 38 (76%) детей, клинические
проявления легко выраженного верхнего парапареза – у 24 (48%), статико-моторной
недостаточности – у 10 (20%) детей (р>0,05 по отношению к представителям
основной группы), гипервозбудимости и гиперчувствительности - у 20 (40%) детей (р<0,05
по отношению к детям основной группы). Задержка созревания высших корковых
функций головного мозга диагностирована у 5 (10%) человек (р<0,05 по сравнению с
основной группой наблюдавшихся детей). Проведенные ЭхоЭС, краниография,
исследование глазного дна, МРТ подтвердили наличие признаков хронической
внутричерепной гипертензии у 8 (16%) детей основной группы и у 7 (14%) - группы
сравнения (р>0,05).
Нейропсихологическое обследование по стандартизированной методике
общественного госпиталя Монро (США), проведенное детям основной группы 6 –
15-летнего возраста (31 человек), выявило: нарушение ориентировки – у 31 (100%),
снижение наблюдательности – у 27 (87%), снижение внимания и отвлекаемость – у 30
(97%), снижение возможности воспроизведения - у 8 (26%). Это подтвердило
задержку созревания высших корковых функций головного мозга при сохранности
интеллекта
В таблице 11.8 представлены сравнительные данные о встречаемости тех видов
патологии у детей двух рассматриваемых групп, которые достоверно (р<0,05–0,01)
различались между собой. Диагноз неврозоподобных расстройств, в том числе
синдрома вегетативной дисфункции, был выставлен 28 (56%) детям основной группы и
10 (20%) - группы сравнения (р<0,01). При этом пик заболеваемости
представленными вариантами патологии у детей основной группы приходился на
дошкольный и ранний пубертатный периоды – 6 - 7 и 11 - 12 лет.
Таблица 11.8. Основные варианты нервно-психической
патологии детей
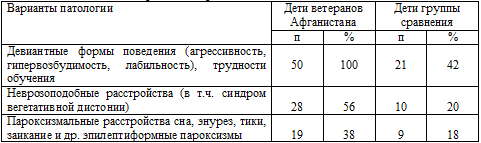
Таким образом, для детей, зачатых после получения отцами боевой ЧМТ в
условиях ХПЭС, характерна повышенная частота развития неврозоподобных
расстройств и девиантных форм поведения с «пиковыми» периодами в 6-7 и
11-12-летнем возрасте, вследствие чего эти дети представляют собой группу риска
по развитию пограничной нервно-психической патологии. Учитывая также тот факт,
что дети ветеранов войны в Афганистане испытывают постоянное психотравмирующее
влияние со стороны отцов, они нуждаются в активном диспансерном наблюдении
невролога, хорошо знающего патологию нервной системы их отцов, возможно,
«семейного» невролога.
ЭЭГ проведена всем детям, с проведением функциональных нагрузок (проба с
открыванием глаз, гипервентиляция в течение 2-х минут). При анализе ЭЭГ детей мы
руководствовались рекомендациями Н.К. Благосклоновой (1994) и С.А. Широковой
(1996).
ЭЭГ признаки функциональной незрелости нейронов головного мозга выявлены у 18
(36%) детей основной группы и у 8 (16%) детей группы сравнения (р<0,01), общее
снижение порога судорожной готовности - соответственно у 17 (34%) и 10 (20%)
детей (p>0,05), очаги эпилептиформной активности - у 5 (10%) и 2 (4%) (р<0,05).
Нам показалось также интересным провести сравнительный анализ ЭЭГ отцов с ЭЭГ
их детей. При проведенном сравнении мы наблюдали определенную связь: чем ярче
были эпилептиформные проявления на ЭЭГ отцов, тем более выраженной
представлялась пароксизмальная активность, определяемая на ЭЭГ у детей.
Приведем пример.
Отец, участник войны в Афганистане, больной Д.., 1966 г. рожд. Наблюдается в
госпитале в течение 13 лет с диагнозом: отдаленный период ЧМТ с прогредиентным
течением, эксплозивный вариант психоорганического синдрома, нейро-циркуляторная
дистония по гипертоническому типу. Предъявляет жалобы на приступы распирающих
головных болей, шум в голове, повышения АД до 170/100 мм. рт. ст., нарушения сна
в виде затруднений засыпания, поверхностного, малоэффективного сна, кошмарных
сновидений, вспыльчивость, неустойчивость настроения, снижение памяти на текущие
события. Практически постоянны конфликты в семье, ссоры с супругой и дочерью.
Служба в Афганистане в 1986-1988 гг. В тот период получил легкую
контузию головного мозга, перенес вирусный гепатит, брюшной тиф. В течение
первых двух лет после возвращения из Афганистана работал водителем на
государственном предприятии, затем, вследствие частых конфликтов с руководством,
уволился. В 1994 г. определена 2-я группа инвалидности, но продолжает работать
водителем в коммерческой организации. Женился через 4 года после демобилизации.
Объективно: АД=150/90 мм рт. ст.; ЧСС=90 за 1 мин. Тоны сердца ясные, чистые,
ритмичные. Горизонтальный нистагм вправо, парез отведения глазных яблок с обеих
сторон, легко опущен правый угол рта, легкая гипестезия по гемитипу справа, в
позе Ромберга неустойчив, сухожильные рефлексы равномерно оживлены, симптом
Менделя-Бехтерева справа, брюшные рефлексы не вызываются. Выраженный дистальный
гипергидроз, мраморность окраски кожных покровов, проба Ашнера вызывает урежение
частоты пульса на 4 удара в минуту. Окулист: признаки венозной гипертонии
сетчатки на глазном дне.
Психический статус: Сознание ясное, все виды ориентировки сохранены. Легко
раздражается. Речь громкая, говорит пренебрежительно-ироничным тоном. Внимание
неустойчивое. Память снижена на текущие события. Мышление инертное,
обстоятельное. Галлюцинаций, бреда, качественных расстройств мышления нет. В
беседе истощаем. При проведении нейропсихологического тестирования по методике
И.О Котенева (скриннинговая диагностика ПТСР) на 7 вопросов из 10 получен
положительный ответ, что свидетельствует о наличии вторичных признаков ПТСР; при
ответе на вопросы опросника Басса-Дарки выявлено наличие таких аспектов как
физическая и косвенная агрессия, раздражение, обида, подозрительность, чувство
вины. Опросник Спилбергера выявил умеренный уровень ситуационной и личностной
тревожности (превышение показателей на 44% по обеим шкалам).
УЗДГ: признаки церебральной ангиодистонии в сочетании с выраженными
нарушениями венозного оттока, склонность к спастическому состоянию основной
артерии. ЭхоЭС: сдвига срединных структур не выявлено, ширина 3-го желудочка
головного мозга 6 мм, умеренная пульсация Эхо-сигнала (30%). ЭКГ: синусовый ритм
90 ударов в минуту, метаболические нарушения в миокарде.
ЭЭГ (рис. 11.1): десинхронный (бета-1) тип ЭЭГ, при пробе с гипервентиляцией
в течение трех минут регистрируются медленные волны дельта - тета диапазона в
правой височно-теменной области.
Проводилось лечение: седативные препараты, транквилизаторы, витамины,
ноотропы, легкая дегидратация, центральная электроанальгезия аппаратом «Лэнар»,
сеансы индивидуальной и семейной психотерапии.
Дочь больного Д., Алена,10 лет.
Беспокоят снохождения, сноговорения, головные боли, возникающие ближе к
вечеру, неусидчивость. Ухудшения самочувствия связывает с нагрузками в школе и
«неспокойной обстановкой дома».
Акушерский анамнез: родилась от первой беременности, протекавшей с острой
респираторной вирусной инфекцией в первом триместре, с токсикозом второй
половины, водянкой, угрозой выкидыша с 4-х месяцев. Роды срочные, со
стимуляцией, длительным безводным периодом. Родилась с массой тела 3600 г,
длиной 53 см, с хронической внутриутробной гипоксией. Сидит с 7 мес., ходит с 1
года 2 мес., при этом вставала на «цыпочки». В возрасте 1,5 лет несколько раз
отмечались аффективно-респираторные пароксизмы. Сноговорения и снохождения - с
3-х лет, после чего при пробуждении ребенок был дезориентирован. Энурез - до 7
лет, лечилась у психиатра. Нередко отмечаются внешне немотивированные носовые
кровотечения. В 7- летнем возрасте на ЭЭГ выявлен очаг эпилептической активности
в правой теменно-височной области.
Объективно: Астенизирована. Асимметрия глазных щелей, вялая фотореакция
зрачков. Мышечный тонус диффузно повышен. Оживлены сухожильные и периостальные
рефлексы. Симптом Бабинского вызывается с 2-х сторон. Выраженная эмоциональная
лабильность.
Психологическое тестирование, проведенное по методике госпиталя Монро (США),
выявило нарушение ориентировки, снижение внимания, наблюдательности.
ЭхоЭС: Сдвига срединных структур не выявлено. Ширина 3-го желудочка
головного мозга 5 мм, регистрируются дополнительные импульсы.
ЭЭГ (рис. 11.2): на фоне признаков функциональной незрелости нейронов коры
головного мозга выявляется очаг эпилептической активности в левой
теменно-височной области с последующей генерализацией при функциональных
нагрузках.
Проводилось лечение: глютаминовая кислота, кавинтон, новопассит, витамины,
пантогам, сеансы семейной психотерапии. После лечения девочка стала спокойнее,
головные боли прекратились, значительно уменьшилась частота парасомний. На
контрольной ЭЭГ (рис. 11.3) отмечена положительная динамика в виде улучшения
организации альфа - ритма, уменьшения выраженности пароксизмальной активности.
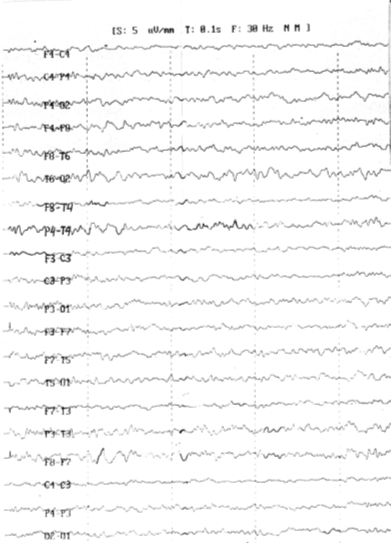
Рис. 11.1. ЭЭГ больного Д., 1966 г. рожд.: десинхронный
(бета-1) тип ЭЭГ, при гипервентиляции регистрируются медленные волны дельта -
тета диапазона в правой височно-теменной области.
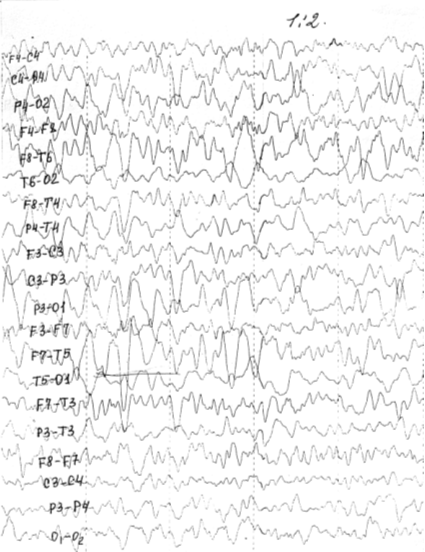
Рис. 11.2.: ЭЭГ дочери больного Д., 10 лет: на фоне
признаков функциональной незрелости нейронов коры выявляется очаг эпилептической
активности в левой теменно-височной области.
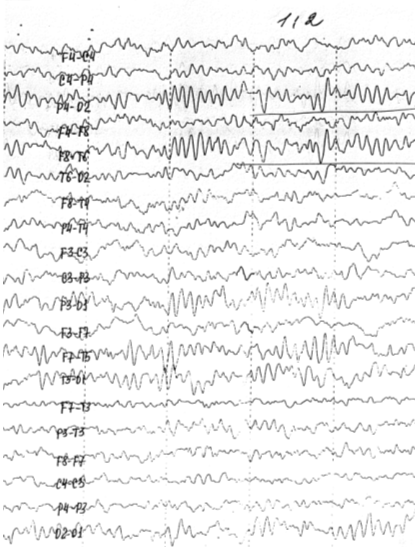
Рис. 11.3.: Повторная ЭЭГ дочери больного Д., 10 лет, после
проведения курса лечения: положительная динамика в виде улучшения организации
альфа - ритма, уменьшения выраженности пароксизмальной активности.
Катамнестически после совместного обследования и лечения отец и дочь
наблюдались в течение года. Через 5 месяцев после выписки у отца ухудшился сон,
он стал крайне раздражительным, конфликтным в семье, усилились головные боли. На
фоне семейных конфликтов у дочери возобновились нарушения сна в виде
сноговорений, бруксизма, энуреза, девочка стала тревожной, беспокойной,
появились головные боли в вечернее время.
Приведенный пример показывает отчетливую зависимость частоты и тяжести
клинических проявлений нервно-психической патологии дочери от изменений в
состоянии здоровья ее отца. Разумеется, важное значение в формировании
патологических изменений центральной нервной системы ребенка имела
акушерско-родовая патология, но при отсутствии негативных влияний со стороны
больного отца она представляется вполне компенсированной и поддается терапии.
Резюме
Подводя итоги данной главе, можно резюмировать: не менее 70% больных,
перенесших боевую ЧМТ в условиях ХПЭС и не менее 16% больных, перенесших только
боевой ХПЭС, не сопровождавшийся травмой головного мозга (р<0,01), имеют 2-ю или
3-ю группу инвалидности, при этом 2-я группа инвалидности определяется
преимущественно больным с эпилептическим и гипертензионным синдромами. До 90%
пациентов, независимо от наличия у них инвалидности, предпочитает работать в
совместных корпоративных «афганских» предприятиях - «анклавах», что является
своеобразной формой социальной адаптации в условиях мирного времени. Для всех
участников войны в Афганистане характерен низкий образовательный уровень, что,
возможно, связано как с их болезненным состоянием, так и с образованием
названных социально-трудовых «анклавов», работа в которых не требует продолжения
образования. Семьи бывших «афганцев» нестабильны, сохранение первого брака
наблюдается лишь у 35% больных, перенесших боевую ЧМТ. В семьях же больных с
последствиями ХПЭС частота сохранения первого брака достоверно (р<0,05) выше и
достигает 65%. Для детей больных, перенесших боевую ЧМТ в условиях ХПЭС,
характерна повышенная частота развития неврозоподобных расстройств и девиантных
форм поведения, особенно в 6 - 7 и 11 - 12 летнем возрасте. Эти дети нуждаются в
активном диспансерном наблюдении семейного невролога.

