Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Дифференциальный диагноз
ГЭРБ необходимо включать в круг дифференциально-диагностического
поиска при наличии:
- боли в грудной клетке;
- дисфагии;
- кровотечения из верхних отделов ЖКТ;
- бронхообструктивного синдрома.
Дифференциальный диагноз целесообразно проводить с синдромосходными
заболеваниями с учетом пищеводных (например, дисфагии, кровотечения из язв
пищевода) и внепищеводных проявлений ГЭРБ (например, псевдокардиальных болей).
Список основных заболеваний приведен ниже.
Заболевания сердца
- ИБС (ОИМ, стенокардия, синдром Х)
- МАРС (Пролапс митрального клапана)
Патология пищевода
- Эзофагит нерефлюксной природы
- Дискинезии пищевода
- Рак пищевода
- Дивертикул пищевода
- Лекарственные поражения пищевода
Истинная (пептическая) и симптоматическая язва пищевода:
- вирусной этиологии у наркоманов, гомосексуалистов и лиц с приобретенной
иммунодепрессией.
- при синдромах Шегрена и Бехчета,
- при обширных ожогах кожи и заболеваниях ЦНС (так называемые дистресс-язвы).
- Декубитальные язвы пищевода - разновидность пролежней.
- Сифилис, туберкулез, кандидамикоз, актиномикоз пищевода
- Системная склеродермия
Хронический некалькулезный холецистит (эзофагалгическая форма)
Язвенной болезнь и рак желудка
Орофарингеальная дисфагия (см. таб. 9)
Таблица 9. Причины орофарингеальной дисфагии
|
Пропульсивная |
Анатомическая |
Ятрогенная |
|
Неврологические: |
Гнойно-воспалительные заболевания: |
Болезни зубов или наличие зубных протезов |
|
ОНМК |
абсцессы |
Радиационное облучение: ксеростомия (сухость во рту),
миопатия |
|
Болезнь Паркинсона |
изъязвления |
Лекарственная: |
|
Боковой амиотрофический склероз |
фарингит |
Стероидная миопатия |
|
Множественный склероз |
Аутоиммунные: изъязвление СО полости рта при болезнях
Крона, Бехчета |
Воспалительное поражение СО |
|
Дегенеративные заболевания (болезнь Альцгеймера, хорея
Гентингтона, атаксия Фридрейха) |
Стриктуры шейного отдела пищевода |
На фоне химиотерапии |
|
Опухоли ЦНС |
Химический ожог пищевода: например, каустической содой |
|
|
Полиомиелит и постмиелитический синдром |
Лимфаденопатия |
|
|
Церебральный паралич |
Зоб |
|
|
Паралич черепно-мозговых нервов |
Опухоли |
|
|
Паралич возвратного гортанного нерва |
Остеофиты тел шейных позвонков |
|
|
Мышечные: |
|
|
|
Мышечная дистрофия (Дюшена, окулофарингеальная) |
|
|
|
Миозит |
|
|
|
Myasthenia
gravis |
|
|
|
Эндокринные:
|
|
|
|
Гипотиреодизм с микседемой |
|
|
|
Гипертиреоидизм |
|
|
|
Воспалительные/аутоиммунные: |
|
|
|
Амилоидоз |
|
|
|
Саркоидоз |
|
|
|
Дерматомиозит |
|
|
|
Системная красная волчанка |
|
|
|
Инфекционные: |
|
|
|
СПИД с поражением ЦНС |
|
|
|
Сифилис (спинная сухотка) |
|
|
|
Ботулизм |
|
|
|
Бешенство |
|
|
|
Дифтерия |
|
|
|
Менингит |
|
|
|
Вирусы (Коксаки, вирус простого герпеса). |
|
|
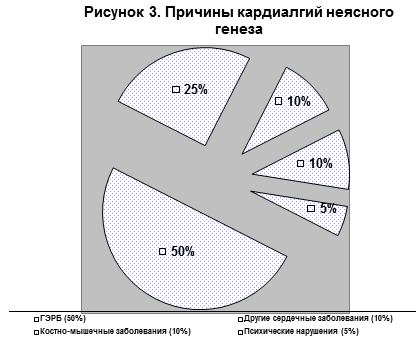
ГЭРБ является самой частой причиной (50%) болей в грудной клетке
неясного генеза (Рис. 3).
ИБС и ГЭРБ
В связи с близким анатомическим положением и общностью иннервации
сердца и пищевода трудно дифференцировать загрудинную боль ишемической этиологии
с болью из-за болезни пищевода. ИБС и РЭ – одни из наиболее часто встречающихся
заболеваний сердечнососудистой и пищеварительной систем. Распространенность ГЖРБ
среди больных ИБС составляет 30-50%.
В высокой распространенности коморбидного течения ИБС и РЭ важную
роль играют общие факторы риска: возраст, абдоминальное ожирение, привычные
интоксикации (курение и злоупотребление алкоголем).
Распространенность ГЭРБ варьирует от 20 до 30% на Западе и
составляет 13,3% в городах России (исследование МЭГРЭ); она повышается с
возрастом и достигает у пожилых женщин 24%. У больных старше 60 лет чаще
встречаются внепищеводные проявления ГЭРБ с превалированием кардиальной
симптоматики. С возрастом нарушается микроциркуляция, вследствие чего происходит
сдвиг тканевого кислотно-щелочного баланса, нарушение прочности эпителиального
пласта как важнейшего фактора защиты пищевода от агрессивного воздействия
рефлектированного желудочного содержимого.
Роль ожирения объясняется повышением интрагастрального давления и
увеличением градиента давления между желудком и пищеводом, что приводит к
появлению диафрагмальных грыж и развитию в следствие РЭ.
При курении снижается слюноотделение и увеличивается длительность
пищеводного клиренса. Курение способствует увеличению частоты рефлюкса
вследствие снижения тонуса нижнего сфинктера пищевода и повышения внутрибрюшного
давления во время кашля у хронических курильщиков.
С одной стороны, сами гастроэзофагальные рефлюксы, особенно частые
при сочетании ГЭРБ и ИБС, вызывают рефлекторную ишемию миокарда с возможным
коронарным ангиоспазмом с последующими:
- эпизодами депрессии сегмента ST,
увеличению интервала Q-T,
Q-Tc,
Q-Td;
- «рефлекторной» стенокардией;
- повышенным риском фибрилляции предсердий.
Фибрилляция предсердий, кроме того, может быть обусловлена
воспалением в мышечной стенке пищевода и его возможным переходом на близко
расположенную стенку левого предсердия.
С другой стороны, препараты, используемые для лечения ИБС (прежде
всего, нитраты и антагонисты кальция), расслабляют гладкую мускулатуру пищевода
и могут увеличивать количество рефлюксов.
При наличии загрудинных болей прежде всего необходимо исключить их
коронарный генез, поскольку ИБС (прежде всего инфаркт миокарда), в отличие от
неосложненных форм ГЭРБ, представляет непосредственную угрозу жизни.
Отличительные особенности боли при ГЭРБ и стабильной стенокардии напряжения
представлены ранее в таблице 7. Средством выбора являются ЭКГ с нагрузочными
пробами и омепразоловый тест. При подозрении на инфаркт миокарда целесообразны
следующие обследования:
- ЭКГ, общий анализ крови и кардиоспецифические ферменты в динамике,
- Эхо-КГ,
- Коронарография.
После исключения острого инфаркта миокарда следует провести
исследование недорогими и легко выполнимыми тестами с использованием препаратов,
подавляющих секрецию соляной кислоты. С указанной целью рекомендуется
использовать омепразол по 20 мг 2 раза в день, лансопразол по 30 мг 2 раза в
день на протяжении 4-8 недель или другой ИПП. Параллельно можно назначить ФЭГДС
и внутрипищеводную рН-метрию. Необходимо, особенно если есть анамнестические
данные, провести дальнейшие исследования болезней пищеварительного тракта
(включая ультразвуковое сканирование). ГЭРБ может клинически и эндоскопически
никак не проявляться. Поэтому целесообразно использовать провокационные тесты (Бернстайна,
с эдрофонием и внутрипищеводную баллонную дилатацию пищевода) (см. выше).
Далее дифференциальный диагноз построен с учетом дисфагии как
ведущего признака болезни. При пищеводной дисфагии акт глотания не нарушен, но
вскоре после проглатывания пищи (через 2-5 с) за грудиной возникает чувство
“кома”, “распирания”, иногда болевые ощущения. Пищеводная дисфагия может быть
связана с приемом только твердой или жидкой пищи, носить характер постоянной или
периодической, сочетаться с изжогой. Эти признаки позволяют выявить наиболее
вероятную причину пищеводной дисфагии. При эзофагеальной дисфагии на фоне приема
только твердой пищи этиологическим фактором является механическое препятствие.
Прогрессирующая дисфагия на фоне приема твердой пищи в сочетании с коротким
анамнезом (менее 3 месяцев), потерей массы тела наблюдается при злокачественных
опухолях. Эпизодический характер дисфагии имеет место при дискинезиях пищевода,
дивертикулах, перепонках, кольцах. У пациентов с мембранами пищевода повышен
риск развития плоскоклеточного рака гортанной части глотки и верхней части
пищевода. В случае сочетания периодической дисфагии с изжогой на фоне приема
твердой пищи при стабильной массе тела больных можно думать о
гастроэзофагеальной рефлюксной болезни, без изжоги - о мембранах пищевода. В
случаях, если эзофагеальная дисфагия возникает вследствие приема твердой или
жидкой пищи, в ее основе лежат нейромышечные нарушения. В таком случае
периодический характер дисфагии в сочетании с болью в грудной клетке
свидетельствует о диффузном эзофагеальном спазме; сочетание прогрессирующей
дисфагии с изжогой может иметь место при системной склеродермии, с регургитацией
пищи и потерей массы тела - на фоне ахалазии кардии.
Выделяют частые, менее частые и редкие этиологические факторы
дисфагий. Частыми причинами орофарингеальных дисфагий являются афтозные язвы,
ротоглоточный кандидоз, ОНМК; эзофагеальных дисфагий - эзофагиты, дискинезии
пищевода, пептические стриктуры, злокачественные опухоли пищевода и кардиального
отдела желудка. Реже всего орофарингеальные дисфагии встречаются при опухолях
полости рта, сирингомиелии, бульбарном полиомиелите, мышечной дистрофии,
ботулизме; эзофагеальные дисфагии - при лекарственной или коррозивной стриктуре,
наличии аберрантных сосудов, увеличении левого предсердия, ретростернальном
зобе, болезни Шагаса, сахарном диабете, после фундопликации, в послеоперационном
периоде в кардиохирургии у 4 % пациентов
Жалобы на затруднения в начале глотания, часто в сочетании с кашлем
и назальной регургитацией, повторными попытками глотания наблюдаются при
орофарингеальной дисфагии. Орофарингеальная (ротоглоточная и глоточнопищеводная
дисфагия) характеризуется нарушением поступления пищи в пищевод и сопровождается
забросом в полость носа или рта с разбрызгиванием ее изо рта. Если нарушение
проталкивания пищи возникает вследствие дисфункции контрольных механизмов
центральной нервной системы, регулирующих работу гладких мышц, или поражения
периферических нервов, то дисфагия носит характер пропульсивной. Этиологическими
факторами этого вида дисфагии могут быть механические препятствия,
воспалительные и опухолевые процессы в языке, глотке, пищеводе или окружающих их
тканях и лимфатических узлах – так называемые анатомические нарушения. Реже
встречается ятрогенная орофарингеальная дисфагия. Больной испытывает явную
невозможность и затруднение глотания (пища задерживается на уровне яремной
вырезки), предпринимает при этом усилие для успешного проглатывания. Отмечается
неподвижность язычка нёба, отсутствие глоточного рефлекса, паралич стенки
глотки. Пациент давится, брызжет слюной, кашляет. Возможна аспирация содержимого
ротоглотки в верхнюю часть трахеи с развитием аспирационной пневмонии.
Орофарингеальная дисфагия является одним из наиболее грозных осложнений ОНМК и
присутствует у 25-50% больных с инсультами только в течение первых двух недель.
Постинсультная дисфагия может быть следствием поражения ядер IХ–Х (а иногда и
ХII) черепно–мозговых нервов в бульбарном отделе ствола (бульбарный синдром) или
двухстороннего поражения супрануклеарных структур (псевдобульбарный синдром).
При псевдобульбарном синдроме, кроме дисфагии могут присутствовать дизартрия,
дисфония, насильственный смех или плач, положительные симптомы орального
автоматизма, повышение глоточного рефлекса или рефлекса с мягкого неба,
повышение нижнечелюстного рефлекса. При бульбарном синдроме наряду с дисфагией
также наблюдаются дизартрия и дисфония, а также снижение (чаще выпадение)
глоточного рефлекса и рефлекса с мягкого неба, провисание небных занавесок
(часто асимметричное), слюнотечение. Поражение ствола мозга при ОНМК намного
чаще осложняется орофарингеальной дисфагией, чем поражение полушарий. При
ущемлении эзофагокардиальной области наблюдается полная дисфагия, которой
сопутствуют внезапный приступ резчайшей боли в нижней части соответствующей
половины грудной клетки или в верхних отделах живота и невозможность рвоты при
наличии мучительных позывов к ней вследствие сдавления дистального отдела
пищевода и кардиального отдела желудка.

