Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
5. Причина возникновения радикулитов
Мануальная терапия не в состоянии вылечить другое заболевание
позвоночника – радикулит, который по клиники мало чем отличается от
остеохондроза. Для того, что бы объяснить, почему мануальная терапия бессильна
при лечении радикулитов, необходимо знать механизм возникновения радикулитов.
Знания механизма возникновения радикулитов также объясняет, почему радикулиты
прекрасно лечатся точечным массажем. Для излечения радикулита надо интенсивно
массажировать болезненные точки, где возникла туннельная невропатия. В отдельных
случаях надо массажировать не место боли, а триггерную точку в большом удалении
от возникновения радикулита.
1. Анатомия позвонков и выходящих от него нервов. Радикулит –
это асептическое (токсическое) или вирусное воспаление корешка нерва (типа
неврита), состояние которого усугубляется вследствие компрессии нерва в
отверстии мышечной фасции. Слово «радикулит» образуется от латинского звучания
слова «корешок» - radiculus. Все корешки спинальных нервов являются продолжением
спинного мозга. Воспаление нерва (неврит, neuritis)
как и любое воспаление живой ткани сопровождается симптомами: покраснение
(расширение капиллярной сети в месте воспаления), отёк (увеличение размера),
увеличение температуры в месте воспаления, боль, нарушение функции данного
нерва. Спинномозговые нервы, nn.
spinales,
представляют собой парные метамерно расположенные нервные стволы,
образованные слиянием двух корешков спинного мозга: заднего,
radix
dorsalis, (чувствительного) и
переднего, radix
ventralis (двигательного). Оба корешка
сближаются около межпозвоночного отверстия до выхода из него. На заднем корешке
имеется утолщение — спинномозговой узел, ganglion
spinalе. Спинномозговой нерв
покидает позвоночный канал через межпозвоночное отверстие, при выходе из
которого он подразделяется на ряд ветвей: межрёберные нервы, нервы к внутренним
органам, ветви для образования симпатических узлов (r.
albus), тонкие веточки для
иннервации твёрдой оболочки спинного мозга и так далее. Смотрите рисунок 6.
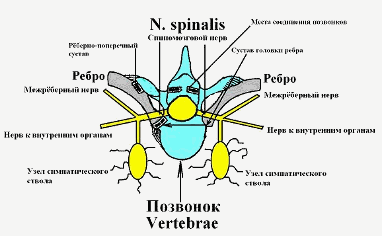
Рисунок 6. Взаимоотношение рёбер, нервов и
позвонков.
2. Невирусные причины возникновения невритов. Непосредственной
причиной опухание участка нервной ветки может быть ревматоидный процесс, травма,
воздействие токсинов (алкоголя, сахара при диабете), в результате чего диаметр
нерва увеличивается. Не только проникновение вируса внутрь нерва увеличивает
диаметр нерва, выходящего из спинного мозга и позвоночника на периферию.
Воспаление и опухание нерва может произойти от диабетической полиневропатии,
алкогольной невропатии, по причине возникновения аллергического неврита (острая
димиелинизирующая полирадикулоневропатия Гийена-Барре), миеломной (опухолевой)
полиневропатии, полиневропатии при дифтерии, при поражении нерва вирусом
опоясывающего лишая (herpes
zoster), при ревматизме, при
системной красной волчанке, при травме нерва. Огромное количество невритов
вызывают микротравмы. Решающую роль в развитии туннельных поражений
играет длительная микротравматизация (профессиональная, бытовая, спортивная).
Определенное значение в части случаев имеют привычные позы, например, привычка
сидеть с ногой, закинутой за ногу, создает давление на малоберцовый нерв
вышележащей ноги, которая своей массой придавливает указанный нерв к наружной
поверхности коленного сустава нижерасположенной ноги. Туннельные невропатии
вызывает длительная жесткая фиксация рук «железными наручниками» за область
лучезапястных суставов возбужденных больных, что может привести к компрессионным
невропатиям срединных и локтевых нервов; вынужденное положение руки больного во
время длительного вливания раствора в локтевую вену (иногда приводит к сдавлению
локтевого нерва между жесткой основой, на которой лежит рука, и локтевым
суставом); инъекции в ягодичную область изредка осложняются фиброзом и
ретракцией грушевидной мышцы с последующей компрессией седалищного нерва;
инъекции в область латеральной поверхности плеча могут привести к фиброзу мышц
со сдавлением лучевого нерва (это примеры инъекционных невропатий).
Уместно упомянуть, что схожую картину поражения седалищного, лучевого (и реже
локтевого и срединного) нерва могут вызвать инъекции с травмой иглой нерва (или
с токсическим воздействием на нерв введённого раствора раствора хлористого
кальция, глюкозы, магнезии). Инъекционные травмы приводят к немедленному
появлению жестоких болей и параличу мышц. Причиной формирования туннельных
невропатий могут оказаться эндокринные нарушения и беременность. Длительное
внутриутробное давление головки плода на крестец (при положении матери стоя или
сидя) приводит к возникновению сакральных трунцитов и поясничных радикулитов.
При алиментарном голодании, в частности лечебном, атрофия жировой клетчатки,
являющейся амортизирующей прокладкой между нервным стволом и ригидными стенками
канала, приводит к повышенной ранимости нервного ствола по отношению к
микротравмам. Другие патогенетические механизмы туннельных синдромов — системные
заболевания и болезни крови (ревматоидный полиартрит, миеломная болезнь и
другие). Известны семейные формы туннельных невропатий, обусловленных,
по-видимому, как избыточным анатомическим сужением тех или иных каналов (в
фасциях и сухожилиях), так наследуемыми аномалиями (дополнительные мышцы и
сухожилия, рудиментарные костные шпоры и фиброзные тяжи). Туннельная (или
компрессионная) невропатия периферического нерва, поражённого вирусом,
диагностируется в 83 % случаев. В 17 % случаев причина
туннельной невропатии являются опухоли (липомы, невромы, токсины, алкоголь,
ревматизм, травмы и ушиб нерва, отложения в нерв кристаллов сахара при диабете,
гематома мышцы, рубцы из соединительной ткани после ножевых и осколочных
ранений, воспалительные уплотнения после инъекций медикамента около нерва,
сдавливание нерва фурунколом и так далее. Например, последствием радикулита
поясничных нервов является спазм грушевидной мышцы, которая пережимает
седалищный нерв в месте его выхода из малого таза на бедро, тогда возникает
синдром грушевидной мышцы в виде боли в ягодице. Спазмируется лестничная мышца
на шее с пережатием плечевого сплетения, от этого ощущается боль в плече.
3. Нейротропные вирусы. Врачам необходимо помнить, что в крови
человека находятся в «свободном плавании» не менее 34 штаммов вирусов.
Это вирус герпеса, прививочные вирусы кори и оспы, миксовирусы, которые при
охлаждении организма вызывают ОРЗ и многие другие, которые относятся к временным
сапрофитам (временно не патогенным). Также как кишечная бактерия (Escherichia
Coli) не вызывает никаких
заболеваний у здорового человека, несмотря на то, что эта бактерия в большом
количестве распространена по всей поверхности слизистой прямой кишки. Однако
после попадания в брюшную полость (например, после ножевого ранения в живот)
кишечная бактерия вызывает перитонит, что приводит человека к гибели. Так же для
вирусов, циркулирующих в нашем сосудистом русле в огромном количестве, нужны
соответствующие условия (например, резкое снижение иммунитета и переохлаждение),
чтобы из безвредных превратиться в болезнетворные. Чаще всего (в 83 % случаев)
провоцирует возникновение радикулита внедрение вируса в тело нерва после травмы
нерва или переохлаждения. Причиной отека и воспаления нерва у лиц со слабым
иммунитетом могут быть вирусы, которые вызывают грипп, ОРЗ, назофарингит, колит,
энтерит, гепатит. У некоторых штаммов нейротропных вирусов пищей сначала служит
слизистая оболочка носоглотки, слизистая кишечника, а потом – нервная ткань. Все
вирусы в острый период развития болезни (например, при гриппе) поступают в
огромном количестве в русло крови от слизистых оболочек носоглотки и кишечника,
а после этого вместе с артериальной кровью приносятся к хрящам межпозвоночных
дисков и к нервным тканям. Многие штаммы нейротропных вирусов, для которых пищей
служит только нервная ткань, внедряются в маленький периферический нерв кожи при
уколе, ссадине или укусе животного (например, вирус бешенства). Вирус бешенства
ретроградно поражает (а иногда и полностью уничтожает) одну ветвь какого-то
соматического нерва, потом вторгается в спинной мозг, который уничтожает
участками, и дальше поднимается до головного мозга. Уничтожение вирусом жизненно
важные центры головного мозга приводит человека к смерти. Ретроградное движение
– это движение снизу вверх, от периферии к центру, от нервного окончания на коже
к спинному, а потом к головному мозгу, что характерно для нейротропного вируса
бешенства и для «медленных вирусных инфекций». В 85 % случаев происходит
самоизлечение человека от вирусной инфекции, внедрившийся в тело нерва. У людей
с сильным иммунитетом вырабатываются в огромном количестве антитела в виде гамма
– глобулинов в костном мозге и печени. Антитела поступают в кровь, настигают
вирусы внутри клеток слизистых оболочек и нервных клеток, где вирусы
уничтожаются. Поэтому у людей с сильным иммунитетом на протяжении недели
наступает выздоровление. Однако в 15% случаев внедрение нейротропного вируса
приводит к опуханию, утолщению, а иногда и к полному уничтожению участка
периферического нерва. А в 0,003 % случаев, при полном отсутствии иммунитета у
пациента (ВИЧ инфицированный, облучённый, истощённый пациент) возникает крайне
неблагоприятное течение распространения вируса по нервным тканям вплоть до
головного мозга, что заканчивается смертью больного. Чаще всего вирус подвергает
воспалительной дегенерации нервных тканей не весь нерв целиком, а только 1 – 3
сантиметров его длины. Таков механизм возникновения радикулита, лицевого
неврита, невралгии тройничного нерва, межреберной невралгии, ишиаса и так далее.
Подробнее о клинических проявлениях при поражении нервной системы человека
различными штаммами нейротропных вирусов читайте ниже. Нейротропные вирусы
(то есть, вирусы, пожирающие нервную ткань) являются основной причиной
возникновения радикулита (в 83% случаев). Локальное поражение нервов с
последующим радикулитом или невропатией возникает от большего числа штаммов
нейротропных вирусов. Вирусологи утверждают, что количество штаммов нейротропных
вирусов с каждым годом увеличивается. Нейротропный вирус – это вирус,
«питающийся» исключительно нервными клетками и размножающийся внутри нервных
клеток. При этом другие ткани (соединительные, мышечные, печёночные,
выделительные – клетки слизистых оболочек и железистые) не являются для них
питательной средой. Как показывает мировая медицинская практика, с каждым
десятилетием становится всё больше «опасных мутантов» у многочисленных штаммов
нейротропных вирусов. В 1950 году их насчитывалось 9, в 1960 году -16, в 1980
году – 32, в 2000 году – 151. Интересно отметить, что некоторые штаммы банальных
вирусов (корь, коревая краснуха, герпес, прививочный полиомиелит и другие) 200
лет тому назад избирательно не поражали нервные клетки периферических нервов.
После 2000 года клиницисты и инфекционисты к своему большому удивлению всё чаще
выделяют штаммы этих «типичных» вирусов, которые включили в свой «питательный
рацион» исключительно нервную ткань человека, и стали нейротропными. Данные
вирусы явно поменяли свою генную структуру и за 200 лет претерпели сильную
генную мутацию. Ещё 300 лет тому назад все нервные болезни вызывали вирусы,
которые проникали внутрь человеческого организма через слизистую оболочку
кишечника или слизистые дыхательных путей (натуральная оспа и другие). Сейчас
способ проникновения в человеческий организм большинства вирусов поменялся.
Приблизительно в 1970 году возникли первые медленные нейротропные инфекции,
когда вирусы стали активно проникать через повреждённую и здоровую кожу при
мелкой травме (фактически используют метод прививки, вакцинации) и активно
внедряясь в слизистую оболочку (полового члена, влагалища, кишечника). С 1980
года среди населения Земли распространился СПИД, вирус которого проникает через
тонкую кожу мужского полового члена и нежные участки кожи женских наружных
половых органов. Перечислим некоторые виды нейротропных вирусов:
- Бешенство (вирус вызывает гибель клеток сначала периферической нервной
системы, потом спинного мозга, но наиболее сильное разрушение нервных клеток
происходит в головном мозгу),
- болезнь Альцгеймера (медленное разрушение вирусом в основном нервных
тканей головного мозга, в итоге нарушение памяти, деменция, нарушение речи,
спастические параличи конечностей, смерть через 6 – 15 лет),
- болезнь Крейтцфельда-Якоба (вирусное поражение головного мозга,
преобладает патология психики),
- боковой амиотрофический склероз (вирусное поражение в основном
сегментно-ядерных мотонейронов спинного мозга, атрофия мышц, спастика,
парезы),
- синдром Экбома или синдром беспокойных ног (перед ночным сном возникает
ощущение «ползание мурашек» по коже ног по причине вирусной полиневропатии и
миелита),
- паралич Ландри (центростремительное разрушение нервных клеток спинного и
головного мозга специфическим вирулентным штаммом вируса полиомиелита,
смерть наступает через несколько лет),
- криптогенная невропатия плечевого сплетения (вирусное поражение
плечевого нервного сплетения, сильные боли в плече с последующим выраженным
парезом мышц плечевого пояса),
- панэнцефалит подострый, склерозирующий (поражение головного мозга
изменённым штаммом вируса кори, вызывает патологическую сонливость,
стремление к бродяжничеству, снижает зрение, мышечные судороги,
заканчивается смертью после поражения дыхательного центра в продолговатом
мозге через 1 – 2 года, хронические формы протекают на протяжении 7 лет),
- пандисавтономия острая (вирусное поражение вегетативной нервной системы,
выраженная гипотония, ангидроз, сухость слизистых оболочек, импотенция,
запор, задержка мочеиспускания, выздоравление через несколько лет),
- болезнь Паркинсона – дрожательный паралич, энцефалиты, вызывающий
дрожание конечностей, называющиеся «паркинсонизмом» (вызываются
видоизменённым вирусом Экономо, энтеровирусами и так далее),
- полиомиелит эпидемический передний (вызывается вирусом полиомиелита,
поражаются передние рога спинного мозга, паралитические параличи),
- болезнь Дюшенна, полиомиелит подострый (вирусным возбудителем
предположительно является генетически изменённый штамм вируса полиомиелита),
- понтийный миелинолиз (уничтожением безоболочечным вирусом нервных клеток
моста головного мозга, судороги, тремор, спастическая тетраплегия,
псевдобульбарные параличи, психические нарушения),
- рассеянный или множественный склероз (вызывается медленной вирусной
инфекцией, вирус не выделен, сначала поражается спинной мозг с болями,
нарушениями чувствительности и парезами, потом – головной мозг, смерть
наступает через 5 – 20 лет),
- вирусный миелит (вызывают в основном энтеровирусы, вялые и спастические
параличи, опоясывающие боли туловища, нарушение чувствительности),
- вирусный арахноидит (вирусное воспаление паутинной оболочки головного и
спинного мозга, головные боли),
- серозные менингиты и энцефалиты (воспаление твёрдой мозговой оболочки и
коры головного мозга, вирусы паротита, ветряной оспы, краснухи, КОКСАКИ,
ЕСНО, ЭКОНОМО, вирус герпеса, гриппа, парагриппа и другие),
- энцефалит клещевой, весеннее-летний (вирус передаётся человеку
иксодовыми клещами, обладает выраженным нейротропизмом, поражает спинной и
головной мозг, вялые параличи, атрофия мышц, гемипарезы, эпилептические
припадки, расстройство дыхания и сердечной деятельности),
- энцефалит эпидемический, энцефалит А (летальность 30 %, возбудителем
является фильтрующийся вирус, глазодвигательные нарушения, поражение ядер
продолговатого мозга, расстройство дыхания и сердечной деятельности),
- энцефалит японский, комариный, энцефалит Б (возбудителем является
вирусом животных и птиц, передающийся комарами, сонливость, потеря сознания,
бред галлюцинации, спастические парезы, летальность до 70 %),
- энцефалит острый, некротический (вызывается вирусом простого герпеса, в
74 % летальный исход, в головном мозге возникают обширные некротические
очаги),
- менингоэнцефалит двухволновой (возбудителем является изменённый штамм
вируса клещевого энцефалита, поражает исключительно головной мозг),
- энцефалит Шильдера, периаксиальный (из группы медленных нейротропных
инфекций, поражает белое вещество головного мозга, головная боль, рвота,
психические расстройства типа шизофрении, эпилептиформной деградации,
нарушение зрения, болезнь хроническая, длится до 20 лет).
Вирусологи называют 109 видов вирусов, которые можно назвать
нейротропными, то есть - питающимися исключительно нервными клетками человека.
Многие вирусы имеют по 3 – 8 штаммов (разновидностей), которые сильно меняют
клинику течения болезни (по отношению к центральному, материнскому штамму).
Опишем клинику и механизм распространения по нервным клеткам некоторых типичных
нейротропных вирусов.
1) Самым
типичным представителем нейротропной инфекции является вирус бешенства. Поэтому
рассмотрим это заболевание более подробно. БЕШЕНСТВО — острое вирусное
заболевание, возникающее после укуса инфицированного животного и проявляющееся
поражением нервной системы: повышение возбудимости, гидро- и аэрофобия,
параличи. Кончается болезнь всегда летально. Эпидемиология. Источником
инфекции являются инфицированные животные (собаки, кошки, лисы, волки, песцы,
шакалы, енотовидные собак, барсуки, травоядные животные). Резервуаром вируса
бешенства могут служить летучие мыши. Передача инфекции осуществляется при
укусах (значительно реже при ослюнении кожи) инфицированными животными, которые
начинают выделять вирус со слюной уже в конце инкубационного периода. Заражение
с больных людей наблюдается очень редко. Заболевание встречается в виде
спорадических случаев среди лиц, не обратившихся за помощью (т. е. которым не
проводились антирабические прививки). Особенно опасны укусы в голову, лицо,
пальцы рук, множественные укусы. Этиология, патогенез. Заболевание
вызывается вирусом бешенства, характеризующимся строгим нейротропизмом.
Размеры вируса 110 — 120 ммк, относится к группе миксовирусов, все штаммы вируса
однородны в антигенном отношении. Вирус может культивироваться путем заражения
экспериментальных животных, в развивающихся куриных эмбрионах, в культуре ткани.
У зараженных животных вирус, разрушая последовательно то одну, то другую нервную
клетку, по периферическим нервам проникает в слюнные железы, и вместе со слюной
выделяется во внешнюю среду. Другие выделения (моча, желчь, испражнения) вируса
не содержат. Размножаясь в нервной ткани, вирус вызывает характерные
морфологические изменения в нервных стволах, идущих от места укуса, в спинном и
головному мозгу (отек, кровоизлияния, дегенеративные изменения нервных клеток).
Появляются рабические узелки - лимфоцитаркые инфильтраты вокруг участков
поврежденных нервных клеток. Патогномоничными являются цитоплазматичеекке
включения (тельца Негри), особенно густо расположенные в нейронах аммонова рога.
Итак, после внедрения в организм человека через
поврежденную зубами бешенного животного кожу, вирус распространяется по кожным
нервам в направлении к головному мозгу. Сначала вирусом «съедается» ткань
периферического нерва. Потом вирус проникает в спинной мозг, и «съедает» нейроны
спинного мозга, поднимается вверх и достигает головного мозга. Характерные
клинические симптомы начинают проявляться только с момента разрушения большого
количества нервных клеток головного мозга.
Симптомы, течение болезни.
Инкубационный период длится от 10 дней до 1 года, чаще 2—3 месяца. Все симптомы
возникают по причине уничтожения нервных клеток, которые являются единственным
видом пищи для этого вируса. Клинически выделяют три стадии болезни:
продромальную, стадию возбуждения и паралитическую. В продромальной стадии у
больного появляются неприятные ощущения в области укуса (жженке, тянущие боли,
зуд, ползание мурашек), которое объясняется деструктивными разрушениями тонких
нервных окончаний. Через несколько недель вирус начинает разрушать нервные
клетки крупных стволов (например, плечевого или поясничного нервных сплетений),
которые являются продолжением периферических нервных путей в направлении от
места укуса больного животного к спинному мозгу. В этот период пациент
предъявляет жалобы сначала на боли в позвоночнике, а потом на возникновение
парезов и параличей крупных групп мышц. Далее начинается разрушение
нервных тканей спинного мозга с явлениями острого миелита. Вскоре вирус
поднимаясь вверх по спинному мозгу и начинает разрушать нервные клетки
продолговатого мозга и коры головного мозга. Появляется беспричинная тревога,
депрессия, бессонница, иногда чувство сжатия в груди. Эта стадия длится 2—3 дня.
Основными симптомами стадии возбуждения являются: гидрофобия (невозможность
выпить воды из-за спазма мышц пищевода), аэрофобия. судороги мышц гортани и
глотки возникают от дуновения в лицо струй воздуха), повышенная возбудимость,
буйство. Повышается температура тела до 39 градусов по Цельсию. Гидрофобия
(водобоязнь) проявляется в том, что при приближении к губам стакана с водой у
больного возникает неодолимое отвращение, сопровождающееся судорогами мышц
глотки и гортани. что доказывает факт разрушения нервов), которые иннервируют
мышцы шеи и головы. Затем поражаются нервы, иннервирующие дыхательную
мускулатуру. Это приводит к кратковременной остановке дыхания с последующими
короткими шумными, судорожными вдохами. Подобные спазмы возникают иногда при
звуке льющейся воды, при слове «вода», иногда от блеска зеркала. Судороги мышц
гортани и глотки возникать также от дуновения в лицо струй воздуха (аэрофебия).
Нередко у больных бешенством отмечается повышенное слюноотделение, иногда
неукротимая рвота. Больные возбуждены, иногда буйствуют: кричат, разбивают окна,
агрессивны по отношению ко всем окружающим людям, могут быть галлюцинации. По
этой причине болезнь назвали «бешенством». Каждый последующий приступ гидро- и
аэрофобии более продолжителен и мучителен. Через 2—3 дня приступы стихают,
начинается стадия параличей. Параличи обычно начинаются в мышцах области укуса,
затем быстро распространяются на другие участки. туловище, конечности. Смерть
наступает от паралича дыхания и упадка сердечной деятельности через 12 — 20
часов после появления параличей. Иногда заболевание начинается сразу со стадии
возбуждения или даже с параличей. У детей бешенство характеризуется более
коротким инкубационным периодом. Приступы гидрофобии и буйства могут
отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием
параличей и коллапса. Больной ребенок может умереть уже через сутки после
появления первых симптомов заболевания. Распознавание основывается по
данным анамнеза (укус или контакт с подозрительным на бешенство животным) и
характерной симптоматике (водобоязнь, аэрофобия, возбуждение, параличи).
Посмертная диагностика осуществляется путем нахождения телец Нерги в отпечатках
или гистологических срезах аммонова рога или слюнных желез (с помощью
специальной окраски или флюоресцирующих сывороток). Может быть выделен вирус.
2) «МЕДЛЕННЫЕ ИНФЕКЦИИ» НЕРВНОЙ СИСТЕМЫ — хронические
прогрессирующие заболевания с длительным латентным периодом, характеризующиеся
поражением определенных систем и заканчивающиеся тяжелой инвалидизацией или
смертью. В конечном счете проникновение вируса-паразита внутрь нервной клетки
приводит ее к гибели. Принято выделять две группы медленных нейротропных
инфекций:
а) Заболевания, вызванные мутированными штаммами известных вирусов
- корь, коревая краснуха, герпес и другие. Вирусы разрушают оболочку нервной
клетки, далее белки цитоплазмы и ДНК клетки поступают в русло крови и
воспринимаются иммунной системой организма как инородные тела – антигены. Вслед
за этим развивается иммунопатологический процесс – организм вырабатывает
антитела к белкам своих нервных клеток. Далее антитела уничтожают свои же
нервные клетки, ошибочно воспринимая их как чужеродные тела. Губительная роль
крупных, оболочечных персистирующих вирусов доказано при болезни Крейтцфельда —
Якоба, подостром склерозирующем панэнцефалите и прогрессирующей мультифокальной
лейкоэнцефалопатии. Типичным представителем давно известного, не мутированного
представителя медленной нейротропной инфекции – вирус бешенства.
б) Заболевания, вызванные вирусами неизвестной природы. Всё
чаще клиницисты сталкиваются с ситуацией, когда клинически болезнь протекает с
симптомами разрушения и гибели нервных клеток, гистологи видят доказательства
губительного действия вируса в микроскопы, но (к большому сожалению)
инфекционисты не могут выделить вирус из мёртвой нервной ткани, не могут
определить штамм вируса и его видовую принадлежность. По-видимому вирус
представлен одной короткой молекулой РНК, которая легко «вклинивается» в геном
клетки, сливается с ДНК нервной клетки, и поэтому определить наличие вируса
внутри нервной клетки не представляется возможным. Медленные инфекции
нервной системы относятся к нетипичным, атипичным представителям нейротропных
вирусов, так как имеют очень медленную динамику развития, которая всегда
приводит к гибели заболевшего больного человека. Направление «ликвидации нервных
клеток» вирусом, принадлежащей к группе «нейротропных медленных инфекций» (миксо-,
арбо и аденовирусы) происходит в центростремительном направлении: от периферии.
от кожи) к головному мозгу. Нейротропные вирусы начинают размножаться внутри
тонкого нерва кожи и подкожной клетчатки после получения человеком
незначительной ранки на коже (как и вирус бешенства) и на фоне отсутствия (или
снижения) иммунитета у данного человека к данному вирусному штамму. Происходит
роковая «прививка» смертельного для данного человека вируса через царапину на
коже или прокол её острым предметом. Потом вирус, пожирая нервные клетки,
медленно продвигается к крупному нерву, уничтожая его нервные клетки, вызывая
при этом полную утрату его функций. Далее вирус продвигается к крупному
сплетению, что ошибочно диагностируется врачами как возникновение радикулита или
остеохондроза. Далее разрушительный процесс «впадает в русло спинного мозга»,
вызывая инфекционный миелит. В этот момент больной человек жалуется на боли в
позвоночнике. Вирус поражает спинной мозг, вызывая многочисленные параличи и
парезы, как правило, сначала мышц ног, а потом – мышц рук. В последнюю очередь
вирус уничтожает нервные клетки головного мозга, вызывая многочисленные
нарушения психики, то есть нарушается мышление, память, разумная деятельность.
На конечным этапе своей разрушительной деятельности «нейротропной медленной
инфекции» всегда происходит смерть человека.
3) БОЛЕЗНЬ КРЕЙТЦФЕЛЬДА — ЯКОБА — прогрессирующее
заболевание нервной системы, характеризующееся быстро развивающимися
психическими нарушениями, пирамидными и экстрапирамидными симптомами. Вирус
проникает в организм через слизистую носоглотки, куда попадает респираторным
путём. Током крови попадает в головной мозг, где происходит медленное его
размножение. Болезнь относится к медленным инфекциям нервной системы из группы
спонгиоформных энцефалопатий, в которую также включен ряд заболеваний человека
(куру) и животных (скрепи, энцефалопатия норок). Имеются данные, что все эти
болезни вызываются одним вирусом. Заболевание воспроизведено в эксперименте.
Описаны случаи заражения здоровых людей от больных лиц. при пересадке роговицы,
в процессе нейрохирургических операций. Заболевание встречается с частотой 1 на
1000 000 случаев других болезней и у людей с пониженным иммунитетом. Основу
патогистологических изменений в мозге составляют спонгиозное состояние ткани, а
также гибель нейронов дистрофического характера коры, подкорковых
oбpaзований,
передних рогов спинного мозга и пролиферация астроцитарной глии. Клиническая
картина. Заболевание возникает в возрасте 30—60 лет одинаково часто у мужчин
и женщин. Встречаются как спорадические, так и семейные случаи. Клинические
симптомы чрезвычайно вариабельны и зависят от стадии патологического процесса.
Продолжительность заболевания не более 2 лет, смерть наступает по причине
полного уничтожения нервных клеток головного мозга, в том числе и по причине
уничтожения структур продолговатого мозга, где содержится дыхательный и
сердечный центры.
Стадия I
— продромальный период — характеризуется нарушениями психики, в основном
эмоционально-волевой сферы: тревога, депрессия, отсутствие инициативы,
замедленность мышления, которые могут чередоваться с периодами возбуждения,
эйфории. Снижается память. Отмечается неустойчивость при ходьбе.
Во II
стадии развивается картина органического поражения
нервной системы: прогрессирующая деменция, парезы конечностей, экстрапирамидные
нарушения в виде различных гиперкинезов, псевдобульбарный синдром, бульбарные
нарушения, амиотрофии, миоклонии, фасцикуляции. Во второй стадии болезни
Крейтцфельда-Якоба поражается спинной мозг по типу миелита. Миелит имеет все
клинические симптомы радикулита и остеохондроза, а по этой причине у врача есть
большая вероятность ошибиться в диагнозе, восприняв болезнь
Крейтцфельда-Якоба как банальный радикулит.
В III
(терминальной) стадии наступает глубокое слабоумие,
больные впадают в прострацию, не реагируют на окружающее, дезориентированы во
времени и пространстве, неопрятны; выражены мышечные атрофии, мышечная
гипертония, гиперкинезы, пролежни, возможны малые и большие судорожные припадки,
расстройства глотания, гипертермия. Смерть наступает при явлениях глубокой
деменции, децеребрационной ригидности, при судорогах и коматозном состоянии. На
ЭЭГ на ранних стадиях болезни отмечаются спайк-волны и ритмические медленные
двух-трехфазные комплексы. С диагностической целью в отдельных случаях проводят
прижизненную биопсию мозга.
В зависимости от преимущественной локализации патологического
процесса выделены следующие формы заболевания: 1) подострая спонгиоформная
энцефалопатия, характеризующаяся диффузным поражением коры и очень быстрым
течением; 2) промежуточная форма, отличающаяся преобладанием изменений
подкорковых структур и мозжечка; 3) дискинетическая (классическая) форма,
представляющая собой сочетание деменции, пирамидных и экстрапирамидных
симптомов, а в терминальной стадии и мышечных атрофии; 4) амиотрофическая форма,
характеризующаяся психическими нарушениями двигательными и речевыми
расстройствами; имеет сходство с боковым амиотрофическим склерозом. Диагноз
устанавливают на основании клинических проявлений и результатах
патологоанатомического исследования (биопсия, вскрытие).
4) Восходящий ПАРАЛИЧ ЛАНДРИ — восходящий, быстро
прогрессирующий паралич конечностей и туловища. Предположительно вирус проникает
в организм человека через слизистую кишечника, током крови поступает к тонким
окончаниям нервов нижней конечности, а потом поступательно «пожирая» участки
какого-то периферического нерва (например, седалищного) достигает спинного мозга
и головного мозга. Путь движения вируса снизу (от нервов ног) вверх (к головному
мозгу), поэтому эту болезнь и назвали восходящим параличом. Разрушение вирусом
головного мозга приводит человека к смерти. Сначала в процесс вовлекаются
дистальные отделы нижних конечностей, затем он распространяется на бёдра,
грудную клетку, руки, шею, лицо. Развитию двигательных нарушений иногда
предшествуют боль в позвоночнике. по причине развития вирусного воспаления
спинного мозга - миелита) и парестезии. Существенных расстройств
чувствительности и тазовых функций обычно не бывает. Восходящий паралич Ландри –
это острая демиелинизирующая полирадикулоневропатия, миелит и энцефалит. В
период эпидемии полиомиелита наблюдаются случаи паралича Ландри, обусловленные
главным образом вирусным поражением спинного мозга в виде миелита. Начальные
проявления воспаления корешков спинальных нервов и миелита имеют клинические
симптомы радикулита (в том числе и нарушения чувствительности кожи ног) и
радикулита (или остеохондроза). По этой причине у врача есть большая вероятность
ошибиться в диагнозе, и в начальной стадии этой смертельно опасной болезни
поставить безобидный диагноз радикулита. Смерть больного параличом Ландри
наступает через 1 – 3 года после проявления первых симптомов от разрушения
вирусом жизненно важных центров продолговатого мозга.
5) В этой книге не описывается клиника десятков других «медленных
нейротропных инфекций». Автор включил информацию о медленных вирусных
инфекциях для того, чтобы обратить внимание невропатологов, врачей –
иглотерапевтов и мануальных терапевтов на существование абсолютно неизлечимых
вирусных болезней в современной неврологии. В природе существует огромное
количество болезней, которые в начальной стадии дают клинику стандартных
остеохондрозов и радикулитов, а после длительного и безуспешного лечения
«внезапно» превращаются в смертельное заболевание в виде медленной вирусной
нейротропной инфекции. При выявлении у пациента явных признаков радикулита и
остеохондроза врач не должен гарантировать их безусловное излечение. Если к
врачу обращается пациент с клиническими симптомами обыкновенного радикулита или
остеохондроза, то это может быть и начальная стадия развития неизлечимой для
современной медицины «медленной инфекции» в виде, например, паралича Ландри.
Врачи должны осознавать, что излечение некоторых болезней типа радикулита и
остеохондроза практически невозможно. В одном случае из 135000 у
невропатолога возникнет такая неблагоприятная ситуация, когда на фоне
правильного лечения воспаления переферического нерва состояние пациента
продолжает медленно ухудшаться, когда к клинике патологии нерва добавятся
симптомы поражения мозга. Тогда врач должен подумать о наличии нейротропной
медленной инфекцией, которая в начале болезни проявила себя симптомами
невропатии и радикулита.
Почему нельзя создать антибиотик против вируса? Потому что
вирус всегда располагается внутри клетки. Все микробы (кокковые,
палочкообразные, спирохеты, грибки) по размеру в тысячи раз больше, чем размер
мелкого вируса, который может быть представлен одной молекулой РНК или ДНК.
Микробы по величине примерно такие же, как размер клетки человеческого тела. Вот
почему микробы всегда находятся во внеклеточном пространстве, в соединительной
ткани, которая хорошо омывается (пропитывается) кровью, а если кровь насыщена
антибиотиком, то антибиотик моментально воздействует на микроб, и тот быстро
погибает. Если микроб можно представить огромным домом с двадцатью этажами, то
вирус – это коробка спичек на кухне в этом доме. Вирусы по размеру всегда мельче
человеческой клетки в тысячи раз, а поэтому паразитируют внутри клетки.
Существуют вирусы (фагоциты), которые питаются крупными микробами. Не повреждая
клеточную оболочку, вирус проникает внутрь клетки, а питательной средой служит
ему цитоплазма, жидкое содержимое самой клетки.
Для примера опишем внутриклеточную жизнь, размножение и борьбу
человеческого организма при попадании в печень вируса инфекционного гепатита.
Вирус гепатита В — сферическое образование диаметром 42—52 нм (частица Дейна).
Вирусная частица имеет внешнюю оболочку и электронно-плотную сердцевину —
нуклеокапсид. Нуклеокапсид имеет в диаметре 27 нм. Форма его гексагональная.
Представлен несколькими протеинами с молекулярными массами 16 000—20 000. В
состав нуклеокапсида входят антигены HBeAg,
HBxAg,
HBcAg, геном вируса (двухкольцевая ДНК
с протяженным одноцепочечным участком), ферменты ДНК-зависимая ДНК-полимераза
(достраивает короткую цепь ДНК до полной длины) и протеинкиназа. Внешняя
оболочка имеет толщину 7—8 нм, представлена липидами и полипептидами и содержит
также один из основных вирусных антигенов HBsAg.
В составе HBsAg в настоящее
время обнаружены рецепторы полиальбумина — продукта деградации альбумина.
Аналогичные рецепторы имеются и на мембранах гепатоцита (основной вид клеток, из
которых состоит печень), в связи с чем высказана гипотеза, связывающая
гепатотропность вируса гепатита В с промежуточным привлечением полиальбумина для
фиксации возбудителя на мембране клетки. Таким образом, предполагается участие
системы рецептор полиальбумина вируса — полиальбумин — рецептор полиальбумина
гепатоцита в прикреплении вируса к мембране гепатоцита. Механизм репликации
(размножения) вируса представляется следующим образом. После проникновения
вируса внутрь печёночной клетки (гепатоцита) его двухцепочечная ДНК попадает в
ядро гепатоцита, и далее на ней, как на матрице, с помощью клеточной
РНК-полимеразы, а затем — вирусной ДНК-полимеразы синтезируется нуклеокапсид
(содержащий ДНК HBcAg).
Следовательно, наследственный аппарат клеток человека (ДНК) используется
вирусами как дополнение к своей ДНК при размножении вируса. Человеческая ДНК в
данном гепатоците подвергается изменению, мутации. Затем нуклеокапсид мигрирует
из ядра через ядерные поры в цитоплазму гепатоцита, где путем включения
HBsAg липидсодержащих компонентов
мембраны гепатоцита достраивается до полной вирусной частицы. С помощью
иммуноэлектронной микроскопии HBcAg
удается обнаружить не только в ядре, но и цитоплазме гепатоцита,
HBsAg — в цитоплазме гепатоцита и,
кроме того, как и HBeAg,— в
сыворотке. В ответ на внедрение вируса гепатита В в организме образуются
антитела: анти-HBs, анти-НВе,
анти-НВс. Эти антитела начинают массовое истребление вируса, который находится
вне гепатоцита и даже внутри него.
Мембрана клетки человеческого органа действительно служит
непреодолимым препятствием для крупных белковых антител-глобулинов, убивающих
вирусы вне клетки. Тем более, внутрь клетки не попадут лейкоциты, которые сами
представляют крупную шаровую клетку. Но беда вируса состоит в том, что они
быстро размножаются, а сотням вирусов-дочек не хватает питательных веществ
цитоплазмы одной клетки и они «съедают» свою броню – белково-липидную оболочку
клетки. После гибели мембраны клетки тысячи вирусов становятся не защищенными, и
они быстро уничтожаются сконцентрировавшимися вокруг них антителами человека,
точнее α – глобулинами (A) и γ
– глобулинами (G).
Иммуноглобулин - сывороточные и секреторные белки, обладающие активностью
антител и участвующие в механизме защиты против возбудителей инфекционных
болезней. Различают пять классов иммуноглобулинов: IgG, IgA, IgM, IgD и IgE.
В норме в сыворотке крови человека IgG составляет 70 - 80 % всех
иммуноглобулинов и содержит основную часть антител против ряда вирусов и
бактерий. Вирусы вне клетки уничтожаются гамма IgG, которые в научной литературе
называют просто гамма-глобулинами (γ-глобулины). Кровь больного человека в ответ
на патогенное воздействие вируса заполняется антителами, которые убивают вирусы,
покинувшие свою крепость в виде клеточной мембраны. Свободно «плавающие»
в крови вирусы успешно уничтожаются огромным количеством противовирусных
медикаментов: ацикловир или герпесин, цимевен, ребетол, вальтрекс, ремантадин,
ретровир, зерит, эпивир, комбивир, вирамун, изопринозин и другими, и даже
попавшим в кровь алкоголем. Но никакие противовирусные лекарства не проникают
внутрь клетки. Необходимо помнить всем практическим врачам, что до настоящего
времени не синтезировано ни одного «антибиотика», который бы убивал вирусы
внутри клетки, а более 95% всех патогенных вирусов в теле человека содержатся
внутри клеток. Итак, все известные в мире медикаментозные противовирусные
препараты не имеют доступ внутрь клетки, не проникают через клеточные мембраны,
поэтому эффективность при их применении с целью уничтожения вируса – нулевая.
Вот почему у русских людей бытует выражение: «Если лечить грипп, то
выздоравление наступит через неделю, а если не лечить – то через 7 дней». Но
так как неделя состоит из 7 дней, то понятно, что эффективность лечения
вирусного заболевания типа грипп – нулевая. Внутрь клетки проникают (и
уничтожают вирусы) более мелкие белковые молекулы (IgA или α – глобулины), что в
конечном итоге приводит к выздоровлению человека от вирусной инфекции. Эти
глобулины синтезируются в печени человека как ответ на атаку на клетки печени
(на гепациты) данных вирусов. В печень вирусы попадают с током крови.
Итак, уязвимое место у вируса – беспредельное размножение, и как
следствие этого – разрыв оболочки (мембраны) клетки, которая до этого момента
надёжно защищала вирус от губительного действия «антибиотиков». После полной
гибели клетки, нафаршированной миллионами вирусов, клеточная мембрана рвётся, и
вирусы в массовом количестве выбрасываются в межклеточное пространство и в русло
крови, где их активно убивают противовирусные препараты. Но беда Человечества
состоит в том, что в незащищённом состоянии, внутри крови находится всего 5 %
вирусов, а 95% их числа находится внутри клеток слизистых оболочек и нервов.
Учёных настораживает то обстоятельство, что вирусы внутри клеток нельзя убить
никакими медикаментами, а антитела в виде глобулинов к некоторым штаммам
«медленных вирусов» вырабатываются очень медленно. Вирусы не дают уничтожить
себя медикаментами, а синтез губительных глобулинов может затянуться на месяцы
при слабом иммунитете человека. Такая ситуация ведёт к неминуемой смерти
человека. Полная незащищённость человечества от вирусной инфекции настораживает
ученых. Есть большая вероятность того, что в будущем (возможно, через 200 – 300
лет) появятся вирусы-мутанты, которые уничтожат иммунную систему организма (как
это делают вирусы ВИЧ, но намного быстрее), и это неизбежно вызовет глобальную
эпидемию со 100 % - ым смертельным исходом. Человечество встанет перед выбором:
или наука найдёт медикаменты, которые способны убить вируса внутри клетки, или
человечеству грозит полное вымирание. Смогут ли патогенные вирусы-мутанты
уничтожить человечество в будущем? Несмотря на то, что до сих пор не существует
эффективных медикаментов, которые могли бы уничтожить вирусы внутри клеток
человеческого организма, человек в большинстве случаев выздоравливает, его
иммунитет (его иммуноглобулины) побеждает вирус. Вирусные заболевания не
вызывают высокой смертности и практически не влияют на рост населения планеты,
которое увеличивается в год на 80 миллионов человек. Пока иммунная система
человека побеждает многие грозные вирусные инфекции, но не все. Высокая
смертность людей остаётся при заболевании натуральной оспой (если человек не
сделал прививку), тифе, геморрагической лихорадке, СПИДе, атипичной пневмонии,
птичем и свином гриппе и так далее. Как долго иммунитет человека останется
победителем в борьбе с патогенными и внутриклеточными вирусами? Неизвестно!
Невропатологи до недавнего времени недооценивали роль в развитии
радикулитов нейротропных вирусов, утверждая, что прямое инфицирование
периферической нервной системы наблюдается лишь при очень немногих формах
вирусной и бактериальной патологии (опоясывающий лишай, проказа, сифилис).
Многочисленными исследованиями кусочков биопсии от нервных стволов (поражённых
вирусом) под электронным микроскопом доказало необычайно широкое распространение
внедрение нейротропных вирусов в клетки (нейроны) периферической нервной
системы. Поражение нерва вирусом обязательно сопровождается его опуханием, а его
увеличения диаметра непременно приводит к компрессии нерва в местах его
прохождения через фасции, через сухожилия, между связками, или между мышцами.
Таким образом, этиологический фактор радикулопатий (радикулитов, невритов и
невралгий) в основной массе своей являются следствием внедрения в него вируса
(до 80 % случаев), что неминуемо приводит к появлению компрессионных факторов.
Поэтому учение о невритах после 1990 года подверглось пересмотру в пользу
признания ведущими в их этиологии вирусов и компрессионных механизмов.
3. Механическая причина возникновения радикулита и других невритов.
Из анатомии периферической нервной системы хорошо известно, что как только
корешок нерва выходит из спинного мозга и позвоночника (через
foramen
intervertebrale), как тут же он
вынужден проникать через толщу паравертебральных и других мышц. Каждая мышца
покрыта прочной, эластичной фасцией (как нога женщины чулком). В мышечных
фасциях существуют специальные отверстия для проникновения нерва через толщу
мышцы, когда нерв распространяется на периферию тела, к коже, к органам.
Преодолевая длинный путь от спинного мозга к коже, нервный ствол проникает
сквозь десятки мышц и через десятки мышечных фасций. Отверстие для нерва в
мышечной фасции нельзя увеличить, растянуть, расширить. Если толщина опухшего
нерва увеличивается, то нерв обязательно сжимается в фасциальном отверстии.
Например, если какой-то нерв имел диаметр 1 миллиметр, а после развития в нем
воспалительного процесса (например, после внедрения вируса в тело нерва) нервный
ствол приобретает диаметр в 2 миллиметра. Из-за увеличения диаметра нерва
происходит процесс его сжатия в первом же фасциальном отверстии
паравертебральной мышцы, которое «встречает» его сразу после выхода нерва из
позвоночника: m.
erector
spinae, m.
longissimus,
m.
iliocostalis, m.
transversospinalis и другие.
Нерв сильно компрессируется, сжимается фасцией данной мышцы. Возникает сильная
боль в области компрессии. Механизм возникновения болей при компрессии нерва
внутри фасциального отверстия называется туннельной невропатией. Основным
клиническим симптомом компрессионной (стронгуляционной, туннельной) невропатии
является интенсивная боль в месте нажатия пальца врача места проникновения нерва
внутрь мышцы через фасциальное отверстие. Стиснутый фасцией нерв усиливает боль
при его натяжении: при вращении туловища или движении конечности. При этом
происходит натяжение зажатого в фасциальном отверстии нерва. Так возникает
патология, которая именуется в современной научной литературе «туннельная
невропатия корешков вертебральных (позвоночных) нервов», иначе эта патология
называется радикулитом или невропатией.
Смотрите рисунок 7.
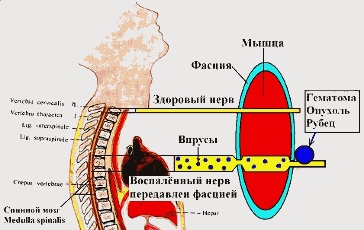
Рисунок 7. Причина возникновения радикулитов –
поражение нерва вирусом, давление на него гематомой, опухолью, рубцом.
Итак, причиной возникновения радикулитов является туннельная
(или компрессионная) невропатия. Если диаметр нерва при его воспалении
увеличивается на 30% - 100%, то без сомнения сила сжатия нерва в отверстии
тонкой фасции достаточно сильное. От сильного сжатия нервных клеток, которые
служат в организме проводниками электричества, повреждается их тонкая
изоляционная оболочка (швановская оболочка) и происходит соприкосновение
«оголенных проводов» нейронов. По этой причине случаются «иннервационные ошибки»
в виде иррадиации боли, когда пациент с радикулитом ощущает боль в абсолютно
«здоровых» местах на руке, ноге, пояснице и так далее. По причине «короткого
замыкания» пережатых нервов (проводников электрического тока) мускулатура
чрезмерно сокращается непосредственно над местом передавливания нерва.
Параллельно и вместе с крупным нервным стволом всегда идут
кровеносные сосуды (артерия и вена) и крупный нерв всегда покрывает густая сеть
вегетативных волокон. При туннельной невропатии пережимаются и эти анатомические
образования. Пережатые вены и артерии непосредственно около фасциального
отверстия, где компрессируется и сам нерв, увеличиваются в размере в 3 - 5 раз.
Если под зажатым нервом находится кость (например, затылочная кость) то
расширенную до размера горошины артерию и вену можно пальпировать, что вызывает
сильную боль в месте пальпации. Получается замкнутый круг – отекший нерв зажат в
фасциальном отверстии, а вены и артерии (пережатые у входа в фасциальное
отверстие) расширяются и ещё сильнее давят на нервный ствол, еще сильнее
затягивает «петлю на шее нерва». Таков механизм возникновения радикулитов.
Возникновение радикулитов имеют механизм туннельных невропатий, которые имеют
компрессионный, механический характер. Отечественные и зарубежные медики
единодушны во мнении, что радикулиты, остеохондрозы, лицевой неврит, невралгия
тройничного нерва и другие болезни периферической нервной системы относятся к
разновидностям туннельных невропатий, так как они возникают от механического
сдавливания нерва внутри отверстия в костной ткани (в местах выхода из черепной
коробки), в отверстиях, образованных двумя соседними позвонками, или в отверстии
плотной мышечной фасции.
Итак, механизм возникновения почти всех радикулитов и невритов –
это туннельные (компрессионные) невропатии. Туннельные (капканные) невропатии
— механическое сдавление периферических нервов в анатомических сужениях
(туннелях), через которые проходят нервные стволы: мышечные фасции, рубцы после
заживления разрезов, ригидные костно-фиброзные и фиброзно-мышечные
каналы, апоневротические щели и отверстия в связках. Указанные зоны
служат фактором риска для компрессии (и ишемии) нервов в строго определенных
участках. Туннельные симптомокомплексы играют ведущую роль в развитии спонтанных
мононевропатий (не связанных с ранениями, раковыми опухолями, тромбами и
склеротическими окклюзиями артерий). Реже мононевропатии обусловлены инфарктом
артерии, снабжающей кровью периферический нерв.
4. Клиника туннельных невропатий. Пальпаторно при туннельных
невропатиях определяется локальная болезненность нервного ствола, точно
соответствующая месту компрессии. Ценным диагностическим признаком служит
симптом Тинеля: возникновение болезненных парестезий в зоне иннервации
исследуемого нерва при его перкуссии. Диагностике помогают провокационные тесты,
призванные усугубить компрессию воспалённого нерва и усилить боль. Для этого
можно длительное время (в течение нескольких минут) делать пассивное сгибание и
разгибание лучезапястного сустава. Можно наложить пневматическую манжетку на
предплечье, что усилит парестезию и боль в зоне автономной иннервации
воспалённого срединного нерва при запястном синдроме. Весьма демонстративна
диагностическая (и одновременно лечебная) роль новокаиновой-гидрокортизоновой
инъекции точно в зону компрессии нерва (параневрально). Если процедура
излечивает или снижает интенсивность боли, то можно утверждать о наличии
воспаления и компрессии нерва на исследуемом участке. Не только мягкие ткани, но
и кости могут сдавливать нервные ветки, вызывая компрессию нерва. Рентгенография
может выявить последствия давних переломов костей и суставов, обызвествления в
мягких тканях, остеофиты или экзостозы, локализованные в зонах соответствующих
туннелей. Электромиография и исследование скорости проведения по нервам
определяют уровень сдавления нервного ствола каким-то «механическим фактором». В
повседневной врачебной практике значительная часть случаев туннельных синдромов
продолжает ошибочно трактоваться как проявления остеохондроза позвоночника. Это
объясняется как относительной новизной туннельных поражений, так и нередким
сочетанием невропатий с дегенеративными изменениями позвоночника на
рентгенограммах. Нельзя не отметить, что нередко боль при компрессионных
невропатиях может распространяться значительно проксимальнее или дистальнее
места сдавления нерва. Так, в некоторых случаях «запястного синдрома»
(компрессия лучевого нерва в области запястья) боль охватывает всю руку, и даже
затылок.

